Невралгия затылочного нерва и герпес
Обновлено: 19.04.2024
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Городской клинический онкологический диспансер, Санкт-Петербург, Россия, 197044
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Поражение тройничного нерва при герпетической инфекции в оториноларингологии
Журнал: Вестник оториноларингологии. 2016;81(4): 19‑21
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Нейротропизм герпетической инфекции обусловливает разнообразный спектр ее клинических проявлений. Цель - исследование особенностей поражения тройничного нерва при герпетической инфекции. Проведено обследование и этиопатогенетическое лечение 36 больных с невропатией тройничного нерва, обусловленной ВПГ 1-го типа, и 21 больного с невропатией тройничного нерва, обусловленной Herpes zoster oticus. Помимо традиционных клинических методов использованы вирусологическая диагностика для верификации герпетической инфекции и электронейрография. Выздоровление отмечено у 23 больных 1-й группы и у 11 - 2-й группы.
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Городской клинический онкологический диспансер, Санкт-Петербург, Россия, 197044
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Герпетическая инфекция (ГИ) является одной из актуальных медицинских проблем 3. На территории России и стран СНГ различными формами герпетической инфекции ежегодно страдают 20 млн человек [1]. В Санкт-Петербурге регистрируется 23 000-25 000 случаев поражений нервной системы при герпетической инфекции ежегодно [1]. Нейротропизм Г.И. обусловливает разнообразный спектр ее клинических проявлений [1, 4-6]. Например, только при Herpes zoster oticus (ушной герпес) выделяют 12 клинических форм. Возможность поражения герпес-вирусами черепно-мозговых нервов и последующего периневрального распространения приводит к тяжелым функциональным, органическим и косметическим расстройствам. После инфицирования низковирулентные штаммы вируса простого герпеса (ВПГ) в организме человека переходят в латентное состояние и находятся в стадии провируса в чувствительных ганглиях ЦНС: тройничном, пояснично-крестцовом, крестцовом [1, 7-9].
В большинстве случаев распространение ВПГ начинается из самого крупного ганглия - гассерова узла, который расположен между листками твердой мозговой оболочки в одноименной выемке передней грани пирамиды височной кости. Общность строения сенсорных ганглиев, анатомические предпосылки, развитая сосудистая сеть и множественные коллатерали нервных волокон позволяют предполагать возможность распространения ВПГ с поражением вестибулярного, спирального, тройничного и коленчатого ганглиев [4-6, 10].
Цель - исследование особенностей поражения тройничного нерва при герпетической инфекции.
Среди проходивших обследование и лечение в клинике оториноларингологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова за период с 2010 по 2015 г. поражение тройничного нерва было выявлено у 21 больного с Herpes zoster oticus и у 36 - с невралгией тройничного нерва, вызванной ВПГ 1-го типа. Всем пациентам проводились неврологическое обследование и лабораторная вирусологическая диагностика для верификации ВПГ 1-го и вируса герпеса человека (ВГЧ) 3-го типов. В исследование были включены пациенты с высоким (более 1:800) титром специфических IgG. Также проводилось исследование на авидность (определение высокоспециализированных и низкоспециализированных антител). У всех в последующем подтвердилась либо первичная герпетическая инфекция (положительная полимеразная цепная реакция (ПЦР) крови и слюны при показателе авидности <30%), либо рецидив хронической герпетической инфекции (положительная ПЦР крови и слюны при авидности >40%).
Из 36 пациентов с невралгией тройничного нерва (23 женщины и 13 мужчин в возрасте от 21 года до 68 лет) большинство пациентов обращались в начальной стадии заболевания в связи с выраженным болевым синдромом и с подозрением на острый синусит, острый отит. 26 больных связывали появление головных болей с перенесенным ОРВИ или переохлаждением. У 12 больных в этот период имелись признаки Herpes labialis, у 6 - Herpes nasalis. Как известно, при раздражении тройничного нерва возникают интенсивные приступообразные боли в лице. По своей локализации боли совпадают обычно с проекцией одной из трех ветвей нерва. Из 32 больных у 30 пациентов болевой синдром соответствовал поражению n. ophtalmicus и n. maxillaris, у 6 - n. mandibullaris.
Из 21 больного с Herpes zoster oticus было 11 женщин и 10 мужчин в возрасте от 32 до 70 лет. 11 пациентов обратились в течение первой недели от момента заболевания, остальные спустя 7-8 дней, когда появлялись первые симптомы неврита лицевого нерва. 13 больных связывали развитие заболевания с переохлаждением, 8 - со стрессовой ситуацией. Как правило, заболевание начиналось с появления везикулярных высыпаний на ушной раковине, головных болей, недомогания, в последующем появлялись симптомы поражения лицевого, тройничного и слухового нервов. Все пациенты обследовались в острой стадии заболевания и наблюдались до стойкой стабилизации состояния.
Больным проводилось исследование тригеминофациального рефлекса. Как известно, лицевой нерв, являясь преимущественно двигательным нервом, обеспечивающим мимические движения, имеет тесные связи с чувствительными центрами тройничного нерва. Это взаимодействие получило название тригеминофациального рефлекса (ТФР). Впервые, используя методику электронейрографии, данный рефлекс зарегистрировал E. Kugelberg в 1952 г., описав его как рефлекс мигания при раздражении нижнеглазничной ветви тройничного нерва (регистрация осуществлялась с круговой мышцы глаза). Позднее исследования были проведены и для других мимических мышц при электростимуляции ветвей тройничного нерва. В отличии от прямого ответа круговой мышцы глаза, регистрируемого при стимуляции лицевого нерва, ТФР является рефлекторным ответом и состоит из двух компонентов: раннего (R1) и позднего (R2).

Таблица 1. Параметры ТФР в контрольной группе, М±m

Таблица 2. Параметры ТФР у больных с невропатиями тройничного нерва герпетической этиологии, М±m
При сравнении параметров ТФР больных с невропатиями тройничного нерва с показателями в контрольной группе выявлено статистически достоверное увеличение значений латентного периода R1-ответа и ипсилатерального R2 (р<0,001) по сравнению с контрольной группой, что свидетельствует о нарушении проведения возбуждения по системе тройничного нерва. Таким образом, исследование ТФР при поражениях тройничного нерва позволяет выявлять нарушения нервной проводимости.
При лечении герпетических невропатий тройничного нерва была использована следующая схема комплексной терапии:
1. Ацикловир в течение 3 нед по 800 мг 4 раза в сутки или валтрекс по 500 мг 2 раза в день в течение 7 дней.
3. Ибупрофен по 200 мг 4 раза в день или карбамазепин 200 мг 2 раза в день.
4. Мильгамма по 2 мл внутримышечно ежедневно в течение 10 дней, затем мильгамма композитум - внутрь по 1 драже 3 раза в день в течение 6 нед.
Все больные с Herpes zoster oticus получали пролонгированный курс лечения ацикловиром. Пациенты с герпетической невропатией тройничного нерва, обусловленной ВПГ 1-го типа, получали недельный курс валтрекса (валацикловира) гидрохлорида. В организме человека валацикловир быстро и полностью превращается в ацикловир под воздействием валацикловиргидролазы. Ацикловир in vitro обладает специфической ингибирующей активностью в отношении вирусов Herpes simplex типа 1 и 2, Varicella zoster и Эпштейна-Бар, цитомегаловируса и вируса герпеса человека типа 6. У пациентов с сохраненным иммунитетом вирусы Herpes simplex и Varicella zoster с пониженной чувствительностью к валацикловиру встречаются крайне редко. Для лечения заболеваний, вызванных вирусом Herpes simplex, взрослым назначали валтрекс по 500 мг 2 раза в сутки в течение 7 дней.
Основная сложность лечения больных с герпетическими невропатиями тройничного нерва обусловлена недостаточной эффективностью применения обычных анальгетических средств (производные метамизола, ибупрофена), что нередко является показанием к применению препаратов иных групп, в частности - карбамазепина, габапентина или амитриптилина. Для купирования болевого синдрома при невропатиях тройничного нерва, обусловленных ВПГ 1-го типа, в основном назначался нурофен (ибупрофен) по 200 мг 4 раза в день. При невропатиях тройничного нерва, обусловленных Herpes zoster oticus, как правило, назначался карбамазепин. Карбамазепин на протяжении последних нескольких десятилетий остается наиболее эффективным и доступным лекарственным средством при лечении больных с невралгией тройничного нерва. При этом максимальная эффективность карбамазепина (в качестве средства монотерапии) проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина при тригеминальной невропатии обычно составляет 200 мг 2 раза в день. Дозу препарата можно увеличивать до 800 мг в сутки и в последующем переходить на поддерживающие дозы по 200 мг 2 раза в день по мере регресса невропатии. Лечение больных с поражением тройничного нерва включало также применение высоких доз витаминов группы В в форме поликомпонентных препаратов мильгамма и мильгамма композитум.
Результаты лечения больных с невропатией тройничного нерва, обусловленного ВПГ 1-го типа, оказались достаточно оптимистичными: из 36 больных у 23 пациентов на фоне противогерпетической терапии и приема ибупрофена болевой синдром претерпел обратное развитие в течение первых 10 дней. У 8 пациентов явления невропатии сохранялись в течение 11-17 дней, болевой синдром был купирован при переходе на лечение карбамазепином. У 5 больных лечение оказалось малоэффективным.
Из 21 больного с невропатиями тройничного нерва, обусловленными Herpes zoster oticus, полностью купировать болевой синдром удалось только у 11 пациентов, у 6 удалось достичь значительного улучшения, у 4 пациентов существенной динамики от проводимого лечения не было отмечено (пациенты были выписаны с рекомендацией продолжить прием карбамазепина).
Таким образом, несмотря на успехи в лечении герпетических поражений современными противогерпетическими препаратами, проблема постзостерной невропатии тройничного нерва остается актуальной, что, вероятнее всего, связано с демиелинизирующими процессами, которые происходят при Herpes zoster oticus как в стволе тройничного нерва, так и в гассеровом узле.
Вирус герпеса третьего типа varicella zoster (VZV) вызывает два клинически обособленных заболевания - ветряную оспу и опоясывающий герпес (Баринский И.Ф. и др., 1986; Haanpaa M., 2001). Оба заболевания, прежде всего, характеризуются везикулярной сыпью. Первичная инфекция манифестирует в форме ветряной оспы (ветрянки), а реактивация латентного VZV обусловливает появление локализованных высыпаний - опоясывающего лишая (Хахалин Н.Н., 2002). Мысль о связи между ветрянкой оспой и опоясывающим лишаем впервые была высказана в 1888 венским врачом Яношом Бокеем (von Bokay J., 1909).
Эпизод ветряной оспы в детстве способствует формированию специфической клеточной и гуморальной иммунной защиты. Считается, что рецидив инфекции у таких пациентов может развиться только на фоне недостаточности иммунной защиты, вследствие снижения активности специфических натуральных киллеров, Т-киллеров и системы интерферонов (Fleming D.M. et al., 2004). После первичной инфекции излюбленным местом персистенции VZV являются ганглий тройничного нерва и спинномозговые ганглии чувствительных корешков грудного отдела спинного мозга, где VZV находится в латентном состоянии. В течение этого времени вирус не размножается и не проявляет патогенных свойств. По-видимому, время латентного состояния вируса определяется уровнем специфических антител к VZV. Снижение их количества ведет к реактивации вируса, вирусной репликации (размножению), что на клиническом уровне и проявляется в виде опоясывающего лишая (Arvin A., 2005). Данный вывод подтверждается высокой корреляцией между вероятностью возникновения опоясывающего лишая у людей пожилого возраста и возрастным ослаблением активности клеточного звена иммунитета (Gilden et al., 2000)., На это также указывают данные, свидетельствующие о более высокой заболеваемости опоясывающим герпесом среди лиц, инфицированных вирусом иммунодефицита человека (Gilson I.H. et al., 1989), однако точные механизмы, лежащие в основе перехода вируса из латентного состояния в активное неизвестны.
В случае реактивации VZV ганглии чувствительных нервов становятся местами репликации вируса, именно в них обнаруживаются наиболее выраженные дегенеративные повреждения нейронов (Zerboni L. et al., 2005; Reichelt M. et al., 2008). В результате развивается ганглионит, сопровождаемый распространением инфекции вниз по нервным аксонам к коже. Каким образом происходит транспортировка вируса в поврежденных аксонах неизвестно. Инфекция также может распространяться центрально, приводя к воспалению оболочек в области передних и задних рогов спинного мозга (Gray F. et al. 1994). Отдельные патолого-анатомические наблюдения также свидетельствуют о наличии воспалительных изменений и в контралатеральных спинномозговых ганглиях (Miller S. E. et al., 1997), отмечается снижение количества нейронов и наличие воспалительных инфильтратов в ганглиях, периферических нервах, и спинномозговых корешках (Gowrishankar K. et al., 2007). В некоторых случаях отмечается выраженные некротические изменения в спинномозговых ганглиях. Большинство изменений в периферическом нерве протекает по типу Валлериановской дегенерации, имеющей место, как в толстых, так и в тонких волокнах. (Denny-Brown et al., 1944).
Острая VZV инфекция клинически характеризуется стадией продрома и стадией везикулярных высыпаний (Arvin A., 2005).
Сыпь обычно локализуется в одном или нескольких смежных дерматомах и сопровождается развитием острой невропатической боли. У 50% больных сыпь встречается на туловище, у 20% - на голове, у 15% - на руках, и у 15% - на ногах (Arani R.B. et al., 2001).
Клинический диагноз опоясывающего лишая в типичных случаях достаточно прост. Однако иногда требуется проведение лабораторной диагностики с целью идентификации вируса. Наиболее быстрым и высокочувствительным методом является полимеразная цепная реакция.
В остром периоде болезни или после него возможно развитие осложнений, захватывающих различные системы организма. Наиболее серьезными считаются неврологические осложнения. В структуре неврологических расстройств ведущее место занимает поражение периферической нервной системы. При данном заболевании воспалительный процесс затрагивает региональные, чувствительные ганглии с развитием ганглиолитов. Наличие у больных корешковых болей, парастезий, сегментарных нарушений чувствительности отмечается практически у каждого больного (Stankus S. et al., 2000; Thyregod H. G. et al., 2007). Болевой синдром имеет выраженную вегетативную окраску в виде жгучих, приступообразных, резких болей, усиливающихся в ночное время. В головном мозге при опоясывающем герпесе могут быть обнаружены явления отека, выраженная диффузная инфильтрация подпаутинного пространства, геморрагии в белом веществе, базальных ганглиях (Sissoko D. et al., 1998). Следует заметить, что осложнения со стороны головного и спинного мозга в настоящее время встречаются редко. В случаях развития VZV-инфекции в области тройничного нерва часто наблюдаются осложнения со стороны глаз - кератит, ирит, ретинит, офтальмит. Ранее, при отсутствии специфической противогерпетической терапии, к частым осложнениям VZV-инфекции относились пневмонии, энцефалиты или гепатиты, иногда приводившие к летальному исходу.
Вместе с тем, из всех перечисленных осложнений VZV инфекции самым распространенным считается постгерпетическая невралгия (Dworkin R.H., Portenoy R.K., 1996).
Различают острую герпетическую невралгию (в течение 30 дней после начала заболевания) и постгерпетическую невралгию (Choo P. et al.,1997). К ПГН относят упорные боли в областях, затронутых герпесной инфекцией после заживления кожи (Dworkin R. et al. 2003). Наиболее хорошо установленными факторами риска для ПГН являются пожилой возраст, большая распространенность высыпаний на коже и выраженная боль перед везикулярной сыпью (Desmond R.A. et al., 2002; Fleming D.M. et al., 2004). Все эти факторы находятся во взаимосвязи, поэтому пациенты 50 лет и старше в большинстве случаев испытывают тяжелую, нестерпимую боль и значительные кожные высыпания, что гораздо чаще приводит к развитию ПГН. У пациентов со всеми этими факторами риск развития ПГН превышает 50-75 % (Gnann J., Whitley R. 2002; Jung B.F., 2004). Постгерпетическая невралгия может развиться в любом возрасте, однако для нее характерна прямая корреляция частоты встречаемости и длительности ПГН с возрастом. Более 50% всех пациентов с ПГН - старше 60 лет, 75% больных с указанной патологией приходится на возрастную группу старше 75 лет (Nurmikko T.J., 2001). Половина всех пациентов с ПГН старше 60 лет испытывает постоянную боль более 6 месяцев, в то время как в возрастной группе 30-50 лет ПГН более 6 месяцевь наблюдается у 10% больных (Whitley R. et al. 1996). В США ежегодно регистрируется 100-200 тыс. новых случаев ПГН (Nurmikko T.J., 2001). Однако, истинная распространенность ПГН не известна, не только потому, что эпидемиологические данные недостаточны, но также из-за отсутствия конценсусса по определению ПГН. Некоторые авторы относят к ПГН боли, возникающие в любой период герпесной инфекции, другие считают, что ПГН - это боль, сохраняющаяся спустя 3 месяца после заживления кожи. В первом случае определения ПГН ее распространенность составляет 8%, во втором - 4,5% (Choo P. et al. 1997). Постоянную боль в течение 1 мес после сыпи испытывают до 15% пациентов и около 4% пациентов от общего количества перенесших опоясывающий лишай отмечают сохранение боли в течение года (Lancaster T. et al. 1995).
Классическое проспективное исследование, проведенное Hope-Simpson (1975), продемонстрировало, что из 321 пациента с опоясывающим лишаем 10 % имеют выраженную боль спустя 3 месяца после острой герпетической инфекции, а 4 % - и через 12 месяцев. Подобные результаты были получены и в других проспективных исследованиях (Helgason S. et al. 1996; 2000; Scott F.T. et al., 2006), в которых также было показано, что наибольший риск пролонгации болевого синдрома после перенесенного опоясывающего лишая имеют пациенты в возрасте около 60 лет.
Постгерпетическая невралгия занимает третье место по частоте встречаемости среди различных типов невропатической боли и уступает только болям в нижней части спины и диабетической невропатии (Montero H.J. et al., 2005; Breivik H. et al, 2006; Torrance N. et al., 2006).
Локализация болевого синдрома практически всегда соответствует зоне кожных высыпаний. Интенсивность болевого синдрома как правило высокая. Кроме глубоких ноющих и стреляющих болей очень характерны поверхностные жгучие боли и наличие стимулозависимых болей - динамической гипералгезии и аллодинии (Baron R., 2004).
При клиническом осмотре в зоне болей выявляются нарушения поверхностной чувствительности. Качество боли в острый период опоясывающего лишая и при ПГН различно. Вместе с тем, несмотря на разный выбор дескрипторов из МакГилловского болевого вопросника, пациенты с опоясывающим лишаем и ПГН для описания своих болевых ощущений выбирают похожие по смыслу слова, например, горячая и жгучая боль или пронзающая и простреливающая боль (Bennett M., 2001).
Схожие проявления наблюдаются и при описании вызванной боли пациентами с опоясывающим лишаем и ПГН. И те, и другие отмечают наличие схожих типов гипералгезии и аллодинии (Haanpaa M. et al., 2000; Berry J.D., Rowbotham M.C., 2004).
У большинства пациентов боль, связанная с ПГН, уменьшается в течение первого года. Однако у части больных она может сохраняться годами и даже в течение всей оставшейся жизни, причиняя немалые страдания (Cunningham A.L., Dworkin R.H., 2000). Затяжной, тяжелый характер заболевания с длительным, выраженным болевым синдромом способствует формированию расстройств психики (Dworkin R.H., et al., 1992). У таких пациентов выявляются тревожно-депрессивные расстройства, когнитивные нарушения - снижение активного внимания, памяти, затруднения осмысления происходящего, отмечается некритичность, нетерпеливость, неряшливость, страх боли, неуверенность в завтрашнем дне, отмечается снижение социальной активности (Haythornthwaite J.A. et al., 2003). ПГН оказывает значительное отрицательное влияние на качество жизни и функциональный статус пациентов особенно пожилого возраста (Lydick E. et al., 1995). У пациентов с ПГН отмечается хроническая усталость, снижение массы тела, физической активности, нарушения сна (Morin C.M., Gibson D., Wade J., 1998).
В основе боли, связанной с ПГН, лежат воспалительные изменения или повреждения ганглиев задних корешков спинного мозга и периферических нервов в пораженных зонах тела. Такие боли относят к невропатическим болям, их выделяют в отдельную самостоятельную группу и определяют как боли, возникающие вследствие первичного повреждения соматосенсорной нервной системы (Treede R.D. et al., 2008).
Патофизиологической основой невропатических болевых синдромов являются нарушения генерации и проведения ноцицептивного сигнала в нервных волокнах, а также механизмов контроля возбудимости ноцицептивных нейронов в структурах спинного и головного мозга (Кукушкин М.Л., Хитров Н.К., 2004; Baron R. 2000).
Лечебная тактика при опоясывающем лишае включает два основных направления: противовирусная терапия и купирование невропатической боли, как в острый период заболевания, так и в стадии постгерпетической невралгии. Результаты нескольких рандомизированных контролируемых испытаний свидетельствуют о том, что раннее начало лечения простого герпеса может предотвратить развитие постгерпетической невралгии или способствовать ее скорейшему разрешению (Исаков В.А. и др., 2004; Helgason S. et al., 1996; Jackson J.L. et al., 1997 ; Volmink J. et al., 1996).
Наиболее широкое применение нашли такие специфические противогерпетические препараты, как ацикловир, фамцикловир и валацикловир, которые, являясь нуклеозидными аналогами, блокируют вирусную репликацию (Романцев М.Г., 1996; Beutner K. et al., 1995; Bruxelle J., 1995). Важно, что противовирусное лечение проявляет наивысшую активность, если назначено в течение 72 ч от начала герпетических высыпаний (Johnson R., 2001; Johnson R., Dworkin R.H., 2003). В ряде исследований доказана высокая эффективность ацикловира в уменьшении тяжести, продолжительности острой герпесной инфекции и профилактике ПГН, особенно при его раннем назначении. Оценка эффективности фамцикловира также продемонстрировала уменьшение времени до разрешения сыпи (Dworkin R.H. et al., 1998). В сравнительном исследовании ацикловира и валацикловира показана эквивалентная эффективность в сокращении продолжительности невропатической ПГН (Beutner K. et al. 1995). В другом клиническом испытании установлена терапевтическая эквивалентность фамцикловира и валацикловира для неосложненного герпеса (Tyring S. et al. 2000). Возможно также сочетанное использование противовирусной терапии и глюкокортикостероидов (Whitley R. et al. 1999). Выявлено, что такая комбинация эффективнее монотерапии противовирусными препаратами, особенно для лечения острой боли и коррекции различных аспектов качества жизни пациентов. Комбинация ацикловир+преднизолон значительно быстрее купирует острую невралгию и возвращает пациента к обычной жизнедеятельности, но существенно не влияет на течение ПГН, то есть она наиболее показана в остром периоде в старших возрастных группах для терапии острого болевого синдрома. Доказано, что хотя преднизолон является иммуносупрессором, его использование не увеличивает частоты развития ПГН и в этом смысле его действие сравнимо с влиянием плацебо, то есть данная комбинация может быть спокойно использована в старших возрастных группах. Для некупируемых тяжелых случаев ПГН некоторые исследователи рекомендуют интратекальное введение метилпреднизолона (Kost R., Straus S., 1996).
В настоящее время в США делается акцент на профилактику герпетической инфекции. С 1995 г. в США проводится всеобщая вакцинация от ветряной оспы, особенно пожилых лиц, и с 1999 г. отмечается резкое снижение заболеваемости (Hambleton S., Gershon A., 2005; Oxman M.N. et al., 2005).
При постгерпетической невралгии препаратами с доказанной эффективностью (класс А - терапия первой линии) являются: пластины с 5% лидокаином, габапентин, прегабалин, трициклические антидепрессанты, трамадол (Attal et al., 2006).
На сегодняшний день эффективность применения пластин с 5% лидокаином (Версатис, Grunenthal Gmbh) убедительно доказана при лечении ПГН. Так, в нескольких рандомизированных клинических исследованиях установлено, что применение пластин с 5% лидокаином статистически достоверно более значимо облегчает проявления болевого синдрома у пациентов с постгерпетической невралгией по сравнению с плацебо (Rowbotham M.C., 1996; Galer B.S., 1999, 2002). На основании полученных данных FDA одобрило применение данного препарата в качестве стартовой терапии у пациентов с постгерпетической невралгией. (Richard L. et al., 2004)
Версатис - это топический анальгетик, который действует непосредственно там, где болит. Он выпускается в виде мягких пластин размером 10х14 см, которые наклеиваются на неповрежденную кожу без признаков воспаления. Медленно высвобождающийся из пластины лидокаин создает более или менее значительную концентрацию лишь в поверхностных слоях кожи, где проходят тонкие волокна, обеспечивающие болевую и температурную чувствительность (Gammaitoni AR, Davis MW. 2002.). Лидокаин лишь в незначительной степени проникает в более глубокие слои кожи, где проходят кровеносные сосуды, поэтому его попадание в системный кровоток сведено к минимуму. У пациентов, использовавших пластины Версатис, не наблюдалось никаких известных системных эффектов лидокаина (влияние на деятельность ЦНС и сердечно-сосудистой системы). Таким образом, важнейшим преимуществом пластин Версатис служит отсутствие системного действия, что гарантирует безопасность лечения. Практически полное отсутствие системного эффекта позволяет назначать Версатис совместно с любыми другими препаратами для лечения нейропатической боли.
Механизм лечебного эффекта препарата Версатис не ограничивается только действием высвобождающегося из них лидокаина. Важное значение имеет также то, что пластина выполняет роль механического барьера, препятствуя раздражению участка кожи с измененной чувствительностью (аллодиния), а также оказывает не него легкое охлаждающее действие (Galer BS, Gammaitoni AR, Oleka N et al., 2004)
Пластины Версатис рекомендуется прикреплять на 12 ч в течение суток, затем следует 12-часовой перерыв. Обезболивающий эффект часто начинается в течение 30 мин после прикрепления пластины, но может проявляться и позже, нарастает в течение 4 ч и затем поддерживается в течение длительного времени, пока пластина прикреплена к коже. Более того, он может сохраняться и после ее удаления.
Для объективной оценки эффективности каждого из препаратов при лечении ПГН используется показатель NNT (number needed to treat - количество больных, которых нужно пролечить, чтобы получить у одного 50% снижение боли). Чем ниже NNT, тем более эффективен препарат при данной патологии. NNT для пластин с 5% лидокаином при лечении пациентов с ПГН составляет 2,0; для амитриптилина - 2,6; габапентина - 4,4; прегабалина - 4,6 (Wu C.L., Raja S.N., 2008); для трамадола - 3,9 (Kalso E., 2006).
Кроме того, в клинической практике очень важен показатель NNH (number needed to harm - число пациентов, которых необходимо пролечить данным препаратом, чтобы получить развитие 1 случая неблагоприятной побочной реакции, приводящей к отмене препарата). Он показывает, насколько безопасен данный препарат при его использовании. Величина NNH для трамадола, рассчитанная по результатам нескольких клинических исследований, составила 9.0, для ТЦА 14.7, для габапентина 26.1. Рассчитать показатель NNH для пластин с 5% лидокаином не представляется возможным в связи благоприятным профилем безопасности препарата, сравнимым с плацебо.
Таким образом, оценка препарата Версатис с позиций доказательной медицины делает его препаратом выбора при лечении постгерпетической невралгии, что подтверждено в соответствующих рекомендациях.
СПИСОК ЛИТЕРАТУРЫ
Постгерпетическая невралгия – это осложнение опоясывающего лишая, заболевания, которое вызывает вирус ветряной оспы. Во время инфекции на ограниченном участке кожи, соответствующем пораженному нерву, возникает покалывание, спустя некоторое время появляется болезненная сыпь с пузырьками.


Когда на месте пузырьков образуется корочка, и они заживают, возникает жгучая боль, которая может сохраняться в течение длительного времени (в течение нескольких лет, месяцев или всю жизнь).
Против постгерпетической невралгии не существует эффективного лечения. Врачи-неврологи могут лишь назначить препараты, которые помогут управлять болевым синдромом.
Постгерпетическая невралгия в цифрах и фактах:
- Согласно американской статистике, постгерпетическая невралгия возникает у 10-18% людей, перенесших опоясывающий лишай.
- После перенесенного опоясывающего лишая у людей младше 60 лет это осложнение развивается менее чем в 10% случаев.
- После 60 лет риски сильно повышаются, и эта цифра поднимается до 40%.
Симптомы герпетической невралгии
Нарушения возникают на ограниченном участке тела, как правило, с одной стороны, там, где проходит пораженный вирусом нервный ствол. Для заболевания характерно сочетание трех признаков:
- Боль. Может быть жгучей, колющей, ноющей. Как правило, сохраняется 3 месяца и дольше после выздоровления от опоясывающего лишая.
- Аллодиния. Это сложное слово обозначает состояние, когда боль возникает от воздействий, которые у здоровых людей к ней не приводят. При герпетической невралгии болевые ощущения могут возникать от легких прикосновений к коже, одежде.
- Зуд и чувство онемения. Более редкие симптомы.
Заболевание не представляет большой опасности, но из-за постоянных болей со временем человек начинает испытывать повышенную утомляемость, депрессию, у него снижается аппетит, он не может нормально выспаться.
Для того чтобы предотвратить осложнение, нужно обращаться к врачу при первых признаках герпеса. Чем раньше заболевший человек начал принимать противовирусные средства, тем ниже риск того, что в будущем его будут беспокоить боли.
Чаще всего врач устанавливает диагноз после осмотра пациента. Дополнительные исследования и анализы не нужны.
Лечение постгерпетической невралгии
Для борьбы с болевыми ощущениями используют разные средства. Не все они одинаково хорошо помогают разным пациентам. Задача врача – подобрать препарат или их сочетание, которое сможет эффективно держать болезнь под контролем у конкретного пациента.
Чаще всего используют следующие средства:
- Лидокаин – наносят местно на пораженный участок кожи.
- Нестероидные противовоспалительные средства, например, парацетамол, аспирин.
- Опиоидные (наркотические) анальгетики – более мощные обезболивающие, также обладают успокоительным эффектом.
- Противосудорожные препараты. Некоторые лекарства из этой группы, например, прегабалин и габапентин, помогают лечить боли при постгерпетической невралгии.
- Антидепрессанты. Эти препараты оказывают влияние на головной мозг и изменяют восприятие боли. Их назначают в меньших дозах, чем при депрессии.
Иногда медикаментозное лечение дополняют альтернативными методами, такими как иглорефлексотерапия, разные практики релаксации.
Невралгия затылочного нерва – заболевание, при котором происходит повреждение нервов, которые отходят от верхней части спинного мозга и проходят снизу вверх под кожей головы в затылочной области. В результате возникают боли.


Почему возникает заболевание?
Возможные причины затылочной невралгии:
- Острая травма задней части шеи и головы.
- Постоянное напряжение мышц шеи. Например, у офисных работников, которые проводят большую часть дня сидя за компьютером.
- Протрузии и грыжи шейных межпозвоночных дисков.
- Остеохондрома (доброкачественная опухоль) позвонков.
- Инфекционные заболевания и воспалительные процессы.
- Сахарный диабет.
- Редкая причина – метастаз злокачественных опухолей в позвоночник.
Иногда врачу так и не удается до конца разобраться, почему возникло заболевание.
Мы вам перезвоним
Симптомы невралгии затылочного нерва
Основное проявление заболевания – головные боли. Они возникают в задней и верхней части головы, в основании черепа, в шее. Болевые ощущения могут распространяться на надбровья, позади глаз.
Обычно боль напоминает сильные уколы, удар электрическим током. Она может быть пульсирующей, стреляющей, сопровождаться жжением. У некоторых больных при этом повышается чувствительность к свету, звукам. Боль могут провоцировать движения в шее.
Обычно боль начинается в шее и нижней части головы, распространяется вверх. Чаще всего она возникает с одной стороны, но затылочные нервы могут быть поражены и с двух сторон.
Хронические головные боли возникают при разных заболеваниях. Зачастую люди, которые испытывают симптомы невралгии затылочного нерва (и даже их лечащие врачи) считают, что у них головные боли напряжения или мигрень.
Диагностика
Во время приема невролог расспрашивает пациента о том, когда его начала беспокоить боль, где она возникает, что её провоцирует, просит описать ощущения, которые возникают во время приступа. Затем проводится неврологический осмотр. Врач просит пациента повернуть, наклонить голову, нажимает на определенные точки на шее, пытаясь вызвать боль.
Если после осмотра остаются сомнения в диагнозе, обнаруживаются необычные симптомы, невролог назначает обследование. Оно может включать анализы крови, МРТ и другие методы диагностики.
Лечение невралгии затылочного нерва
Многим пациентам помогают простые мероприятия: отдых, тепло на шею, обезболивающие препараты (ибупрофен, напроксен). Полезны курсы массажа: они помогают размять напряженные шейные мышцы.
Если это не помогает, врач может назначить другие лекарства: миорелаксанты (препараты, расслабляющие напряженные мышцы), некоторые противосудорожные препараты, антидепрессанты. Иногда требуются блокады затылочного нерва – инъекции препаратов, которые прерывают передачу болевых нервных импульсов.
В редких случаях бывает необходимо хирургическое лечение. Если боль обусловлена тем, что нерв пережат кровеносным сосудом, проводят микроваскулярную декомпрессию. Иногда для того чтобы заблокировать болевые импульсы, применяют специальное устройство – нейростимулятор.
Неврит затылочного нерва – воспаление нервов (большого и малого затылочного), которые проходят по верхней части шеи и задней поверхности головы, обеспечивают чувствительность кожи.


Почему возникает неврит затылочного нерва?
Существует более общий термин – затылочная невралгия – он обозначает особую разновидность головной боли, которая возникает при раздражении, воспалении, повреждении затылочных нервов. Если среди причин заболевания на первый план выступает воспалительный процесс, говорят о неврите.
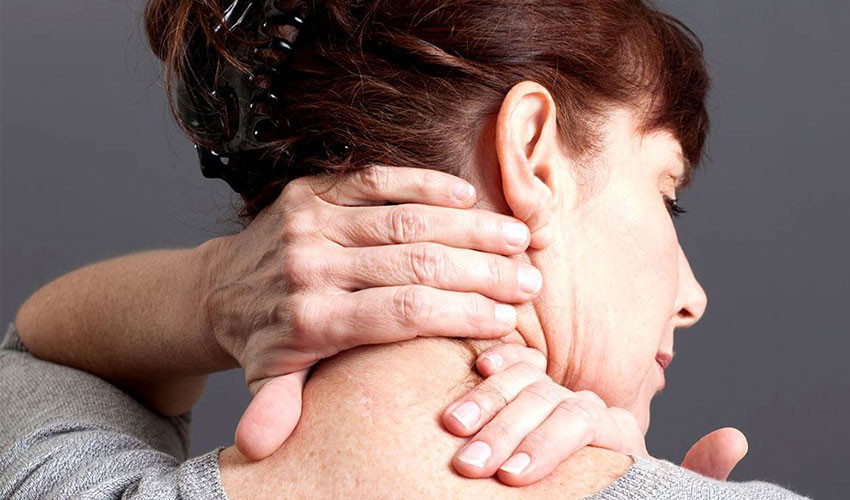
Основные причины повреждений нервных волокон, которые могут привести к воспалению:
- Патологии шейного отдела позвоночника, например, поражение межпозвоночных суставов, остеохондроз, грыжи межпозвонковых дисков, костные опухоли.
- Травмы шеи, черепно-мозговые травмы.
- Длительное напряжение шейных мышц.
- Сахарный диабет – заболевание, при котором возникают нарушения в мелких сосудах, в итоге нервные волокна перестают получать достаточное количество кислорода, питательных веществ.
- Некоторые инфекционные заболевания.
- Воспалительные процессы в сосудах.
К поражению, связанному с патологическими изменениями в шейных позвонках и мышцах, более склонны люди, у которых постоянно напряжена шея из-за длительного пребывания в однообразной позе (работа за компьютером), частых однотипных движений.
В медицинском центре Международная клиника Медика24 будет быстро и профессионально проведена диагностика неврита затылочного нерва, наши неврологи назначат вам эффективное лечение.
Мы вам перезвоним
Лечение неврита затылочного нерва
Обычно лечение заболевания начинают со следующих мер:
- Противовоспалительные и обезболивающие препараты.
- Миорелаксанты – препараты, которые помогают расслабить мышцы шеи.
- Массаж.
- Физиотерапевтические процедуры.
- Тепло на область шеи и затылка.
- Создание покоя для мышц шеи.
В каждом случае врач подбирает лечение индивидуально. Если боль, несмотря на проводимую терапию, не уходит, применяют блокады: в область пораженного нерва вводят анестетики, стероидные противовоспалительные средства.
В наиболее тяжелых случаях при неврите врач может порекомендовать один из видов хирургического лечения:
- Ризотомия – вмешательство, во время которого разрушают пораженный нервный корешок, тем самым блокируя боль.
- Невролиз – повреждение нервных волокон при помощи высокой, низкой температуры или специальных химических веществ, за счет чего блокируется передача болевых импульсов.
- Декомпрессия – устранение сдавления нервных волокон окружающими тканями.
Данное заболевание не представляет угрозы в плане тяжелых осложнений, даже если его совсем не лечить. Однако, оно сопровождается болью, которая снижает качество жизни, не дает полноценно заниматься работой и повседневными делами.
Читайте также:

