Нужно ли ставить прививку от дифтерии и полиомиелита
Обновлено: 24.04.2024
11.11.2015 родилась дочь. В роддоме ребенку были сделаны 2 прививки БЦЖ и от гепатита В(производство Москва), вторая прививка от гепатита сделана ровно через месяц (производство Москва), третья прививка пропущена и не сделана. Сейчас ребенку 1 год, планируем ставить пентаксим 3 раза через полтора месяца. Наш график сместился. Подскажите, когда и как поставить третью прививку от гепатита В? Когда можно поставить прививку от пневмококковой инфекции? Когда ставить прививку от краснухи, кори и паротита? Что с чем можно совместить?Как будет выглядеть дальнейший наш график прививок?
Отвечает Полибин Роман Владимирович
График, по которому делаются прививки от гепатита желательно соблюдать в точности. Изменения допускаются с одобрения врача, однако, если прививка задерживается более чем на три месяца, вся схема начинается заново, с первой прививки.
Согласно национальному календарю профилактических прививок, при сдвиге сроков вакцинации, допускается введение вакцин, применяемых в рамках Национального календаря профилактических прививок, в один день разными шприцами в разные участки тела. Исключением является только вакцина для профилактики туберкулеза!Если вакцины вводят не в один день, то интервал между прививками должен составлять не менее месяца.
1)Интервалы между дозами сохраняются и составляют 1,5–1,5 месяца. И 12 месяцев для ревакцинации.
Вакцинация детей, которым иммунопрофилактика против пневмококковой инфекции не была начата в первые 6 месяцев жизни, проводится двукратно с интервалом между прививками не менее 2 месяцев.
Вакцинация от кори, краснухи и паротита. Если прививку надолго отложили— её делают максимально приближенной к графику. В этом случае промежуток между введением вакцины и проведением ревакцинации должен составлять не менее 4 лет.
Мне 31 год, знаю, что нужно делать ревакцинацию, но карты детской не сохранилось, а ведь появились и новые вакцины (которых в детстве не было, например, от ветрянки, которой я не болела). Какие прививки мне нужно сделать, какие можно объединить, есть ли какие-то бесплатные для взрослых? Слышала, что прививки от ВПЧ продлили до 45, так ли это? Нужно ли предварительно сдавать на наличие высоконкогенных типов ВПЧ?
Отвечает Полибин Роман Владимирович
Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для взрослых также актуальна вакцинация против пневмококковой инфекции, клещевого энцефалита, гриппа ежегодно. Эти прививки должны предоставляться поликлиникой по месту жительства бесплатно. Вакцинация против ветряной оспы, в случае если Вы не болели ветрянкой, также будет иметь необходимость, однако не всегда можно получить ее бесплатно. Прививка против вируса паппиломы человека в настоящее время согласно инструкции применяется до 45 лет. Все вакцины сочетаются друг с другом.
Моему ребёнку 3,5 месяца. В роддоме сделали БЦЖ. Хочу начать вакцинацию с 6 месяцев так как по некоторым данным литературы у детей с 3 по 6 месяцы жизни идёт физиологическое снижение иммунитета за счёт снижения АТ в молоке матери, а с 6 мес примерно начинает вырабатываться свой иммунитет. По какой схеме мне вакцинировать ребёнка? И порекомендуйте какими вакцинами?
Отвечает Харит Сусанна Михайловна
Прививать начинают рано именно для того, чтобы к моменту, когда меньше будет материнских антител, ребенок уже был защищен своим. Сейчас рекомендуют в мире начинать прививки с 6 недель (АКДС). Кроме того после 6 мес. резко нарастает частота аллергических проявлений у детей, за счет расширения спектра аллергенов, получаемых с пищей.
Поэтому начинайте прививаться, менее реактогенными являются бесклеточные коклюшные вакцины, кроме того в комбинированных препаратах все в одном уколе. И не забудьте про пневмококковую вакцину, благодаря которой ребенок меньше будет болеть ОРЗ.
Скажите пожалуйста, нужно ли беспокоиться, если после первой прививки с гексавакциной (ребенку было 3 мес.) ребенок закидывает голову назад, кожа стала сероватой и одна нога какая то слабая, и безопасна ли будет вторая прививка?
Отвечает Полибин Роман Владимирович
В данном случае, при наличии описанных симптомов необходима консультация врача невролога для постановки диагноза (перинатальное поражение ЦНС?) и решения вопроса о терапии. При отсутствии прогрессирующей патологии со стороны нервной системы можно продолжить прививки на фоне назначенного лечения.
Девочке 5л. 11 мес. Сделали прививку пневмо23. Через 18 часов стала повышаться температура- 38С, дали нурофен, температура снизилась незначительно и через 3 часа опять выросла до 39С, опять выпили нурофен, t опять немного упала. При этом плечо в месте иньекции вздулось и покраснело, покраснение 4 см. в диаметре. Еще через 4 часа t поввсилась до 39,3С. Далее выпили парацетамол еще пару раз с интервалом в 4 часа, причем, перед последним приемом у ребенка был очень сильный озноб с крупной дрожью. В итоге, в пятый раз после последнего подьема t до 39, 5С, ребенку дали нимесил, через 1.5 часа t снизилась, ребенок уснул до утра. Утром через 42 часа после прививки ребенок встал с t 38. Через 4 часа t стала снова расти, опять дали нимесил, после чего t потихоньку снижалась, и вечером ребенок лег спать сt 37. Диаметр покраснения значительно увеличился и через 42 часа был уже на все верхнюю часть плеча, покраснение было очень болезненным и горячим. Перед прививкой врач предупреждал о покраснении и незначительном возможном повышении температуры, все прививки до этого переносили легко, ребенок был абсолютно здоров перед вакцинацией, так же в этот день поставили энджерикс и полиорикс в 3 раз ранее реакции на них никакой не было. Скажите, каковы могут быть причины подобной реакции и можно ли в будущем делать ревакцинацию от пневмококковой инфекции или такая реакция является противопоказанием в будущем к вакцинам от пневмококка?
Отвечает Брико Николай Иванович
На вакцину Пневмо 23 возможно развитие температурных и местных реакций, в том числе достаточно выраженных как в Вашем случае. Эти реакции кратковременны и проходят бесследно. Ревакцинация Пневмо 23 проводится только по показаниям при наличии серьезных хронических заболеваний. Если у ребенка будут показания к ревакцинации против пневмококковой инфекции необходимо заменить вакцину на Превенар 13.
Можно ли сделать сыну (25 лет) прививкуот пневмококковой инфекции?
С 2000 года поставлен диагноз бронхиальная астма (стадия ремиссии), позже появился атопический дерматит, сейчас выражен сухостью и покраснением на сгибах локтей, лбу, веках, шее. 8 лет находился на лечении у врача- пульмонолога Луничкиной И.В. по программе врача-пульмонолога Солопова В. В. Дышали на приборе Альбедо. Сейчас курсами (10-15 дней) пропивает лорагексал (лоратадин), цитиризин, эриус, мази дермодрина (Болгария). Часто болеет ОРВИ, как следствие бронхит. Лечат антибиотиками. Не переносит нистатин, ампициллин, гентамицин, дибазол , корень солодки. Витамины, где есть витамин С (реакция - огромные красные пятна + обильное выделение из носа и чихание).
Отвечает Харит Сусанна Михайловна
Ваш сын входит в группу риска по развитию пневмококковой инфекции, поэтому вакцинация проводится бесплатно. Он может привиться в период ремиссии. Начать можно с Превенар 13, а через 1 год выполнить Пневмо 23.
Моей дочке 2,8, по календарю прививок мы сделали все прививки кроме последней АКДС, делали импортные вакцины, так как на первую отечественную АКДС у ребенка была высокая температура, на импортные 2 и 3 все было в порядке, так получилось что я сделала ребенку вакцинацию от полиомиелита, так как импортеры вакцины АКДС 4 й на тот момент не было и теперь у меня вопрос, чистой импортеры АКДС без полиомиелита нет в центре вакцинации, отечественную делать я боюсь, можно ли сделать вакцину импортную АКДС + полиомиелит, то есть еще раз полиомиелит ввести?
Отвечает Полибин Роман Владимирович
Температурная реакция на вакцинацию, в том числе высокие цифры, является нормальной реакцией на прививку. Повышение температуры возможно и на импортные коклюшные вакцины. Вы можете сделать зарубежную вакцину аАКДС+ИПВ, в этом случае пятое введение против полиомиелита, как, и предусмотрено Национальным календарем, будет засчитано за вторую ревакцинацию.
График прививок у нас нарушен, так первая прививка от полиомиелита (отечественная) сделана в 4 месяца, вторая такая же в 7 месяцев, в 1 г. 2 мес. в травм пункте была сделана экстренная прививка от столбняка, после чего в 1 г. и 3 мес. была сделана прививка Пентаксином (АКДС +полиомиелит +гемофильная инф.). Подскажите, пожалуйста, схему дальнейших прививок АКДС - чем лучше прививаться? И полиомиелита - какую лучше сделать, уколы или капли?
Отвечает Харит Сусанна Михайловна
Не очень понятно, какой на данный момент возраст ребенка. Предполагаем, что около 1.5 лет. Тогда вы можете привиться вновь Пентаксимом, через 2 месяца- вновь Пентаксим, через 1,5 месяца Инфанрикс или АКДС. В целом у ребенка должно быть пять прививок против полиомиелита (в любом возрате) и 4 введения коклюшных вакцин (к 4 годам).
Можно ли после первой АКДС ставить Пентаксим или Инфанриксгекса? И нам нужна вторая вакцинация без гепатита В и желательно без гемофильной инфекции. В какой вакцине этого нет? Российскую АКДС ставить боимся, т.к. у близких родственников большие осложнения.
Отвечает Харит Сусанна Михайловна
Пентаксим И ИнфанриксГекса- комбинированные пяти и шестикомпонентные вакцины. В обеих вакцинах содержится вакцины против коклюша, дифтерии, столбняка, полиомиелита , гемофильной инфекции тип В, а в Инфанрикс Гекса –и против вирусного гепатита В.
Вакцина против гемофильной инфекции тип В содержится в отдельном флаконе, непосредственно перед вакцинацией она вводится во флакон с вакцинами против дифтерии, столбняка, коклюша, полиомиелита. Если в вакцинации против гемофильной инфекции ребенок не нуждается, то этот компонент не вводится. Согласно инструкции Пентаксим или Инфанрикс Гекса, с гемофильной инфекцией согласно возрастным особенностям прививаются после 1 года жизни однократно.
Отвечает Харит Сусанна Михайловна
Против столбняка осуществляется плановая и экстренная специфическая профилактика. В плановом порядке вакцинация проводится адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС) или адсорбированным дифтерийно-столбнячным анатоксином (АДС или АДС-М-анатоксином).
Экстренную специфическую профилактику столбняка проводят при: травмах с нарушением целостности кожных покровов и слизистых оболочек; отморожениях и ожогах (термических, химических, радиационных) второй, третьей и четвертой степени; внебольничных абортах; родах вне медицинских учреждений; гангрене или некрозе тканей любого типа, длительно текущих абсцессах; укусах животными; проникающих повреждениях. Для экстренной специфической профилактикистолбняка применяют: антистолбнячный анатоксин и противостолбнячный человеческий Ig, а при отсутствии последнего - противостолбнячную сыворотку. Анатоксин столбнячный очищенный адсорбированный жидкий (АС-анатоксин) представляет собой препарат, полученный из бактериальных экзотоксинов, полностью лишенных токсических свойств, но сохранивших антигенные и иммуногенные свойства, препараты крови в него не входят.
Иммуноглобулин противостолбнячный человека (ИПСЧ) содержит антитела и представляет собой иммунологически активную белковую фракцию, выделенную из сыворотки (плазмы) крови доноров, иммунизированных столбнячным анатоксином, очищенную. Противостолбнячная сыворотка представляет собой иммуноглобулиновую фракцию сыворотки крови лошадей, иммунизированных столбнячным, анатоксином или токсином, содержащую специфические антитела.
Таким образом, препараты вводимые при плановой вакцинации содержат только анатоксин и не содержат антитела, при проведении экстренной профилактики могут вводиться и АС, так и ПСС, ИПСЧ, а они содержат антитела. Однако, детям при наличии полного курса прививок при получении травмы не вводится АС, ИПСЧ, ПСС. Только в случае наличия инфицированной раны и если после последней ревакцинации прошло 5 и более лет, тогда вводится столбнячный анатоксин.
На сайте в статье "МОЖНО И НУЖНО ПОБЕДИТЬ ГЕПАТИТ В" от 17.08.2015 написано, что "ни при каких условиях курс вакцинации не начинается заново" (в контексте нарушения схемы вакцинации детей).
1 вопрос: почему так категорично нельзя начать заново с v1 (по схеме 0-1-6, без контроля серологии)? такими словами прописано в законодательстве или у этого есть реальные клинические основания?
2 вопрос: при неизвестном прививочном анамнезе(может и были первые 2 прививки два года назад) у взрослого и отсутствии возможности делать серологию, как прививаться от Геп.В?
Отвечает Полибин Роман Владимирович
Опыт многолетних наблюдений показал, что три прививки против Гепатита В, проведенные с любым интервалом защищают в 95% случаях. Если человек имеет контакт с больным гепатитом В и риск заражения у него выше среднестатистического, то обязательно при нарушении графика прививок проводится обследование на титр антител к вирусу Гепатита В, а также обследование на маркеры самой инфекции. И, если титры антител не защитные, то проводят дополнительные вакцинации.
Если прививочный анамнез неизвестен, человек считается не привитым и получает полную схему 0-1-6 месяцев. Если он в контакте с больными, то сначала обследование на маркеры самой инфекции и при отрицательных маркерах (Hbs-антиген) осуществляется вакцинация по соответствующей схеме.
Моему сыну 6 лет, с рождения ребенку сделали только прививку БЦЖ в роддоме. Ребенок жил с отцом и от остальных прививок он отказался по религиозным соображениям, противопоказаний не было.
Как можно составить план прививок для сына в дальнейшем? Мы живем в селе и наш врач не может внятно ответить на этот вопрос.
Отвечает Полибин Роман Владимирович
Для составления календаря вакцинации ребенку в 6 лет необходимо учесть инфекционные заболевания, которыми он уже переболел к данному возрасту: корь, краснуха, свинка и другие. Если ребенок ничем не болел, то график будет предполагать вакцинацию против всех инфекций, включенных в Национальный календарь привок, кроме коклюша, так как в нашей стране эта вакцинация проводится только для детей до 4-х лет. График:
Начать следует с реакции Манту или Диаскин-теста. Далее:
а) вакцинация против кори, паротита, краснухи (дивакцина + краснушная вакцина) с ревакцинацией через 6-12 месяцев
д) оральная полиовакцина (ОПВ) + вакцина против Гепатита В
е) вторая вакцинация против Гепатита В
е) через 5 месяцев после второй - третья вакцинация против Гепатита В
ж) через 9-12 месяцев после второй АДС-М – ревакцинация АДС-М + ревакцинация ОПВ
Если в поликлинике имеются вакцины против пневмококковой и гемофильной инфекций, следует провести вакцинацию и против этих заболеваний. Кроме того, не следует забывать о ежегодных прививках против гриппа.
Ребенку 6 с половиной. В саду сказали, что надо делать прививку от кори, краснухи и паротита. А мы часто болеем. Боюсь, что после прививки ослабнет иммунитет и будет болеть разными ОРВИ. Можно ли отложить прививку до весны (весной уже будет 7 лет)? (В год делали прививку от кори, краснухи и паротита по графику).
Отвечает Харит Сусанна Михайловна
Отложить можно, но болеют ОРВИ не от прививки. В 2016 году опубликован обзор по ряду стран, в котором приводят данные, что привитые против кори меньше болели другими инфекциями и реже попадали в больницу из-за других инфекций.
Дочке 6 лет. Ранее вакцинация не проводилась. Имеем носительство стрептококка (кашель с мокротой и зеленые сопли чередуются каждые 3 недели). Можно сделать прививку или не стоит?
Отвечает Харит Сусанна Михайловна
Противопоказанием для вакцинации является наличие острого заболевания или обострение хронической патологии на момент вакцинации. Если на момент вакцинации ребенок здоров в течение месяца – прививаться можно. Перед прививкой необходим клинический анализ крови и общий анализ мочи (если это первая вакцинация и ребенок часто болеющий).
В связи с чем ребенок так часто болеет, посещает ли детский сад и всегда ли наблюдались такие частые респираторные заболевания? Носительство какого стрептококка имеет место быть? В связи с чем не проводилась вакцинация? Эти вопросы недостаточно понятны для нас. Вам стоит обсудить их с вашим лечащим врачом.
Здравствуйте! Вопрос следующий: на данный момент ребенку 2,5 года. До 2 лет были сделаны все необходимые прививки. АКДС (Инфанрикс) и полиомелит (Полиорикс) делались инактивированными вакцинами - 4 раза. Согласно схеме вакцинации ТОЛЬКО ИПВ следующая ревакцинация против полиомелита должна быть через 5 лет после 4 прививки. Проходим комиссию в сад. В поликлинике настаивают на 5 прививке или каплях против полиомелита, ссылаясь на национальный календарь прививок на 2015 год. Однако, национальный календарь рассчитан на смешанную схему вакцинации, а у нас, повторюсь, только ИПВ. Я КАТЕГОРИЧЕСКИ ПРОТИВ КАПЕЛЬ.
В связи с этим вопрос: есть ли какой-либо официальный документ, где четко расписаны все схемы вакцинации со сроками? Либо какие-нибудь иные документы?
Отвечает Полибин Роман Владимирович
АКДС – прививка от коклюша, дифтерии и столбняка. Обеспечивающая комплексную защиту от вышеназванных болезней, она параллельно ставится с введением вакцины от полиомиелита/приемом иммунобиологического препарата перорально. Согласно НКПП, этот вид иммунизации входит в список обязательных. Причина: заболевания, развитие которых предупреждает прививка, сопровождаются тяжелыми последствиями, имеют высокий риск летального исхода. Так, в частности, до введения вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%.
Чем опасны коклюш, дифтерия, столбняк и полиомиелит?
Коклюш относится к категории высококонтагиозных инфекционных заболеваний. Оно протекает тяжело, длится до 10 и более недель, характеризуется приступами мучительного кашля, которые не устраняют даже лекарства. Восприимчивость непривитых детей к возбудителю этой болезни составляет 100%. В запущенных случаях коклюш приводит к развитию пневмонии, энцефалопатии, судорог. Дети до 1 года (при отсутствии соответствующего лечения) могут задохнуться. После трех – четырех безуспешных попыток откашляться у них происходит остановка дыхания.
Дифтерия характеризуется отстроченным характером проявления последствий. Так, например, токсический миокардит может развиваться на 2–3 неделе болезни. Невриты и полирадикулоневропатии – через 1–3 месяца после полного выздоровления. Если человек не был вакцинирован от дифтерии, она может угрожать его жизни. Причиной возможной летальности может выступать как паралич дыхательной мускулатуры, так и инфекционно-токсический шок, полиорганная недостаточность.
Полиомиелит при тяжелой форме протекания приводит к параличу. Поражая ткани шейного, грудного и поясничного отдела спинного мозга, он способствует иннервации мышц нижних конечностей. У верхних конечностей блокируется нормальная работа трехглавых, дельтовидных мышц и супинаторов предплечья. К осложнениям такой болезни относят пневмонию, миокардит. При бульбарной форме течения полиомиелита существует вероятность столкнуться с острым расширением желудка, образованием язвы, непроходимостью кишечника.
График вакцинации
Согласно НКПП, курс профилактики развития дифтерии, коклюша и столбняка предполагает трехкратную вакцинацию. Так, прививки пациенту ставятся в 3, 4,5 и 6 месяцев. В 1,5 года выполняется первичная ревакцинация. Когда ребенок достигает 6 лет, процедуру иммунизации проводят повторно. В 14 лет выполняется третья ревакцинация. После пациенты прививаются каждые 10 лет с момента последнего вакцинирования.
Важно: так как сроки постановки АКДС совпадают со временем проведения еще одного важного профилактического мероприятия – предупреждения развития полиомиелита, оба направления совмещаются.
Постановка прививки АКДС не всегда проводится по плану. Иногда схема иммунизации меняется. В некоторых случаях педиатр разрабатывает индивидуальный план вакцинации пациента. Причин, по которым график профилактики может смещаться, немало.
К ним относятся:
- ослабленность организма, прохождение острой стадии болезни в период вакцинации;
- недостаточный вес (ребенок рожден недоношенным) для проведения иммунизации;
- отсутствие пациента на территории РФ в период от 3 месяцев до 1 года с отсутствием возможности привиться вакциной отечественного производства.
При этом следует знать: прививку АКДС разрешается ставить только до 4 лет. Если ребенок в этот временной промежуток не успел пройти вакцинацию, процедуру иммунизации проводят АДС-анатоксином (в 4–6 лет) или АДС-М-анатоксином (для пациентов старшего возраста). Последние обеспечивают защиту организма только от дифтерии и столбняка. Коклюшного компонента в их составе нет. Что касается профилактики полиомиелита, то она проводится отдельно.
Как подготовиться к постановке АКДС?
До того как ставить прививку от коклюша, дифтерии и столбняка, полиомиелита, ребенку необходим осмотр педиатра. Только специалист сможет дать независимую оценку состоянию юного пациента, и, исключив все возможные противопоказания, выдать ему допуск к введению иммунобиологического препарата. Важно: перед постановкой прививки ребенок должен быть здоров. Малейшие проявления простуды и других заболеваний – основание для выдачи временного медотвода от вакцинирования.
Противопоказания для прививания
Разрешение на проведение вакцинации ребенка/взрослого препаратом АКДС выдается в каждом случае индивидуально.
Временно не допустить к иммунопрофилактике пациента могут в том случае, если у него наблюдается:
- обострение хронической болезни;
- острая стадия протекания инфекционного заболевания;
- ослабленный иммунитет после проведения операции, другого.
При этом некоторые ограничения относятся к категории ложных противопоказаний. Т.е. прививку ставить можно, но только после нормализации состояния пациента. Таковыми являются недоношенность, диатез, сезонные аллергические заболевания, тяжелые побочные реакции на АКДС и судороги у родственников. Также существует перечень абсолютных противопоказаний к постановке прививки от коклюша, дифтерии, столбняка, полиомиелита.
- чувствительность к составляющим вакцины;
- первичные и вторичные иммунодефицитные состояния;
- прогрессирующие болезни нервной системы;
- тяжелые побочные реакции на предыдущее введение препарата.
Прививка таким пациентам делается АДС – вакциной, не содержащей коклюшной составляющей. При этом обязательным для них является консультация узкого специалиста, сдача анализов, прохождение дополнительного медицинского обследования.
Место введения вакцины
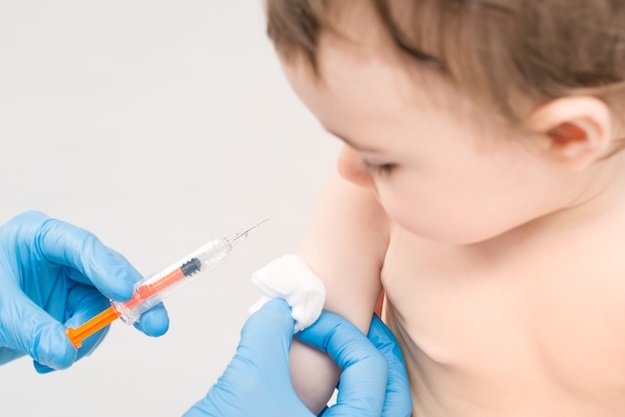
Ассоциированная вакцина (включает в свой состав возбудители болезней: коклюш, дифтерия, столбняк, полиомиелит) вводится внутримышечно. Для детей 0–3 лет место введения инъекции – переднелатеральная область бедра. Для взрослых пациентов – дельтовидная мышца. Введение препарата в ягодичную область запрещается. Причина: малая эффективность вакцинации, высокий риск повреждения сосудов, седалищного нерва.
В тех случаях, когда профилактика полиомиелита предполагает введение отдельной вакцины, способ выполнения этой медицинской манипуляции определяется этапом вакцинации и рекомендациями производителя. Так, в частности, прививка с ИПВ (инактивированной полиомиелитной вакциной) ставится в плечо, подлопаточную область или бедро. Живая вакцина ОПВ вводится перорально. В последнем случае она попадает на лимфоидную ткань глотки или небные миндалины. Ребенка просят запрокинуть голову и открыть рот, куда капают 2 или 4 капли (определяется дозировкой препарата).
Что делать после постановки прививки?
На протяжении получаса после вакцинации необходимо находиться на территории медучреждения. Причина: если возникнет острая реакция на препарат, врачи смогут быстро прийти на помощь. Риск осложнений будет сведен практически до нуля. При этом сидеть рядом возле прививочного кабинета необязательно. Можно выйти на улицу и прогуляться поблизости с поликлиникой (и в пределах досягаемости медперсонала, и полезно для здоровья).
Принимать душ с водой комнатной температуры можно. Париться, мыться в горячей ванне 2 – 3 дня после постановки прививки нежелательно. Организм привитого ослаблен и уязвим к заболеваниям. Лучшим решением в этот период времени будет полное избегание перегрева и охлаждения. Оптимальным будет, если температура воздуха в помещении не будет превышать 22°С, а влажность – 70%.
Перекармливать ребенка не рекомендуется. Это негативно скажется на его состоянии. Питье можно давать без ограничения. При этом в качестве жидкости для утоления жажды следует использовать не соки, а теплую воду, некрепкий чай, настой ромашки. Что касается питания, то из него рекомендуется временно убрать продукты-аллергены (шоколад, ягоды красного цвета, грибы, твердый сыр, другое). Также не следует вводить в рацион новую пищу во избежание возникновения специфического иммунного ответа.
Реакции организма на АКДС
После введения иммунобиологического препарата у пациента могут наблюдаться незначительные изменения в месте укола. Относящиеся к категории местных реакций, они выражаются в:
- покраснении;
- появлении уплотнения;
- отеке.
Ребенок может жаловаться на боль в ноге и слегка прихрамывать. Как правило, такие неприятные симптомы проходят за неделю. Если они не исчезают, требуется консультация специалиста. Для справки: наиболее часто гипермию и пастозность (отек) вызывают вакцины, которые содержат адъюванты для усиления иммунного ответа. Наряду с местными, у ребенка могут проявляться общие реакции на прививку.
- повешение температуры тела;
- расстройство стула;
- повышенную нервную возбудимость;
- нарушения аппетита.
Ребенок может жаловать на головную боль, слабость, бессонницу. Все это является нормой. Однако следует уметь отделять естественные реакции на АКДС от патологических состояний. Последними являются длительный плач, лихорадка, затрудненное дыхание, судороги, временная обездвиженность. Чтобы облегчить период реабилитация ребенка после постановки прививки, рекомендуется неукоснительно следовать данным врачом рекомендациям. В частности, дать ему жаропонижающее с целью предупреждения повышения температуры тела. Помните: недомогание (в умеренных его проявлениях) является нормальной реакцией. Оно говорит о запуске в организме процессов выработки специфического иммунитета.
Возможные осложнения
Тяжелые реакции на АКДС могут возникнуть, если юный пациент не был обследован грамотно. Противопоказания имелись, но, несмотря на это прививка была сделана.
К таким последствиям вакцинации относят:
- нарушения в работе центральной нервной системы;
- тяжёлые аллергические реакции;
- резидуальные судорожные состояния.
Иммунизация препаратом ОПВ может стать причиной развития вакцинно-ассоциированного полиомиелита. Статистика показывает, что последний встречается в 1 случае на 1 000 000 и чаще всего имеет абортивную форму (без паралича). Тяжелое течение болезни наблюдается крайне редко. Имеющее паралитическую форму, оно выражается в поражении разных отделов нервной системы: спинального, понтинного или бульбарного.
Виды вакцин
По способности вырабатывать невосприимчивость к одному или нескольким возбудителям все вакцины делятся на моно- и ассоциированные. Первые обеспечивают защиту от одного заболевания. Вторые – от нескольких (пример: коклюш, столбняк, дифтерия). В частности, профилактика полиомиелита может проводиться как параллельно с вакцинацией АКДС, так и быть включенной в программу комплексной иммунизацией одним препаратом. Все зависит от производителя.
БиВак Полио (Россия)
Моновакцина, предназначенная для профилактики полиомиелита. Она включает в свой состав вирус возбудителя (аттенуированные штаммы Сэбина тип 1, тип 3), магния хлорид, канамицин – не более 30мкг на 1 дозу препарата. Статистические данные говорят о том, что представленный препарат обладает высокой степенью сероконверсии. Так, в частности, стойкий иммунитет к болезни вырабатывается у 90 – 95% пациентов, успешно прошедших процедуру вакцинирования.
БиВак Полио может применяться совместно с АКДС (вакцинацией пациента АДС или АДС-М анатоксином). Допускается вероятность использования препарата с другими вакцинами, входящими в список разрешенных НКПП. Каждый случай рассматривается индивидуально. При этом следует помнить: иммуносупрессоры могут уменьшить иммунный ответ на вакцинацию ОПВ. Также они могут спровоцировать размножение вируса и увеличение времени его выделения с калом.
Иммунизация БиВак Полио может проводиться с 6 месяцев. До этого профилактика полиомиелита предполагает использование ИПВ (инактивированной вакцины с разрушенными частицами вируса). Вакцинация таким препаратом является допустимой только в отношении здоровых пациентов. Категорически запрещается ее применять в рамках профилактики полиомиелита у беременных, больных с неврологическими расстройствами и иммунодефицитными состояниями, детей из группы риска.
АДС (Россия)
Двухкомпонентная вакцина, использующаяся для предупреждения дифтерии и столбняка. Она содержит анатоксины вышеназванных заболеваний, а также вспомогательные вещества. Характеризующаяся отсутствием коклюшного компонента, АДС считается слабореактогенным препаратом. У отдельных вакцинированных она может вызвать общие и местные реакции. В исключительных случаях – стать причиной обострения аллергического заболевания.
АДС разрешается параллельно вводить с постановкой других прививок НКПП. Главное – не смешивать его в одном шприце с иными препаратами для парентерального введения. Прием иммуноглобулина на профилактику болезней такой вакциной не оказывает влияния. Также допускается возможность проведение иммунизации с параллельным использованием поддерживающих доз стероидов.
Прививка АДС может ставиться с 3 месяцев (при наличии противопоказаний к АКДС, выработанного иммунитета к вирусу коклюша). Если юный пациент не был привит от дифтерии и столбняка, допускается вариант его вакцинации этим препаратом до 6 лет. После профилактика вышеназванных заболеваний проводится с использованием АДС-М анатоксина. К временным причинам медотвода от такой вакцинации относят болезни инфекционной и неинфекционной этиологии, хронические заболевания в острой стадии. Категорически запрещается ставить прививку АДС при тяжелых побочных реакциях, поствакцинальных осложнениях, вызванных первичной иммунизацией пациента.
АКДС (Россия)
Трехкомпонентная вакцина, направленная на борьбу с коклюшем, дифтерией и столбняком. В ее состав входят возбудители вышеназванных заболеваний, а также гидроксид алюминия, тиомерсал – не более 57,5мкг на одну дозу препарата. Курс вакцинации таким препаратом состоит из трех прививок. По его окончании у прививаемого формируется стойкий специфический иммунитет (при условии соблюдения утвержденного НКПП графика).
АКДС можно параллельно вводить с вакциной от полиомиелита. Также разрешается ее ставить совместно с проведением профилактики других болезней НКПП. Исключение – БЦЖ (предупреждение развития туберкулеза). Если до 4 лет юный пациент не получил прививку с использованием этого препарата, ее не ставят. В качестве альтернативы ребенку в возрасте до 6 лет проводят иммунизацию АДС-анатоксином, лицам старшего возраста АДС-М-анатоксином.
Минимальный возраст для первичной вакцинации АКДС – 3 месяца. Ревакцинация выполняется, когда пациенту исполняется 4,5 месяца. Далее – в полгода. Противопоказаниями к использованию такого препарата относят болезни нервной системы в стадии прогрессирования, афебрильные судороги в анамнезе. Не допускается его применение при чувствительности к составляющим иммунобиологического препарата, сопровождающейся тяжелыми реакциями (гипермией свыше 3см в диаметре, повышением температуры до 39°С).
Пентаксим (Франция)
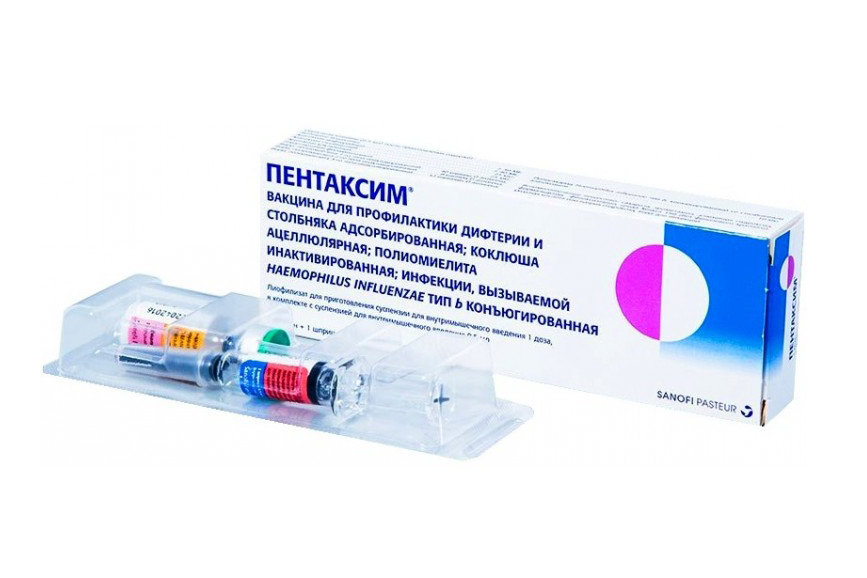
Ассоциированная вакцина для защиты организма от коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции. Она содержит возбудители всех вышепредставленных заболеваний, вспомогательные вещества. Согласно статистике, данный вид препарата показывает высокие показатели сероконверсии. Так, в частности, антитела к дифтерии и столбняку наблюдаются у 100%, к полиомиелиту – у 99%, к коклюшу и гемофильной инфекции – у 88% привитого населения.
Возможность совместного применения Пентаксима с другими иммунобиологическими препаратами не имеет достоверных данных. Единственное, что она предполагает, так это то, что нельзя допускать его смешивания с другими вакцинами НКПП. Следует знать: в течение 1–2 недель после постановки такой прививки анализ мочи может давать положительную реакцию на вирус гемофильной инфекции. Принимая это во внимание, следует использовать другие методы диагностики рассматриваемого заболевания.
Вакцинация Пентаксимом может проводиться с 2 месяцев. Далее, прививка с таким препаратом будет ставиться согласно индивидуально утвержденному графику иммунизации: 2-3-4, 2-4-6 или 3-4-5 (соответственно рекомендаций лечащего врача). С осторожностью вакцину следует использовать в отношении пациентов с невритом плечевого нерва, синдромом Гийена-Барре. Запрещается ее применение для иммунизации детей с прогрессирующей энцефалопатией, непереносимостью компонентов препарата.

Современные противники прививок в качестве одного из аргументов приводят наличие в вакцинах консерванта на основе ртути, который, якобы, вызывает у детей аутизм. Однако использование этого компонента запрещено в США с 2002 года. При этом число случаев аутизма не уменьшается. Австралийские ученые в 2014 году исследовали истории болезни более миллиона детей, относящихся к разным группам по возрасту. Оказалось, что связи между ртутными консервантами и случаями аутизма нет.
Какие могут быть противопоказания при проведении прививок
Современные вакцины очень качественны и безопасны. Но к их введению детям вне зависимости от возраста следует тщательно готовиться. Существуют следующие основные противопоказания:
Отек в месте введения более 8 сантиметров в диаметре, температура выше 40°С и другие выраженные осложнения после предыдущих вакцинаций
Афебрильные судороги в анамнезе и другие прогрессирующие нарушения нервной системы
Все прививки с живыми вакцинами
Злокачественные заболевания, иммунодефицит, иммуносупрессия
Наличие келоидного рубца, вес меньше 2 кг при рождении
Аллергия на дрожжи
Выраженные аллергические реакции на белок куриного яйца
Все прививки с вакцинами против краснухи, паротита, кори; двойные вакцины (паротит-корь); тройные вакцины (краснуха-корь-паротит)
Аллергия на аминогликозиды. Для всех прививок от паротита и кори – анафилактическая реакция на белок куриного яйца
Если у ребенка с рождения, до года или в другом возрасте есть данные противопоказания, врач должен подобрать другую подходящую вакцину, либо дать отвод от прививок. Дается отсрочка от вакцинации, когда есть инфекционные и неинфекционные заболевания, а также наблюдаются обострения хронических болезней. Если есть кишечные инфекции или легкие ОРВИ, все прививки можно вводить после того, как нормализуются стул и температура. При ослаблении хронических и других заболеваний вакцинация проводится через 2-4 недели.
Что нужно знать родителям о процедуре вакцинации
Все прививки нужно делать по определенным правилам под наблюдением врача. К вакцинации каждый раз следует готовиться. Чтобы убедиться, что ребенок здоров перед началом цикла вакцинации в 3 месяца, за несколько дней назначаются анализы крови и мочи перед первой прививкой. Если все нормально, перед процедурой у ребенка измеряется температура, проводится осмотр врачом. Особое внимание уделяется наличию аллергических проявлений. Если они есть, после прививки назначаются антигистаминные средства по рекомендации врача. Также вечером в день вакцинации ребенку желательно дать жаропонижающее средство.
Ампула с вакциной для детей извлекается из упаковки в присутствии родителей. Они также могут попросить осмотреть ее на наличие трещин. В течение 30 минут после процедуры необходимо находиться в поликлинике или рядом с ней. Это предупреждающая мера на случай аллергической реакции. Лучше побыть на воздухе, ведь скопление людей и различные инфекции в воздухе могут вызвать побочные эффекты.
Детский график вакцинации в России

Чтобы защитить детей до года и старше от опасных инфекций, Министерством здравоохранения был разработан национальный календарь прививок. Он закреплен в приказе № 125н от 21 марта 2014 года. В этом документе указаны все прививки для младенцев и детей с привязкой по возрасту. Помимо национального графика введения вакцин в каждом субъекте РФ есть региональный. Этот документ учитывает климатические, эпидемиологические и другие местные особенности заболеваемости детей.
Ниже приведен национальный график введения вакцин. В нем учтены все обязательные прививки для детей с рождения с привязкой к возрасту.
Специально разработанную методику приобретения устойчивости организма к инфекционным заболеваниям, называют вакцинацией, или прививанием. Она состоит из введения детям с момента рождения вакцин от ряда болезней согласно календарю обязательных прививок для младенцев , детей после года и вплоть до совершеннолетия. Благодаря этой системе организм людей с раннего детства начинает вырабатывать антитела, борясь с инфекциями.

Первую прививку младенцу делают еще в роддоме. Вернее, их две. В рамках этой статьи рассматривается, какие прививки делают малышам , график введения вакцин, предпосылки для изменения графика, обязательно ли нужно прививать новорожденного?
Стоимость вакцинации
| Иммунопрофилактика | Цена |
| Комбиотех (Россия) дет. | 500 руб. |
| Комбиотех (Россия) взр. | 850 руб. |
| БЦЖ (Россия) | 450 руб. |
| БЦЖ-м (Россия) | 1 000 руб. |
| Адасель (Канада) | 4 000 руб. |
| АД-м (Россия) | 400 руб. |
| АДС (Россия) | 450 руб. |
| АДС-м (Россия) | 350 руб. |
| АКДС (Россия) | 500 руб. |
| Инфанрикс (Бельгия) | 2 950 руб. |
| Инфанрикс Гекса (Бельгия) | 5 200 руб. |
| Пентаксим (Франция) | 3 550 руб. акция цена 2 500 руб. |
| Тетраксим (Франция) | 1 700 руб. |
| Адасель (Канада) | 4 000 руб. |
| АКДС (Россия) | 500 руб. |
| Инфанрикс (Бельгия) | 2 950 руб. |
| Инфанрикс Гекса (Бельгия) | 5 200 руб. |
| Пентаксим (Франция) | 3 550 руб. акция цена 2 500 руб. |
| Тетраксим (Франция) | 1 700 руб. |
| Адасель (Канада) | 4 000 руб. |
| АДС (Россия) | 450 руб. |
| АДС-м (Россия) | 350 руб. |
| АКДС (Россия) | 500 руб. |
| Инфанрикс (Бельгия) | 2 950 руб. |
| Инфанрикс Гекса (Бельгия) | 5 200 руб. |
| Пентаксим (Франция) | 3 550 руб. акция цена 2 500 руб. |
| Тетраксим (Франция) | 1 700 руб. |
| БиВак полио (Россия) | 200 руб. |
| Имовакс полио (Франция) | 900 руб. |
| Инфанрикс Гекса (Бельгия) | 5 200 руб. |
| ОПВ (Россия) | 200 руб. |
| Полиорикс (Бельгия) | 900 руб. |
| Полимилекс (Нанолек ООО (Россия), Bilthoven Вiologicals B V (Нидерланды) | 2 000 руб. |
| Тетраксим (Франция) | 1 700 руб. |
| Вактривир (Россия) | 2 300 руб. |
| ЖКВ (Россия) | 300 руб. |
| ЖКВ+ЖПВ (Россия) | 500 руб. |
| MMR II (США) | 2 800 руб. |
| Приорикс (Бельгия) | 1 200 руб. |
| Вактривир (Россия) | 2 300 руб. |
| Краснушная вакцина (Россия) | 400 руб. |
| MMR II (США) | 2 800 руб. |
| Приорикс (Бельгия) | 1 200 руб. |
| Рудивакс (Франция) | 350 руб. |
| Вактривир (Россия) | 2 300 руб. |
| ЖКВ+ЖПВ (Россия) | 500 руб. |
| ЖПВ (Россия) | 300 руб. |
| MMR II (США) | 2 800 руб. |
| Приорикс (Бельгия) | 1 200 руб. |
| Комбиотех (Россия) дет. | 500 руб. |
| Комбиотех (Россия) взр. | 850 руб. |
| Диаскинтест (Россия) | 2 000 руб. |
| БЦЖ (Россия) | 450 руб. |
| БЦЖ-м (Россия) | 1 000 руб. |
| Стоимость осмотра перед вакцинацией — 800 руб. | |
*Предварительный осмотр оплачивается отдельно.
Делать ли прививки грудничкам?
Список прививок для детей различных возрастов утвержден в тексте Федерального закона "Об иммунопрофилактике инфекционных заболеваний". Правовые отношения в сфере вакцинирования затрагиваются в ряде других законодательных актов, которые запрещают взрослым, ответственным за новорожденного, отказываться от проведения вакцинации с первых дней жизни младенца, но наказания не предусматривают.
Сомнение, делать ли прививки младенцу , особенно актуально для многих родителей. Законы не содержат упоминания об ответственности за отказ от прививания.
- наличие отказа не может сказаться на сроках пребывания в роддоме;
- медики не имеют права требовать от вас объяснений своего решения;
- незаконно их требование предоставить дополнительные основания, справки, документы.
Если, отвечая на вопрос: " Когда делают прививки младенцу? " вы решаете начинать этот процесс позже, скажем через месяц после рождения, то перед приходом в роддом составьте заявление об отказе от биопроб и вакцин в двух экземплярах, сообщите об этом главврачу, поставьте на них печати, подписи. Возьмите ваш экземпляр с собой при поступлении в родильное отделение, предупредите медперсонал об отказе.
Аналогично поступают при регистрации в поликлинике, если хотят и дальше обходиться без вакцин. После оформления документа родители сами определяют когда, какие прививки делают грудничкам , и несут ответственность за состояние здоровья новорожденного. Если ребенок не привит, нужно быть готовыми, что ему откажут в праве посещать детское дошкольное учреждение, школу. Особенно это касается периодов эпидемий, объявления карантинов.
Какие прививки делают детям от 0 до 1 года
На первый год жизни приходится максимальное число прививок. Каждое плановое посещение сопровождается предложением следующей вакцины от инфекции. Как делают прививки грудничкам? По специально утвержденной схеме, графику, в соответствии с которым вводится очередная доза для стимуляции выработки антител в организме. За 12 месяцев ребенка вакцинируют от семи болезней. В российском законодательстве, утвержден список, включающий:
- гепатит В;
- туберкулез;
- дифтерию;
- коклюш;
- столбняк;
- полиомиелит;
- корь;
- краснуху;
- паротит;
- гемофильное инфицирование.
В календарь не входят прививки от гриппа, энцефалита, гепатита А, ветряной оспы. Их можно сделать по собственной инициативе.
Календарь обязательных прививок грудничкам до года
Согласно Национальному календарю профилактических прививок, уже через 12 часов после рождения младенцу делается прививка от гепатита В. Впоследствии вакцина от гепатита В вводится еще 2 раза – в возрасте 1-го и 2-х месяцев (при этом иммунитет сохраняется примерно до 12 лет). Уже на 3-7 сутки жизни детям проводят вакцинацию от туберкулеза вакциной БЦЖ-М (повторную вакцинацию от этой болезни делают в 7 лет). В возрасте 3-х месяцев начинают делать (первая вакцинация) прививку АКДС против коклюша, дифтерии, столбняка и многих других тяжелых заболеваний. В 4-5 месяцев делают вторую прививку, а в 6 месяцев – третью прививку АКДС. В 12 месяцев делают прививку от краснухи, кори и паротита.
Список вакцинации в России признается одним из наиболее действенных и всеобъемлющих. Чтобы определиться с очередностью процедур, оптимально разместить их по времени, данные сведены в таблицу.
- Дифтерия, коклюш, столбняк
- Полиомиелит
- Гемофильная инфекция, если есть риск заболевания
- Дифтерии, коклюша, столбняка
- Гемофилии
- Полиомиелита
- Пневмококков
- Дифтерии, коклюша, столбняка
- Гепатита В
- Полиомиелита
- Гемофилии, если присутствует риск
Соблюдать временные рамки не обязательно. Скажем, прививки младенцам в 2 месяца , отмеченные в графике, могут проводиться на месяц позже с корректировкой дат последующих процедур. Все зависит от состояния детского организма.
Как делают прививки детям
Руководствуясь календарем, участковый педиатр перед каждой процедурой проверяет состояние малыша. Решение о проведении очередной процедуры принимается по результатам осмотра. Анализируется также реакция младенца на прививки , проводимые ранее. Если выявлены:
- побочные действия вакцины и осложнения;
- воспаления в месте укола;
- повышение температуры у младенцев после прививки ;
- любые нехарактерные последствия выполнения процедур,
график вакцинации пересматривается, сдвигается и продолжается наблюдение. Диагностирование аллергических реакций требует дополнительного привлечения иммунолога к наблюдению. Поводом для переноса может быть осложнение эпидемиологической обстановки.
Хотя в условиях пандемии коронавируса 2020 года специалисты ВОЗ и ЦКЗ США на вопрос, делают ли прививки грудничкам во время карантина , отвечают утвердительно. В идеале только нормальная реакция ребенка может стать основанием для назначения прививки по графику. Необходима консультация со специалистом.
Как детки переносят вакцинирование
Нужно понимать, от чего делают прививки младенцам . Вакцинация призвана облегчить контроль распространения заболеваний по стране, а не защищать отдельного новорожденного. Понятно, что организм человека реагирует на вакцину индивидуально, что усложняет задачу. Сегодня осложнения после прививок бывают гораздо реже, но случаются. После прививки у детей может проявиться:
- отек, краснота, нагноение на месте укола;
- высокая температура;
- аллергические реакции разной степени тяжести.
Чтобы подготовиться к неожиданностям, рекомендуется:
- избегать вакцинирования при дерматитах, насморке, повышенной температуре;
- отложить процедуру, если ребенок контактировал с больными;
- за два-три дня до процедуры давать малышу антигистаминные средства, если у него подтверждены аллергии;
- хранить дома жаропонижающие и противоаллергические препараты.
Стоит ли делать прививку грудничку
Несмотря на очевидную пользу вакцинирования, активность компании против этих процедур не спадает. Делать ли малышу прививки , решать родителям. Однако, принимая решение, помните, что до основания системы иммунизации в РФ от болезней умирало до 40% детей. Сейчас уровень этого показателя не достигает 1%.
Проблему следует рассмотреть с разных сторон. На весах опасность получить осложнения от действия вакцины, и высокий риск остаться безоружным перед смертельными инфекциями. Нужны ли прививки грудничкам? С одной стороны активация иммунитета ребенка вакцинами позволит легко перенести, или вообще не реагировать на инфицирование в будущем. С другой, непривитый новорожденный беззащитен, и любой контакт может стать причиной серьезных осложнений с непоправимыми последствиями.
Читайте также:

