Обезболивающие таблетки при удалении папиллом
Обновлено: 25.04.2024
Папилломы на коже лица или тела есть у очень многих людей. У кого-то меньше, у кого-то больше. Одни вообще не обращают на них внимания, другие мечтают от них избавиться. Если Вы тоже ищете способ решения этой проблемы - прочитайте этот текст до конца.
В этой небольшой статье я расскажу о новом эффективном способе удаления папиллом, который применяю в своей практике - радиоволновой хирургии. Однако, сначала нужно небольшое пояснение.
Как папилломы выглядят на самом деле?
Очень часто люди, которые приходят ко мне на приём с целью удаления папиллом называют ими другие новообразования кожи. Фибропапилломы, кератопапилломы, пигментные невусы. Именно поэтому перед удалением стоит точно определиться - действительно ли у Вас папилломы.
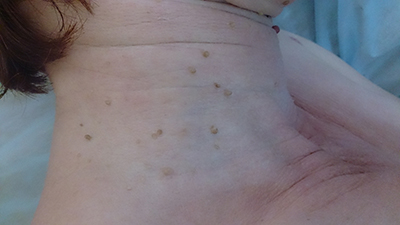
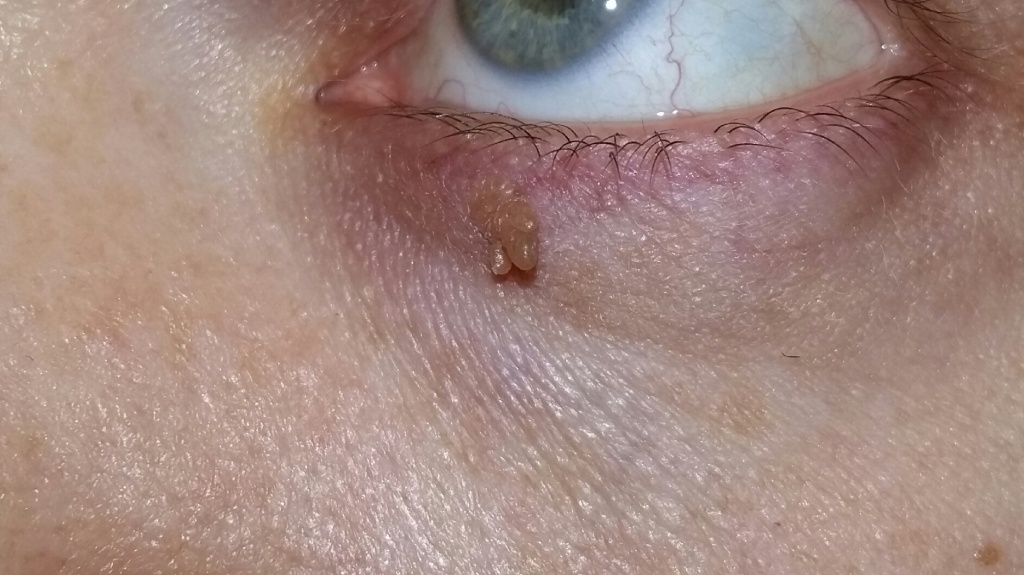
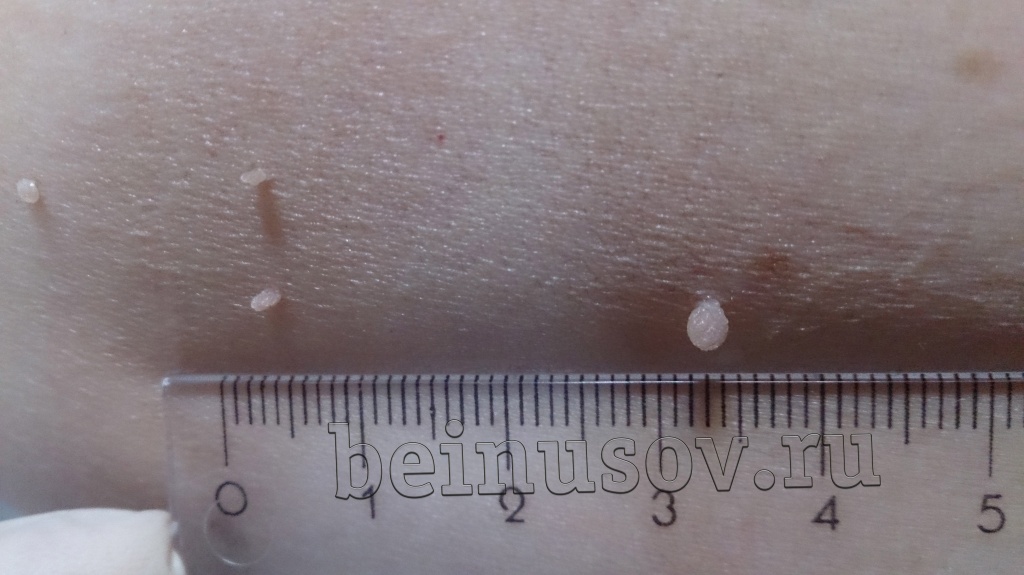
Чаще всего, это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичные папилломы.
Что такое радиоволновое удаление папиллом?
Этот метод очень похож на удаление папиллом лазером. Он также основан на испарении тканей. Однако, между этими способами есть существенное различие. По данным исследований радиоволны меньше повреждают кожу чем лазер. Это даёт более быстрое заживление и позволяет удалять папилломы практически бесследно.
Как проходит удаление?
Инструмент для удаления папиллом выполнен в форме петли. На нём концентрируется радиоволна высокой частоты, которая и пересекает папиллому за доли секунды. Просто посмотрите это короткое видео (25 сек) и всё станет понятно.
Больно ли это?
В подавляющем большинстве случаев это не больно, а, скорее, неприятно. Частая аналогия, которую мне приводят пациентки "Это как эпиляция пинцетом". В связи с этим, я, как правило, удаляю папилломы без обезболивания. В очень редких случаях для людей, чувствительных к боли рекомендую за час до процедуры наносить на папилломы крем ЭМЛА.
Преимущества радиоволнового удаления папиллом
Меня часто спрашивают "Каким методом лучше удалять? Где лучше косметический результат?". В последнее время я воздерживаюсь от сравнения методов, т.к. один и тот же самый лучший метод может дать разные результаты в руках разных докторов. Именно поэтому я буду говорить не о плюсах абстрактного радиоволнового метода, а о том, какие преимущества есть у моей авторской методики радиоволнового удаления папиллом:
- 100% безопасное удаление. 99% папиллом не требуют гистологического исследования. При малейших сомнениях оно проводится.
- Удаление за 1 визит. Одна папиллома удаляется в течение 1 секунды. За один раз можно удалить до 150 штук. Минимальное повреждение здоровых тканей даёт максимально быстрое заживление. Повторный осмотр не требуется или проводится по желанию.
- Никаких ограничений по занятиям спортом и водным процедурам после удаления. Нагноение в области операции в принципе невозможно. Единственное, что стоит исключить - попадание солнечного света на место операции. Это нужно для профилактики гиперпигментации.
Преимущества, не связанные с методикой удаления
- Честные цены. Никаких скрытых платежей и навязчивых услуг. Оплачивается или консультация, или удаление, строго согласно прайсу. Цену всегда можно уточнить у меня ВКонтакте, прислав фото на фоне линейки.
- Бесплатная информационная поддержка до и после операции. Если у Вас есть сомнения перед визитом, мне можно легко и бесплатно задать вопрос по почте или ВКонтакте. После операции у Вас будет мой личный телефон, по которому в любой момент Вы сможете спросить меня о том, что Вас беспокоит.
- Быстро и удобно. Удаление проводится в течение нескольких минут, за один визит.
-
и удаление без звонков и ожидания
- Не нужны предварительные анализы, перевязки, снятие швов
- Результаты гистологии по электронной почте
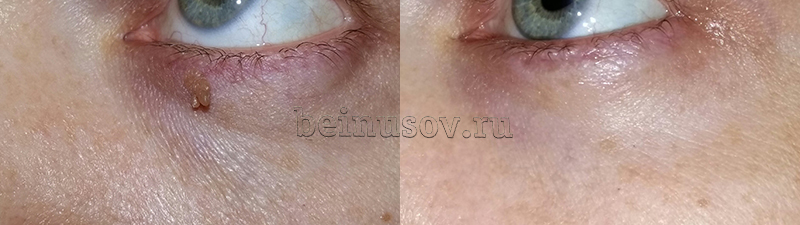
Фото до и после радиоволнового удаления папиллом
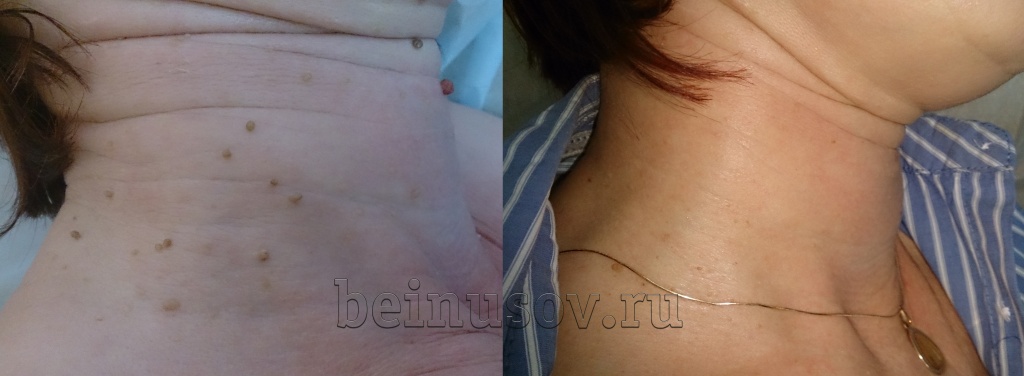
Папилломы на шее
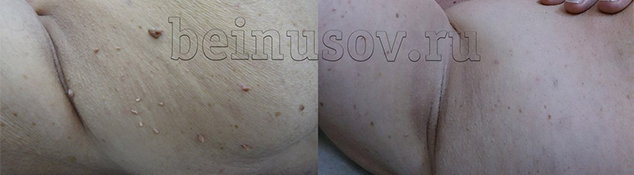
Папилломы в подмышке
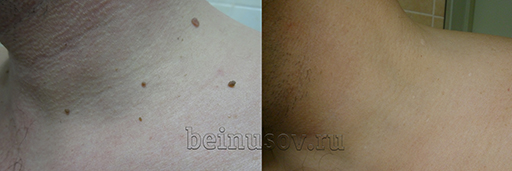
Папилломы на шее
Резюме:
Я могу смело рекомендовать радиоволновой метод для удаления папиллом. Он позволяет сделать это за 1 визит, практически безболезненно и с прекрасным косметическим результатом.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Дмитрий Сергеевич, подскажите, пожалуйста, если папилома появилась на родинке, опасно ли это? И нужно ли удалять все это вместе? Папилома крошечная (менее 1 мм), а родинка обычная светло-коричневая, 1-2мм.
| Цитата |
|---|
| Ирина написал: Дмитрий Сергеевич, подскажите, пожалуйста, если папилома появилась на родинке, опасно ли это? И нужно ли удалять все это вместе? Папилома крошечная (менее 1 мм), а родинка обычная светло-коричневая, 1-2мм. |
Здравствуйте! Появление папиллом вполне возможно на пигментных невусах с папилломатозом. Это происходит значительно чаще, чем появление экзофитного компонента на узловой меланоме, однако, отличать одно от другого должен онколог на очном приёме.
Папилломы удаляются разными методами, которые по своей сути приводят либо к деструкции (разрушению ткани) новообразования кожи, либо к его иссечению в пределах здоровых тканей. После удаления папиллом естественно остаются определенные изменения того участка кожи, где был элемент, которые как раз и зависят от методики удаления, размеров и расположения данной доброкачественной опухоли.
Рассмотрим основные последствия удаления папиллом разными методами в виде таблицы, в которой отражены возможные изменения кожи на месте, где была папиллома, потому что общих симптомов, затрагивающих весь организм в целом, не бывает, за редким исключением.
| Метод удаления папиллом | Последствия удаления папиллом | |||
|---|---|---|---|---|
| Сразу после удаления | В течение первых недель после удаления | Первые месяцы после удаления | Отдаленные последствия | |
| Жидким азотом | Припухлость, покраснение, отек, небольшое жжение в месте удаления | Папиллома темнеет, засыхает и отпадает. Остается небольшая эрозия или розовое пятно | Пятно из розового постепенно превращается в белое | Место удаления сливается по цвету с окружающей кожей. Могут быть рецидивы. |
| Электрокоагуляция | На месте удаленной папилломы остается корочка темного цвета, иногда небольшая ямка. | После отпадания корочки – розовое пятно, углубление | Выравнива-ние углубления, побледне-ние пятна | Рецидивы на месте удаления реже. Может оставаться рубец или малозаметное пятно. |
| Радиоволновый метод | Корочка, углубление. | Также | Также | Рубчик тоже может образоваться, но менее выражен, чем при электро-коагуляции |
| Лазером | Корочка | Тоже | Тоже | Рецидивы гораздо реже, чем при коагуляции, но бывает более выраженное рубцевание. |
| Хирургический метод | Кровотечение, красная геморрагическая корка, иногда шов. | Красное пятно после отпадания корки | Белое пятна | Рецидивы чаще. Может быть рубец при удалении крупных папиллом |
| Химический метод (в том числе домашние методики) | Потемнение папилломы или наоборот побледнение ее ткани. | Язва или эрозия | Рубцы разного цвета от красных до бледно-розовых | Остается рубец. Рецидивы бывают. |
Уход после удаления папиллом за образовавшейся раной или коркой также важен, как и сама манипуляция. Место удаления нельзя мочить водой в течение недели и травмировать.
Также необходима обработка после удаления папиллом антисептическими растворами, которые уничтожают патогенную микрофлору и укрепляют защитную корку, образовавшуюся на месте элемента и защищающую рану от микроорганизмов. Мы применяем в основном растворы фукорцина и перманганата калия, наносить которые нужно до полного отпадания корок.
При удалении хирургическим методом накладываются повязки с антибактериальными мазями и растворами.
Папилломы появляются после удаления редко прямо в том же месте, где они были. Но, учитывая то, что данное заболевание связано с вирусом папилломы человека, который никуда не исчезает после удаления новообразования, на соседних или отдаленных участках кожи могут появляться новые папилломы. При высокой активности вируса и снижении иммунитета этот процесс может идти непрерывно. Наблюдалось меньшее число рецидивов образования папиллом при назначении терапии против ВПЧ и удалении папиллом лазером.
Коротко резюмируем. Удаление папиллом последствия:
- Мелкие папилломы уйдут практически бесследно.
- Возможно образование малозаметных рубчиков.
- Образование грубых рубцов - при склонности кожи к келоидам и при сильных химических ожогах в домашних условиях.
- Появление новых папиллом на месте удаления – редко. Может быть при домашнем удалении и при использовании жидкого азота.
- Возникновение новых папиллом на соседних участках кожи.
- Кровотечение при удалении хирургическим методом и при наличии крупного питающего сосуда.
- Нагноение раны при неправильном уходе после удаления папилломы.
Не смотря на обилие возможных исходов, серьезные последствия удаления папилломы очень редки и практически не встречаются. Но всегда лучше удалить имеющиеся папилломы небольшого размера, чем ждать, когда в них врастет крупный сосуд и манипуляция может пройти с кровотечением.
Врачи клиники Частная практика имеют огромный опыт удаления папиллом различными методами. Практически все процедуры проходят в штатном режиме и без осложнений.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники "Частная Практика"
Когда родинку или папиллому на коже нужно удалять? На что стоит обращать внимание, если на теле или лице образований много? Как выбрать медицинский центр? На эти и другие вопросы отвечает врач-дерматовенеролог и косметолог Юлия Колос.

Юлия Колос,
кандидат медицинских наук,
врач-дерматовенеролог,
косметолог высшей категории центра медицинской косметологии и дерматологии IN BLOOM
Почему появляются новообразования на коже
— Один из факторов риска — накопительный эффект чрезмерной инсоляции. Вот почему загорать нужно только в правильное время (до 11:00 утра и после 16:00 вечера). Причем играет роль не только интенсивность воздействия солнца, но и частота пребывания на нем.
Мера профилактики — использование солнцезащитных кремов с фактором SPF 50-30. Подобная мера также позволяет коже быть защищенной от фотостарения.
— Особенно тщательно нужно оберегать от чрезмерного солнца детей до 14 лет. Солнечные ожоги, полученные до этого юного возраста, — один из факторов развития меланомы в будущем.
Не все образования удаляются по медицинским показаниям, некоторые — по желанию
Врач объясняет: видов новообразований на коже может быть много. Пигментные невусы, папилломы, мягкие фибромы, кератомы, дерматофибромы и множество других. В каждом случае показания к удалению и методика процедуры будут своими.

Вот почему вначале доктор рекомендует разобраться в природе образования на коже, а потом думать об удалении.
— В целом, новообразования можно разделить на те, которые следует удалять по медицинским показаниям, и те, от которых человек хочет избавиться по эстетическим соображениям.
В первом случае речь идет о том, чтобы удалить образования, обладающие признаками перерождения в злокачественную опухоль или имеющие высокие риски такой трансформации (предраковые заболевания).
Пациенты с подозрением на нехороший диагноз направляются к врачу-онкологу. Также они в обязательном порядке проходят дерматоскопию. Только после этого определяется, доктор какой специальности и с помощью какого метода будет удалять новообразование.
По медицинским показаниям рекомендуется удалять и новообразования, которые постоянно натираются одеждой, воспаляются. Ведь хроническое воспаление — один из факторов риска злокачественного перерождения.
— Часто удаления новообразований проводятся по эстетическим показаниям. После необходимых обследований доктор определяет оптимальный метод удаления.

— В первую очередь дерматоскопия. Это обследование при помощи специального прибора, который позволяет под большим увеличением рассмотреть новообразование, найти или нет опасные признаки и оценить их.
В зависимости от результатов дерматоскопии врач принимает решение о том, когда следует удалять не нужный коже элемент, понадобится ли консультация врача-онколога.
— После удаления (особенно пигментных невусов) необходимо проводить биопсию и отправлять материал на гистологическое исследование.
Если человеку мешает папиллома, то в большинстве случаев врачу достаточно визуального осмотра. При необходимости пациент отправляется на ту же дерматоскопию.
— Кроме всего прочего, прежде чем убирать новообразование, доктор оценивает предполагаемый эстетический результат после удаления. Например, если образование объемное и глубоко залегает, то неизбежно появление рубца. Да, его также можно отшлифовать лазером, но задача врача — предупредить об этом пациента.
Даже от рубца после удаления родинки можно избавиться
Доктор уверена: удаление образований лазером позволяет получить лучший эстетический результат. Все дело в том, что у врача в таком случае есть возможность четко контролировать глубину и площадь воздействия и очень аккуратно работать. Риски появления рубца сводятся к минимуму, а внешний вид кожи сохраняется максимально красивым.

Еще один плюс — рана после лазера покрывается сухой корочкой, что снижает риски инфицирования.
— Особенность удаления новообразований в том, чтобы сделать это радикально. Поэтому технически легче справляться с теми образованиями, которые исходят из эпидермиса (например, папиллома). От них в большинстве случаев можно избавиться бесследно.
Период восстановления после удаления может отличаться. Чаще раны после удаления небольших поверхностных образований на лице заживают за 5-7 дней. Если удалялось более глубокое новообразование, особенно на теле, то заживление длится до 2 недель.
— Как правильно ухаживать за ранкой после удаления новообразования?
— Уход сводится к тому, что рана обрабатывается неспиртовыми антисептиками несколько раз в день, также используется ранозаживляющее средство для более быстрой регенерации и солнцезащитный крем. Последний особенно актуален в случае, если рана находится на открытой поверхности тела. Выбирать солнцезащитный крем нужно грамотно, с SPF-фактором не менее 50. Когда погода совсем мрачная — 30.
Если есть опасные признаки новообразования — это не всегда самое плохое
— При наличии пигментных невусов (родинок) на теле нужно обращать внимание на некоторые признаки. Однако если вы заметили какой-либо из них, это не означает, что все плохо. Это лишь говорит о том, что нужно показаться врачу. Только доктор может дать рекомендации и поставить диагноз.
Признаки, на которые стоит обратить внимание при наличии родинок (пигментных невусов):
- Асимметрия (одна половина невуса не похожа на другую)
- Неровный край
- Неравномерность цвета (например, на фоне темной родинки вкрапление розового, синего, красного и других цветов)
- Диаметр более 6 миллиметров
- Приподнятость над уровнем поверхности кожи
- Постоянное воспаление
- Кровоточивость
- Резкий рост
- Выпадение волос с поверхности родинки или любое изменение, которое ранее не наблюдалось
— На что обращать внимание при выборе медицинского центра для удаления новообразований?
— На наличие у центра медицинской лицензии. Затем стоит поинтересоваться, какой персонал работает в центре. Обычно удаление производит врач-онколог или врач-дерматолог, косметолог.

Имеет значение качество оборудования и наличие его сертификации в нашей стране.
— Грамотный врач перед процедурой назначит пациенту дерматоскопию. А в случае необходимости должно быть организовано гистологическое исследование. Если все эти условия выполняются, можно доверять центру.

— Такое исследование делают строго по назначению врача, когда с помощью других методов диагностики невозможно получить нужные данные. Контрастное вещество вводится пациенту внутривенно на определенном этапе сканирования. Катетер устанавливают в вену перед началом диагностики, до того момента, как пациента укладывают в МРТ-аппарат. Это вещество накапливается в патологических очагах. Программа позволяет врачу оценить интенсивность накопления визуально и в цифровом выражении.
МРТ с контрастом назначают, чтобы:
- выявить демиелинизирующие заболевания;
- обнаружить новообразования и опухоли;
- увидеть метастазы;
- подтвердить или опровергнуть наличие инфекций;
- оценить оболочки головного и спинного мозга.
Контрастирование всегда нужно для исследования методом МР-перфузии. Он позволяет оценить кровоснабжение тканей мозга. А также методом МР-ангиографии, при котором видно состояние сосудов головного мозга.

МРТ с контрастом важно в нейроонкологии. Во время этого исследования можно:
- выявить первичную опухоль;
- определить гистологический тип опухоли;
- стадировать процесс;
- оценить злокачественность новообразования;
- найти метастазы;
- оценить эффективность лечения.
С помощью этого метода можно проверить практически любой орган. Преимущественно на МРТ с контрастом исследуют головной и спинной мозг, органы малого таза, брюшную полость, молочные железы, а также костно-суставную систему.

Как подготовиться к исследованию?
— На МРТ с контрастированием рекомендуется приходить натощак, ограничить прием пищи за 2-3 часа до исследования. Больше никакой специальной подготовки не нужно, если речь не идет про МРТ органов малого таза и брюшной полости. В этих случаях она такая же, как и для диагностики УЗИ:
- исключение газообразующих продуктов за 3-4 дня до исследования;
- прием активированного угля;
- за 1-1,5 часа до МРТ прием спазмолитиков. Они помогают избежать артефактов, то есть погрешностей на изображении во время исследования.
А также перед МРТ с контрастом пациенту нужно сдать биохимический анализ крови. В нем важны 2 показателя, которые должны быть в норме: мочевина и креатинин.
Исследование, в среднем, занимает от 30 до 60 минут. МРТ с контрастом длится на 15-30 минут дольше, чем МРТ без него — это время нужно на введение препарата.

Как часто можно делать МРТ с контрастом?
— Если мы говорим о пациентах, которые страдают онкологическими заболеваниями, им могут проводить МРТ с контрастом и 3-5 раз в год по мере необходимости. Если это общие патологии, то, конечно, такие исследования не рекомендуется делать чаще 1 раза в год.
Всегда окончательное решение о том, нужно ли проводить МРТ с контрастом, принимает врач лучевой диагностики.

Что из себя представляет контрастное вещество и как его вводят
в организм?
— Это прозрачная жидкость, которая ничем не отличается от большинства внутривенных препаратов. Практически все контрастные вещества состоят из гадолиния. Он помогает сделать патологический очаг на томограмме ярким и заметным. Контраст вводятся внутривенно. В периферическую вену ставят катетер и через него подают препарат, который распространяется по организму вместе с кровотоком. Этот процесс безболезненный.
Есть два способа введения контрастного вещества:
Последний способ имеет большое преимущество для диагностики. Инжектором вещество вводится с большой и стандартизированной скоростью. Это позволяет избежать погрешностей и построить графики для дальнейшей детализации той или иной патологии. Вручную невозможно контролировать точную скорость введения. Большую роль здесь играет человеческий фактор.

От контрастного вещества могут быть побочные эффекты?
— При введении контрастного вещества, как правило, не возникает негативных реакций. Часто пациенты ощущают тепло при инъекции.
Но важно помнить, что сегодня в медицине нет препаратов, которые абсолютно безопасны для организма человека.
Побочные эффекты на контрастное вещество могут быть:
- немедленными — ощущение тепла или холода, боли в месте инъекции;
- отсроченными — легкое покраснение кожи, тошнота, позывы к рвоте.
Как правило, неприятные явления проходят самостоятельно и не требуют медицинского вмешательства.
Гадолиниевые препараты, которые применяют при МРТ, отличаются от йодосодержащих веществ, которые используют при компьютерной томографии, меньшей степенью токсичности. Серьезные анафилактические реакции встречаются очень редко. Людям с нормальной функцией почек усилители на основе гадолиния не причинят вреда.

Есть ли противопоказания для проведения МРТ с контрастом?
— МРТ с контрастированием нельзя делать:
- при заболеваниях почек и печени;
- при беременности, особенно в первом триместре;
- новорожденным детям.
Таким пациентам можно проводить МРТ без контрастного вещества.
С осторожностью МРТ с контрастом делают детям младше 1 года. Кормящим женщинам после исследования нужно не кормить ребенка грудным молоком в течение суток и провести сцеживание груди.

За какой период контрастное вещество выводится из организма?
— У пациентов без нарушения функции почек контрастное вещество полностью выводится в течение суток. Чтобы ускорить этот процесс нужно соблюдать питьевой режим.
Если пациент страдает заболеваниями почек, то период выведения препарата — до 120 часов. При наличии грубых нарушений в этом органе после проведения МРТ с контрастом пациент идет на гемодиализ.
Как правило, условно здоровому человеку восстановительный период не нужен и через 30-60 минут после исследования он может возвращаться к привычной жизни.
Читайте также:


