Обложенный язык при гепатите
Обновлено: 17.04.2024
Заболевания слизистой оболочки (СО) рта, языка и губ — один из важных и сложных разделов практической медицины. Пациенты нередко попадают в сложные клинические ситуации, когда им оказывается несвоевременная и неадекватная помощь. От внимания врача стало ускользать то обстоятельство, что человеческий организм — сложное, иерархическое, динамически самоуправляемое образование, стабильность которого обусловлена одновременным функционированием целого ряда органов и систем.
Изменения состояния слизистой оболочки рта и языка могут возникать и обнаруживаться как раньше других клинических проявлений системных заболеваний, так и одновременно с ними
При многих системных (соматических, общих) заболеваниях СО рта реагирует появлением различного рода нарушений: расстройствами трофики тканей, кровоточивостью, отечностью, дискератозом. Некоторые проявления патологии на СО рта и языка четко указывают на тот или иной вид органного или системного нарушения и имеют большое диагностическое значение. Однако в большинстве случаев, несмотря на разную этиологию и патогенез, проявления системных заболеваний на СО рта не носят специфического характера и характеризуются сходными, порой внешне идентичными клиническими признаками, что создает сложности в их распознавании.
Нередко имеющие место поражения СО рта при заболеваниях желудочно-кишечного тракта, сердечно-сосудистой системы, эндокринной патологии, дефиците витаминов (особенно группы B), макро- и микроэлементов могут привлекать внимание специалистов различного профиля. Так как изменения СО рта и языка могут возникать и обнаруживаться раньше других клинических проявлений системных заболеваний или одновременно с ними, сами пациенты нередко обращаются к врачу-стоматологу. В свою очередь, гастроэнтерологи, эндокринологи, кардиологи, гематологи могут привлечь стоматолога для консультации и совместной курации пациентов с поражением СО рта, губ и языка.
В процессе нашей многолетней клинической практики изменения СО рта, языка и губ наблюдались при патологии различных органов и систем организма, нарушениях обмена веществ. Поражения СО рта, губ и языка наиболее часто встречаются при заболеваниях желудочно-кишечного тракта. При этом развиваются язвенные, афтозные и некротические стоматиты. Лучше всего в этом плане изучены изменения языка, характеризующиеся рядом признаков:
Рис. 1. Обложенность языка у больного хроническим панкреатитом в стадии обострения. Рис. 2. Десквамативный глоссит у больного 82 лет, страдающего язвенной болезнью с локализацией язвы в привратнике, перенесшего лучевую терапию по поводу рака легкого и оперативное вмешательство по поводу рака ректосигмоидного угла.
Поражение слизистой оболочки рта, губ и языка наблюдается при дефиците витаминов и микроэлементов. Чаще всего в клинической практике встречается дефицит витаминов группы B и железа.
При рецидивах болезни наряду с атрофическими изменениями развивается гиперплазия сосочков у корня языка (гипертрофический папиллит). Одновременно могут наблюдаться лейкокератоз языка и СО губ.
Дефицит витамина В1 сопровождается гиперплазией грибовидных сосочков языка, парестезией и аллергическими реакциями слизистой оболочки рта. Гиповитаминоз В2 проявляется своеобразным изменением кожи, красной каймы губ, слизистой оболочки в углах рта (ангулярный стоматит), мокнутием, мацерацией эпителия. Отмечается поверхностная форма десквамативного глоссита (триада: дерматит, хейлит, глоссит). При гиповитаминозе В6 наблюдаются симптомы расстройства нервной системы (полиневрит) и желудочно-кишечного тракта, ангулярный стоматит, хейлит, глоссит.
Поражения слизистой оболочки рта при заболеваниях сердечно-сосудистой системы отмечаются более чем у половины больных с указанной патологией, при которой выявляются:
Самой частой эндокринной патологией в практике врача-стоматолога является сахарный диабет. Характерна прямая зависимость тяжести воспалительных изменений СО рта от течения заболевания, его длительности и возраста больного. При небольшой продолжительности диабета СО рта гиперемированна, отечна, кровоточит. С увеличением длительности заболевания чаще всего развивается гиперкератоз нитевидных и гиперплазия грибовидных сосочков. Язык обложен налетом, по всей спинке его возвышаются гиперемированные грибовидные сосочки в виде красноватых точек.
Изменения со стороны СО языка носят более стабильный характер, сохраняясь в фазе декомпенсации и компенсации. Нередко развивается кандидоз СО рта.
Основы врачебной тактики при поражениях СО рта, губ и языка:
- Для рационального лечения заболеваний СО рта, губ и языка требуется тщательное обследование пациента и контакт терапевта-стоматолога с другими специалистами, в первую очередь, с терапевтом, а также узкими специалистами — гастроэнтерологом, эндокринологом, гематологом, кардиологом.
- Аксиомой для стоматолога должно быть устранение у пациента всех неблагоприятных раздражающих факторов в полости рта, которые могут поддерживать и провоцировать развитие патологического процесса. Недопустимо применение т. н. прижигающих средств и длительное использование для полосканий рта одних и тех же средств.
- Лечение заболеваний СО рта необходимо проводить с соблюдением принципов биоэтики, рассматривать эти заболевания с позиций состояния целостного организма, поэтому в большинстве случаев нельзя ограничиваться только местными воздействиями на очаги поражения СО, осуществляемыми стоматологом.
- Лечение должно начинаться только после установления хотя бы предварительного диагноза и отвечать следующим требованиям:
- быть комплексным;
- обеспечивать патогенетический подход;
- не нарушать анатомо-физиологических свойств СО рта;
- устранять болевой фактор;
- способствовать оптимизации эпителизации очагов поражения;
- предусматривать активное привлечение больного к выполнению лечебных процедур в домашних условиях.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Черный язык: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Черный язык – это состояние, при котором язык человека полностью или частично окрашен в темный или черный цвет. Этот симптом более распространен среди пожилых людей, хотя встречается во всех возрастных группах, причем у мужчин чаще, чем у женщин.
Разновидности черного языка
В норме язык имеет бледно-розовый цвет, он влажный, с ровной поверхностью и хорошо различимыми сосочками.
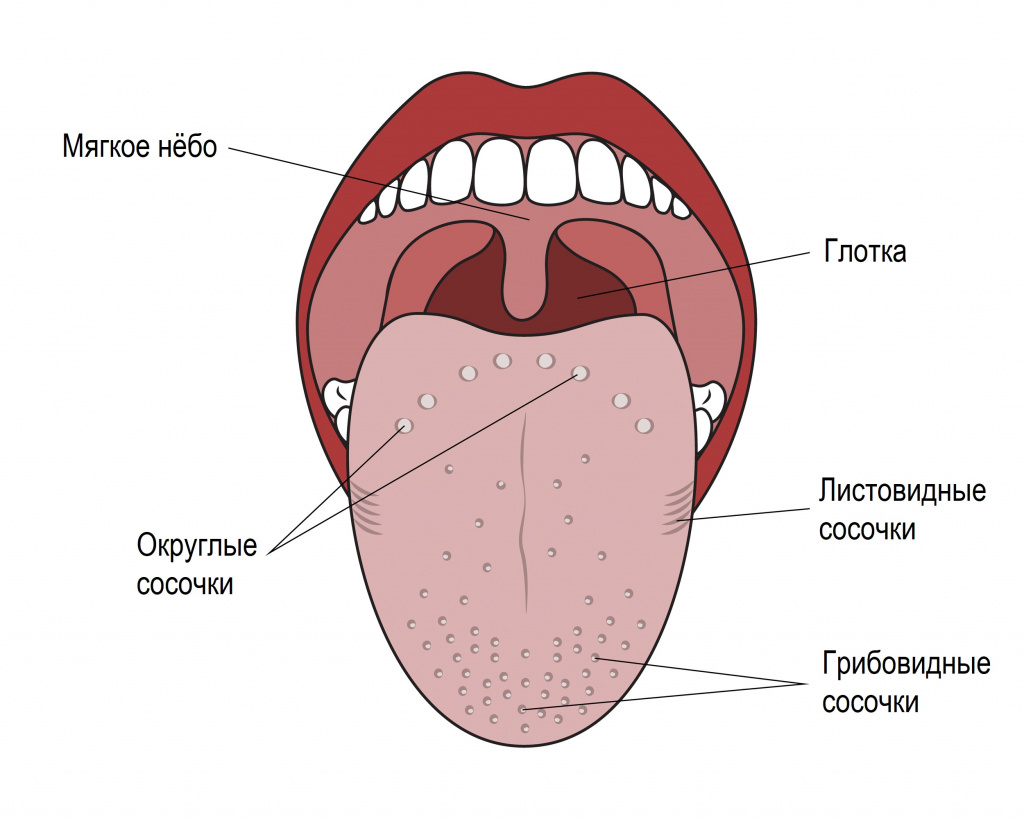
Налет на языке образован остатками пищи и отшелушенными мертвыми клетками слизистой оболочки языка, которые могут пропитываться красителями пищи. Допустимым считается появление тонкого, белого, легко счищающегося налета, не имеющего неприятного запаха, а формирование плотного налета с нефизиологичной окраской расценивается как патология.
На поверхности языка могут быть отдельные черные точки, одно большое пятно, язык может быть окрашен с боков или полностью.
Чаще всего черный язык возникает в результате окрашивания налета, например, пищевыми продуктами или лекарствами, но он может стать и следствием избыточного отложения меланина или отравления свинцом.
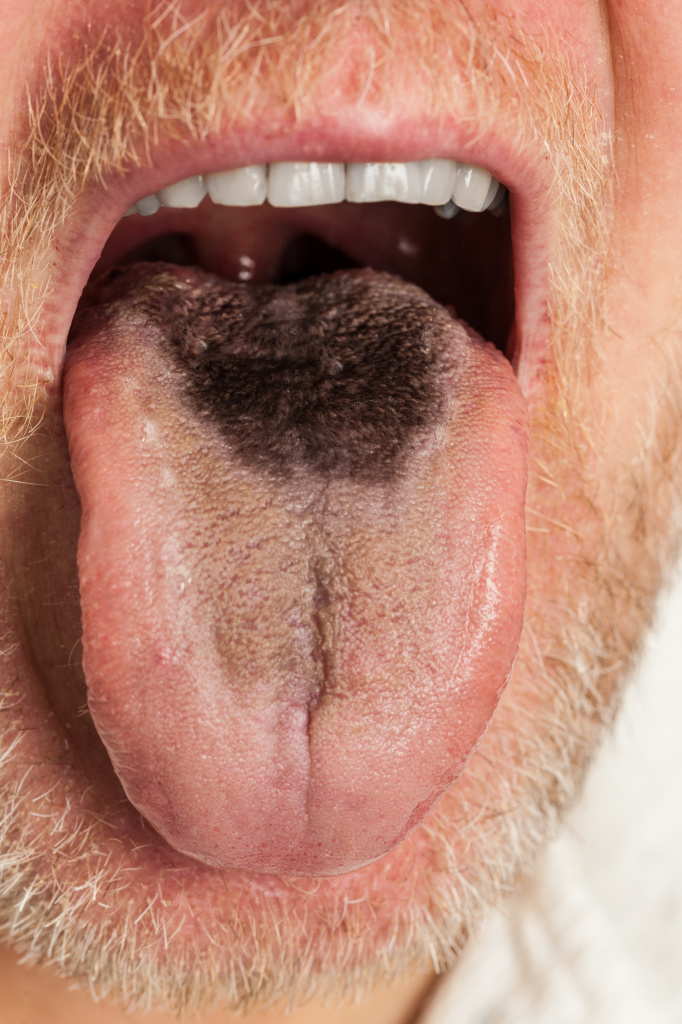
Возможные причины появления черного языка
Окрашивание языка в черный цвет часто связано с плохой гигиеной полости рта. Кроме того, в зону риска попадают люди, злоупотребляющие чаем и кофе, курящие, страдающие алкоголизмом, употребляющие внутривенные наркотические средства. Способствует окрашиванию языка в черный цвет сухость во рту, когда из-за недостаточного слюноотделения на языке скапливается больше бактерий, жизнедеятельность которых приводит к тому, что налет приобретает патологическую окраску. Сильное обезвоживание организма сопровождается образованием темного, иногда почти черного налета, который с трудом удаляется с языка.
Черный цвет придают языку некоторые лекарственные препараты, например, активированный уголь, препараты железа, висмута или антибиотики, нарушающие баланс микрофлоры во рту.
Черный язык может наблюдаться и в безобидных ситуациях, например, после употребления черники, красного вина и продуктов, в состав которых входят красители (конфеты, жевательные резинки, леденцы).
Заболевания, при которых язык может стать черным
Черный язык нередко наблюдается при тяжелом запущенном кандидозном поражении полости рта, при ангине, при патологии желудочно-кишечного тракта (заболеваниях печени, желчного пузыря, поджелудочной железы), надпочечниковой недостаточности, нарушении кислотно-щелочного баланса и при развитии повышенной кислотности (ацидоза). Если во рту поселился хромогенный грибок, то десны, зубы и язык покрываются черным налетом с зеленоватым оттенком. При надпочечниковой недостаточности (болезни Аддисона) одним из признаков заболевания является гиперпигментация кожи и слизистых оболочек из-за повышенного уровня меланина. Происходит пигментация слизистой оболочки полости рта, появляются пятна и полосы коричневого или серовато-черного цвета на красной кайме губ, в углах рта, на деснах и на боковых поверхностях языка.
Предрасполагающими факторами к гипертрофии (увеличению) сосочков при черном волосатом языке могут стать заболевания желудочно-кишечного тракта (анацидный гастрит, гипоацидный гастрит, колит, инфекционные заболевания). В некоторых случаях формирование черного волосатого языка происходит на фоне дефицита в организме рибофлавина (витамина В2). Кроме того, черный волосатый язык встречается при туберкулезе легких, папиллярно-пигментной дистрофии, после употребления некоторых лекарственных препаратов (например, антибиотиков).
К каким врачам обращаться при появлении черного языка
При наличии заболевания полости рта, вызвавшего формирование черного налета на языке, необходимо обратиться к врачу-стоматологу.
Если налет ассоциирован с инфекционным заболеванием, например, с ангиной или кандидозом, то лечение проводит врач-терапевт .
При заболеваниях желудочно-кишечного тракта обращаться надо к врачу-гастроэнтерологу .
Если причиной черного языка стала болезнь Аддисона (надпочечниковая недостаточность), то требуется консультация эндокринолога .
Диагностика и обследования при появлении черного языка
Для определения причины изменения цвета языка могут потребоваться некоторые исследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кислый привкус во рту - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неприятный кислый привкус во рту может существенно влиять на настроение и аппетит, изменять вкусовое восприятие блюд. Ощущение всегда появляется после употребления кислых продуктов. Однако если кислый привкус возникает регулярно вне зависимости от характера пищи, сопутствует симптомам диспепсии, следует обратиться за консультацией к врачу для выявления возможных причин.
В некоторых случаях кислый привкус сочетается с неприятным запахом изо рта, что создает дискомфорт в общении.
- кислый с металлическим привкусом;
- кисло-горький;
- кисло-сладкий.
Наиболее распространенной причиной появления кислого привкуса во рту являются патологии желудочно-кишечного тракта.
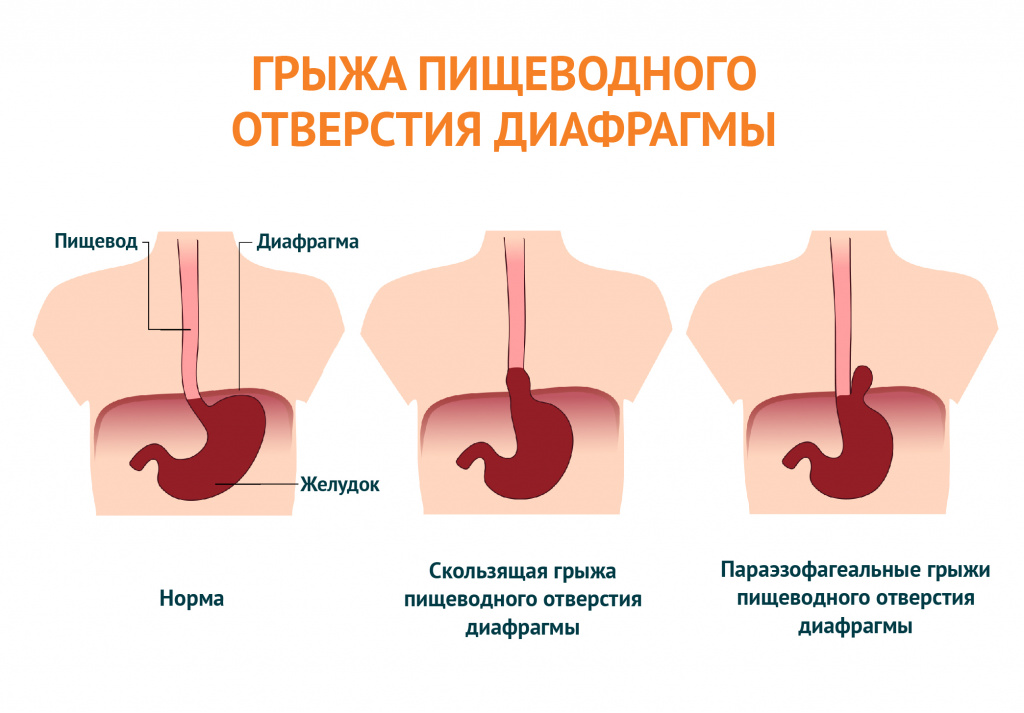
В большинстве случаев кислый вкус появляется при регургитации (обратном забросе) части желудочного содержимого в ротовую полость. При этом помимо кислого привкуса может ощущаться жжение в эпигастральной области, першение или ощущение кома в горле. Если вышеперечисленные симптомы появляются утром после сна, отдыха лежа после приема пищи, при наклонах туловища вперед и вниз (например, при завязывании шнурков), то, скорее всего, речь идет о гастроэзофагеальной рефлюксной болезни. Подобные симптомы могут сопровождать грыжу пищеводного отверстия диафрагмы. Они проявляются постоянным кислым привкусом, изжогой, одышкой в ночное время, болями в груди и животе.
Если кислый привкус сопровождается болями в животе, возникающими натощак или после еды, тошнотой, чувством тяжести, следует обратиться к терапевту или гастроэнтерологу для исключения гастрита и язвенной болезни желудка.
Гастрит и язвенная болезнь характеризуются сезонностью проявлений – они чаще обостряются осенью и весной. Однако причина этого явления до сих пор не ясна.
Кисло-горький привкус часто ассоциирован с заболеваниями печени и желчевыводящих путей (гепатит, желчнокаменная болезнь).
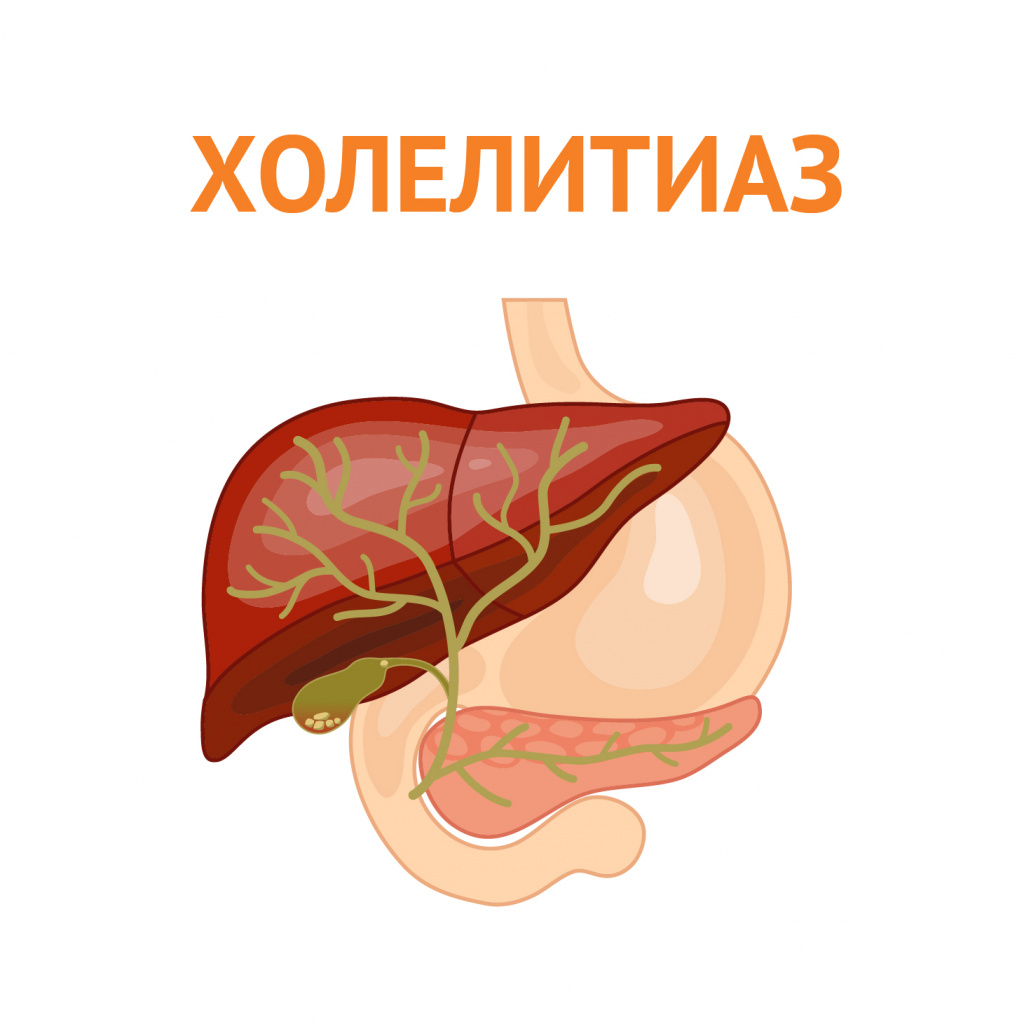
Появление этого симптома связано с приемом жирной и жареной пищи, употреблением алкоголя. Кисло-горький привкус может сопровождаться болями в правом подреберье, тошнотой и рвотой.
Происходит обратный заброс желчи через желудок и пищевод в ротовую полость, где сосочки языка воспринимают вкус смеси желчи и желудочного содержимого.
Кислый привкус может возникнуть при нарушении микрофлоры полости рта при кариесе, стоматите, гингивите, пародонтите.
Иногда при этих заболеваниях в ротовую полость попадает небольшое количество крови, и возникает специфический кисло-металлический привкус.
Глоссит – воспаление языка, возникающее по разным причинам (инфекционные, травматические, биохимические, например, дефицит витамина В12). Приводит к нарушению восприятия вкуса сосочками языка. В результате формируются неприятные ощущения, в том числе кислый или кисло-металлический привкус.
В стоматологии в настоящее время широко применяются металлокерамические зубные протезы. В зависимости от металла, использованного при изготовлении протеза, в некоторых случаях возникают жалобы на металлический или кислый вкус во рту, сухость, жжение и боль. У людей с подобными жалобами часто отмечаются нарушения желудочно-кишечного тракта и эндокринной системы, что влияет на состав слюны и ее защитные и буферные свойства. Пациенты, использующие зубные протезы и имеющие сопутствующую патологию, подвержены нарушению микрофлоры полости рта и развитию воспалительных заболеваний, что также является причиной появления неприятного привкуса и запаха во рту.
Кисло-горький привкус может появиться при развитии воспаления лунки зуба после его удаления (альвеолит).
Кислый привкус сопровождается неприятным запахом, который обусловлен активностью бактерий в области воспаления.
Сахарный диабет является одной из причин появления неприятного кисло-сладкого привкуса, который сопровождается запахом ацетона изо рта.
Среди физиологических причин появления кислого привкуса можно выделить беременность. В этот период повышается уровень прогестерона, что приводит к ряду изменений в организме женщины: меняется мышечный тонус, и сфинктеры несколько расслабляются, что ведет к частичному обратному забросу желудочного содержимого в ротовую полость и появлению кислого привкуса. Рост плода вызывает сдавливание внутренних органов. На большом сроке гестации желудок поджимается кверху и вмещает в себя меньшее количество пищи, чем до беременности, что также способствует регургитации. Также меняется восприятие вкуса, что влияет на пищевые предпочтения.
Некоторые психические расстройства (депрессия, навязчивые состояния, вкусовые галлюцинации) могут приводить к появлению специфических привкусов во рту, в том числе и кислого.
Также не стоит забывать о самых обычных причинах неприятного привкуса: отсутствие гигиены полости рта, употребление в пищу некоторых продуктов (чеснока, лука, капусты и др.), злоупотребление табаком и алкоголем.
Появление кислого привкуса во рту требует обращения к врачу терапевтического профиля: терапевту или педиатру . После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация гастроэнтеролога , хирурга, стоматолога, эндокринолога , гинеколога.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
- анализ крови на уровень гликированного гемоглобина (для людей, страдающих сахарным диабетом);
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со.
- исследование на наличие Helicobacter pylori (материал после гастроскопии,
Helicobacter pylori — это грамотрицательная жгутиковая спирально закрученная бактерия, которую обнаруживают в слизистой оболочке и криптах желудка человека. Бактерия характеризуется высокой уреазной активностью. Этот патоген приматов поражает более 60% населения индустриальных стран и ещё боль.
Синонимы: Анализ крови на IgG антитела к хеликобактеру; Хеликобактер пилори, иммуноглобулины класса G, IgG-антитела. Helicobacter pylori Antibodies, IgG; Anti-Helicobacter pylori antibodies, IgG. Общая информация об исследовании Anti-H. pylori IgG (антитела класса IgG к Helicobacter pylori) и ос.
Helicobacter pylori (H. pylori) - спиралевидная бактерия, которая обитает на слизистой оболочке желудка, прикрепляясь к ворсинкам эпителия. H. Pylori является причиной 90% язв двенадцатиперстной кишки и 80% язв желудка. Значение обследования на H. Pylori значительно возрастает из-за строго.
Синонимы: Дыхательный тест с 13С-меченной мочевиной. 13 UBT; 13C-UBT. Краткая характеристика 13С-уреазного дыхательного теста Дыхательный тест в текущей модификации предназначен для лиц старше 12 лет. 13С-уреазный дыхательный тест относится к неинвазивным безопасным методам исследования.
- суточную pH-метрию;
- ультразвуковое исследование органов брюшной полости ;
- фиброгастродуоденоскопию с биопсией;
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Диагностическое исследование слизистой оболочки желудочно-кишечного тракта.
- электрокардиографическое исследование (ЭКГ) для исключения патологии сердца;
- рентгенографию органов грудной полости;
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
- компьютерную томографию органов грудной клетки и средостения.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Первое, что необходимо сделать при появлении кислого привкуса, это обеспечить адекватную гигиену полости рта.
Если источником неприятного вкуса являются бактерии ротовой полости, поможет правильная и регулярная чистка зубов.
Зубы необходимо чистить с наружной, внутренней и жевательной сторон. Регулярный осмотр и своевременное лечение у стоматолога помогут предотвратить возникновение кариеса и других заболеваний полости рта.
Если кислый и металлический привкус возник после установки зубных протезов и коронок, следует обратиться к стоматологу для решения проблемы.
Неприятный вкус, вызванный курением и потреблением алкоголя, можно устранить единственным способом – отказаться от вредной привычки.
Если кислый вкус является следствием заболеваний желудочно-кишечного тракта, необходимо изменить рацион.
При гастрите и язвенной болезни важно оберегать желудок от излишнего химического, термического и механического воздействия. Это значит, что еда не должна быть очень острой или пряной, горячей, сильно зажаренной. Пищу желательно готовить на пару или варить. Жареные и копченые блюда не рекомендуются. Весь дневной рацион разделяют на 5-6 приемов. В диете для людей, страдающих заболеваниями желудка, приветствуются супы, рыба, негрубые сорта мяса, птица, молочные продукты, за исключением острых и соленых сыров. Хлеб лучше есть немного подсушенный. Следует отказаться от кофе, газированных напитков, соленых и острых соусов, лука, капусты и грибов – все эти продукты раздражают воспаленную стенку желудка.
В качестве медикаментозного лечения гастрита и язвенной болезни желудка, ассоциированных с инфекцией Helicobacter рylori, применяют схемы эрадикационной терапии, направленные на уничтожение бактерии. Лечения назначает врач при подтверждении наличия H. pylori с помощью инструментально-лабораторных методов исследования. В некоторых случаях требуется хирургическое лечение язвенной болезни желудка.
Консервативный метод заключается в коррекции образа жизни (снижение массы тела, отказ от еды всухомятку, прием пищи не позднее, чем за 2 часа до сна), применении лекарственных препаратов, подавляющих секрецию соляной кислоты (в основном это ингибиторы протонной помпы), прокинетиков, нормализующих моторную функцию желудка, и некоторых других средств. В редких случаях требуется антирефлюксная операция.
При заболеваниях печени и желчевыводящих путей важно отказаться от жареной и жирной пищи, а также от приема алкоголя.
По назначению врача применяют желчегонные средства, гепатопротекторы, поливитамины.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.

С каждым годом количество пациентов с патологией печени растет. К развитию заболеваний приводят проблемы с обменом веществ, отравление лекарственными или химическими препаратами, травмы, опухоли. Даже вредные привычки могут стать причиной нарушения работоспособность печени.
Основные симптомы болезней печени
Разнообразие симптомов, многие из которых имеют довольно характерное проявление, поможет врачу своевременно выявить проблему, назначить лечение. Однако сохраняется опасность того, что некоторые заболевания на ранних стадиях проходят практически бессимптомно. Чтобы исключить риск развития болезни и вовремя провести диагностику печени , гастроэнтерологи и гепатологи рекомендуют обратить внимание на некоторые моменты.
Нарушение работоспособности печени может проявиться как одним симптомом, так и их сочетанием, которое зависит от конкретного заболевания и наличия сопутствующих осложнений.
Боль и неприятные ощущения
Болезненные ощущения обычно сконцентрированы в правом подреберье. В некоторых случаях они могут отдаваться в область между лопатками, отдельно в правую лопатку. Оценить патологию можно исходя из типа и интенсивности боли. Например, незначительный дискомфорт с ноющей болью, который дополняет ощущение тяжести, может говорить о наличии воспалительного процесса, в том числе вызванного токсинами. Пациенту очень сложно четко показать место, где сконцентрирована боль.
Интенсивная и выраженная боль в подреберье характерна для тяжелого воспаления, в том числе гнойного. Она присутствует при камнях в желчных протоках, травмах печени. Мучительные ощущения характерны и для печеночных колик, к которым приводит передвижение камней в желчевыводящих протоках.
Есть патологии, которые не проявляют себя неприятными ощущениями. Это вялотекущие процессы, такие как гепатит С или цирроз печени. Пациент их не замечает на протяжении долгого времени, из-за чего диагностика печени и лечение могут запаздывать. Зачастую эти заболевания выявляются уже на поздних сроках развития.
Рвота и тошнота
Ощущение тошноты и рвотные позывы довольно часто встречаются при заболеваниях ЖКТ. Если проблема затрагивает печень, эти симптомы будут выражены гораздо сильнее.
С появлением тошноты начинаются проблемы с аппетитом — он притупляется или полностью пропадает. Возникает отвращение к конкретным продуктам, обычно с большим содержанием жиров. В некоторых случаях приступ тошноты завершается рвотой, после чего на некоторое время наступает облегчение состояния. Примесь желчи в рвотных массах указывает на проблемы с печенью.
Проявление симптомов в ротовой полости
Характерный симптом — появление желтого налета на языке. Интенсивность и цвет зависит от болезни. Например, легкая желтушность ближе к кончику языка может говорить о ранней стадии гепатита. Появление желто-зеленого налета характерно для серьезных патологий органов ЖКТ, желчевыводящих путей или печени. Застой желчи проявляется в виде налета насыщенного желтого оттенка. При этих этапах могут быть назначены анализы для проверки ЖКТ.
Может присутствовать и неприятная горечь. Она возникает когда желчь попадает в пищевод. Наличие выраженного привкуса может быть симптомом вирусного гепатита, опухоли или цирроза печени, болезни ЖКТ или желчного пузыря. Иногда горечь вызывают сильные стрессы, прием некоторых лекарственных препаратов. Чтобы точно определить заболевание, врачи назначают комплексную диагностику организма пациента.
Помимо горечи во рту может появиться сладковатый или “рыбный” аромат, который сопровождается запорами или поносом, вздутием живота, рвотой. Этот симптом говорит о проблемах с пищеварительной системой, спровоцированных проблемами с печенью.
Повышенная температура тела
Симптом указывает на наличие болезнетворного агента, с которым борется организм. При повышении температуры по 38°С и ее колебаниях в пределах 37-37,5°С могут наблюдаться циррозы печени, гепатит.
При болезнях желчевыводящих путей температура держится на отметке в 39°С и выше. В этом случае у пациента наблюдается подергивание мимических и скелетных мышц.
Изменение цвета мочи и кала
За счет повышенного объема билирубина, характерного для гепатита или цирроза, моча приобретает темный оттенок. При взбалтывании в ней появляется пена насыщенного желтого оттенка.
Для некоторых заболеваний характерно обесцвечивание кала, которое сопровождается повышенной температурой и неприятными ощущениями в области правого подреберья. Могут присутствовать рвотные позывы.
Изменение цвета кожи и слизистых оболочек
За счет накопления в тканях желчных пигментов меняется цвет слизистых оболочек и кожи. Это может говорить о наличии цирроза печени или гепатита, особенно при наличии темной мочи и светлого кала. Желтушность кожи присутствует при желчекаменной болезни. Для уточнения диагноза врач может назначить дополнительные лабораторные исследования.
Проблемы с отделением желчи иногда проявляются в виде коричневых пигментных пятен с разной степенью интенсивности. Обычно они возникают в паху, подмышечных впадинах или на ладонях.
Другие проявления на коже

Дополнительным симптомом, которые наблюдается при патологиях печени, являются сосудистые звездочки. Обычно они появляются на спине или щеках. Их вызывают проблемы с обменом веществ, повышенная хрупкость стенок капилляров. На запущенной стадии у пациента при небольшом нажатии на кожу сразу появляются синяки.
Аутоиммунные заболевания и вызванные инфекцией гепатиты сопровождаются аллергическими высыпаниями, воспалением. На следующем этапе может появиться атопический дерматит, псориаз.
Характерным симптомом являются “печеночные ладони”, при которых на стопах и ладонях появляются пятна красного цвета. Они становятся более бледными при надавливании. При прекращении давления их цвет снова становится красным.
Изменения гормонального фона
При хронических болезнях печени возникает гормональный дисбаланс. В этом случае у пациентов наблюдается выпадение волос на лобке, в подмышечных впадинах. Мужчины страдают от атрофии яичек и увеличении грудных желез — это вызывается избытком женских гормонов. У женщин растет объем эстрогенов, из-за чего по всему телу возникает сыпь, ПМС становится очень выраженным, менструальный цикл проходит с нарушениями.
Интоксикация организма
Так как печень отвечает на фильтрацию и вывод токсинов из организма, ее поражение препятствует выполнению этих функций. Возникает выраженная интоксикация и сопутствующие ей симптомы. К ним относятся неприятные ощущения в мышцах и суставах, проблемы с аппетитом, разбитое состояние и потеря веса.
Консультация врача и диагностика
Все эти симптомы указывают на необходимость срочно записаться на консультацию к гастроэнтерологу или гепатологу. Они соберут анамнез и изучат симптоматику пациента, подберут наиболее подходящие инструментальные и лабораторные методы диагностики. Своевременная консультация поможет выявить заболевания печени на ранних стадиях и подобрать наиболее эффективное лечение.
Можно доверять! Текст проверен врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Читайте также:

