Он подвержен атаке вирусов
Обновлено: 23.04.2024
Главная задача биологии — это развитие представлений у человека о живых организмах, о многообразии видов, обо всех закономерностях развития живых существ, а также об их взаимодействии с окружающей природой. Предмет основы безопасности жизнедеятельности (ОБЖ) позволяет получить знания и умения, которые помогут сохранить жизнь и здоровье в опасных ситуациях. Эти ситуации всегда возникают неожиданно, но, тем не менее, большинство из них предсказуемы и к ним можно подготовиться заранее. ОБЖ учит нас предвидеть возможные опасности и минимизировать потери от той или иной ситуации. Сегодня мы сталкиваемся с новым видом вирусной опасности COVID-19,о котором поговорим с точки зрения биологии и ОБЖ.
Что такое вирус?
Вирус — это неклеточный инфекционный агент. Сегодня нам известно около 6 тысяч различных вирусов, но их существует несколько миллионов. Вирусы не похожи друг на друга и могут иметь как форму сферы, спирали, так и форму сложного асимметричного сплетения. Размеры вирусов варьируются от 20 нм до 300 нм.
Как устроен вирус?
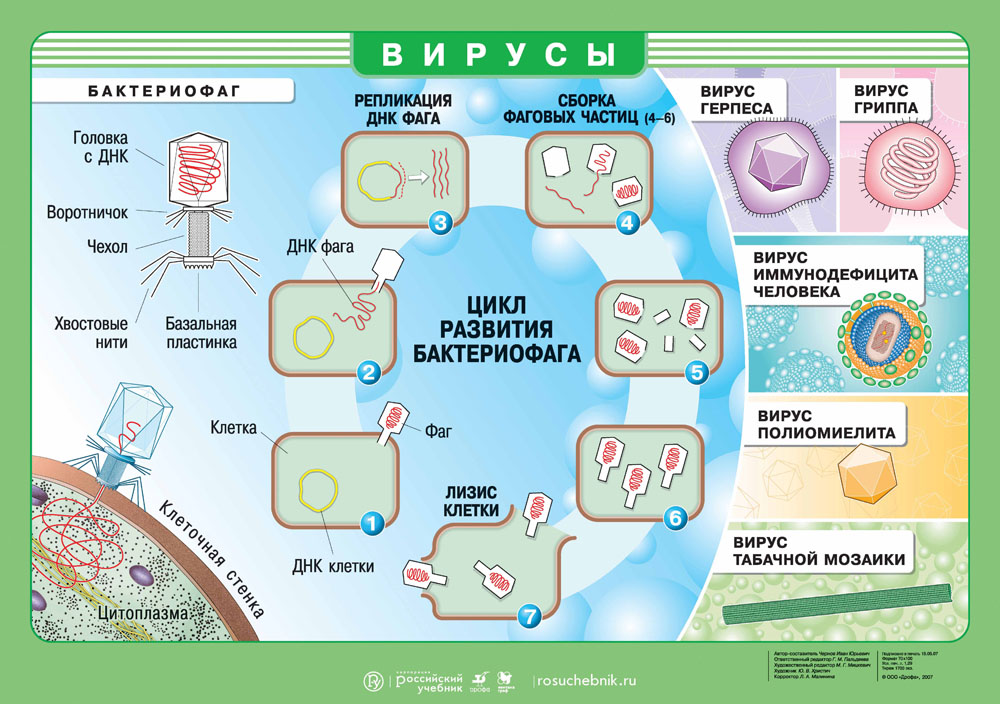
В центре агента находится генетический материал РНК или ДНК, вокруг которого располагается белковая структура — капсид.
Капсид служит для защиты вируса и помогает при захвате клетки. Некоторые вирусы дополнительно покрыты липидной оболочкой, т.е. жировой структурой, которая защищает их от изменений окружающей среды.
Вирусолог Дэвид Балтимор объединил все вирусы в 8 групп, из которых некоторые группы вирусов содержат 1-2 цепочки ДНК. Другие же содержат 1 цепочку РНК, которая может удваиваться или достраивать на своей матрице ДНК. При этом каждая группа вирусов производит себя в различных органеллах зараженной клетки.
Вирусы имеют определенный диапазон хозяев, т.е. он может быть опасен для одних видов и абсолютно безвреден для других. Например, оспой болеет только человек, а чумкой только некоторые виды плотоядных. Вирус не способен выжить сам по себе, поэтому активируется только в хозяйской клетке, используя ее ресурсы и питательные вещества. Цель вируса — создание множества копий себя, чтобы инфицировать другие клетки!
Как вирус попадает в организм?
- через физические повреждения (например, порезы на коже)
- путём направленного впрыскивания (к примеру, укус комара)
- направленного поражения отдельной поверхности (например, при вдыхании вируса через трахею)
- к эпителию слизистых оболочек (это например вирус гриппа)
- к нервной ткани (вирус простого герпеса)
- к иммунным клеткам (вирус иммунодефицита человека)

Геном вируса встраивается в одну из органелл или цитоплазму и превращает клетку в настоящий вирусный завод. Естественные процессы в клетке нарушаются, и она начинает заниматься производством и сбором белка вируса. Этот процесс называется репликацией. И его основная цель — это захват территории. Во время репликации генетический материал вируса смешивается с генами клетки хозяина — это приводит к активной мутации самого вируса, а также повышает его выживаемость. Когда процесс репликации налажен, вирусная частица отпочковывается и заражает уже новые клетки, в то время как инфицированная ранее клетка продолжает производство.
Выход вируса
Вирус создал множество собственных копий, клетка оказывается изнуренной из-за использования ее ресурсов. Больше вирусу клетка не нужна, поэтому клетка часто погибает и новорожденным вирусам приходится искать нового хозяина. Это и есть заключительная стадию жизненного цикла вируса.
Скорость распространения вирусной инфекции
Размножение вирусов протекает с исключительно высокой скоростью: при попадании в верхние дыхательные пути одной вирусной частицы уже через 8 часов количество инфекционного потомства достигает 10³, а концу первых суток − 10²³.
Вирусная латентность
Как вирус распространяется?
- воздушно-капельный (кашель, чихание)
- с кожи на кожу (при прикосновениях и рукопожатиях)
- с кожи на продукты (при прикосновениях к пище грязными руками вирусы могут попасть в пищеварительную и дыхательную системы)
- через жидкие среды организма (кровь, слюну и другие)
Почему с вирусами так тяжело бороться?
Сегодня людям уже удалось победить некоторые вирусы, а некоторые взять под жесткий контроль. Например, Оспа (она же черная оспа). Болезнь вызывается вирусом натуральной оспы, передается от человека к человеку воздушно-капельным путем. Больные покрываются сыпью, переходящей в язвы, как на коже, так и на слизистых внутренних органов. Смертность, в зависимости от штамма вируса, составляет от 10 до 40 (иногда даже 70%), На сегодняшний день вирус полностью истреблен человечеством.
Кроме того, взяты под контроль такие заболевания, как бешенство, корь и полиомиелит. Но помимо этих вирусов существует масса других, которые требуют разработок или открытия новых вакцин.
Коронавирус
Виновником эпидемии, распространяющейся сегодня по миру, стал коронавирус, вирусная частица в 0,1 микрона. Свое название он получил благодаря наростам на своей структуре, своеобразным шипам. Внутри вируса спрятан яд, с помощью которого он подчиняет себе зараженный организм. Этот вирус воздействует не только на человека, но и на птиц, свиней, собак и летучих мышей. В настоящий момент выделяют от 30 до 39 разновидностей коронавирусной инфекции. Но для человека патогенно всего 6. И как любой другой вирус COVID-19 мутирует.

К наиболее распространенным симптомам COVID-19 относятся повышение температуры тела, сухой кашель и утомляемость. К более редким симптомам относятся боли в суставах и мышцах, заложенность носа, головная боль, конъюнктивит, боль в горле, диарея, потеря вкусовых ощущений или обоняния, сыпь и изменение цвета кожи на пальцах рук и ног. Как правило, эти симптомы развиваются постепенно и носят слабо выраженный характер. У некоторых инфицированных лиц болезнь сопровождается очень легкими симптомами.
Сколько же может жить этот вирус вне организма? Все зависит от типа вируса и от той поверхности, на которую вирусы попали. В качестве примера было рассмотрено 3 вируса, по которым велись исследования. Изучали время, на которое может задерживаться вирус на различных поверхностях. Данные приведены в таблице.

Поскольку пока не изобретено вакцины от COVID-19, в целях защиты от инфекции самым важным для нас является соблюдение гигиены.
Гигиена — раздел медицины, изучающий влияние жизни и труда на здоровье человека и разрабатывающая меры (санитарные нормы и правила), направленные на предупреждение заболеваний, обеспечение оптимальных условий существования, укрепление здоровья и продление жизни.
Сегодня следует соблюдать определенные правила гигиены:
- Соблюдение режима труда и отдыха, не допускающего развития утомления и переутомления.
- Выполнение условий, обеспечивающих здоровый и полноценный сон (свежий воздух, отсутствие шума, удобная постель, оптимальная продолжительность).
- Правильное здоровое питание в соответствии с потребностями организма.
- Комфортный микроклимат в жилище (температура, влажность и подвижность воздуха, естественная и искусственная освещенность помещений).
- Содержание в чистоте тела и тщательный уход за зубами.
- Спокойное и корректное поведение в конфликтных ситуациях.

Дети заражаются вирусом герпеса чаще взрослых, но излишне оберегать ребенка от инфекции бессмысленно и вредно. Переболев герпесом, человек вырабатывает к нему иммунитет. Но организм находиться в безопасности только в ситуации, когда заражение прошло легко и без осложнений.
Виды заболевания у детей
Существует 80 типов вируса герпеса, из них опасность для человека представляют 8. Характер заболевания и вид герпетической сыпи и зависят от типа вируса простого герпеса (ВПГ):
Активность вируса
Наиболее часто дети сталкиваются с вирусом простого герпеса, который проявляется в виде той самой простуды на губах.
Герпес на губах или ветрянка не так страшны для ребенка, как герпетические поражения глаз и гениталий, внутренних органов.
Внешне герпес проявляется как сыпь на коже или слизистых. Обычно она выглядит как маленькие пузырьки, со временем лопающиеся и становящиеся язвочками. Помимо сыпи наблюдается жжение и зуд.
На то, как часто активизируется вирус герпеса, влияет наследственная предрасположенность и состояние иммунитета. Чем слабее иммунитет ребенка, тем более он подвержен атакам вируса.
Новорожденных до 1 года защищают материнские антитела. Пик заболеваемости отмечают в возрасте 2-3 лет. К 15-летнему возрасту до 90% подростков инфицированы ВПГ. Возбудитель находится в организме в неактивном состояниии не вызывает дискомфорта. При неблагоприятных условиях ВПГ активизируется. Источник:
A. Taieb, N. Diris, F. Boralevu, C. Labreze
Herpes simplex in children. Clinical manifestations, diagnostic value of clinical signs, clinical course
// Ann Dermatol Venerol, 2002, v.129, №4, p.603—608
Причины обострений и рецидивов герпеса у детей:
- снижение иммунитета из-за тяжелых и продолжительных болезней;
- сильные потрясения и хронические стрессы;
- систематическая усталость;
- переохлаждение;
- прием гормональных препаратов;
- эндокринные патологии;
- гормональная перестройка в подростковом возрасте;
- систематическое несбалансированное питание;
- осложненные сезонные простудные заболевания;
- химическая и лучевая противораковая терапия;
- чрезмерные физические нагрузки. Источник:
М.Н. Канкасова, О.Г. Мохова, О.С. Поздеева
Часто болеющие дети: взгляд инфекциониста
// Практическая медицина, 2014, №9(85), с.67-71
Диагностика заболевания
Лабораторная диагностика герпеса:
- вирусологическое исследование;
- РИФ (реакция иммунофлюоресценции);
- ПЦР (полимеразная цепная реакция);
- серологический метод с IgM;
- иммуноточечный гликопротеин G-специфичный HSV-тест.
В большинстве случаев герпес у детей диагностируют по симптомам – внешним признакам и течению заболевания.
Лечение герпеса у детей
Устранить вирус герпеса из организма невозможно, поэтому цель лечения – снижение его активности, устранение симптоматики путем активизации иммунитета, достижение устойчивой ремиссии и профилактика осложнений.
Наиболее эффективным лекарством против большинства проявлений вируса герпеса у детей считается вещество ацикловир. В лечении применяются как препараты для приема внутрь, так и местные. Источник:
И.Ф. Баринский, Л.М. Алимбарова, А.А. Лазаренко, Ф.Р. Махмудов, О.В. Сергеев
Вакцины как средство специфической иммунокоррекции при герпетических инфекциях
// Вопросы вирусологии, 2014, с.5-11
Комплексная схема лечение острой герпетической инфекции включает:
- противовирусные-антигерпетические препараты – таблетки, инъекции и мази – на основе ацикловира;
- поверхностные антисептики для профилактики вторичных бактериальных инфекций;
- стимуляторы иммунитета – растительные и производные интерферона;
- поливитамины и витамины в терапевтических дозах;
- противозудные антигистаминные препараты;
- жаропонижающие средства;
- гепатопротекторы – при сильной интоксикации;
- диетотерапию с достаточным количеством белка и исключением продуктов – источников аргинина.
При тяжелом общем состоянии рекомендован постельный режим. Чем лечить герпес у ребенка, решает только врач.
Возможные осложнения
Без своевременной адекватной терапии герпетическая инфекция может вызывать тяжелые осложнения:
- нарушения работы внутренних органов;
- глазные болезни;
- глухоту;
- ангину;
- нервные и психические расстройства;
- бесплодие.
Источники:
- А.Г. Боковой. Герпесвирусные инфекции у детей – актуальная проблема современной клинической практики // Детские инфекции, 2010, №2, с.3-7.
- Taieb, N. Diris, F. Boralevu, C. Labreze. Herpes simplex in children. Clinical manifestations, diagnostic value of clinical signs, clinical course // Ann Dermatol Venerol, 2002, v.129, №4, p.603—608.
- М.Н. Канкасова, О.Г. Мохова, О.С. Поздеева. Часто болеющие дети: взгляд инфекциониста // Практическая медицина, 2014, №9(85), с.67-71.
- И.Ф. Баринский, Л.М. Алимбарова, А.А. Лазаренко, Ф.Р. Махмудов, О.В. Сергеев. Вакцины как средство специфической иммунокоррекции при герпетических инфекциях // Вопросы вирусологии, 2014, с.5-11.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.

Обзор
Автор
Редакторы
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Эволюция и происхождение вирусов
В 2007 году сотрудники биологического факультета МГУ Л. Нефедова и А. Ким описали, как мог появиться один из видов вирусов — ретровирусы. Они провели сравнительный анализ геномов дрозофилы D. melanogaster и ее эндосимбионта (микроорганизма, живущего внутри дрозофилы) — бактерии Wolbachia pipientis. Полученные данные показали, что эндогенные ретровирусы группы gypsy могли произойти от мобильных элементов генома — ретротранспозонов. Причиной этому стало появление у ретротранспозонов одного нового гена — env, — который и превратил их в вирусы. Этот ген позволяет вирусам передаваться горизонтально, от клетки к клетке и от носителя к носителю, чего ретротранспозоны делать не могли. Именно так, как показал анализ, ретровирус gypsy передался из генома дрозофилы ее симбионту — вольбахии [7]. Это открытие упомянуто здесь не случайно. Оно нам понадобится для того, чтобы понять, чем вызваны трудности борьбы с вирусами.
Из давних письменных источников, оставленных историком Фукидидом и знахарем Галеном, нам известно о первых вирусных эпидемиях, возникших в Древней Греции в 430 году до н.э. и в Риме в 166 году. Часть вирусологов предполагает, что в Риме могла произойти первая зафиксированная в источниках эпидемия оспы. Тогда от неизвестного смертоносного вируса по всей Римской империи погибло несколько миллионов человек [8]. И с того времени европейский континент уже регулярно подвергался опустошающим нашествиям всевозможных эпидемий — в первую очередь, чумы, холеры и натуральной оспы. Эпидемии внезапно приходили одна за другой вместе с перемещавшимися на дальние расстояния людьми и опустошали целые города. И так же внезапно прекращались, ничем не проявляя себя сотни лет.
Вирус натуральной оспы стал первым инфекционным носителем, который представлял действительную угрозу для человечества и от которого погибало большое количество людей. Свирепствовавшая в средние века оспа буквально выкашивала целые города, оставляя после себя огромные кладбища погибших. В 2007 году в журнале Национальной академии наук США (PNAS) вышла работа группы американских ученых — И. Дэймона и его коллег, — которым на основе геномного анализа удалось установить предположительное время возникновения вируса натуральной оспы: более 16 тысяч лет назад. Интересно, что в этой же статье ученые недоумевают по поводу своего открытия: как так случилось, что, несмотря на древний возраст вируса, эпидемии оспы не упоминаются в Библии, а также в книгах древних римлян и греков [9]?
Строение вирусов и иммунный ответ организма

Рисунок 1. Первооткрыватель вирусов Д.И. Ивановский (1864–1920) (слева) и английский врач Эдвард Дженнер (справа).

Почти все известные науке вирусы имеют свою специфическую мишень в живом организме — определенный рецептор на поверхности клетки, к которому и прикрепляется вирус. Этот вирусный механизм и предопределяет, какие именно клетки пострадают от инфекции. К примеру, вирус полиомиелита может прикрепляться лишь к нейронам и потому поражает именно их, в то время как вирусы гепатита поражают только клетки печени. Некоторые вирусы — например, вирус гриппа А-типа и риновирус — прикрепляются к рецепторам гликофорин А и ICAM-1, которые характерны для нескольких видов клеток. Вирус иммунодефицита избирает в качестве мишеней целый ряд клеток: в первую очередь, клетки иммунной системы (Т-хелперы, макрофаги), а также эозинофилы, тимоциты, дендритные клетки, астроциты и другие, несущие на своей мембране специфический рецептор СD-4 и CXCR4-корецептор [13–15].

Одновременно с этим в организме реализуется еще один, молекулярный, защитный механизм: пораженные вирусом клетки начинают производить специальные белки — интерфероны, — о которых многие слышали в связи с гриппозной инфекцией. Существует три основных вида интерферонов. Синтез интерферона-альфа (ИФ-α) стимулируют лейкоциты. Он участвует в борьбе с вирусами и обладает противоопухолевым действием. Интерферон-бета (ИФ-β) производят клетки соединительной ткани, фибробласты. Он обладает таким же действием, как и ИФ-α, только с уклоном в противоопухолевый эффект. Интерферон-гамма (ИФ-γ) синтезируют Т-клетки (Т-хелперы и (СD8+) Т-лимфоциты), что придает ему свойства иммуномодулятора, усиливающего или ослабляющего иммунитет. Как именно интерфероны борются с вирусами? Они могут, в частности, блокировать работу чужеродных нуклеиновых кислот, не давая вирусу возможности реплицироваться (размножаться).

Причины поражений в борьбе с ВИЧ
Тем не менее нельзя сказать, что ничего не делается в борьбе с ВИЧ и нет никаких подвижек в этом вопросе. Сегодня уже определены перспективные направления в исследованиях, главные из которых: использование антисмысловых молекул (антисмысловых РНК), РНК-интерференция, аптамерная и химерная технологии [12]. Но пока эти антивирусные методы — дело научных институтов, а не широкой клинической практики*. И потому более миллиона человек, по официальным данным ВОЗ, погибают ежегодно от причин, связанных с ВИЧ и СПИДом.

Подобный вирусный механизм характерен не только для ВИЧ. Он описан и при инфицировании некоторыми другими опасными вирусами: такими, как вирусы Денге и Эбола. Но при ВИЧ антителозависимое усиление инфекции сопровождается еще несколькими факторами, делая его опасным и почти неуязвимым. Так, в 1991 году американские клеточные биологи из Мэриленда (Дж. Гудсмит с коллегами), изучая иммунный ответ на ВИЧ-вакцину, обнаружили так называемый феномен антигенного импринтинга [23]. Он был описан еще в далеком 1953 году при изучении вируса гриппа. Оказалось, что иммунная система запоминает самый первый вариант вируса ВИЧ и вырабатывает к нему специфические антитела. Когда вирус видоизменяется в результате точечных мутаций, а это происходит часто и быстро, иммунная система почему-то не реагирует на эти изменения, продолжая производить антитела к самому первому варианту вируса. Именно этот феномен, как считает ряд ученых, стоит препятствием перед созданием эффективной вакцины против ВИЧ.

Открытие биологов из МГУ — Нефёдовой и Кима, — о котором упоминалось в самом начале, также говорит в пользу этой, эволюционной, версии.

Сегодня не только ВИЧ представляет опасность для человечества, хотя он, конечно, самый главный наш вирусный враг. Так сложилось, что СМИ уделяют внимание, в основном, молниеносным инфекциям, вроде атипичной пневмонии или МЕRS, которыми быстро заражается сравнительно большое количество людей (и немало гибнет). Из-за этого в тени остаются медленно текущие инфекции, которые сегодня гораздо опаснее и коварнее коронавирусов* и даже вируса Эбола. К примеру, мало кто знает о мировой эпидемии гепатита С, вирус которого был открыт в 1989 году**. А ведь по всему миру сейчас насчитывается 150 млн человек — носителей вируса гепатита С! И, по данным ВОЗ, каждый год от этой инфекции умирает 350-500 тысяч человек [33]. Для сравнения — от лихорадки Эбола в 2014-2015 гг. (на состояние по июнь 2015 г.) погибли 11 184 человека [34].
* — Коронавирусы — РНК-содержащие вирусы, поверхность которых покрыта булавовидными отростками, придающими им форму короны. Коронавирусы поражают альвеолярный эпителий (выстилку легочных альвеол), повышая проницаемость клеток, что приводит к нарушению водно-электролитного баланса и развитию пневмонии.

Рисунок 8. Электронная микрофотография воссозданного вируса H1N1, вызвавшего эпидемию в 1918 г. Рисунок с сайта phil.cdc.gov.
Почему же вдруг сложилась такая ситуация, что буквально каждый год появляются новые, всё более опасные формы вирусов? По мнению ученых, главные причины — это сомкнутость популяции, когда происходит тесный контакт людей при их большом количестве, и снижение иммунитета вследствие загрязнения среды обитания и стрессов. Научный и технический прогресс создал такие возможности и средства передвижения, что носитель опасной инфекции уже через несколько суток может добраться с одного континента на другой, преодолев тысячи километров.

Обзор
Авторы
Редакторы

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Чтобы защитить нас от опасных заблуждений, давайте разберемся:
- как устроен вирус ;
- зачем вирусу попадать в организм человека;
- как иммунитет реагирует на вирусы;
- как медицина может помочь иммунитету, если сам он не справляется.
В статье речь идет в основном о новом коронавирусе. — Ред.
Видео. Вирусы и иммунитет: кто кого?
Как устроен вирус
Человек состоит из клеток, в которых очень важную роль играют белки. В ядре клетки хранится ДНК: все вы, наверное, видели картинки с этими переплетенными нитями из разноцветных кусочков.

Кусочки эти одинаковые у всех: и у людей, и у животных, и у растений, и у вирусов. Именно последовательность кусочков ДНК определяет особенности белков в нашем организме, а значит, влияет на наш внешний вид, работу органов и состояние здоровья.
Чтобы разобраться, как клетки производят белки, давайте представим следующее.
Допустим, вы производите посуду. Суперценный образец хранится в сейфе, и вы не готовы вынимать свой эталон из сейфа, даже чтобы сделать новый экземпляр. Поэтому специальный человек прямо в сейфе делает слепок кружки и приносит этот слепок рабочим, которые изготовят новую кружку по форме, получая от курьеров необходимые кусочки материала.

В ядре клетки, как в сейфе, хранится ДНК. С помощью белков-ферментов с ДНК снимается копия — информационная РНК. РНК попадает в рибосому, где начинается сборка белка. А транспортная РНК подносит фрагменты, из которых и собираются белки .

Так работает производство белка не только у человека, но и у многих других живых существ.
Все они адаптируются к среде, как могут, чтобы выжить и дать потомство. Человек тоже приспособился, и в этом ему сильно помог головной мозг. Он позволил ему придумывать приспособления для выживания и передавать информацию другим людям. Благодаря обмену знаниями и их накоплению человек может жить очень долго, потому что поселился в прочных зданиях, изобрел множество приспособлений и научился справляться с болезнями [1].
Раньше людям с рождения угрожали хищники, погодные катаклизмы, огромное количество вирусов и бактерий. Оспа, чума, грипп, малярия, бешенство, энцефалит, столбняк — люди умирали сотнями и тысячами и от эпидемий, и от банальных царапин. Но благодаря достижениям медицины мы научились лечить и предотвращать многие из них [2], [3].
Сейчас может показаться, что этих угроз вообще никогда не существовало. А если окажется, что они существуют до сих пор, очень хочется обвинить кого-нибудь в их создании, как будто они сами не могли появиться из природы. Но вообще-то могли.
Зачем вирусу попадать в организм человека
Вирус отличается от других живых организмов, потому что не питается, не выдает отходы жизнедеятельности, не стареет (вокруг вирусов до сих пор идет дискуссия, стоит ли их вообще считать формой жизни). Но, как и мы, вирус размножается и может умереть. Вирус похож на флешку: снаружи оболочка с шипиками-разъемами для подключения, а внутри информация (ДНК или РНК).

С помощью шипиков вирус пытается попасть внутрь клетки организма, как флешка пытается подключиться к компьютеру. Если все получилось, вирус забирается внутрь, раздевается и начинает диверсию [4].
Если у вируса внутри ДНК, он контрабандой доставляет ее в ядро, запускает копирование этой ДНК, создание РНК и далее по порядку. Если это РНК, он просто подменяет родную РНК клетки на свою [5].
В обоих случаях клетка делает белки не для себя, а для новеньких вирусов.

Когда клетка изжила весь свой ресурс, она лопается. Оттуда прут детки-вирусы, которые с помощью своих шипиков проникают в другие клетки, и процесс повторяется [6], [7].
Как иммунитет реагирует на вирусы
Итак, в организм ворвался чужак, использует наши клетки. Организм должен как-то отреагировать.
Иммунная система как раз отвечает за способность человека противостоять внешним угрозам. Как происходит иммунная реакция именно на вирусы?
Ключевые иммунные клетки — это фагоциты, B-лимфоциты , T-хелперы и T-киллеры.
Латинская буква B происходит от латинского названия bursa fabricii — иммунного органа птиц, в котором их впервые обнаружили.

Когда вирус попадает в клетку, та выставляет на поверхности сигнал о том, что она болеет. На этот сигнал тревоги приходят T-киллеры и фагоциты и пытаются уничтожить зараженные клетки и вирусы.

По пути фагоциты хватают сигнальную метку и передают ее T-хелперам. Это клетки-курьеры, которые отправляют полученный материал на изучение B-лимфоцитам. Они разрабатывают специальное оружие против вирусов и зараженных клеток — антитела. Антитела, как черная метка, цепляются за пораженную клетку, и T-киллеры могут быстрее ее обнаружить.

Если метка зацепилась за вирус, на сигнал приходит еще одно оружие — система комплемента, похожая на гранату, которая срабатывает, если два кусочка гранаты соединить вместе.

То есть антитела — это ускоритель иммунной реакции, который обращает внимание T-киллеров на зараженные клетки и подключает систему комплемента. Таким образом организм справляется гораздо быстрее и теряет меньше здоровых клеток.
Часть B-лимфоцитов, изучив вирус, вместо того чтобы создавать антитела прямо сейчас, остается с новыми знаниями про запас, на случай повторного заражения, и превращаются в клетки памяти. Если организм столкнется с вирусом еще раз, то просто активирует клетки памяти. И мы получим моментальные точные выстрелы снайперов и гранатометчиков [8], [9].

Пока вся эта канитель происходит, человеку может стать так плохо, что потребуется госпитализация или даже реанимация. Но накопленный опыт, технологии и медицина как-то должны помогать таким пациентам.
Как медицина может помочь иммунитету, если сам он не справляется
На каком этапе иммунной реакции человек может вмешаться?
Начнем с этапа, когда вирус пытается взломать клетку. У коронавируса есть ключики от слизистых: можно потрогать зараженный объект руками и перенести заразу себе, прикоснувшись к лицу. Носители могут чихнуть или кашлянуть на вас. Капельки слюны распыляются, когда вы разговариваете или смеетесь [10].
С руками все просто: можно смыть верхний слой кожного жира, на котором остаются вирусные частицы. А вот клетки слизистых надо как-то отгородить, например, маской . Но она не защищает глаза. Вирусы, попадая на маску, никуда не исчезают — они там копятся. Важно не занести их, когда вы будете поправлять или снимать маску. А самодельные тканевые маски могут быть бесполезны, если у них широкие поры.
Кардинальный метод защиты (и пока лучший) — уйти на карантин. Но в таком случае плохо становится не здоровью людей, а экономике.
Поможет ли молитва? Нет, клетки устроены одинаково и у церковнослужителя, и у бабули, и у знаменитости.
Поможет ли водка от вируса? Нет. Когда вы пьете алкоголь, вы не дезинфицируете организм, а ослабляете его. Так иммунным клеткам придется даже сложнее [12].
Чеснок, имбирь и другие чудеса народной медицины не работают антисептиком [11]. Чтобы разрушить вирусную частицу, нужен раствор с содержанием спирта не менее 60%, например, специальный антисептик для рук. Им логично протирать руки, поручни, дверные ручки и мобильные телефоны.
Допустим, попадание вируса в организм предотвратить не удалось. Начинается месиво: фагоциты и T-киллеры не справляются, B-лимфоциты стараются делать антитела и клетки памяти, пока вирус вовсю использует наши клетки. За это время человеку может стать очень плохо.
Можно ли помочь B-лимфоцитам? Да, можно еще до заражения ввести мертвый вирус, кусок вируса или подобие вируса, чтобы B-лимфоциты потренировались и заранее сделали антитела. Такой метод называется прививкой [13–16].


Создание лекарств занимает годы. Нужно найти действующее вещество, способ доставлять его в клетки, сделать из него препарат, который не испортится при хранении и не убьет побочными эффектами .
Сайт-агрегатор отчетов по клиническим исследованиям — ClinicalTrials.gov.
Если человеку стало очень плохо, нужно поддержать его организм, чтобы он выжил, пока побеждает вирус. Для этого людям нужны койки в больницах, аппараты ИВЛ и врачи. Но если инфекция быстро распространяется, много людей одновременно нуждаются в помощи.
Напомним, что ивазивная ИВЛ травматична и сама по себе опасна: например, тем, что может повлечь за собой заражение пациента дополнительной внутрибольничной инфекцией. — Ред.

Чтобы люди не умирали без помощи медиков, нужно искусственно замедлить скорость распространения вируса — сидеть дома. Чем больше людей игнорируют карантин, тем больше тех, кому не хватит медицинской помощи, а значит, будет больше смертей [18].
Если организм справился с инфекцией, у него появляются клетки памяти, поэтому он не будет носителем и не заразит других людей. Если клетки памяти будут у большинства, появится коллективный иммунитет. В таких условиях человек из группы риска вряд ли встретит носителя. Когда все носители переболеют, вирус среди людей не будет встречаться.

Некоторые страны уже снимают карантин. Но еще не понятно, есть ли коллективный иммунитет и не вызовет ли это новую волну заражений. В случае с коронавирусом пока неизвестно, сколько живут клетки памяти [19].
В России все еще каждый день заболевает по 8–10 тысяч человек. Возможно, в вашем регионе пандемия только набирает обороты . А значит, любой человек на улице может оказаться носителем.
В наших силах если не остановить, то хотя бы замедлить темпы, чтобы люди не умирали без помощи медиков.
Что же делать людям в борьбе с вирусом?
Защищаться мытьем рук и антисептиками? Искать вакцину или лекарство? Ждать, когда появится коллективный иммунитет? Или замедлять социальную активность, чтобы одновременно не заболело много людей? Сейчас мы делаем всё сразу.
Большинство стран мира следуют рекомендациям ВОЗ. Сайт этой организации переведен на русский язык. Там можно найти комментарии к мифам о коронавирусе и официальные рекомендации как для медиков, так и для населения. Если кто-то предлагает вам чудесное лекарство от болезни, проверьте, написали ли о нем эксперты ВОЗ.
Прежде, чем разобраться с тем, как происходит лечение панических атак, следует понять, что это за расстройство, причины его развития, кто ему подвержен и каковы симптомы.
Человеческий организм реагирует на стресс выбросом гормона- адреналина. Он запускает механизм, подготавливающий тело к противостоянию опасной ситуации или бегству: сердце начинается биться быстрее, дыхание учащается. Это приводит к усиленной вентиляции легких и, как следствие, уровень оксида углерода в крови снижается, провоцируя головокружение, покалывание в пальцах, онемение рук и ног.
Виды и причины заболевания

Людей, подверженных паническим атакам, в мире достаточно много – до 5 % (большая часть из них – женщины от 20 до 30 лет).
Существует 3 вида панических атак:
- спонтанная – внезапная, появляется без каких-либо явных причин;
- ситуационная – возникает в ожидании определенной ситуации или непосредственно в ее ходе (перед экзаменом, в предчувствии конфликта или непосредственно в их ходе и т.д.);
- условно-ситуационная – толчком служит биологический или химический активатор (изменение гормонального фона, попадание в организм алкогольных напитков, наркотических средств, алкоголя.
Способствуют появлению панических атак следующие факторы:
Признаки панической атаки

Также человек в эти моменты начинает то потеть, то ощущать озноб, у него дрожат конечности, кожа онемевает или ее покалывает, может быть головокружение и тошнота, расстройство желудка. Ему все кажется нереальным, размытым, что это происходит не с ним (дереализиция и деперсонализация), он сходит с ума или умирает. Больной испытывает неимоверный страх, но есть и такие личности, на которых, вместо этого, наваливается тоска- ему все время хочется плакать или проявлять агрессивность.
О наличии такого психического расстройства, как синдром панической атаки, можно говорить, если приступы происходят несколько раз в день или пару – в месяц, и продолжаются несколько минут или до часа (средняя цифра - от 15 до 30 мин).
Приступ появляется неожиданно, безо всякого на то предлога, а не в какой-то пугающей или тревожной ситуации: в магазине, на улице, в кинотеатре, во время вождения автомобиля, дома – на диване, и даже во сне. Человек в этот момент как может находиться среди людей, так и быть в одиночестве.
Механизм зарождения панического расстройства объяснить на примере очень просто. Вполне благополучный человек, как правило, сильная личность, живущий нормальной жизнью, получил в определенной травматической ситуации очень яркую эмоцию (гнев, страх и т.п.). Это переживание мозг вбирает в себя и хранит в бессознательном. То есть, сам индивид вроде бы все забыл, но это далеко не так: негатив надежно хранится в далеком уголке памяти и к нему, с течением времени, прибавляются воспоминания о неприятностях, которые неизбежно сопровождают нашу жизнь, какой бы замечательной и спокойно она не была.
Этот внезапный приступ беспокоит и волнует человека, даже если он прошел очень быстро. Такое непонимание произошедшего, тревожность, напряжение и избыток эмоций по этому поводу, могут спровоцировать еще один приступ, а потом они будут снова и снова. Больного пугает его физическое и психическое состояние в эти моменты, он старается не посещать тех мест, где его настиг приступ – появляются фобии. В итоге паническое расстройство развивается, и, если пустить эту проблему на самотек, то последствия могут быть весьма печальными.
Почему панические атаки необходимо лечить
Синдром может проявляться не слишком часто: промежуток между приступами бывает довольно значительным, но, рано или поздно, паника все равно вернется, то есть само ничего не пройдет.
Последствия этого таковы:
- Так как паническая атака может застать врасплох в любое время, в каком угодно месте, на людях, то страдающий расстройством человек начинает избегать близких, друзей, никуда не ходить, замыкается в себе.
- Развиваются различные фобии – боязнь открытого пространства, темноты, явлений, т.е. чего угодно.
- Расстройство психоэмоциональной сферы приводит к расстройству личности.
- Формируется неуверенность в себе, что отражается на личности, внешности, отношениях в семье, профессиональной деятельности.
- Нарушается сон, теряется аппетит, происходит обезвоживание организма. В итоге – страдает организм.
- Отказ делиться проблемами вносит неполадки в нервную систему.
Избавляться от этой проблемы следует обязательно, так как она, судя по вышеперечисленному, приносит проблемы в социальной адаптации, ухудшает качество жизни, мешает нормально работать, отрицательно сказывается на физическом и умственном состоянии.
К кому обращаться за помощью и как происходит диагностика
Плохая информированность людей о паническом расстройстве приводит к тому, что некоторые считают его совершенно несерьезным, а другие – опасным неизлечимым психическим заболеванием. Потому, считают они, к врачам обращаться не стоит: в первом случае нет необходимости, а во втором главную роль играет опасение прослыть психически больным. То и другое мнение совершенно несправедливо: это и очень серьезно, и вполне поддается контролю и лечению. Грамотный подход позволит успешно и довольно быстро избавиться от проблемы.
Прежде всего, нужно понимать, что необходимо обращаться только к опытным специалистам высокой квалификации – психиатру, который выработают тактику лечения, основываясь на причинах возникновения панической атаки, ведь именно их нужно устранить. Медик определит, почему нервная система больного не выдержала нагрузки и дала сбой в виде панических проявлений.
Врач должен тщательно обследовать пациента, чтобы установить точный диагноз, изучить симптоматику. Подбор терапии делается на основании особенностей организма больного в индивидуальном порядке. Работа профессионала заключается не только в рекомендациях и выписке определенных препаратов, но и в тщательном наблюдении за ходом лечения и, при необходимости, его коррекции.
Психиатр, прежде всего, обратится за консультацией к кардиологу, терапевту, эндокринологу, неврологу, психотерапевту. Это нужно для исключения наличия соматических и серьезных психических заболеваний.
Сразу необходимо отметить, что терапевт в обычных поликлиниках не имеет возможности тщательно и со знанием дела провести обследование пациента. К тому же, длинные очереди и нервозная обстановка в них часто служит толчком к очередному паническому приступу, и у человека вообще пропадает всяческое желание лечиться.
Важно и отношение к лечению панических атак самого пациента – он должен понимать свою проблему, что это, в сущности, вовсе не заболевание, а признак расстройства высшей нервной деятельности. Для успешности результата нужно желание и добрая воля больного, выполнение всех рекомендаций врача.
Медикаментозная терапия
Определенные лекарственные средства помогают снизить ряд симптомов панической атаки. Если у пациента в головном мозге нарушен обмен нейромедиаторов, баланс процессов возбуждения и торможения, тогда их назначают намного больше, чем в более легких случаях.
На первом этапе медикаменты снимают приступ, а далее восстанавливают работу разных систем мозга. Они способны вообще устранять панические состояние, либо ослаблять их.
- Транквилизаторы назначают в самом начале лечения и ненадолго, так как они вызывают зависимость. Эти средства гасят остроту приступа, стабилизируют вегетативную систему, нормализуют сон.
- Антидепрессанты требуют осторожности – нужно внимательно относиться к их противопоказаниям, поэтому подбор строго индивидуален. Интересно, что аналогичные средства разных производителей могут оказывать на больного разный эффект.
- Нейролептики используются крайне редко – только если паническое расстройство невозможно вылечить с помощью других лекарств, а также при наличии расстройства личности или нарушений обменных процессов в мозге. Кроме того, подобрать их очень сложно.
- Нейрометаболические препараты весьма активны, поэтому их применяют строго курсами, а вводят в присутствии врача. Они позволяют уменьшить дозы других психотропных средств.
Необходимо еще раз заострить внимание на том, что все вышеозначенные медикаменты назначаются персонально. Врач должен особо внимательно присматриваться к их влиянию на пациента, особенно в первые дни, контролировать прием, отменять и переназначать в случае неблагоприятных явлений.
Психотерапевтическое лечение
Панические атаки невозможно вылечить без психотерапии, использующей такие методики:
- изменяет свои мысли по поводу паники на более позитивные;
- усваивает технику, снижающую степень тревоги;
- учится преодолевать агорафобию и т.д.
Данная терапия моделирует мышление и поведение в момент приступа. Проигрывается, к примеру, такая ситуация: паническая атака произошла у вас в тот момент, когда вы ведете автомобиль. Если вы съедете на обочину и остановитесь, разве случится что-то страшное? Вы разобьете машину или умрете? Вряд ли! Именно такое убеждение вырабатывается у пациента, и он перестает бояться приступа.
2.Классический гипноз предполагает введение больного в состояние транса, в котором ему внушается избавление от панического расстройства. Это способ показывает хорошие результаты, но не все люди ему поддаются.
3.Эриксоновский гипноз позволяет решить внутренние конфликты. Он более мягок, так как человек сам входит в транс при помощи психотерапевта. Причем в этом случае считается, что негипнабильных людей нет. Кроме этого, пациент обучается самогипнозу, что помогает ему не допускать появления панических атак, снижая уровень тревоги.
4.Телесно-ориентированная терапия – это целый набор способов, имеющий в виду работу с телом (при воздействии на него и регулируя ощущения можно снизить уровень тревоги). Сюда входят:
- техники дыхания;
- релаксация по Джекобсону.
5.Системная семейная психотерапия усматривает причину возникновения панического расстройства в семье, в бытующих там взаимоотношениях, дисгармонии. То есть, состояние больного зависит от всех членов его семьи, потому и работа ведется с ними всеми.
6.Психоаналитика видит причины панических атак в бессознательных конфликтах – имеется в виду чувство вины, проблемы с родителями, внутренняя агрессия и т.п. Поэтому психоаналитик на протяжении нескольких лет будет выяснять эти самые конфликты. Именно такая пролонгация и является недостатком такого метода.
Показаны больному и такие физиотерапевтические процедуры как:
- расслабляющая и тонизирующая лечебная физкультура;
- курс массажа;
- аромотерапия;
- мезодиэнцефальная модуляция коры головного мозга (МДМ-терапия);
- электросон;
- цветотерапия.
В ходе лечения ПА пациент может начать сомневаться в том, что оно происходит правильно, что ему нужна психотерапия и она действительно успешна, а лекарства производят положительный эффект. Кроме того, обстоятельства могут сложиться так, что он нарушил рекомендации врача и предписанный режим. В то же время, у него может произойти приступ. Поэтому больной должен без стеснения просить помощи или консультироваться с ведущим его специалистом. Последний в любой момент будет готов ответить на все вопросы пациента и в телефонном режиме, и при очной встрече. Такая связь, особенно на ранних этапах, должна быть беспрерывной.
Помоги себе сам
Ранняя диагностика и вовремя начатое лечение позволяет полностью избавиться от панических атак, конечно, если они стали хроническими. Можно способствовать профессиональному лечению в домашних условиях или знать, как снять приступ и облегчить его, укрепить организм и устранить негативные факторы.
Уменьшить страх помогут такие народные средства:
- Чайную ложку сухой душицы залить 300 мл кипятка, настоять 10 минут, процедить. Пить по 150 гр. четыре раза в день.
- 100 гр. молодых листьев березы заливаем 500 мл кипяченой воды. После настаивания пять часов процеживаем. Употреблять каждый день по 100 мл.
- Настой из липы или ромашки. Чайную ложку сухих соцветий залить кипятком (стакан) и через полчаса можно пить как чай, предварительно процедив.
Также хороши сок пустырника; спиртовая настойка душицы; отвары мелиссы с мятой; настои валерианы, полыни, крапивы, хмеля.
Помочь расстроенной психике можно хождением по траве или голой земле босыми ногами (даже в холодный период года) – это успокаивает.
Отличный результат дает аромотерапия – свечи с эфирными маслами сосны, эвкалипта, можжевельника. Не помешает и массаж с этими веществами.
Специалисты советуют пить как можно меньше крепкого чая и кофе, меньше сидеть за компьютером и перед телевизором, больше гулять на свежем воздухе, заниматься спортом и быть физическим активным. День должен быть распределен правильно между временем для работы, отдыха и сна. Требуется следить за питанием – оно должно быть рациональным, не содержащим острые приправы. Избегать вредных привычек (табакокурение, алкоголь), употреблять витамины.
Подверженным приступам панике следует придерживаться и таких правил:
Что делать при внезапном приступе
Чувствуя наступление панической атаки, предотвратить ее можно с помощью следующих рекомендаций:
- в первые секунды следует нормализовать газовый баланс, спровоцированный гипервентиляцией. Для этого необходимо подышать в сложенные чашечкой ладони или бумажный пакет;
- нужно закрыть глаза, расслабиться, подумать о чем-то хорошем. Не мешает прилечь и хотя бы подремать;
- переключиться на процесс, за которым застал кризис, продолжать выполнять его. На улице можно начать считать проходящих людей, решать в уме арифметические задачки и т.п.;
- начать громко петь любимую песню – веселую, энергичную. Самый подходящий вариант – детская;
- нахлынувший жар и замутнение сознание можно охладить и прояснить в душе либо умыв лицо и кожу за ушами холодной водой. Далее нужно посмотреть на себя зеркало и постараться уловить момент отступления приступа;
- выпить чашку горячего чая с медом и мелиссой – этот успокаивающий напиток успокоит и склонит в сон;
- сделать массаж ушей или ладоней– нажать находящуюся между большим и указательным пальцем перепонку и держать так, сосчитав до пяти. Такое проделывать до тех пор, пока страх не пройдет;
- пожевать жевательную резинку, которую необходимо всегда иметь с собой. Мозг переключится, оцепенение и волнение уйдет. В этот момент следует начать делать какие-то отвлекающие, но приятные вещи;
- обладая навыками аутотренинга, можно повторят про себя – ничего страшного не произошло, никакой опасности нет, все пройдет очень быстро.
Рекомендация для тех, кто находится рядом с человеком, на которого нахлынул криз: не нервничайте, а возьмите его за руки и очень спокойным голосом убеждайте, что все нормально и завершится благополучно.
Читайте также:

