Оспа исчезла не и-за прививки
Обновлено: 19.04.2024
Натуральная оспа (лат. Variola, Variola vera) или, как её ещё называли ранее, чёрная оспа - высококонтагиозная (заразная) вирусная инфекция, которой страдают только люди. Её вызывают два вида вирусов: Variola major (смертность 20-40 %, по некоторым данным - до 90 %) и Variola minor (смертность 1-3 %). Люди, выживающие после оспы, могут частично или полностью терять зрение, и практически всегда на коже остаются многочисленные рубцы в местах бывших язв.
Натуральной оспой болеют только люди, экспериментальное заражение лабораторных животных удается с трудом. Возбудителем натуральной оспы является фильтрующийся вирус, антигенно родственный вакцинии, вирусу коровьей оспы, тонкое строение и закономерности размножения которого хорошо изучены. Инкубационный период при натуральной оспе продолжается от 8 до 14 дней, чаще ок. 11–12. Больные заразны для окружающих в течение всего периода высыпания и, по-видимому, даже за несколько дней до появления сыпи, в общей сложности около трех недель. Вирус выделяется из разрывающихся и подсыхающих пузырьков на коже, из ротовой полости и обнаруживается в моче и кале больного. Возбудитель инфекции передается путем непосредственных контактов, воздушно-капельным способом, от здоровых носителей и животных, и может сохранять жизнеспособность на одежде и постельном белье. Все невакцинированные люди восприимчивы к заражению; естественного иммунитета к натуральной оспе не бывает. Хотя заболевание возможно в любом возрасте, дети до четырех лет особенно уязвимы.
Что провоцирует / Причины Натуральной оспы:
Возбудитель оспы относится к вирусам семейства Poxviridae, подсемейства Chordopoxviridae, рода Orthopoxvirus; содержит ДНК, имеет размеры 200-350 нм, размножается в цитоплазме с образованием включений. Вирус натуральной оспы имеет антигенное родство с эритроцитами группы А крови человека, что обусловливает слабый иммунитет, высокую заболеваемость и смертность соответствующей группы лиц. Он устойчив к воздействию внешней среды, особенно к высушиванию и низким температурам. Он может длительное время, в течение ряда месяцев, сохраняться в корочках и чешуйках, взятых с оспин на коже больных, в замороженном и лиофилизированном состоянии остается жизнеспособным несколько лет.
Патогенез (что происходит?) во время Натуральной оспы:
В типичных случаях оспа характеризуется общей интоксикацией, лихорадкой, своеобразными высыпаниями на коже и слизистых оболочках, последовательно проходящими стадии пятна, пузырька, пустулы, корочки и рубца.
Натуральная оспа относится к антропонозам и представляет собой высококонтагиозную, особо опасную инфекцию. К оспе восприимчивы все люди, если у них нет иммунитета, полученного в результате перенесенного ранее заболевания или вакцинации. Натуральная оспа была широко распространена в Азии и Африке. Является воздушно-капельной инфекцией, однако возможна инокуляция вируса при непосредственном соприкосновении с пораженной кожей больного или инфицированными им предметами. Заразность больного наблюдается на протяжении всего заболевания - от последних дней инкубации до отторжения корочек. Трупы умерших от оспы также сохраняют высокую заразность.
При вдыхании зараженного воздуха вирусы попадают в респираторный тракт. Возможно заражение через кожу при вариоляции и трансплацентарно. Вирус поступает в ближайшие лимфатические узлы и далее в кровь, что приводит к виремии. Гематогенно инфицируется эпителий, здесь происходит размножение вируса, с чем связано появление энантемы и экзантемы. Ослабление иммунитета ведет к активации вторичной флоры и превращению везикул в пустулы. Вследствие гибели росткового слоя эпидермиса, глубоких нагноительных и деструктивных процессов формируются рубцы. Может развиться инфекционно-токсический шок. Для тяжелых форм характерно развитие геморрагического синдрома.
Симптомы Натуральной оспы:
Начальный период характеризуется ознобом, повышением температуры тела, сильными рвущими болями в пояснице, крестце и конечностях, сильной жаждой, головокружением, головной болью, рвотой. Иногда начало болезни мягкое.
На 4-й день наблюдается снижение температуры тела, ослабляются клинические симптомы начального периода, но появляются типичные оспины на коже головы, лица, туловища и конечностей, которые проходят стадии пятна, папулы, пузырька, пустулы, образования корочек, отторжения последних и образования рубца. Одновременно появляются оспины на слизистой оболочке носа, ротоглотки, гортани, трахеи, бронхах, конъюнктивах, прямой кишке, женских половых органов, мочеиспускательного канала. Они вскоре превращаются в эрозии.
Изменение крови характеризуется лейкоцитозом, при тяжелых формах имеется резкий сдвиг влево с выходом в кровь миелоцитов и юных клеток.
К тяжёлым формам относятся сливная форма (Variola confluens), пустулезно-геморрагическая (Variola haemorrhagica pustulesa) и оспенная пурпура (Purpura variolosae).
У привитых противооспенной вакциной оспа протекает легко (Varioloid). Основными её особенностями являются продолжительный инкубационный период (15-17 дней), умеренные явления недомогания и других признаков интоксикации; истинная оспенная сыпь необильная, пустулы не образуются, рубцов на коже не остается, выздоровление наступает через 2 недели. Встречаются лёгкие формы с кратковременной лихорадкой без сыпи и выраженных расстройств самочувствия (Variola sine exanthemate) или только в виде необильной сыпи (Variola afebris).
К возможным осложнениям относятся энцефалиты, менингоэнцефалиты, пневмонии, панофтальмиты, кератиты, ириты, сепсис.
Диагностика Натуральной оспы:
Клинические проявления болезни являются основанием для специфических исследований. Для анализа берут содержимое везикулы, пустулы, корочки, мазки слизи из полости рта, кровь. Присутствие вируса в образцах определяют с помощью электронной микроскопии, микропреципитации в агаре иммунофлюоресцентным методом, с помощью ПЦР. Предварительный результат получают через 24 часа, после дальнейшего исследования - выделение и идентификацию вируса.
Лечение Натуральной оспы:
Для лечения данного заболевания применяются противовирусные препараты (метисазон по 0,6 г 2 раза в день курсом 5-6 сут), противооспенный иммуноглобулин 3-6 мл внутримышечно. Для профилактики присоединения бактериальной инфекции на пораженные участки кожи наносятся антисептические препараты. При наличии бактериальных осложнений больным назначаются антибиотики широкого спектра действия (полусинтетические пенициллины, макролиды, цефалоспорины). Проводятся мероприятия направленные на детоксикацию организма, к ним относятся введение коллоидных и кристаллоидных растворов, в некоторых случаях проводится ультрафильтрация и плазмофорез.
Прогноз зависит от клинической формы болезни, возраста и преморбидного состояния. Летальность колеблется от 2% до 100%. При легком течении и у привитых прогноз благоприятный. Реконвалесценты выписываются из госпиталя после полного клинического выздоровления, но не раньше чем через 40 дней от начала заболевания. После легких форм больные выписываются без изменения категории годности. После тяжелых форм годность к военной службе решается ВВК в зависимости от резидуальных явлений (нарушение зрения и другие) или им предоставляется отпуск по болезни сроком до 1 мес.
Профилактика Натуральной оспы:
Вариоляция (вакцинация ранней, небезопасной вакциной) была известна на Востоке по крайней мере с раннего Средневековья: в Индии о ней сохранились записи VIII века, а в Китае X века. В Европу данная техника вакцинации была впервые привезена из Турции супругой британского посла в Стамбуле Мэри Уортли Монтегю в 1718 году, после чего была привита британская королевская семья.
В России вариоляция была введена после смерти от оспы 14-летнего императора Петра II.
В конце XVIII века английский врач Эдвард Дженнер изобрёл прививку от оспы на основе вируса коровьей оспы, которая была привита в Европе массово.
Первыми привитыми от оспы в России были Екатерина II Великая, Великий князь Павел Петрович, Великая княгиня Мария Фёдоровна, а через несколько дней и внуки Екатерины Александр и Константин Павловичи. Крестьянскому мальчику Маркову, от которого была привита оспа императрице, было присвоено дворянство, фамилия Оспенный и герб.
В Америке, Азии и Африке оспа держалась ещё почти двести лет. В XVIII веке от натуральной оспы в России умирал каждый 7-ой ребенок. В XX веке вирус унес жизни 300-500 миллионов человек. В конце 1960-х оспа поражала 10-15 млн непривитых людей.
В 1967 г. ВОЗ принимает решение об эрадикации натуральной оспы с помощью массовой вакцинации человечества.
Последний случай заражения натуральной оспой естественным путем был описан в Сомали в 1977 г. В 1978 г. зафиксирован и последний случай лабораторного заражения. Официально об искоренении оспы было объявлено в 1980 г. на Ассамблее ВОЗ, чему предшествовало соответствующее заключение комиссии специалистов, вынесенное в декабре 1979г.
Натуральная оспа относится к особо опасным инфекциям. Больные и подозрительные на эту инфекцию подлежат строгой изоляции, клиническому обследованию и лечению в специальных стационарах. Медицинский персонал работает в противочумной одежде III типа с маской. Проводят тщательную текущую и заключительную дезинфекцию помещения, где находится (находился) больной, предметов обихода и мест общего пользования 5% раствором лизола. Посуду замачивают 3% раствором хлорамина, затем кипятят. Весь мусор и отходы сжигаются.
Карантин для лиц, находившихся в контакте с больным (подозрительным) натуральной оспой, устанавливают на 17 дней. Все они вакцинируются против оспы независимо от срока предыдущей прививки. Им вводят однократно донорский гамма-глобулин в количестве 3 мл и назначают внутрь метисазон: взрослым 0,6 г 2 раза в сутки, детям — разовая доза из расчета 10 мг на 1кг массы тела ребенка 4—6 дней подряд.
К каким докторам следует обращаться если у Вас Натуральная оспа:
Интересные факты о болезни Натуральная оспа:
Прекращение вакцинации против натуральной оспы могло спровоцировать рост заражений ВИЧ-инфекцией. По мнению иммунологов, вакцина против оспы понижала вероятность проникновения в клетки вируса иммунодефицита.
Авторы исследования, американские ученые из Университета Калифорнии и еще нескольких научных центров, описали на страницах журнала результаты экспериментов на культуре клеток, взятых у людей, прошедших вакцинацию. Исследователи обнаружили, что в клетках людей, ранее привитых от оспы, ВИЧ размножался медленнее, чем в таких же клетках у людей, не проходивших вакцинацию.
Осторожность не повредит
Не следует, впрочем, считать, что вакцина от оспы защищает от ВИЧ, и немедленно бежать делать прививку: ученые подчеркивают, что эксперимент проведен на культуре клеток, а не на целом организме и пятикратное снижение скорости распространения вируса получено не для любой разновидности ВИЧ, а только для определенных штаммов. Эти штаммы довольно распространенные и играют важную роль в развитии эпидемии, но далеко не единственные. Да и замедление распространения вируса впятеро все-таки неравносильно его полному уничтожению.
Другое дело, что вплоть до 1970-х годов, когда прививки от оспы ставились массово, риск заражения мог быть меньше, и долгое время вирус просто не мог выйти за пределы ограниченной территории в Центральной Африке. Даже сейчас вероятность передачи ВИЧ при сексуальных контактах не превышает десятых долей процента и снижение этой величины в несколько раз вкупе со слабым развитием транспорта вполне могло не дать разгуляться пандемии. Сейчас, когда число носителей вируса составляет около 40 млн человек во всем мире, рассчитывать на искоренение ВИЧ не приходится, даже если результаты предварительных экспериментов полностью подтвердятся. Но любой мало-мальски перспективный подход к снижению риска передачи вируса, безусловно, заслуживает рассмотрения.
Как это работает?
Ключевую роль в потенциальном защитном механизме играют рецепторы типа CCR5 – белковые молекулы, расположенные внутри клеточной мембраны. Именно с этими молекулами взаимодействует ВИЧ при проникновению в клетку, и вирусологам известно, что люди с мутантной формой CCR5-рецепторов для ВИЧ уязвимы в гораздо меньшей степени.
Окна и двери
CCR5 – не единственная молекула, которой пользуется вирус для попадания в клетки. Столь же важны рецепторы класса CD4. Проводя аналогию, можно сравнить рецепторы с "окнами" и "дверьми" клетки. Злоумышленники проникают как через двери, так и через окна, поэтому установка ударопрочных стекол или надежных замков по отдельности лишь снижает, но не сводит на нет риск кражи.
Кстати, аналогия между рецепторами и окнами примечательна еще и тем, что рецепторы нужны самой клетке для избирательного взаимодействия с другими клетками.
Вирус же vaccinia, который и является основой вакцины (сходство в названиях не случайно, вирус назван именно за свою благородную функцию) от натуральной оспы, может менять экспрессию гена CCR5. Это означает, что ген, отвечающий за синтез белков рецептора, может "выключаться", и со временем у привитого пациента CCR5 рецепторы просто исчезают.
Как именно это происходит, насколько долго длится эффект (ученые вели опыты на клетках от людей, привитых за три и шесть месяцев до эксперимента) и можно ли его еще и усилить, пока неясно. Но очевидно то, что прививки от оспы достаточно безопасны для массового применения: их в свое время делали каждому ребенку на планете, и у многих на плече остался крохотный шрам.
Лишь в 1980-х, когда оспа исчезла с лица Земли и осталась только в нескольких микробиологических лабораториях, от прививок отказались, так как риск побочных последствий стал многократно превышать риск заражения оспой как таковой. Но если будет доказано, что прививки от оспы помогают и против ВИЧ (пусть даже не абсолютно), к осповакцинации вернуться будет несложно.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Натуральной оспы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
ГЛАВА II. ОСПА ОТСТУПИЛА ДО НАЧАЛА ПРИНУДИТЕЛЬНОЙ ВАКЦИНАЦИИ
Принимать логические выводы или аксиомы за факты — вечное проклятие науки.
Сэр Клиффорд Элбутт, "Природа"
Тот факт, что сегодня заболеваемость натуральной оспой ниже уровня двухсотлетней давности, ни в коей мере не свидетельствует о том, что причиной снижения явилась вакцинация, хотя именно это заявляют сторонники последней.
Наиболее существенный толчок снижению заболеваемости оспой и другими контагиозными недугами дали санитарные реформы конца XVIII века и улучшение качества питания в 40-х годах XIX века, которых добились поборники здоровой жизни, такие как Трол, Грэхем и Дженнингс.
ПРОГРАММА САНИТАРНЫХ И ОЗДОРОВИТЕЛЬНЫХ РЕФОРМ включала: (1) отведение сточных вод, (2) уборку улиц, задних дворов, конюшен и пр., (3) модернизацию дорог, направленную на сокращение времени доставки населению свежих овощей, молока и других жизненно важных продуктов, (4) улучшение качества водоснабжения и защиту воды от загрязнений, (5) муниципальную застройку пригородов, позволившую снизить плотность населения в городах.
ДИЕТОЛОГИЧЕСКИЕ УЧЕНИЯ призывали к употреблению свежих овощей и фруктов без соли, сахара, химикатов и других вредных консервантов, к предпочтению цельнозернового хлеба белому и отказу от кофе, чая, алкоголя, табака, наркотиков и других сильнодействующих вредных веществ. Мясо и другие белки низкого уровня отвергались в пользу орехов, бобовых и других продуктов с большей ценностью для здоровья и меньшим токсическим эффектом.
Там, где проводились эти реформы, заболеваемость моровой язвой, бубонной чумой, холерой и другими считавшимися заразными "ужасными болезнями прошлого" немедленно начинала снижаться и исчезала полностью. Как и любые другие заболевания, эти болезни были вызваны недостатком и дисбалансом питательных веществ.
Достаточно взглянуть на таблицу, в которой приведена официальная статистика по Англии и Уэльсу. Из нее видно, что смертность от натуральной оспы начала снижаться только с началом противостояния закону о вакцинации и с ростом числа отказов от прививания.
СНИЖЕНИЕ СМЕРТНОСТИ ОТ ОСПЫ ПОСЛЕ ОТКАЗА ОТ ВАКЦИНАЦИИ
Как видите, когда почти все новорожденные (96,5%) были привиты, за 10 лет от оспы умерли почти 4000 человек. Однако с началом сопротивления прививкам и снижением доли привитых до 39%, смертность упала до 1,4.
До принятия Британией закона об обязательной вакцинации в 1853 году, наибольшая смертность от оспы за любой двухгодичный период составляла 2000 человек даже во время тяжелейших эпидемий, однако спустя почти 20 лет с момента его принятия, в 1870—1871 годах, произошла вспышка оспы, равной по силе которой в мире еще не было. Она унесла 23 062 жизни в Англии и в Уэльсе, после чего перекинулась на Европу, в те страны, где вакцинация и инокуляция уже давно и широко практиковались. После этого навязывание законов о вакцинации стало еще жестче, пока люди не обнаружили, что на практике оспа не отступила, а напротив, продолжила свирепствовать в домах привитых. Во время той же эпидемии в Германии от оспы умерли 124 948 человек. Согласно аккуратно сохранявшимся записям, все они прошли вакцинацию. "Только в Берлине оспой заболели не менее 17 038 привитых, из них 2884 умерли".
В 1887 году в Шеффилде (Англия), где 97% двухсоттысячного населения на протяжении многих лет тщательно и регулярно прививались, вспышка оспы повлекла за собой 7101 случай заболевания и 648 смертей.
Ранее, в 1870 году, большой промышленный город Лейстер (Англия), где прививались еще усерднее, испытал даже более тяжелый удар — свыше 3500 смертей на миллион только за первый год эпидемии. Это полностью уничтожило веру горожан в силу вакцинации. Все, и богатые, и бедные, отказались от нее в пользу санитарии. Вскоре оспа оставила этот город навсегда.
ЗАЯВЛЕНИЯ ОФИЦИАЛЬНЫХ ЛИЦ ОБ ОСПЕ У ПРИВИТЫХ
Сэр Томас Чемберс, королевский адвокат, парламентарий, окружной судья Центрального уголовного суда: "Я обнаружил, что из 155 человек, обратившихся в больницу при приходе св. Джеймса на Пиккадили, 145 были привиты".
В больнице Мэрилевор в 92% случаев заболевшие были ранее привиты.
Отчет Марсона по больнице Хайгейт за 1871 год: "Из 950 заболевших оспой 870 (90%) были привиты".
К 13 мая 1884 года из 2965 заболевших, поступивших в больницу Хэмпстед, 2347 были привиты.
После этих эпидемий все больше и больше людей стали отказываться подчиняться несправедливым законам о вакцинации. Все это, а также улучшение санитарной обстановки и культуры питания, привело к тому, что заболеваемость оспой начала неудержимо падать. Сейчас это заболевание почти не встречается.
В 1942 году единственный случай оспы в Сейндоне (Британия) стал причиной вакцинации множества людей. Имело место только три случая оспы, и все люди вылечились. При этом двенадцать привитых умерли от энцефалита (часто встречающегося осложнение вакцинации). В том же году недалеко от Эдинбурга (Шотландия) восемь человек умерли от оспы (из которых шестеро были привиты), а десять — от осложнений вакцинации.
Я не буду утверждать, что прививка никого не спасла от оспы. Официально подтверждено, что тысячи жертв этого суеверия были спасены от оспы иммунизирующей силой смерти. Однако официальные статистические данные по Англии и Уэльсу неопровержимо доказывают, что прививки от оспы убили в десять раз больше людей, чем сама болезнь, и что снижение доли привитых повлекло за собой снижение заболеваемости. Возможно, стоит задать тот же вопрос, что задал и "Вэксинейшн инквайрер" (Лондон, февраль 1947 г.): "Как исчезающий из практики метод может быть причиной избавления от оспы?" ("Вред вакцин и сывороток", стр. 23, д-р Г. М. Шелтон.)
ЗАБОЛЕВАНИЯ, ОТ КОТОРЫХ НЕ ПРИВИВАЛИ, ИСЧЕЗАЮТ БЫСТРЕЕ,
ЧЕМ ОСПА, ОТ КОТОРОЙ ПРИВИВАЛИ
СВЕДЕНИЯ ИЗ БРИТАНСКОЙ ИНДИИ
В 1929 году Индия все еще находилась под властью британской короны, и на нее распространялись британские законы о вакцинации. Комиссия по здравоохранению при Лиге Наций называла Индию "крупнейшим современным очагом оспы". Архивы свидетельствуют о том, что в больших городах, где требования к вакцинации были особенно жесткими, "смертность от оспы была выше, чем в целом по стране", где поголовная принудительная вакцинация была в принципе невозможна.
Отчет Отдела здравоохранения Лиги Наций за октябрь 1953 года (вероятно, имеется в виду ООН, поскольку Лига Наций прекратила свое существование в 1946 г. — Прим. перев.) неохотно признаёт, что вакцинация не привела к запланированному результату: "Несмотря на огромные усилия медицинских учреждений по пропаганде вакцинации, победа над оспой еще далека".
Оценивая результаты ряда программ в области здравоохранения, мы обнаруживаем, что заболеваемость эпидемическими болезнями снизилась, за исключением оспы и болезней респираторного характера (туберкулез), которые являются частым осложнением после вакцинации.
СРЕДНИЕ ПОКАЗАТЕЛИ СМЕРТНОСТИ ОТ ЛИХОРАДОК И ИНЫХ ЗАБОЛЕВАНИЙ (на 1000 человек населения)
Вопреки обещаниям Эдварда Дженнера уничтожить оспу вакцинацией, болезни, от которых не кололи никаких сывороток, даже самые стойкие и смертоносные, исчезали куда быстрее оспы с ее постоянными прививками.
Примерно в 1900 году, после сравнения результатов санитарно-диетических программ и кампаний по вакцинации, множество англичан начали отказываться от прививок. Это привело к существенному снижению заболеваемости оспой. Однако при этом в отдельных городах Индии британские власти продолжали проводить принудительную вакцинацию. В таблице приведены сведения о высокой смертности от оспы в этих индийских городах в сравнении со снизившимися после реформ здравоохранения показателями смертности в Лондоне.
СРЕДНЕГОДОВАЯ СМЕРТНОСТЬ ОТ ОСПЫ НА МИЛЛИОН ЧЕЛОВЕК
ХУДШИЕ ПОКАЗАТЕЛИ — В МЕКСИКЕ
В 1929 году Лига Наций назвала Индию крупнейшим очагом оспы в мире. Но после обретения независимости эта страна существенно смягчила программу обязательной вакцинации, и этот титул весьма сомнительного достоинства перешел к Мексике.
В таблице приведены сравнительные данные по Мексике с небольшим населением в 16 500 000 человек (ориентировочные данные на 1930 год) и по Британской Индии, где население чрезвычайно велико (ок. 300 000 000 человек). Несмотря на все условия для распространения болезни в индийских городах — низкий уровень санитарии, плохое питание и жилищные условия, грязная вода, отсутствие канализации, жара и т. д., смертность от оспы здесь гораздо ниже, чем в поголовно вакцинированной Мексике.
КОЛИЧЕСТВО СМЕРТЕЙ И ПОКАЗАТЕЛЬ СМЕРТНОСТИ ОТ ОСПЫ
Подобная ужасная статистика могла возникнуть только в стране с принудительной вакцинацией. Мексиканское законодательство гласит:
(1) Новорожденные должны быть привиты в первые четыре месяца жизни.
(2) Все граждане проходят одну обязательную и одну повторную вакцинацию в сроки и в порядке, установленных Общественным советом по здравоохранению.
(3) Все граждане обязаны самостоятельно проходить повторную вакцинацию не реже одного раза в пять лет или чаще, по требованию органов здравоохранения.
(4) Полная вакцинация военнослужащих производится Военно-медицинской службой. Все сотрудники торговых, промышленных и др. предприятий должны пройти вакцинацию в установленные сроки.
Во времена Дженнера оспа в Мексике была практически неизвестна, что он, разумеется, ставил себе в заслугу. В 1811 году Дженнер писал д-ру Летсаму:
В поисках отличных и превосходных результатов вакцинации отвернем свой взор от этого островка (Англии) и направим его на другие европейские страны, и особенно на огромные империи Азии и Америки. В Мексике и Перу эта болезнь практически исчезла.
Дженнеру не довелось увидеть результаты своего ужасного изобретения. Но даже он признаёт, что к началу его работы оспа в этих странах была практически неизвестна. На сегодняшний день вакцинация настолько способствовала развитию оспы, что каждый привитый мексиканец или уже переболел ею, или имеет большие шансы переболеть в будущем.
Мексике хватило здравого смысла упразднить смертную казнь и варварскую практику вивисекции, что ставит ее впереди Соединенных Штатов. Хочется верить, что люди, способные к такой борьбе за свободу и демократию, смогут сбросить и тяжелое ярмо медицинской диктатуры.
ДОКАЗАТЕЛЬСТВА ИЗ ИТАЛИИ
Д-р Карло Руата, преподаватель Материи медики из Университета Перуджи, Италия, представил интересные данные по сравнению смертности от оспы среди привитых военнослужащих со смертностью среди женщин и молодых людей, не состоящих на военной службе. В Италии вакцинация также является обязательной (что объясняет высокую заболеваемость оспой среди населения всех возрастов), но в вооруженных силах она внедряется с наибольшей тщательностью. Юноши призываются в армию в возрасте 20 лет. Цифры показывают, что смертность от оспы среди мужчин старше 20 лет (военнослужащих) примерно в два раза выше, чем смертность среди женщин того же возраста.
Д-р Руата в течение многих лет после публикации этого отчета продолжал изучать соответствующую статистику. Результат оказался тем же: смертность среди привитых солдат выше, чем в других категорий населения.
Хотя Англия и была первой страной, в которой были приняты законы об обязательной вакцинации, ее граждане первыми же осознали губительный характер такой практики и начали бороться за их отмену. К началу Первой мировой войны англичане так преуспели в сопротивлении, что снижение заболеваемости стало очевидным. Разумеется, это снижение было бы невозможно без проведения санитарных реформ. В то же время Германия и Италия продолжали пытаться навязать принудительную вакцинацию всему населению. В таблице ниже приведены сведения о смертности от оспы по трем странам.
ВЫСОКАЯ ЗАБОЛЕВАЕМОСТЬ ОСПОЙ В ПРИВИТОМ ЕГИПТЕ
Ежемесячный отчет по здравоохранению Лиги Наций от 15 октября 1929 года содержит доклад, пытающийся объяснить повторные вспышки оспы в Египте в условиях принудительной вакцинации. Однако эта попытка оправдания не может скрыть неэффективность этой бесполезной практики. Отчет гласит:
В Египте вакцинация обязательна в силу декрета 1890 года. За нарушение полагаются штрафы. До сих пор не найден способ обеспечения полной вакцинации населения, поэтому каждый год оспа уносит немалое количество жизней. Последняя серьезная эпидемия произошла в 1919—1920 годах. За эти два года было привито свыше 5,5 млн человек, что полностью остановило распространение болезни. В 1921 году заболеваемость снизилась до 92 случаев в сравнении с 7895 случаями в 1919 году и 3004 — в 1920.
Эпидемия сама по себе сошла на нет через два года, но сторонники вакцинации заявили, что это их сыворотка остановила распространение болезни. Если бы вакцинация могла остановить эпидемию, то это произошло бы гораздо быстрее, чем за два года. Если бы вакцинация не проводилась, то заболеваемость оспой была бы гораздо ниже, что подтверждается сведениями из других стран, где данные не были фальсифицированы.
Факт снижения заболеваемости после вакцинации не означает, что причиной стала именно она. Разве не логично предположить, что все, кто чисто теоретически мог заболеть, заболели в течение двух лет эпидемии, а значит, в последующий год количество заболевших будет меньше?
Приведенный отчет Лиги Наций является типичным примером того, как махинаторы от медицины воздействуют на среднего человека, не привыкшего мыслить критически, с помощью данных, которые выглядят достоверными и убедительными.
СЕВЕРНАЯ АФРИКА. Вакцинация идет полным ходом, и наиболее значительный успех достигнут в Египте, где в 1926 году отмечено 2677 случаев, из которых 544 — летальные. Но уже в 1930 году отмечено всего 14 случаев (оспы), и ни одного летального. Несомненно, причиной этого стала кампания по вакцинации, начавшаяся в конце 1925 года и завершившаяся в 1926 году. Сделано около 14 600 000 прививок, что позволяет говорить о практически полной вакцинации населения.
Здесь мы имеем ряд заявлений, не согласующихся с известными фактами. В частности:
(1) В июне 1925 года население Египта оценивалось в 13 964 900 человек, а в отчете говорится о 14 660 000 прививках. Так как количество прививок больше количества людей, то либо показатели были сфальсифицированы, либо сами вакцинаторы не верили в результаты своего дела и знали, что прививки не смогут защитить людей даже на год. Поэтому они повторно прививали тысячи людей в надежде, что повторенная несколько раз неудача может привести к успеху.
(2) В первом отчете вспышки оспы объяснялись невозможностью полной вакцинации населения страны. Тем не менее во втором отчете количество прививок превысило численность населения.
(3) В первом отчете указано, что широкомасштабная кампания 1920 года, охватившая 5,5 млн человек, полностью остановила эпидемию. При этом следующий отчет за 1931 год гласит, что полная вакцинация позволила победить заболевание — до полного отсутствия летальных исходов. Подобная пропаганда служит для того чтобы успокаивать людей, создавая ложное чувство защищенности и оставляя реальную причину заболевания нераскрытой. Проследим за судьбой отчета и посмотрим, что случилось далее.
Проведенная в 1920 году вакцинация 5,5 млн человек должна была остановить эпидемию, однако в 1926 году (всего 6 лет спустя) второй отчет свидетельствует об опустошительной вспышке оспы — 2677 заболевших, 544 умерших.
Несмотря на 5,5 млн прививок в 1920 году и 14,6 млн в 1926 году, а также все прививки, сделанные в течение этих шести лет, включая обязательную вакцинацию всех младенцев, в 1932 году (всего через шесть лет после объявления полной победы над оспой в Египте) разразилась еще более масштабная эпидемия. Усугубляемая действиями назойливых вакцинаторов, она продолжалась два года. К концу 1934 года было отмечено 7650 случаев заболевания, из которых 1373 — с летальным исходом. Ну, и где же тот значительный успех, о котором объявила Лига Наций?
Цифры говорят сами за себя и красноречиво показывают полную бесполезность вакцинации как мероприятия по предупреждению и сдерживанию оспы (Свон, "Прививочная проблема", стр. 291).
КОМИТЕТ ЛИГИ НАЦИЙ ВО МРАКЕ
Ежемесячный эпидемиологический отчет (RE 132) от 15 ноября 1929 года этой когда-то великой организации обнаружил ее пристрастность и невежество в вопросах здравоохранения:
Поэтому, если принять эти выводы с учетом отдельных специфических моментов, очевидно, что повторная вакцинация должна проводиться не реже одного раза в три или четыре года или даже чаще.
На стр. 288 своей книги "Прививочная проблема" Джозеф Свон комментирует это заявление:
Все эти требования регулярной повторной вакцинации сводятся к абсурду одним простым вопросом: почему в Англии, где за последние 25 лет от обязательной вакцинации новорожденных отказалась примерно половина родителей, а от повторной вакцинации — почти все, самые низкие в истории показатели смертности от оспы?
После того как было обнаружено, что вакцинация приносит существенный доход врачам и производителям сыворотки, были изобретены и введены в обязательном порядке сыворотки и против других заболеваний. Это привело к такому же как и с оспой росту финансового благополучия и падению темпов снижения заболеваемости. Одним из значимых примеров такого явления является дифтерия.
Приведенная ниже таблица является свидетельством, что заболеваемость болезнями, от которых не прививали, снижалась гораздо быстрее в сравнении с заболеваемостью болезнями, от которых прививали (отчет составлен до изобретения сывороток от этих заболеваний).
СНИЖЕНИЕ ЗАБОЛЕВАЕМОСТИ БОЛЕЗНЯМИ, ОТ КОТОРЫХ НЕ ПРИВИВАЛИ (Англия и Уэльс)
Смертность на 1 млн детей (в возрасте от 0 до 15 лет)
Противники прививок утверждают, что некоторые практически забытые на сегодня инфекционные болезни (натуральная оспа, дифтерия, полиомиелит, корь и др.) исчезли не потому, что в практику здравоохранения большинства стран мира были включены прививки, а в силу трех обстоятельств: во-первых, значительного улучшения социально-бытовых условий, во-вторых, благодаря прекрасной работе санитарно-гигиенических служб и, в-третьих, в силу некоторых специфических особенностей циркуляции возбудителей, которые по велению свыше просто перестают заражать людей сами по себе.
В качестве примера приводятся такие болезни, как чума или сыпной тиф: дескать, прививки никто не делал, а они (эти болезни) практически исчезли с лица Земли.
Объяснить некорректность сравнения натуральной оспы и чумы совсем несложно, ибо естественным резервуаром оспы является человек, а естественным резервуаром чумы — некоторые грызуны.
Сведения, изложенные в предыдущем абзаце, очевидны и представляют собой азбуку медицинских знаний, прекрасно известную каждому, кто имеет диплом врача.
В то же время, один врач (якобы врач) сознательно или злонамеренно заблуждаясь, публикует подобное сравнение, после чего десятки не врачей, но антипрививочных активистов (бухгалтеров, физиков, программистов и т. д.) повторяют одно и то же, пламенно вербуя себе сторонников.
Человечество знакомо с ней всю свою историю (несколько тысячелетий). Болезнь передается воздушно-капельным путем от человека к человеку. Активная миграция населения, казалось бы, должна была способствовать распространению оспы, тем более, что кроме жесточайшего карантина никакие другие профилактические меры не эффективны, а противовирусного лечения не существует.
В то же время натуральная оспа, многие века опустошавшая страны и города, именно в XX в. куда-то исчезла сама по себе.
В то же время именно в ХХ в. и ни в каком другом появился фактор массового воздействия на людей: прививки от натуральной оспы.
Еще один пример. Две болезни — корь и ветряная оспа. Две болезни, очень похожие эпидемиологически: вирусные инфекции, источник заболевания — больной человек, широкое распространение, способность вируса перемещаться с потоками воздуха на большие расстояния, 100% восприимчивость — болеют все.
Кори практически нет. Там, где делают прививки и там, где те, кому положено, адекватно реагируют на ложь в средствах массовой информации, так вот в таких странах врачи уже забыли, как выглядит корь, которой до прививок болели ВСЕ.
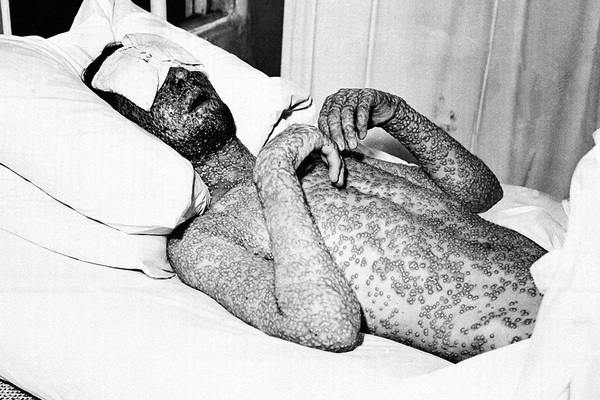
Смертельная лихорадка
Считается, что вирусы оспы эволюционировали из вируса африканского грызуна от 68 до 16 тысяч лет назад. Согласно другой версии, они возникли всего лишь 3-4 тысячи лет назад. Существует два типа вируса — Variola major и Variola minor, заражающие исключительно человека. Первый вызывает наиболее тяжелые симптомы и часто приводит к смерти, второй менее опасен и, по оценкам, убивает только одного человека из ста.
Все начинается как обычная простуда или грипп: температура поднимается до 38 градусов, возникает боль в мышцах, человек чувствует усталость, общее недомогание и головную боль. Через 2-4 дня появляются язвы, которые поражают слизистые оболочки ротовой полости, кожу лба и распространяются по всему телу. После этого заболевание может пойти разными путями, в том числе превращаясь в наиболее смертоносные формы. Даже после выздоровления рубцы от язв остаются на всю жизнь, а в некоторых случаях человек слепнет.
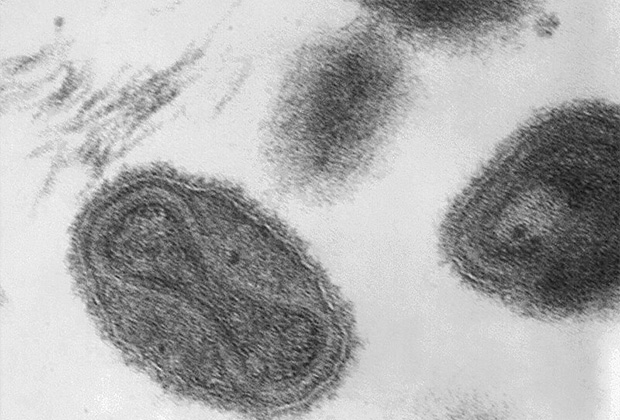
Вирус натуральной оспы
Начало пожара
Самое ранее свидетельство заболевания оспой было получено при исследовании мумии египетского фараона Рамсеса V, умершего в 1145 году до нашей эры. Египетские торговцы привезли оспу в Индию в первом тысячелетии до нашей эры, где болезнь оставалась специфичной для региона болезнью на протяжении нескольких веков, пока затем не попала в Китай и Японию. В VIII веке нашей эры вспышка оспы унесла, по оценкам, до одной трети населения Японии. Оспа была настолько свирепой и неотступной, что разные народы верили в существование отдельных божеств, насылающих болезнь. В Индии это была богиня Шитале, а у африканского народа йоруба — бог Сопона.

По сравнению с другими древними инфекциями, история распространения оспы по планете не так ясна, так как в прошлом ее можно было легко спутать с другими болезнями, такими как ветрянка или корь. Точно неизвестно, когда оспа прибыла в Юго-Западную Азию и Европу. В отличие от проказы и чумы, оспа не упоминается ни в Ветхом, ни в Новом Завете, о ней не писали ни греки, ни римляне. Хотя некоторые специалисты предполагают, что Афинская чума, вспыхнувшая в Греции в 430 году до нашей эры, на самом деле была эпидемией оспы, большинство ученых оспаривают эту точку зрения. Если бы оспа действительно терроризировала Средиземноморье в это время, Гиппократ точно уделил бы внимание этой болезни. Но родоначальник медицины ничего не написал о ней.
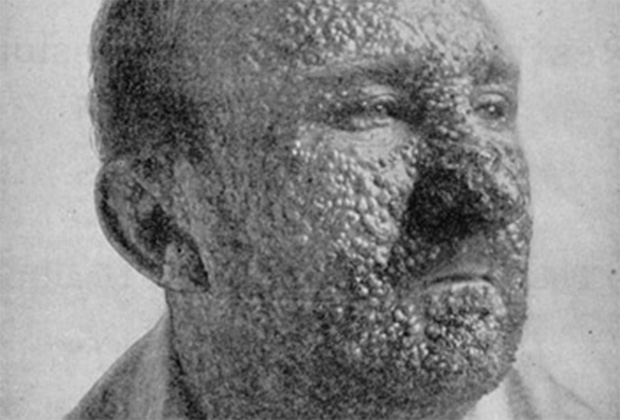
Язвы от оспы обильно покрывают кожу головы
В 165-180 годах нашей эры в Римской империи вспыхнула болезнь, которая унесла жизни пяти миллионов человек. Ученые предполагают, что пандемия Антониновой чумы была вызвана оспой, хотя истинная причина эпидемии остается неизвестной. Другие специалисты возражают, что описанное древнеримским врачом Галеном течение заболевания не соответствует оспе. Согласно иной точке зрения, оспа попала в Европу из Африки в VII и VIII веках. Первое надежное свидетельство заболевания принадлежит персидскому ученому-энциклопедисту Абу Бакр Мухаммад ар-Рази (Разес), который привел наиболее точное описание оспы и отличил ее от кори и ветрянки.
Хуже чумы
Хотя в средневековой Европе произошло несколько вспышек оспы, они не перерастали в масштабную эпидемию, пока не началась эпоха Крестовых походов. Рост населения и перемещения больших масс людей помогли оспе распространиться по всем странам Восточного полушария. В Европе уровень смертности достигал 30 процентов. Конкистадоры ненамеренно завезли заболевание в Новый Свет, где оно превратилось в своеобразное биологическое оружие, разрушившее цивилизацию ацтеков и инков. Коренные американцы оказались полностью беззащитными перед болезнями, с которыми ранее никогда не сталкивались. Колония англичан, основанная в 1633 году на Восточном побережье Северной Америки, стала причиной вспышек оспы среди североамериканских индейцев. Смертность доходила до 80-90 процентов.

Рисунок больного индейца, пораженного оспой во время эпохи завоеваний
Аналогичная ситуация произошла в Австралии в XVIII-XIX веках, когда оспа стала основной причиной смерти среди местных коренных жителей. Так, оспа превратилась из эндемичной болезни в глобальную угрозу и оставалась такой до конца первой половины XX века. Эпидемии, охватывающие целые страны, повторялись каждое десятилетие, и особенно опустошающими становились в годы войн. Ежегодно их жертвами становились 400 тысяч европейцев, при этом наиболее уязвимой группой населения оказались дети.
Эффективное оружие
Уничтожение оспы с помощью прививок — один из самых твердых аргументов в пользу вакцинации. История вакцинации началась в 1796 году, когда английский врач Эдвард Дженнер заметил, что у доярок, которые переболели коровьей оспой, не было симптомов при заражении оспой натуральной. Коровья оспа по внешним признакам очень похожа на человеческую оспу, однако почти все инфицированные выздоравливают. Эта болезнь опасна только для людей с ослабленным иммунитетом.
Дженнер понял, что вирус коровьей оспы можно использовать в качестве прививания — взамен более опасного метода вариоляции, когда здоровому человеку прививали гной из пустул больного натуральной оспы. Смертность при вариоляции достигала двух процентов, что все равно гораздо меньше, чем смертность от самой оспы. Считается, что первыми этот метод применяли китайцы задолго до европейцев. Но у вариоляции, кроме всего прочего, был один довольно серьезный недостаток: она сама по себе могла вызвать вспышки оспы.
Дженнер провел эксперимент, в котором участвовала больная коровьей оспой доярка Сара Нелмс и 9-летний сын садовника Джеймс Фиппс. Врач взял биоматериал из раны женщины и привил его в руку ребенка. Через некоторое время Дженнер несколько раз провел вариоляцию Фиппсу, однако у мальчика так и не развились симптомы натуральной оспы. Дополнительные эксперименты также оказались успешными, после чего ученый опубликовал результаты и выразил надежду, что вакцинация позволит раз и навсегда уничтожить страшную болезнь.

Дженнер проводит вакцинацию коровьей оспой
Поначалу другие ученые скептически и осторожно отнеслись к выводам Дженнера, порекомендовав ему провести более тщательные исследования. Некоторые выводы Дженнера оказались неверны, например, он утверждал, что вакцинация с помощью коровьей оспы вызывает пожизненный иммунитет. Кроме того, иногда прививание оказывалось бесполезным или приводило к серьезным побочным эффектам. Причиной таких случаев могло стать отсутствие возбудителя коровьей оспы в вакцине, присутствие других вирусов или бактериальное загрязнение. Соблюдение правил при подготовке вакцины позволило снизить смертность от побочных эффектов практически до нуля. Позднее сомнений в эффективности метода Дженнера не осталось, и вакцинация получила широкое распространение, заменив вариоляцию.
Впрочем, оставались люди, которые не хотели прививаться вакциной Дженнера. По их мнению, сама идея заражать человека болезнью животных была противоестественной. Карикатуристы рисовали картинки, где изображались маленькие коровы, растущие на местах вакцинации (в какой-то степени это напоминает современную истерию вокруг ГМ-продуктов). Некоторые оставались сторонниками вариоляции из-за опасений перед переменами. Активное сопротивление возникло в ответ на введение некоторыми странами обязательной вакцинации среди детей, в результате чего вакцинирование в США, Англии и других европейских странах стало добровольным.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Читайте также:

