От чего у новорожденных может быть вирусный энцефалит
Обновлено: 19.04.2024
Герпетический энцефалит - острое поражение головного мозга, вызываемое вирусом простого герпеса, чаще типа 1 (ВПГ-1), реже типа 2 (ВПГ-2). Большинство исследователей рассматривают его как осложнение герпетической инфекции.
Сезонные колебания герпетическому энцефалиту не свойственны. Два пика заболеваемости приходятся на 5-30 лет и возраст старше 50 лет. Более чем в 95% случаев возбудителем герпетического энцефалита служит вирус простого герпеса типа 1.
Что провоцирует / Причины Герпетического энцефалита :
Возбудитель относится к семейству герпеса (Herpes viridae).E это семейство входят также вирусы ветряной оспы, опоясывающего лишая, цитомегаловирусы и возбудитель инфекционного мононуклеоза. Содержит ДНК, размеры вириона 100-160 нм. Вирусный геном упакован в капсид правильной формы, состоящий из 162 капсомеров. Вирус покрыт липидсодержащей оболочкой. Размножается внутриклеточно, образуя внутриядерные включения. Проникновение вируса в некоторые клетки (например, в нейроны) не сопровождается репликацией вируса и гибелью клетки. Наоборот, клетка оказывает угнетающее влияние и вирус переходит в состояние латенции. Через некоторое время может происходить реактивация, что обусловливает переход латентных форм инфекции в манифестные. По антигенной структуре вирусы простого герпеса подразделяются на два типа. Геномы вирусов 1 и 2-го типа на 50% гомологичны. Вирус 1-го типа обусловливает преимущественно поражение респираторных органов. С вирусом простого герпеса 2-го типа связано возникновение генитального герпеса и генерализованная инфекция новорожденных.
Эпидемиология. Герпетический энцефалит составляет 11,5% среди острых энцефалитов. Заболевают чаще дети младшего возраста. Заболеваемость спорадическая, некоторые исследователи указывают на увеличение ее весной. Инфекция может передаваться капельным и контактным путем.
Патогенез (что происходит?) во время Герпетического энцефалита :
Патогенез заболевания герпетическим энцефалитом неоднороден. У детей и молодых людей в форме энцефалита может протекать первичный герпес. При этом вирус герпетического энцефалита, по- видимому, попадает в ЦНС со слизистой носа, транспортируясь по аксонам обонятельных нейронов в обонятельную луковицу. Однако большинство взрослых больных, страдающих герпетическим энцефалитом, либо имеют герпес в анамнезе, либо серопозитивны в отношении вируса простого герпеса типа 1. Приблизительно у 25% больных герпетическим энцефалитом в слизистой ротоглотки и ткани головного мозга обнаруживают разные штаммы вируса. В этих случаях энцефалит обусловлен повторным заражением иным штаммом вируса простого герпеса типа 1 с проникновением возбудителя в ЦНС.
Для объяснения причин энцефалита в тех случаях, когда в слизистой ротоглотки и ткани головного мозга обнаруживают один и тот же штамм вируса, предложено две гипотезы.
Согласно первой, реактивация вируса герпетического энцефалита в тройничном или вегетативных ганглиях сопровождается его распространением в ЦНС по нервам, иннервирующим среднюю черепную ямку. Согласно второй, вирус длительное время покоится в латентном состоянии непосредственно в ЦНС, где и реактивируется. Во всяком случае, с помощью олигонуклеотидных зондов ДНК вируса простого герпеса была обнаружена в ткани головного мозга взрослых людей, умерших не от герпеса.
Симптомы Герпетического энцефалита :
Кроме типичного некротического энцефалита выделяют псевдотуморозную и стволовую форму. Описаны также энцефаломиелиты и генерализованная герпетическая инфекция с преимущественным поражением ЦНС.
Характерная триада герпетического энцефалита - острое лихорадочное начало, развитие судорог джексоновского типа и нарушение сознания, развивающиеся обычно после кратковременной респираторной инфекции. Иногда внезапное развитие судорог и потеря сознания предшествуют лихорадке. Очаговые проявления встречаются в виде парезов глазодвигательных нервов, гемипарезов и различных афазий. В первые 3-5 дней заболевания состав спинномозговой жидкости может быть нормальным. В дальнейшем обнаруживаются лимфоцитарный плеоцитоз (30-400 х 109/л) и повышенное содержание белка (до 1,32 г/л). В крови выявляется лейкоцитоз (до 20 х 109/л) с палочкоядерным сдвигом, лимфопенией и высокой СОЭ. Коматозное состояние - неблагоприятный прогностический признак. Летальность до применения противогерпетических химиопрепаратов достигала 70-75%, в настоящее время составляет 20-25%. Высок удельный вес остаточных явлений в виде судорожных припадков, стойких интеллектуальных нарушений стационарного и прогрессирующего характера. У грудных детей развиваются также гидроцефалия и декортикация головного мозга. Клинический диагноз верифицируется вирусологическими и иммунологическими исследованиями, направленными на обнаружение антигена ВПГ и специфических антител, в том числе иммуноглобулинов класса J в сыворотке крови и спинномозговой жидкости.
Диагностика Герпетического энцефалита :
Отличить герпетический энцефалит от других вирусных энцефалитов и иных очаговых инфекционных и неинфекционных заболеваний ЦНС непросто. Самый чувствительный неинвазивный метод ранней диагностики - выявление ДНК вируса простого герпеса в спинномозговой жидкости с помощью ПЦР. Титр антител к вирусу простого герпеса и в спинномозговой жидкости, и в сыворотке при герпетическом энцефалите, как правило, повышается, но это редко происходит в первые 10 сут заболевания. Поэтому серологические методы пригодны только для ретроспективного подтверждения диагноза. Биопсия позволяет выявить антигены и ДНК вируса простого герпеса в ткани головного мозга и выделить из нее вирус в культуре клеток. Это высокочувствительный метод, сопряженный с низкой частотой осложнений. Кроме того, биопсия головного мозга дает возможность диагностировать и другие излечимые энцефалиты.
Лечение Герпетического энцефалита :
Пациентов, страдающих герпетическим энцефалитом, госпитализируют в палаты интенсивной терапии в связи с опасностью дыхательных расстройств и дисфагии. Широко используется противовирусный химиопрепарат ацикловир (зовиракс, виролекс) в таблетках и ампулах, который при коматозных состояниях назначается по 10-15 мг/кг на одно введение каждые 8 часов. Курс лечения - 7-12 дней. Одновременно назначают интерфероны и иммуномодуляторы, а также кортикостероиды (дексаметазон либо дексазон, 1-2 мг/кг каждые 6 часов). Курс лечения - 6-8 дней.
Профилактика Герпетического энцефалита :
Для предупреждения воздушно-капельного распространения инфекции следует проводить комплекс мероприятий как при ОРЗ. Соблюдать меры предосторожности для профилактики инфицирования новорожденных. Для предупреждения генитального герпеса используют презервативы, но при наличии высыпаний этого может оказаться недостаточно. Разрабатывается убитая вакцина для профилактики рецидивов герпетической инфекции. Эффективность ее еще недостаточно изучена.
К каким докторам следует обращаться если у Вас Герпетический энцефалит :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Герпетического энцефалита , ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Герпетический энцефалит — это диффузное или очаговое поражение мозгового вещества, вызванное герпесвирусами ВПГ-1, ВПГ-2, Varicella Zoster. Основные симптомы болезни: фебрильная лихорадка, прогрессирующее угнетение сознания, судорожные приступы. По завершении острого периода инфекции в течение длительного времени сохраняются резидуальные неврологические нарушения. Для установления диагноза необходимо проведение ПЦР-диагностики ликвора, томографии головного мозга, электроэнцефалограммы. Лечение патологии включает противовирусные препараты, противоотечную, нейрометаболическую и противосудорожную терапию.
МКБ-10
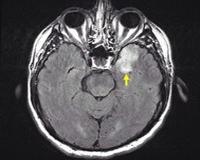
Общие сведения
Энцефалит герпетического происхождения составляет до 15-20% всех вирусных воспалительных процессов в мозговой ткани. Симптомы встречаются с частотой 4-5 случаев на 1 млн. населения, причем до трети больных составляют дети, а еще около 20% приходится на возрастную категорию старше 60 лет. Заболевание не теряет своей актуальности в современной неврологии, поскольку для успешного исхода патологии необходимо вовремя поставить диагноз и начать лечение, а промедление в оказании медицинской помощи чревато смертью пациента.

Причины
Болезнь в 95% случаев вызывается вирусом простого герпеса 1 типа, что объясняется высокой распространенностью возбудителя. По данным ВОЗ, около 2/3 населения мира в возрасте до 50 лет инфицированы ВПГ-1. На втором месте по частоте находится Varicella Zoster Virus (VZV) — возбудитель ветряной оспы, опоясывающего герпеса. Энцефалит, вызванный ВПГ-2, встречается редко, преимущественно у иммунокомпрометированных пациентов.
Ведущим среди факторов риска служит сниженный иммунный статус. Герпетическая инфекция протекает латентно, активизируется на фоне нарушения общей резистентности организма (при переохлаждении, стрессе, менструации у женщин). В группе риска находятся люди с врожденными и приобретенными иммунодефицитами, больные, получающие лечение иммуносупрессивными препаратами. К триггерам относят реинфицирование другими штаммами герпесвирусов, сопровождающееся аутоиммунными реакциями.
Патогенез
Первичное заражение ВПГ-1, как правило, происходит в детстве при попадании вирусных частиц на слизистые оболочки, после чего возбудитель начинает размножаться, мигрирует в нервные ганглии, где длительное время находится в состоянии латентной инфекции. Заражение ВПГ-2 наблюдается после начала сексуальной жизни через слизистые половых путей, а дальнейший путь развития патогена сходен с ВПГ-1.
Симптомы болезни в большинстве случаев возникают при реактивации инфекции под действием провоцирующих факторов. Герпесвирусы проникают в головной мозг гематогенным путем либо по нервным стволам (через тройничный или обонятельный нерв). Из гассерова узла они распространяются на таламус, подкорковые ядра, кору больших полушарий. При распространении по ольфакторному тракту первой страдает лимбическая система (гиппокамп, височная кора).
Симптомы герпетического энцефалита
В типичном течении острого мозгового воспаления выделяется несколько последовательных стадий: ранняя, период разгара болезни, регресс признаков, стадия остаточных явлений. В 70% патология манифестирует с внезапно возникшей высокой лихорадки (более 39°С), сопровождающейся интенсивными головными болями в лобно-височной зоне, сильной сонливостью, рвотой, не связанной с приемом пищи.
На вторые-третьи сутки симптомы дополняются нарушениями сознания: больные начинают путаться во времени и пространстве, не узнают родственников, испытывают разнообразные галлюцинации. По мере усугубления тяжести состояния появляются фокальные или генерализованные судорожные припадки. Изредка наблюдается оперкулярный автоматизм — повторяющиеся причмокивающие или сосательные движения.
В среднем через 3 дня заболевание переходит в стадию разгара. Основное проявление — глубокое угнетение сознания вплоть до комы. Пациенты не отвечают на звуковые и тактильные раздражители, однако двигательные реакции на болевые стимулы остаются в пределах нормы. Также могут возникать симптомы декортикации или децеребрации, аритмичное дыхание, двусторонние моторные нарушения.
Если пациенту было предоставлено комплексное лечение, с 3-4 недели начинается обратное развитие симптомов герпетического энцефалита. Этот этап длится от нескольких месяцев до 1 года, характеризуется постепенным восстановлением временно утраченных неврологических функций. По окончании третьей стадии около 80% больных имеют стойкие резидуальные (остаточные) явления, которые могут сохраняться пожизненно.
Осложнения
В остром периоде прогностическим неблагоприятным является прогрессирование отека мозга, что чревато его вклинением. При височно-тенториальной форме вклинения возникает триада признаков: потеря сознания, гемипарез, анизокория. Симптомами транстенториальной формы являются отсутствие реакции зрачков на свет, фиксация глазных яблок по срединной линии, двусторонний гипертонус мышц. Зачастую нарушается работа дыхательного центра.
Патология имеет тяжелое течение, при отсутствии своевременной медицинской помощи летальность достигает 70%. Даже если проводится этиотропное лечение, смертельный исход регистрируется у 15-20% пациентов, чаще у младенцев, пожилых людей, больных из группы риска. У выздоровевших полный регресс неврологической симптоматики наблюдается только в 20% случаев, а остальные сталкиваются с резидуальными симптомами.
Наиболее опасным хроническим осложнением заболевания считается прогрессирующее вегетативное состояние (акинетический мутизм), характеризующийся необратимым разрушением высших психических функций. У больных сохранено сознание, витальные функции (дыхание, кровообращение), однако полностью отсутствует познавательная деятельность. Такие пациенты не говорят, не реагируют на внешние раздражители, требуют постоянного ухода.
К типичным последствиям герпетической формы энцефалита относится синдром Клювера-Бьюси, при котором развиваются тяжелые длительные расстройства психической и когнитивной сферы. Симптомы расстройства включают ажитированное состояние, агрессивность, патологическую гиперсексуальность. Также наблюдаются интеллектуальные нарушения, проблемы с концентрацией внимания, ослабление памяти.
Диагностика
Обследованием пациента занимаются инфекционисты, неврологи, врачи экстренной помощи и реанимационного отделения. Заподозрить энцефалит удается по острому началу, наличию фебрильной лихорадки, сочетанию общемозговых и очаговых симптомов. Для подтверждения заболевания, уточнению этиологии воспалительного процесса назначаются следующие методы исследования:
Лечение герпетического энцефалита
Консервативная терапия
Герпетический энцефалит характеризуется быстрым нарастанием неврологического дефицита, прогрессированием общемозговых симптомов, поэтому комплексное лечение должно начинаться в максимально ранние сроки. Наилучшие шансы на полное выздоровление у пациентов, которые начали получать этиотропные препараты в первые сутки манифестации болезни. Лечение заболевания включает следующие группы медикаментов:
Реабилитация
Благотворное влияние на состояние ЦНС после перенесенного герпетического энцефалита оказывают витаминные комплексы (витамины группы В, аскорбиновая кислота) в сочетании с антиоксидантами. Восстановительное лечение также включает ноотропы и нейрометаболические препараты для улучшения когнитивных мозговых функций. Коррекция иммунологического статуса проводится адаптогенами, актопротекторами, неспецифическими иммуномодуляторами.
Для восполнения энергозатрат организма, стимуляции репаративных процессов показано адекватное по калорийности и витаминному составу энтеральное питание. Большое внимание уделяется физиотерапевтическим процедурам, массажу и лечебной физкультуре, направленным на улучшение двигательной функции. При наличии показаний рекомендуются занятия с логопедами, дефектологами.
Прогноз и профилактика
Несмотря на проводимое этиотропное лечение, прогноз при герпетическом энцефалите остается неблагоприятным, показатель летальности составляет 15-20%. У большинства выздоровевших сохраняется неврологический дефицит. Для предупреждения заболевания необходима рациональное лечение герпеса кожи и слизистых оболочек, своевременное консультирование больных с диссеминированной герпетической инфекцией.
2. Менингиты и энцефалиты: уч. пос. для врачей/ Д. А. Валишин, Р. Т. Мурзабаева, А. П. Мамон, М. А. Мамон, Л. В. Мурзагалеева. — 2012.
3. Герпетическое поражение нервной системы/ М.Н. Лебедюк, М.Э. Запольский, Ю.И. Горанский// Украинский журнал дерматологии, венерологии, косметологии. — 2011. — №2.
4. Герпетический энцефалит/ Т.В. Матвеева, Н.В. Токарева, Г.А. Шакирзянова// Неврология. — 2006. — №16.
Энцефалит у детей — это воспаление ткани головного мозга, вызванное инфекционными, аутоиммунными или паранеопластическими факторами. Заболевание проявляется очаговыми нарушениями, судорожным синдромом, менингеальными знаками. Неспецифические симптомы включают лихорадку, недомогание, респираторные и диспепсические расстройства. Диагностика представлена современными методами нейровизуализации (МРТ, КТ), вирусологическим и серологическим исследованием спинномозговой жидкости (СМЖ), биопсией мозговой ткани. Этиотропное лечение ацикловиром назначается при герпетическом энцефалите, в остальных случаях применяют поддерживающую терапию.
МКБ-10
Общие сведения
Среди всех инфекционных болезней у детей нейроинфекции, которые обычно проявляются энцефалитом, составляют 3-5%. Заболевание возникает у пациентов любого возраста, в современной неонатологии нередки случаи внутриутробного церебрального воспаления. Половых различий среди заболевших нет. Ситуация осложняется тем, что типичные детские инфекции, такие как ветрянка и корь, при неблагоприятных условиях дают осложнения в виде энцефалита.

Причины
Основной этиологический фактор болезни — заражение детей нейротропными вирусами (арбовирусами, энтеровирусами, герпесвирусами). У школьников среди причин энцефалита повышается удельный вес экзантематозных инфекций (краснухи, кори, ветряной оспы), что обусловлено тесным взаимодействием в коллективе и высокой контагиозностью этих возбудителей. Симптомы энцефалита могут возникать под влиянием таких факторов, как:
- Бактериальная инфекция. Мозговые поражения встречаются при сифилисе (чаще врожденном), генерализованной стрептококковой или стафилококковой инфекции, что характернее для детей с отягощенной наследственностью или сниженным иммунитетом. Энцефалиты бывают при протозойных инфекциях: малярии, токсоплазмозе.
- Вакцинация. Существует риск воспаления нервной ткани после проведения АКДС, введения антирабической вакцины. Состояние типично для детей в возрасте 3-7 лет. Оно появляется спустя 1-2 недели после прививки. В 70% случаев наблюдаются легкие формы с быстрым самостоятельным восстановлением неврологических функций.
- Опухоли. Энцефалит иногда возникает при нарушениях работы иммунной системы и образовании аутоантител на фоне злокачественных новообразований. Состояние носит название паранеопластического процесса. Помимо повреждения мозга, у больных детей отмечаются полиорганные нарушения.
Патогенез
В пораженном отделе головного мозга у детей развивается острое или подострое воспаление, которое сопровождается отечностью тканей. Под токсическим влиянием продуктов распада вирусов и биологически активных веществ повышается проницаемость капилляров, в результате чего происходят петехиальные кровоизлияния. Такие патологические изменения вызывают общемозговые симптомы энцефалита.
Вирусы обладают прямым патогенным влиянием на нейроны, они провоцируют гибель клеток или появление в цитоплазме включений, которые нарушают образование нейромедиаторов и передачу импульсов. При этом определяются очаговые симптомы повреждения, которые зависят от локализации дефекта. В редких случаях болезнь заканчивается церебральным геморрагическим некрозом.
Классификация
С учетом распространенности поражения бывают полиоэнцефалиты (воспаление серого мозгового вещество), лейкоэнцефалиты (воспаление белого вещества) и панэнцефалиты (диффузный процесс). По локализации очага выделяют полушарные, стволовые, мозжечковые и другие виды. В клинической практике чаще всего используют классификацию по этиологическому фактору, согласно которой различают 2 формы:
- Первичный. Вызван попаданием в организм ребенка нейротропных вирусов, бактерий и простейших. В таком случае болезнь начинается с воспалительного процесса в головном или спинном мозге. Сюда относят клещевой энцефалит, японский комариный энцефалит, эпидемический летаргический энцефалит.
- Вторичный. Возникает как осложнение инфекций другой локализации либо развивается в асептических условиях под действием аутоиммунных процессов. Самые распространенные варианты: коревой, гриппозный, поствакцинальный.
Симптомы энцефалита у детей
Для энцефалита типична полиморфность клинических признаков, а его начальные этапы могут протекать в стертой форме, что затрудняет диагностику церебрального воспаления в практике современной педиатрии и детской неврологии. Патология в основном манифестирует общеинфекционными проявлениями: у детей повышается температура тела, беспокоят интенсивная головная боль, ломота в мышцах и суставах.
В зависимости от происхождения болезни, в продромальном периоде энцефалитов зачастую бывают симптомы со стороны желудочно-кишечного тракта, дыхательных органов. Возможна заложенность носа и слизистые выделения, гнусавость голоса, покашливание. Среди пищеварительных признаков выделяют рвоту и диарею, что более характерно для поражения энтеровирусами.
На вовлечение в процесс мозговой ткани указывает очаговая неврологическая симптоматика: расстройства чувствительности отдельных частей тела, парезы и параличи, нарушения зрения и обоняния. При тяжелом течении патологии у детей возможен судорожный синдром. Менингеальные знаки выражены незначительно, они присоединяются в случаях вовлечения в процесс мозговых оболочек с развитием менингоэнцефалита.
Осложнения
При обширных церебральных поражениях у ребенка есть риск возникновения эпилептического статуса, который сопровождается непрекращающимися судорожными припадками и потерей сознания. Тяжелые энцефалиты иногда вызывают угнетение сознания вплоть до глубокой комы. Среди отдаленных последствий заболевания называют стойкий неврологический дефицит (до 32% от всех случаев патологии), обусловленный необратимым повреждением участка нервной ткани.
Диагностика
При первичном обследовании детский невролог обращает внимание на общее состояние ребенка, наличие общемозговых и очаговых проявлений. При физикальном осмотре оценивают деятельность сердечно-сосудистой и дыхательной системы, проверяют рефлексы, мышечный тонус и когнитивные функций. Симптомы не позволяют поставить окончательный диагноз, поэтому проводятся инструментальные и лабораторные методики:
- МРТ головного мозга. Самый чувствительный метод для выявления воспаления на ранней стадии. О наличии патологии свидетельствует отечность отдельных областей мозговой коры, небольшие участки демиелинизации, изменения в зоне базальных ядер и таламуса.
- КТ головного мозга. Менее информативный способ нейровизуализации, который рекомендуется при отсутствии оборудования для МРТ. Компьютерную томографию полезно делать детям перед люмбальной пункцией, чтобы исключить противопоказания к ней (мозговой отек, гидроцефалию, опухоли).
- Биопсия головного мозга. Инвазивный метод диагностики применяется у детей в осложненных случаях, когда врачи не могут установить этиологию энцефалита либо при неэффективности стандартной интенсивной терапии. Биопсия производится целенаправленно после определения очага поражения на МРТ или КТ.
- Исследование СМЖ. Микроскопический, бактериологический и вирусологический анализы выполняются, чтобы найти причину развития энцефалита. Для точной диагностики герпесвирусов и энтеровирусов показано ПЦР-исследование ликвора. Серологические реакции СМЖ используются для оценки динамики болезни.
Лечение энцефалита у детей
Консервативная терапия
При любой форме энцефалита назначается патогенетическое лечение, которое направлено на стабилизацию витальных функций и активизацию собственных защитных сил организма ребенка. На первом месте стоит коррекция обезвоживания и электролитных нарушений, борьба с отеком мозга, десенсибилизирующая терапия. В случае высокой лихорадки используются антипиретики и физические методы охлаждения.
Важно место в лечении занимает устранение гипоксии, для чего ребенку проводят оксигенотерапию с повышенным содержанием кислорода в смеси, по показаниям выполняют интубацию и ИВЛ. Внутривенно вводят антиоксиданты, которые нейтрализуют свободные радикалы и продукты анаэробного распада молекул. В целях коррекции иммунитета рекомендованы рекомбинантные интерфероны, другие иммуностимуляторы.
Этиотропная терапия энцефалита возможна только при инфицировании герпесвирусами. Поскольку симптомы этого вида заболевания неспецифичны, введение препаратов группы ацикловира практикуют всем детям до установления этиологического фактора. Если подтверждено заражение вирусами герпеса лечение продолжают минимум 14 дней в возрастных дозировках.
Реабилитация
После ликвидации острых инфекционных проявлений ребенку необходимо длительное поддерживающее лечение, чтобы устранить остаточные симптомы. Из медикаментов назначают нейрометаболические препараты, миорелаксанты, лекарства на основе леводопы. Восстановить двигательную активность помогает лечебная физкультура, массаж, механотерапия. Для коррекции когнитивных нарушений требуется помощь логопеда, психолога.
Прогноз и профилактика
Восстановление после перенесенного энцефалита занимает длительное время, но при правильном подборе лечения и реабилитации у большинства детей симптомы полностью исчезают. Стойкие нарушения двигательной функции или органов чувств бывают после тяжелых форм заболевания. С целью профилактики энцефалитов необходимо своевременно выявлять и лечить детские инфекционные заболевания, проводить иммунизацию против клещевого энцефалита в эпидемически неблагоприятных регионах.
2. Клещевой энцефалит у детей: диагностика, лечение профилактика/ Н.В. Скрипченко// Инфекционные болезни. — 2010.
3. Вирусные энцефалиты у детей: прогнозирование исходов/ Н.В. Скрипченко, М.В. Савина, В.Н. Команцев, Г.П. Иванова // Детские инфекции. — 2009.
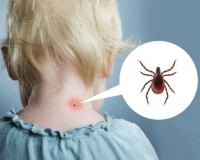
Клещевой энцефалит также называется весенне-летним или таежным. Это природно-очаговое вирусное заболевание (возбудитель которого циркулирует среди животных), при котором наступает поражение центральной нервной системы, и при котором проявляются общемозговые, менингеальные и очаговые симптомы.
Клещевой энцефалит у детей бывает:
- центрально-европейский клещевой энцефалит
- дальневосточный вирусный энцефалит (также называется русским весеннее-летним энцефалитом)
- клещевой вирусный энцефалит неуточненный
- другой клещевой вирусный энцефалит.
Эпидемиология
Заболевание называется природно-очаговым, когда возбудитель находится среди животных и насекомых и распространяется ими. Клещевой энцефалит относится именно к таким заболеваниям. На территории России очаги данной болезни находятся в тайге на Дальнем Востоке, в Сибири, на Урале, в некоторых районах Европейской части страны.
Иксодовые клещи являются основными хранителями и переносчиками инфекции. На Ввостоке это Ixodes persulcatus, а на западе это Ixodes ricirtus. На части территорий болезнь могут вызывать другие виды клещей. Эти насекомые пожизненно содержат возбудитель болезни, откладывают зараженные яйца, из которых потом появляются зараженные клещи (трансовариальный путь передачи инфекции).
Клещи в дикой природе заражают грызунов, ежей, бурундуков и прочих животных и птиц. Зараженные животные с того момента также могут распространять инфекцию. Человек заражается инфекцией при укусе инфицированным клещом. Вместе со слюной клеща вирус попадает в кровь ребенка (а также вероятность заражения возрастает при раздавливании заразного клеща). Вирус можно занести с места укуса на слизистую.
На некоторых территориях в цепочке заражения может участвовать крупный рогатый скот, чье мясо и молоко потом употребляет человек вместе с инфекцией.
Рост заболеваемости отмечается весной и летом, т.к. именно в эти времена года иксодовые клещи наиболее активны. Заболеваемость клещевым энцефалитом среди детей ниже, чем среди взрослых, но все же есть. Также бывают эпидемии в лагерях отдыха, которые расположены рядом с зонами обитания клещей (леса). Наиболее подвержены заболеванию среди детской аудитории дети 7-14 лет.
Что провоцирует / Причины Клещевого энцефалита у детей:
Возбудитель болезни относится к роду флавивирусов. Вирион сферической формы имеет диаметр от 40 до 50 нм. Вирус содержит РНК и может размножаться во многих тканевых культурах. Среди животных, на которых проводились опыты в лабораториях, наибольшую чувствительность к вирусу имеют хомяки, белые мыши, обезьяны и хлопковые крысы.
Клещевым энцефалитом могут заразиться домашние животные. Вирус можно убить с помощью обыкновенных дезинфицирующих средств, с помощью повышения температуры среды. Вирус в высохшем виде может сохранять свои свойства месяцами и даже годами.
Патогенез (что происходит?) во время Клещевого энцефалита у детей:
Места первичной локализации вируса это кожа, подкожная клетчатка и желудочно-кишечный тракт. С помощью лимфы и крови вирус распространяется по организму, попадая даже в ЦНС. Там он вызывает поражение серого вещества головного и спинного мозга. Также поражаются твердые и мягкие мозговые оболочки. Проявляется интоксикация, наступает поражение висцеральных органов, например, надпочечников, селезенки и пр. Также в опасности сердечно-сосудистая система, которую может затронуть вирус.
Наибольшие морфологические изменения вирус вызывает в центральной нервной системе. Фиксируют отечность и полнокровность мягких и твердых оболочек мозга. На разрезе вещество головного и спинного мозга дряблое, отечное, с точечными кровоизлияниями. Гистологическое исследование позволяет определить рассеянные периваскулярные инфильтраты, дегенеративно-дистрофические изменения в нервных клетках (вероятен даже полный некроз) и пр.
Значимые изменения происходят в стволе головного мозга, передних рогах спинного мозга, гипоталамической области, зрительном бугре и в мозжечке.
Воспаление может также быть в других органах ребенка.
Симптомы Клещевого энцефалита у детей:

С первого дня лицо больного краснеет (гиперемия), сосуды склер красные (инъекция сосудов). Начинается светобоязнь. Могут болеть глазные яблоки, конечности (не всегда), поясница. Проявляется заторможенность и сонливость. Скоро проявляются признаки раздражения мозговых оболочек; ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского. Стоит отметить, что симптомы Брудзинского характерны не только для заболевания клещевым энцефалитом. Эта группа симптомов делится на: верхний, средний, нижний, щечный. Что касается симптома Кернига, он также характерен не только для клещевого энцефалита, в общем он свидетельствует о раздражении оболочек мозга.
На 2 или 3 сутки заболевания проявляется энцефалитический синдром с нарушением сознания. В легких случаях он может проявляться как легкий сопор (угнетение сознания с утратой произвольной и сохранностью рефлекторной деятельности). В тяжелых случаях энцефалитический синдром проявляется как генерализированные судороги вплоть до развития эпилептического статуса. Случаются признаки психомоторного возбуждения с бредом и галлюцинациями. В частых случаях случается тремор рук, подергивания мышц лица и конечностей. Под тремором рук подразумевают быстрые сокращения мышц, что внешне похоже на подрагивание конечностей. Фиксируется снижение мышечного тонуса и угнетение рефлексов.
На фоне проявления симптомов диффузного энцефалита у некоторых больных детей могут появиться признаки очаговости.
Когда наступает поражение белого вещества головного мозга, есть вероятность появления спастических парезов конечностей. Под парезом подразумевают ослабление мышцы или группы мышц конечностей. Нередко гемипарезы сопровождаются центральными парезами лицевого и подъязычного нервов на стороне поражения. Очаговость может проявляться различными гиперкинезами, возникающими в результате раздражения белого вещества одного из полушарий мозга быстро образующейся рубцовой тканью. Гиперкинезы часто проявляются клоническими судорогами локальных мышечных групп.
Когда вирус поражает серое вещество спинного мозга, появляется полиомиелитический синдром с вялыми параличами. Чаще всего появляется парез шейно-плечевой мускулатуры и мышц рук. Если случается двухстороннее поражение, голова ребенка свисает, ограничиваются движения в плечах и руках. На 2-3 неделе заболевания обнаруживается мышечная атрофия. Парезы ног довольно редки. В периоде восстановления возможны развитие контрактур, искривление туловища, деформация пораженных рук и ног.
Спинномозговая жидкость при клещевом энцефалите вытекает под повышенным давлением, прозрачная, с умеренным лимфоцитарным цитозом. Количество белка изначально в норме, при выздоровлении слегка повышено.
На высоте проявления симптомов в крови наблюдают умеренный лейкоцитоз со сдвигом влево до палочкоядерных, повышенную СОЭ. При проявлении пастических параличей изменения в крови могут не наблюдаться.
Клещевой энцефалит может быть типичным и атипичным. Типичные случаи характерны поражением ЦНС. Атипичные формы включают стертые и сублинические, а также случаи молниеносной болезни, которые оканчиваются летально спустя всего 1-2 дня, пока симптомы еще не проявились. Тяжесть болезни определяют по степени поражения центральной нервной системы.
Период лихорадки при данном заболевании длится от 5 до 10 суток, редко – 3-4 недели или больше.
Смерть от болезни может наступить в первые 3 суток болезни. Она вызывается параличом дыхательного и сосудодвигательного центров и явлениями общего токсикоза с отеком и набуханием вещества мозга.
Если течение болезни благоприятное, состояние больных становится лучше, когда температура тела падает, со временем постепенно сводятся на нет симптомы поражения нервной системы. Течение болезни может быть длительным, постепенно прогрессирующим, рецидивирующим. Возможны также стойкие психические расстройства, параличи, контрактуры, деформации и др.
Клинической разновидностью клещевого энцефалита является так называемый двухволновый вирусный менингоэнцефалит, именуемый также молочной лихорадкой. Этой болезнью заражаются через пищу, если употребляемое молоко было заражено клещами. Но не исключен путь заражения через укусы Ixodes ricinus. Заразиться в таком случае могут целые семьи. Случаи зафиксированы как в России, так и в Белорусси, Швеции, Норвегии, Чехословакии и Финляндии.
Если заражение произошло через молоко, болезнь проявляется только на 4-5 день. Если заражение спровоцировал укус клеща, инкубационный период длится от 4 до 20 суток. Лихорадка у большинства больных протекает двумя последовательными волнами. Первая волна длится 2-10 суток, вторая волна длится около недели. Реже бывает только одна волна, длительность которой 5-30 дней.
Первая лихорадочная волна сопровождается такими симптомами как головные боли и головокружения, нарушения сна, отсутствие или снижения аппетита, покраснение сосудов кожи лица, инъекция (переполнение кровью) сосудов склер и конъюнктив. Есть вероятность менингеальных симптомов. Состояние становится лучше, когда температура тела больного ребенка падает. Но остается вялость, плохой аппетит и головная боль. Через 5-8 суток начинается повторное повышение температуры (вторая волна). Симптомы повторяются. Головные боли имеют резкий характер. Рвота может быть многократной. При движении глазных яблок возникают боли.
Прослушиваются глухие сердечные тона. Артериальное давление снижается. Появляются менингеальные симптомы, болезненность походу нервных стволов, гиперестезия, симптомы натяжения, снижение мышечного тонуса, резкое снижение сухожильных рефлексов, иногда симптомы орального автоматизма, дрожание, нистагм, дизартрия. Походка больного неустойчива.
Течение болезни благоприятное. Функции нервной системы восстанавливаются на 100% на 2—3-м месяце.
Диагностика Клещевого энцефалита у детей:
Диагностику клещевого энцефалита проводят по таким признакам как острое начало болезни, выраженные симптомы интоксикации, рано появляющиеся признаки диффузного или очагового поражения головного мозга, появление вялых параличей и гиперкинезов. Подсказку диагноза дает весенне-летний сезон, в особенности если больной находился какое-то время в местах обитания клещей.
Также диагностика проводится по обнаружению на коже ребенка места укуса клеща. Помогает поставить диагноз наличие специфических антител класса IgM (используется метод ИФА). Выделение вируса из крови и спинномозговой жидкости больных проводят путем внутримозговото заражения новорожденных белых мышей материалом от больного или в культуре ткани (куриные фибро-бласты).
Лечение Клещевого энцефалита у детей:
Неэффективно назначение антибиотиков. В качестве этиотропного лечения в ранние периоды болезни вводят специфический иммуноглобулин человека против клетевого энцефалита. Доза рассчитывается так: 0,5 мл на 1 кг тела больного в сутки (курс 2-3 дня). Дегидратация проводится с помощью 25% раствора магния сульфата, маннитола, лазикса, 20% раствора глюкозы и т. д. Для дезинтоксикации показаны такие препараты как реополиглюкин и альбумин.
Врачи могут назначать симптоматическую терапию. Для лечения тяжелых случаев используют глюкокортикостероиды в дозах согласно возрасту ребенка на протяжении 5—10 дней. Если у больного проявляются расстройства дыхания, больной переводится на искусственную вентиляцию легких. Восстановительный период после излечения проходит с назначение массажа, гимнастики, физиотерапевтических процедур. Врачи советуют также лечение на курортах.
Профилактика Клещевого энцефалита у детей:
Если обнаружен очаг заболевания в дикой природе, места опыляют инсектицидами. Для профилактики с/г животных также используют обработку хлорофосом (актуально для коров, коз, овец и пр.).
Личная профилактика заключается в ношении спецодежды и смазывании кожи средствами, которые отпугивают клещей. После прогулок в лесах и парках в теплые времена года следует тщательно осмотреть одежду и тело, особенно чувствительные его участки, чтобы выявить клещей. Молоко (коровье и козье) употребляют в пищу после кипячения, что позволяет убить инфекцию.
В очагах инфекции, если есть эпидемиологические показания, применяют активную иммунизацию. А также – для лиц, имеющих дело в работе с вирусами. Используют такие вакцины:
Вакцину вводят два раза, интервал между вакцинациями от 1 до 3 месяцев. Ревакцинация проводится через 9-12 месяцев. Также для профилактики применяют иммуноглобулин человека против клещевого энцефалита. С целью экстренной постэкспозиционной профилактики клещевого энцефалита можно применять иммуномодулятор с противовирусной активностью анаферон детский. Дети в возрасте до 12 лет должны принять 1 таблетку 3 р. в день, а дети от 12 лет принимают 2 таблетки 3 р. в день на протяжении 21 дня (условно принятое значение длительности инкубационного периода).
Анаферон детский применяют и в комплексном лечении клещевого энцефалита начиная с периода ранней реконвалесценции для потенцирования противовирусного действия и предупреждения активации персистирующего вируса. Препарат назначают в течение 1 мес при лихорадочной форме и до 3 мес при менингеальной и очаговой форме. Детям до 12 лет — по 1 таблетке 3 раза в день, детям старше 12 лет — по 2 таблетки 3 раза в день.
К каким докторам следует обращаться если у Вас Клещевой энцефалит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Клещевого энцефалита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Энцефалит – группа заболеваний, характеризующихся воспалительным поражением вещества головного мозга в результате вирусной или бактериальной инфекции.
Что провоцирует / Причины Энцефалита у детей:

Различают 2 группы энцефалита, вызываемые разными возбудителями: первичные энцефалиты, обусловлены непосредственным воздействием вируса на клетки и их поражением, к ним относят клещевой и комариный энцефалит, а также энцефалит без очерченной сезонности (энгеровирусные, аденовирусные, герпетические, энцефалиты при бешенстве) и эпидемический энцефалит.
К группе вторичных энцефалитов относятся все инфекционно-аллергические энцефалиты (параинфекционные, поствакцинальные, прививочные и др.), ведущая роль и развитие которых принадлежит различным комплексам антиген-антитело или аутоантителам, формирующим аллергическую реакцию в ЦНС, а также ряд демиелинизирующих заболеваний нервной системы (энцефаломиелит острый рассеянный, болезнь Шильдера). Поствакцинальные энцефалиты развиваются после прохождения вакцинации, вызывают редкое поражение мозга аллергического характера.
Патогенез (что происходит?) во время Энцефалита у детей:
По течению энцефалит может быть острым, подострым и хроническим. Для острых энцефалитов характерно внезапное начало заболевания с высокой температурой тела, бредом, спутанностью сознания или его потерей, судорожным синдромом, менингеальными симптомами. Появляются признаки очагового поражения головного мозга – парез, паралич, гиперкинез, наблюдаются изменения состава спинномозговой жидкости, повышается ее давление.
Симптомы Энцефалита у детей:
Первичные энцефалиты
Эпидемический энцефалит. Дети в первые 10 лет жизни болеют редко, но заболевание у них (особенно в возрасте до 5 лет) протекает тяжело. Возбудитель эпидемического энцефалита не определен. Поражаются преимущественно структуры мозга, которые примыкают непосредственно к ликворным путям. В острой стадии эпидемического энцефалита часто отмечаются птоз, косоглазие, двоение в глазах, парез взора в сочетании с нарушением сна, чаще в виде резкой сонливости, спячки на фоне гриппоподобного заболевания. Для хронической стадии, которая может развиться через несколько месяцев и даже лет после острой, характерен синдром паркинсонизма. У детей повышается температура тела, появляются озноб, рвота, судороги, менингеальный синдром. У детей старшего возраста симптоматика развивается постепенно. Уже в острой стадии болезни, кроме глазодвигательных и вегетативных нарушений, наблюдаются симптомы поражения мозговой системы, главным образом в виде гиперкинеза (хореического, атетоидного, миоклонического). Иногда отмечаются нарушения пирамидной и мозжечковой систем, появляется психомоторное беспокойство, часто возникают вестибулярные нарушения. В хронической стадии у детей и подростков нередко отмечаются изменения психики, снижение интеллекта, изменение характера, патологические влечения (склонность к бродяжничеству, воровству, гиперсексуальность и др.).
Клещевой и комариный энцефалиты. Переносится данное заболевание кровососущими насекомыми от больных животных и птиц. Эта инфекция обусловлена сезонностью цыкла жизни насекомых, георасположенностью, природной очаговостью. Инкубационный период составляет 7-21 день. Выделяют следующие клинические формы клещевого энцефалита:
Полиомиелитическая и полиоэнцефаломиелитическая формы могут принимать хронически прогрессирующее течение. Заболевание начинается обычно остро: повышение температуры тела, головная боль, рвота, нарушение сознания. При полиоэнцефаломиелитической форме отмечаются нарушения фонации, глотания, часто отмечаются расстройства дыхания и кровообращения, спинальным порезом, параличем мышц шеи и верхних конечностей, может быть летальный исход.
Менингеальная форма является наиболее частой, сопровождается повышенным давлением. При этой форме обычно отмечается полное выздоровление.
Для церебральной формы с преимущественным поражением больших полушарий характерны различные расстройства сознания и эпилептические припадки.
Стертая форма протекает как острое лихорадочное заболевание, без четких неврологических симптомов.
Клинические симптомы развиваются быстро, с высоким подъемом температуры тела, выраженными общеинфекционными симптомами, имеет тяжело протекание, сопровождается бредом, галлюцинациями, психомоторным возбуждением, иногда коматозным состоянием. Могут быть эпилептические припадки. Значительно выражена гипертония мышц, иногда наблюдается децеребрационная ригидность. Вместе с тем у детей чаще, чем у взрослых, бывает менингеальная форма с благоприятным течением.
Энтеровирусные энцефалиты. Вызываются различным типом вирусов ECHO и Коксаки. Различают следующие формы энтеровирусных энцефалитов: стволовую, мозжечковую, полушарную.
При стволовой форме характерны общемозговые симптомы – головная боль, повышение температуры тела, рвота, нарушение сознания, возможно поражение лицевого нерва.
При мозжечковой форме в тяжелых случаях ребенок не может ходить, стоять, сидеть, нарушается речь.
При полушарной форме обычно отмечаются общемозговые симптомы, эпилептические припадки с последующим развитием пареза и паралича, могут отмечаться гиперкинезы (непроизвольные движения). У маленьких детей часто возникают эпилептические припадки, бессознательное состояние. Течение энтеровирусных энцефалитов обычно благоприятное, только в отдельных случаях (при поражении продолговатого мозга) может быть летальный исход.
Герпетические энцефалиты. 10% всех энцефалитов у детей вызываются вирусами герпеса, чаще всего 2 типа. У новорожденных может отмечаться герпетический сепсис с поражением печени, селезенки и мозга. Течение заболевания очень тяжелое. Наблюдаются выраженные общеинфекционные и общемозговые симптомы, эпилептические припадки, парез и параличи, менингеальные симптомы.
Полисезонные энцефалиты у детей встречаются в течение всего года. Уже на 2-3-й день появляются очаговые симптомы. У детей младшего возраста отмечается более тяжелое течение с частыми припадками, бессознательным состоянием, грубыми очаговыми симптомами, иногда летальным исходом. У детей старшего возраста летальный исход наблюдается редко, наступает полное выздоровление, но чаще остаются те или иные очаговые симптомы, нарушения психики, эпилептические припадки.
Вторичные энцефалиты
К вторичным энцефалитам относят энцефалиты при экзантемных инфекциях и поствакцинальные. Характерно отсроченное появление неврологических симптомов, отмечается диффузное поражение центральной нервной системы с преимущественным поражением белого вещества мозга. Воспалительные очаги располагаются главным образом вокруг вен среднего и малого калибра (перивенозный энцефалит).
Коревой энцефалит. Проявляется на 3-4-й день высыпания, поражая белое вещество полушарий. Симптоматика выражена расстройствами сознания различной степени – спутанность, оглушенность, глубокое бессознательное состояние, кома. Вторым по частоте симптом являются судороги, проявляются уже в первые дни болезни, переходят в паралич или парез соответствующих конечностей. Возможны психосенсорные нарушения, галлюцинации, развитие синдрома паркинсонизма, ожирение, слепота по типу ретробульбарного неврита с последующим восстановлением зрения. Наблюдается спинальный паралич или парез, нарушение функции тазовых органов, воспалительные изменения мозговых оболочек, возможен переход в менингоэнцефаломиелит.
Краснушный энцефалит. Неврологические расстройства возникают, как правило, на 3-4-й день высыпания либо с 1 по 15-й день заболевания, редко могут проявится за 1-12 дней до возникновения сыпи. Краснушный энцефалит может развиваться и без кожных высыпаний. Заболевание начинается в острой форме с появления высокой температуры тела, головной боли, рвоты, расстройства сознания, это связано с отека-набуханием мозга. После чего появляются двигательные нарушения в виде миоклонии, опистотонуса, хореоатетоза, центрального пареза, поражения черепных нервов, мозжечковые, нарушения, атаксия, гипертермия, центральные расстройства дыхания и сердечно-сосудистой деятельности. Часто дети подвергаются расстройствам сознания: легкая спутанность или глубокая кома.
Энцефалит при коклюшно-дифтерийно-столбнячной вакцинации. Энцефалиты, которые возникают после адсорбированной коклюшно-дифтерийно-столбнячной вакцины (АКДС), имеют широкую симптоматику: поражение черепных нервов, судороги, галлюцинации, параличи или парезы, гиперкинезы, атрофия зрительных нервов и др. Заболевание протекает в тяжелой форме с высокой вероятностью летальности, у больных детей наблюдается множество остаточных явлений, проявляющихся эпилептическими припадками и задержкой развития.
Для коревого поствакцинального энцефалита характерны симптомы в виде судорог, расстройств координации. Излечение проходит индивидуально в одних случаях имеется благоприятный результат, в других есть выраженные остаточные явления.
Энцефалит при антирабических прививках. У детей первых лет жизни нервная система поражается редко, в отличие от детей школьного возраста. Заболевание портекает в острой или подострой формах. В виде общего недомогания развиваются различные неврологические нарушения. Могут наблюдаться симптомы миелита, энцефаломиелита, менингоинцефаломиелита, энцефалополирадикулоневрита. Наиболее тяжелое течение наблюдается при восходящем параличе Ландри (начинаясь с поражения нижних конечностей и распространяясь вверх по спинному мозгу).
Диагностика Энцефалита у детей:
В диагностировании энцефалитов сначала проводиться анализ на основании симптоматики. Тщательное изучение клинической картины заболевания, даже при отсутствии лабораторного подтверждения, у большинства больных позволяет поставить правильный диагноз. Далее следует ряд анализов, по которым можно подтвердить диагноз:
Анализ ликвора – проводится забор спинномозговой жидкости, в которой при энцефалите обнаруживается повышенное количество лимфоцитов, белка, сахара иногда с примесью крови (ветряночный, краснушный энцефалит).
Серологический анализ – при энцефалите в крови есть антитела, которые помогают распознать вирус.
Компьютерная томография головного мозга и магнитно-резонансная томография головного мозга – позволяют увидеть воспаленные очаги или кровоизлияния в мозге.
Электроэнцефалограмма – фиксирует повышение или снижение электрической активности головного мозга.
Биопсия головного мозга – в случае неэффективности иных методов определения вируса делают забор образцов ткани мозга. Данная процедура проводится под контролем МРТ.
Вирусологический анализ носоглоточных смывов – определяет уровень специфических антител (ветряночный, краснушный энцефалит).
Основанием для постановки диагноза поствакцинальных диагнозов служат хронологические совпадения с вакцинацией и отрицательные результаты выделения возможных возбудителей энцефалита.
Лечение Энцефалита у детей:
Лечение первичных энцефалитов
В остром периоде необходима обязательная госпитализация. Терапия энцефалитов должна быть комплексная.
При клещевом энцефалите в первые три дня болезни вводят противоклещевой человеческий у-глобулин в дозе 1,5-3 мл 1-2 раза в сутки. Положительный эффект при первичном энцефалите оказывает введение рибонуклеазы из расчета 2,5-3 мг/кг н сутки в/м 4 раза в день в течение лихорадочного периода и еще 2 дней после снижения температуры. Возможно применение и дезорибоиуклеазы в дозе 0,5 мг/кг в сутки по той же схеме.
В лечении клещевого энцефалита используется антибактериальная терапия: бензилпенициллин (курс 15 дней), доксициклин (курс 10 дней), цефотаксим (клафоран) (курс 1 мес.), лендацин (цефтриаксон) (курс 14-28 дней) в возрастных дозах. Все препараты вводят внутривенно. При хроническом течении клещевого энцефалита проводят повторные курсы антибиотиков, преимущественно цефалоспоринов.
При смешанных инфекциях (вирусно-бактериальных) необходимо применение антибиотиков: левомицетина, цефотаксима (клафорана), цефтазидима (фортума), цефтриаксона (роцефи-ма), меропенема (меронема) и др.
В остром периоде заболевания показана дегидратационная терапия. Предпочтительна длительная внутривенная инфузия большого объема жидкости. Одновременно больному в мочевой пузырь помещают постоянный катетер. Затем в течение 2 ч проводят внутривенную водную нагрузку инфузионной смесью из синтетических низкомолекулярных кровезаменителей (гемодез, реополиглюкин) и глюкозосолевых растворов. При отсутствии признаков почечной недостаточности, с 3-го часа лечения переходят к следующему этапу форсированного диуреза. Назначают внутривенно калийсодержащие препараты. Также в курс лечения входят мочегонные средства. При отеке мозга положительный эффект оказывают и осмотические диуретики, которые вводят в виде раствора в дозе 0,5-1 г сухого вещества на 1 кг массы тела.
В первые 2 нед. болезни показано внутримышечное введение витаминов (Bt, В6, В12, С) и препаратов нейропротекторного действия (пирацетам, пантогам, инстенон) в возрастных дозах. Иногда назначают преднизолон из расчета 1-2 мг/кг вместе с препаратами калия. Симптоматическое лечение включает применение гипотензивных средств при гипертонии, для купирования судорожных приступов, нормализации сердечно-сосудистой деятельности. При гипертермии показан парацетамол, анальгин в возрастных дозах. При развитии судорог назначают седуксен, оксибутират натрия, а при сердечной недостаточности – строфантин, дигоксин или дофамин. В случае развития периферических параличей показаны прозерин и препараты кальция. При наличии гиперкинезов назначаются циклодол, паркопан в возрастных дозах. Для первичной терапии назначают мидантан по 1-2 таблетки 3 раза в день. С этой же целью используют юмекс (селегилин) по 1 таблетке 3 раза в день в течение 4-5 нед. При неэффективности названных препаратов назначают небольшие дозы леводопы (70-80 мг в сутки). Иногда добавляют холинолитики (акинетон, норакин) из расчета 2-5 мг/кг. При неэффективности консервативной терапии паркинсонического синдрома используют стереотаксические операции.
Для предупреждения остаточных явлений первичного энцефалита проводится восстановительная терапия: массаж, лечебная гимнастика, физиотерапия, хвойные и сероводородные ванны, занятия с психотерапевтом.
Вторичные энцефалиты
Основу лечения коревого энцефалита составляет гормональная терапия. Используются предмизолон или гидрокортизон парентерально в течение 2-4 нед. (вне зависимости от тяжести состояния) из расчета 2-3 мг/кг. Назначают также десенсибилизирующие препараты – димедрол, пипольфен, тавегил, супрастин в возрастных дозах внутрь 2-3 раза в день; проводится дегидратация. Для повышения устойчивости организма назначают большие дозы аскорбиновой кислоты – 900-1000 мг парентерально или внутрь. С целью нормализации обменных процессов в мозге применяется пантогама, пиридитола, пирацетама (нопропила), глутаминовой кислоты в возрастных дозах 2-З раза в день в течение месяца. В остальном осуществляется патогенепческая терапия.
Лечение краснушного энцефалита в целом такое же, как и у других экзантемных энцефалитах. Проводится кортикостероидная, противовоспалительная терапия; устраняется отек и набухание мозга дегидратацией, дезинтоксикацией. В остальном лечение проводится посиндромно.
В случае появления при АКДС-вакцинации любых симптомов, указывающих на вовлечение ЦНС, отменяются следующие вакцинации. При судорожных приступах проводится противосудорожная терапия. Если судороги повторяются, применяется активная комплексная терапия – противосудорожная, дегидратационная, десенсибилизирующая с обязательным включением кортикостероидных гормонов. Своевременность лечения обычно позволяют добиться успеха. При необходимости курсы лечения повторяют. Противосудорожная терапия продолжается длительно, не менее 3 лет после прекращения припадков. Ввиду возможности развития в дальнейшем эпилепсии данная группа детей находится под диспансерным наблюдением.
При коревом поствакцинальном энцефалите в случае возникновения судорог рекомендуется противосудорожная терапия препаратами в возрастных дозах, дегидратация, десенсибилизация. В остальных случаях проводится посиндромная терапия.
Энцефалит при антирабических прививках. Для данной формы заболевания наибольшее значение имеет десенсибилизирующая терапия. В остром периоде болезни назначаются антигистаминные препараты – димедрол, пипольфен, супрастин, диазолин, обычно под защитой антибиотиков применяют гормоны, чаще преднизолон 1-2 мг/кг, с одновременным назначением препаратов калия. В тяжелых случаях вводится внутривенно или внутримышечно гидрокортизон. Дегидратационная терапия включает лазикс, маннитол, гипотиазид, диакарб, сульфат магния, глицерин. Обязательно применяется витаминотерапия (комплекс витаминов В, аскорбиновая кислота). Для лечения и профилактики осложнений применяют антибиотики. Проводится симптоматическая терапия (противосудорожные средства) и восстановительное лечение.
Профилактика Энцефалита у детей:
Специфической профилактической терапии по всем группам энцефалита не существует, только для отдельных видов. Так, профилактика эпидемического энцефалита основывается на изолировании больного и дезинфекции его жилья, одежды и личных вещей. Большое значение имеет профилактика таких энцефалитов, как клещевого, комариного. Кроме неспецифической профилактики (защита себя от укусов насекомых при помощи плотной одежды для похода в лесные массивы, использование защитных средств, высокая обувь) при клещевом энцефалите проводятся предохранительные прививки. Не стоит самостоятельно удалять клеща, необходимо обратиться за медицинской помощью.
К каким докторам следует обращаться если у Вас Энцефалит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Энцефалита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

