От этого вируса умирают грудные дети
Обновлено: 18.04.2024
Все органы человека заселены тысячами бактерий и грибов, выполняющих жизненно важные функции в нашем организме, до конца еще не изученные. Мы постоянно взаимодействуем с окружающей средой, а значит с вирусами, бактериями, грибами, и даже не замечаем этого. Но порой взаимодействие развивается по негативному сценарию, и тогда развиваются заболевания, которые принято называть ОРВИ – острые респираторно-вирусные инфекции.
О заболеваниях дыхательных путей у детей и особенностях их течения у недоношенных рассказывает Галина Анатольевна Асмолова – к.м.н., врач неонатолог, педиатр, доцент кафедры неонатологии факультета дополнительного постдипломного образования Российского национального исследовательского медицинского университета имени Н.И. Пирогова, врач-педиатр высшей категории кабинета катамнестического наблюдения с центром восстановительного лечения для детей от 0 до 3 лет ДГКБ им Н.Ф.Филатова.
Человек не может не болеть ОРВИ. Чаще других болеют дети, особенно раннего возраста, до 3 лет. Заболеваемость ОРВИ у детей в 4-5 раз выше, чем среди взрослых, и составляют более 90% всех регистрируемых в России инфекционных и паразитарных заболеваний. Это связано с анатомо-физиологическими особенностями детского организма, несовершенством их собственной иммунной системы, адаптацией к новым условиям. Особо уязвимую группу составляют недоношенные дети, родившиеся ранее 37 полных недель беременности.
ОРВИ – обширная группа заболеваний, причиной которых являются более 250 различных возбудителей. Более 90% из них – это различные вирусы. Каждый вирус имеет множество разновидностей, в виде разных типов и серотипов, генотипов, в связи с чем, мы можем болеть многократно. Может казаться, что мы болеем одним и тем же вирусом, но на самом деле, с точки зрения нашего организма и иммунного ответа, это не совсем идентичные возбудители.
Наиболее частыми возбудителями ОРВИ являются рино-, адено-, коронавирусы, респираторно-синцитиальный вирус, вирусы гриппа и парагриппа.
Заболевания дыхательных путей
Вирусы, вызывающие инфекции дыхательных путей, повреждают их эпителий и вызывают воспаление слизистой оболочки с повышением продукции вязкой слизи, что сопровождается клинически насморком и/или кашлем. В зависимости от уровня поражения, инфекции дыхательных путей делят на инфекции верхних дыхательных путей и нижних дыхательных путей.
Заболевания органов дыхания носят различные названия в зависимости от того, где именно локализуется очаг воспаления.
Инфекции верхних дыхательных путей
- Ринит – воспаление слизистой оболочки носа
- Фарингит – воспаление слизистой оболочки глотки и миндалин
- Ларингит – воспалительное заболевание, при котором поражается слизистая оболочка гортани
- Трахеит – заболевание, вызванное воспалением слизистой оболочки трахеи
Инфекции нижних дыхательных путей
- Бронхит – воспалительное заболевание дыхательной системы, при котором преимущественно поражены бронхи
- Бронхиолит – это воспаление самых маленьких воздухоносных путей (они называются бронхиолами)
- Пневмония – воспаление легких – являются наибольшей проблемой. Это острое воспалительное заболевание легких, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких и наличием альвеолярной экссудации.
Врачи различают внебольничную пневмонию – развившуюся дома, вне стационара или диагносцированную в течение первых 48 часов с момента госпитализации, и нозокомиальную (внутрибольничную) пневмонию, которая развивается у пациента после нахождения в стационаре свыше 48 часов, на фоне основного заболевания. Нозокомиальные пневмонии вызываются внутрибольничными микроорганизмами и с ними тяжелее бороться, т.к. они часто бывают антибиотикорезистентны.
Инфекции нижних дыхательных путей являются наиболее значимой проблемой как с медицинской, так и социальной и экономической точки зрения. Они признаны ВОЗ основной причиной смертности среди детей до 5 лет во всем мире.
Пути заражения
Независимо от этиологии ОРВИ, основной механизм передачи вирусов – воздушно-капельный, при котором человек вдыхает частички аэрозоля, содержащего вирус. Но возможен и контактно-бытовой путь передачи вируса – через поцелуи, рукопожатия, бытовые предметы, общую посуду, поверхности и т.д.
Для детей первого года жизни особую опасность представляют старшие братья и сестры, посещающие детские сады и школы – они часто болеют ОРВИ в легких формах. Среди взрослых членов семьи могут оказаться и бессимптомные носители вируса. Такой человек сам не болеет, т.к. его иммунитет справляется, но для младенца этот вирус может оказаться опасным и вызвать ОРВИ различной степени тяжести.
Сезонность
Заболеваемость ОРВИ не равномерна на протяжении календарного года. Чаще всего дети болеют в холодный период. Вирус гриппа максимально активен в зимне-весенние месяцы. Респираторно-синцитиальный вирус (РСВ) чаще вызывает заболеваемость в осенне-зимний и даже ранний весенний период. Относительно спокойное время – это летние месяцы и начало осени, но и летом можно заболеть ротавирусом или энтеровирусом.
Клинические проявления ОРВИ
Независимо от возбудителя, ОРВИ проявляются, как правило, триадой симптомов:
- лихорадкой (повышением температуры),
- наличием признаков интоксикации,
- поражением самих дыхательных путей, что клинически проявляется насморком, кашлем, болью в горле.
При любом ОРВИ имеют место симптомы интоксикации разной степени выраженности. У взрослых это проявляется ознобом, слабостью, ломотой в теле, головной болью. У детей эти признаки тоже есть, но малыши в силу своего возраста не могут пожаловаться или объяснить, но это косвенно будет проявляться снижением общей активности, вялостью, большей капризностью, повышенной сонливостью, потерей аппетита. Степень выраженности этих симптомов может быть различной в зависимости от тяжести заболевания. Особенно сложно родителям оценить тяжесть состояния у самых маленьких – детей до 1 года.
Симптоматика поражения дыхательных путей у детей может быть не всегда ярко выраженной. Клиническая картина состоит из микросимптомов и их сочетания. Без тщательного осмотра ребенка, сбора анамнеза и анализа данных поставить правильный диагноз и назначить адекватное лечение невозможно!
Позднее обращение к врачу и самолечение приводит к утяжелению течения болезни, с возможным развитием осложнений, отсрочке постановки правильного диагноза и риску неблагоприятного исхода.
Особенности вирусных инфекций у недоношенных детей
Недоношенные новорожденные, родившиеся до 37 полных недель гестации, составляют особо уязвимую группу по заболеваемости и тяжелому течению инфекционных заболеваний дыхательных путей. Чаще других причиной ОРЗ становятся вирусы, причем до 20 % они носят смешанный характер (заражение не одним, а двумя или несколькими вирусами сразу).
Какие вирусы являются наиболее значимыми в структуре заболеваемости ОРВИ детей раннего возраста?
Ведущей причиной заболеваемости ОРВИ как среди всех заболевших (31%), так и потребовавших госпитализации по поводу инфекции нижних дыхательных путей (38%) среди детей раннего возраста, является рино-синцитиальный вирус (РС-вирус).
Чем он так знаменит или опасен? Какие особенности позволяют ему удерживать эту пальму первенства среди вирусов, даже превосходя вирус гриппа?
Возбудитель РС-инфекции имеет выраженную тропность или сродство к поверхностному эпителию слизистой нижних дыхательных путей — бронхов и бронхиол. Он разрушает клетки реснитчатого эпителия, выстилающего дыхательные пути, вызывает отек, гиперпродукцию слизи, закупорку дыхательных путей, что затрудняет прохождение воздуха в мелкие дыхательные пути и может привести к развитию дыхательной недостаточности.
РС вирус опасен тем, что он имеет высокую распространенность среди детского населения. До 60 % всех детей оказываются инфицированными в возрасте до года, почти 100% - в возрасте до 2 лет, а многие успевают перенести его дважды, так как надежный иммунный ответ в ответ на эту инфекцию не формируется.
РС вирус способен вызывать как спорадические случаи заболеваний, так и локальные вспышки, наиболее частые в группах риска.
У большинства детей более старшего возраста и взрослых РС-вирусная инфекция протекает обычно в легкой форме, в виде ринита, фарингита, а вот у малышей на 1-ом году жизни, он, как правило, поражает нижние дыхательные пути, с развитием бронхита, тяжелого бронхиолита, интерстициальной пневмонии, что часто сопровождается дыхательной недостаточностью. Таким образом, чем младше ребенок, тем более он угрожаем по тяжелому течению РС-вирусной инфекции. Пик госпитализаций приходится именно на возраст 2-5 месяцев после рождения.
Бронхиолиты, вызванные РС-вирусом, характеризуются значительно более тяжелым течением, чем бронхиолиты любой другой этиологии.
Что еще более не приятно – это отдаленные последствия после перенесенной тяжелой РСВ инфекции. У детей раннего и более старшего возраста возможно в дальнейшем развитие симптомов рецидивирующего свистящего дыхания, бронхиальной обструкции и астмы.
Есть ли какие-то группы детей, у которых чаще, чем у других, возможно развитие тяжелой РС инфекции, протекающей с осложнениями и госпитализацией?
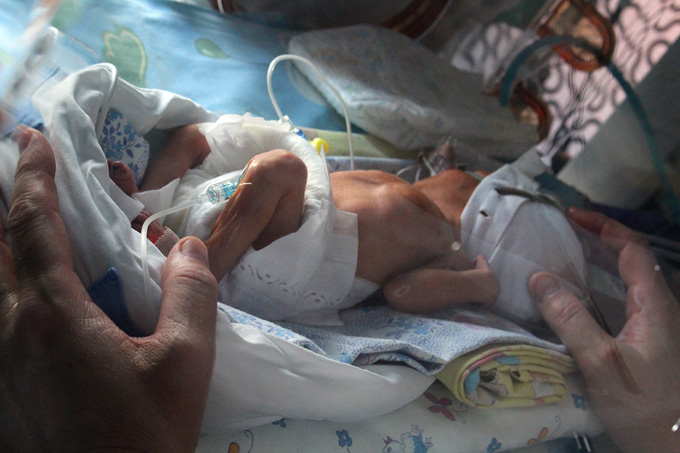
Недоношенный ребенок
Особую группу риска по тяжелому течению РС- вирусной инфекции составляют, прежде всего, недоношенные дети, родившиеся до 35 недели гестации, младенцы с тяжелыми или гемодинамически значимыми пороками сердца и бронхо-легочной дисплазией. У таких детей еще не до конца сформирована легочная ткань, или она имеет тяжелые повреждения, вследствие перенесенной пневмонии и длительной искусственной вентиляции легких. Для них может потребоваться госпитализация, дополнительная кислородотерапия и даже повторная искусственная вентиляция легких.
Важнейшие факторы профилактики
Можно ли защитить новорожденного, а особенно, недоношенного ребенка из группы риска от тяжелого течения инфекций нижних дыхательных путей? Следует обратить внимание на следующие факторы:
- Грудное вскармливание минимум до 6 месяцев. Несмотря на значительный прогресс в производстве искусственных смесей, мы никогда не сможем повторить тот уникальный состав, который несет в себе материнское молоко.
- Курение – один из самых негативных факторов, влияющий на состояние дыхательной системы. Необходимо исключить как курение беременной женщины, так и пассивное курение кормящей женщины и членов семьи.
- Адекватное питание в целом в соответствии с потребностями ребенка и адекватная витаминизация, прежде всего профилактика и устранение дефицита витамина Д.
- Здоровый кишечник. Кишечник является самым большым иммунным органом в организме человека. Микробиом кишечника опосредованно влияет на все органы и системы, и в том числе частоту заболеваний ОРВИ.
- При заболевании кого-то из членов семьи необходимо разобщение ребенка с больным (особенно в острый период, самое активное распространение вируса – первые 3-4 дня). Соблюдение дома всех санитарно-гигиенических мер.
- Система закаливания, состояние общего иммунитета. На это влияют не только специальные закаливающие процедуры, но и разумная одежда (в которой не жарко и не холодно), регулярное проветривание помещений, по возможности, длительные выезды (от 3 недель) за город, на дачу, на море.
Вакцинация и иммунизация
Возможна ли специфическая профилактика от такого коварного вируса?
Вакцины для профилактики РС вирусной инфекции не существует на сегодняшний день, хотя такие исследования активно ведутся.
Но по назначению врача возможна пассивная иммунизация во время сезонного подъема РС-вирусной инфекции детям из групп высокого риска по тяжелому течению данной инфекции. Такую профилактику проводят после выписки из стационара раз в месяц (всего от 3 до 5 раз).
Еще одним крайне важным фактором защиты для недоношенного ребенка, является активная профилактика инфекций или вакцинация. Существует заблуждение, что недоношенность является противопоказанием к вакцинации. На самом деле все наоборот – недоношенным детям крайне важно проводить все плановые прививки согласно Национальному календарю, принятому в РФ. Именно недоношенных детей, детей со сниженным иммунитетом, необходимо защитить прививками в первую очередь, потому что пневмоккок, гемофильная палочка, коклюш, дифтерия, столбняк, полиомиелит, корь, туберкулез, являются крайне опасными, и могут стоить жизни этим, с таким трудом выхоженным малышам. Но, безусловно, вакцинация должна проходить по индивидуальному графику, по согласованию с врачами, которые наблюдают этого ребенка (педиатр, невролог, окулист и др.).
Сроки проведения вакцинации недоношенного ребенка определяются стабилизацией состояний, связанных с преждевременным рождением, как соматического, так и неврологического. Вакцинация комплексной вакциной против дифтерии, коклюша, столбняка, полиомиелита и гемофильной палочки, предпочтительнее с использованием ацеллюлярной (бесклеточной) вакцины.
Как помочь ребенку, которому внезапно стало трудно дышать?
Это, безусловно, очень непростой вопрос, и ответ на него зависит, от тех условий, когда и где происходи эта ситуация, какой возраст ребенка, и что этому предшествовало. Я расскажу про наиболее часто встречающееся в практике состояние, связанное с вирусом, раз уж мы сегодня говорим про вирусные инфекции.
Обычно все начинается с неспецифических симптомов острой респираторной вирусной инфекции: появляется насморк, першение в горле, кашель. Симптомы обструктивного ларингита развиваются в начале ОРВИ и обычно развиваются остро, вечером, ночью, нередко в предутренние часы (3-4 часа ночи). Ребенок внезапно просыпается, появляется осиплость голоса и/или сухой грубый кашель, очень быстро кашель приобретает лающий грубый характер, появляется шумное дыхание или шумный вдох, нарастает беспокойство ребенка. Может быть видно слабовыраженное втяжение надключичных ямок и межреберных промежутков при дыхании.
Что делать в такой ситуации?
Идеальный способ – использование компрессорного небулайзера, с применением хотя бы физраствора (0,9% NaCl), при неэффективности – проводят ингаляцию суспензии будесонида из расчета 0,5 мг на 2 мл физраствора через компрессорный небулайзер.
Поэтому после рождения ребенка одним из необходимых приобретений является ингалятор (компрессорный небулайзер).
Другая ситуация, которая касается в первую очередь недоношенных детей в первые месяцы жизни, это апноэ. Ребенок замирает на некоторое время, как будто бы забывая вдохнуть. Ребенок при этом, как правило, здоров.
Апноэ - это временная задержка дыхания, длящаяся 10 секунд и более, которая может сопровождаться изменением сердечного ритма и возникает у недоношенных новорожденных, в связи с незрелостью дыхательного центра. При этом отсутствуют движения грудной клетки. Цвет кожных покровов приобретает синюшный оттенок. Пульс становится редким.
Первая помощь при апноэ:
- Выложите ребенка на твердую ровную поверхность.
- Убедитесь, что в ротовой полости отсутствует инородное тело, исключите вероятность аспирации слизью, желудочным содержимым.
- Проводите тактильную активную стимуляцию: ушные раковины, ладони, стопы. Пальцевые нажатия должны быть ощутимыми!
- Поверните ребенка лицом вниз, чтобы кровь прилила к голове. Проведите несколько раз пальцами вдоль позвоночника снизу вверх по околопозвоночным валикам с нажатием.
Будьте осторожны! Слишком глубокий вдох может травмировать легкие малыша. Эффективность вдоха можно оценить по появившимся движениям грудной клетки непосредственно во время проведения искусственного дыхания.
Если эпизоды апноэ повторяются регулярно, это является поводом для быстрого обращения к неврологу и педиатру!
И в заключение: даже если ваш малыш заболел, не паникуйте, обратитесь к врачу, следуйте рекомендациям, и он обязательно поправится!
Оперштаб по борьбе с распространением коронавирусной инфекции в Новосибирской области 7 октября сообщил о смерти от COVID-19 младенца, которому еще не исполнился месяц. Подобные случаи редки, но встречаются. Как груднички заражаются и насколько велики шансы летального исхода?
Новорождённая девочка умерла от коронавируса в Новосибирской области. Об этом в четверг, 7 октября, сообщил региональный оперштаб. В статистике младенец указан "девочка 0 месяцев". Ранее стало известно о смерти двухмесячной девочки, у которой, по словам матери, болезнь "уничтожила лёгкие".
Даже если мать более коронавирусом, вариант внутриутробного заражения ребёнка врачи исключают. Так вирус не передаётся. А вот в первые часы после рождения малыш очень уязвим. Дело в том, что у младенцев нет иммунитета к коронавирусной инфекции. И если в случае с другими инфекциями, такими, как корь или ветряная оспа, детский организм защищён материнским иммунитетом, поскольку в крови до трёх месяцев циркулируют материнские антитела, то с COVID-19 это не работает, объясняет директор ФГАУ "НМИЦ здоровья детей" Минздрава России Андрей Фисенко.
Однако, в большинстве случаев новорожденные переносят заболевание легко и без явных клинических проявлений, говорится в памятке Минздрава. Шансы на развитие пневмонии очень малы, а самым слабым органом оказывается сердце ребёнка. Повреждение миокарда медики фиксируют у каждого пятого малыша с положительным результатом теста на ковид. Кроме того, на развитие тяжёлого течения заболевания влияют недоношенность или родовые травмы. Как отмечают акушеры, у новорождённых любой локальный процесс очень быстро захватывает весь организм, и пораженными инфекцией могу оказаться сразу несколько органов.
Новорожденных лечат различными вариантами интерферонов, которые хорошо влияют на столь юных пациентов, рассказывает Мария Золотова, заведующая инфекционным отделением №9 Детской городской клинической больницы № 5 им. Н.Ф. Филатова в Санкт-Петербурге. Терапия для грудничков мало чем отличается от лечения взрослых, а вот выздоровление у малышей происходит гораздо быстрее, говорит инфекционист.
Врачи выделяют ряд признаков, при обнаружении которых родители новорождённого должны насторожиться и задуматься о тестировании на коронавирус. Во-первых, это вздутие живота и диарея на фоне небольшого повышения температуры. Часто эти симптомы дополняются учащенным срыгиванием, тахикардией и учащенным дыханием.
Ранее "Царьград Новосибирск" рассказывал о том, что мнения специалистов о необходимости вакцинации детей разделились. Мнения "за" и "против" мы собрали для вас в специальном материале.
Принято считать, что дети переносят коронавирусную инфекцию легче. Но это вовсе не значит, что несовершеннолетние неуязвимы для болезни. Дети порой тоже тяжело заболевают и переносят последствия ковида, причём с каждой мутацией влияние болезни только растёт
За время пандемии от коронавируса в мире умерли 9 тысяч детей, это крайне низкий показатель смертности, заявила президент Союза педиатров России, главный внештатный детский специалист по профилактической медицине Минздрава России Лейла Намазова-Баранова. И тем не менее.
Опасность коронавирусной инфекции для детей всё время пандемии оставалась немного "за бортом" общей повестки. Как-то устаканилось в инфополе, что новая болезнь поражает, в первую очередь, стариков и диабетиков, а молодёжь справляется с ней гораздо легче. Однако "легче" совсем не означает, что малый возраст является гарантией защиты от тяжёлых последствий.
В конце июля Новосибирск, а вслед за ним и всю Россию потрясло известие о смерти двухмесячной Златы. Девочка тяжело заболела после визита к родственникам в отдалённый район. В больнице сделали тест, подтвердивший у малышки коронавирус. По словам врачей, ковид расправился с грудничком в считанные дни – 23 июля девочка скончалась от пневмонии. Первое время ещё оставалось пространство для дискуссий, поскольку Минздрав региона не торопился записывать ребёнка в жертвы коронавируса, однако 25 августа двухмесячная малышка появилась в сводках жертв болезни, публикуемых региональным оперштабом.
Фото: Exclusivepix Media/Globallookpress
Как болеют дети
Согласно заявлениям Центра гигиенического образования населения Роспотребнадзора, дети составляют около 10% от общего числа заболевших ковидом. При этом подростки в возрасте от 10 до 19 лет так же заразны, как и более взрослые люди.
Интересно, что в самом начале пандемии дети переносили болезнь гораздо легче, чем взрослые. Учёные связывают это с тем, что вирус попросту не мог как следует закрепиться из-за недостаточно развитой слизистой в носу у подрастающего поколения. Именно поэтому дети, оставаясь заразными, сами, в большинстве случаев, испытывали не очень сильное недомогание, сравнимое с обычной ОРВИ.
Врачи отмечают, что у детей гораздо чаще, чем у взрослых, ковид проявляется в виде нарушений работы желудочно-кишечного тракта и сопутствующих симптомов. Хотя и классические для ковида проявления, вроде лихорадки, кашля и болей в мышцах, у детей также наблюдались. В отдельную группу риска входят дети с хроническими заболеваниями и инвалидностью, гораздо более уязвимые к ковиду, чем их сверстники.
Также отдельно медики рассматривают категорию грудных младенцев в возрасте до 1 года. По заявлению центра, у таких детей менее развита иммунная система, а значит и риск заболеть более высок, чем у более старших ребят. Это подтверждает и статистика – в одной только Новосибирской области за 2021 год зарегистрировали не меньше 30 случаев, когда ребёнок оказывался болен ковидом прямо с рождения.
Пути эволюции вируса
Всё поменялось в третью волну, летом 2021 года, когда по всей стране врачи забили тревогу – количество детей, заразившихся коронавирусом, увеличивалось. А вместе с ними выросло и количество тех, кто переносит болезнь тяжело, настолько, что им требуется госпитализация и помощь медиков. В частности, об этом заявляла главный врач Новосибирской инфекционной больницы № 1 Лариса Позднякова.
И хотя ряд специалистов отрицал "омоложение" болезни, списывая подскочившую заболеваемость молодёжи на социальные факторы, другие учёные уверенно говорят, что распространившийся по стране летом дельта-вариант коронавируса стал опаснее, в том числе, для детей.
Новая мутация вируса, по словам врачей, для детей обладает менее выраженными симптомами. Если раньше дети, как и взрослые, во время болезни теряли обоняние и вкус, то ковид от дельта-варианта больше похож на ОРВИ. Для него характерны головная боль и температура в течение 3-5 дней, одышка, подкашливание и слабость.
Первые жертвы – самые слабые
Тем не менее, даже несмотря на новые данные, всё равно в обществе сохранялся некий стереотип, что дети коронавирусом если и болеют, то практически не умирают. В начале материала приведены слова Лейлы Намазовой-Барановой, утверждающей, что из почти 4,5 млн жертв коронавируса во всём мире на детей приходится всего 9 тыс. случаев, или 0,2%.
Экстраполируя это на Новосибирскую область, 0,2% от числа умерших в регионе это всего пять человек. Однако вряд ли кто-то из родителей хотел бы, чтобы именно его ребёнок оказался в этой несчастливой пятёрке.
Как сообщала главврач новосибирской детской городской клинической больницы № 3 Татьяна Комиссарова, в конце июля в стационаре находилось более ста детей всех возрастов, от новорождённых младенцев и до почти взрослых подростков. Врач отмечала, что в третью волну детей действительно стало больше, причём в тяжёлой форме болезнь проявляется именно у самых слабых – ребят с сопутствующими диагнозами из группы риска.
Более того, по словам врача, растущие организмы хоть, в целом всё ещё переносят ковид легче, чем взрослые, для постковидного синдрома оказались всё-таки более уязвимы. Связано это с тем, что у детей последствия болезни проявляются иначе.
У детей в определенном проценте случаев формируется мультисистемный воспалительный синдром, когда поражаются все органы, которые есть у человека, — это и слизистые оболочки, и кожа, и сердце, и легкие, и печень, и лимфоузлы. Такие дети у нас чаще госпитализировались в конце второй волны — и осенью, и зимой. Очень сложные и тяжелые пациенты,
Самым же сложным в лечении детей врачи называют отсутствие внятных механизмов этого самого лечения. Никаких волшебных таблеток или уколов – только отработанные годами методики борьбы с ОРВИ, которые в случае с ковидом работают не всегда, а иногда и не так, как должно. Именно поэтому врачи не устают предупреждать граждан, что в случае коронавируса, особенно у детей, знаменитая рекламная присказка "предупредить легче, чем лечить" – это не просто слова.
Подписывайтесь на канал "Царьград" в Яндекс.Дзен
и первыми узнавайте о главных новостях и важнейших событиях дня.
Мир, каким мы его знали, 17 ноября 2019 года подошёл к концу. Ровно год назад началась эпидемия, которая перевернула мир, опрокинула мировую экономику и изменила образ жизни планеты. С этого дня мы живём в небезопасном мире, где над каждым висит угроза внезапной и мучительной смерти, а врачи могут не успеть спасти не кого-то где-то в джунглях, а именно тебя.
На 17 ноября 2020 года во всём мире заболели ковидом 55 миллионов человек, выздоровели 35,5 миллионов, умерли от коронавирусной инфекции 1,33 миллиона человек.
История с географией
Ужас от того, что появился новый вирус, с которым мы не знаем, как бороться, возник не сразу, потому что "новый вирус" в информационном пространстве возникал отнюдь не в первый раз. ВОЗ за последние десять лет пыталась напугать человечество то "свиным гриппом", то "птичьим гриппом", то "африканской лихорадкой Эбола". Всякий раз человечество уже совсем готово было напугаться, но оказывалось, что всё это происходит где-то далеко (Эбола осталась в Африке) и до нас зараза то ли вовсе не дойдёт, то ли нескоро и ослабленная.
К тому же Китай, как государство жёстко организованное, стал делиться информацией о новой болезни не сразу и, видимо, не всей. Точнее даже так: Китай делился той информацией, которой считал правильным поделиться и в том порядке, который посчитал правильным. Большая часть того, что происходило в Ухане в самом начале эпидемии, нам до сих пор известно по не вполне проверенным данным. Был ли новый и столь заразный вирус на самом деле следствием природной мутации или был искусственно создан? Виноваты в этом (если кто-то виноват) только китайцы или им "помогли" американцы, как раз проводившие исследования по соединению коронавируса летучих мышей и смертельной атипичной пневмонии? За год мы слышали сотни версий на эту тему, некоторые были неплохо обоснованы, но. Я думаю, вопрос, был ли COVID-19 искусственным или естественным, навсегда останется исторической загадкой из тех, что веками будоражат умы.
Как бы то ни было, сначала вирус накрыл китайский Ухань. Некоторое время человечество наблюдало в новостях, как борются с эпидемией в закрытом на жесточайший карантин городе. Потом выяснилось, что вирус всё-таки покинул Китай – 11 марта 2020 года Всемирная организация здравоохранения объявила происходящее пандемией. К этому моменту вирус уже накрывал Европу и там принимали решения о карантинных ограничениях. В лентах информационных агентств появилось слово "локдаун".
Всё закрыть, никого никуда не пущать
Слово и понятие "локдаун" за год стало привычным настолько, что британские филологи несколько дней назад назвали его "словом года".
Локдаун – это полная остановка, выключение всей экономической и социальной жизни государства, кроме самых необходимых институтов жизнеобеспечения. Локдаун – это закрытые школы, рестораны, заводы и офисы. Локдаун – это катастрофический рост безработицы. Локдаун – это остановившийся общественный транспорт. Комендантский час. Запрет гражданам отходить от домов на расстояние больше 500 метров. Всё для того, чтобы граждане как можно меньше общались друг с другом и, следовательно, имели как можно меньше шансов заразиться и заразить других.
Самый длинный локдаун на планете вводила Аргентина – он продолжался более пяти месяцев непрерывно, "убил" экономику, создал дополнительную эпидемию клинической депрессии среди запертых в домах граждан, но не сильно улучшил статистику заражений и смертей. Совсем без локдауна из всех цивилизованных стран обошлись в Белоруссии и в Швеции. "Шведская модель" поначалу вызывала много критики, но к настоящему времени выяснилось, что можно было и так: статистика смертности от коронавируса в Швеции не хуже, чем в большинстве стран Европы.
Между этими полюсами – все остальные страны мира и вся история 2020 года. С постепенным, но быстрым закрытием границ, практически полным исчезновением международного туризма и невиданным в истории сокращением числа авиаперелётов, запретами появляться на улицах без масок и отсутствием (до сих пор!) внятного ответа на вопрос: что же должны делать гражданские власти, чтобы противостоять эпидемии? Первая волна локдауна поднялась в Европе в марте и пошла на спад к июню. Она стоила развитым странам экономического кризиса, невиданного со времён Великой депрессии.
Увы, не только испуганной Европе и Америке, но и России и Китаю. У нас первый локдаун начался с решения президента Путина о "нерабочей неделе" в начале апреля и закончился к середине июня отменой безумных мер, введённых мэром Москвы, включавших в себя электронные пропуска на перемещение по городу, запрет пенсионерам пользоваться общественным транспортом, систему электронной слежки за людьми, заражёнными вирусом и соблюдающими карантин, и прочими решениями из репертуара Большого Брата. Первый локдаун стоил России, в общей сложности, четырёх триллионов рублей и общего спада экономики.
Но первый не был последним. С сентября Европа и Россия вошли в новый период роста числа заболевших (почему-то коронавирус ведёт себя как обычный грипп, и число заболевших растёт, как с обычнейшим ОРВИ) и в новый период карантинных ограничений. В России власти обещают до локдауна дело не доводить. Но мы уже дожили до отмены новогодних торжеств, до дистанционки для студентов и школьников, до закрытия отдельных регионов (пока закрылась Бурятия). В Европе дело хуже – комендантский час в Испании, Франции и Чехии, "мягкий локдаун" в Германии.
И ни малейшего понимания – а дают ли эти меры хоть что-нибудь?
Но если ответа на вопрос об эффективности карантинных мер нет, то для чего карантины нужны, всё-таки понятно. Для того, чтобы снизить единовременную нагрузку на учреждения системы здравоохранения. Потому что во всех странах мира заболевших оказалось больше, чем больничных коек.
Конец западной модели здравоохранения
Западное человечество не сразу испугалось коронавируса, но когда испугалось – впало в невиданную в истории панику. Причин для паники было две. Первая – не оказалось лекарства прямого действия, такого, которое было бы эффективно заточено именно против COVID-19. Пробовали и продолжают пробовать разные протоколы лечения, среди них попадаются более или менее удачные. Всё потому, что выяснилось – вроде бы лучшие в мире модели организации медицинской помощи – в Италии, Испании, Англии, США – совершенно бессильны перед эпидемией.
Если не брать в расчёт некоторые небольшие европейские страны, страшнее всего выглядит ситуация именно в Штатах – более 11 миллионов заболевших за год и 247 тысяч летальных исходов. Это больше, чем потеряла страна в Первую мировую войну. И это не только в абсолютных цифрах, но и в пересчёте на количество граждан страны, в несколько раз больше, чем в России, где за всё время эпидемии умерло от ковида 33 тысячи человек. Причина – фактическая недоступность медицинской помощи для тех, у кого нет страховки или она слишком дешёвая, а также стремление больниц, в большинстве частных, заработать на каждом пациенте.
Смертельный недуг поразил оптимизированную для "хороших времён", когда люди приходят к врачам заплатить хорошие деньги (сами или за счёт страховых компаний – не так уж важно) западную медицину. Настоящая эпидемия случилась с человечеством или, как шутят во Всероссийском союзе пациентов, "самая странная пандемия в истории", западная модель здравоохранения оказалась к ней напрочь не готова. А российская – готова постольку, поскольку в ней ещё осталось кое-что годное к мобилизации и неоптимизированное. Самое главное, конечно, – самоотверженные и умеющие работать даже не сутками – месяцами напролёт врачи и медсестры.
В репортажах из Европы и Америки мы за этот год видели специальные автомобили-рефрижераторы перед дверями больниц – не справлялись с нагрузкой морги. И российских военных врачей, в самый отчаянный период прибывших на помощь в охваченную ужасом Северную Италию. И скованные тотальным локдауном опустевшие города.
Самое главное, что творилось в это время в СМИ, – ожидание чуда. Когда, наконец, изобретут и выдадут всем лекарство от модной болезни? И когда же будет вакцина?
Вакцина и новая порция страхов
Вакцину, на поверку, во всём мире оказались способны изобрести и апробировать только две великие медицинские державы: Россия и США. Именно в этом порядке – как в космос летали друг за другом. Первая вакцина у нас и называется "Спутник".
Россия создала три вакцины разных свойств, с тем расчётом, чтобы врачи могли выбирать из них в зависимости от особенностей пациента. США пока представила две, получающие сейчас огромную международную рекламу. Одна создана американо-немецкой фирмой Pfizer, другая чисто американской Moderna. Это не последние вакцины на рынке – потому что мировой рынок борьбы с коронавирусом так велик, что хватит на всех. Только России нужно не менее 100 миллионов порций вакцин. Всему остальному человечеству – миллиарды.
Именно поэтому история борьбы с эпидемией далека от завершения. Да, вакцина уже есть, но промышленное производство даст возможность для действительно массового вакцинирования только в следующем году. До тех пор человечество будет продолжать бояться.
На сегодня эта нервозность – главная причина сложностей, с которыми сталкивается уже российская система здравоохранения. По некоторым данным, с начала года покупки лекарств от простуды, антибиотиков, противовирусных, жаропонижающих в России выросли в 15 раз. Как будто этого мало, кратно выросло число вызовов скорых и, конечно, участковых врачей. Результат – в провинции скорую иногда ждут по несколько суток. На пресловутую томографию лёгких – очереди (по большей части из людей здоровых, но рискующих прямо в очереди заразиться).
Мы не привыкли жить в ситуации, когда чем-то опасным можно заразиться каждый день. Не привыкли и боимся. От этого все беды.
И какой из этого следует вывод?
Что на самом деле случилось за год? Две вещи.
Во-первых, мы поняли, что все казавшиеся незыблемыми привычки и устои современного общества на самом деле очень хрупки, а легче всего ломаются "права человека" и "демократия". Ради химеры безопасности все страны Европы легко и непринуждённо отказались и от чувства собственного достоинства своих граждан, и от свобод передвижения и предпринимательства, да вообще от всего, что составляло, казалось бы, основу современного образа жизни. Щёлк! И нет ни европейского единства, ни бизнеса, ни демократии, а есть всевластная бюрократия, приказывающая сидеть дома, и люди, покорно отказавшиеся от прогулок и от того, чтобы видеться с родными. Дрожащие по домам. Это важное знание. Тоталитаризм – это не побеждённый великими предками сказочный дракон, который не вернётся. Нет, эта страшная тварь живее всех живых и скрыта в самой природе старушки Европы. Дай ей только повод, щёлкает зубами.
Во-вторых, оказалось, что человечество по-прежнему уязвимо перед природными силами. Привычка жить в мире, в котором практически нет смертельных болезней, точнее, они настолько редки, что у большинства нет шансов с ними встретиться, отошла в прошлое. Это был хороший мир, в котором после изобретения антибиотиков и полной победы над чумой и оспой все болезни, кроме рака, были излечимы, "чума XX века" оказалась локализована в маргинальных социальных группах, люди умирали от старости, последствий нездорового образа жизни и от рака, который вот-вот будет побеждён.
Этому миру пришёл конец. Снова, как в веке XIX, почти у каждого из нас есть шанс внезапно начать умирать от скоротечной чахотки – в любом взрослом возрасте. Пневмония подкрадывается из-за угла, она коварна, не успеешь оглянуться – и "матовое стекло" на КТ, 50% поражения лёгких, а там и кислородная маска и, не дай Бог, ИВЛ.
Когда истерия от осознания того, что человек, да, не просто смертен, но внезапно смертен, наконец пройдёт (она пройдёт, я уверен), мы станем жить так, как наши предки в позапрошлом веке – в осознании своей смертности, в привычке к этому осознанию. Да, можно внезапно чем-то заболеть и умереть. Это для каждого возможно. Что же теперь, не жить? Не любить? Не работать? Не изобретать? Нет, шалишь, чахотка чахоткой, а человек остаётся человеком не только когда здоров и благополучен, но и в преддверии конца, и больной. Человек больше условий своего бытия. Больше любой болезни и любой беды.
Подписывайтесь на канал "Царьград" в Яндекс.Дзен
и первыми узнавайте о главных новостях и важнейших событиях дня.
Коронавирусом чаще заражаются люди в возрасте старше 35 лет. Но болезнь может возникнуть у любого. Родителям грудничков также нужно быть начеку. Согласно мировой статистике, среди вирусных заболеваний у детей первого месяца жизни в 5% случаев был диагностирован коронавирус. Это значит, что у малышей нет врожденного иммунитета к заболеванию.

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Ученые указывают, что дети переносят ковид легче, чем взрослые. Однако в мире отмечаются случаи тяжелой формы. Чтобы предотвратить возможные осложнения, необходимо уметь замечать симптомы коронавируса у новорожденных детей, знать, когда нужно позвонить специалисту, и что вообще делать, если есть подозрения на COVID-19 у младенца.
Как часто новорожденные болеют коронавирусом
Статистика заболеваемости среди детей первого месяца жизни
Таким образом, можно говорить, что процент грудничков, заразившихся ковидом очень мал.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Почему младенцы легче переносят COVID-19
Тот факт, что грудным детям проще переносить коронавирусную инфекцию, объясняется несколькими причинами:
- АСЕ2 у детей еще не развит и довольно жесткий. Речь о ангиотензинпревращающем ферменте 2. Именно через него вирус проникает в клетки. В случае с детьми SARS-Cov-2 не может прикрепиться к указанному ферменту своими шипами. Поэтому не происходит инфицирования. Ученые также высказывают версию, что АСЕ2 у новорожденных в организме очень мало. Заражения, вероятно, не происходит по этим причинам.
- У грудного ребенка легкие чище, чем у взрослого. Даже у того человека, у которого нет вредных привычек. Экология тоже влияет на чистоту указанных органов. Детским легким проще сохранить функциональность.
- У детей в организме присутствуют другие вирусы, к которым пока еще не выработан иммунитет. Ковиду приходится с ними конкурировать. Далеко не всегда он выигрывает в противостояниях.

Негативным фактором в теме заражения новорожденных является то, что у них еще очень слабый иммунитет. Если вирус прикрепился, проник в клетки, то это может стать значительной проблемой.

Заражаются ли новым коронавирусом грудные дети
По словам иммунолога Николая Крючкова, предполагается, что этот штамм опаснее, чем тот, который возник ранее. Причина: новому вирусу проще проникнуть в клетки организма. Соответственно, заразиться может и грудной ребенок, несмотря на неразвитость АСЕ2 и чистые легкие.
Внимание: исследования британского штамма не завершены. Нет однозначных и достоверных данных о том, что заболеваемость новым вирусом выше, что он опаснее для детей.
Как протекает коронавирус у новорожденных и грудничков
У большинства маленьких детей ковид проходит бессимптомно. Если признаки болезни присутствуют, то это чаще всего:
Реже бывают рвота, диарея, сыпь на теле.
Частые симптомы
Подробно остановимся на том, как характеризуется течение coronavirus на начальной стадии у новорожденных.
Симптомы ковида у малышей неявные. Если ребенок заболел, то он:
- часто плачет – реагируя таким образом на появившийся дискомфорт;
- отказывается от еды;
- плохо засыпает – нужно долго укачивать;
- беспокоен во время бодрствования;
- не обращает внимания на игрушки.
Все эти симптомы у детей, которым нет еще и месяца актуальны и в случае колик в животе. Такая проблема возникает из-за незрелости системы желудочно-кишечного тракта. Пища, попав в организм, не переваривается, а начинает бродить. Появляется газообразование, вздутие и тому подобные вещи. Симптомы такие же, как были перечислены выше.
Но у коронавируса у младенцев есть еще и дополнительные признаки, позволяющие отграничить эту болезнь от кишечных колик. Наиболее частые:
- покраснение задней стенки горла;
- чихание;
- повышенная температура.
У детей старшего возраста симптоматика немного другая: температура выше, дыхание затрудненное.
Признаки болезни, которые были перечислены, возникают через неделю после заражения. Если иммунитет слабый – спустя 2-3 дня.
Признак ковида у новорожденных в виде повышенной температуры появляется не всегда. Сильного жара обычно не бывает. Максимум – температура тела может вырасти до 38 градусов, но встречались исключения.
Нечастые симптомы
В большинстве случаев проявляются одновременно с перечисленными выше признаками. К ним относятся:
Читайте также:

