Отзывы при лечении алкогольного гепатита
Обновлено: 19.04.2024
Алкогольный гепатит – это прогрессирующее воспалительное поражение печени, которое развивается при длительном систематическом употреблении токсических доз этанола.
Доза алкоголя, которая может вызывать алкогольный гепатит, составляет у мужчин 40-80 г/сутки в пересчете на чистый этанол. Это составляет 100-200 мл водки, 400-800 мл сухого вина, 800-1600 мл пива. Для женщин безопасной дозой считается 30 г этанола в сутки.
Клинические признаки и симптомы
Больные жалуются на общую слабость, повышение температуры тела, желтушность склер и кожи, боль в области правого подреберья, иногда отеки и увеличение объема живота.
Диагностика и обследование
Цель обследования – установить точную степень поражения печени и наличие сопутствующей патологии.
При внешнем осмотре обнаруживаются гинекомастия, атрофия мышц плечевого пояса, расширение вен передней брюшной стенки, отеки, асцит (жидкость в брюшной полости с увеличением объема живота), повышение температуры тела.
По данным УЗИ – печень увеличена, диффузные изменения по типу стеатоза, признаки портальной гипертензии (расширение портальной вены, снижение скорости кровотока в портальной вене и увеличение селезенки).
По данным эластометрии на аппарате фиброскан определяется плотность печеночной ткани, которая соответствует степеням фиброза по МЕТАВИР от 0 до 4, где 4 степень – фиброз. Плотность измеряется в килопаскалях (кПа), при этом, чем выше плотность, тем значительнее степень поражения печени. При фиброзе 4 степени (цирроз) она может составлять от 12,5 кПа, до 75 кПа, что серьезно отличатся по прогнозам течения заболевания и выживаемости в результате лечения.
По данным гастроскопии может наблюдаться расширение вен пищевода различной степени.
Полная картина состояния печени характеризуется биохимическим анализом крови, отдельные показатели которого показывают активность процесса разрушения печеночных клеток и их функциональное состояние.
Косвенным признаком нарушения функции печени является изменение состава крови. Поэтому клинический анализ крови и коагуллограмма – обязательные параметры для оценки состояния печени и разработки тактики лечения.
Возможно поражение других органов и систем – сердца, почек, нервной системы, поджелудочной железы. Поэтому в комплексное обследование обязательно входят лабораторные показатели состояния этих органов.
Для уточнения диагноза и исключения других заболеваний печени (вирусных гепатитов, неалкогольной жировой болезни печени, аутоиммунного гепатита, болезни Коновалова-Вильсона и др.) необходимо исследование углеводного обмена, определение вирусных маркеров, альфа-1-антитрипсина, концентрации меди в крови и суточной моче, аутоиммунных антител, перегрузку железом.
Прогнозы заболевания
В случае воздержания от алкоголя нормализация лабораторных показателей и состояния печени наблюдается только у 27 % пациентов, а у 20 % - трансформация в цирроз.
В зависимости от отклонений показателей протромбинового времени и билирубина от нормы рассчитывается индекс Мэддрей, который позволяет оценить вероятность выживания в течение ближайшего месяца.
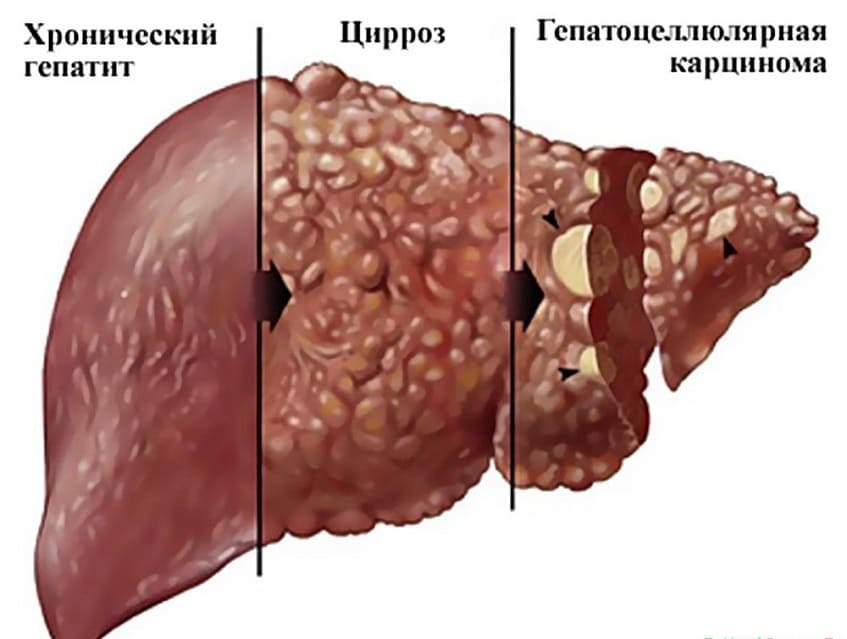
Естественное течение АБП: от стеатоза к циррозу
АБП представляет собой весьма гетерогенную нозологическую группу, включающую жировую дистрофию (стеатоз) печени, стеатогепатит с фиброзом разной степени выраженности, цирроз и, , гепатоцеллюлярную карциному (рис. 1). Вероятность развития последней ниже, чем при циррозе вирусной этиологии, и ее риск сохраняется на фоне цирроза при условии соблюдения абстиненции. Следовательно, можно предположить, что роль цирротической трансформации печени в канцерогенезе более значима, чем собственно алкоголя.
Хотя стеатоз печени обнаруживается у 90% злоупотребляющих лиц, стеатогепатит развивается у относительно небольшой их части, а цирроз формируется лишь у 10–20% [3, 4]. Стеатоз протекает, как правило, бессимптомно и полностью регрессирует в условиях абстиненции. Естественное течение АБП определяется в первую очередь паттерном употребления спиртных напитков: постоянным или перемежающимся типом пьянства; периодами запоев, сменяющихся абстиненцией; нарастанием или сокращением суточной дозы алкоголя Учитывая обстоятельство, что большинство пациентов обращаются за медицинской помощью на поздних стадиях, оптимальной моделью наблюдения служат больные после трансплантации печени [5].
Генетическая предрасположенность к АБП также служит предметом активного изучения. Недавние исследования выявили значимую корреляцию определенных аллельных вариантов адипонутрина (PNPLA3) и прогрессированием фиброгенеза [6, 7]. Более того, генетический полиморфизм адипонутрина ассоциирован и с развитием ГЦК [8]. В то же время попытки идентифицировать генетические маркеры предрасположенности к АБП, в том числе полиморфизм генов, участвующих в метаболизме этанола, пока не увенчались успехом [9].
В ретроспективном исследовании S. Naveau, включавшем более 2000 злоупотребляющих алкоголем пациентов, по данным биопсии печени у 34% выявлен цирроз, у 9% — активный гепатит, у 46% — стеатоз печени с наличием или отсутствием фиброза, а у 11% патологические изменения печени отсутствовали [10]. По данным T. Poynard, вероятность развития цирроза нарастает с возрастом, достигая при регулярном употреблении высоких доз алкоголя 50% к 61 году, причем у женщин сроки формирования цирроза короче [11]. Суммируя опубликованные результаты ретроспективных исследований, можно констатировать, что среди госпитализированных алкоголиков частота обнаружения цирроза составляет около 20% [2].
M. Song и соавторы убедительно продемонстрировали, что у мышей, получающих пищу с высоким содержанием фруктозы, ускоряется алкогольное повреждение печени. Это сопровождается дифференцировкой клеток Купффера по , характеризующемуся экспрессией TNFα, , , CD68 и CD163 [12].
В работе и соавторов показано неблагоприятное прогностическое значение при алкогольном гепатите высокого содержания нейтрофилов в крови и ткани печени. Авторы объясняют этот факт бактериальной транслокацией вследствие повреждения кишечной стенки. Бактериемия ведет к гиперпродукции , связывающегося со специфическим рецептором GPCR, что обусловливает хемотаксис нейтрофилов. Блокада этого рецептора у мышей способствует уменьшению нейтрофильной инфильтрации печени и снижению смертности [17].
Недавно завершенные исследования, основанные на биопсийном материале, убедительно продемонстрировали, что у подавляющего большинства пациентов с тяжелым алкогольным гепатитом имеется исходный цирроз или септальный фиброз печени [9, 18]. Тяжелый алкогольный гепатит характеризуется высокой летальностью, достигающей 30–50% в течение трех месяцев. У выживших больных наблюдается ускоренное формирование фиброза с нередким формированием цирроза в течение 1–2 лет [2].
В то время как ожирение является общепризнанным коморбидным фактором стеатоза, имеются также сведения о его влиянии на развитие алкогольного гепатита и фиброза печени. В качестве ключевых патогенетических факторов называются инсулинорезистентность и гипергликемия [19]. С другой стороны, небольшие дозы этанола способствуют замедлению прогрессирования неалкогольной жировой болезни печени [20].
Лечение АБП: акцент на абстиненцию
К вопросу о безопасной дозе алкоголя
Средства для лечения алкогольной зависимости
Коррекция трофологического статуса
Нутритивная поддержка наиболее важна для больных тяжелым алкогольным гепатитом, хотя и при других формах АБП у большинства пациентов наблюдаются те или иные формы нарушения трофологического статуса [2]. В исследовании С. Mendenhall et al. показано, что у пациентов, самостоятельно принимающих пищу с энергетической ценностью более 3000 ккал в сутки, отмечалась нулевая летальность, в то время как из потреблявших менее 1000 ккал в сутки умерло более 80% [27]. Несмотря на безусловную ценность этих данных, нельзя игнорировать высокую вероятность более тяжелого течения гепатита у больных второй группы, к типичным проявлениям которого относится анорексия [28].
Общие рекомендации по коррекции трофологического статуса у больных тяжелым алкогольным гепатитом предусматривают суточное потребление 1500–2500 ккал. Диета должна быть сбалансирована по содержанию основных нутриентов и витаминов, ограничение белка показано лишь в случаях его индивидуальной непереносимости. Следует помнить о преимуществе перорального приема пищи над зондовым и парентеральным; последнее назначается только при невозможности физиологического питания (повторная рвота, нарушения сознания).
Как отмечалось выше, избыточная масса тела и ожирение тоже способствуют прогрессированию повреждения печени ввиду общности ряда патогенетических звеньев алкогольного и неалкогольного стеатогепатита [10, 29], что необходимо учитывать при разработке программы лечения.
Кортикостероиды применяются для лечения тяжелого алкогольного гепатита на протяжении более 40 лет. Наиболее хорошо изучена схема с пероральным преднизолоном 40 мг в сутки в течение одного месяца, с одномоментной отменой или постепенным снижением дозы. Хотя многочисленные исследования весьма разнородны по дизайну и отбору пациентов, метаанализ показал достоверное повышение краткосрочной выживаемости по сравнению с больными, не получавшими преднизолон [14]. Оценка эффективности терапии обычно осуществляется с помощью индекса Лилле (Lille), который рассчитывается через семь дней лечения по формуле:
R = 3,19 — 0,101 (возраст в годах) + 0,147 (альбумин в день поступления, ) + 0,0165 (сывороточный билирубин, мкмоль) + 0,206 (наличие почечной недостаточности — 0 или 1) + 0,0065 (сывороточный билирубин в день поступления, мкмоль) + 0,0096 (протромбиновое время, с)
Индекс Лилле = Exp ® /[1 +Exp ® ]
Значение индекса Лилле > 0,45 указывает на неэффективность преднизолона и 75%-ю вероятность летального исхода в течение шести месяцев. С почти пятикратным ростом летальности сопряжено также отсутствие снижения уровня сывороточного билирубина, по меньшей мере, на 25% за аналогичный срок стероидной терапии [30]. У этой когорты больных дальнейшее применение преднизолона нецелесообразно, с учетом повышения риска инфекционных осложнений, особенно легочного аспергиллеза [31]. В упомянутом метаанализе выделены три группы пациентов в зависимости от реакции на преднизолон: с полным, частичным и нулевым ответом. Краткосрочная выживаемость в этих группах составила 91%, 79% и 53%, соответственно [14].
Комбинация преднизолона и пентоксифиллина не выявила преимуществ по сравнению с монотерапией преднизолоном [13]. Таким образом, на сегодняшний день улучшение прогноза больных тяжелым алкогольным гепатитом, резистентных к кортикостероидам, возможно только путем выполнения срочной трансплантации печени [14].
Внутривенная форма успешно применяется для лечения острой интоксикации парацетамолом. В качестве средства для лечения алкогольного гепатита препарат назначался в недавнем рандомизированном исследовании, результатом которого явилось снижение летальности в течение первого месяца на фоне комбинации преднизолон + по сравнению с монотерапией преднизолоном (8% vs. 24%, Р = 0.006). Этот результат был достигнут за счет уменьшения числа таких жизнеугрожающих осложнений, как ГРС и инфекции [34]. Вместе с тем, необходимо учитывать следующие обстоятельства: 1) преднизолон в этом исследовании применялся внутривенно, что не оправдано при патологии печени с точки зрения фармакодинамики; 2) различия между группами по числу летальных исходов через три месяца нивелировались (22% vs. 34%, P = 0.06). В группе, получавшей преднизолон и , пациенты реже умирали от ГРС (9% vs. 22%, P = 0.02).
Международные гепатологические ассоциации не рекомендуют применение лекарственных средств данной группы при АБП, что обусловлено слабой доказательной базой.
В исследовании J. Mato пероральное применение в дозе 1200 мг в сутки на протяжении двух лет сопровождалось более низкой летальностью или потребностью в трансплантации печени по сравнению с группой плацебо у больных компенсированным и субкомпенсированным алкогольным циррозом (класс, А и В по ) — 12% и 29% (p = 0.04), соответственно. Количество пациентов, прекративших и продолживших употребление алкоголя, было сопоставимо в обеих группах [35].
Результаты недавно опубликованного исследования и соавторов указывают на более низкую частоту ГРС у больных, получавших комбинацию преднизолон + по сравнению с монотерапией преднизолоном (p = 0.035). Показатели летальности в группах при этом статистически значимо не различались [28].
и соавторы представили результаты парентерального применения глицирризиновой кислоты у пациентов с алкогольным стеатогепатитом. Помимо отмеченного выше позитивного влияния на алкогольную зависимость, констатировано значимое снижение активности трансаминаз и уровня сывороточного билирубина [26].
L- ускоряет метаболизм аммиака, уменьшая проявления печеночной энцефалопатии. Показано, что препарат обладает способностью улучшать биохимические параметры у пациентов с хронической патологией печени, в том числе АБП [36]. Не исключено, что этот эффект обусловлен дезинтоксикацией обладающего универсальным цитотоксическим действием аммиака.
Неудовлетворительные результаты лечения тяжелых форм АБП служат основанием для разработки новых подходов, базирующихся на ключевых патогенетических механизмах. К находящимся на разных стадиях изучения, относятся модулирование иннатного иммунного ответа, подавление кишечной бактериальной и эндотоксиновой транслокации, блокирование апоптоза и активация фарнезоидного Х рецептора. В качестве многообещающего направления рассматривается технология индукции плюрипотентных стволовых клеток [37].
История медицины свидетельствует о том, что именно элиминация этиологического фактора определяет успех лечения большинства болезней, в том числе в эпидемиологическом ракурсе. Так, широкое внедрение в клиническую практику антигеликобактерной терапии позволило значимо снизить распространенность язвенной болезни желудка и двенадцатиперстной кишки, а противовирусных препаратов — эффективно контролировать заболеваемость гепатитом С. Казалось бы, в отношении АБП и других заболеваний решение проблемы лежит на поверхности: абстиненция ведет к выздоровлению или, по крайней мере, резкому снижению риска фатальных последствий. Однако этот постулат вызывает, по крайней мере, два вопроса: 1) что делать с больными, которые хотят, но не могут отказаться от алкоголя вследствие зависимости; 2) какой тактики ведения следует придерживаться в случае прогрессирования патологических изменений, несмотря на абстиненцию. Следовательно, весьма актуальным остается вопрос о медикаментозном лечении АБП, особенно тяжелых ее форм — гепатита и цирроза. Достижения в этой области не столь грандиозны, как в других разделах гепатологии. Многие лекарственные средства, на которые ранее возлагались надежды, основанные на результатах экспериментальных и пилотных данных, не оправдали их в рандомизированных контролированных исследованиях; показательным примером могут служить эссенциальные фосфолипиды. Тем важнее выбрать из относительно небольшого терапевтического арсенала препараты, проверенные временем и зарекомендовавшие себя с позиций доказательной медицины.
European Association for the Study of Liver. EASL clinical practical guidelines: management of alcoholic liver disease. J. Hepatol. 2012; 57: 399–420.
Mathurin P., Bataller R. Trends in the management and burden of alcoholic liver disease. J. Hepatol. 2015; 62(1S): S..
Lefkowitch of alcoholic liver disease. Clin. Liver Dis. 2005; 9: 37–53.
Lucey M., Mathurin P., Morgan hepatitis. N. Engl. J. Med. 2009; 360: 2758–2769.
DiMartini A., Dew M.A., Day N. et al. Trajectories of alcohol consumption following liver transplantation. Am. J. Transplant. 2010; 10: 2305–2312.
Stickel F., Buch S., Lau K. et al. Genetic variation in the PNPLA3 gene is associated with alcoholic liver injury in Caucasians. Hepatology. 2010; 53: 86–95.
Trépo E., Gustot T., Degré D. et al. Common polymorphism in the PNPLA3/adiponutrin gene confers higher risk of cirrhosis and liver damage in alcoholic liver disease. J. Hepatol. 2011; 55: 906–912.
Liu Y.L., Patman G.L., Leathart J.B. et al. Carriage of the PNPLA3 rs738409 C >G polymorphism confers an increased risk of fatty liver disease associated hepatocellular carcinoma. J. Hepatol. 2014; 61: 75–81.
Bataller R., North K. Brenner polymorphisms and the progression of liver fibrosis: a critical appraisal. Hepatology. 2003; 37: 493–503.
Naveau S., Giraud Borotto E. et al. Excess weight risk factor for alcoholic liver disease // Hepatology. 1997; 25: 108–111.
Poynard T., Mathurin P., Lai C.L. et al. A comparison of fibrosis progression in chronic liver diseases. J. Hepatol. 2003; 38: 257–265.
Song M., Chen T., Prough alcohol consumption causes liver injury in male mice through enhanced hepatic inflammatory response. Alcohol. Clin. Exp. Res. 2016; 40(3): 518–528.
Mathurin P., Louvet A., Duhamel A. et al. Prednisolone with vs. without pentoxifylline and survival of patients with severe alcoholic hepatitis: a randomized clinical trial. JAMA. 2013; 310: 1033–1041.
Mathurin P., Moreno C., Samuel D. et al. Early liver transplantation for severe alcoholic hepatitis // N. Engl. J. Med. 2011; 365: 1790–1800.
S., Franzmann M., Andersen I.B. et al. Longterm prognosis of fatty liver: risk of chronic liver disease and death. Gut. 2004; 53: 750–755.
Grønbæk L., Vilstrup H., Deleuran B. et al. Cirrhosis in alcoholics Increases risk for autoimmune diseases: a nationwide cohort study. Clin. Gastroenterol. Hepatol. 2015: .
Wieser Adolph T.E., Enrich B et al. Reversal of murine alcoholic steatohepatitis by functional blockade of receptors. Gut. 2016 Feb 8. pii: . doi: 10.1136/. [Epub ahead of print]
Altamirano J., Miquel R., Katoonizadeh A. et al. A histologic scoring system for prognosis of patients with alcoholic hepatitis. Gastroenterology. 2014; 146: 1231–1239.
Raynard B., Balian A., Fallik D. et al. Risk factors of fibrosis in liver disease. Hepatology. 2002; 35: 635–638.
Dunn W., Sanyal A.J., Brunt E.M. et al. Modest alcohol consumption is associated with decreased prevalence of steatohepatitis in patients with fatty liver disease (NAFLD) J. Hepatol. 2012; 57: 384–391.
Miller W.R, Walters S.T., Bennett effective is alcoholism treatment in the United States? J. Stud. Alcohol. 2001; 62: 211–220.
Corrao G., Bagnardi Zambon A., Torchio P. of alcohol intake in relation to risk of liver cirrhosis. Alcohol Alcohol. 1998; 33: 381–392.
Bellentani S., Saccoccio G., Costa G. et al. Drinking habits as cofactors of risk for alcohol induced liver damage. The Dionysos Study Group. Gut. 1997; 41: 845–850.
Vuittonet C.L., Halse M., Leggio L et al. Pharmacotherapy for alcoholic patients with alcoholic liver disease. Am. J. Health Syst. Pharm. 2014; 71(15): 1265–1276.
Leggio L., Kenna G.A., Ferrulli A. et al. Preliminary findings on the use of metadoxine for the treatment of alcohol dependence and alcoholic liver disease. Hum. Psychopharmacol. 2011; 26: 554–559.
Никитин И.Г, Байкова И.Е., Волынкина В.М. и др. Опыт использования глицирризиновой кислоты в лечении пациентов с алкогольной болезнью печени. Росс. журн. гастроэнтерол. гепатол. колопроктол. 2009; 19(1): 53–58.
Mendenhall C., Roselle G.A., Gartside P., Moritz T. Relationship of protein calorie malnutrition to alcoholic liver disease: A reexamination of data from two Veterans Administration Cooperative Studies. Alcoholism: Clinical and Experimental Research. 1995; 19(3): 635–641.
Tkachenko P, Maevskaya M, Pavlov A et al. Prednisolone plus S- in severe alcoholic hepatitis. Hepatol Int. 2016 Jun 23.
Diehl and alcoholic liver disease. Alcohol. 2004; 34: 81–87.
Louvet A., Naveau S., Abdelnour M. et al. The Lille model: a new tool for therapeutic strategy in patients with severe alcoholic hepatitis treated with steroids. Hepatology. 2007; 45: 1348–1354.
Gustot T., Maillart E., Bocci M. et al. Invasive aspergillosis in patients with severe alcoholic hepatitis. J. Hepatol. 2014; 60: 267–274.
Akriviadis E., Botla R., Briggs W. et al. Pentoxifylline improves survival in severe acute alcoholic hepatitis: a , trial. Gastroenterology. 2000; 119: 1637–1648.
Thursz M., Richardson P., Allison M.E. et al. Steroids or pentoxifylline for alcoholic hepatitis: results of the STOPAH trial. Hepatology. 2014; 60: LB1.
E., Thevenot T., Piquet M.A. al. Glucocorticoids plus in severe alcoholic hepatitis. N. Engl. J. Med. 2011; 365: 1781–1789.
Mato J.M., Camara J., Fernandez de Paz J. et al. in alcoholic liver cirrhosis: a randomized, , , multicenter clinical trial. Hepatology. 1999; 30: 1081–1089.
Грюнграйф К., Й. Эффективность гранул L- при лечении хронических заболеваний печени. Сучасна гастроентерология. 2008; 2: 59–66.
Saberi B, Dadabhai AS, Jang YY Current Management of Alcoholic Hepatitis and Future Therapies. J Clin Transl Hepatol. 2016; 4(2): 113–122.
Рисунок. Схема стадийного течения алкогольной болезни печени (по P. Mathurin, R. Bataller, 2015, с изменениями).
Злоупотребление алкоголем оказывает губительное влияние на организм человека. У тех, кто имеет зависимость, поражается нервная система, но чаще всего можно наблюдать изменения печени. По статистике, они возникают у каждого третьего человека, злоупотребляющего алкоголем. В ряде случаев это приводит к заболеванию гепатитом, который может спровоцировать цирроз.
Существует мнение, что алкогольный гепатит является главной причиной цирроза. Некоторые с этим не согласны, но точно можно констатировать факт, что цирроз возникает у тех, кто страдает алкогольной зависимостью и употребляет большое алкоголя. Появление острого алкогольного гепатита чревато тяжелыми последствиями. Статистика говорит о том, что порядка 20-60% (в зависимости от тяжести болезни) пациентов умирает.
Острый алкогольный гепатит
Люди, которые регулярно употребляют алкоголь в больших дозах, наносят непоправимый вред своему организму. В таких случаях увеличивается риск получить хронический алкогольный гепатит или острый. Чаще эти болезни встречаются у представителей мужского пола, которые страдают алкоголизмом на протяжении нескольких лет. Но время употребления не является основной причиной развития болезни. На практике встречаются случаи появления алкогольного гепатита уже через несколько дней интенсивного употребления алкоголя. При этом можно наблюдается сильное отравление токсинами и разрушение печени.
Существует ряд факторов, которые выступают в роли катализаторов и провоцируют более интенсивное протекание болезни, такие как:
- регулярное курение;
- плохое питание и нехватка витаминов;
- генетическая предрасположенность;
- употребление препаратов (в том числе лекарственных), которые оказывают негативное влияние на печень;
- вирусные гепатиты.
Первые проявления алкогольного гепатита могут наблюдаться у людей даже при незначительном употреблении спиртного на протяжении совсем небольшого периода времени. При этом проявляются следующие симптомы:
- возникновение тошноты;
- неприятный привкус горечи во рту;
- рвота;
- полное или частичное отсутствие аппетита;
- температура тела повышается до 38,5С;
- в правом боку в области печени появляются боли;
- жидкий стул;
- психические расстройства;
- некоторые части тела теряют чувствительность;
- в теле появляется нарастающая боль;
- вздутие живота;
- через несколько дней после появления первых симптомов кожа принимает желтушный окрас;
- иногда наблюдается скопление жидкости в брюшной полости.
Продолжительность протекания гепатита, спровоцированного алкогольной интоксикацией, может составлять 10-12 дней, в некоторых случаях – до 4-5 недель. Печеночные пробы при легкой форме находятся на уровне чуть выше нормы. Если же показатели серьезно выросли, это свидетельствует о тяжелой форме болезни. Появляется печеночная недостаточность и желтуха. Дифференциальная диагностика при алкогольном гепатите не показывает увеличение селезенки, как это бывает при токсическом, вирусном гепатите. Алкогольный и токсический гепатит спутать довольно сложно, так как последний имеет ряд клинических признаков и симптомов, которые свойственны только этому типу заболевания.
Не откладывайте помощь! Звоните!
Варианты развития острого алкогольного гепатита
Желтушный – этот вариант гепатита наиболее распространенный, он часто встречается у алкогольно-зависимых и злоупотребляющих алкоголем людей. Болезнь сопровождается рядом признаков, которые говорят об этом заболевании:
- кожа приобретает выраженный желтый цвет без зуда;
- пациент теряет в весе из-за отсутствия аппетита и регулярной тошноты, рвоты;
- человек быстро устает, в правом боку в области печени появляются боли;
- температура тела повышается, такое состояние пациента может наблюдаться до 2-х недель;
- при тяжелом протекании болезни появляются и другие осложнения, такие как асцит, спленомегалия, могут появляться признаки воспаления печени;
- желтушный гепатит имеет симптомы очень схожие с симптомами вирусного.
Латентный – болезнь практически никак себя не проявляет, этим она и опасна. У больного могут наблюдаться:
- слабые боли в правом боку в области печени;
- анемия, повышенное количество лейкоцитов;
- пациент теряет аппетит;
- печень незначительно увеличивается в размерах.
Холестатический – этот вариант особо опасен, так как на практике при таком развитии болезни наблюдается самый высокий уровень смертности. При этом типе заболевания самая высокая смертность среди пациентов. Определить его можно по ряду признаков:
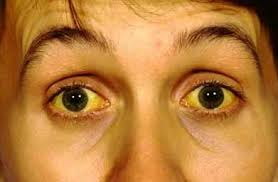
- темнеет моча;
- кал приобретает светлый цвет;
- появляется кожный зуд;
- желтушный цвет кожи;
- в крови наблюдается высокий уровень билирубина.
Фульминантный – этот вариант развития болезни характеризуется большой скоростью протекания, у больного появляется:
- почечная недостаточность;
- высокая температура;
- появляется слабость;
- у больного практически отсутствует аппетит;
- появление желтухи.
Такой вариант алкогольного гепатита считается самым тяжелым и может закончиться летальным исходом по причине почечной и печеной недостаточности уже через 2 недели после обострения заболевания.
Способы лечения болезни
Лечение алкогольного гепатита и его диагностику проводит врач гастроэнтеролог или гепатолог. Лечение проводится комплексно с учетом того, что большая часть пациентов зависима от алкоголя. Поэтому нередко проводится и реабилитация с привлечением других врачей (диетолог, психиатр, нарколог, психотерапевт и др.).
В зависимости от сложности протекания болезни, используют различные методы лечения. При легких формах больному предлагают медикаментозное лечение с помощью гепатопротекторов. Но если наблюдается тяжелая форма болезни, то врач может назначать антибиотики. Эти препараты позволяют предотвратить инфекционные осложнения.
Последняя стадия болезни не поддается лечению и употребление различных препаратов не способно обеспечить положительный эффект. В этом случае единственным выходом для пациента является пересадка печени. Это сопряжено с рядом сложностей. В первую очередь – это дорогая процедура, которая многим просто не по карману. А во-вторых – необходимо найти здоровый донорский орган. В качестве донора может выступать родственник пациента. Операция подразумевает пересадку до 60% печени, которая со временем регенерируется и вырастает до нормального размера.
Профилактика возникновения болезни
Лучшим способом обезопасить себя от болезни является ее профилактика. В случае с алкогольным гепатитом – это единственная возможность избежать сложного, долгого лечения и разного рода осложнений. Чтобы снизить риск появления алкогольного гепатита, нужно воздержаться от его употребления и употребления других напитков, содержащих этанол.
Для человека в сутки допустима небольшая доза этанола (для мужчин – до 40 г, для женщин – до 20 г). При расчете нужно учитывать, что 1 мл алкоголя содержит около 0.79 гр этанола. Рекомендуется полный отказ от употребления спиртных напитков. Такой образ жизни поможет надолго сохранить молодость и здоровье, избежать различных болезней.
Прогноз заболевания
На протекание любой болезни влияет множество факторов, таких как ее тяжесть, продолжительность, своевременно оказанная медицинская помощь, частота рецидивов и другие. При этом важно соблюдать установленную диету и полностью отказаться от алкоголя. Его употребление в период лечения может стать причиной ухудшения состояния больного, более тяжелой формы протекания болезни и даже смерти.
Сложность заключается в том, что алкогольно-зависимые люди даже после тяжелой формы гепатита не отказываются от алкоголя и продолжают его употреблять. Статистика говорит, что такие ситуации в 30% случаев заканчиваются летальным исходом. Если имеет место цирроз печени, возникновение алкогольного гепатита даже слабой формы может стать причиной острой печеночной, почечной недостаточности, а также внутренних кровотечений ЖКТ.
После острого гепатита, вызванного злоупотреблением алкоголя, человек может выздороветь. К сожалению, статистика таких случаев неутешительная – порядка 10%. Но нужно понимать, что эта болезнь очень серьезная, она наносит организму непоправимый вред и не проходит бесследно. Даже в случае выздоровления велик риск того, что цирроз печени будет развиваться.
Алкогольная болезнь печени (АБП) или алкокгольный гепатит – это повреждение печени, вызванное действием этанола на печеночные клетки. Болезнь развивается медленно (годами) и проходит следующие стадии: стеатоз, стеатогепатит, цирроз печени. Алкогольная болезнь печени встречается также часто, как и вирусные поражения печени (гепатит В и гепатит С) и приводит к циррозу печени примерно у 15-20% больных, хронически злоупотребляющих алкоголем. Как правило, это пожилые люди (старше 60 лет), однако в последнее время алкогольный цирроз стал одной из основных причин обращения к врачу-гепатологу, в возрастной группе от 45 до 65 лет.
Кто подвержен этому заболеванию?
Алкогольное поражение печени с исходом в цирроз происходит при употреблении от 40 до 80 г чистого этанола в день у мужчин и от 20 до 40 г у женщин. Развитие цирроза у мужчин наблюдается через 10 лет, а у женщин через 5 лет.
Риск развития цирроза при АБП зависит не только от пола, но также от генетической предрасположенности и инфицирования вирусами гепатитов В и С. Неправильное питание (хроническое недоедание и недостаток витаминов А и Е) усугубляет токсическое действие алкоголя на печень. Употребление алкоголя вне приема пищи увеличивает в несколько раз риск развития АБП с исходом в цирроз.
Как проявляется АБП?
Клинические проявления АБП различны от отсутствия каких бы то ни было признаков заболевания (стеатоз), до тяжелых осложнений при сформировавшемся циррозе.
Алкогольный стеатоз печени выявляется в 60-100 % случаев у лиц, злоупотребляющих алкоголем. На этой стадии чаще всего наблюдается астения, нарушения пищеварения (тошнота), дискомфорт и болевой синдром в правом подреберье. Однако чаще алкогольный стеатоз печени протекает бессимптомно и обнаруживается случайно.
Алкогольный стеатоз – это обратимая ситуация при условии прекращения приема алкоголя.
Формы АБП – острая и хроническая
Острый алкогольный гепатит, в отличие от хронического алкогольного гепатита, обычно протекает с выраженными симптомами и часто заканчивается летально. Наиболее характерно наличие тупой боли в правом подреберье, лихорадки, желтухи. Печень обычно увеличена, значительно повышены АЛТ,АСТ и ГГТ. При холестатической форме АБП основным клиническим проявлением является желтуха, невыносимый кожный зуд, болевой синдром, лихорадка, потемнение мочи и обесцвеченный кал. Хотя эта форма заболевания встречается редко (5-10 %), однако летальность ее составляет 50-60 %
Наиболее опасной является фульминантная форма (стремительное развитие патологических процессов), при которой прогрессирует декомпенсация и развитие геморрагичекого синдрома и почечной недостаточности.
Цирроз печени развивается примерно у 40 % с АБП. При продолжении приема спиртных напитков пятилетняя выживаемость не превышает 10 %.
Диагностика АБП
Для АБП характерны: увеличение околоушных желез, выпадение волос на теле, увеличение печени, снижение мышечной массы, энцефалопатия, полинейропатия, хронический панкреатит, и другие.
Среди лабораторных маркеров основными являются ГГТ, АСТ, АЛТ (АСТ>АЛТ), снижение уровня тромтоцитов в крови, повышение уровня трансферрина. На поздних стадиях цирроза нарушается белковосинтезирующая функция печени с увеличением уровня гамма-глобулинов и снижение альбумина.
Метод эластометрии (ФиброМакс, Фибротест) позволяет неинвазивно оценить степень выраженности фибротических изменений печени.
Лечение алкогольной болезни печени
Основой лечения является полный отказ от алкоголя, который эффективен на любой стадии заболевания.
Терапия основана на воздействии на все звенья патологического процесса. Наиболее часто применяют иммунные и антиоксидантные препараты. Доказано возможное применение глюкокортикостероидов при остром алкогольном гепатите с тяжелым течением (индекс Мэддрея>32).
Для лечения алкогольного стеатоза применяют в качестве комплексной терапии следующие препараты: адеметионин (гептрал), урсодезоксихолевая кислота (урсосан), эссенциальные фосфолипиды (фосфоглив), силимарин.
Адеметионин и фосфолипиды могут применяться как внутривенно, так и в таблетках.
Урсодезоксихолевая кислота может быть эффективна и при холестатической форме АБП.
Принципы лечения алкогольного цирроза печени основаны на устранении его осложнений – портальной гипертензии, асцита, печеночной энцефалопатии, перитонита.
При варикозном расширении вен пищевода для снижения давления в системе воротной вены и профилактики кровотечения проводится их лигирование оперативным путем.
Для лечения асцита используют калийсберегающие мочегонные препараты. Доза подбирается индивидуально до достижения положительного результата.
В ряде случаев рекомендовано внутривенное введение альбумина.
Лечение энцефалопатии предусматривает использование препаратов стимулирующих обмен аммиака, снижая таким образом его токсическое действие на ЦНС. К таким препаратам относится орнитин аспартат и лактулоза.
В случае тяжелого алкогольного гепатита или декомпенсированного цирроза печени рекомендуется трансплантация печени. Принципиальным условием для этого является полное прекращение приема алкоголя в течение как минимум 6 месяцев до операции.
Тактика лечения алкогольной болезни печени зависит от тяжести состояния, наличия или отсутствия осложнений заболевания: энцефалопатии, асцита, печеночно-клеточной недостаточности, состояния белково-синтезирующей функции печени.
Кроме того, важный прогностический фактор выживаемости в течение короткого срока (один месяц) - индекс Меддрей – диктует необходимость принятия срочных терапевтических мер.
Медикаментозная терапия может включать кортикостероиды, адометианин (гептрал), дезоксихолевую кислоту (урсосан) при холестатическом варианте течения заболевания, глициризиновую кислоту.
Главным условием получения результата лечения алкогольной болезни печени является пожизненный отказ от приема алкоголя. Если алкогольную болезнь печени не лечить, то трансформация в цирроз с необратимыми и несовместимыми с жизнью последствиями – высоко вероятный исход естественного течения заболевания.
Лечебная тактика при алкогольном гепатите легкой и средней тяжести
Легкая и средняя степень тяжести характеризуются невысокой степенью фиброза (1-2), низкой биохимической активностью (АЛТ, АСТ и ГГТ превышают норму не больше чем в полтора-два раза), отсутствием функциональной печеночной недостаточности по данным белкового обмена и клинического анализа крови.
В этих случаях полный отказ от употребления алкоголя, правильное питание и гептрал в дозе 1200 мг в сутки до 1 года могут быть достаточными для получения стойкого терапевтического эффекта.
Лечебная тактика при тяжелом алкогольном гепатите
При тяжелом течении алкогольного гепатита (АЛТ и АСТ в 10 раз превышают норму) наблюдаются высокие показатели цитолиза, функциональные нарушения белковосинтетической функции печени, нарушения в клиническом анализе крови (снижение количества тромбоцитов и лейкоцитов), нарушение свертывания крови. По данным УЗИ – признаки портальной гипертензии (расширение портальной вены, снижение в ней скорости кровотока, увеличение селезенки), высокая степень фиброза (3-4). Могут наблюдаться признаки энцефалопатии и печеночной недостаточности.
Вне зависимости от наличия или отсутствия энцефалопатии назначается преднизолон в среднем на 4 недели с последующим постепенным снижением дозы.
В дальнейшем, после нормализации функции печени, возможно назначение гептрала на длительный период.
Необходимо правильное полноценное питание и витамины.
Алкогольный гепатит можно вылечить только при условии отказа от употребления алкоголя. Медикаментозная терапия зависит от тяжести заболевания и назначается индивидуально.
Читайте также:

