Озонотерапия при вирусе папилломы человека
Обновлено: 24.04.2024
М.А.Гомберг, д.м.н., профессор, А.М.Соловьев, к.м.н., доцент, МГМСУ, Москва
В последнее время папилломавирусная инфекция привлекает особое внимание в связи с ролью этой группы вирусов в развитии рака. В 2008 г. Нобелевской премией по медицине было отмечено доказательство того, что некоторые типы вируса папилломы человека (ВПЧ) способны вызывать рак шейки матки. По Handley J.M., et al. (1994), к ВПЧ-поражениям относят: клинические формы — аногенитальные бородавки (остроконечные кондиломы, вульгарные бородавки), симптоматические внутриэпителиальные неоплазии на ранних стадиях при отсутствии дисплазии (плоские кондиломы); субклинические формы — бессимптомные внутриэпителиальные неоплазии при отсутствии дисплазии; латентные формы (отсутствие морфологических или гистологических изменений на фоне обнаружения ДНК ВПЧ).
Лечение аногенитальных ВПЧ-поражений, согласно существующим принципам по ведению больных с клиническими проявлениями, связанными с ВПЧ, должно быть направлено на разрушение тем или иным методом папилломатозных очагов, возникающих на месте внедрения вируса. Во всех основных рекомендациях по ведению больных с ВПЧ-инфекцией — CDC, Европейских рекомендациях, рекомендациях ВОЗ, и в том числе в рекомендациях РОДВ, приведен именно такой подход.
Роль вирусов папилломы человека (ВПЧ) в развитии множества доброкачественных и злокачественных новообразований кожи и слизистых оболочек не вызывает сомнений. Полагают, что все 500тыс. случаев рака шейки матки, ежегодно диагностируемые в мире, вызваны генитальной ВПЧ-инфекцией (Bulletin Word Health Organization, 2007).
В различных клинических рекомендациях и протоколах подробно описываются методы лечения именно клинических проявлений ВПЧ, но обходится стороной вопрос так называемого вирусоносительства или бессимптомного выделения вируса. Причем вопросу тактики врача при бессимптомном выделении вируса у пациента ВПЧ уделяется мало внимания не только в практических рекомендациях, но и в научно-исследовательской литературе.
Мы предлагаем свой подход к этой проблеме.
Прежде всего мы исходим из того, что наш долг — ставить во главу угла интересы пациента. Если он встревожен наличием ВПЧ и желает избавиться от этой инфекции, мы должны постараться успокоить его и обсудить все имеющиеся в настоящее время возможности лечения. В противном случае нам будет трудно рассчитывать на доверие с его стороны.
Мы считаем, что такое обсуждение должно состоять из 3 частей.
1. Информирование пациента относительно характера течения и последствий инфекции.
2. Методы профилактики рака шейки матки (при выявлении вируса у женщин).
3. Возможности воздействия на ВПЧ с целью его элиминации.
1. ИНФОРМИРОВАНИЕ ПАЦИЕНТА
При первом же визите необходимо рассказать человеку о возможных рисках, связанных с инфицированием ВПЧ. Однако консультирование нужно проводить очень осторожно, чтобы не спровоцировать у человека развитие психоневроза и канцерофобии.
Пациент с выявленным ВПЧ должен знать о своей потенциальной заразности для неинфицированных лиц, поэтому ему надо рекомендовать использовать презерватив при половых контактах и обязательно информировать своего полового партнера о вирусоносительстве.
Следует проинформировать пациентов о том, что возможно самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
2. ПРОФИЛАКТИКА РАКА ШЕЙКИ МАТКИ (ПРИ ВЫЯВЛЕНИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА У ЖЕНЩИН)
Всем женщинам, инфицированным ВПЧ, следует провести кольпоскопическое исследование, в том числе с окраской раствором Люголя или раствором уксусной кислоты, а также цитологические тесты по Папаниколау. Периодичность обследований обсуждается с гинекологом в зависимости от степени онкогенности выявленных вирусов и результатов кольпоскопии и цитологии. Цитологические исследования следует проводить не реже, чем 1 раз в 6 месяцев. Для женщин старше 26 лет этот подход является практически единственным способом профилактики рака шейки матки.
Имеются публикации об эффективности российского препарата индинол для профилактики рака шейки матки у женщин, инфицированных ВПЧ. Однако контролированных плацебо-исследований не проводилось.
3.ВОЗДЕЙСТВИЕ НА ВПЧ
Наиболее дискуссионным является вопрос о воздействии на выделение вируса, поэтому остановимся на нем подробнее. Врач, безусловно, должен информировать пациента о том, что в настоящее время нет методов, позволяющих достоверно и с высокой степенью вероятности устранить вирус из организма.
Необходимость проведения лечебных мероприятий обсуждается индивидуально с каждым пациентом. Желательно, чтобы врач принимал решение о проведении лечения с целью устранения ВПЧ в отсутствие клинических проявлений только после подписания пациентом информированного согласия, во избежание возможных последующих недоразумений.
Теоретически, учитывая локализацию вируса в эпителиальных клетках и то, что происходит постоянное слущивание эпителия, можно предположить, что ВПЧ может исчезнуть вместе со старыми эпителиальными клетками. Видимо, именно этим объясняются случаи самопроизвольного исчезновения ВПЧ. Между тем очевидно, что элиминации ВПЧ из организма с гораздо большей эффективностью можно добиться при активизации противовирусного иммунитета, ингибирующего размножение ВПЧ и его внедрение в другие клетки. Доказать возможность достижения такого результата на практике можно только путем проведения соответствующих специальных исследований.
Потенциально возможны 3 способа инфицирования: от матери к ребенку (трансплацентарно; во время родов, в том числе путем кесарева сечения; возможно — через слюну или грудное молоко), посредством передачи вируса воздушно-капельным или контактно-бытовым путями. Cчитается, что ВПЧ-инфекция передается в основном половым путем, что объясняет ее широкую распространенность среди сексуально активного населения. В частности, в США ежегодно диагностируют 6,2 млн новых случаев генитальной ВПЧ-инфекции (Steinbrook R., 2006).
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность. Этого можно достичь как неспецифическими, так и специфическими методами.
К неспецифическим относят различные способы укрепления защитных сил организма, так называемый здоровый образ жизни: правильное питание, профилактический прием витаминов, биологически активных добавок.
Отдельный вопрос — проведение гомеопатического лечения. Но поскольку об этих способах часто упоминается в научно-популярной литературе, в рамках данной статьи мы их комментировать не будем.
Установлено, что при применении интерферонов снижается количество вирусной ДНК (по данным ПЦР) у пациентов в очагах поражения [Arany I., et al., 1995].
Интерферон применяют местно и системно (подкожно, внутримышечно, внутривенно или ректально).
В большинстве исследований была показана невысокая эффективность наружного применения интерферона [Keay S., et al, 1988] при наличии клинических проявлений, а при лечении больных с субклиническими очагами ВПЧ-инфекции и цервикальных неоплазиях (ЦИН) были получены обнадеживающие результаты [Gross G., 1996].
По данным различных авторов, при системном применении альфа-интерферона в дозе от 1,5 до 3 млн МЕ внутримышечно или подкожно через день в течение 4 недель в качестве монотерапии у 11—100% пациентов наблюдается полное исчезновение бородавок [Gross G., et al., 1986; Zwiorek L., et al., 1989], что свидетельствует о возможном ингибирующем влиянии препаратов интерферонов на ВПЧ.
При системном применении интерферонов побочными эффектами обычно являются гриппоподобные состояния, выраженность которых зависит от полученной дозы [Handley, et al., 1994]. Эти побочные явления можно ослабить приемом нестероидных противовоспалительных препаратов.
Считается возможным самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
На российском рынке представлен широкий выбор интерферонов различных производителей, как отечественных, так и зарубежных, — генферон, виферон, кипферон, реаферон, роферон-А, интрон А, реальдирон и т.д. Предпочтительнее назначать рекомбинантные, а не человеческие интерфероны.
При назначении интерферонов надо учитывать не только частые побочные реакции, но и то, что их введение может подавлять синтез собственных эндогенных интерферонов. Поэтому в отсутствие клинических проявлений интерфероны применяют только в том случае, когда о целесообразности такого назначения свидетельствуют результы исследования иммунного статуса. Следует также отметить и высокую стоимость качественных препаратов интерферона.
Воздействовать на противовирусный иммунитет можно с помощью индукторов эндогенного интерферона и других активаторов иммунитета. На российском фармацевтическом рынке представлено много иммуноактивных препаратов, которые, согласно инструкции производителя или рекомендациям исследователей, можно применять для комбинированного лечения аногенитальных бородавок (в сочетании с различными деструктивными методами). На основании этого их можно рекомендовать для противовирусной терапии при отсутствии клинических проявлений.
Гепон — синтетический олигопептид, состоящий из 14 аминокислотных остатков, относится к группе иммуномодуляторов. Препарат показан для повышения эффективности иммунной защиты от инфекций, лечения и профилактики оппортунистических инфекций, вызванных бактериями, вирусами или грибами. Гепон оказывает иммунофармакологическое и противовирусное действие:
У больных с ослабленной иммунной системой гепон:
Так, например, после удаления очагов ВПЧ-поражений любым деструктивным методом, аппликации гепона (от 3 до 6 аппликаций через день) позволяют ускорить процесс заживления и снизить уровень рецидивирования. Системно препарат применяют по 2 мг перорально 3 раза в неделю. Курс можно повторять с интервалом в 1 неделю [Соловьев А.М., 2003].
Изопринозин (инозин пранобекс) — противовирусное средство с иммуномодулирующими свойствами. Препарат, индуцируя созревание и дифференцирование Т-лимфоцитов и Т1-хелперов, потенцируя индукцию лимфопролиферативного ответа в митогенных или антиген-активных клетках, нормализует дефицит или дисфункцию клеточного иммунитета. Изопринозин моделирует цитотоксичность Т-лимфоцитов и натуральных киллеров, функцию Т8-супрессоров и Т4-хелперов, а также повышает количество иммуноглобулина G и поверхностных маркеров комплемента. Препарат повышает синтез интерлейкина-1 (ИЛ-1) и интерлейкина-2 (IL-2), регулирует экспрессию рецепторов IL-2, существенно увеличивает секрецию эндогенного γ-интерферона и уменьшает продукцию интерлейкина-4 в организме. Изопринозин усиливает действие нейтрофильных гранулоцитов, хемотаксис и фагоцитоз моноцитов и макрофагов. Кроме этого, он оказывает прямое противовирусное действие, угнетая синтез вирусов путем встраивания инозин-оротовой кислоты в полирибосомы пораженной вирусом клетки и нарушая присоединение адениловой кислоты к вирусной и-РНК. Одним из показаний для применения препарата являются инфекции, вызванные вирусом папилломы человека: остроконечные кондиломы, папилломавирусная инфекция вульвы, вагины и шейки матки (в составе комплексной терапии).
Для женщин старше 26 лет цитологическое исследование слизистой шейки матки, проводимое 2 раза в год, является практически единственным способом профилактики рака шейки матки.
В литературе описаны различные схемы и результаты применения изопринозина.
При инфекциях, вызванных ВПЧ, изопринозин назначают по 3 г/сут (2 таблетки 3 раза в сутки) как дополнение к местной терапии или хирургическому вмешательству на протяжении 14—28 дней для пациентов с низкой степенью риска или 5 дней в неделю последовательно в течение 1—2 недель в месяц в течение 3 мес для пациентов с высокой степенью риска.
Известно о зарубежном опыте применения инозин пранобекса в качестве терапии, дополняющей деструкцию аногенитальных бородавок [Davidson-Parker J., et al., 1988]. Препарат назначали по 1 г 3 раза в сутки в течение 14—28 дней.
В работе Забелева А.В. и соавт. (2005) показано исчезновение атипичного эпителия у женщин с ВПЧ-ассоциированными плоскоклеточными интраэпителиальными поражениями низкой степени после проведения курсов лечения изопринозином. Препарат назначали по 1 грамму 3 раза в сутки в течение 5 дней, 3 курса с интервалом в 1 месяц. В исследовании, проведенном Sun Kuie Tay (1996), показаны аналогичные результаты — улучшение морфологической картины эпителия вульвы. Инозин пранобекс назначали по 1 г 3 раза в сутки в течение 6 недель. Положительный эффект был достигнут у 63,5% больных, тогда как в группе, принимавшей плацебо, только у 16,7%. О прекращении выделения ВПЧ у 65,6% больных после проведения комбинированной терапии (изопринозин + деструкция очагов) ЦИН низкой степени сообщает Прилепская В.Н. (2007). При использовании только деструкции очагов этот результат был достигнут у 46,9% больных. Изопринозин назначали за 7—10 дней до проведения деструкции по 1 г 3 раза в сутки в течение 5 дней. В исследовании Шевниной И.В. (2009) показаны похожие результаты — прекращение выделения ВПЧ у 77% больных при комбинированной терапии женщин с ЦИН и аногенитальными бородавками. Изопринозин назначали по 1 г 3 раза в сутки в течение 10 дней, затем по 0,5 г 3 раза в сутки в течение 20 дней.
Для решения поднятой в этой статье проблемы интересным является факт прекращения обнаружения ВПЧ из очагов поражения в ходе проводимой комбинированной терапии с применением иммуномакса. При проведении вирусологического обследования пациентов до лечения в среднем у 70% выявлялся ВПЧ в очагах поражения. После проведенного комбинированного лечения в ходе контрольного наблюдения у 45% больных было отмечено прекращение выделения ВПЧ [Перламутров Ю.Н. и соавт., 2003]. Полученные результаты свидетельствуют, что проведение терапии иммуномаксом влияет на противовирусный иммунитет и приводит к прекращению не только рецидивов, но и выделения ВПЧ из очагов поражения. В связи с этим в перспективе иммуномакс можно будет использовать не только для лечения остроконечных кондилом, но и для предотвращения вирусовыделения у больных без клинических проявлений инфекции.
ПРОТИВОВИРУСНЫЕ ПРЕПАРАТЫ С ИММУНОМОДУЛИРУЮЩИМ ДЕЙСТВИЕМ
Панавир — растительный полисахарид, полученный из растения Solanum tuberosum, относится к классу высокомолекулярных гексозных гликозидов сложного строения с молекулярной массой 1000 кД. В настоящее время в России он является одним из самых популярных препаратов, использующихся для противовирусной терапии. Причем лечение папилломавирусной инфекции является лишь одним из показаний к его применению.
После однократной инъекции панавира в 2,7—3 раза повышается уровень лейкоцитарного интерферона, что соответствует воздействию терапевтических доз интерферона [Колобухина и соавт., 2005].
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность.
Со степенью распространенности неопластического процесса связывают эффективность препарата в отношении прекращения вирусовыделения [Иванян А.Н. и соавт., 2004]. Так, после проведения комплексного лечения у пациенток с 1-й степенью распространенности процесса вирус не выявлялся в 90,5%, при 2-й степени — в 71,1%, при 3-й степени — в 39,6%, при 4-й степени — в 9,4% случаев. Достоверное снижение вирусной нагрузки с 398,2 RLU до 176,2 RLU (p<0,05) через 1 месяц после окончания монотерапии панавиром ВПЧ-инфекции отмечает Мелехова Н.Ю. (2005).
Продолжаются исследования противовирусной активности панавира с целью установления мишени, объясняющей его высокую противовирусную активность, а также по расширению показаний к его применению. Но уже сейчас можно говорить о том, что он является одним из наиболее перспективных противовирусных агентов с доказанным иммуномодулирующим действием.
В этой статьей мы начали дискуссию о целесообразности попытки устранения папилломавирусной инфекции при отсутствии ее клинических проявлений. Существующие рекомендации по наблюдению таких пациентов могут не удовлетворить тех из них, которые хотели бы получить квалифицированную помощь в устранении этой инфекции. Поэтому мы предлагаем 3-х этапную тактику ведения таких больных: консультирование, цитологический контроль у женщин и использование противовирусных препаратов с иммуномодулирующим действием.
Озонотерапия – достаточно новая методика лечения в современной флебологии. Процедура проводится с помощью инъекционного или наружного (аппликационного) применения озона – измененной формы кислорода. Одна молекула кислорода содержит два атома, а озона – три. Дополнительный третий атом и обеспечивает лечебные свойства газа. Его применяют в медицине для стимуляции восстановительных функций организма, как антисептик, для повышения иммунитета.
Содержание статьи:
Процедура переносится легко, потому что озон не воспринимается организмом как что-то чужеродное.
Основные виды лечения озоном
Озонотерапия в лечении варикоза
Основные показания:
- тромбофлебит;
- лимфостаз;
- нарушение пигментации.
Противопоказания:
- склонность к судорогам;
- гиперфункция щитовидной железы;
- внутренние кровотечения;
- панкреатит в острой форме;
- сахарный диабет;
- перенесенный инфаркт;
- алкогольная интоксикация;
- нарушение свертываемости крови;
- непереносимость озона.
При правильном применении озон устраняет тромбы и предупреждает появление новых, укрепляет сосуды, оказывает обезболивающее и противовоспалительное действие, улучшает состав крови, повышает эластичность венозных стенок, уничтожает бактерии и вирусы.
Озонотерапия при трофических язвах
Озон ускоряет заживление язв, устраняет боль, позволяет снизить дозировки лекарственных средств и сократить сроки лечения трофических язв. Рекомендуется курс из 6-12 процедур с перерывом в 1-3 дня.
Озонотерапия оказывает лечебное действие на раневую поверхность, устраняет микробы, улучшает микроциркуляцию в пораженной области. Может проводиться как при росте язвы (ежедневно), так и в момент формирования новой здоровой ткани (с перерывом). Скорейшему заживлению раны способствует и то, что озон улучшает состав крови. В высокой концентрации озон используется, чтобы очистить язву от гноя и отмерших тканей. Низкие дозы применяются, чтобы улучшить эпителизацию.
Показания:
- трофические язвы;
- пролежни;
- фурункулы;
- раны.
Противопоказания:
- аллергия на озон;
- судороги;
- нарушение свертываемости крови;
- заболевания щитовидной железы;
- панкреатит;
- сахарный диабет;
- инфаркт в анамнезе;
- внутренние кровотечения;
- алкогольная интоксикация.
При сосудистых звездочках на ногах
Озон омолаживает кровеносные сосуды, усиливает кровообращение. После курса процедур не только устраняются звездочки, но и в целом кожа преображается – становится ровнее, эластичнее, приобретает здоровый цвет и структуру. Озонотерапия при сосудистых звездочках на ногах рекомендуется при несильном поражении, потому что сосуды в этой области расположены глубже, чем на лице. Курс процедур обычно составляет 5-15 сеансов 2-3 раза в неделю.
Препарат вводится в просвет сосуда, склеивая его. Благодаря этому и исчезают сосудистые звездочки. После сеанса не остается рубцов, воспаления и отечности. Процедура безболезненна и хорошо переносится, результат сохраняется надолго. Для инъекций применяются микроиглы, поэтому следов на коже почти не остается.
Показанием к проведению служат сосудистые звездочки на ногах.
Противопоказания:
- гемофилия;
- заболевания щитовидной железы;
- сердечные заболевания;
- внутренние кровотечения;
- сахарный диабет;
- нарушение свертываемости крови;
- панкреатит;
- судороги;
- непереносимость медицинского озона;
- алкогольная интоксикация организма.
Озонотерапия эффективна при многих проблемах флебологии. Кроме того, она оказывает общеоздоровительное действие, устраняет микробы, вирусы, грибок, повышает иммунитет и положительно сказывается на состоянии кожи. У пациентов снижается выраженность и частота аллергических реакций, улучшается общее самочувствие, повышается работоспособность. Из организма выводятся токсины, оказывается обезболивающий эффект, нормализуется гормональный фон, стимулируется кровоток. Метод сочетается с другими медицинскими техниками, при его применении на организм не оказывается вредного и токсического воздействия.

Заведующая отделением флебологии в клинике доктора Груздева. Сосудистый хирург, флеболог высшей категории. Стаж работы по специальности - более 19 лет. Член ассоциации флебологов России.
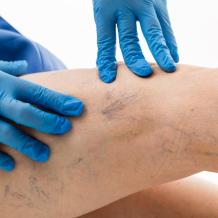
Венозные узлы, сосудистые звездочки, сеточки… Одни врачи все эти симптомы считают проявлениями одной болезни, другие полагают, что заболевания разные. Кто из них прав? И как легче избавиться от этой напасти?

Гирудотерапия - лечение болезней путем использования медицинских пиявок. В статье описаны показания и противопоказания, польза и вред лечения, порядок проведения процедуры

Компрессионный трикотаж – специальное белье, которое используют для профилактики и лечения варикозной и посттромботической болезней, лимфостаза и некоторых других.
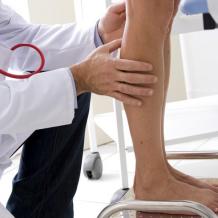
Озон считается одним из мощнейших антисептиков, что позволяет считать озонотерапию эффективнее даже антибиотической терапии. Озон серьезно воздействует и уничтожает вирусы, бактерии, грибки и простейшие, устойчивые к антибиотикам и противовирусным препаратам (в том числе вирус герпеса, гепатиты, хламидии). После проведения сеанса озонотерапии Вы почувствуете себя отдохнувшим, посвежевшим и помолодевшим!
Внутривенная озонотерапия — это введение озонированного физ раствора (ОФР) капельно через вену в условиях процедурного кабинета или дневного стационара клиники.
Для чего нужна внутривенная озонотерапия?
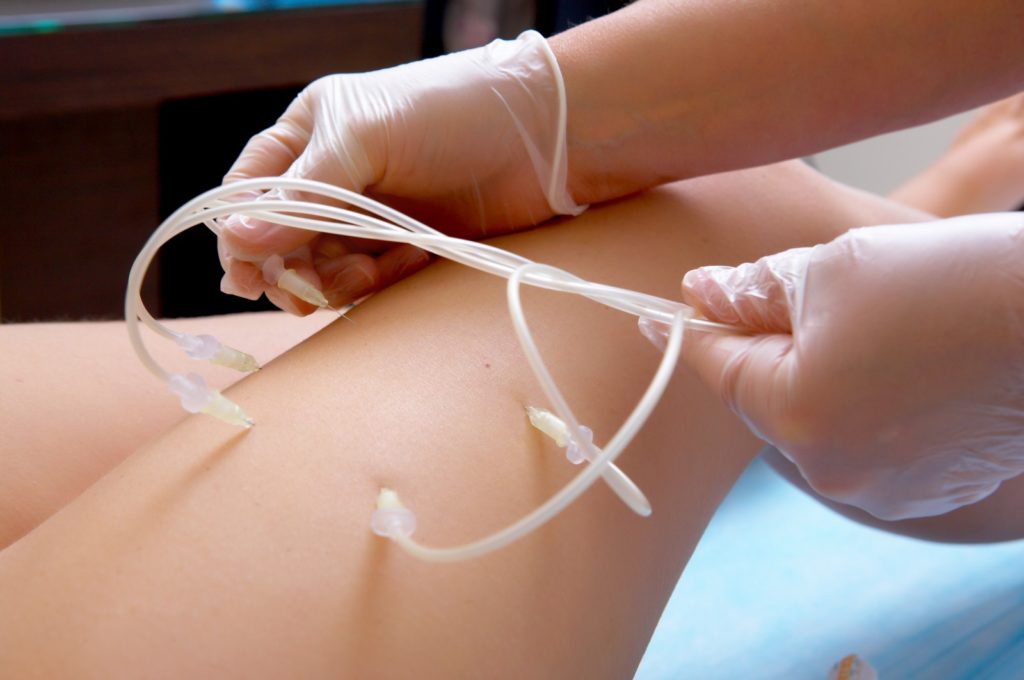
Озонотерапия внутривенно проводится для лечения различных заболеваний и с профилактической целью для повышения иммунитета в сезон респираторно-вирусных инфекций в Екатеринбурге. В нашей клинике специализируются на внутривенной озонотерапии при лечении инфекционно-вирусных заболеваний женской и мужской половой сферы (в гинекологии и урологии), в частности при лечении герпетической инфекции, вируса папилломы человека (ВПЧ), в кардиологии при гипертонической болезни, атеросклерозе сосудов и другой сосудистой патологии. Широко применяется озонотерапия и у пожилых людей в комплексной терапии возрастных заболеваний.
С помощью внутривенной озонотерапии:
- Кровь насыщается кислородом, разжижается и активизирует питание всех внутренних органов, в том числе мозг;
- Нормализуется обмен веществ и гормональный фон;
- Расширяются сосуды;
- Улучшается микроциркуляция;
- Снимается интоксикация;
- Укрепляется иммунная система;
- Благодаря сильному антибактериальному и антивирусному действию, проходят воспалительные процессы;
- Снимается синдром хронической усталости, а также отрицательные последствия стрессовых ситуаций;
- Снимаются частые аллергические реакции;
- Повышается сексуальная активность;
- Восстанавливаются белковый, жировой и углеводный обмены;
- Улучшается общее самочувствие, настроение и работоспособность.
Озонотерапия в условиях дневного стационара или процедурного кабинета эффективна, проста и очень хорошо переносится пациентами. Озонотерапию внутривенно можно проводить даже при беременности, но есть и противопоказания.
Противопоказания для озонотерапии внутривенно:
- любые кровотечения;
- геморрагический инсульт;
- гипертиреоз;
- алкогольное отравление;
- склонность к судорогам.
Показания:
- в кардиологии для лечения и профилактики сердечно-сосудистой недостаточности, ишемии, стенокардии и тахикардии, повышенного артериального давления и атеросклероза;
- при варикозном расширении вен;
- при лечении сахарного диабета, артрита и артроза, остеохондроза;
- лечение неврологических заболеваний по типу мигрени, вегетососудистая дистония, нарушение мозгового кровообращения;
- при бронхиальной астме озон позволяет снизить дозу препаратов, значительно увеличить период ремиссии и сделать приступы не такими частыми и тяжелыми;
- лечение воспалительных заболеваний женских половых органов;
- в дерматологии при дерматитах, аллергических кожных реакциях, папилломавирусе (накожные бородавки, кондиломы, папилломы) и др.
Перед озонотерапией необходима консультация врача.
Озон широко используется в различных областях медицины и косметологии. При лечении ряда заболеваний он позволяет подавить патогенную флору, отказавшись от медицинских препаратов с большим количеством осложнений или снизив дозу лекарств. Озон востребован в урологии, гинекологии, дерматологии, инфекционной терапии, хирургии, стоматологии, гастроэнтерологии. Не менее популярен и в косметологии, потому что позволяет устранить или профилактировать множество проблем. Применяется внутривенно, подкожно и наружно.
Содержание статьи:
Свойства озона
Озон - газ, обладающий специфическим запахом. Основная масса озона расположена в атмосфере в виде озоносферы на высоте от 10 до 50 км с максимум концентрации на высоте 20 км. Озон образуется под действием ультрафиолетовых лучей с длиной волны до 185 нм. Располагаясь в верхних слоях атмосферы, он задерживает вредное для всего живого ультрафиолетовое излучение Солнца и поглощает инфракрасное излучение Земли, препятствуя ее охлаждению.
Озон является аллотропической модификацией кислорода и подобно кислороду обладает окислительными свойствами. Различие заключается в том, что озон как вещество с большим запасом внутренней энергии легко распадается и становится более сильным окислителем. Озон относительно устойчив в кислых и нейтральных растворах, в высоких концентрациях токсичен.
Озон оказывает разностороннее влияние на различные органы и системы организма. В природных концентрациях озон обладает стимулирующим действием на организм человека: повышает устойчивость к холоду, действию токсических веществ, гипоксии, вызывает увеличение содержания гемоглобина и эритроцитов в крови, повышает фагоцитарную активность лейкоцитов, титр комплемента сыворотки крови, иммунобиологический потенциал организма i Исхакова Р.Р. Озонотерапия в офтальмологии / Р.Р. Исхакова, Ф.Р. Сайфуллина // Казанский медицинский журнал. - 2013. - Т. 94. - № 4. - С. 510-516. .
Низкие концентрации озона положительно действуют на дыхательную функцию, вызывают снижение или нормализацию артериального давления, стимулируют репаративные процессы в тканях, повышают активность ферментов дыхательной цепи и окислительного фосфорилирования i Исхакова Р.Р. Озонотерапия в офтальмологии / Р.Р. Исхакова, Ф.Р. Сайфуллина // Казанский медицинский журнал. - 2013. - Т. 94. - № 4. - С. 510-516. .
Озонотерапия позволяет решить широкий спектр проблем, основываясь на полезных свойствах озона:
- Детоксикация – вывод токсинов из организма.
- Антимикробное воздействие – озон способен уничтожить множество разновидностей микробов.
- Противовирусные свойства – газ разрушающе действует на вирусы, даже на те, которые устойчивы к противовирусным препаратам.
- Устранение воспалений, что делает его востребованным в лечении угрей.
- Липолиз – частичное расщепление жировых клеток, ускорение обменных процессов в подкожно-жировой клетчатке.
- Усиление восстановительно-окислительных реакций в организме.
- Сильное окислительное действие, вступление в реакцию с множеством образований и их последующее разрушение. Уничтожает бактерии, устойчивые к антибиотикам.
- У вредоносных микроорганизмов не возникает устойчивости к озону.
- Обезболивающий эффект, так как О3 связывается с веществами, которые отвечают за передачу болевых импульсов.
- Эффективность в лечении сосудистых патологий за счет снижения вязкости крови и тромбообразования.
- Антигипоксическое воздействие, благодаря насыщению крови кислородом и быстрой доставке ее в ткани.
- Стимуляция образования антиоксидантов, что положительно действует на иммунитет.
- Стимуляция синтеза АТФ, быстрое снятие усталости.
Озонотерапия: что это за процедура?
Эффект озонотерапии основан на биовоздействии озона. Этот газ имеет сильные окислительные свойства, что проявляется целым рядом эффектов:
- бактерицидным;
- верицидным;
- асептическим;
- фунгицидным;
- антиаллергенным.
Озон также стимулирует микроциркуляцию жидкостей в тканях тела.
Показания к озонотерапии
Озонотерапию широко применяют в различных областях медицины: косметологии, неврологии, хирургии, травматологии, акушерстве, гинекологии, онкологии, урологии, кардиологии, пульмонологии, гастрэнтерологии, дерматовенерологии, стоматологии, инфектологии, оториноларингологии.
Борьба с проявлениями целлюлита.
Проявления старения кожи.
Локальные жировые отложения.
Ускорение восстановления после липосакции.
Грибок волосистой части головы.
Необходимость стимулирования роста волос.
Общее оздоровление волос и улучшение их свойств – блеска, эластичности, яркости цвета.
Хронические формы цереброваскулярной недостаточности (дисциркуляторной энцефалопатии).
Компрессионно-ишемические поражения, моно- и полиневропатии.
Органические заболевания нервной системы.
Ишемический инсульт (за исключением острого периода).
Последствия нарушений мозгового кровообращения.
Заболевания периферической нервной системы.
Синдром хронической усталости.
Бессонница (восстановление фаз нормального сна).
Возрастная макулярная дегенерация сетчатки.
Вирусный конъюнктивит и кератит.
Гнойная язва роговицы.
Пигментная дегенерация сетчатки. Атрофия и неврит зрительного нерва.
Дистрофические изменения сосудистой оболочки.
Миопия высокой степени.
Регматогенная отслойка сетчатки.
Острые и хронические наружные отиты, вызванных бактериальной, вирусной и грибковой инфекцией.
Хронические воспалительные заболевания среднего уха (в т.ч. отоартрит, туботимпанальный отит, гнойно-воспалительные процессы трепанационной полости среднего уха).
Читайте также:

