Папиллом тубулярная аденома кишечника
Обновлено: 24.04.2024
Полипы – то разрастания железистого эпителия и расположенной под ним соединительной ткани. Они представляют собой мелкие сосочки или круглые образования, которые возвышаются над слизистой оболочкой. Гиперпластический полип слизистой толстой кишки относится к предраковым заболеваниям. Врачи отделения проктологии проводят комплексное обследование пациентов, у которых подозревают наличие полипа толстой кишки гиперпластического типа, с помощью современной аппаратуры ведущих мировых производителей.
Если выявлен гиперпластический полип толстой кишки, нужно ли удалять его? Проктологи Юсуповской больницы руководствуются следующей аксиомой: все выявленные полипы толстого кишечника надо удалять. Частота случаев развития колоректального рака из гиперпластических полипов более 2 см в диаметре составляет 35-53%. При полипах диаметром более 3 см вероятность их преобразования в раковую опухоль составляет 100%.
Риск преобразования доброкачественного новообразования в злокачественную опухоль слишком высок, чтобы пренебрегать рекомендациями проктологов и терять драгоценное время. Исключением из правила являются обнаруженные одиночные полипы размером до 0,5 см в диаметре. В данном случае врачи предпринимают выжидательную тактику с повторной эндоскопией. Методом выбора лечения пациентов с одиночными гиперпластическими полипами толстой кишки является эндоскопическая полипэктомия. Если новообразования расположены не выше 5-7 см от края ануса, врачи отделения проктологии выполняют трансанальную резекцию.
.jpg)
Причины и факторы риска развития гиперпластических полипов
Полипы чаще всего развиваются у мужчин в возрасте от 40 до 60 лет. В 80% случаев врачи при обследовании пациентов находят одиночные полипы. Групповые и множественные новообразования встречаются реже. У 5-6% пациентов проктологи выявляют диффузный полипоз толстого кишечника.
Развитие гиперпластических полипов провоцируют следующие факторы:
- Характер питания с преобладанием в диете рафинированных продуктов, которые способствуют запорам и длительной задержке содержимого в толстом кишечнике;
- Дисбактериоз толстой кишки, который отражает нарушение местного и снижение общего иммунитета, способствует изменению дифференцировки и восстановления клеток слизистой оболочки;
- Сопутствующие заболевания билиарной системы и нарушения продукции желчных кислот, которые оказывают мутагенное действие на слизистую оболочку толстого кишечника.
Определённую роль в развитии гиперпластических полипов играет активное хроническое воспаление и дисплазия слизистой оболочки.
Виды полипов толстого кишечника
Существует три гистологических варианта гиперпластических полипов:
- Богатый бокаловидными клетками;
- Микровезикулярный;
- Бедный муцином.
В большинстве гиперпластических полипов не отмечается признаков клеточной атипии. Диаметр мелких гиперпластических полипов толстого кишечника не превышает 0,5 см. Они обычного цвета, слегка возвышаются над уровнем слизистой оболочки, имеют мягкую консистенцию. Эти образования характеризуются удлинением и кистозным расширением крипт.
В таких полипах эпителий пилообразно извитой, количество бокаловидных клеток уменьшено. Морфологически не являясь истинными аденомами, милиарные гиперпластические полипы при гистологическом исследовании часто обнаруживают картину атипии и пролиферации эпителия с увеличением количества хроматина в ядрах и обилием клеточного деления (митозов).
Доброкачественные железистые полипы, или тубулярные аденомы, представляют собой гиперплазию слизистой оболочки на ножке или на широком основании. Это истинные аденоматозные полипы. При осмотре они близки по строению к окружающей слизистой оболочке толстого кишечника, но имеют более плотную консистенцию, смещаются вместе со слизистой оболочкой, редко изъязвляются и кровоточат.
Аденоматозные полипы представлены железами, которые выстланы однородным железистым эпителием. Нередко отмечается их кистозное расширение. По степени морфологической дифференцировки эпителия различают три группы тубулярных аденом: со слабой, умеренной и значительной дисплазией. При электронной микроскопии в них морфологи часто обнаруживают изменения, которые типичны для клеток раковой опухоли.
Ювенильные полипы не относятся к гиперпластическим новообразованиям. В них отсутствует увеличение желез и изменения железистого эпителия. Эти образования довольно крупные, иногда свисают в просвет кишки на длинной ножке, гладкие, ярко-красного или вишнёвого цвета.
.jpg)
Симптомы и диагностика гиперпластических полипов
У большинства больных гиперпластические полипы толстой кишки протекают бессимптомно и обнаруживают их в основном при эндоскопическом исследовании. Однако при достижении больших размеров новообразований могут отмечаться следующие симптомы:
- Кровянисто-слизистые выделения;
- Боль в животе и заднем проходе;
- Понос или запор;
- Анальный зуд.
При гиперпластическом диффузном полипозе большинство образований представлены мелкими гиперпластическими полипами. Полушаровидные выпячивания сливаются между собой, образуя сплошной фон. Гиперпластический полипоз встречается относительно редко.
Проктологи Юсуповской больницы проводят раннюю диагностику опухолевых заболеваний толстого кишечника с применением современных скрининговых программ. Широко применимым и доступным неинвазивным методом является тест кала на скрытую кровь (гемоккульт-тест). Предпосылкой для выполнения теста на наличие скрытой крови в кале является то, что гиперпластические полипы толстой кишки в той или иной степени кровоточат. Тест считается надёжно положительным в том случае, когда ежедневная потеря крови не менее 20 мл. При наличии гиперпластических полипов диаметром менее 2 см и при локализации новообразований в правой половине ободочной кишки тест неинформативный. Ложноотрицательный результат отмечают в том случае, когда опухоль кровоточит непостоянно.
Для диагностики гиперпластических полипов проктологи применяют пальцевое исследование прямой кишки. Во время исследования врачу удаётся изучить участок прямой кишки до 10 см от края анального канала. Этот первичный метод диагностики предшествует ректороманоскопии, поскольку он является достаточно информативным способ выявления и других заболеваний прямой кишки, окружающей клетчатки и предстательной железы у мужчин. С помощью пальцевого исследования врачи оценивают форму, консистенцию, подвижность, наличие или отсутствие ножки полипа. Низко расположенные гиперпластические полипы прямой кишки проктологи всегда выявляют при пальцевом исследовании. Небольшие по размерам аденоматозные полипы, которые расположены выше 5-6 см от заднего прохода, определить пальцевым методом трудно.
Проктологи Юсуповской больницы применяют в диагностике гиперпластических полипов толстой кишки ректороманоскопию. Этот метод исследования позволяет обнаружить большую часть гиперпластических полипов толстой кишки, поскольку более 50% из них локализуется в прямой и сигмовидной кишке – в пределах достижимости ректоскоп. При этом врач-эндоскопист отчётливо выявляет сосочковый или дольчатый его характер, розовато-красный цвет, лёгкую подвижность, отсутствие сужения просвета кишки. Опухоль легко обводится ректоскопом. При этом может отмечаться феномен исчезновения новообразования вследствие его смещения с одного уровня кишки на другой. Осмотр через ректоскоп также позволяет сделать вывод о мягкой консистенции опухоли.
Ирригоскопию позволяет выявить большинство полипов более 1 см в диаметре. Более мелкие образования удаётся обнаружить значительно реже. Для выявления различных по форме, локализации и размерам полипов рентгенологи Юсуповской больницы применяют следующие дополнительные приёмы при ирригоскопии: двойное контрастирование, нетугое заполнение.
С помощью колоноскопии врачам удаётся обнаружить практически любые образования, даже если их размер менее 0,5 см. Во время проведения колоноскопии врач визуально оценивает состояние слизистой оболочки толстой кишки. При колоноскопии хирург выполняет удаление гиперпластических полипов.
Виртуальная колоноскопия позволяет врачам получать трехмерные компьютерные срезы слизистой оболочки толстой кишки даже при небольшом диаметре просвета. С помощью этого метода проктологи имеют возможность определить 90% полипов диаметром более 1 см, 80%, если диаметр гиперпластического полипа варьирует от 0,5 до 0,9 см 80%, и в 67% случаев, когда размеры полипа не превышают 5мм. Для того чтобы выявить и удалить с помощью современных методик гиперпластический полип, записывайтесь на приём к проктологу, позвонив по номеру телефона контакт центра Юсуповской больницы в любое время суток.
Тубулярная аденома — одна из разновидностей колоректальных полипов. Она относится к доброкачественным новообразованиям прямой кишки, но несмотря на это может представлять серьезную опасность. Со временем любая доброкачественная опухоль под воздействием ряда неблагоприятных факторов может трансформироваться в злокачественную. Вместе с тем тубулярная аденома в большинстве случаев не проявляет себя клинически и чаще всего становится случайной диагностической находкой во время обследования по другой причине. Своевременное выявление тубулярной аденомы и ее удаление позволяет избежать ее озлокачествления и трансформации в раковую опухоль.
Общая информация
Аденома — доброкачественная опухоль, исходящая из эпителиальной выстилки органа. Она имеет четкие границы и состоит из железистого эпителия. Тубулярная аденома — один из трех гистологических вариантов (сюда также относятся тубулярно-ворсинчатая и ворсинчатая аденомы) колоректальных полипов. Критерием деления на 3 вида является соотношение в полипе железистых и соединительнотканных (ворсинчатых) структур.
Тубулярная аденома считается самым распространенным гистологическим вариантом полипов толстой кишки. Она имеет вид опухолевого узла с гладкой дольчатой поверхностью. Тубулярная аденома крепится к слизистой кишки тонкой ножкой. Реже встречаются варианты новообразования на широком основании, которые расстилаются по поверхности слизистой оболочки и слегка выступают над ней.
При гистологическом изучении тубулярная аденома представлена активно пролиферирующей железистой тканью и состоит из длинных, извилистых и ветвящихся в разные стороны мельчайших трубок. На долю ворсинчатой ткани в новообразовании приходится не более 20-25%. Основание аденоматозного узла покрыто слизистой тканью, здесь же имеются капилляры и венулы, а также гладкомышечные клетки.
Локализация тубулярной аденомы в толстом кишечнике может быть различной: от слепой до прямой кишки. По статистике, частота ее возникновения в левых отделах толстой кишки (терминальная часть поперечной ободочной кишки и селезеночный изгиб, нисходящая ободочная и сигмовидная кишка) значительно выше и составляет до 80%. Кроме того, тубулярная аденома нередко возникает в прямой кишке (до 10% случаев). Доброкачественные новообразования могут быть как единичными, так и множественными, диффузно рассеянными по всей толстой кишке.
Существует мнение о том, что все три типа аденоматозных полипов (тубулярный, тубулярно-ворсинчатый и ворсинчатый) являются последовательными стадиями и переходят один в другой с течением времени и ростом новообразования.]
Причины
До сих пор нет единого мнения о механизме развития доброкачественных новообразований кишечника. К факторам риска относят:
- погрешности в питании — избыточное потребление жирной и мясной пищи и недостаток растительных волокон;
- склонность к запорам;
- наличие хронических воспалительных процессов в слизистой желудочно-кишечного тракта;
- заболевания печени и желчевыводящих путей.
К немодифицируемым факторам риска образования полипов также относится возраст и генетическая предрасположенность. Доказана прямая зависимость между старением организма и появлением доброкачественных новообразований. Пик встречаемости тубулярных аденом приходится на возраст 50-65 лет.
Роль наследственности также играет большое значение в развитии полипов кишечника: существует множество заболеваний, связанных с генетической предрасположенностью. Например, диффузный семейный полипоз, синдром аденоматозного полипоза — типичные примеры генетически наследуемых форм полипов толстой кишки. Некоторые из этих заболеваний характеризуются образованием множественных доброкачественных опухолей на протяжении всей толстой кишки и высоким риском онкологической трансформации.
Клинические проявления
Большинство тубулярных аденом не приводят к появлению каких-либо специфических симптомов. Они выявляются случайно при полном обследовании по поводу другого заболевания желудочно-кишечного тракта. Относительно редко пациенты могут жаловаться на появление слизисто-кровянистых выделений из заднего прохода, преимущественно после акта дефекации. К неспецифическим проявлениям также можно отнести субъективный дискомфорт в кишечнике, изменения стула по типу диареи или запоров.
При наличии в толстой кишке большого полипа может развиться обтурационная кишечная непроходимость. Ее возможные симптомы — приступообразные интенсивные боли, которые с прогрессированием заболевания становятся постоянными, задержка каловых масс и газов, вздутие живота, рвота. Без своевременной медицинской помощи состояние пациента быстро ухудшается, что может привести к летальному исходу.
Неблагоприятные последствия
Тубулярная аденома может стать причиной рака толстой кишки. Риск трансформации в раковую опухоль увеличивается в пожилом возрасте и при длительном нахождении полипа на слизистой оболочке. Кроме того, имеется ряд дополнительных факторов, увеличивающих вероятность озлокачествления тубулярной аденомы:
- количество полипов — чем больше доброкачественных опухолей, тем выше риск появления рака толстой кишки;
- размер — имеются данные, что доброкачественные новообразования более 5 мм в диаметре имеют более высокий онкогенный потенциал;
- толщина основания — тубулярные аденомы на тонкой длинной ножке подвергаются злокачественной трансформации значительно реже, чем полипы на широком основании.
Аденоматозный эпителий относится к неопластическим, то есть в нем могут происходить диспластические процессы различной степени выраженности.
Дисплазия — комплекс патоморфологических изменений, которые характеризуются нарушением нормальной дифференцировки клеток. При этом развивается их атипия (укрупнение ядер, изменение формы, повышение митотической активности и др.), утрачивается полярность и нарушается гистологическая структура ткани.
Последовательность патологических процессов представлена следующей цепочкой:
- дисплазия легкой степени;
- умеренная дисплазия;
- тяжелая дисплазия;
- рак in situ;
- инвазивная опухоль.
Диагностика и лечебная тактика
Для визуализации доброкачественных новообразований применяются методы эндоскопической диагностики: фиброколоно- или ректороманоскопия. Метод колоноскопии является более предпочтительным, потому что дает возможность осмотреть всю слизистую толстой кишки до места перехода в тонкую. Вспомогательное значение имеет ирригоскопия — контрастное рентгенологическое исследование.
Во время фиброколоноскопии врач может не только выявить доброкачественное новообразование, но и удалить его эндоскопическим методом. В сомнительных случаях сначала берут биопсию полипа, а после получения гистологического заключения приступают к полипэктомии.
Объем диагностической программы определяется лечащим врачом индивидуально. Пациентам рекомендуется пройти полное обследование желудочно-кишечного тракта (ФГДС, УЗ-исследование брюшной полости). Среди дополнительных исследований — компьютерная и магнитно-резонансная томография органов брюшной полости и малого таза.
Единственный рациональный способ лечения эпителиальных новообразований — хирургический. Консервативная терапия не способна привести к регрессии полипа. Большинство тубулярных аденом, расположенных в толстой кишке, удаляется эндоскопическим методом во время проведения диагностической фиброколоноскопии. Само новообразование отправляют на гистологическое исследование, целью которого является определение морфологической структуры полипа и исключение раковой трансформации его клеток.
Среди осложнений после эндоскопической полипэктомии различают следующие:
- кровотечение из ложа удаленной тубулярной аденомы — встречается нечасто благодаря эндоскопическому гемостазу во время фиброколоноскопии;
- перфорация стенки толстой кишки — редкое осложнение, наблюдающееся при удалении больших полипов, как правило, на широком основании;
- дискомфорт или боли внизу живота;
- общие симптомы — слабость, головокружение, ощущение разбитости.
У большинства пациентов восстановление после полипэктомии проходит без осложнений. В реабилитационный период следует придерживаться ряда рекомендаций:
В случае множественных полипов процедура эндоскопической полипэктомии может быть проведена повторно. Большинство врачей-эндоскопистов и колопроктологов придерживаются мнения о том, что за одну фиброколоноскопию не следует удалять более 4-х доброкачественных новообразований. Связано это с непосредственной травматизацией слизистой оболочки толстой кишки и закономерным ростом вероятности осложнений, а также с увеличением продолжительности процедуры, что может доставить значительный дискомфорт пациенту.
Профилактика
Для предупреждения развития тубулярных аденом и других морфологических вариантов полипов следует исключить факторы риска. Пациентам необходимо скорректировать образ жизни и питания, избегать запоров, отказаться от вредных привычек и следить за состоянием здоровья. При наличии заболеваний желудочно-кишечного тракта необходимо регулярно проходить комплексное обследование и придерживаться рекомендаций лечащего врача.
Пациентам среднего и старшего возраста рекомендуется ежегодно проходить диагностическое эндоскопическое исследование толстого кишечника. Современный вариант подразумевает проведение процедуры под внутривенным наркозом, что избавляет пациента от психоэмоционального дискомфорта и каких-либо неприятных ощущений.
Тубулярная аденома толстой кишки представляет собой доброкачественное новообразование на ножке или широком основании, исходящее из эпителия толстой кишки и возвышающееся над ней. Тубулярная аденома относится к аденоматозным полипам, которые, согласно современным представлениям, относятся к предраковым заболеваниям толстой кишки, чем и объясняется пристальное внимание врачей-колопроктологов к этой проблеме.
Тубулярная аденома толстой кишки — в чём её особенности?
Аденомы толстой кишки встречаются чаще у мужчин, нежели у женщин, и преимущественно у лиц пожилого возраста. Тубулярные аденомы могут иметь разный размер, но чаще встречаются небольшие, до 1 см в диаметре. При исследовании толстой кишки может быть выявлена как одна солитарная аденома, так и несколько. Существует мнение, что именно многочисленные аденомы толстой кишки являются облигатным предраком, то есть имеют практически стопроцентный риск перерождения в злокачественную опухоль.
Тубулярная аденома — наиболее часто встречающийся вид аденоматозных полипов толстой кишки, по данным литературы, они встречаются в 75-87% случаев. Может быть выявлена в любом отделе кишки. Особенностью тубулярной аденомы является её гистологические строение, определяемое преимущественно тубулярными — как следует из названия — структурами. На микроскопическом уровне тубулярная аденома толстой кишки состоит из железистых трубочек, более длинных, нежели в обычной слизистой.
Макроскопически тубулярные аденомы имеют ножку и гладкую дольчатую поверхность, реже — широкое основание. По окраске они похожи на окружающую слизистую оболочку, но имеют более плотную консистенцию, смещаются вместе со слизистой оболочкой, редко кровоточат и изъязвляются.
Помимо тубулярных аденом, выделяют ещё два типа — тубуло-ворсинчатая аденома и ворсинчатая аденома. Из перечисленных трех тубулярные аденомы обладают наименьшим потенциалом к озлокачествлению (хотя его нельзя исключить полностью), но со временем в их структуре могут появляться и преобладать ворсинчатые компоненты, то есть тубулярная аденома способна превратиться в тубуло-ворсинчатую, а потом в ворсинчатую, у которой риск перерождения в злокачественную опухоль уже значителен.
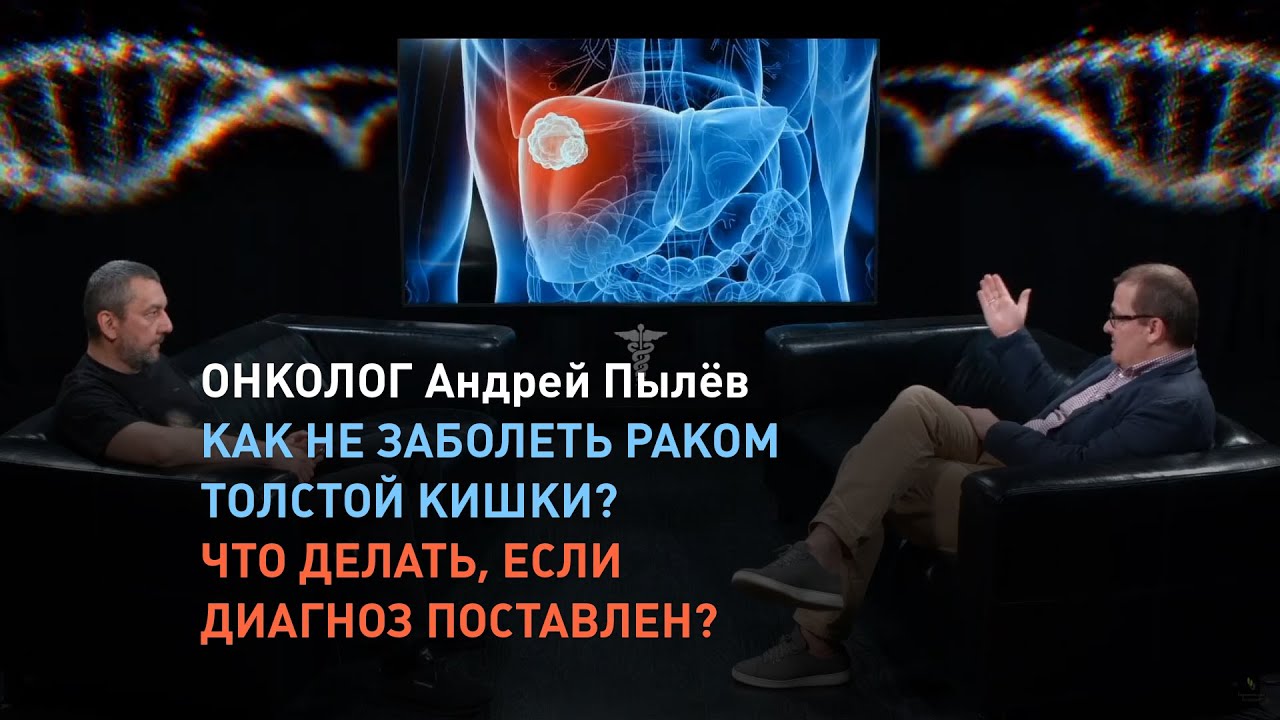
Тубулярная аденома толстой кишки с дисплазией
Каждая из выявленных аденом вне зависимости от типа и строения имеет признаки дисплазии. Выделяют три степени дисплазии — слабую, умеренную и тяжелую (или высокую). Определяется степень дисплазии при гистологическом исследовании удалённой аденомы по ряду признаков. Диагностируются преимущественно аденомы со слабой степенью дисплазии. Чем больше размер аденомы и чем старше пациент, тем больше риск развития аденомы с признаками дисплазии тяжелой степени. Степень дисплазии является одним из важнейших факторов озлокачествления аденомы наряду с её размером, локализацией, длительностью заболевания и замещением тубулярной структуры на ворсинчатую. Крайняя степень дисплазии обычно уже приравнивается к раку in situ. При этом сама по себе дисплазия эпителия не является раком, но, поскольку она является по сути своей нарушением нормального тканевого строения части органа, в данном случае — толстой кишки, — то может при дальнейшем прогрессировании и нарастании степени её тяжести привести к появлению опухолевых клеток.
Причины развития
Основная причина развития тубулярных аденом на данный момент не установлена, однако определены факторы, которые могут привести к их появлению.
Важную роль в развитии тубулярной аденомы толстой кишки играет наследственность.
Диффузный наследственный полипоз и синдром семейного аденоматозного полипоза толстой кишки — заболевания, при которых развиваются множественные аденомы толстой кишки, в том числе и тубулярные, которые обладают высочайшим риском перерождения в рак. Поэтому больным с такими синдромами требуется как можно более раннее хирургическое лечение, а их ближайшим родственникам — тщательное скрининговое наблюдение.
К другим причинам развития тубулярных аденом можно отнести следующие:
- Диета с преобладанием рафинированных продуктов, животных жиров и недостаточным потреблением клетчатки,
- Дисбактериоз толстой кишки, так как при этом состоянии нарушается локальный иммунитет и нарушается восстановление слизистой оболочки кишечной стенки,
- Хронические заболевания толстого кишечника, в первую очередь воспалительные,
- Дивертикулез,
- Частые запоры и дискинезия кишечника,
- Гиподинамия, избыточная масса тела.
Диагностика и лечение
Аденомы толстой кишки обычно не проявляют себя какой-либо симптоматикой и являются случайной находкой при скрининге или обследовании по поводу других жалоб.
В редких случаях тубулярная аденома толстой кишки может кровоточить, что становится поводом обращения к врачу. Кроме того, больные могут предъявлять жалобы на боли в животе, частые запоры или диарею.
Золотым стандартом диагностики является колоноскопия. Помимо неё, могут быть назначены ирригоскопия и ректороманоскопия.

Существует мнение, согласно которому рекомендуется эндоскопическое удаление только аденом, имеющих диаметр свыше 5 мм, так как меньшие по размеру образования озлокачествляются крайне редко и допустимо динамическое наблюдение. Однако более распространённой является тактика, при которой удаляются все аденомы независимо от размера новообразования, так как данные гистологических исследований показывают, что полипы даже менее 5 мм в диаметре в 60-70% случаев имеют участки типа тубулярных и, соответственно, обладают потенциалом к перерождению в злокачественные образования.
При локализации аденом в толстой кишке удаление проводится эндоскопически через колоноскоп. Если же аденома расположена в прямой кишке, удаление может выполняться при помощи эндоскопа или же методом трансанальной эндомикрохирургии. Особенностью данной операции является то, что в данном случае тубулярную аденому удаляют одновременно с резекцией кишечной стенки. Это объясняется тем обстоятельством, что при локализации аденомы в прямой кишке практически в каждом третьем случае в основании её уже выявляются клетки рака.
В случае множественных полипов (так называемое диффузное поражение) целесообразно выполнить колотомию или резекцию поражённого участка кишки.
К сожалению, тубулярные аденомы склонны к рецидивированию. Наиболее частая причина развития рецидива — неполное удаление основания аденомы, если она расположена не на длинной ножке. В случае рецидива тубулярной аденомы может потребоваться оперативное удаление пораженного участка толстой кишки лапаротомическим методом, так как послеоперационные изменения могут быть препятствием к полному удалению рецидивной аденомы эндоскопически.

Профилактика развития тубулярных аденом
Во многих случаях аденома толстой кишки — признак наследственного заболевания, поэтому пациенты с семейным анамнезом заболеваний толстого кишечника, включая рак, формируют группу риска, которая должна быть под пристальным наблюдением врачей и регулярно проходить скрининговые исследования с целью раннего выявления аденом.
Так как хронические заболевания толстого кишечника, такие, как колиты, могут способствовать развитию тубулярных аденом, лечение или компенсация этих заболеваний будет в том числе и профилактикой образования аденом.
Поскольку такие нутритивные факторы, как высокое содержание жиров, особенно рафинированных, и низкое содержание пищевых волокон в ежедневном рационе, имеют непосредственную связь с появлением аденом кишечника, то коррекция диеты поможет не только предотвратить появление тубулярных аденом, но и положительно сказаться на динамике роста уже существующих аденом.
Также выявлена связь между курением и развитием тубулярных аденом, причем количество аденом прямо пропорционально продолжительности курения, так что отказ от этой вредной привычке положительно скажется не только на лёгких, но и на толстой кишке.
Наконец, поскольку развитию аденом толстой кишки способствует малоподвижный образ жизни и избыточная масса тела, физические нагрузки и нормализация веса могут также быть разумной рекомендацией по профилактике развития тубулярных аденом.
В случае уже выявленных тубулярных аденом показано динамическое наблюдение пациентов с применением эндоскопических методов. Частота проведения обследований определяется индивидуально, исходя из конкретной клинической ситуации, но оптимальным считается следующий режим:
- после удаления крупных аденом на ножках и суженных основаниях: в первый год — через каждые 6 месяцев, в последующем — 1 раз в год;
- после удаления крупных аденом на широких основаниях и тубулярных аденом с дисплазией (независимо от их макроскопических свойств): в первый год — раз в 3 месяца, во второй год — раз в 6 месяцев, в дальнейшем — 1 раз в год.
Опухоли толстого кишечника бывают доброкачественными и злокачественными. Тубулярная аденома толстой кишки и карциноид аппендикса (червеобразного отростка) относятся к доброкачественным новообразованиям. Аденокарцинома толстой кишки представляет собой злокачественное новообразование, которое развивается из клеток железистого эпителия. Это одна из гистологических разновидностей рака толстой кишки.
В Юсуповской больнице определяют наличие новообразований толстого кишечника с помощью современных методов диагностики. Гистологи верифицируют тип опухоли, исследуя под микроскопом образцы тканей, полученных во время биопсии. При наличии тубулярной аденомы толстой кишки проводят описание микропрепарата.

В зависимости от локализации и гистологического типа опухоли, состояния пациента и наличия сопутствующих заболеваний онкологи вырабатывают индивидуальный план лечения пациента. Тяжёлые случаи карциномы толстой кишки обсуждаются на заседании экспертного совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Ведущие онкологи Москвы принимают коллегиальное решение о тактике ведения пациента.
Гистологические типы аденом толстого кишечника
Выделяют 3 гистологических типа аденом толстой кишки:
- Тубулярный;
- Тубулярно ворсинчатый;
- Ворсинчатый.
Критерием разделения служит соотношение ворсинчатых и тубулярных структур. Тубулярная аденома толстой кишки – что это такое? Микроскопически тубулярная аденома представлена пролиферирующим аденоматозным эпителием. Опухоль состоит, из ветвящихся и значительно извитых железистых трубочек, более длинных, чем в обычной слизистой кишечника. В тубулярной аденоме присутствует не более 25 % ворсинчатой ткани. Тубулярная аденома толстой кишки имеет покрытое слизистой оболочкой основание. Оно представлено соединительной тканью, гладкомышечными клетками и сосудами. тубулярные аденомы имеют ножку и гладкую дольчатую поверхность. Реже они располагаются на широком основании. Совсем редко встречаются стелящиеся тубулярные аденомы, которые слегка выступают над поверхностью слизистой оболочки.
В тубулярно-ворсинчатых аденомах увеличивается количество ворсинок, которые могут определяться как на поверхности полипа, так и внутри крупных желез. Железы удлиняются, приобретают неправильную форму, плотно прилегают друг к другу. Нарастает степень дисплазии эпителия. В тубулярно-ворсинчатой аденоме процентное содержание ворсинчатой ткани варьирует от 25 до 75 %. Опухоль состоит из выраженных долек, имеет небольшие участки с ворсинками или очень мелкими дольками.
Аденоматозный эпителий относится к разряду неопластического. По этой причине каждая аденома имеет признаки дисплазии разной степени выраженности. Гистологи различают 3 степени дисплазии тубулярной аденомы толстой кишки:
- 1 степени – слабая;
- 2 степени – умеренная;
- 3 степени – тяжёлая.
Тубулярная аденома толстой кишки с дисплазией low grade – это низко дифференцированная опухоль. Она может трансформироваться в аденокарциному.
Классификация
Гистологи выделяют следующие виды злокачественных новообразований толстого кишечника:
- Высокодифференцированная аденокарцинома толстой кишки;
- Умеренно дифференцированная аденокарцинома толстой кишки g2;
- Низкодифференцированная аденома.
Железистый рак принято может быть представлен следующими видами карцином толстой кишки: тубулярными, муцинозными, перстневидноклеточными, плоскоклеточными. Тубулярные аденокарциномы, состоят из трубчатых структур. Опухоли этого вида встречаются более чем у 50% пациентов с железистым раком. Они имеют смазанные контуры и небольшие размеры.
Муцинозная аденокарцинома состоит из слизистых компонентов и эпителиальных структур, не имеет очерченных границ. Метастазирует происходит лимфогенным путем. Высокий риск рецидивирования обусловлен нечувствительностью к радиотерапии.
Перстневидноклеточные аденокарциномы характеризуются высокой агрессивностью клинического течения. Большинство пациентов с опухолями данного вида, которые впервые обращаются за врачебной помощью в Юсуповскую больницу, уже имеет метастазы в лимфоузлах и печени. Онкологическое заболевание чаще всего отмечается у молодых пациентов.
Плоскоклеточные аденокарциномы формируются в области заднепроходного канала. Опухоль состоит из плоских эпителиальных клеток. Для клинического течения плоскоклеточных аденокарцином характерен высокий уровень злокачественности. Они часто рецидивируют, прорастают в ткани влагалища мочеточников, мочевого пузыря, и предстательной железы. Порог пятилетней выживаемости при плоскоклеточных аденокарциномах не превышает 30%.
Причины образования
Развитию тубулярной аденомы толстой кишки способствуют нутритивные факторы: высокое содержание жира и низкое – пищевых волокон. Изменения в рационе питания оказывают влияние на вероятность развития аденомы и аденокарциномы. К нарушению пролиферации эпителиальных клеток могут приводить рафинированные жиры. Нутритивные компоненты, которые содержатся во фруктах, овощах и других продуктах, могут регулировать канцерогенез толстой кишки, влиять на прогрессирование аденомы в карциному.
Увеличение размера полипа, количества ворсинок и выраженная дисплазия повышают риск малигнизации аденомы толстой кишки. Согласно статистическим данным, в аденокарциному преобразуется 4,8 % тубулярных, 22,5 % тубулярно ворсинчатых и 40,7% ворсинчатых аденом. Риск трансформации доброкачественных новообразований в злокачественные опухоли возрастает со степенью дисплазии. 5,7 % аденом со слабой степенью дисплазии, 18 % с умеренной степенью дисплазии и 34,5 % с дисплазией тяжелой степени преобразуются в аденокарциному толстой кишки.
Ворсинчатые, тубулярно-ворсинчатые аденомы и аденомы больше 1 см увеличивают риск последующего развития аденокарциномы толстой кишки. Этот риск выше у пациентов с множественными полипами.
Симптомы и диагностика
Большинство аденом толстого кишечника клинически не проявляют себя. Их обнаруживают случайно при скрининговых исследованиях или осмотрах по поводу жалоб, которые не связаны с ними. Иногда аденомы вызывают значительные кровотечения или приводят к хронической анемии вследствие длительной скрытой потери крови. Крупные аденомы прямой кишки могут сопровождаться тенезмами, выделением слизи. Продукция слизи в большом объеме вызывает нарушения электролитного баланса. Дистальные аденомы прямой кишки могут выпадать через заднепроходное отверстие.
Врачи Юсуповской больницы выявляют аденомы толстой кишки с помощью ректороманоскопии и колоноскопии. Аденома толстого кишечника чаще имеет вид полипа, расположенного на широком основании или связанного со стенкой кишки ножкой. Её длина ножки зависит от темпа роста локализации полипа. Быстро растущие аденомы имеют широкое основание. Медленно растущие расположены на ножке, которая образуется в результате перистальтики и вытяжения полипа перистальтической волной.
Некоторые аденомы толстой кишки имеют углублённый или плоский вид. Они не возвышаются над поверхностью слизистой оболочки. Визуально определить их можно по изменению цвета, структуры слизистой, отсутствию капиллярной сети. В Юсуповской больнице применяют простой и эффективный метод их идентификации – хромоскопию с индигокармином.
Тактика ведения пациентов
Когда при проведении ректороманоскопии проктологи Юсуповской больницы обнаруживают небольшой полип, размер которого не превышает 1см, выполняют биопсию. Если морфологически верифицируется аденома, проводят колоноскопию для выявления возможных синхронных поражений в проксимальных отделах ободочной кишки. При этом дистальную аденому, выявленную ранее, удаляют. Колоноскопию выполняют даже в том случае, когда при ректороманоскопии выявляют тубулярную аденому толстой кишки небольших размеров.
Если при ректороманоскопии врачи обнаруживают полип размером 1см и более, выполнять биопсию нет необходимости. Новообразование удаляют во время колоноскопии, которую проводят на предмет выявления синхронных опухолевых поражений в верхних отделах толстой кишки. При выявлении неопухолевого полипа (гиперпластического, воспалительного), в последующем наблюдении за ним нет необходимости.
После тотальной колоноскопии и удаления всех полипов последующую колоноскопию проводят через 3 года. При неполном удалении полипа, удалении больших аденом на широком основании, множественных полипов последующие колоноскопии проводят в более ранние сроки. Если при проведении контрольной колоноскопии не обнаруживают новых аденом, интервал наблюдения увеличивают до пяти лет.
При наличии больших полипов на широком основании, при эндоскопическом удалении которых высок риск осложнений, выполняют хирургическое вмешательство с лапаротомного доступа. После полного эндоскопического удаления аденоматозных полипов с тяжелой дисплазией) нет необходимости в дополнительном обследовании или лечении пациентов. Последующую колоноскопию выполняют в течение трёх лет. Если не обнаруживают новых аденом, интервал наблюдения увеличивают до 5 лет.
После эндоскопического удаления аденоматозного полипа с признаками злокачественной опухоли дальнейшую тактику определяют на основании прогностических критериев. Если эндоскопист убеждён, что полип был полностью удалён, при морфологическом исследовании выявлена высокодифференцированная или умеренно дифференцированная аденокарцинома, не было инвазии в кровеносные и лимфатические сосуды, не обнаружено злокачественных клеток в краях резекции, эндоскопическая полипэктомия считается радикальной. Когда отсутствует уверенность в полном удалении аденомы, при морфологическом исследовании выявлена низкодифференцированная аденокарцинома, присутствует инвазия в лимфатические или кровеносные сосуды, обнаружены злокачественные клетки в краях резекции, пациенту проводят оперативное хирургическое вмешательство в связи с высоким риском резидуальной аденокарциномы и метастазов в регионарные лимфоузлы.
При наличии признаков кишечного дискомфорта, причиной которого может быть тубулярная или тубулярно ворсинчатая аденома толстой кишки, высокодифференцированная или низкодифференцированная аденокарцинома, карциноид червеобразного отростка, обращайтесь к онкологам клиники. Вас запишут на приём к врачу Юсуповской больницы. Вы получите консультацию ведущих проктологов, онкологов в удобное для вас время. Своевременное излечение от аденомы толстой кишки предотвращает развитие аденокарциномы.
Полип представляет собой возвышение над уровнем слизистой оболочки полого органа. Это доброкачественное новообразование, которое имеет различное гистологическое строение. Аденомозные полипы прямой кишки сопряжены с высокой степенью риска развития злокачественной опухоли. Они считаются предраковыми состояниями. Вполне вероятно их развитие в колоректальный рак. По этой причине при выявлении аденоматозного полипа прямой кишки проктологи Юсуповской больницы предлагают пациенту удалить его.
Врачи отделения проктологии в совершенстве владеют всеми методиками оперативных вмешательств на прямой кишке. Хирурги виртуозно выполняют эндоскопические и полостные операции. Пациенты проходят комплексное предоперационное обследование, которое позволяет выявить все противопоказания к проведению операции и избежать осложнений. Иногда проктологи проводят операцию после излечения пациента от сопутствующей патологии.
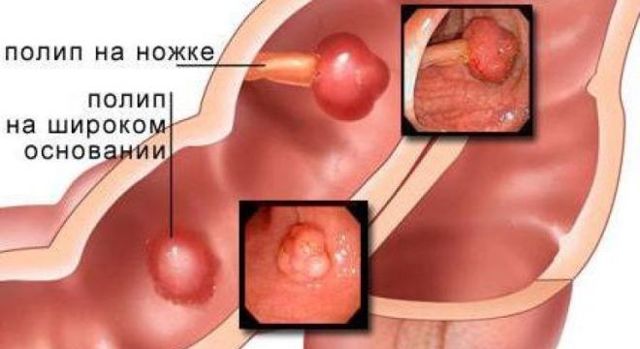
Виды аденоматозных полипов прямой кишки
Примерно 50% людей на Земле к шестидесяти годам имеют хоть один аденоматозный полип прямой кишки диаметром от одного сантиметра и больше. Множественные аденоматозные полипы в большинстве случаев приводят к аденоматозному полипозу. Проктологи выделяют три типа аденоматозных полипов прямой кишки:
- Трубчатые аденомы являются наиболее распространёнными новообразованиями из класса аденоматозных полипов. Их можно обнаружить в любом месте прямой кишки. По сравнению с остальными двумя типами полипов прямой кишки вероятность их развития в рак наименьшая;
- Трубчато-ворсинчатые аденомы прямой кишки часто перерождаются в раковую опухоль;
- Ворсинчатые аденомы – это полипозные новообразования, которые чаще всего встречаются на поверхности прямой кишки. Они обычно имеют больший размер, остальные типы аденоматозных полипов. Эти новообразования не имеют ножки, внешне напоминают цветную капусту. Их поверхность бархатистая. С этим типом аденоматозных полипов связана самая высокая заболеваемость раком прямой кишки и смертность от злокачественной ректальной опухоли. Ворсинчатые аденомы иногда становятся причиной синдрома гиперсекреции. Он характеризуется снижением уровня калия в плазме крови, обильным выделением слизи.
Риск прогрессирования аденоматозного полипа прямой кишки в раковую опухоль увеличивается, если размер полипа более одного сантиметра, и он содержит большой процент ворсинчатого компонента. С риском развития в рак связана и форма аденоматозных полипов прямой кишки. Большинство полипов на ножке имеют меньше размер, чем полипы на широком основании. У последних более короткий путь для миграции атипичных клеток из опухоли в подслизистую оболочку и более отдалённые структуры. Если размер аденоматозных полипов прямой кишки на широком основании более двух сантиметров, то они в большинстве своём уже содержат ворсинчатые элементы, обладают высоким злокачественным потенциалом и тенденцией к повторному образованию после колоноскопической полипэктомии.
Хотя трубчатые аденоматозные полипы прямой кишки не так опасны, как ворсинчатые и трубчато-ворсинчатые аденомы, они могут стать злокачественными, когда становятся большими. У более крупных трубчатых аденоматозных полипов прямой кишки повышенный риск злокачественного перерождения, поскольку они образуют больше ворсинчатых компонентов и могут становиться полипами на широком основании.
Симптомы и диагностика аденоматозных полипов
В дебюте заболевания полипы прямой кишки не проявляются клиническими симптомами. Аденоматозные полипы прямой кишки во время своего роста способны вызвать кишечное кровотечение, которое проктологи выявляют при помощи специального теста. Лицам в возрасте от 50 лет рекомендуют один раз в 3-5 лет проходить процедуру ректороманоскопии с использованием гибкого инструмента для выявления любых аномальных наростов, которые могут быть аденоматозным полипом.
Если во время этой процедуры обнаружены аденоматозные полипы, то пациенту придётся пройти и процедуру колоноскопии. Проктологи рекомендуют эту процедуру как важную часть обследования с целью раннего выявления рака толстой кишки, поскольку аденоматозные полипы могут быть в любом отделе толстого кишечника. В качестве способов удаления выявленного в процессе колоноскопии аденоматозного полипа прямой кишки, используют петлю или прижигание. Врачи отделения проктологии предпочитают колоноскопию ректороманоскопии по той причине, что первая процедура позволяет обследовать всю полость толстой кишки. Это очень важно, поскольку более половины полипов толстой кишки располагаются в верхней части толстой кишки, которая недоступна для ректороманоскопии.
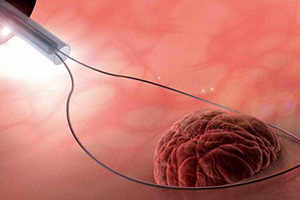
Аденоматозные полипы прямой кишки выявляют также при отсутствии симптомов заболевания во время проведения скрининговых осмотров или когда исследование проводится по другим причинам (желудочно-кишечного кровотечения), эндоскопического исследования (ректороманоскопии или колоноскопии) или рентгенологическим методом (ирригоскопией).
При обнаружении небольших полипов (меньше 1 см) при ректороманоскопии выполняется биопсия с последующим морфологическим исследованием. Если размер полипа превышает 1 см, биопсия обычно не требуется, так как пациенту необходима колоноскопическая полипэктомия. Если гистологическое строение полипа, обнаруженного при ректороманоскопии, соответствует аденоме, пациенту необходимо проведение колоноскопии.
Лечение аденоматозных полипов прямой кишки
Врачи отделения проктологии Юсуповской больницы не проводят консервативную терапию аденоматозных полипов прямой кишки ввиду её бесперспективности. Если врач выявляет в процессе ректороманоскопии аденому, он удаляет её и проводит осмотр проксимальных отделов толстой кишки на предмет обнаружения синхронных аденоматозных полипов или других опухолевых образований. Пию не проводят лицам, у которых с помощью ректороманоскопии выявляют небольшие (меньше 1 см) аденоматозные полипы прямой кишки. Данной категории пациентов проктологи Юсуповской больницы проводят динамическое наблюдение и один раз в пять лет выполняют колоноскопию.
Для динамического наблюдения за аденоматозными полипами прямой кишки колоноскопия предпочтительнее ирригоскопии. И хотя рентгенологическое исследование легче переносится пациентами и имеет меньше осложнений, колоноскопия является более информативным исследованием. Она позволяет выполнить биопсию для определения гистологического типа полипа и удалить новообразование.
Проктологи Юсуповской больницы при проведении колоноскопии удаляют не только аденоматозные полипы прямой кишки, но и все доброкачественные новообразования прямой кишки. При обнаружении полипов и выполнении полипэктомии весь материал извлекается и направляется на морфологическое исследование. Проктологи наиболее часто используют для удаления аденоматозных полипов прямой кишки следующие методики колоноскопической полипэктомии:
Для облегчения полипэктомии при крупных полипах на широком основании хирурги используют методику с использованием физиологического раствора. Крупные аденоматозные полипы на широком основании, при эндоскопическом удалении которых высок риск осложнений, удаляют с помощью хирургической резекции.
Не существует мнения о выборе тактики ведения пациентов с озлокачествлёнными аденоматозными полипами прямой кишки на широком основании. Одни специалисты рекомендуют проводить оперативное вмешательство при всех малигнизированных полипах на широком основании, даже если для них характерны благоприятные прогностические критерии, так как широкое основание само по себе увеличивает риск развития резидуального рака. Другие проктологи придерживаются мнения, что во всех случаях широкое основание является абсолютным показанием к хирургическому вмешательству.
Врачи отделения проктологии, основываясь на большом опыте работы, считают, что небольшие полипы на широком основании с благоприятными прогностическими критериями имеют низкую вероятность злокачественной инвазии. По этой причине они не требуют этапного колоноскопического удаления или хирургического вмешательства. Для того чтобы пройти при наличии симптомов поражения толстого кишечника обследование с помощью новейших диагностических методов, лечение аденоматозного полипа с применением инновационных технологий, записывайтесь на приём к проктологу Юсуповской больницы онлайн или предварительно позвонив по телефону контакт центра.
Читайте также:

