Папиллома возле ногтя что это
Обновлено: 25.04.2024
Доброкачественные опухоли ногтя и возле ногтя
Некоторые околоногтевые и подногтевые поражения могут выглядеть как припухлости или локализованные опухоли. Наиболее распространенные поражения этой группы — бородавки — рассматривались выше.
Врожденный гипертрофичный латеральный край можно ошибочно принять за опухоль бокового ногтевого валика у младенца.
Линейные веррукозные эпидермальные невусы — это бородавчатые разрастания, которые обычно поражают только околоногтевую кожу, но иногда они могут стать причиной шероховатости ногтевой пластинки при поражении заднего ногтевого валика и его нижней поверхности.
Подногтевая папиллома, локализованный многоядерный дистальный подногтевой кератоз и онихопапиллома выглядит как маленькие кератотические узелки на гипонихиуме под свободным краем ногтевой пластинки. Обычно они связаны с продольной красной полоской на ногте. Продольная эритронихия может быть связана с малигнизацией и болезнью Боуэна.
Подногтевая бородавчатая дискератома также приводит к появлению маленького продольного обода или продольной красной линии на ногте.

а - Линейные веррукозные эпидермальные невусы.
б - Врожденный гипертрофичный латеральный край.
в - Травматическая киста.
Обширное, похожее на бородавку поражение бокового ногтевого валика пальца руки описано как онихолеммальный рог.
Кисты под ногтем и рядом с ногтем появляются спонтанно либо могут быть травматическими или ятрогенными. Кисты могут быть выстланы эпителием (травматическая эпидермальная киста), матричной тканью (матричная киста), тканью ногтевого ложа (онихолеммальная киста) или смешанной тканью. Ятрогенные кисты чаще всего появляются после хирургических вмешательств при вросшем ногте, когда латеральный матричный край ногтя не полностью удален. Травматические имплантированные кисты, в частности, могут разъедать кость или даже расти внутрикостно.
Описаны случаи единичной подногтевой сирингомы, поднимающей ногтевую пластинку пальца ноги эккринной сирингофиброаденомы, представленной в виде кератотической массы, которая замещает ноготь или ногтевое ложе.
Эккринная порома может появляться под ногтем или рядом с ним. Она представлена розовым, медленно растущим единичным образованием.
а - Онихолеммальный рог.
б - Имплантированная киста, разъедающая кость. а - Подногтевая папиллома.
б - Эккринная сирингофиброаденома.
У 25-летней женщины хондроидная сирингома деформировала ноготь большого пальца ноги. Рентгеновский снимок выявил литические изменения кости.
Онихоматрикома — это папилломатозная опухоль, обусловливающая усиленное формирование желтой субстанции ногтя с характерными проксимальными точечными кровоизлияниями. В зависимости от локализации опухоли она может дать начало росту узелка под задним ногтевым валиком или привести к появлению нарушений, напоминающих паронихию.
Существует несколько форм фибром, наиболее распространенная из которых — приобретенная фиброкератома пальцев. Она может располагаться на околоногтевых тканях и выглядеть как зубчик чеснока. Когда она берет начало из глубины проксимальной ногтевой борозды, образуется нарост, похожий на сосиску с кератотическим кончиком, который выступает из-под заднего ногтевого валика и лежит на ногтевой пластинке, что приводит к образованию продольного углубления. Когда фиброма берет начало из промежуточного слоя матрикса, она растет внутрь ногтевой пластинки и покрывается тонким слоем ногтевой пластинки, пока не отделяется и открывает кончик тонкой фиброкератомы. Дистальнее кончика фиброкератомы на ногтевой пластинке появляется узкая продольная впадина. Фиброкератомы, берущие начало от ногтевого ложа, дают начало формированию обода на ногтевой пластинке и могут наблюдаться под ногтевой пластинкой на гипонихиуме.
а - Эккринная порома.
б - Приобретенная фиброкератома на узкой продольной впадине. Онихоматрикома: а — клиническая презентация;
б — обнажение подногтевых тканей, показывающее ворсинку опухоли матрикса;
в — проксимальная часть ногтевой пластинки. Опухоли Кенена,
интерферирующие с ростом ногтя.
Опухоли Кенена — множественные фибромы ногтевого аппарата, чаще всего берущие начало от проксимальных и латеральных частей ногтя, а также от матрикса и ногтевого ложа. Образуясь в большом количестве, они могут медленно разрушать ногтевой аппарат. Это круглые или овальные, иногда гиперкератотические узелки, которые появляются примерно у половины пациентов с туберозным склерозом (болезнь Бурневилля—Прингла). Иногда узелки — единственный признак заболевания. Изменения ногтей варьируют от продольных углублений до малигнизации и полного разрастания ногтя. Иногда узелки остаются маленькими и многочисленными, напоминая опухоль матрикса ногтя.
Фиброма матрикса — редкое образование, в результате которого обычно формируется куполообразный узелок матрикса ногтя и обода в ногтевой пластинке. Часто фиброма матрикса приводит к деформации ногтя и формированию перегиба. Строма опухоли гистологически схожа с фиброзным компонентом онихоматрикомы (опухоль матрикса ногтя).
Около 50% поверхностных акральных фибромиксом находится в ногтевом аппарате. Это медленно растущие поражения, которые при достижении определенного размера или при локализации в ногтевом ложе могут деформировать ноготь.
Так называемые истинные фибромы ногтей очень редки. В зависимости от локализации внутри ногтевого аппарата они могут быть твердыми, круглыми или овальными, слегка приподнятыми или куполообразными. Кроме того, фибромы могут быть полипоидными. Такие фибромы приподнимают ногтевую пластинку или приводят к значительной дистрофии ногтя. Вопрос о том, относить ли большие фибромы к поверхностным акральным фибромиксомам, пока остается открытым.
Гистиоцитомы ногтевого аппарата встречаются очень редко. Описан случай ногтевой коллагеномы.
Рецидивирующие инфантильные фибромы пальцев, или инфантильный фиброматоз пальцев, — твердые или эластичные, плоские, круглые, куполообразные красноватые узелки, образующиеся обычно на дорсальной или аксиальной поверхности пальцев рук и ног и не затрагивающие большие пальцы рук и ног. Может возникать деформация ногтя из-за обширных поражений, расположенных вблизи ногтя. Они развиваются во время младенчества или иногда наблюдаются уже при рождении. У подростков или взрослых такие фибромы встречаются крайне редко. Часто фибромы бывают множественными. Обычно они спонтанно разрешаются после опухолевой стадии. Гистологические исследования выявляют плотноклеточную опухоль. Примерно 2% фибробластов содержат эозинофильные парануклеарные тельца без мембраны и пятен актиновых волокон, поэтому такие опухоли относятся к миофибробластомам.
Келоиды весьма редко локализуются в ногтях. Описан случай с очень крупными келоидами ногтевого ложа и матрикса большого и II пальца ноги после электрохирургического лечения около- и подногтевых бородавок.
а - Фиброма матрикса.
б - Рецидивирующие инфантильные фибромы пальцев. а - Келоиды при дистрофическом буллезном эпидермолизе.
б - Поверхностная акральная фибромиксома ногтевого ложа. а - Ювенильный гиалиновый фиброматоз II.
б - Гемангиома у двухмесячного ребенка.
Ювенильный гиалиновый фиброматоз II (Puretic-синдром) — очень редкое состояние, характеризующееся узелками на коже, мышечной слабостью и сгибательной контрактурой крупных суставов. Он представлен множественными безболезненными телесного цвета или красноватыми плотными узелками, которые склонны к росту на кончиках пальцев, где они также могут приводить к акроостеолизу. Гистологически в опухолях выявляется уменьшение количества нормального коллагена и скопление гиалинового вещества, содержащего хондроидные клетки. После удаления узелков часто наблюдается рецидив.
Сосудистые опухоли редко локализуются в ногтевом аппарате. Очень редко встречаются детские гемангиомы. Венозные мальформации могут расти из кости или мягких тканей, приводя к диффузной припухлости или симптому барабанных палочек.
Артериовенозные мальформации, как врожденные, так и приобретенные, могут вызывать образование синевато-пурпурных или коричневых бляшек и опухолей, клинически напоминающих саркому Капоши. Допплеровское исследование обычно выявляет шунт.
Ограниченная ангиокератома может поражать пальцы, проявляясь в виде пурпурных или черных узелков на их дорсальной стороне.
Варикозные ангиомы могут вызывать формирование плотных подногтевых узелков, в результате чего возникает красная продольная полоска на ногте и даже трещина ногтя. Другие поражения, приводящие к формированию синеватых или красноватых опухолей подногтевой и околоногтевой области, — гистиоцитоидная ангиома (псевдопиогенная гранулема) и ангиолимфоидная гиперплазия с эозинофилией, которая может обусловить формирование трещины ногтя. Маленькие красноватые узелки на кончиках пальцев ног у детей описаны как акральная псевдолимфоматозная ангиокератома у детей (APACHE-синдром).
Пиогенная гранулема — самое распространенное сосудистое поражение ногтевого аппарата. Это эруптивная ангиома, которая может появляться на любом участке ногтя в результате маленькой проникающей раны. Гранулема начинается как маленький красный узелок на ногтевом валике или гипонихиуме, который скоро становится эрозивным и образует эпителиальный воротник. При локализации на заднем ногтевом валике поражение может затрагивать матрикс и становиться причиной продольной впадины на ногтевой пластинке. Иногда гранулема прорастает через ноготь после перфорирующей травмы или продолжительного трения. Клинически сходные поражения грануляционной ткани наблюдаются при лечении ретиноидами, циклоспорином и индинавиром.
Кокковый ангиоматоз ногтевого валика наблюдался у молодых людей после применения иммобилизующей шины. Наблюдался рост опухоли, похожей на пиогенную гранулему, из-под заднего ногтевого валика. Такое нарушение связано с линиями Бо—Рейля или с онихомадезисом пораженных пальцев. Оно может быть частным случаем рефлекторной симпатической дистрофии.
Целый ряд других состояний может напоминать пиогенную гранулему или грануляционную ткань: это вросший ноготь, доброкачественные или злокачественные опухоли боковых ногтевых борозд и валиков (эрозивная нейрофиброма, карцинома клеток Меркеля, амеланотичная меланома).
а - Артериовенозная мальформация.
б - Синдром акральной псевдолимфоматозной ангиокератомы у детей — АРАСНЕ-синдром. а - Пиогенная гранулема после микротравмы, полученной вследствие трения об обувь.
б - Пиогенная гранулема, перфорирующая основание ногтевой пластинки, после травмы. а - Грануляционная ткань, связанная с вросшим ногтем.
б — Лимфангиома дистальной фаланги пальца.
в — Липома, поражающая ногтевое ложе.
При лимфангиоме образуется плоская подногтевая опухоль.
Ангиомиксома может разрушать большую часть ногтя.
Миксоидные псевдокисты (дорсальная киста пальца, слизистая киста, дистальный дорсальный ганглий) — дегенеративные поражения, которые обычно образуются в заднем ногтевом валике у пожилых людей. Женщины подвержены этому заболеванию больше, чем мужчины. Менее 10% миксоидных пссвдокист наблюдается на пальцах ног. Они представлены слегка выпуклыми или куполообразными, телесного цвета или прозрачными, тугими или флюктуирующими узелками, вследствие которых образуется продольная впадина на ногте из-за давления на матрикс. С поражением почти всегда сочетаются узелки Гебердена; некоторые авторы считают это этиологически существенным. Псеводкисты способны разрывать нижнюю поверхность заднего ногтевого валика. При этом в слепой мешок выделяется желатинообразное слизистое вещество. Около 30% псевдокист распространяется под матриксом и ногтевым ложем. Однако встречаются также исключительно подногтевые миксоидные псевдокисты. Они вызывают припухлость заднего ногтевого валика, гемипоперечный перегиб и характерный фиолетовый оттенок проксимальной части ногтевой пластинки. Трансиллюминация (диафоноскопия) позитивна. До сих пор неясно, поражаются ли при этом ганглии дистального межфалангового сустава. Однако гистопатологическое исследование, включавшее электронную микроскопию и иммуногистохимию, не выявило никакого материала, выстилающего кисту. При ранних поражениях всегда выявляется ограниченный миксоматозный очаг с медленно растущей концентрацией муцина. Позже образуются обширные муциновые озерки, которые давят на боковые стенки очага, придавая ему вид кисты. Со временем у 80% поражений развивается соединяющая ножка с дистальным межфаланговым суставом, которая становится видимой интраоперационно после внутрисуставной инъекции стерильного метиленового синего.

а, б, в - Миксоидная псевдокиста ногтя на пальце ноги (а) и руки (б).
Тот же пациент после выделения желатинообразного вещества (в).
г — Ангиомиксома ногтевого ложа. Подногтевая миксоидная псевдокиста (а).
Тот же пациент, наблюдается опухоль после удаления ногтя (б).
Обширные папилломатозные разрастания могут покрывать ногти пальцев ног при выраженной претибиальной микседеме.
Остеома кожи проявляется в виде твердых опухолей ногтевого ложа.
Подногтевые кальцификации очень распространены и могут проявляться в виде узелков в подногтевой области или в гипонихиуме.
Узловые кальцификаты могут быть врожденными или представленными медленно растущим твердым желтовато-белым бородавчатым узелком на стороне ногтя пальца руки или ноги. Рентгеновские снимки показывают плотную массу, которая состоит из множественных кальцифицированных фрагментов, связанных с дистальной фалангой.

а - Узелки Гебердена, связанные с миксоидной псевдокистой.
б — Дистальные подногтевые кальцификаты. Нейрофиброма: клиническая картина (а).
Тот же пациент: обнажение опухоли после удаления ногтя и поперечного рассечения луночки (б).
Описано утолщение околоногтевой кожи из-за систематизированных фибриллярных невром. Неврома Пачини на дистальной фаланге препятствует сгибанию пальца.
Истинные невромы заднего ногтевого валика проявляются значительным его утолщением при синдроме множественных слизистых невром.
Подногтевая периневринома может проявляться симптомом барабанных палочек на одном пальце или красным узелком размером с горошину в дистальной подногтевой области.
Миксому оболочки нерва в настоящее время уже не относят, как раньше, к невротекомам.
Хондрома мягких тканей вызывает припухлость и деформацию ногтя.
Папулезные меланоцитарные невусы часто возникают на дистальных фалангах. Они обычно светло-коричневые и куполообразные. Диаметр приобретенных поражений не превышает 5 мм. Врожденные поражения могут быть очень крупными, папилломатозными, темно-коричневого цвета и неправильной формы. Ложная болезнь Реклингхау-зена может быть вызвана сотнями интрадермальных невусов, расположенных на руках и ногах, включая кончики пальцев.
Голубые невусы редко наблюдаются в дистальных фалангах.

а - Дистальная подногтевая периневринома.
б — Меланоцитарный невус.
в - Ложные опухоли Реклингхаузена.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Пример из истории болезни. У 16-летней девушки, обратившейся к врачу, отмечаются множественные плоские очаги на лбу. Высыпания начались с нескольких очагов, распространившихся за последние три месяца. Были диагностированы плоские бородавки, и в качестве начальной терапии назначен имиквимод местно.
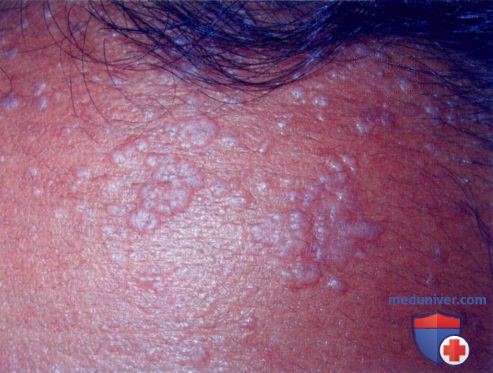
Плоские бородавки на лбу у пациентки
б) Распространенность (эпидемиология):
• Плоские (ювенильные, юношеские) бородавки (verruca plana) чаще всего встречаются у детей и молодых взрослых.
• Плоские бородавки - самая редкая форма бородавок, но в случае возникновения они обычно бывают многочисленными.
в) Этиология (причины), патогенез (патология):
• Как и остальные типы бородавок, плоские бородавки вызываются вирусом папилломы человека (ВПЧ).
• Плоские бородавки могут распространяться линейно после расчесов или травмы, например, в результате бритья.
• Лечение плоских бородавок особенно проблематично, поскольку они существуют длительно, расположены обычно на косметически значимых участках и устойчивы к терапии.
Плоские бородавки на щеке Плоская бородавка при увеличении. Обратите внимание на типичную маленькую папулу с уплощенной поверхностью Плоские бородавки над коленным суставом у молодой женщины, которые, возможно, распространились во время бритья ног
г) Клиника плоских бородавок. Множественные мелкие папулы с уплощенной поверхностью розового, светло-коричневого или светло-желтого цвета.
д) Типичная локализация на теле. Плоские бородавки обычно наблюдаются на лбу, вокруг рта, на тыльной стороне кистей, а также на участках сбривания волос, таких как нижняя часть лица у мужчин и голени у женщин.
е) Анализы при заболевании. Хотя биопсия обычно не требуется, при необходимости диагноз можно подтвердить, исследовав биоптат, полученный методом тангенциального иссечения.
ж) Дифференциальная диагностика плоских бородавок:
• Папулы с плоской поверхностью, которые можно принять за плоские бородавки наблюдаются при плоском лишае. Необходимо выявить характерные признаки плоского лишая, такие как симметричное расположение элементов, лиловый оттенок окраски и сетчатые очаги на слизистой полости рта (полосы Уикхема - сетчатый тонкий белый рисунок на очагах). Типичное расположение очагов плоского лишая иное, чем плоских бородавок. Наиболее характерные места поражения - лодыжки, запястья и спина.
• Плоскоклеточная карцинома подозревается, если наблюдается неравномерный рост, пигментация, изъязвление очагов или резистентность к терапии, особенно при локализации образования на открытых воздействию солнца участках и при иммунодефицитпых состояниях.
Плоские бородавки Плоские бородавки
з) Лечение плоских бородавок:
• Специфической противовирусной терапии, которая бы воздействовала на ВПЧ, в настоящее время не существует.
• Вариантами лечения плоских бородавок являются салицилаты, 5 фторурацил, криотерапия или третиноин.
• Лечение местными препаратами салициловой кислоты в форме жидкости или пластыря является наиболее эффективным для всех типов бородавок. Согласно данным, полученным в пяти плацебоконтролируемых исследованиях, успех был достигнут в 73% случаев. Применяется четыре курса лечения. Салициловая кислота более приемлема для лечения очагов на ногах, чем на лице.
• При плоских бородавках может применяться 5-фторурацил (крем Efudex 5%, Flouroplex 1%). Крем наносится на пораженные участки два раза в день в течение 1-5 недель. Поскольку препарат вызывает повышенную фоточувствительность, в период лечения необходима защита от воздействия солнечного излучения. После применения препарата иногда остается стойкая гипо- или гиперпигментация, но эту нежелательную реакцию можно свести к минимуму, используя аппликатор с ватным наконечником для точного воздействия на очаг, устраняющего захват прилегающих участков.
• Также при плоских бородавках может применяться криохирургия. Участки, подвергнутые криотерапии, как правило, хорошо заживают, и дополнительной анестезии не требуется, что важно, когда плоские бородавки занимают большую площадь. Жидкий азот подается до тех пор, пока границы шарика заморозки не превысят пределы очага на 1-2 мм: при плоских бородавках для этого обычно требуется 5-10 секунд. В зонах заморозки могут наблюдаться гипонигментация, потеря волос и разрушение потовых желез. Методика проведения и реакция на лечение те же, что и при обычных бородавках.
• Еще один метод терапии - применение крема третиноина в концентрациях 0,023%, 0,05% или 1,0%. Препарат наносится перед сном на весь пораженный участок. Частоту применения подбирают индивидуально, добиваясь легкого мелкого шелушения и эритемы. Важно обеспечить защиту от солнца. Лечение может потребовать нескольких недель или месяцев, в конце концов, оказавшись неэффективным. В поддержку этого метода не найдено ни одного опубликованного исследования.
и) Консультирование врачом пациента:
• Чтобы предотвратить распространение бородавок, пациенты не должны прикасаться к очагам и расчесывать их.
• Для профилактики распространения бородавок бритвы, которыми пользуются в области очагов, не должны применяться на здоровой коже или другими людьми.
к) Наблюдение пациента врачом:
• Для оценки эффективности лечения необходимо запланировать повторную встречу с пациентом через 2-3 недели после окончания курса лечения.
л) Список использованной литературы:
1. Williams Н, Pottier A, Strachan D. Are viral warts seen more commonly in children with eczema? Arch Dermatol. 1993;129:717-720.
2. Gibbs S, Harvey I.Topical treatments for cutaneous warts. Cochrane Database of Systematic Reviews 2006, Issue 3. Art. No.: CD001781. DOI: 10.1002/14651858.CD001781. pub2.
3. Lockshin NA. Flat facial warts treated with fluorouracil. Arch Dermatol. 1979;115:929-1030.
4. Lee S, Kim J G, Chun SI.Treatment of verruca plana with 5% 5-fluorouracil ointment. Dermatologica. 1980; 160:383-389.
5. Culler K, Kagen MH, Don PC, McAeer P,Weinberg JM.Treatment of facial verrucae with topical imiquimod cream in a patient with human immunodeficiency virus. Acta Derm Venereol. 2000;80:134-135.
6. Kim MB.Treatment of flat warts with 5% imiquimod cream, 1 Eur Acad Dermatol Venereol 2006;20( 10): 1349— 1350,
7. Schwab R A, Elston DM.Topical imiquimod for recalcitrant facial flat warts. Cutis. 2000;65:160-162.
Бородавки на руках нельзя назвать редким явлением, поскольку около 20% населения планеты сталкивались с подобными проблемами.
Локализация таких проявлений может быть различной, от локтевого расположения до появления бородавок на пальцах рук и в области ногтей. При этом, опираясь на тот факт, что подобные кожные наросты относят к доброкачественным эпидермальным структурам, достаточно часто пациенты не придают им должного внимания. Тем не менее, следует понимать, что любое проявление атипичного роста клеток требует обращения к специалисту. Постараемся разобраться, как избавится от бородавок на руках и можно ли сделать это самостоятельно.
Как выглядит бородавка на руке?

Бородавки достаточно сложно спутать с какими-либо другими кожными дефектами, так как формирующийся эпидермальный нарост не сопровождается зудом, болезненностью или дискомфортом. Чаще всего, вульгарные новообразования, которые поражают кожу рук, по цвету практически соответствуют здоровым кожным покровам или имеют неинтенсивный красноватый оттенок. Поверхность бородавки изначально является гладкой и ровной, однако со временем подвергается выраженному ороговению. Кожный рисунок на месте дефекта исчезает, сменяясь овальным или круглым уплотнением.
Опасность подобных доброкачественных новообразований заключается в высоком риске травматизации данных эпидермальных структур. Что может привести к следующим неприятным последствиям:
- Сильное кровотечение;
- Инфицирование раневой поверхности;
- Формирование шрама или рубца;
- Аутоинакуляция вируса папилломы на здоровые ткани, что приводит к распространению бородавок.
Кроме того, многие люди задаются вопросом, о том, как вылечить бородавки на руках, руководствуясь эстетической стороной вопроса.
Причины и этиология появления бородавок на пальцах рук
Бородавки на пальцах рук и других участках тела имеют исключительно вирусную природу, которая связана с проникновением в кровь пациента вируса папилломы человека. Исходя из этого, лечение бородавок на пальцах рук, ладонях и локтях следует направлять на устранение основной причины. К сожалению, на сегодняшний день ни одна медицинская методика не способна полностью освободить кровь пациента от вируса, что и объясняет скорее симптоматическую терапию новообразований.
Важным сопутствующим фактором, провоцирующим появление бородавок на руках, является снижение иммунного ответа организма, которое может происходить на фоне переутомления, неполноценного питания или инфекционного процесса. Учитывая тот факт, что ВПЧ способен проникать в кровь через повреждения эпидермиса, стоит отметить роль микротравм, царапин и небольших ранок, которые нередки для кожи рук. Исходя из всего вышеперечисленного, можно в очередной раз оценить важность соблюдения личной гигиены рук.
Несмотря на все вышеизложенное, заражение ВПЧ нельзя назвать чем-то критическим. Данные статистики утверждают, что около 90% всех людей являются носителями вируса, который может длительное время не проявляться, пребывая в крови в латентном состоянии.
Как вылечить бородавки на руках?

Следует отметить, что теория о том, что бородавки могут исчезнуть без врачебного вмешательства, действительно имеет некоторое подтверждение, особенно в случае появления новообразований у детей. Доказано, что около половины всех случаев образования бородавок на руках у пациентов младшей возрастной группы саморазрешаются в течение года.
Что же касается взрослых, вопрос лечения бородавок на пальцах рук несколько сложнее. Выделяют следующие медицинские способы иссечения кожных дефектов:
Лазерная деструкция. Удаление бородавок происходит под воздействием направленного лазерного луча, который провоцирует испарение клеток новообразования, не травмируя окружающую поверхность.
Криодеструкция. Избавится от бородавки на пальце при помощи жидкого азота вполне возможно, однако подобный способ может сопровождаться отечностью и формированием построцедурных шрамов.
Электрокоагуляция. Разрушение атипичных клеток при помощи направленного электрического импульса является относительно травматичным способом, который предполагает длительный период регенерации и восстановления.
Хирургическое иссечение. Представляет собой наиболее радикальную методику, которая используется на сегодняшний день крайне редко.
Фармацевтическая промышленность предлагает свои средства, как избавится от бородавок на руках быстро и недорого, однако подобные мази и пластыри обладают относительно низким уровнем эффективности.
Абсолютное большинство специалистов в области кожных заболеваний, рекомендуют прибегнуть именно к лазеротерапии, поскольку такое воздействие сводит к минимуму вероятность развития рецидивов и инфицирования раневой поверхности. Кроме того, уровень современной медицины позволяет выполнить процедуру удаления бородавки на руке быстро и безболезненно, что достигается использованием безопасных для здоровья пациента местных анестезирующих средств. Отсутствие же необходимости постпроцедурной реабилитации является дополнительным преимуществом методики.
Клиника "НЕОМЕД" предлагает пациентам эффективное и безопасное лазерное удаление бородавок любой локализации, при помощи современного оборудования и по самым приятным ценам.
Бородавки на стопе одна из наиболее распространенных форм проявления вируса папилломы человека (ВПЧ).
Статистика свидетельствует, что более 35% всех бородавок, локализуются непосредственно на коже ног. При этом бородавки на ногах могут появляться как в области пяток, так и на пальцах ног. Часто подошвенные новообразования воспринимают как несущественный эстетический дефект, который не требует медицинской помощи и коррекции. На самом деле, лечение бородавок на стопе лучше производить сразу же после появления подобного образования. Это обезопасит пациента не только от дискомфорта и болевых ощущений при ходьбе, но и от дальнейшего распространения новообразований. Постараемся разобраться, как же дифференцировать подошвенную бородавку от обыкновенной мозоли и как лечить бородавки на ногах.
Как выглядит бородавка на ноге и можно ли ее спутать с другими заболеваниями?

На самом деле дифференцировать подошвенные бородавки бывает достаточно сложно, в силу схожести подобных кожных дефектов с некоторыми другими кожными патологиями. Визуально пяточная бородавка выглядит как несущественно выступающее над основным уровнем эпидермиса, округлое новообразование (небольшой бугорок). Такое проявление изначально ничем не отличается по цвету и характеру поверхности от здоровых окружающих тканей. Со временем, эпидермис в области локализации новообразования начинает уплотняться, формируя выраженные утолщенные, ороговевшие слои. В этот период бородавка на ступне приобретает серо-желтый оттенок, и становиться шероховатой на ощупь.
По визуальному компоненту, подошвенные бородавки часто схожи с обыкновенными мозолями и натоптышами. Для того чтобы отличить эти образования необходимо внимательно осмотреть поверхность дефекта. Бородавки на подошве ног обычно имеют углубление в центре, которое напоминает кратер вулкана. Также на поверхности новообразования могут появляться мелкие темно-коричневые точки, которые по своей природе являются тромбироваными сосудами и капиллярами. Все эти проявления не характерны для обычной мозоли. Однако самостоятельно поставить точный диагноз и разработать концепцию лечения подошвенных бородавок на ногах сложно. Только опытный врач на основании дерматоскопии может с уверенностью утверждать, что новообразование на ноге относиться к последствиям заражения вирусом папилломы.
Кроме безобидной мозоли, под видом подкожной бородавки могут скрываться также следующие патологические процессы:
- Онкологические состояния;
- Деформативные заболевания стопы;
- Проявления кератодермии и гиперкератоза;
- Кожные проявления сифилиса.
Бородавки на ногах: причины и этиология
Для того чтобы определиться с ответом на вопрос, о том, как лечить бородавки на ногах, необходимо изначально понимать, что данные эпидермальные наросты всегда являются следствием активизации ВПЧ в организме человека. Стать носителем вируса папилломы может каждый человек, непосредственно контактируя с зараженным лицом или используя общие бытовые предметы, однако кожные проявления могут отсутствовать даже при наличии в организме нескольких форм ВПЧ. Что же провоцирует формирование подошвенных бородавок, и о каких патологиях пациента может говорить этот процесс:
- Снижение иммунитета, которое может происходить на фоне серьезных воспалительных и инфекционных состояний, переутомления, плохого питания и нервно-эмоционального напряжения;
- Повреждение целостности эпидермального покрова стоп: трещины и микротрещины, проколы, ожоги и т.д.;
- Нарушение трофики тканей, которое может стать следствием таких патологических состояний как сахарный диабет, атеросклероз, варикоз;
- Сухость кожных покровов, склонность к гиперкератозу кожи;
- Чрезмерная потливость стоп, которая может быть связана с нарушениями в работе сальных и потовых желез;
- Длительное ношение неудобной, сдавливающей ногу, обуви.
Как лечить бородавки на стопе?

Окончательное решение о том, как удалить бородавки на ноге, следует принимать только после консультации со специалистом и назначения медикаментозных средств для системного укрепления иммунитета или препаратов для лечения сопутствующих заболеваний, однако удаление подошвенных бородавок современными аппаратными методиками является лучшим вариантом терапии данных новообразований. Выделяют несколько способов, позволяющих раз и навсегда избавиться от бородавки на ступне ноги:
-
;
- Электрокоагуляция;
- Криодеструкция; ;
- Хирургическое иссечение.
Лазерное удаление подошвенной бородавки – золотой стандарт среди всех вышеперечисленных методик, поскольку данный способ предполагает бесконтактное направленное воздействие светового луча только на патологические клетки новообразования, не затрагивая при этом прилегающих структур. Во время удаления бородавок на стопе при помощи лазера, происходит поэтапная трансформация световой энергии в тепловую, что приводит к испарению клеток, на которые производиться воздействие.
Во время процедуры, пациент не испытывает боли и дискомфорта, так как область приложения светового луча заранее обрабатывается раствором местного анестетика. Кроме того, лазерная деструкция единственная методика позволяющая удалить бородавку на стопе с минимальным следом от воздействия на коже.
Многочисленные истории в интернете о самопроизвольном исчезновении подошвенных бородавок, безусловно, имеют определенную основу, однако это происходит настолько редко, что рассчитывать на такой исход не стоит. Халатно относясь к первичному новообразованию, пациент рискует стать обладателем разросшейся колонии бородавок, которые со временем будут вызывать болезненность не только при ходьбе, но и в спокойном состоянии.
Формирование бородавки под ногтем или в непосредственной близости от ногтевой пластины, является разновидностью вульгарного или обыкновенного бородавчатого новообразования, которое отличается лишь локализацией.
Подобные проявления могут иметь куполообразную или сферическую форму. Чаще всего подногтевая бородавка не причиняет дискомфорта пациенту и не вызывает существенных болевых ощущений, однако назвать такой эпидермальный нарост безобидным нельзя. Постараемся разобраться, чем же опасна околоногтевая бородавка и как избавиться от такой неприятной кожной структуры.
Причины появления околоногтевых бородавок и группы риска

Ведущая роль в формировании бородавок любого вида принадлежит вирусу папилломы человека, который может проникнуть в кровь пациента как при непосредственном контакте с носителем, так и бытовым, опосредованным путем. При этом для появления соответствующей кожной реакции вирус требует создания в организме определенных условий, главным из которых является ослабление иммунитета. Кроме того, группы риска для появления бородавок под ногтем, формируются следующим образом:
- Люди, которые в силу профессиональных причин сталкиваются с частыми повреждениями кожи рук;
- Лица, работающие с водой и химическими веществами без перчаток;
- Люди, прибегающие к не аккуратному маникюру, самостоятельному удалению кутикулы;
- Лица, имеющие привычку кусать, грызть ногти;
- Люди вынужденные часто носить неудобную, сдавливающую обувь (околоногтевые бородавки на ногах).
Опасность околоногтевых бородавок
Являясь доброкачественными новообразованиями, подногтевые бородавки обычно представляют собой больше эстетическую, нежели физиологическую проблему. Тем не менее, длительное отсутствие терапии может привести к следующим неприятным последствиям:
- Повреждение или полное разрушение ногтевой пластины;
- Механическое травмирование тела новообразования, которое сопровождается кровотечением и повышенным риском инфицирования раневой поверхности;
- Вероятность дальнейшего разрастания и распространения дефекта.
Зафиксированы также единичные случаи трансформации бородавок в предраковое или онкологическое состояние кожи. Для того чтобы избежать нежелательных последствий и рисков следует своевременно обратиться за медицинской консультацией к квалифицированному специалисту.
Лечение околоногтевых бородавок

Избавится от околоногтевых бородавок, можно прибегнув к удалению новообразования методами криодеструкции, электрокоагуляции или хирургического иссечения, однако наиболее эффективным и безопасным способом по праву считается лазерное выжигание эпидермального нароста. Воздействие лазерного луча приводит к мгновенному испарению клеток, образованных вследствие атипичного роста тканей, не повреждая при этом здоровый эпидермис.
Лазерная коррекция позволяет также отрегулировать глубину воздействия на кожу, полностью удалив корень подногтевой бородавки.
При этом нельзя не отметить простоту и безболезненность метода, который может быть применен даже в отношении пациентов младшей возрастной группы.
Следует понимать, что в дополнение к удалению кожного нароста необходимо проводить укрепление иммунной системы и противовирусную терапию, чтобы минимизировать риск развития рецидивов. Лазеротерапия – способ лечения околоногтевых бородавок, обеспечивающий наименьший показатель постпроцедурных осложнений и рецидивов. Заживление поверхности воздействия луча происходит в среднем за 7-10 дней, не оставляя рубцов соединительной ткани. Некоторые подногтевые бородавки, сложной локализации приходится дополнительно подвергать хирургическому иссечению.
Читайте также:

