Папилломы матки лечение стоимость
Обновлено: 01.05.2024
Папилломавирусная инфекция (ПВИ) наиболее часто регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50–80% населения инфицировано ВПЧ, но лишь 1–2% имеют клинические проявления.
Поэтому терапия направлена на устранение клинических форм заболевания. Основным проявлением заболевания считаются бородавки и прочие новообразования на коже. Для удаления бородавок разработано множество препаратов, эффективность которых варьируется в рамках 30-90%.
Лечение вируса папилломы человека должно подбираться строго индивидуально. Если бородавки не лечить, они могут исчезать без медицинского вмешательства, оставаться без никаких изменений либо прогрессировать. Нужно также помнить, что в редких случаях вирус может не проявлять себя клинически. Выбирая оптимальный метод лечения, врач руководствуется следующими принципами:
- эффективность лечения;
- количество рецидивов после окончания лечения;
- переносимость терапии (побочные эффекты);
- сложность выполнения процедур.
Специфическая противовирусная терапия
- Изопринозин. Этот препарат обладает мощным иммуномодулирующим действием. Схемы терапии с применением изопринозина варьируются в зависимости от величины кондилом, степени их малигнизации и локализации. Данный препарат используется в виде таблеток или раствора. Активным веществом в медикаменте считается инозин, а соль аминоспирта в свою очередь стимулирует его эффективное проникновение через мембрану клеток.
- ТХУ и азотная кислота. Данные кислоты используются в 80-90%-ной концентрации, поэтому способны провоцировать образование местного коагуляционного некроза в зоне их воздействия. Оба метода считаются доступными из-за своей дешевизны и легкости применения. Наиболее эффективно их использовать для устранения кондилом вульвы, венечной борозды, препуциального мешка, головки полового члена. Прижигания кислотами выполняют раз в неделю в течение шести недель. Эффективность лечения кислотами достигает порядка 80%. Однако в редких случаях у пациентов может развиться локальная реакция в виде покраснения или изъязвления.
- Солкодерм. Этот препарат представляет из себя водный раствор, активными компонентами которого являются органические кислоты (уксусная, молочная и щавелевая), а также ионы металлов и азотная кислота. При локальном использовании данного медикамента происходит немедленная фиксация ткани, которую им обрабатывают. Участок кожи, на который воздействует препарат, сразу же меняет свой оттенок. Затем ткань высыхает и постепенно темнеет, что свидетельствует о начале процесса мумификации. После мумифицированный струп отторгается. Процесс заживления образовавшейся раны длится недолго и крайне редко сопровождается серьезными осложнениями вроде вторичного инфицирования или рубцевания.К основным достоинствам препарата причисляют возможность локального воздействия на новообразование без ущерба окружающим его тканям, универсальность, быстрое заживление, отсутствие серьезных осложнений, безболезненность, возможность амбулаторного лечения. Назначают лечение солкодермом для устранения следующих новообразований: простые, подошвенные бородавки и аногенитальные бородавки, себорейные кератозы, актинокератозы, базалиомы. Зачастую для устранения новообразований на коже достаточно одного применения препарата.
Цитотоксические препараты
- Подофиллин. Для устранения бородавок используют 10-25% раствор этого препарата в этаноле либо настойке бензоина. Подофиллин способен связываться с аппаратом микротрубочек клетки и подавлять транспортирование нуклеиновых кислот, благодаря чему происходит ингибирование клеточного деления и синтеза ДНК. Назначение этого препарата является простым, безопасным и доступным методом терапии вируса, который можно использовать в амбулаторных условиях. Препарат следует наносить на протяжении пяти недель. Подофиллин не рекомендовано использовать для устранения вагинальных, внутриэпителиальных и цервикальных бородавок. Частота рецидивов вируса папилломы человека после терапии подофиллином варьируется до 67%. У 10% больных после терапии наблюдаются локальные побочные реакции (в том числе мокнущий контактный дерматит). В результате неправильного или продолжительного применения препарата у пациентов возникают такие побочные реакции, как тошнота, боль в животе, рвота, диарея, клинические признаки поражения почек, печени, сердца, ЦНС, костного мозга. Подофиллин противопоказан беременным, поскольку он может спровоцировать гибель плода.
- Подофиллотоксин (кондилин). ПФТ — это активная фракция подофиллина, которая выпускается в форме растворов и кремов. Обычно препарат назначают в течение месяца по три раза в неделю. По сравнению с подофиллином этот препарат считается более очищенным, однако доказано, что он может спровоцировать больше побочных эффектов. Распространенными побочными реакциями на его применение являются зуд, эритема, болезненность, жжение, эрозии в зоне его аппликации.
- 5-фторурацил. Действие этого медикамента основано на его способности разрушать синтез клеточной и вирусной ДНК. Для устранения новообразований этот препарат применяется в виде 5% крема, который необходимо наносить раз в неделю десять недель. Эффективность медикамента в зависимости от тяжести патологического процесса составляет 85-90%. При терапии этим препаратом могут возникать побочные эффекты вроде стриктуры и стеноза уретры, дизурии и изъязвлений. Противопоказан этот препарат при беременности.
Иммунологические методы
Вирус папилломы человека способен продолжительное время сохраняться в клетках эпителия, поэтому зачастую использование деструктивных методов не может гарантировать отсутствие рецидивов заболевания. Поэтому в последнее время с целью терапии вируса назначают иммунологические препараты. В частности, свою эффективность в терапии вируса папилломы человека доказал интерферон, который оказывает противовирусное и иммуномодулирующее воздействие. Применять данный препарат можно локально, внутри очагов вируса или системно. Доказано, что при применении медикамента в очагах поражения значительно сокращается количество вирусной ДНК, что влечет за собой улучшение клинических показателей.
Наибольшую эффективность в терапии вируса папилломы человека показал Л-ИФ, поскольку при системном его применении исчезновение бородавок диагностируется у 11–100% пациентов. Что касается другой разновидности интерферона, которая называется Ф-ИФ, то ее эффективность варьируется в пределах 45–82%. Эффективность Т-ИФ гораздо ниже и не превышает 57%. Назначение пациентам интерферона должно стать частью комплексной терапии, поскольку бессистемное применение различных методов терапии в разы повышает риск рецидивов. Поэтому лечение вируса папилломы человека должно обязательно быть комплексным, а также важно учитывать количество и локализацию новообразований.
Лечение папилломавируса у женщин
Лечение папилломавируса у женщин — комплекс терапевтических методик для устранения вируса из семейства Papovaviridae, характерной особенностью которого является способность вызывать структурные изменения в клетках кожи и слизистых оболочках, образовывая бородавки и папилломы. На сегодняшний день известно около 100 различных видов этого вируса, причем 34 из них дислоцируются исключительно на половых органах.
У женщин необходимо дифференцировать аногенитальные бородавки с микропапилломатозом вульвы – физиологическим вариантом, представляющим собой несливающиеся папулы правильной формы, расположенные симметрично на внутренней поверхности малых половых губ и в области преддверия влагалища.
Группа риска заражения папилломавирусом
Вирус передается преимущественно двумя путями: половым и контактно-бытовым. Заразиться половым путем могут те женщины, что попадают под следующие факторы:
- Ранняя половая жизнь;
- Практика половых контактов без барьерной защиты;
- Случайные половые партнеры;
- Большое количество абортов;
- Беременность;
- Сниженный иммунитет;
- Несоблюдение правил гигиены;
- Злоупотребление алкогольными напитками;
- Курение.
Любой вид полового контакта может привести к заражению: орально-генитальный, анально-генитальный и прочие.
ВПЧ передается от человека при прямом интимном контакте. Изредка возможна передача ВПЧ через предметы интимного обихода. Часто бывает аутоинокуляция, и тогда остроконечные кондиломы развиваются на отдаленных участках тела, которые подвержены мацерации или раздражению. Гораздо реже инфекция передается внутриутробно плоду через поврежденную плаценту или во время родов, при прохождении ребенка через родовые пути женщины, инфицированной ВПЧ.
Заражение контактно-бытовым путем происходит при соприкосновении поврежденного участка кожи с отмершими частицами кожи носителя заболевания. Причем заражение происходит без видимого участия второго лица: при соприкосновении с одеждой, через инструменты в салоне маникюра и так далее.
Крайне редки иные пути заражения:
- От больной матери к ребенку через плаценту или после прохождения им родовых путей. Описаны случаи развития множественных мелких бородавок в трахеях, гортани и бронхах у детей, рожденных путем кесарева сечения. Причем риск заражения для новорожденного составляет около 50%.
- При медицинских манипуляциях при несоблюдении правил гигиены медицинским работником.
- Теоретически возможна передача вируса от животного к человеку.
- Предположительно можно заразиться через слизистые рта и глаз.
Увеличивающие риск заражения или рецидива проявлений вируса папилломы факторы.
- Снижение иммунитета;
- Физическое перенапряжение, ведущее к истощению организма;
- Вирусные и бактериальные заболевания;
- Аборты;
- Постановка внутриматочных контрацептивов;
- Операции;
- Скудное питание;
- Стрессы и депрессия;
- Беременность;
- Любой вид интоксикации организма: отравления, курение, работа с лакокрасочными материалами и др.
Заразиться вирусом папилломы может абсолютно любой человек, причем большинство зараженных являются его носителями и не догадываются о наличии заболевания. Исследования доказывают, что папилломавирус в латентной форме не сохраняется в организме всю его жизнь. По истечению приблизительно 12-36 месяцев после заражения при отсутствии в жизни указанных факторов носительство может прекратиться.
Вид течения заболевания и его диагностика
Выделяют четыре формы течения вируса папилломы:
- Латентное течение или персистенция, никак не выдает себя клиническими проявлениями, патологических структурных изменений в клетках не вызывает. Женщина в этом случае является носительницей вируса и способна заражать других. Диагностируется только с помощью Digene HPV теста на ВПЧ.
- Кондиломы (папилломы) и бородавки. Вирус вызывает разрастание клеток базального слоя, образуя указанные новообразования. Диагностируется с помощью Digene HPV теста на ВПЧ, благодаря визуальному осмотру врача и гистологическому исследованию гиперкератозных тканей.
- Дисплазия (неоплазия). Характеризуется койлоцитозом.
- Карцинома. Отмечается значительное количество измененных клеток, свойственное злокачественным образованиям.
Диагностика остроконечных кондилом обычно не представляет затруднений. Все пациенты с остроконечными кондиломами подлежат тщательному обследованию на ИППП, в случае их выявления проводят соответствующее лечение. Для диагностики малосимптомных или асимптомных форм заболевания в целях выявления ДНК ВПЧ используют методы ПЦР, ДНК-гибридизации, ДОТ-гибридизации нуклеотидов.
Дисплазия и карцинома диагностируются с помощью гистологического анализа, кольпоскопии, ПАП-теста на койлоцитоз и Digene HPV теста на ВПЧ.
Койлоцитоз — это разрастание зараженных вирусом папилломы клеток в поверхностных слоях эпителия.
Типы папилломавируса и вызываемые им заболевания
По риску провоцирования онкологии вирусы папилломы делят на три группы:
- Неонкогенные, вызывающие подошвенные, плоские и вульгарные бородавки. Не вызывают злокачественных новообразований, в основном передаются контактно-бытовым путем. Либо самопроизвольно излечиваются, либо применяется местное лечение.
- Насчитывается 19 типов с низким риском развития онкологии папилломавирусов. Проявляются в виде аногенитальных кондилом, бородавчатой эпидермодисплазии и ларингеального папилломатоза.
- И 13 типов вирусов папилломы с высокой вероятностью дальнейшего прогресса в онкологическое заболевание. Вызывают бовеноидный папулез и интраэпителиальную неоплазию шейки матки.
Остроконечные (аногенитальные) кондиломы — самое частое проявление вируса. Основной путь передачи — половой, контактно-бытовая возможность передачи не установлена, орально-генитальный путь на данный момент доказан только у ВИЧ-инфицированных пациентов. Период инкубации от 10 дней до нескольких месяцев. Возможно носительство вируса.
Кондиломы локализуются на внешних половых органах, на поверхности преддверия влагалища и шейки матки, в области ануса и в полости рта. Долго не приносит ощутимого дискомфорта заболевшей, потому в основном диагностируется при сильном разрастании кондилом на плановом осмотре.
В редких случаях, при выраженном иммунодефиците или беременности, вирус папилломы человека у женщин вызывает формирование гигантской кондиломы Бушке-Левенштейна.
Неоплазия (дисплазия) шейки матки — патологический процесс, выражающийся в появлении атипичных клеток на фоне разрастания базальных клеток, является предраковым заболеванием. Зачастую не вызывает неприятных симптомов, потому поздно диагностируется.
Диагностические методы для выявления вируса папилломы
- Клинический осмотр.
- Гистологическое исследование или биопсия. Под микроскопом врач исследует кусочек ткани, взятой при осмотре с пораженного участка.
- Цитологическое исследование мазка с пораженного участка. Лаборант проверяет образец на наличие или отсутствие клеток атипичного строения.
- Digene HPV тест — исследование, определяющее концентрацию вируса папилломы.
- Основной вид исследования — анализ с помощью полимеразной цепной реакции. Материал для исследования берется со слизистых оболочек. Минус данного вида анализа состоит в высокой степени погрешности: около 20% результатов — ложноположительные или ложноотрицательные.
Лечение папилломавируса
Достаточно высок процент самопроизвольного излечения при сильном иммунитете и отсутствии ухудшающих состояние факторов.
Лечение остроконечных кондилом представляет значительные трудности. Это связано с тем, что до настоящего времени не существует специфических противовирусных препаратов, действующих на ВПЧ, поэтому полного устранения вируса из организма достичь невозможно.
Основными мерами терапии болезней, вызванных вирусом папилломы, являются:
- Удаление кондилом и бородавок химическим, физическим или механическим путем.
- Постоянный контроль за состоянием инфицированных женщин — периодические осмотры и сдачи анализов.
- Вакцинирование потенциально зараженных людей из близкого окружения пациентки (не полностью изученный вид профилактики вируса папилломы).
Ряд стран отказались рекомендовать Гардасил из-за случаев осложнений, возникших после массовой вакцинации.
Профилактика заражения вирусом папилломы
- Следование правилам гигиены;
- Поддержание иммунитета;
- Здоровый образ жизни;
- Соблюдение режима дня, с выделением времени на полноценный сон;
- Умеренная физическая активность;
- Отказ от случайных половых контактов;
- Соблюдение мер контрацепции, использование презервативов;
- Профилактика депрессивных состояний;
- Обязательные профилактические медицинские осмотры у гинеколога.
Профилактика рецидива после удаления кондилом сводится к поддержанию иммунитета, барьерному методу контрацепции, защите в течение периода восстановления участков обработки и соблюдении гигиенических норм.
Использованные источники
- Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями / Российское общество дерматовенерологов и косметологов - М. : Деловой экспресс, 2012. - 112 с.
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова — М. : ГЭОТАР-Медиа, 2013. — 896 с.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

уролог / Стаж: 29 лет
Дата публикации: 2020-01-10
гинеколог / Стаж: 28 лет
Дата обновления: 2022-02-15
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Они могут влиять на внешний вид кожного покрова и состояние слизистых оболочек.
Для удаления папиллом используется прижигание различными аппаратами и медицинскими препаратами.

Папиллома (кондилома) визуально напоминает сосочек, прикрепленный на узкую ножку.
На ощупь образование может быть мягким или иметь плотную структуру.
По цвету – не отличаться от естественного кожного покрова или быть темнее.
Локализация папиллом разнообразная.
Новообразования поражают как внешний эпидермис (кожа лица, гениталии, руки и ноги).
Так и слизистую (влагалище, шейка матки, толстая кишка, ЖКТ).
В ряде случаев возможно образование кондилом на слизистой горла, что приводит к затруднению дыхания и нарушению голоса.
Основной причиной образования папиллом является ВПЧ – вирус семейства папилломавирусов, включающий около 170 штаммов.
HPV проникают в кожу или слизистую оболочку.
Преимущественно через небольшие трещины или повреждения, и размножаются внутри клеток.
ВПЧ передаются прямым контактом через пораженные участки кожного покрова или слизистых оболочек.
Наиболее эффективным лечение папиллом считается их удаление с последующей терапией противовирусными и иммуностимулирующими препаратами.
Существует разнообразное количество методов удаления кондилом:
- лазерное
- хирургическое
- радиоволновое
- электрическое
- с помощью низких температур
Также прижигание папиллом можно проводить локально с помощью лекарственных средств (мазь или раствор), оказывающих цитостатическое действие.
Какая терапия подходит для пациента, решается в индивидуальном порядке.
Выбор также зависит от характера бородавок и от того, где они расположены и насколько масштабно распространились.
Криодеструкция папиллом (прижигание азотом)
Криохирургия используется для различных доброкачественных, предраковых и злокачественных поражений кожи.
Либо как первичная, либо как альтернативная форма лечения.
С клинической точки зрения, метод прост и безопасен.
Широкий спектр показаний и относительно низкая стоимость замораживания делают этот метод очень популярным в дерматологической практике.

Прижигание папиллом азотом имеет ряд преимуществ:
- бескровный метод (не сопровождается кровотечением)
- не провоцирует развитие шрамов и рубцовой ткани
- в большинстве случаев анестезия не нужна
- лечение может быть однократным или многоступенчатым (возможно неоднократное проведение процедур)
- низкий инвазивный метод, приемлемый для пациентов всех возрастов (большинство из них можно лечить в амбулаторных клиниках или центрах однодневной хирургии)
- лечение папиллом азотом безопасно, не провоцирует осложнения
- отличный косметический эффект, минимальное ощущение болезненности в ходе процедуры
При криодеструкции действующим фактором является жидкий азот.
Суть манипуляции заключается в замораживании новообразования температурой от -100°C до -180°C и последующем его отмирании.
В зависимости от количества кондилом и их размеров может понадобиться проведение нескольких процедур.
В первые несколько часов после манипуляции наблюдается выраженный отек тканей и покраснение.
В последующие несколько дней симптомы становятся менее выраженными.
Спустя 7-10 дней происходит полное отмирание патологической ткани.
Криохирургия не рекомендуется пациентам в таких случаях:
- наличие острого инфекционного или воспалительного процесса (удаление азотом проводится только после купирования заболевания)
- патологии внутренних органов, находящиеся на стадии лечения
- гиперчувствительность и непереносимость низких температур
Минусы криодеструкции:
- кожный покров достаточно долго восстанавливается, до полного заживления ткани понадобится около двух недель, иногда больше
- азот воздействует не только на патологически измененный участок эпителия, но и на окружающие ткани в том числе
Минусом является и то, что специалист не всегда может определить целесообразность проведения криотерапии.
Как следствие, не удается полностью удалить образование и возникает необходимость хирургического иссечения папилломы.
Наибольшую распространенность криодеструкция получила в гинекологии.
Прижигание папиллом во влагалище и на шейке матки считается наиболее щадящим методом терапии ВПЧ.

Не оказывает негативного влияния на здоровые участки слизистой.
Удаление новообразований азотом наиболее оптимальный вариант для нерожавших пациенток.
Радиоволновое иссечение папиллом
Радиоволновое удаление папиллом — метод бесконтактной хирургии.
Основанный на использование высокочастотных радиоволн.
Радиохирургия — это атравматический метод удаления образования с одновременной коагуляцией мягких тканей.
В момент процедуры используется оптимальный источник тепла с низкой температурой 4.0 МГц.
Эта технология позволяет одновременно удалять папилломы и коагулировать окружающие ткани.
При этом препятствуя развитию кровотечения, не провоцируя ожоги, а также ускоряя процесс регенерации.

Прижигание папилломы радиоволнами имеет ряд преимуществ:
- Отсутствие болевого синдрома во время манипуляции. Воздействие на эпидермис высокочастотной волной способствует коагуляции нервных волокон, блокируя спазмирование мускулатуры. Таким образом, исключается воздействие на чувствительные рецепторы, происходит купирование болевого синдрома. При повышенном болевом пороге или психоэмоциональном беспокойстве больному может быть введена инъекция обезболивающего препарата.
- Минимальное повреждение не патологически измененных тканей. Разрез радиоволновым скальпелем проводится без давления на кожные покровы, таким образом, воздействие на здоровые ткани практически отсутствует. По данному параметру другие методы прижигания кондилом значительно уступают радиоволновой процедуре.
- Высокие регенерационные возможности. Одновременно с удалением папилломы радиоволна оказывает бактериостатическое действие на рану, уничтожая все возможные инфекционные микроорганизмы. По этой причине наблюдается быстрое заживление эпидермиса и отсутствие воспалительного процесса.
- Отсутствие образования шрамов. При удалении папиллом радионожом происходит точное и аккуратное срезание новообразования, при этом, здоровая ткань не затрагивается. Это способствует отсутствию развития рубцовой ткани и глубоких шрамов.
Когда радиоволновое лечение противопоказано:
- наличие острых воспалительных и инфекционных патологий
- заболевания внутренних органов, находящиеся в процессе терапии
- присутствие у пациента электрокардиостимулятора (имеется риск нарушения работы медицинского прибора)
При наличии противопоказания к вышеописанным методам, рекомендуется провести прижигание папиллом лазером.
Метод полностью безболезненный и не требует дополнительного анестезирования.
Лазерный луч после прижигания папилломы не провоцирует такие последствия как развитие рубцовой ткани или образование шрамов.
Прижигание папиллом при помощи йода
Прижигание папиллом йодом является наиболее доступным и дешевым методом устранения образований.
Используется при наличии мелких наростов.
Как правило, йод не используется в чистом виде, поскольку самостоятельно не сможет оказать нужного эффекта.
При удалении небольших образований йод 5% смешивают с салициловой кислотой (2% раствор).
В соотношении 1:2 (одна часть йода, две части салициловой кислоты).
На область вокруг папилломы наносят детский крем или вазелин.
Далее, при помощи ватного тампона или ушной палочки, аккуратно наносят получившуюся смесь.
Салициловая кислота обладает смягчающим действием, а йод прижигает и одновременно проводит коагуляцию.
Подобное лечение не имеет противопоказаний, кроме удаления папиллом, которые находятся на слизистой и индивидуальной непереносимости компонентов.
Прижигание папиллом йодом актуально для новообразований на шее, лице, области гениталий, не соприкасающейся со слизистыми оболочками.

Но необходимо учитывать, что процедура не сможет полностью устранить образование с первого раза.
Как правило, данная терапия растягивается на несколько недель и даже месяцев.
Прижигание кондилом (папиллом) марганцовкой
Марганцовка — перманганат калия, представляет собой калиевую соль из марганцовой подгруппы (HMnO4).
Молекулярная формула перманганата калия представляет собой KMnO4.
При комнатной температуре соль присутствует в виде красно-фиолетового, блестящего металлического кристаллического твердого вещества.
Кристаллы умеренно растворимы в воде.
Даже в низких концентрациях приводят к интенсивной фиолетовой окраске жидкости, за что ответственен перманганатный анион.
Раствор перманганата калия используется в качестве вяжущего и дезинфицирующего средства.
Для внешнего применения на коже, включая микозы, опоясывающий лишай.
В неотложной медицине 0,1% раствор перманганата калия используют для промывания желудка при отравлении в ходе приема окисляемых токсинов.
Прижигание марганцовкой папилломы — популярный метод удаления новообразований в домашних условиях.
Для процедуры готовят насыщенный темно-фиолетовый раствор.
Им необходимо обрабатывать образование несколько раз в день, до полного исчезновения папилломы.

Под действием марганцовки кондиломы приобретают темный цвет, высушиваются и отпадают.
Раствор необходимо наносить с максимальной осторожностью, избегая попадания на здоровые ткани.
Прижигание папиллом перманганат калием возможно и в интимных местах.
Но при условии, что новообразования не соприкасаются со слизистыми.
Также популярностью пользуется прижигание папиллом чистотелом.
Для этого используют сок растения, который наносят на кондилому или бородавку.
При небольших наростах чистотел оказывает эффективность.
Но лечение подобным образом может растянуться на несколько месяцев.
В качестве альтернативы растению, для прижигания папиллом, можно использовать Суперчистотел.
Это экстракт, продающийся в любой аптеке.
Прижигание папиллом в домашних условиях следует проводить только после консультации с врачом.
Аптечные препараты для прижигания папиллом
В лечении папиллом, в частности генитальных, важно, чтобы терапию проходили оба партнера.
В противном случае существует риск непрерывного взаимного заражения.
Терапия зависит от местоположения и объема папиллом, а также от предпочтения врача и, конечно, также от просьбы пациента.
Для лечения генитальных бородавок доступны следующие эффективные варианты лечения:
- местные лекарства, как кремы, мази или растворы
- хирургическое удаление (коагуляция, радиоволна, прижигание азотом)
Подофиллотоксиновый крем или раствор для прижигания папиллом
Podophyllotoxinum — лекарство, полученное из корня подофила щитовидного.
Чаще в продаже можно встретить в виде крема для наружного использования.
Препарат наносят на папилломы два раза в день, в течение трех дней, далее следует четырехдневный перерыв.
Если процедура не дала желаемого результата, манипуляцию можно повторить спустя четыре-пять дней.
Данный цикл процедур разрешается повторять 2-3 раза, но не более четырех.
Podophyllotoxin особенно рекомендуется для генитальных бородавок, которые еще не подвергались терапевтическому воздействию.

Однако, для более крупных папиллом, размер которых от 2 см и больше, подофиллотоксин не подходит, поскольку максимальная суточная доза составляет 0,5 мг вещества.
Кроме того, Подофиллотоксин нельзя использовать для лечения генитальных кондилом, расположенных во влагалище или анусе.
Около половины пациентов, использующих препарат подфиллотоксина, отмечали легкое жжение.
В качестве побочного эффекта могут возникать покраснения кожи.
Podophyllotoxin — токсин, который блокирует деление патологических клеток.
Поэтому строго запрещен для терапии детей, беременных и кормящих женщин.
Средство для прижигания папиллом Podophyllotoxin можно приобрести в аптеке без рецепта врача.
Трихлоруксусная кислота для прижигания папиллом
Трихлоруксусная кислота — жидкость для прижигания папиллом.

Купирует развитие инфицированных клеток, предотвращает их дальнейшее размножение.
Трихлоруксусная кислота наносится врачом ватным тампоном на бородавки, папилломы / кондиломы.
Этот метод лечения подходит для небольших мягких генитальных бородавок в области слизистой оболочки (во влагалище).
Из недостатков метода стоит отметить жжение и болезненность после нанесения раствора.
Преимуществом является устранение образований без рубцевания тканей.
Кислоту можно использовать только в очень малых количествах.
Чрезмерное использование требует нейтрализации бикарбонатом натрия.
Из-за потенциально высокого риска неправильного использования, трихлоруксусная кислота должна использоваться только врачом в условии амбулатории.
На сегодня, данный метод терапии используется редко, его заменили более современные и щадящие терапевтические способы.
Аналогами трихлоруксусной кислоты является Солковагин, которым также проводится прижигание папиллом и бородавок.
Вторым, более дорогостоящим препаратом, является Солкодерм, которым возможно прижигание папиллом в интимных местах.
Имиквимод крем для прижигания папиллом
Imiquimod не имеет прямого противовирусного действия.
Крем модифицирует иммунный ответ, путем активации веществ-мессенджеров.

Таких как интерфероны и цитокины, которые играют определенную роль в клеточной коммуникации и могут влиять на функцию клеток.
Также средство можно встретить под названием Кераворт.
Местная терапия проводится три раза в неделю, препарат наносят на папиллому перед сном.
Максимальная длительность использования препарата составляет 4 месяца.
Преимущество крема Имиквимод – низкая частота рецидивирующих генитальных бородавок (менее 20% в результате устойчивого иммунного ответа).
Imiquimod не следует использовать для генитальных папиллом во влагалище, шейки матки, на слизистой головки пениса или анусе.
Что делать после прижигания папиллом?
Основные рекомендации заключаются в исключении контакта обработанного места с водой, как минимум несколько часов.
Также необходимо следить за кожным покровом.
В случае развития побочных реакций или других подозрительных изменений, обратиться как можно скорее к врачу.
Настоятельно не рекомендуется самостоятельно проводить прижигание папиллом на лице и в области половых органов.
Для прижигания папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Почти все виды папиллом и бородавок вызваны вирусами папилломы человека (ВПЧ).
Их существует множество типов.
Соответственно, они поражают различные участки тела и провоцируют появление образований разной формы и величины.
Поговорим о том, какие виды папиллом на теле бывают, и как с ними бороться.

Располагаются основные виды папиллом:
- на лице
- на шее
- подмышками
- на половых органах
- на подошвах и ладонях
- на кистях рук
- в гортани
- в пищеводе
- в мочевом пузыре
- в молочных железах
Исходя из локализации, этим образованиям даются определенные названия.
Так, папилломы на половых органах называют вульгарными или аногенитальными бородавками.
При локализации их в молочных железах говорят о внутрипротоковых папилломах.
Потому что чаще всего подобные образования появляются у людей, чья деятельность связана с разделкой мяса и рыбы.

Виды папиллом на коже с локализацией в области ладоней и подошв называют подошвенными бородавками.
Для разных образований характерный разный тип роста.
Некоторые растут внутрь полостных органов, другие – наружу.
Исходя из этого показателя, выделяют папилломы:
- экзофитные – растут в сторону внешней среды
- эндофитные – растут в сторону тканей организма
По этиологическому фактору папилломы бывают вирусными и неинфекционными.
Последние встречаются редко.
Внешний вид папиллом
Эти доброкачественные образования могут выглядеть по-разному.
Чаще они выглядят как узелки с сосочковой структурой.
Папиллома в виде цветной капусты разрастается.
Поэтому её сравнивают с этим овощем или с кораллами.
Морфологически образование представлено соединительнотканными волокнами с выраженным стромальным компонентом.
Папиллома в виде сосочка нередко имеет плотную консистенцию.
Потому что в паренхиме преобладает ороговевающий эпителий.
Мягкие папилломы состоят из рыхлой соединительной ткани.
Они богаты кровеносными сосудами.
При микроскопическом изучении папиллома в виде гребешка состоит из большого количества сосочков.

Это считается проявлением клеточной атипии, но выражена она слабо.
Все папилломы объединяют три ключевых признака:
- повышение толщины всех слоев эпидермиса (поверхностного слоя кожи)
- преимущественное утолщение его рогового слоя
- разрастание сосочкового слоя дермы (самого верхнего, который находится непосредственно под эпидермисом)

О видах папиллом
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматолога | 900.00 руб. |
Виды папиллом на интимных местах
Чаще всего вирус папилломы передается половым путем.
Поэтому входными воротами инфекции становится кожа и слизистые оболочки гениталий.
Существуют разные виды папиллом на половых губах и других женских органах.
Разновидность образования зависит от того, какой тип ВПЧ вызывал инфекцию.
Это могут быть:
- тип 6 или 11 (самые частые возбудители) – остроконечные кондиломы
- типы 16 и 18 (самые опасные возбудители) – вызывают диспластические изменения в шейке матки
- тип 2 4 – простые бородавки
- типы 3, 10, 28 и 29 – плоские бородавки
Существует также множество других типов ВПЧ.
Большинство из них редко вызывают появление папиллом на половых органах.
Наиболее частые виды папиллом во влагалище – это остроконечные кондиломы.
Заболевание считается венерической инфекцией.
В венерологии патологию называют аногенитальными бородавками.
Аналогичные проявления болезнь имеет у мужчин.
Вот основные виды папиллом на члене:

- Пятна. Появляются не на коже, а на слизистой оболочке. Представляют собой участки окраса, отличающегося от цвета остальной части тела. При этом у таких папиллом отсутствует рельеф (папиллома в виде родинки). Цвет может быть: светло-серым; светло-красным; светло-коричневым.
- Бовеноидный папулез и болезнь Боуэна. На гениталиях появляются пятна. Они гладкие наощупь. Цвет ярко-красный или коричневый, если папилломы располагаются на слизистых оболочках. Он может быть коричневым при расположении на коже.
- Кондилома Бушке-Левенштайна. Это множество мелких папиллом. Они имеют вид папул. Эти образования располагаются тесно, в одном месте. Каждая папула имеет широкое основание. В результате формируется обширный очаг поражения кожи. Для заболевания характерно разрушение подлежащих тканей.

Опасные виды папиллом
К числу опасных видов папиллом относятся в первую очередь те, которые вызваны высокоонкогенными типами ВПЧ.
Наиболее распространенными среди вирусов данной группы являются 16 и 18 тип.
Они имеют самый высокий риск перерождения папилломы в злокачественную опухоль.
Поэтому подобные образования подлежат удалению.
Следует также принять меры, направленные на элиминацию вируса из организма.
Специфической противовирусной терапии не существует.
Но возможно усиление иммунитета путем применения иммуномодуляторов.
Это со временем приводит к уничтожению вируса собственными силами организма.
Папилломы несут и другие опасности.
Они могут формироваться не только на коже или слизистых оболочках наружных половых органов.
Нередко эти образования появляются в различных органах.
Чаще всего это:
- гортань
- пищевод
- мочевой пузырь
- уретра
В мочевике они чаще всего образуются у пожилых пациентов мужского пола.

Это объясняется тем, что у них обычно наблюдается застой мочи.
Риск патологии возрастает при наличии аденомы предстательной железы.
Именно она вызывает застойные явления.
Уретра сдавливается увеличенной простатой и мешает отхождению мочи.
В результате мочевой пузырь опорожняется не полностью.
Самая частая локализация таких папиллом – это анатомический треугольник.
Находится между двумя отверстиями мочеточников (трубок, поставляющих мочу из почек в мочевой пузырь) и уретры (трубка, через которую моча выводится во внешнюю среду).
В большинстве случаев образования бывают одиночными.
Тем не менее, они очень опасны.
Папилломы в мочевом пузыре обычно мягкие и хорошо кровоснабжаются.
При достижении больших размеров образование на ножке может перекручиваться.
Это часто происходит под давлением мочи.
В результате развивается инфаркт папилломы.
Сосуды пережимаются, и она отмирает в результате нарушившегося кровоснабжения.
Если образование имело крупные размеры, развивается макрогематурия.
В моче обнаруживается кровь.

Открытие входных ворот для инфекции в мочевом пузыре может стать причиной воспаления.
У пациентов нередко развивается цистит, а затем он осложняется пиелонефритом.
Кроме того, оторвавшиеся сосочки папилломы мочевого пузыря могут перекрывать устье уретры.
Это провоцирует острую задержку мочи.
Лечение при папилломе мочевого пузыря – только хирургическое.
Удаление проводится с помощью цистоскопа.
Через уретру в мочевой пузырь вводится трубка.
Врач вводит видеокамеру и инструменты, с помощью которых удаляет папиллому.
Виды папиллом у детей
У маленьких детей папилломы редко появляются на половых органах.
Потому что они ещё не ведут половую жизнь.
Хотя у подростков они могут сформироваться.
У маленьких же детей самой распространённой формой заболевания считается папиллома гортани.
Они бывают множественными.
В таком случае болезнь называют папилломатозом.
Обычно образования располагаются в области голосовых связок.
Внешне они выглядят как выступающие над поверхностью слизистой розовые или красные образования.
Такие папилломы легко повреждаются.
Так как они имеют богатую васкуляризацию, повреждение их чревато кровотечениями.
Открываются входные ворота для инфекции.
Поэтому возможны воспалительные процессы.
Развиваются бактериальные ларингиты, которые имеют острое течение.
Клинически папилломы гортани проявляются хриплостью голоса.
При достижении образованиями больших размеров дети вообще не могут разговаривать.
Наиболее опасны папилломы на длинной ножке.
Если они достигают больших размеров, то могут отрываться и перекрывать голосовую щель.
Гортань у детей очень тонкая.
Поэтому возможен летальный исход от прекращения функции внешнего дыхания.
Поэтому при обнаружении такие папилломы у детей подлежат удалению.
Данный вид новообразований плохо поддается лечению.
Даже после удаления они нередко возвращаются.
Папилломы гортани склонны к распространению по всей слизистой оболочке органа.
При этом перерождение в рак наблюдается крайне редко.
А в период пубертата такие папилломы нередко исчезают сами по себе, без всякого лечения, и больше никогда не появляются.
Папилломы гортани у взрослых
Встречаются папилломы гортани и у взрослых.
Они поражают в основном мужчин.
Такие образования чаще бывают одиночными, чем множественными.
Они имеют достаточно плотную структуру.
Часто папилломы представляют собой морфологически разрастания ороговевающей эпителиальной ткани.
Количество сосудов небольшое.
Поэтому кровотечения встречаются нечасто в случае повреждения таких образований.
У взрослых папилломы гортани растут гораздо медленнее, чем у детей.
После удаления они реже рецидивируют.
Если это и происходит, то разве что через несколько лет.
В то же время у взрослых исход заболевания часто бывает неблагоприятным.
Папилломы гортани очень часто озлокачествляются.
У курящих мужчин риск перерождения в рак составляет до 20%.

Виды удаления папиллом
Обнаружение папилломы – прямое показание к её удалению.
Очень мало шансов, что она исчезнет сама по себе.
Гораздо выше вероятность, что она останется такого же размера или увеличится.
Каждая папиллома является источником психологического дискомфорта.
Но кроме эстетических причин их удаления есть и медицинские.
Ведь папилломы могут осложняться.
Время от времени они:
- отрываются
- перекручиваются с формированием зоны некроза
- повреждаются и кровоточат
- разрастаются еще сильнее или распространяются на рядом расположенные участки кожи
Кроме того, папилломы могут озлокачествляться.
Особенно опасны папилломы в области шейки матки.
Поэтому очаги дисплазии тоже подлежат удалению.
Основные виды лечения папиллом:
- цитотоксический
- химический
- физический
Цитотоксический предполагает длительное (в течение нескольких недель) использование препаратов.
Они токсичны для клеток.
Поэтому существует вероятность, что после использования таких средств папиллома исчезнет.
Правда, метод имеет ограниченную эффективность.
Многие папилломы недоступны для обработки.
Таким способом можно устранять лишь те образования, которые находятся на открытых участках кожи.
Ещё больше ограничений имеет химический метод.
Он предполагает однократную обработку кожи едкими химическими соединениями.
В результате папиллома погибает.
По сути, это химический ожог, который вызывает некроз тканей.
Но такой метод лечения не применяется на высокочувствительных участках кожи.
Нежелательно таким способом удалять папилломы на веках или половых органах.
Кроме того, при неправильном использовании химических веществ возможны химические ожоги окружающих здоровых тканей.
В некоторых случаях ожог бывает настолько сильным и глубоким, что поражается дерма.
Это чревато формированием рубцов.
В настоящее время в большинстве клиник применяются физические методы удаления кондилом.
Они обладают рядом преимуществ:
- возможно удаление образований любой локализации, в том числе в мочевом пузыре, гортани, шейке матки и других труднодоступных местах
- гарантия эффекта 100%, в отличие от химической обработки, которая нередко заканчивается ожогом без исчезновения папилломы
- высокая безопасность – нет риска повредить окружающие ткани
- быстрый результат – всего несколько минут требуется, чтобы удалить все папилломы
- безболезненность – физическое удаление проводится с использованием анестезии
- хороший эстетический эффект – не повреждаются глубокие слои кожи, нет ожогов окружающих тканей, отсутствуют рубцовые изменения
Чтобы удалить папилломы в любых местах, в том числе на половых органах, вы можете обратиться в нашу клинику.
У нас доступны самые современные методы борьбы последствиями папилломавирусной инфекции.
В нашей клинике практикуется:
Наличие большого количества способов в арсенале наших врачей позволяет выбрать в каждой ситуации лучший из них.
К тому же, у нас можно пройти диагностику.
Мы выясним, какой тип ВПЧ вызывал появление папиллом.
Это позволит дать прогноз относительно риска перерождения образований в злокачественные опухоли.
Определение типа ВПЧ методом ПЦР рекомендуется всем женщинам после 30 лет.
Потому что в этом возрасте значительно возрастает риск рака шейки матки.
После удаления папилломы по показаниям можно провести гистологическое исследование.
Кроме того, у нас можно оценить иммунный статус для оценки факторов риска повторного образования кондилом.
При необходимости врач назначит иммуномодулирующую терапию для элиминации ВПЧ из организма.
При появлении папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.
Могут быть маленькими и объемными, мокнущими или сухими, плоскими, широкими или остроконечными (последние наиболее распространены).
У мужчин кондиломы образовываются на мошонке, головке полового члена, уретре, крайней плоти. У женщин кондиломы образуются на больших и малых половых губах, клиторе и области отверстия уретры. Могут возникать на шейке матки, в перианальной области и у преддверия влагалища. Реже новообразования образуются на лице, в области носа, глаз, слизистой рта и языка.
Вирус папилломы человека передается от инфицированной матери ребенку во время родов, при незащищенных сексуальных контактах, а также при наличии микротравм интимных мест. Способствуют образованию кондилом нарушения иммунной системы, венерические заболевания, вредные привычки, а также нарушение гигиены.
Генитальные бородавки не только портят внешний вид интимных мест, но и доставляют физический дискомфорт — дают ощущение зуда и жжения, болезненный половой контакт, появление патологических влагалищных или уретральных выделений. При повреждении кондиломы начинают кровоточить. Кроме того, частая травматизация генитальных бородавок может стать причиной присоединения вторичной инфекции.
Это способствует перерождению кондиломы в злокачественную опухоль. Поэтому лечение кондилом должно быть своевременным.
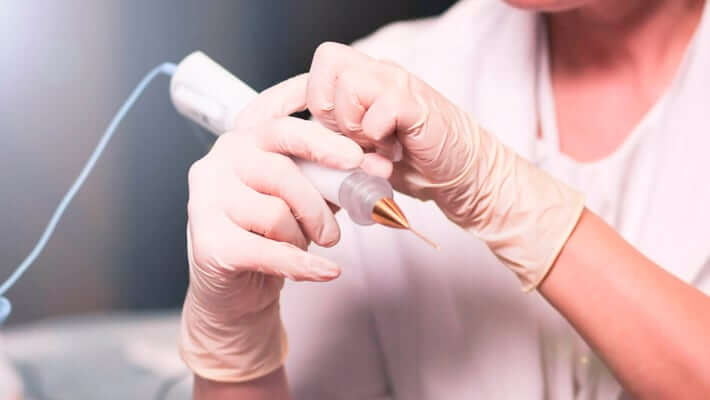
Лазерное удаление кондилом. Преимущества метода
Удаление генитальных новообразований лазером — одна из наиболее эффективных методик, которая отличается рядом преимуществ:
- безболезненность процедуры (удаление выполняется под местной анестезией);
- уничтожение патогенной микрофлоры в области воздействия;
- минимальные риски образования рубцов и шрамов;
- отсутствие осложнений в виде кровотечений (сосуды во время воздействия запаиваются);
- низкая степень травматичности (соседние здоровые ткани не повреждаются);
- короткий реабилитационный период.
Также процедура лазерного удаления кондилом отличается минимальным риском развития осложнений бактериального характера.
Противопоказания к процедуре удаления генитальных бородавок лазером
Несмотря на безопасность и эффективность лазерной технологии, необходимо учитывать некоторые противопоказания к применению данного метода. К ним относятся:
- беременность;
- период грудного вскармливания;
- патологии свертываемости крови;
- иммунологические расстройства;
- обострение хронических заболеваний;
- онкологические болезни;
- инфекционные патологии и воспалительные процессы кожи;
- половые инфекции;
- лихорадка;
- наличие герпетических высыпаний в области гениталий.
Для определения возможных противопоказаний и техники проведения операции выполняется предварительная диагностика.
Какие анализы и обследования входят в программу подготовки перед лазерным удалением кондилом?
Перед процедурой пациент консультируется с гинекологом (женщины) или андрологом (мужчины) и онкологом. Чтобы установить причину и тип кондилом, назначаются следующие обследования:
- гинекологический осмотр (позволяет определить локализацию и количество новообразований); (осмотр стенок влагалища и шейки матки); и ВИЧ;
- анализ влагалищного, уретрального мазка (выполняется для выявления инфекций и воспалений) и соскоба шейки матки на онкоцитологию; ;
- биопсия кондиломы (для определения атипичных клеток).
По результатам диагностики врач принимает решение о целесообразности назначения лазерного удаления кондилом.
За неделю до предстоящей процедуры следует воздержаться от любого вида пилинга, солярия, а также приема алкоголя и лекарственных препаратов, которые влияют на свертываемость крови.
Описание процедуры удаления кондилом лазером
Выполняется процедура под местным обезболиванием в амбулаторном порядке. Сначала зона воздействия обрабатывается антисептиком, после чего применяется анестезирующий препарат. Когда анестезия подействует, врач приступает к процедуре. С помощью лазера (без прямого касания) выполняется выпаривание (вапоризация) кондиломы.
Лучи лазера воздействуют исключительно на само образование без повреждения окружающих здоровых тканей.
После окончания процедуры кожа обрабатывается антисептиком, на обработанную область накладывается местный антибиотик, что позволяет снизить риск инфицирования. Продолжительность процедуры составляет 15–20 минут — в зависимости от количества новообразований, которые нужно удалить, их локализации и размеров.
Как проходит реабилитационный период после лазерного удаления кондилом?
Во время процедуры лучи лазера стимулируют процесс регенерации тканей, поэтому восстановление после лазерного удаления кондилом проходит достаточно быстро. Чтобы избежать развития неблагоприятных осложнений, на протяжении реабилитационного периода следует соблюдать несколько правил:
- первые дни обрабатывать зону удаления антисептическим препаратом (по назначению врача);
- не вступать в интимные связи;
- в течение первых суток отказаться от гигиенических водных процедур;
- избегать интенсивных физических нагрузок;
- не посещать сауну, бассейн и солярий;
- не принимать горячие ванны.
Лазерная терапия направлена на устранение лишь внешних проявлений заболевания, а не его причины. Чтобы избежать повторного образования кондилом, после лазерного удаления назначают медикаментозное лечение. Оно подразумевает прием противовирусных и иммунопротекторных препаратов.
Правильно подобранная медикаментозная терапия позволяет остановить размножение инфекции и повысить защитные функции организма.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

уролог / Стаж: 30 лет
Дата публикации: 2019-10-21
гинеколог / Стаж: 28 лет
Дата обновления: 2022-01-28
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Читайте также:

