Папилломы на шее онкология
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
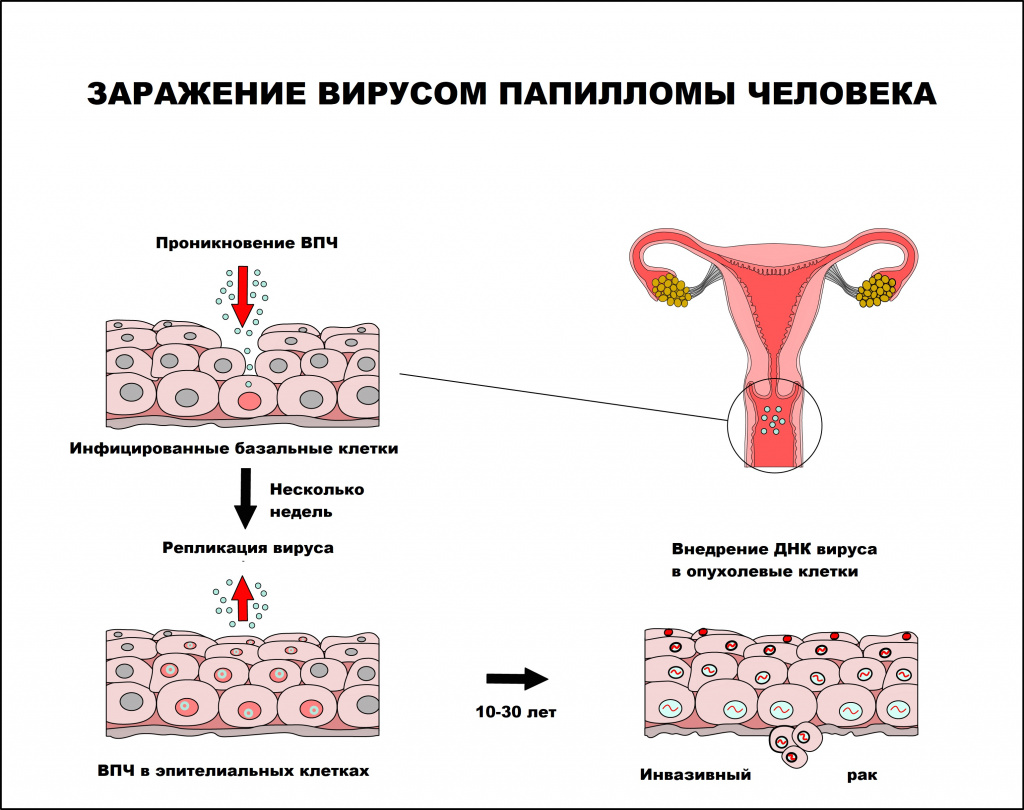
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Это информация поможет узнать, что такое вирус папилломы человека и как он может вызывать рак головы и шеи.
Что такое вирус папилломы человека?
Вирус папилломы человека (Human Papilloma Virus (HPV)) — это вирус, который может инфицировать кожу и слизистую оболочку рта, горла, гениталий и анальной области. Инфицирование HPV широко распространено. У большинства людей с HPV не возникает никаких симптомов, а их иммунная система избавляется от вируса без какого-либо лечения. В некоторых случаях HPV может приводить к раку. Мы не знаем, почему одним людям удается избавиться от HPV до того, как он вызовет рак, а другим нет.
Существуют ли разные типы HPV?
Да, существуют разные типы HPV. Некоторые типы этого вируса приводят к росту бородавок на коже, во рту или на гениталиях. Другие типы могут приводить к раку. Их называют типами высокого риска. HPV высокого риска может вызывать различные виды рака, включая рак шейки матки и наружных половых органов у женщин, полового члена у мужчин, а также анального отверстия. Самым распространенным видом является рак шейки матки. Именно поэтому у женщин берут мазок из шейки матки (также называемый мазком Папаниколау для проверки на рак шейки матки), который включает и проверку на наличие HPV.
HPV высокого риска также может вызывать раку головы и шеи у мужчин и женщин.
Как люди заражаются HPV?
HPV может попасть в ваш организм при контакте вашей кожи или слизистой оболочки с кожей или слизистой оболочкой зараженного человека. Обычно это происходит во время вагинального, анального или орального секса с человеком, у которого есть вирус. Поскольку HPV столь широко распространен, сложно установить, когда инфекция попала в организм и кто ее передал. Более того, первые симптомы HPV могут появиться у вас через несколько лет после секса с зараженным человеком. По этой причине сложно выяснить, когда вы были заражены впервые.
Заразен(-на) ли я?
HPV не передается при физическом контакте (например, при касании и поцелуе в щеку или губы), однако вы можете заразиться HPV во время вагинального, анального и орального секса. Это означает, что если у вас есть HPV, то у ваших сексуальных партнеров также может быть этот вирус. Поскольку большинство людей избавляется от инфекции самостоятельно, вероятность того, что у вашего партнера будет рак, вызванный HPV, очень мала даже при заражении типом высокого риска. Если у вас обнаружили рак, вызванный HPV, вам не требуется каким-либо образом менять свое сексуальное поведение.
Можно ли вылечить HPV?
В настоящее время лекарства от HPV не существует. Большинство людей, инфицированных HPV, избавляется от вируса без какого-либо лечения.
Следует ли моему партнеру сделать анализ на HPV?
- Женщинам следует придерживаться обычных рекомендаций, касающихся женского здоровья, в число которых входит регулярное взятие мазка из шейки матки.
- Мужчинам не требуется проходить какие-либо специальные осмотры или исследования, поскольку для них не предусмотрены никакие регулярные или стандартные анализы на HPV.
Вероятность развития у вашего партнера рака, вызванного HPV, очень мала. При наличии симптомов или обеспокоенности вашему партнеру следует обсудить это со своим врачом.
Что я могу сделать, чтобы не заразиться HPV и не заразить им другого человека?
Презервативы и коффердамы (тонкий, прямоугольный лист из латекса или силикона, который закрывает гениталии женщины, получающей оральный секс) не так эффективны против HPV, как против других инфекций, передаваемых половым путем (sexually transmitted infections (STIs)), например хламидии и вируса иммунодефицита человека (HIV), однако их использование позволяет снизить вероятность передачи HPV. Всегда используйте презервативы или коффердамы во время вагинального, анального или орального секса.
Вам также следует пройти вакцинацию против HPV и посоветовать своему партнеру сделать то же самое.
Следует ли мне пройти вакцинацию против HPV?
Любой человек в возрасте от 9 до 26 лет может пройти вакцинацию против HPV для защиты от генитальных бородавок и различных типов HPV, способных вызывать рак. Детям рекомендуется проходить вакцинацию в возрасте 11–12 лет, чтобы они были защищены за несколько лет до начала половой жизни.
Обычно эту вакцину не делают людям старше 26 лет. Однако, вне зависимости от вашего возраста, поговорите со своим врачом, чтобы узнать, может ли вакцина против HPV принести вам пользу.
Если я уже заражен(-а) HPV, смогу ли я вылечиться с помощью вакцины?
Если вы уже заражены HPV, вакцинация не поможет вам вылечиться, но она сможет защитить вас от других типов HPV.
Если вы инфицированы HPV, поговорите со своим врачом или медсестрой/медбратом, чтобы узнать, какие исследования или какое лечение вам необходимо.
Каким образом HPV вызывает раковые образования головы и шеи?
Мы не знаем наверняка, каким образом HPV вызывает раковые образования головы и шеи. У большинства людей с HPV высокого риска не будет рака. Однако некоторым людям не удается избавиться от HPV. В этом случае вирус способен вызвать повреждения, которые в конченом счете станут причиной развития опухоли. Зачастую процесс превращения инфицированных HPV клеток в раковые клетки занимает долгие годы. Невозможно предсказать, у кого инфекция исчезнет из организма, а у кого будет развиваться рак. Большинство видов раковых образований головы и шеи, вызванных HPV, формируются в той части горла, где находятся корень языка и миндалины.
Как я могу узнать, стал ли HPV причиной моей раковой опухоли?
В ходе диагностики рака головы и шеи возможна проверка опухоли на наличие HPV. В настоящее время это единственный способ узнать, вызван ли рак HPV.
Может ли у меня развиться рак другого вида из-за HPV?
Риск развития второго вида рака из-за HPV невелик, однако ваш врач будет и впредь регулярно осматривать вас. Обязательно сообщайте врачу обо всех новых симптомах и беспокойствах.
Влияет ли наличие HPV на мое лечение или на мои шансы излечиться?
Люди, у которых рак головы и шеи вызван HPV, лучше реагируют на лечение, чем люди, у которых HPV не является причиной раковых образований головы и шеи. Тем не менее, оба вида рака лечатся одинаково. Связанные с лечением решения принимаются на основании размера и местоположения опухоли, стадии заболевания и общего состояния здоровья человека. В настоящее время ученые исследуют вопрос, следует ли вносить изменения в лечение рака, если он связан с HPV.
А как насчет табака и алкоголя?
Ресурсы
В Интернете можно найти много информации о HPV и раке, но иногда она противоречива и недостоверна. Мы рекомендуем обращаться за дополнительной информацией в следующие организации:
Что такое внутрипротоковая папиллома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко С. Б., маммолога со стажем в 17 лет.
Над статьей доктора Степыко С. Б. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
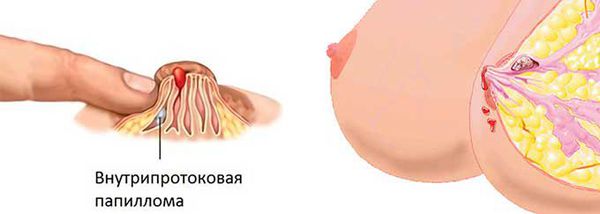
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9] .
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6] ;
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2] ;
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
-
, болезни щитовидной железы;
- раннее начало менархе, поздний климакс; или избыточная масса тела;
- неправильное применение гормональной контрацепции [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5] .
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7] . Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5] .
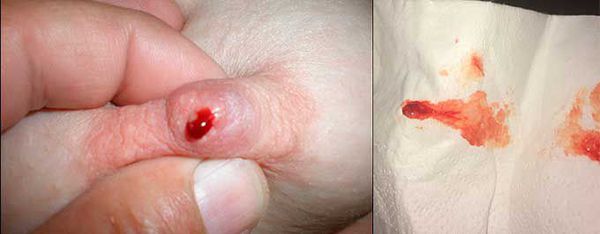
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6] .
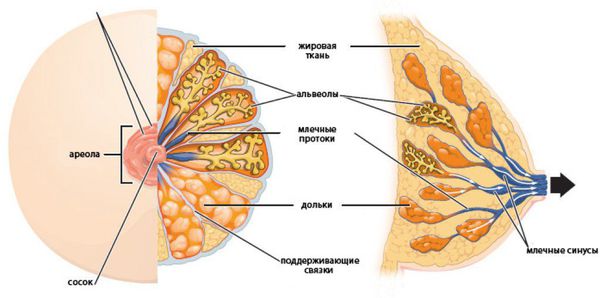
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8] .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5] .
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9] .
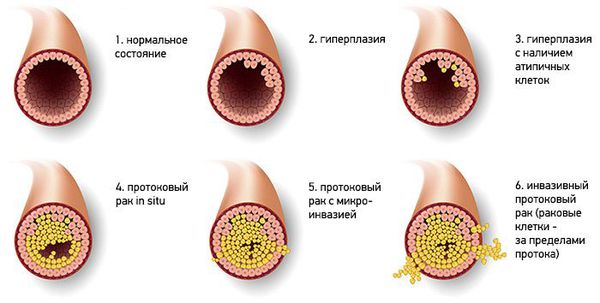
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8] .
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10] .
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11] . При атипической гиперплазии риски повышаются в 3-5 раз [10] .
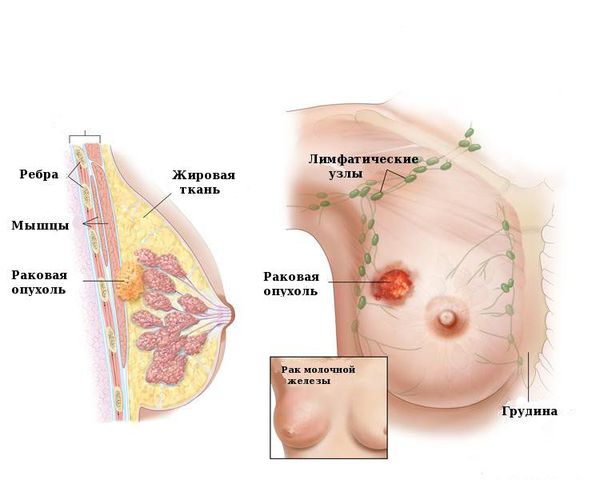
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5] .
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9] .
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7] .
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография . При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1] .
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3] .
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5] .
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
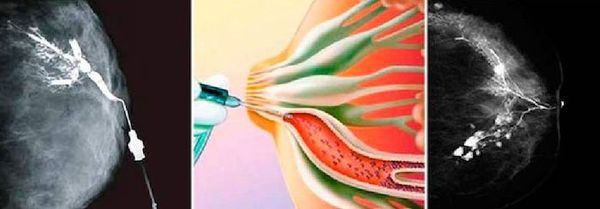
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5] .
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9] .
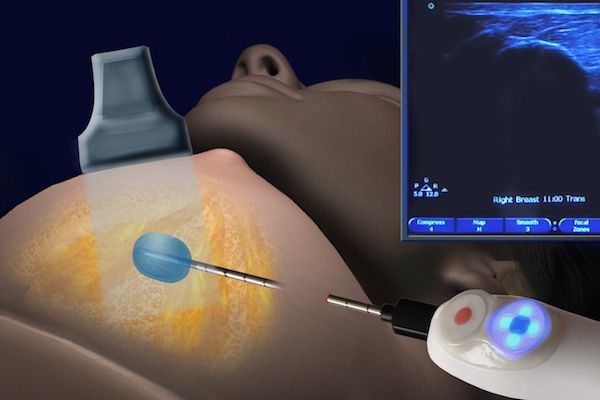
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5] .
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
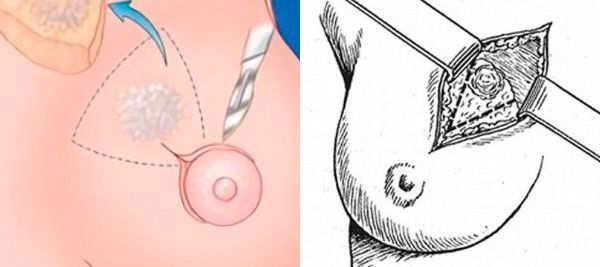
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4] .
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12] .
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7] .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2] .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
Папилломы, которые называют также бородавками, появляются обычно совершенно неожиданно, выбирая, как правило, наиболее неприятные места локализации.
Руки, лицо, стопы, а также слизистые оболочки – излюбленные места формирования эпидермальных новообразований. Одной из частей тела, которые часто поражаются эпителиальной гиперплазией, является шея. Папилломы на шее могут быть как единичными, так и множественными, проявляя существенное разнообразие форм, цветов и размерных параметров наростов. Рассмотрим основные факторы, провоцирующие формирование доброкачественных новообразований, а также выясним, как избавиться от папиллом на шее.
Почему появляются папилломы на шее?
Вопреки множеству мифов, относительно этиотропных факторов формирования папиллом, данные кожные наросты являются проявлением наличия в крови пациента вируса папилломы человека (ВПЧ), который имеет более 120 известных штаммов. Заразиться таким вирусным агентом несложно, как при прямом контакте с носителем, так и посредством бытовых предметов общего пользования.

Довольно часто, папилломы проявляются еще в детском возрасте, что объясняется повышенной чувствительностью детского организма к инфекциям и вирусам. Кроме того, папилломам присущ также перинатальный фактор распространения, который предполагает передачу ВПЧ от матери к ребенку еще в утробе.
- Снижение иммунитета;
- Эндокринные расстройства;
- Обострение хронических заболеваний;
- Травмы, царапины, открытые раны;
- Переутомление и стресс;
- Неполноценное питание и вредные привычки;
- Несоблюдение личной гигиены;
- Ослабление организма в силу инфекционного или воспалительного процесса.
Папилломы на шее часто начинают проявляться в период заживления царапин и микротрещин кожи, которые могут быть вызваны трением цепочки или одежды.
Виды и опасность шейных папиллом

Определяться, как убрать папилломы на шее, следует, только убедившись, что кожный нарост – именно папиллома. Лучше всего с этой целью обратиться к специалисту, который по результатам ПЦР-диагностики и простого осмотра, поставит окончательный диагноз. В целом же спутать папиллому на шее с каким-либо другим новообразованием достаточно трудно. Характерными признаками вирусной природы кожного нароста является безболезненность и внешние признаки.
Папилломы выступают над здоровыми тканями, прикрепляясь к ним посредством тонкой ножки или крупного основания. Консистенция папилломы может быть умеренно плотной или мягкой, а цвет разниться от светло-розового до грязно-коричневого.
Новообразования данной локализации могут относиться к вульгарному или плоскому виду, а также представлять собой мелкие папилломы на шее, которые имеют желтый оттенок. Считается, что больше к подобной локализации эпидермальных наростов склонны представители сильного пола.
Трансформация кожной папилломы в злокачественную опухоль маловероятна, чего нельзя сказать о возможности травмировать, сорвать или растереть нежную ткань. Такие механические повреждения чреваты следующими последствиями:
Как вылечить папилломы на шее?

Для того, чтобы разработать эффективную схему лечения папиллом на шее, необходимо обратиться к специалисту, который порекомендует прием противовирусных препаратов и подскажет действенные способы укрепления иммунной системы. Также обязательной рекомендацией станет удаление новообразования, которое может быть проведено несколькими аппаратными процедурами.
Как удалить папилломы на шее:
- Криодеструкция – заморозка нароста жидким азотом;
- Электрокоагуляция – иссечение дефекта под действием электрического тока;
- Радиоволновая методика – основана на применении деструктивной способности радиоволн высокой частоты;
- Лазерная коррекция – методика предполагающая воздействие на шейную папиллому лазером.
Выделяют множество факторов, указывающих на неоспоримые преимущества последнего способа удаления доброкачественных новообразований. Дело в том, что только лазерная деструкция гарантирует сочетание эффективности, безопасности и безболезненности манипуляции. Кроме того, лазер не оставляет следов, шрамов и рубцов, что особенно важно при удалении шейных и лицевых папиллом. Лазеротерапия может быть проведена непосредственно в день обращения пациента в клинику, так как не предполагает специальной подготовки.
Реабилитационный период также отсутствует, так что сразу же после процедуры человек может вернуться к привычному ритму жизни и работе. Риск развития рецидивов для лазерной коррекции минимален, как и возможность инфицирования поверхности приложения.
Читайте также:

