Папилломы у детей на спине
Обновлено: 24.04.2024
Новообразования на коже или слизистой оболочке рта, носа, глотки и т. д., имеющие вирусную природу, являются одними из самых распространенных кожных заболеваний. Они могут проявляться в виде родинок, бородавок, папиллом. Страдают от этого заболевания люди разных возрастов, среди них, конечно же, дети. С их появлением на теле, можно говорить о том, что активировалась папиломо вирусная инфекция у детей. Возбудителями инфекции являются вирусы папилломы человека, которых сегодня известно около 100 видов.
Основными факторами, приводящими к распространению вируса, является пониженный иммунитет и нарушения гормонального фона организма. Способов заражения достаточно много:
- Папиллома у детей (особенно гортани) может возникнуть после рождения из-за инфицирования во время родов, если у мамы были кондиломы влагалища.
- При контакте с носителем вируса, особенно, если на теле есть микротравмы, трещины, ссадины.
- Самозаражение. Если ребенок кусает ногти, заусеницы, отрывает уже имеющиеся бородавки, происходит заражение все больших поверхностей кожи.
У взрослых заражение происходит и половым путем.
Так как же выглядит папиллома у детей? Как их лечить? Где чаще всего они могут располагаться? И, вообще, как протекает папиломо вирусная инфекция у детей?
Проявление папилломы у детей.
Папиллома — нарост или опухоль на коже или слизистой оболочке, чаще всего грибовидного вида, на тонкой ножке. Цвет варьируется от белого до темно-коричневого. Инкубационный период, в среднем, 2-3 месяца, наибольшую активность вирус проявляет после 6 месяцев заражения.
Формы проявления папилломы бывают самые разнообразные:
- бородавки (кожные папилломы), чаще всего наблюдаются на руках;
- простые или вульгарные папилломы. Чаще всего появляются у детей на тыльных сторонах ладоней и коленях. Выглядят, как твердые шишки с ороговевшей поверхностью (от 1 до 10 мм);
- подошвенные папилломы. Довольно болезненные образования, затрудняющие ходьбу. Не следует путать с мозолями, имеющими гладкую поверхность;
- плоские папилломы. Гладкие шишечки естественного цвета могут доставить ребенку много неприятностей, в виде покраснения, зуда, воспаления и болезненности;
- редкое заболевание — бородавчатая эпидермодисплазия. Красно-коричневые папилломы на кистях и стопах, высокий риск перерождения в злокачественные опухоли (30%);
- ювенильный папилломатоз гортани. В группу риска попадают малыши, рожденные от инфицированной мамочки. Разрастание папиллом на голосовых связках может привести к нарушению речи, даже создать проблемы с дыханием. Следует особо отметить, что заболевание довольно редкое.
Исходя из того, что единого стандарта при лечении папиллом не существует, родители должны сами сориентироваться, как поступать в том случае, когда обнаружилась папиллома у детей. Безусловно, необходимо внимательно понаблюдать за ней. Растет ли она, есть ли воспаление? Сколько новообразований появилось? Прием и консультация врача помогут развеять многие сомнения и страхи.

Врачи, исследуя ткани папиллом, смогут установить правильный диагноз. Лечение папиллом комплексное. На первом месте, безусловно, стоит коррекция иммунитета. Как только начнет работать естественная защита организма, с вирусом станет легче бороться. Немало случаев, особенно, у детей, когда папилломы самопроизвольно исчезали.
При борьбе с вирусом папилломы человека применяются разнообразные антивирусные препараты, также предлагается оперативное удаление образований. В наши дни существует большое разнообразие способов хирургического вмешательства, когда удаление папиллом происходит быстро и безболезненно. Это могут быть криодеструкция (воздействие низкими температурами), лазерная и/или диатермокоагуляция (прижигание током
Вирусная бородавка у ребенка – это проявление папиломавирусной инфекции (ПВИ), характеризующееся доброкачественным пролиферативным ростом ткани эпидермиса и слизистых оболочек. Простые бородавки имеют вид узелковых элементов розового или телесного цвета, возвышающихся над уровнем кожи. Также к вирусным образованиям относятся кондиломатозные образования в аногенитальной области. Для диагностики заболевания достаточно визуального осмотра, сбора жалоб, проведения дерматоскопии. Основной способ лечения — деструкция физическими или химическими способами.
МКБ-10

Общие сведения
Вирусные бородавки часто встречаются в педиатрической практике. По статистическим данным, ими страдает 10% детского населения. На данную патологию приходится треть от первичных дерматологических консультаций. Пик заболеваемости отмечается в возрасте 12-17 лет. У детей, рожденных от матерей с ПВИ, в первый год жизни частота обнаружения вируса в носоглотке достигает 30% и выше. Истинную заболеваемость выявить сложно по нескольким причинам: низкая обращаемость пациентов, самолечение, самопроизвольный регресс бородавок у части детей.

Причины
Этиологический фактор развития вирусной бородавки у ребенка — ДНК-содержащий вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Вирус паразитирует на коже и аногенитальной слизистой. Семейство насчитывает более 179 подвидов (штаммов) представителей. Непосредственными возбудителями вирусных бородавок являются ВПЧ следующих типов: 1, 4, 2, 7, 6, 10, 11, 31-34. Из них онкогенными считаются 31, 33, 16, 18, 11 и 6 штаммы.
Основной механизм передачи ВПЧ у детей реализуется при контакте с кожей, слизистыми больного или вирусоносителя. Вирус сохраняет жизнедеятельность во влажной среде, поэтому возможно заражение в местах общественного пользования (туалет, бассейн, баня). Доказана возможность вертикальной передача вируса ‒ от матери к ребенку трансплацентарно или интранатально. В подростковом возрасте актуален половой путь передачи, в младшем ‒ самозаражение (перенос из одной зоны в другую).
Средняя продолжительность инкубационного периода 1-3 месяца, возможно латентное носительство сроком до года. Обязательным условием проникновения ВПЧ в глубокие слои дермы является повреждение кожного покрова: микротравмы, ссадины. Заражению способствуют факторы:
- позитивный ВИЧ-статус;
- иммунодефицитные состояния;
- гипергидроз;
- психоэмоциональное или соматическое истощение организма.
Патогенез
Папилломавирус обладает тропностью к эпителиальным клеткам, которые содержит кожа, слизистые оболочки. Попадая в клетку, вирус перемещается в ядро. Используя свой геном и ресурс клетки-хозяина, вирус начинает репликацию — синтез себе подобных вирионов. Таким образом, в поврежденном слое происходит продукция новых вирусных клеток.
Постепенно активность пролиферации снижается, участок гиперплазии ограничивается. Так формируется объемное, четко очерченное образование — вирусная бородавка. ВПЧ латентно находится в базальном слое дермы до нескольких лет. Активация продукции новых вирионов может наступить при воздействии провоцирующего фактора.
Классификация
В мире нет единой классификации вирусных бородавок у детей. Детские дерматологи зачастую пользуются разделением бородавок по категориям, основанным на морфологии и расположении образований:
- Обыкновенные (вульгарные). Наиболее частый вид вирусных бородавок в педиатрии. Элементы узелковой формы, с локализацией на тыльных поверхностях стоп, кистей.
- Плоские, или юношеские. Распространены у подростков. Излюбленное расположение — кожа лица.
- Околоногтевые. Имеют вид ограниченных уплотнений кожи около ногтевого ложа.
- Подошвенные (плантарные). Плоские или мозаичные вирусные элементы, формирующиеся на подошве. Обычно имеется связь с нагрузкой на стопу, ее повышенной потливостью.
- Остроконечные кондиломы. Очень редкое заболевание для детского возраста. Бородавки появляются при передаче вируса половым или вертикальным путем.
Симптомы
К общим проявлениям вирусных бородавок у ребенка относят наличие патологического образования на слизистой или коже, которое вызывает неприятные ощущения или болезненность при пальпации, деформацию подлежащего участка (подошва, околоногтевой валик). Разные типы бородавок имеют свои клинические особенности.
Вульгарные бородавки представляют собой плотные папулы до 0,5 см в диаметре с шероховатой поверхностью. Папула может быть как единичной, так и с множественными сателлитами вокруг первичного очага. Околоногтевые бородавки — бляшки или узелки розового оттенка, расположенные по периферии от ногтя. В процессе разрастания вызывают разрушение ногтевого валика.
Плантарные бородавки располагаются на подошвенной поверхности, часто в области переднего отдела стопы, в местах интенсивной нагрузки. Выглядят бугристыми или плоскими образованиями, иногда при ходьбе вызывают болезненность. Разрастаясь, подошвенные бородавки сливаются, занимая большую поверхность, формируя очаги мозаичного гиперкератоза на подошве.
Юношеские бородавки визуально определяются как небольшие узелки (1-3 мм) в тон кожи, с гладкой поверхностью. Чаще формируются в области лица, но возможно появление и на других частях тела. Кондиломы — это вирусные разрастания телесного или розового цвета, по форме схожие с цветной капустой, петушиным гребнем. Располагаются в зоне промежности.
Осложнения
Вирусная бородавка у ребенка ‒ не безобидное заболевание. Несвоевременная терапия грозит развитием ассоциированных патологий. Образования, расположенные на лице и открытых участках, представляют эстетический дефект, что может привести к психологическим проблемам у ребенка. Самое опасное осложнение вирусной бородавки — озлокачествление. Предраковые заболевания развиваются при заражении онкогенными подтипами ВПЧ. Дети, страдающие аногенитальными бородавками, в будущем имеют высокий риск развития раковых опухолей шейки матки, полового члена, гигантской опухоли Бушке-Левинштейна.
Диагностика
Постановка диагноза не вызывает особых сложностей у педиатра и дерматолога, базируется на типичной клинике и анамнестических данных. При наличии более 5-ти элементов ребенка консультирует иммунолог. Вирусная бородавка у детей требует дифференциации с контагиозным моллюском, эпителиальным бородавчатым невусом, базалиомой. Алгоритм обследования:
- Первичная консультация. Для анамнеза характерны жалобы на постепенное разрастание образования, возможно, контакт с больным ПВИ. Визуально определяется вид бородавки, локализация. Характерный признак – наличие темных точек внутри пролиферативной ткани (затромбированные сосуды).
- Дерматоскопия. Проведение исследования рекомендовано при неясной клинической картине. Вирусная бородавка под дерматоскопом выглядит как плотный узелок с множеством капилляров.
- Биопсия. Исследование проводят в случае подозрения на злокачественное новообразование. Бородавочный биоптат не содержит атипичных клеток, выглядит как доброкачественная эпителиома.
Лечение
Принципы лечения
В детской дерматологии существует правило: вирусные бородавки, которые не беспокоят ребенка и не имеют риска малигнизации, требуют только активного наблюдения. Такие образования могут самопроизвольно регрессировать в течение двух лет. Обязательно нужно лечить бородавки у больных с иммунодефицитными состояниями во избежание самозаражения.
Также терапия показана, если бородавка вызывает зуд, болезненность, создает психологический дискомфорт, кровоточит. Основным способом лечения вирусной бородавки у ребенка остается удаление путем деструкции. Иммунолог может назначить противовирусную терапию препаратами интерферона.
Физическая деструкция
Для детей данный вид терапии приоритетный, так как не имеет токсических побочных реакций. Выбор метода зависит от расположения бородавки, ее типа, размера. Любая из техник проводится на фоне местного обезболивания (анестезирующий крем или инфильтративная анестезия раствором лидокаина):
- Криодеструкция. Суть метода – воздействие на зону пролиферации жидким азотом. Используется контактный криозонд со специальными насадками. Время экспозиции ‒ до пяти минут. Повторные процедуры проводятся по необходимости спустя 1–2 недели.
- Электрокоагуляция. Разрушение вирусной бородавки происходит в результате действия электрического тока низкой мощности. Коагулятор провоцирует послойное термическое повреждение патологической ткани. Техника бескровная, позволяющая максимально точно работать в очаге.
- Радиокоагуляция. При данном виде деструкции используются электромагнитные волны. Под воздействием радиоволны происходит разрыв межклеточных связей, патологическая ткань расслаивается и разрушается.
- Лазерная деструкция. Удаление бородавки происходит путем лазерной абляции. Воздействие лучом длится в зависимости от размера образования до 2-3 минут. Если есть необходимость повтора, следующая манипуляция проводится через 1 месяц.
Химическая деструкция
Основа методики – аппликационное нанесение местных средств с кератолитическим действием с целью цитолиза патологических тканей. К применению у детей разрешены несколько кислот: салициловая 15-40%, щавелевая, уксусная, молочная, азотная в разных комбинациях. Схема лечения зависит от течения заболевания. Препаратом выбора для терапии плоских бородавок являются крема на основе транс-ретиноевой кислоты (форма витамина А). Курс использования длительный – до трех месяцев.
Хирургическое лечение
Оперативное вмешательство оправдано при риске атипичной трансформации вирусной бородавки у ребенка, при обширной площади поражения. Способы хирургической коррекции:
- Иссечение тупым методом. Для удаления образования используются неострые хирургические инструменты – ножницы специальной конструкции. Метод считается самым эффективным у детей. Имеет наименьшее количество рецидивов – около 10%.
- Кюретаж. Представляет собой вылущивание бородавки хирургической кюреткой. Эффективность потенцирует параллельное проведение криодеструкции. Кюретаж используют при вирусных бородавках средних размеров.
- Эксцизия. Полноценное оперативное лечение с удалением бородавки скальпелем в пределах здоровой ткани. Метод травматичный, поэтому используется при крайней необходимости. Эксцизия показана при глубоком повреждении дермы.
Прогноз и профилактика
На сегодняшний день нет метода, который бы гарантировал полное выздоровление. Рецидивы вирусных бородавок у ребенка происходят в 10-30% случаев. С другой стороны, у половины больных возможно самопроизвольное разрешение болезни. К методам специфической профилактики можно отнести вакцинацию против ВПЧ, но прививка не защищает от всех штаммов вируса. Неспецифическая защита включает общее оздоровление организма: закаливание, полноценное питание, рациональный режим дня. Для подростков важное значение имеет гигиена половой жизни.
1. Папилломавирусная инфекция сегодня: клиническое разнообразие, лечение и профилактика/ Касихина Е.И.// Лечащий врач.‒ 2011.
2. Бородавки у детей: особенности клиники, терапии/ Левончук Е.А., Яхницкий Г.Г.// Проблемы здоровья и экологии. — 2010.
Лечение папилломы на спине — это механическая и физическая методика устранения новообразований, вызванных вирусом ВПЧ. Внешняя коррекция позволяет убрать косметический дефект. Подавление возбудителя включает прием терапевтических препаратов.
Простыми и безопасными видами иссечения являются: лазер, азот, электрокоагуляция. Хирургическое вмешательство корректно при плоских папилломах спины, проникших во внутренние слои кожи. Назначение проводится узкоспециализированным доктором, после предварительной диагностики. Внешний осмотр выявляет специфические изменения эпидермиса. Дерматолог выбирает процедуру соответственно показаниям.
Термические манипуляции жидким азотом, электрическим коагулятором, направлены на разрушение структуры изменённой клетки. После испарения жидкости, узел отпадает, остается косметический след. Поверхностный рубец поддается рассасыванию, тон кожи выравнивается.
Лазерный фототермолиз папиллом (другими словами удаление папиллом лазером) области спины безболезненный и безвредный для здоровых тканей. Частотный луч поглощается новообразованием, прилегающие клетки не изменяются. Использование охлаждающих насадок исключает появление ожогов.
Важно знать! Носителями патологии являются 90% населения планеты. Заражение происходит контактно – бытовым путем, плацентарным. Внутриутробное проникновение микроорганизма от матери к ребенку повышается при токсикозе. Симптоматические признаки развиваются при снижении иммунитета, действии канцерогенов.
Своевременное обращение к специалисту предотвращает распространение ВПЧ на другие части тела. Комплексная терапия обеспечивает здоровье кожи. Откладывание проведения операции приводит к переходу вируса от материнской папилломы на окружающую площадь спины.
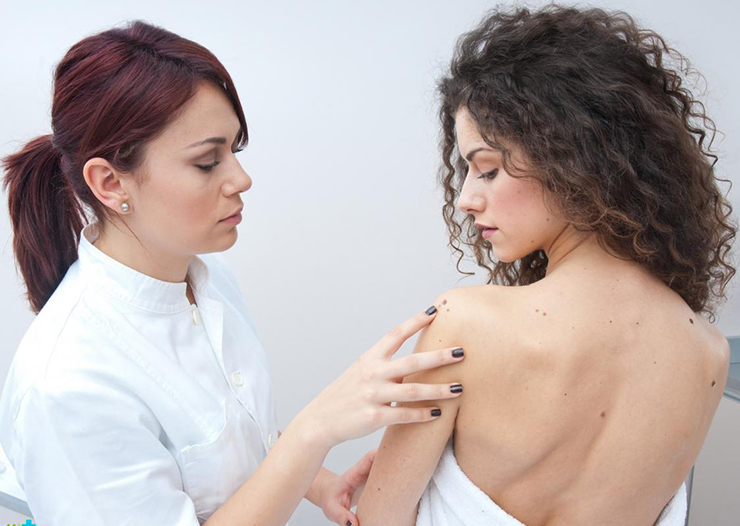
Причины и опасность доброкачественных папиллом спины
Вирус папилломы человека проникает в организм при половом контакте, поцелуи, рукопожатии с носителем. Через поврежденную кожу инфекции попадает, если практикуется совместное использование предметов личного пользования. В группу риска входят люди, посещающие общественные бани, сауны, бассейны. Защитный барьер эпидермиса становится уязвимым при нарушении правил гигиены. Выявление у новорожденных обусловлено внутриутробным заражением. ВПЧ находится в спящем состоянии до момента уязвимости иммунной системы. К провоцирующим факторам папиллом на спине относятся:
- Патологии желудочно-кишечного тракта: гастрит, колит. Нарушение всасывания витаминов и минералов снижает уровень гемоглобина, защитные функции кровеносной, лимфатической системы.
- Депрессивные состояния негативно влияют на восприимчивость к инфекциям. Попадая в организм, вирус папилломы атакует иммунитет, активность проявляется узелковой сыпью.
- Сбой работы гормональной системы, злокачественные опухоли, СПИД.
- Усиливают рост доброкачественных новообразований канцерогены: табачный дым, алкоголь, наркотики.
- Длительный прием иммунодепрессантов, антибиотиков, подавляющих естественную защиту организма.
Активное продуцирование выделений сальными и потовыми железами спины обеспечивает папилломам влажную среду, пригодную для размножения вируса. Высыпания могут маскироваться под родинки, поэтому профилактической мерой усугубления заболевания является дифференциация.
Зависимо агрессивности, микроорганизмы разделены на штаммы. Онкогенными являются 16 и 18 типы, доброкачественные формы могут переходить в рак. Папилломы, расположенные на спине, подвергаются повреждению одеждой, что увеличивает риск перерождения.
Ступина Светлана Вадимовна
Варванович Маргарита Сергеевна
Челюстно-лицевой хирург, пластический хирург
Драгилева Марина Анатольевна
Показания удаления папиллом на спине
- зуда, жжения
- кровяных, гнойных, серозных выделений
- отечности, покраснения
- дискомфорта, боли
- уплотнения, изменения цвета
- деформации, трещин
- общей гипертермии
Показанием к иссечению бородавок служит косметическая коррекция. Эстетическая процедура несет профилактическую функцию, препятствует размножению вируса папилломы на спине, малигнизации. Дерматологическая манипуляция проводится амбулаторно, после консультации доктора. Полноценное лечение защищает контактирующих от заражения.
Инкубационный период ВПЧ длится от месяца до нескольких лет. В латентной фазе вирус не проявляет признаков нахождения в эпителии. Субклиническая стадия проявляется появлением плоских пятен. На профилактическом осмотре доктор, видя изменения, рекомендует провести обследование.
Для точности диагностики пациенту назначается сдача анализов. Полимеразная цепная реакция устанавливает ДНК вируса по крови. Полученные данные указывают штамп вируса и онкогенность. Лабораторное исследование отображает количество ВПЧ в организме. Иммуноферментное выявление антител определяет острый или хронический процесс для корректности терапии. При высевании агрессивных генотипов, следует пройти гистологическое или цитологическое исследование.
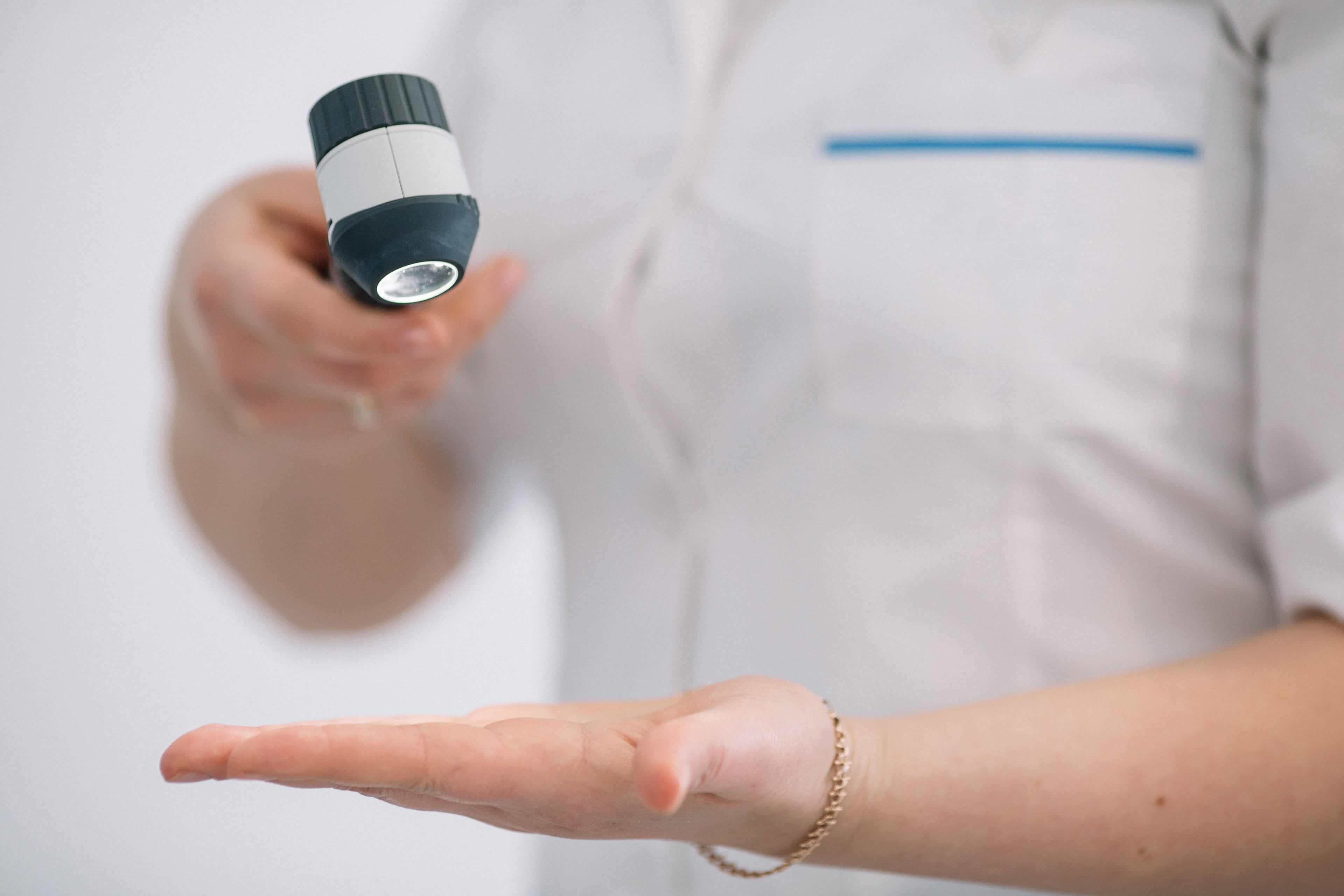
Методы лечения папиллом спины
Лазерная манипуляция быстродействующая, атравматична. Время направления луча на патологический узелок составляет 2 – 3 минуты. Технология заключается в послойном снятии рогового слоя. Для безопасности доктор настраивает интенсивность оборудования зависимо типа кожи. Излучение обеззараживает соседние ткани, блокируя попадание инфекции. Частотные колебания запускают регенерацию, обеспечивая однородную поверхность без шрамов. На месте удаления образуется корочка, отпадающая через 7 – 14 дней.
Электрокоагуляция ликвидирует выпуклые папилломы спины, полученный материал можно отправлять на гистологию. Процедура выполняется точечным или петлевидным электродами, производящими нагревание. Температура достигается аппаратурой, генерирующей ток. Хирургический коагулятор выпаривает цитоплазматическую жидкость бородавки. Предварительная анестезия устраняет болевые ощущения. Моментальное запаивание исключает кровотечение, распространение вируса. Реабилитационный период проходит за 1 -2 недели, струп отслаивается без рубцевания.
Криодеструкция — это щадящая манипуляция жидким азотом, температуры кипения -196 градусов. Эффект достигается за счет резкого спазма сосудов, питающих доброкачественное новообразование. Происходит остановка обменных процессов и ледяная кристаллизация, разрушающая мембрану. Реагент выдерживается до побледнения и уплотнения папилломы. Пациент может чувствовать жжение, покалывание. При множественном прижигании разрешена местная анестезия.
Обратите внимание! Спустя несколько минут наблюдается отек, гиперемия обработанного участка спины. Явление указывает на восстановление кровообращения пролегающей ниже дермы. Припухлость и краснота спадает от 1 минуты до 5 – 6 часов.
За 24 часа формируется папула с водянистыми включениями. Чтобы избежать обострения, следует дождаться, когда пузырь лопнет самостоятельно. Полость вскрывается через неделю, затягиваясь коркой, отшелушивающейся за месяц, остается светлый розовый след. Постепенно тон кожи выравнивается.
К классической методики относится хирургическое иссечение скальпелем. Папиллома на спине удаляется вместе с основания, захватывая прилегающие клетки. За один сеанс можно убрать группу папиллом любой этиологии, формы и размера. Для исключения онкологии материал подвергается цитологическому исследованию.
Особенности лечения спины при папилломах
Перед посещением операционной, пациент проходит осмотр дерматолога. Специалист собирает анамнез, при необходимости назначает обследование. Для определения папиллом на спине и их разновидности достаточно внешней диагностики. Если образование потенциально опасно рекомендуется уточнить генотип штамма. Записаться на прием можно в клинике или через электронную форму ниже на сайте . Стоимость разных процедур на демократическом уровне и зависит от размера, количества папилломатозных высыпаний.
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Первично выявляется наличие противопоказаний, риск осложнений. Лазерная технология не подходит для злокачественных элементов, поэтому предварительно выполняется дифференциация. Противопоказания распространяются на сахарный диабет, эндокринные сбои, эпилепсию, тромбоцитопению. Негативно сказывается присутствие герпеса, гнойников, фотодерматоз.
На этапе восстановления не носите тесную одежду, не применяйте скраб. При повреждении корочки обработайте рану антисептиком. Наносите мазь, прописанную доктором. Двое суток оставляйте поверхность сухой. Месяц воздержитесь от соляризации, переохлаждения.
Криотерапия противопоказана при острых инфекционных процессах, беременности, лактации. Не назначается при куперозе, сердечно-сосудистой недостаточности. Также ограничена для пациентов, страдающих аллергией на холод, жидкий азот.
Специфичность реабилитации после удаления папиллом на спине заключается в уходе за серозной папулой. Пузырь должен открыться без постороннего вмешательства, поэтому исключается трение, нанесение химических веществ. Находясь на открытой местности защищайте спину от солнца.
Электрокоагуляция не проводится при признаках воспаления, приобретения злокачественности, индивидуальной непереносимости. Подготовка к манипуляции включает выявление, лечение обострившихся болезней. После сеанса следует придерживаться профилактики осложнений. Избегайте сдирание, намокание, соляризации струпа. Придерживайтесь врачебных указаний по обработке раны.
После хирургического иссечения предусмотрены стерильные повязки и врачебный контроль. Помните, что глубоко удаление может выполнить только специалист. Самостоятельное лечение увеличивает вероятность распространения папиллом спины и переход в раковую меланому.
Папилломы на теле человека представляют собой очаги патологического разрастания клеток эпидермиса и слизистых оболочек.

В большинстве случаев папилломы носят доброкачественный характер. Тем не менее, подобные новообразования могут принести не только эстетические неприятности, но и выступать в качестве предвестника опасных состояний организма, например онкологического процесса.
Почему появляются папилломы?
Причины появления папиллом на теле можно условно разделить на главные (основные) и сопутствующие, которые скорее выступают пусковыми механизмами для формирования наглядных проявлений заболевания. Причиной папиллом на коже, которая считается ведущей и безальтернативной является заражение пациента вирусом папилломы человека (ВПЧ), который в медицинской практике относят к группе Papillomavirus.
Статистика демонстрирует высочайший уровень распространенности ВПЧ среди населения нашей планеты, утверждая, что 9 из 10 людей являются носителями одного из 100 известных официальной медицине штаммов данного вируса. При этом каждый из выделенных видов вирусного агента, обладает различными характеристиками, зонами локализации и вероятностью развития осложнений и неприятных последствий.
Несмотря на распространенность, вирус папилломы обладает относительно низкой устойчивостью к агрессивным факторам внешней среды, что диктует преобладание контактного пути его передачи от носителя к здоровому человеку. Особенно высок риск заражения при длительном соприкосновении с обнаженной кожей человека, страдающего заболеванием, что наблюдается, например, во время массажа. В медицинской практике известны также случаи бытового распространения вирусного агента, который проникает в организм пациента посредством предметов общего пользования, однако подобная причина появления папиллом существенно уступает контактному механизму распространения вируса.
ВПЧ, попадая на кожу, поражает в первую очередь базальный слой эпидермиса, длительное время, пребывая в латентном состоянии, которое характеризуется бессимптомным течением заболевания. Подобное состояние чаще всего сопровождает инкубационный период, который длиться от 1 до 6 месяцев, однако может сохраняться годами.
В качестве факторов выступающих провоцирующими агентами для появления папиллом на коже, выступают сопутствующие причины:
временное снижение иммунитета или развитие иммунодефицитного состояния (ВИЧ, СПИД); наличие микротравм, трещин, царапин, открытых ран на поверхности кожи пациента; гормональный дисбаланс, который может быть связан с периодом беременности, лактации, менопаузы и т.д.; беспорядочные сексуальные связи, оральный секс с носителем вируса папилломы; нервно-эмоциональное напряжение, стресс, физическое или психическое переутомление; вредные привычки, неполноценное питание; эндометриоз.
Симптомы папиллом

Проникновение вируса папилломы в кровь человека не сопровождается выраженным симптомокомплексом, что затрудняет диагностику заболевания. Пациент даже не подозревает о том, что не только является носителем вирусного агента, но и может заразить окружающих людей. Основным симптомом заражения становится непосредственное формирование кожного новообразования на теле, которое может быть локализовано практически на любом участке тела человека.
Как выглядит папиллома на теле, наглядно демонстрируют многочисленные фото в интернете. Обычно кожный нарост представлен овальным или куполообразным уплотнением, или же папулой, которая прикрепляется к тканям посредством тонкой ножки или утолщенного основания. Цветовые характеристики папилломы на коже могут варьировать в широких пределах, от светло-розового цвета до грязно-коричневого оттенка.
Для некоторых штаммов ВПЧ характерно множественное проявление, которое может сопровождаться слиянием отдельных новообразований. В результате формируется эпидермальная структура, внешне напоминающая дольчатую цветную капусту.
Часто встречающиеся виды папиллом
Как уже упоминалось выше, медицине известно больше 100 видов вируса, что говорит о многообразии проявлений заболевания. Тем не менее, наиболее распространенными считаются около 10 разновидностей ВПЧ:
Вульгарные папилломы. Представляют собой овальные уплотнения, которые могут иметь ороговевшую поверхность желтоватого цвета. Вульгарные папилломы на руках у взрослых пациентов – наиболее распространенный вариант локализации, в то время как для детей чаще характерно коленное расположение наростов;
Подошвенные папилломы. Возбудителями папилломы на ноге являются ВПЧ 1, 2 и 4 типа, которые проявляются формированием единичных или множественных наростов на подошве стопы, по мере разрастания затрудняющих ходьбу. При этом часто подобные структуры путают с мозолями, что осложняет выявление и своевременное лечение папиллом;
Плоские папилломы. Провоцируются ВПЧ 3 и 10 типа и проявляются в качестве множественных плоских шишечек, неизменного цвета, имеющих гладкую поверхность;
Нитевидные папилломы. Наиболее характерны для старшей возрастной группы пациентов, чей возраст превышает 50 лет. Локализуются желтоватые шишечки или наросты в области век, паха, подмышечных впадин и на шее. Если нитевидное новообразование подвергается травматизации или постоянному трению с одеждой, лечение воспаленной папилломы должно производиться как можно быстрее;
Папилломы Левандовского-Лютца. Данный вид кожных проявлений часто называют бородавчатой эпидермодисплазией, которая проявляется множественными пятнистыми бородавками, локализованными на руках и ногах, имеющими различные цветовые характеристики;
Остроконечные кондиломы. Наиболее опасный вид симптоматического проявления вируса папилломы человека. Наросты представляют собой розоватые или серые остроконечные новообразования, располагающиеся на внешних и внутренних половых органах, а также в области лобковой зоны и языка;
Ювенильные папилломы. Вызываются ВПЧ 6 и 11 типа. Поражают область гортани, затрудняя процесс дыхания и осложняя нормальную речь пациента. Заражение происходит обычно во время родов, путем передачи вируса из влагалища матери ребенку;
Локальная эпителиальная гиперплазия. Подобное проявление является следствием заражения ВПЧ 13 и 32 типа, что выражается образованием множественных сосочковых высыпаний, склонных к слиянию, на языке и красной кайме губ.
Что такое папиллома и чем она опасна, постараемся разобраться ниже.
Опасны ли папилломы на теле?
Папилломы на самом деле нельзя считать совершенно безобидными новообразованиями, поскольку при отсутствии своевременного лечения, они могут распространяться на здоровые ткани, что получило название аутоинакуляция, и вызывать множественную бородавчатость. Однако это также не является ключевым фактором, чем опасны папилломы на теле. Здесь также скрыт ответ на актуальный вопрос многих пациентов, о том, чем отличается родинка от папилломы. Родинка, являясь простым скоплением пигмента, не несет опасности для здоровья человека.
К основным рискам, связанным с наличием папиллом на теле, можно отнести вероятность мелингизации новообразования, которая заключается в злокачественном перерождении опухоли. В результате у пациента может отмечаться онкологический процесс или диагностировано предраковое состояние. Вероятность подобного исхода зависит от типа ВПЧ и зоны локализации папиллом. Так, например, остроконечные кондиломы, расположенные на поверхности шейки матки в 50% случаев провоцируют рак этого органа.
Еще одной опасностью, можно считать высокий риск механического повреждения папилломы, что может привести к сильному кровотечению, инфицированию раны и формированию шрамов или рубцов на коже. Исходя из этого, на вопрос о том, нужно ли удалять папилломы на теле, ответ должен быть только положительным.
Как удалить папилломы на теле?

Удаление папиллом должно осуществляться под контролем специалиста, после проведения всех необходимых диагностических манипуляций, которые включают обычно ПЦР-диагностику, микроскопическое исследование соскоба эпителия и при необходимости гистологическое исследование ткани папилломы. При этом существует несколько вариантов, как избавиться от папиллом на теле:
- Криодеструкция – удаление папиллом при помощи жидкого азота;
- Электрокоагуляция – разрушение новообразования под воздействием электрического импульса;
- Хирургическое иссечение – наиболее радикальная и травматичная методика удаления папиллом;
- Удаление папиллом лазером – деструкция нароста направленным лазерным лучом.
Последний вариант является наиболее атравматичным, безопасным и безболезненным способом, как убрать папилломы с тела. Удаление папиллом лазером в Санкт-Петербурге и других городах России заслужило широкую популярность благодаря отсутствию постпроцедурных следов, шрамов и рубцов, а также в связи с тем, что лазерная деструкция не требует подготовки и реабилитации.
Удаление папиллом лазером производиться всего за несколько минут. Еще одним преимуществом манипуляции можно считать способность лазерного луча активировать регенеративную способность эпидермиса, что обеспечивает быстрое заживление места воздействия, которое занимает обычно не больше двух недель.
Несмотря на необходимость механического удаления кожных дефектов, отвечая на вопрос о том, как вылечить папиллому раз и навсегда, нельзя не упомянуть о необходимости организации противовирусной терапии и всестороннего укрепления иммунитета пациента.
К какому врачу обращаться с папилломами и где можно удалить папилломы на теле?
Озаботившись вопросом, какой врач лечит папилломы, в первую очередь следует обратиться к специалистам, которые произведут первичный осмотр и постановку диагноза. Специалисты клиники "НЕОМЕД" имеют огромный опыт удаления папиллом лазером в Санкт-Петербурге, при помощи новейшего медицинского оборудования. Обратившись в наш медицинский центр, пациент получит подробную консультацию, в том числе и по вопросу, сколько стоит удалить папиллому.
Клиника "НЕОМЕД" – профессиональная медицинская помощь по доступным ценам!
Читайте также:

