Папилломы у женщин схема
Обновлено: 18.04.2024
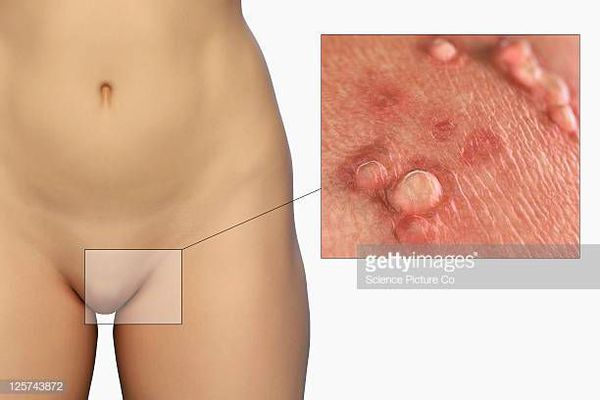
Генитальные папилломы - это тип инфекции, передающейся половым путем, вызываемой вирусом папилломы человека (ВПЧ). Вы можете получить эти выросты через вагинальный, оральный или анальный секс, а также петтинг и мастурбацию. Генитальная папиллома появляется в виде небольшого бугорка или группы бугорков в области наружных половых органов. Они могут быть и обязательно должны быть удалены вашим врачом.
Что такое генитальная папиллома?
Это тип ИППП, вызываемый вирусом папилломы человека (ВПЧ). Появляются в виде небольшого бугорка или группы пупырышек в области наружных половых органов. Некоторые генитальные бородавки настолько малы, что их практически не видно невооруженным глазом.
Причины папилломы на гениталиях
Почти все случаи генитальных бородавок вызваны ВПЧ. Чаще всего эти образования распространяются при прямом контакте кожи с кожей во время вагинального или анального секса. Вирус, вызывающий генитальные бородавки, может распространяться и передаваться другому человеку даже в том случае, если у одного из них даже нет видимых проявлений инфицирования папилломой на коже или слизистых.
Реже они распространяются такими способами:
- Делая оральный секс кому-то, у кого есть ВПЧ или генитальные бородавки;
- Получая оральный секс от кого-то, у кого есть ВПЧ или генитальные бородавки на его рту, губах или языке;
- Во время родов от женщины к ее ребенку;
- Мастурбации загрязненными ВПЧ руками или предметами;
- Бытовым путем (общее полотенце, нижнее белье, предметы гигиены и т.п.).
Сколько времени требуется для их появления?
Папилломы обычно появляются в течение нескольких месяцев после полового контакта человеком с типами ВПЧ, которые вызывают генитальные образования. Иногда они появляются всего за несколько дней или недель, в то время как у других людей папиллома на половых органах появляется только спустя годы. Некоторые люди могут заразиться ВПЧ, но никогда - генитальными бородавками.

Узнайте подробнее, как выглядят остроконечные кондиломы и как их удалить быстро, безболезненно, сколько это может стоить и куда лучше обратиться с этой проблемой в Москве!
Клинические проявления
Вирусы генитальной папилломы обычно появляются в виде высыпаний различного типа на интимных местах. Они телесного цвета и могут быть плоскими или выглядеть бугристыми, как цветная капуста. Некоторые генитальные бородавки настолько малы, что их не видно.
У женщин папилломатозные очаги могут быть:
- Внутри и на стенках влагалища;
- На вульве, шейке матки или в паху;
- В анусе или вокруг него;
- В нижних отделах прямой кишки;
- На губах, во рту, языке или горле (это очень редко).
У мужчин генитальные папилломы могут расти:
- На половом члене (вокруг головки);
- На мошонке, бедре или паху;
- На анусе или вокруг него;
- Внутри анального канала;
- На губах, во рту, языке или гортани (очень редко).
Вирусы генитальной папилломы могут вызывать зуд, жжение и дискомфорт. Поговорите с врачом, если предполагаете, что у вас могут быть эти образования или присутствуют факторы риска или вероятные причины их появления.
Методы лечения
От ВПЧ нет лекарства, но генитальные папилломы нужно и можно удалить. Если вы решили удалить бородавки, не используйте специальные лекарственные средства в домашних условиях самостоятельно. Большинство из них предназначено для профессионального применения и при неправильном нанесении способны причинить вред.
Методики удаления папиллом на гениталиях у женщин:
- Электрический ток
- Лазерный луч
- Низкие температуры (криотерапия)
- Иссечение хирургическое
- Радиоволновое удаление
Вопросы - ответы про генитальные папилломы
1. Нужно ли лечить генитальные бородавки?
Некоторые люди предпочитают не лечить папилломы на гениталиях. Если их не лечить, папилломы половых органов могут исчезнуть, остаться прежними или значительно увеличиться в размерах и количестве. Перспективы процесса зависят от иммунитета, количества и типа вируса, сексуальной активности и наличия сопутствующих ИППП.
Даже если вы вылечите генитальные папилломы, вы все равно можете распространить папилломатоз и вирус, вызывающий его, на других людей. Врачи пока не знают, как долго вы будете заразны после появления и удаления всех папиллом.
2. Буду я все еще иметь ВПЧ, если удалю генитальные папилломы?
Да. Даже при прохождении курса лечения у вас все равно в организме может быть ВПЧ. Вот почему эти образования могут вернуться на половые органы после окончания лечения. Вы все еще можете передавать ВПЧ на других людей после удаления папиллом.
3. Как заболевание влияет на беременность?
Если у вас были бородавки, которые ушли сами по себе или после лечения, у вас, вероятно, не будет никаких проблем во время беременности. Папилломы на половых органах у женщин во время беременности часто:
- Кровоточат и растут (в размерах и количестве) из-за гормональных изменений в организме;
- Блокируют родовые пути - если это произойдет, понадобится кесарево сечение.
- Подвергают детей воздействию типов ВПЧ, которые вызывают папилломы в дыхательных путях - это очень редкое состояние называется рецидивирующим респираторным папилломатозом.
4. Могут ли женщины, занимающиеся сексом с женщинами, получить папилломы?
Да. Можно получить вирус папилломы гениталий или любые другие ИППП, если вы женщина, которая занимается сексом только с женщинами. Поговорите со своей партнершей о ее сексуальной истории перед интимной близостью, а лучше - посетите хорошего гинеколога в Москве и сдайте анализы на инфекции!
Меры профилактики
Лучший способ предотвратить у себя появление папиллом на наружных половых органах или любые другие заражения - это не заниматься вагинальным, оральным или анальным сексом. Если вы живете половой жизнью или имеете иную сексуальную активность, снизьте риск получения вирусов с помощью следующих шагов:
- Сделайте вакцину против ВПЧ. Она одобрена для людей в возрасте от 9 до 45 лет и защищает от типов вируса, которые вызывают большинство генитальных папиллом и большинство видов рака шейки матки. Обращайтесь в нашу клинику, где вы можете получить эту вакцину.
- Используйте презервативы - обязательно наденьте его до того, как пенис коснется влагалища, рта или ануса. Вирус, вызывающий остроконечные папилломы гениталий, может поражать участки, не покрытые презервативом. Другие методы контроля рождаемости, такие как противозачаточные таблетки, уколы, имплантаты илиспирали, не защитят вас от заболеваний.
- Пройдите обследование - убедитесь, что вы и ваш партнер прошли тестирование и сдали анализ на ВПЧ.
- Будьте моногамны - секс только с одним партнером может снизить риск развития болезни. Будьте верны друг другу - это означает, что вы занимаетесь сексом только друг с другом и ни с кем другим.
- Ваш риск заболеть растет вместе с количеством партнеров, которые у вас есть.
- Следите за тем, сколько алкоголя вы пьете, и держите под контролем свой собственный напиток. Некоторые люди используют алкоголь или наркотики, чтобы сделать человека пьяным или под кайфом. Кто-то, кто пьян, одурманен или находится под воздействием наркосодержащих веществ, не может контролировать ситуацию или полностью понимать, что происходит. Возникает реальная угроза сексуального насилия и возможного заражения венерическими болезнями.
Перечисленные выше шаги работают лучше всего, когда используются вместе. Будьте разумны и осмотрительны, избегайте недвусмысленных ситуаций и непредвиденных неприятностей!
Удаление генитальных папиллом
Куда можно обратиться в Москве, если гинеколог обнаружил папилломы на гениталиях? Врачи нашей клиники удаления кондилом у женщин и девочек-подростков проводят самым современным, лучшим методом - радиоволновым. К вашим услугам - деликатные гинекологи с большим опытом работы и положительными отзывами, хорошая импортная местная анестезия, позволяющая удалить генитальные папилломы быстро и безболезненно!
Цены на услуги
Сколько стоит удалить папиллому на гениталиях - базовый ассортимент услуг клиники для женщин:
✘ Прием врача с осмотром - 2500 ₽;
✘ Консультация подросткового врача - 2500 ₽;
✘ Типы ВПЧ высокого риска - от 650 ₽;
✘ Кольпоскопия/вульвоскопия - 1500 0 ₽;
✘ Удаление папилломатоза гениталий - от 5000 ₽;
✘ Капельница Панавир (с постановкой) - 5500 ₽;
✘ Инъекция Аллокин Альфа (с уколом) - 3500 ₽;
✘ Взятие мазка на вирусы - 450 рублей.
Учитывая широкую распространенность генитальных папиллом и различные возможные способы их передачи, врачи рекомендуют обращаться для профосмотра и обследоваться на их наличие как сексуально активным женщинам, так и девочкам и подросткам (читайте подробнее про кондиломы у девственниц).
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
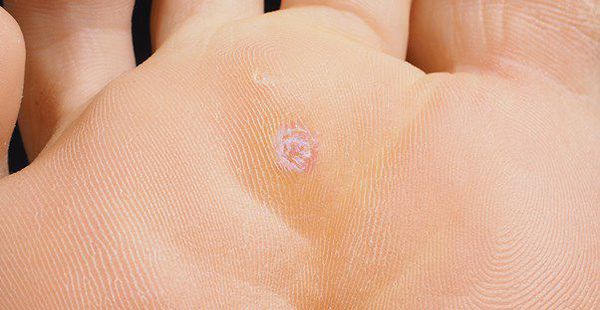
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
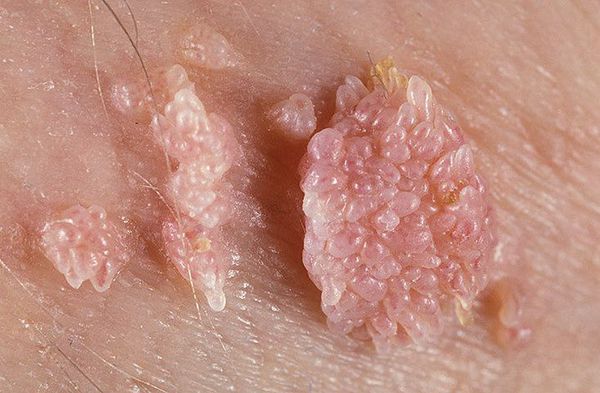
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
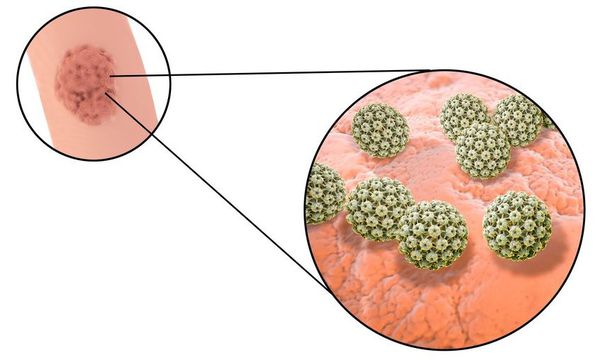
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
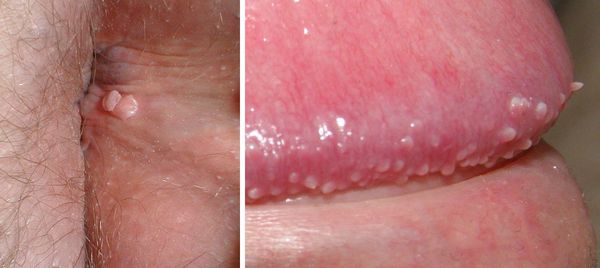
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
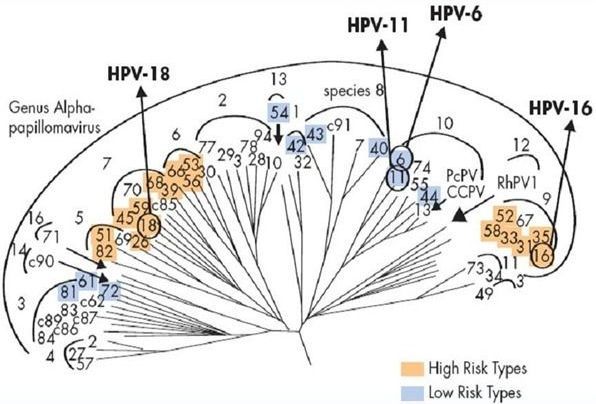
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
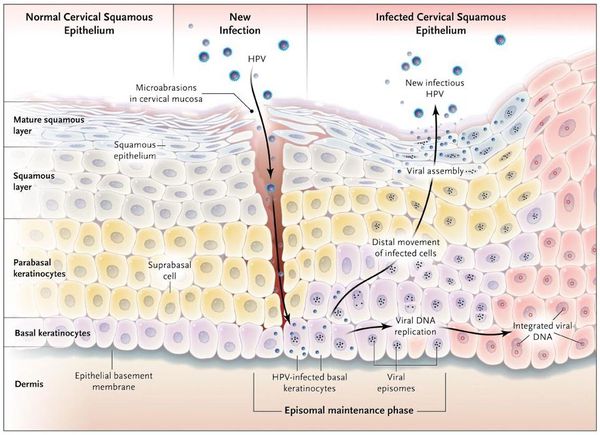
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
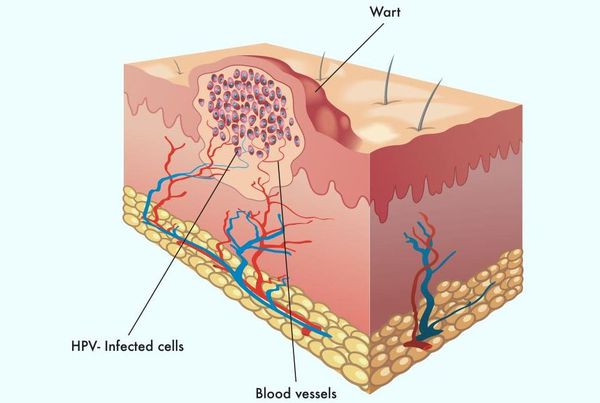
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
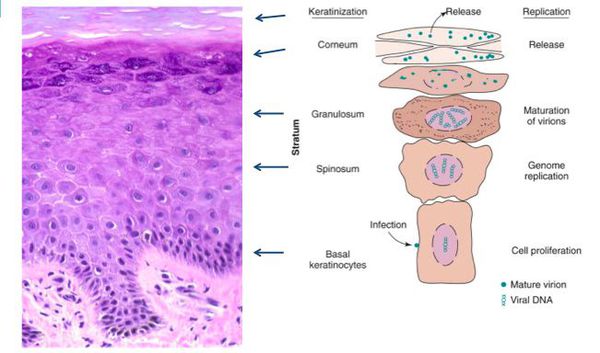
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
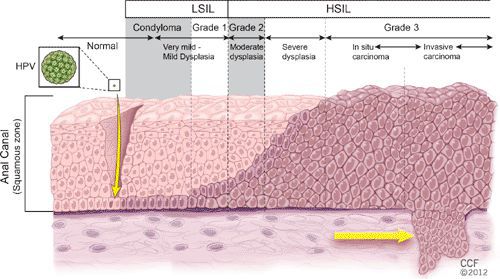
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
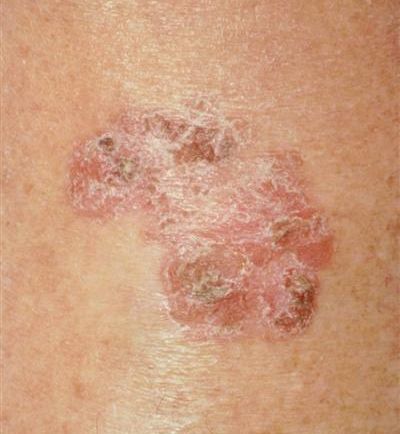
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
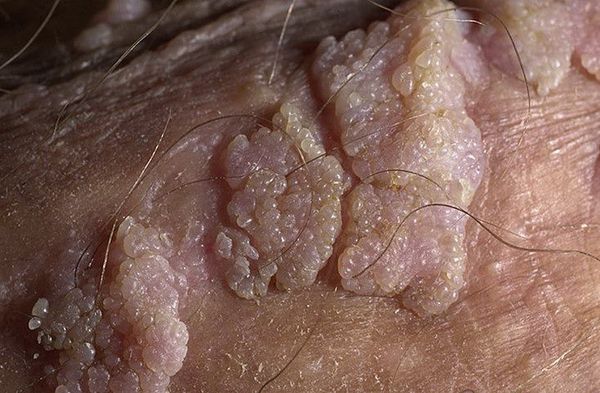
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
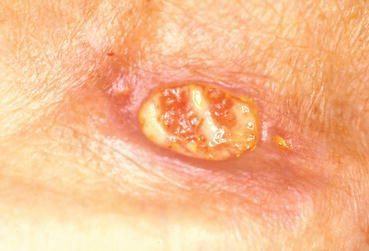
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
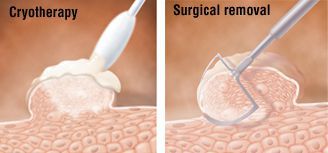
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Что такое внутрипротоковая папиллома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко С. Б., маммолога со стажем в 17 лет.
Над статьей доктора Степыко С. Б. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
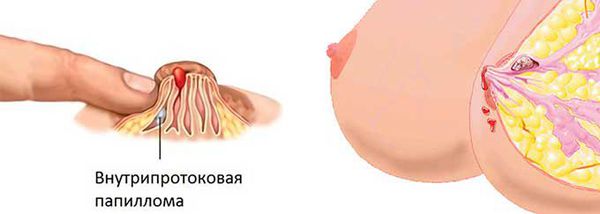
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9] .
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6] ;
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2] ;
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
-
, болезни щитовидной железы;
- раннее начало менархе, поздний климакс; или избыточная масса тела;
- неправильное применение гормональной контрацепции [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5] .
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7] . Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5] .
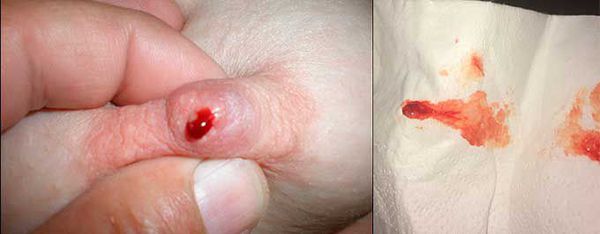
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6] .
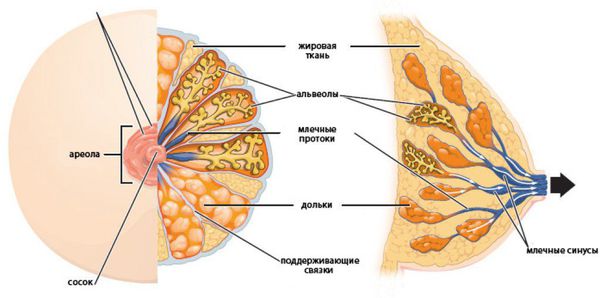
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8] .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5] .
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9] .
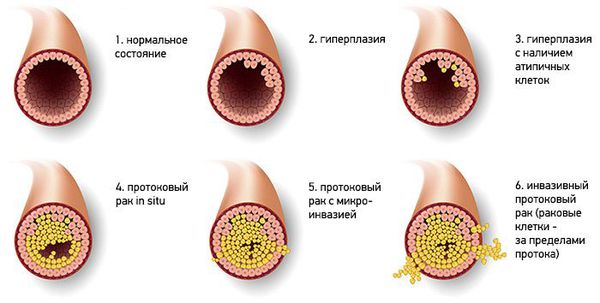
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8] .
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10] .
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11] . При атипической гиперплазии риски повышаются в 3-5 раз [10] .
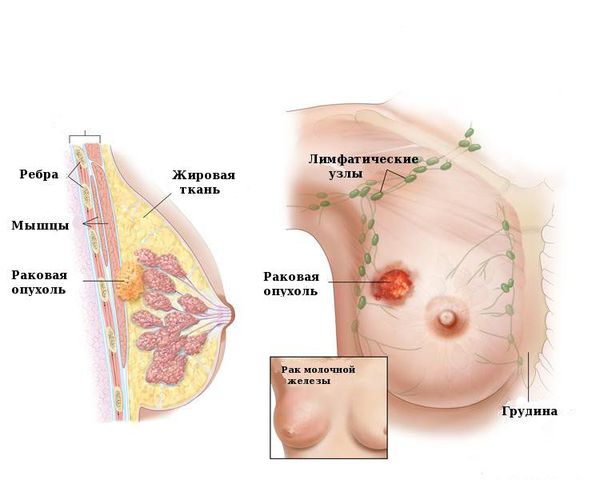
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5] .
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9] .
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7] .
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография . При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1] .
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3] .
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5] .
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
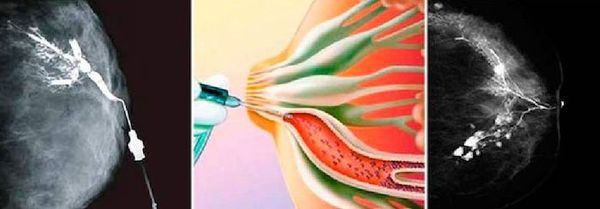
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5] .
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9] .
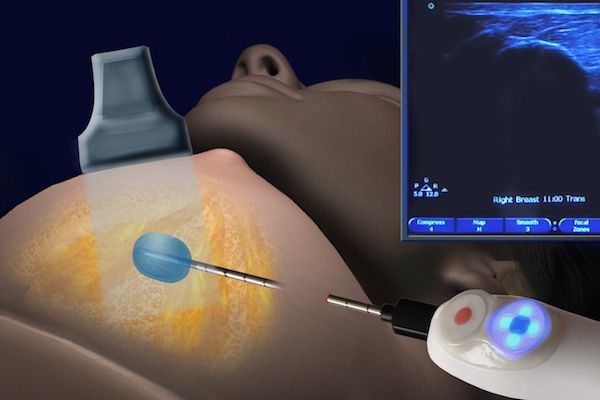
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5] .
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
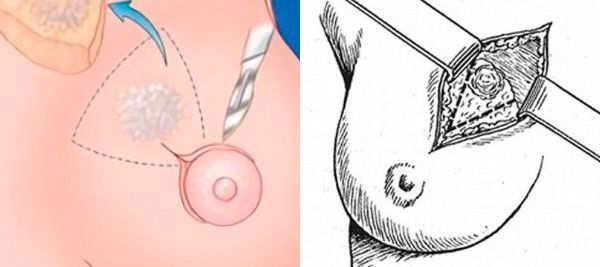
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4] .
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12] .
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7] .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2] .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
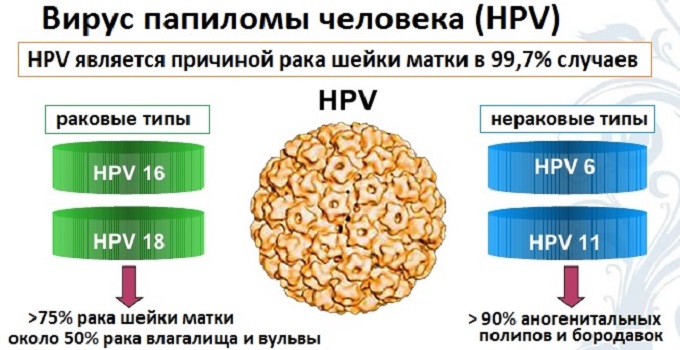
Вирус папилломы человека (лат.: Human Papillomavirus, сокращенно HPV или ВПЧ) - это возбудители бородавок кожных покровов и слизистых оболочек половых органов, т.е. кондилом и причина атипических изменений слизистой аногенитиальной зоны у женщин и мужчин. Известно более 100 типов ВПЧ, установлен факт, что некоторые из них инфицируют у женщин определенный вид эпителия Способность онкотипов вируса папилломы провоцировать генитальный рак представляет серьезную опасность для здоровья.
Вирус папилломы человека
Экспертное мнение специалистов ВОЗ:
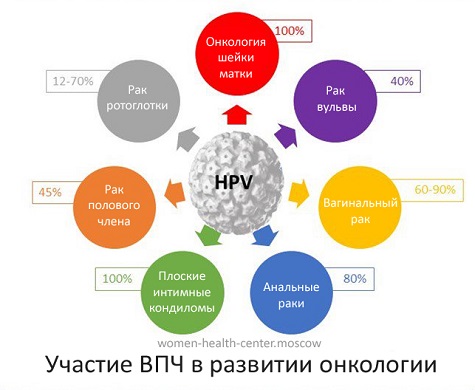
- Существует более 100 типов ВПЧ, из которых по меньшей мере 14 вызывают рак (также известный как типы высокого риска).
- ВПЧ в основном передается половым путем, и большинство девушек заражается ВПЧ вскоре после начала половой жизни.
- Два типа ВПЧ (16 и 18) у женщин вызывают до 70% случаев рака шейки матки и предраковых поражений шейки матки.
- Доказана связь ВПЧ с раком заднего прохода, вульвы, влагалища, полового члена и ротоглотки.
- Вакцины, защищающие от ВПЧ 16 и 18, рекомендуются врачами ВОЗ и были одобрены во многих странах.
- Рак шейки можно вылечить, если выявить на начальной стадии (см. про скрининг в гинекологии).
- Врачи, лечащие ВПЧ, всегда рекомендуют проходить регулярные осмотры и делать вакцинацию против ВПЧ девочек в возрасте с 9 лет, оптимально - прежде, чем они станут сексуально активными.
Типы ВПЧ
По степени опасности бывают онкогенные типы ВПЧ:
- низкого риска - тип 6, 11, 42, 43, 44,
- среднего - типы 31, 33, 35, 51, 52, 58,
- высокого риска - типы 16, 18, 36, 45.
У женщин вирусы папилломы человека проявляется чаще всего так:
☛ типы ВПЧ 1, 3, 4, 5, 7-10, 12, 14, 15, 17, 19-24 вызывают кожные бородавки различных видов;
☛ типы ВПЧ 6, 11, 16, 18, 31, 33, 35 вызывают остроконечные кондиломы и папилломы на слизистых.

Как передается ВПЧ
Легкая передача, разнообразные пути заражения вирусом папилломы женщинам и мужчинам обуславливают его широкую распространенность его среди людей. Поэтому, если гинеколог при осмотре у девушки находит кондиломы или ВПЧ - не удивляйтесь! Присутствие его в организме - вещь более обычная и ожидаемая, чем его отсутствие.
Этот вирус живет и проявляется на коже и слизистых оболочках и может передаваться от человека к человеку с этих участков контактно - при прикосновении к инфицированному участку. Как уже давно установлено медициной и как говорят хорошие и грамотные врачи, ВПЧ не является заболеванием, передающимся исключительно половым путем и при его обнаружении не надо обвинять партнера в измене! Да, конечно, половой акт - это способ для передачи вируса, но не единственный: вы могли заразиться давно и бытовым путем - при прикосновении, пользовании одними предметами туалета и гигиены, через поцелуй.
Пути передачи ВПЧ женщинам:
- Половой акт (вагинальный, анальный);
- Оральный секс;
- Суррогатный секс;
- Контактно-бытовой;
- Вертикальный (от матери в родах).
Заражение ВПЧ неполовым путем еще недостаточно изучено, так как только в редких случаях можно определить точное время заражения - ведь чаще всего носительство проходит бессимптомно (до нескольких лет). Миф об исключительно половом пути передачи вируса в ответе за те гнев, смущение и душевные терзания, с которыми сталкиваются носители ВПЧ.
Именно эти ложные представления привели многих людей к трагически неверным выводам, заставили тысячи семей распасться, поскольку они не принимали во внимание один из наиболее загадочных аспектов полового ВПЧ - способность вируса находиться в скрытом, "спящем", состоянии.

Увы, нет способа определить, как давно HPV-инфекция присутствует в организме или проследить, от какого именно партнера она пришла. Следовательно, в моногамных отношениях поставленный врачом диагноз ВПЧ означает лишь то, что человек когда-то, в какой-то момент своей жизни заразился папилломавирусной инфекцией. А узнать о ее наличии можно прочитав материал о там, какие есть анализы на ВПЧ и где их можно сдать.
Симптомы ВПЧ
Выделяют несколько проявлений ВПЧ-инфекции в аногенитальной области у женщин:
- остроконечные, папиллярные кондиломы (с экзофитным ростом),
- плоские, интраэпителиальные кондиломы шейки матки (с эндофитным ростом),
- контагиозный моллюск в сочетании с папилломами.
ВПЧ низкой степени онкогенного риска (6 и 11 типов и др.) вызывают кондиломы интимной зоны и дисплазии шейки матки. ВПЧ высокой степени риска - 16 и 18 типов обнаруживаются в 50-80% случаев при тяжелой дисплазии и в 90% рака шейки матки. У женщин ВПЧ чаще всего проявляются в виде тканевых разрастаний, обусловленных определенным типом вируса:
| Что вызывает ВПЧ у женщин - типы вируса и заболевания | |
| 1, 2, 4 | Бородавки на подошве |
| 2 | Мозаичный тип подошвенных бородавок и вульгарные бородавки |
| 3, 10, 28, 29 | Бородавчатая эпидермодисплазия, плоские бородавки |
| 4 | Подошвенные и ладонные бородавки гиперкератотического типа |
| 5, 10 | Плоские бородавки |
| 6, 11, 42, 43, 44 | Папилломы гортани, бородавки генитальной локализации |
| 8, 9, 12 | Бородавчатая эпидермодисплазия (имеет склонность к озлокачествлению) |
| 13 | Очаговая гиперплазия рта |
| 14, 15 | Бородавчатая эпидермодисплазия |
| 16, 18, 45, 46 | Остроконечные кондиломы (аногенитальные бородавки) половых органов, рак шейки матки |
Бородавка - это самый характерный и частый симптом папилломавирусной инфекции. Она представляет собой плотное выпуклое образование округлой формы с четко очерченными границами, достигающее 1 см в диаметре. Для нее характерна шероховатая неровная поверхность, а её цвет может варьировать от бежевого до темного. Растут на теле в любом месте, но предпочитают подошвенную часть стопы, кисти рук, шею.

Папилломы - это мягкие бородавки округлой формы, которые в результате инфицирования ВПЧ могут появляться на самых различных участках (на лице, во рту, на руках и на ногах, под мышками, в зоне декольте и на шее, а также на гениталиях). Представляют собой светло-коричневые, жемчужные, белые или розовые одиночные округлые формирования на ножке, иногда достигающие в высоту 1 см. Иногда эти высыпания путают с прыщами на попе. Способны быстро разрастаться.

Кондиломы - чаще вызываются ВПЧ 6 и 11 типов. Сосочковые полипы в виде сыпи, которая состоит из множества элементов и обладает свойством к слиянию. На интимных местах часто становится похожа на петушиный гребень или велок цветной капусты. На ощупь они мягче и нежнее, чем папилломы и внешне напоминают множество ворсинок, сросшихся у основания.
Фото ВПЧ
 |  |  |
| Фото 1. ВПЧ 6 | Фото 2. ВПЧ 16 | Фото 3. ВПЧ 18 |
 |  |  |
| Фото 4. ВПЧ 11 | Фото 5. ВПЧ 31 | Фото 6. ВПЧ 45 |
Как лечат ВПЧ у женщин
Комбинированная терапия включает удаление образований и применение различных системных неспецифических противовирусных и иммуномодулирующих препаратов. Профилактическая вакцинация против ВПЧ врачи клиники считают эффективным методом предупреждения инфицирования (особенно, если проводится еще до начала сексуальных контактов любого рода) и она отлично дополняет основную схему лечения.
1. Местная терапия
Направлена на устранение самих образований и атипически измененного эпителия. Наиболее популярны - криодеструкция, термокоагуляция, химическая коагуляция, лазерная деструкция, удаление кондилом с использованием радиохирургии. Чаще всего такими способами устраняют проявления ВПЧ на малых половых губах и единичные и множественные образования в области ануса (у женщин и мужчин). Каждый обладает рядом достоинств и недостатков. Итак, местное лечение вируса папилломы заключается в:
а) устранение остроконечных кондилом одним из вышеперечисленных методов.
б) локальном воздействии на видимые разрастания (мази, свечи).
в) во внутриочаговым введении препаратов с противовирусной активностью.
2. Общая терапия
Вторая часть терапевтических мер заключается в снижении концентрации вируса папилломы человека в организме женщины. Его количество напрямую связано с состоянием иммунитета организма - чем он лучше, тем меньше вируса. Поэтому самый перспективный путь - это укрепление иммунной системы. Схема лечение ВПЧ включает следующее:
а) устранение сопутствующих инфекций;
б) восстановление нормальной микрофлоры влагалища/кишечника;
в) коррекция / стимуляция иммунитета, вакцинация от ВПЧ.
Все эти меры в совокупности позволяют уменьшить вирусную нагрузку в организме и предотвратить появление и прогрессирование новых образований.
3. Средства народной медицины
Эксперименты по лечению ВПЧ в домашних условиях достаточно распространены. Однако занятия такого рода могут быть очень опасны: результатами применения методики народной медицины, разных магических обрядов и самолечения в целом чаще всего становятся травмы, ожоги, бурное распространение кондилом на другие области и злокачественное перерождение образований.
Клиника по ВПЧ
Всемирная организация здравоохранения (ВОЗ) разработала рекомендации о том, как предотвращать и контролировать индуцированную ВПЧ онкологию половых органов у женщин посредством вакцинации и скрининга. В мае 2018 г. ВОЗ назвала тройку основных мероприятий по профилактике рака шейки матки: это вакцинация против ВПЧ, врачебный скрининг и своевременное лечение фоновых и предраковых заболеваний шейки.
К какому врачу обращаться?
В Москве по всем вопросам, связанным с ВПЧ у женщин, можно обратиться в нашу клинику на Кутузовском пр-те. Для вас полный перечень необходимых услуг, специалисты-эксперты для женщин и девушек-подростков. Схема лечения ВПЧ врачом подбирается индивидуально для каждой пациентки, исходя из результатов диагностики и общего состояния здоровья. Наши гинекологи не пропускают при осмотре важные симптомы ВПЧ-инфекции - кондиломы и папилломы, что, к сожалению, нередко происходит в других клиниках. Для этого у нас есть технические возможности. Хотите убедиться и увидеть находки сами? Пожалуйста - покажем на экране монитора (подробнее читайте в материале "Видеокольпоскопия").
Цены на лечение ВПЧ
Базовый ассортимент услуг клиники для женщин:
✘ Прием врача с осмотром на ВПЧ - 2500 ₽;
✘ Лечение ВПЧ (цена на схему назначений) - 3000 ₽;
✘ Консультация подросткового врача - 2500 ₽;
✘ Типы ВПЧ высокого риска - от 650 ₽;
✘ Анализ на количество онкотипов ВПЧ - 950 ₽;
✘ Кольпоскопия/вульвоскопия - 1500 0 ₽;
✘ Дайджен тест (ДНК ВПЧ компл.) - 6200 ₽;
✘ Капельница Панавир (с постановкой) - 5500 ₽;
✘ Инъекция Аллокин Альфа (с уколом) - 3500 ₽;
✘ Взятие мазка на вирусы папилломы человека - 450 рублей.
Учитывая широкую распространенность заболевания, врачи, лечащие ВПЧ, рекомендуют обратиться и обследоваться на их наличие как женщинам, так и девочкам и подросткам.
Читайте также:

