Папилломы во рту лимфоузлы
Обновлено: 26.04.2024
Папиллома ротовой полости. Аденома полости рта
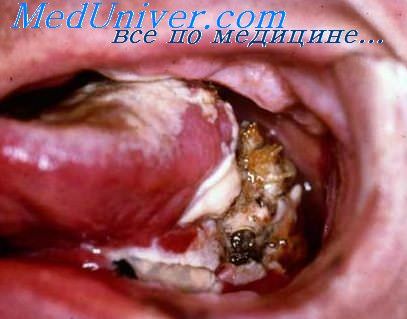
Папиллома — опухоль, образующаяся в результате доброкачественного разрастания эпителиального слоя слизистой оболочки, покрывающей полость рта. Обычно распространенность ее невелика, самые крупные папилломы не больше черешни. Располагается она на ножке или на широком основании.
По отношению к основанию может быть смещена. Папиллома мягкая, податливая, содержит в малом количестве соединительнотканные элементы. Поверхность ее из-за ороговения эпителия бородавчатая: нередко она развивается на почве лейкоплакии, в последнем случае имеет серовато-белый цвет.
Встречается на губе, щеке, языке, дне рта, а также на слизистой оболочке нёба. Если количество соединительной ткани в структуре опухоли значительно, то речь идет о фибропапилломе. У лиц, носящих съемные протезы, на твердом нёбе наблюдается как одиночная, так и множественная папиллома, в последнем случае говорят о нёбном папилломатозе.
Папиллома склонна к злокачественному перерождению, поэтому желательно уделять повышенное внимание гистологическому исследованию иссеченной опухоли. От фибромы она отличается своей поверхностью. Отсутствие инфильтрации, медленный рост, смещаемость по отношению к основанию, — все это свидетельствует против злокачественного новообразования.
Опухоль удаляют методом, описанным в случае периферической фибромы, делая разрез в виде удлиненного лаврового листа. На твердом нёбе наложение швов затруднительно, поэтому место иссеченной в виде клина опухоли прижигают.
Аденома полости рта
Опухоль, состоящая из железистого эпителия. В ее ткани встречается также разросшаяся соединительная ткань, поэтому с гистологической точки зрения она может быть названа и фиброаденомой. Аденома образуется в результате разрастания эпителия слизистых (губных и нёбных) и слюнных (главным образом, подъязычной) желез. Опухоль появляется на дне рта, на ткани нижней губы, чаще же всего — на нёбе и имеет форму яйца.
На границе твердого и мягкого нёба опухоль может достигать существенных размеров. На поверхности распространенной опухоли могут образовываться изъязвления. В некоторых частях аденомы из-за отсутствия протока может наблюдаться образование кисты. В таких случаях говорят о цистаденоме.
Присутствие повышенного количества цилиндрических клеток в эпителии железы аденомы обуславливает диагноз цилиндрической аденомы. Цилиндрическая аденома бывает, главным образом, у пожилых женщин и часто перерождается в злокачественную опухоль.
Доброкачественная аденома окружена четко выраженной капсулой из соединительной ткани, поэтому, после иссечения слизистой оболочки, покрывающей опухоль, разрезом в виде лаврового листа опухоль вылущивают.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лаборатория онковирусологии Томского научно-исследовательского института онкологии, Томск, Россия, 634050;
Национальный исследовательский Томский государственный университет, Томск, Россия, 634050
Клинические аспекты ВПЧ-позитивного рака ротовой полости и ротоглотки
Журнал: Вестник оториноларингологии. 2016;81(1): 72‑77
В обзоре рассмотрены частота и спектр инфицированности вирусом папилломы человека (ВПЧ) здоровых лиц и больных раком слизистой оболочки рта и ротоглотки. Сопоставлены данные о частоте встречаемости ВПЧ-позитивной и ВПЧ-негативной форм рака указанных локализаций в различных популяциях, клинические особенности течения заболевания и терапии. Рассмотрены клинико-морфологические особенности ВПЧ-позитивного рака полости рта и ротоглотки. Отдельное внимание уделено уровню общей и безрецидивной выживаемости, исходу и прогнозу у больных с вирус-негативной и ВПЧ-позитивной формой рака. Показано влияние таких факторов риска, как курение, возраст, этнические особенности пациентов. Рассматриваются подходы к лечению ВПЧ-позитивных больных. Сделано заключение о необходимости выделения ВПЧ-позитивной формы рака полости рта и ротоглотки как самостоятельной формы патологии, которая требует особого подхода к терапии (применения адекватных алгоритмов и схем лечения).
Лаборатория онковирусологии Томского научно-исследовательского института онкологии, Томск, Россия, 634050;
Национальный исследовательский Томский государственный университет, Томск, Россия, 634050
В общей структуре онкологической заболеваемости злокачественные опухоли головы и шеи занимают 20%, среди которых рак слизистой оболочки полости рта (РПР) и рак ротоглотки (РРГ) стоят на 4-м месте. Ежегодно в России регистрируется более 80 тыс. больных с данной патологией [1]. Максимальное и минимальное значение абсолютного показателя онкологической заболеваемости для РПР и РРГ среди федеральных округов России на 2011 г. составило 1221 (3,17 на 100 тыс.) и 698 (1,81 на 100 тыс.) случаев соответственно для различных областей Центрального федерального округа, 122 (1,29 на 100 тыс.) и 66 (0,70 на 100 тыс.) случаев — для Северо-Кавказского округа [2].
В США и Европе на долю рака области головы и шеи (ОГШ) приходится 3,5% от всех злокачественных новообразований, тогда как в странах Юго-Восточной Азии, Индии и Бразилии данная патология встречается с еще большей частотой [3].
Частота встречаемости рака основания языка и миндалин зависит от таких демографических показателей, как возраст, пол и этническая/расовая принадлежность. Традиционными факторами риска для рака основания языка и небных миндалин являются употребление алкоголя и курение.
Данные последних 20 лет показали, что существенный вклад в патогенез рака основания языка и миндалин вносят онкогенные вирусы папилломы человека (ВПЧ), признанные этиологическим фактором для рака шейки матки [4—6]. В 2010 г. Американское общество стоматологов, а в 2012 г. Международное агентство по изучению рака признали ВПЧ 16-го типа (ВПЧ16) этиологическим фактором для рака РПР и РРГ [7, 8].
Согласно данным других авторов, изучавших частоту ассоциации РПР и РРГ с ВПЧ в Северной Америке, ВПЧ 16 слабо ассоциировал с РРГ и был выявлен всего в 0—2% случаев [15, 16], тогда как при РПР ВПЧ 16 определяется в 50—78% случаев [17, 18]. Эти данные подтверждают результаты исследований, полученные на выборках меньшего объема [19, 20]. Наиболее высокие показатели инфицированности среди больных РПР и РРГ приводят М. Steinau и соавт. [21], согласно данным которых ВПЧ-позитивные случаи РРП отмечены в 72%, из них 62% — позитивны на типы 16/18. В литературе, к сожалению, мы не встретили объяснения причин различий в частоте инфицированности ВПЧ рака слизистой полости рта и ротоглотки, и данный вопрос остается открытым.
В литературе отсутствуют специфические гистологические критерии, позволяющие проводить дифференциальную морфологическую диагностику между ВПЧ-негативной и ВПЧ-позитивной формами плоскоклеточного РПР и РРГ. Несмотря на это, в морфологическом отношении выделяют некоторые признаки, ассоциированные с ВПЧ-инфекцией: дольчатая форма клеточного роста, гиперхроматиновое ядро, скудная цитоплазма и высокая митотическая активность опухолевых клеток [22—24]. В клиническом отношении для ВПЧ-позитивной формы плоскоклеточного РПР и РРГ характерна ассоциация со стадией опухолевого процесса, региональным и отдаленным метастазированием [17, 25]. ВПЧ-позитивную форму плоскоклеточного рака ОГШ часто диагностируют на ранней стадии, когда опухоль имеет небольшие размеры с тенденцией к региональному метастазированию [22, 26, 27], тогда как ВПЧ-негативную форму заболевания выявляют, наоборот, на более поздней стадии и с отдаленным метастазированием [17, 25]. Следует указать и на снижение среднего возраста постановки диагноза для вирус-позитивных больных до 59,8 года по сравнению с ВПЧ-негативными пациентами, средний возраст которых на момент постановки диагноза составляет 66,6 года [28].
Надо подчеркнуть, что 25% региональных метастазов из неверифицированного первичного опухолевого очага в 33—50% случаев оказываются ВПЧ-позитивными и происходят из области ротоглотки — миндалин и основания языка [29]. Вследствие особенностей гистологического строения миндалин у больных плоскоклеточным раком возможны инвазия и метастазирование уже на ранней стадии опухолевого процесса [29], поэтому в случае с метастазированием в шейные лимфоузлы при неустановленном генезе первичного очага следует провести определение ВПЧ-статуса опухоли [30]. ВПЧ-позитивный статус опухоли снижает уровень прогностической значимости регионарного метастазирования, т. е. наличие или появление метастазов у ВПЧ-позитивных больных с плоскоклеточным РРГ, получивших хирургическое лечение, не рассматривается как неблагоприятный прогностический признак [31]. Необходимо сказать и о феномене пузырчатых метастазов в шейных лимфоузлах, которые диагностируются в 40—64% случаев ВПЧ-позитивной формы плоскоклеточного РРГ (язычной/небной миндалин или корня языка), выступающего в качестве маркера не только вирус-позитивной опухоли, но и интегрированной формы генома ВПЧ [32]. Интеграция генома ВПЧ отмечается более чем в 50% вирус-позитивных опухолей миндалин и корня языка [25]. Наиболее частая локализация вторичного опухолевого очага у вирус-позитивных больных отмечается в области кожи и простаты, тогда как у вирус-негативных — в области почек и полости рта [33].
Первые сведения о значении ВПЧ-статуса опухоли для прогноза и исхода терапии больных раком ОГШ и ротоглотки были получены в небольших по объему ретроспективных исследованиях, которые показали благоприятный исход заболевания у вирус-позитивных больных по сравнению с вирус-негативными (получивших лучевое, химиолучевое лечение, хирургическое вмешательство или комбинированную терапию) [34—36]. Анализ ретроспективного материала опухолевой ткани больных ОГШ, включенных во II и III фазы клинических исследований и результаты трех метаанализов показали лучший прогноз для ВПЧ-позитивных больных [37, 38].
Плоскоклеточный рак с базолоидным фенотипом — наиболее часто встречаемый тип рака при ОГШ, для которого характерен неблагоприятный исход заболевания, подразделяют на две формы — ВПЧ-позитивную с вялым течением заболевания и благоприятным прогнозом и ВПЧ-негативную агрессивную форму с худшим прогнозом [39, 40].
Согласно данным литературы, на прогноз заболевания у ВПЧ-позитивных больных может оказывать неблагоприятный эффект такой фактор риска, как курение. Был продемонстрирован кумулятивный эффект курения, ВПЧ-статуса опухоли и TN категорий на прогноз заболевания для больных со II и III стадиями плоскоклеточного РРГ. Благоприятный прогноз отмечался у некурящих больных с вирус-позитивной формой плоскоклеточного рака и региональным метастазированием. Неопределенный прогноз был у некурящих больных с вирус-негативным плоскоклеточным раком и Т2—Т3 стадией процесса, неблагоприятный прогноз отмечался у курящих пациентов с вирус-негативной формой [41, 42]. С другой стороны, по данным С. Fakhry и соавт. [33], курение в анамнезе больных раком области головы и шеи не влияло на ассоциацию ВПЧ-статуса с выживаемостью.
Систематические обзоры и данные метаанализов, публикуемые мировым научным сообществом, убедительно демонстрируют высокую общую и безрецидивную выживаемость у ВПЧ-позитивных и относительно низкую — у ВПЧ-негативных больных плоскоклеточным РПР и РРГ [41, 43]. Так, M. O’Rorke и соавт. [38] приводят данные, согласно которым у вирус-позитивных пациентов с плоскоклеточным раком ОГШ в 54% случаев отмечен более высокий уровень общей выживаемости по сравнению с вирус-негативными (HR=0,46; 95% CI=0,37—0,57). Введенная величина — HR (hazard ratio) указывает на отношение рисков наступления неблагоприятного исхода у ВПЧ-позитивных и ВПЧ-негативных пациентов. Чем ниже значение HR, тем больше разница в уровне выживаемости между ВПЧ-позитивными и ВПЧ-негативныи пациентами, т. е. у вирус-позитивных больных больше шансов остаться в живых. HR для рака миндалин и ротоглотки составил 0,50 (95% CI=0,33—0,77) и 0,47 (95% CI=0,35—0,62) соответственно. Значение уровня безрецидивной выживаемости было значительно выше в группе больных с вирус-позитивной формой рака ОГШ, а уровень смертности от прогрессирования основного заболевания и частота рецидивирования были значительно ниже, чем в группе ВПЧ-негативных пациентов [43].
На основании обследовавания 8270 больных за период с 1981 по 2007 г. показано, что в период 1981—1995 гг. вирус-позитивные больные имели худшую выживаемость (HR=1,3; 95% CI=1,14—1,44), в период с 1996 по 2007 г. показатели выживаемости выросли и у вирус-позитивных больных в этот период отмечалась лучшая выживаемость по сравнению с вирус-негативными пациентами (HR=0,57; 95% CI=0,48—0,67) [28].
Сообщается о статистически значимых различиях по уровню 3-летней общей и безрецидивной выживаемости в группах больных РРГ, стратифицированных по р16- и ВПЧ-статусу опухоли [группа A (9 больных): ВПЧ (+)/p16 (+); группа B (14 больных): ВПЧ (+)/p16 (-) или ВПЧ (-)/p16 (+) и группа C (43 больных): ВПЧ (-)/p16 (-)], составив 100, 78 и 42% (р=0,001) для общей выживаемости и 100, 78 и 46% — для безрецидивной выживаемости (р=0,004) [44].
Интересные данные о влиянии на уровень общей выживаемости больных РПР и РРГ ВПЧ-статуса, ассоциированного с расовой принадлежностью, приводят M. Worsham и соавт. [45]. В группе вирус-негативных афроамериканцев общая выживаемость оказалась значительно ниже, чем у вирус-позитивных (HR=3,44; p=0,0012), ВПЧ-позитивных американцев европейского происхождения (HR=3,11; p=0,049) и вирус-негативных американцев европейского происхождения (HR=2,21; р=0,049). Кроме того, именно среди больных европеоидного происхождения была отмечена высокая частота встречаемости ВПЧ (OR=3,28; p=0,035). ВПЧ-негативные больные европеоидного происхождения имели 2,7-кратный повышенный риск летального исхода по сравнению с ВПЧ-позитивными (р=0,004). ВПЧ-позитивные больные РРГ в этом исследовании имели сниженный риск прогрессии заболевания (HR=0,38; 95% CI=0,12—1,15; р=0,09) и, как следствие, летального исхода (HR=0,39; 95% CI=0,5—1,5; р=0,06) по сравнению с ВПЧ-негативными.
Результаты мультицентровых клинических исследований III фазы, в которые были включены больные плоскоклеточным раком ОГШ, последовательно получавшие химиолучевую и индукционную химиотерапию, показали, что пациенты европеоидной расы имели более высокие показатели безрецидивной выживаемости по сравнению с больными негроидной расы. Медиана выживаемости составила 52,1 мес у европейцев и 23,7 мес — у афроамериканцев (р=0,009). Частота инфицирования ВПЧ у европеоидов и негроидов составила 34 и 4% соответственно. Медиана выживаемости у ВПЧ-позитивных больных европеоидов и негроидов статистически значимо различалась и составила 70,6 и 0,9 мес (р=0,032). В то же время между ВПЧ-негативными больными европеоидами и негроидами значимых различий по уровню общей выживаемости не выявлено [46].
По мнению некоторых авторов, учитывая благоприятное клиническое течение, прогноз и исход у больных ВПЧ-позитивной формой плоскоклеточного РПР и РРГ, его следует рассматривать как самостоятельный тип, который требует особого подхода к терапии [47—53]. Предполагается несколько путей уменьшения агрессивности лечения у больных ВПЧ-позитивной формой рака: использование ингибиторов рецептора эпидермального фактора роста (EGFR), снижение суммарной дозы лучевой терапии в общей схеме химиолучевой терапии с цисплатином либо замена химиолучевой терапии оперативным вмешательством с менее интенсивной адъювантной терапией [33, 37, 41, 43, 50, 54, 55].
Для доказательства эффективности реализации описанных путей уменьшения агрессивности лечения требуется проведение проспективных клинических исследований III фазы, в которое необходимо включать большое число ВПЧ-позитивных больных, что трудновыполнимо. Даже проведение ретроспективного исследования сопряжено с большими трудностями, поскольку канцер-регистры большинства стран не содержат информацию о ВПЧ-статусе больных плоскоклеточным РПР и РРГ [14]. Недавно были начаты рандомизированные клинические исследования (E1308, RTOG 1016, De-ESCALaTE HPV, NCT1088802/J0988, NCT01221753), направленные на оценку эффективности неагрессивной стратегии лечения данной категории больных. Предполагается, что ВПЧ-позитивные опухоли ОГШ обладают повышенной радиочувствительностью, в связи с чем для этой категории больных предполагается снижение интенсивности радиотерапевтического воздействия с 70 до 54 Гр. Кроме этого, проверяется и возможность снижения химиотерапевтической нагрузки, и замена цисплатина цетуксимабом [56].
Заключение
Принимая во внимание тенденцию к увеличению вирус-позитивной формы РПР и РРГ как среди больных российской, так и европейской популяции в целом, мы сочли актуальным в рамках данного обзора провести сравнительную оценку ВПЧ-позитивного и ВПЧ-негативного рака указанной локализации, акцентируя внимание на клинических особенностях течения заболевания. ВПЧ-позитивная категория больных интересна с клинической точки зрения, поскольку у вирус-позитивных по сравнению с вирус-негативными больными отмечены высокий уровень безрецидивной и общей выживаемости, лучший прогноз, ответ на химиолучевую терапию и, как следствие, благоприятный исход. Более того, для ВПЧ-позитивных больных характерна специфическая клиническая манифестация, которая проявляется в малых размерах опухоли, преимущественно региональном метастазировании и пузырчатой форме метастазов, что является маркером присутствия вируса в опухоли. Вышеприведенные факты убедительно показывают, что ВПЧ-позитивную форму РПР и РРГ следует отнести к отдельной категории и рассматривать как самостоятельную в клиническом отношении группу. ВПЧ-статус больных следует учитывать при проведении дифференциальной диагностики (для верифицикации первичного опухолевого очага) и проведении корректной терапии, направленной на улучшение показателей выживаемости больных РПР и РРГ.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Доброкачественные новообразования, которые называют бородавками или папилломами чаще всего локализуются непосредственно на поверхности эпидермиса, поражая кожу лица, рук и стоп.
Реже данный дефект может формироваться на слизистых оболочках, образуя сосочковые, дольчатые структуры, которые в медицине получили название кондиломы или эпителиальная гиперплазия. Такие образования могут представлять существенную угрозу здоровью человека и требуют обязательного обращения к специалисту. Не являются исключением и папилломы во рту, а также в области губ. Рассмотрим причины, симптомы и методики лечения такого неприятного эпидермального дефекта.
Причины образования папиллом во рту и возможные места их локализации
Появление всех видов папиллом связано с заражением пациента вирусом папилломы человека (ВПЧ). Распространенность этого вида вирусного агента очень высока и достигает в некоторых странах 90% населения. При этом не всегда носительство ВПЧ сопровождается формированием кожных новообразований. Вирус способен длительное время оставаться в латентном состоянии, не проявляясь вовсе. Образованию папиллом способствуют такие факторы как снижение иммунитета, наличие вредных привычек, неполноценное питание и гормональный дисбаланс.
Науке известны более 100 типов вируса папилломы человека. От вида ВПЧ напрямую зависит локализация новообразования. Папилломы во рту, покрывающие поверхность слизистой оболочки, вызывает ВПЧ 13 и 32 типа, поражая при этом различные участки ротовой полости:
Папилломы на языке. Язык чаще всего подвергается эпителиальной гиперплазии, что проявляется обычно формированием мелкой зернистости или единичных бугорков слизистой оболочки языка. В первом случае, множественные мелкие наросты ощущаются как неприятная шероховатость поверхности, в то время как второй вид новообразования, являясь достаточно крупным, часто травмируется и причиняет своему обладателю не только дискомфорт, но и болевые ощущения.
Папилломы на языке обычно появляются в области кончика или боковых частей органа. Нередким явлением можно считать также папиллому под языком. Корень органа реже всего страдает от подобных наростов. Цветовые характеристики папилломы варьируют от светло-розовых до ярко-красных.
Папиллома в горле. Папилломы в горле могут длительное время оставаться не диагностированными, так как они обычно не вызывают выраженных болевых ощущений у пациента. Обладатели таких новообразований слизистой оболочки отмечают несущественный дискомфорт и першение в горле, которому не придают значения.
В случае увеличения папилломы в размере, она может препятствовать нормальному приему пищи и даже менять голос своего обладателя, делая его более приглушенным. Сам нарост обычно выглядит как мягкий белесый или разовый бугорок, имеющий шероховатую поверхность. Особенно часто встречаются папилломы на миндалине.
Папиллома гортани. Одна из самых неприятных разновидностей локализации новообразований. Дело в том, что формирование папиллом гортани препятствует процессу дыхания, что может привести к острой гипоксии. Особенно такое явление характерно для маленьких детей, которые не могут четко сформулировать жалобы на затруднения дыхания.
Папиллома на губе. Подобный эпидермальный нарост обычно доставляет больше неприятностей с точки зрения эстетики, чем физиологии. Однако чрезмерное разрастание новообразования повышает риск его травматизации во время еды или активной мимики.
Папиллома на десне. Обычно отличается отсутствием симптомов, и каких-либо болевых ощущений. Если папиллома на десне образовалась на незаметном для самого пациента месте. Она может быть выявлена только при посещении стоматолога.
Чем опасны папилломы во рту?
Главная опасность папиллом на слизистых оболочках заключается в возможности их злокачественной трансформации, что сопровождается онкологическим процессом. Нельзя утверждать, что такая вероятность очень высока, но большинство медиков сходятся во мнении, что при чрезмерном разрастании эпилелия, атипичный рост клеток может приобрести неконтролируемый характер.
Кроме того, папилломы во рту обычно сопровождаются постоянным дискомфортом, что связано с расположением большого количества нервных окончаний и чувствительных центров на слизистой рта. Лечение папилломы в горле необходимо в силу вероятности ее разрастания с последующими проблемами речевой активности.
Также, лечение папиллом во рту оправдано с той точки зрения, что именно данная локализация сопровождается самым высоким риском травмирования новообразования. Это может произойти во время приема пищи, разговора или мимической активности. В этом случае открывается сильнейшее кровотечение, которое очень сложно остановить. Кроме того, постоянная влажная среда с обилием микроорганизмов, препятствует быстрому заживлению раневой поверхности и, напротив, способствует инфицированию раны.
Лечение папиллом во рту

Абсолютно все специалисты подтверждают необходимость удаления папиллом, локализованных в области ротовой полости. Большинство из них рекомендуют воспользоваться с этой целью наименее травматичной и самой безопасной методикой, разработанной на сегодняшний день – лазерной деструкцией.
Удаление папиллом лазером можно производить вне зависимости от локализации дефекта, что особенно важно для глубоких гортанных наростов. При этом процедура совершенно безболезненна для пациента и позволяет специалисту четко регулировать глубину воздействия. Лазерный луч обладает асептическими свойствами и усиливает регенеративные способности слизистой оболочки. Благодаря минимальной, ограниченной зоне воздействия, достигается высокая избирательность и направленность манипуляции.
Читайте также:

