Печеночные знаки при хроническом гепатите в
Обновлено: 18.04.2024
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
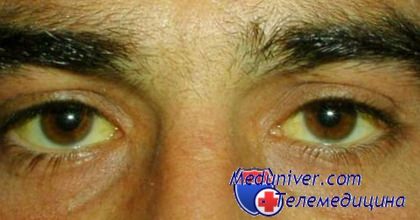
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
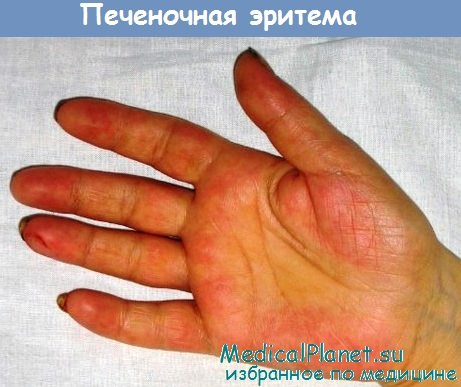
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Хронические гепатиты - полиэтиологическое диффузное заболевание печени, обусловленное первичным поражением ее клеток, продолжающееся без улучшения не менее 6 месяцев и характеризующееся воспалительно-дистрофическими, а также дегенеративными изменениями как паренхимы, так и интерстиция органа без нарушения дольковой архитектоники печени, имеющее стационарное или прогрессирующее в циррозе печени течение.
Протокол "Хронический гепатит"
Коды МКБ-10: К 73
Классификация
Классификация хронических гепатитов и цирроза печени (принята конгрессом гепатологов, Лос-Анджелес 1994).
- хронический вирусный гепатит (с указанием вызвавшего его вируса В, С, Д);
- хронический вирусный гепатит (не идентифицируемый);
- хронический гепатит (не идентифицируемый ни как аутоиммунный, ни как вирусный);
- хронический медикаментозный, лекарственно-индуцированный гепатит;
- первичный билиарный цирроз;
- первичный склерозирующий холангит;
- болезнь недостаточности ά1 антитрипсина.
- смешанный (макро- и микронодулярный);
- причина не установлена.
- активный (минимальная степень активности, умеренная степень активности, резко выраженная степень активности).
Диагностика
Диагностические критерии
Жалобы и анамнез: боли в правом подреберье, увеличение печени и уплотнение ее края, тошнота при приеме пищи, слабость, носовые и другие кровотечения, преходящая желтуха, асцит, печеночные знаки, внепеченочные проявления.
Лабораторные исследования: умеренное повышение активности трансаминаз, увеличение тимоловой пробы, гипергаммаглобулинемия, гипоальбуминемия, снижение протромбинового индекса, анемия, лейкопения, тромбоцитопения, повышение преимущественно непрямого билирубина, холестерина, глутаматдегидрогеназы, признаки репликации вирусов (положительные серологические маркеры гепатитов В, С, Д), повышение активности щелочной фосфотазы.
Инструментальные исследования: увеличение печени, повышение ее плотности (диффузные изменения).
Компьютерная томография - изменение структуры печени, увеличение печени.
Показания для консультации специалистов:
- гематолог (по показаниям);
- невропатолог (по показаниям);
- окулист (по показаниям);
Минимум обследования при направлении в стационар:
- УЗИ органов брюшной полости;
- АЛТ, АСТ, билирубин;
- кал на яйца гельминтов;
- соскоб на энтеробиоз.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Определение свертываемости капиллярной крови.
3. Определение гаммаглютамил транпептидазы.
4. Определение щелочной фосфотазы.
5. Определение билирубина.
6. Определение холестерина.
7. Гистологическое исследование ткани печени.
8. Тимоловая проба.
9. ПЦР HCV-РНК (генотип).
10. ПЦР HCV-РНК (колич.).
11. УЗИ органов брюшной полости.
12. Общий анализ мочи.
14. Протромбиновый индекс.
15. Определение общего белка.
16. Определение белковых фракций.
17. Определение железа.
20. ИФА HDV IG M.
21. Определение АЛТ.
22. Определение АСТ.
23. Определение креатинина.
24. Определение ост. азота.
25. Определение В-липопротеидов.
27. Определение церулоплазмина.
28. Определение меди в сыворотке.
29. Определение меди в моче.
32. Гематолог (по показаниям).
33. Невропатолог (по показаниям).
34. Окулист (по показаниям).
35. Инфекционист-гепатолог (по показаниям).
Перечень дополнительных диагностических мероприятий:
1. Определение глюкозы.
2. Биопсия (по согласию родителей).
3. ИФА на суммарные аутоантитела.
4. Определение на ВИЧ.
5. Определение диастазы.
6. Исследование кала на скрытую кровь.
7. Компьютерная томография.
Дифференциальный диагноз
Дифференциальная диагностика хронических гепатитов требует исключения ряда заболеваний, сопровождающихся гепатомегалией и желтухой.
Заболевания, проявляющиеся преимущественным увеличением печени можно разделить на 3 группы (Подымова, 1998):
1. Болезни печени и ее сосудов: острый вирусный гепатит, хронический вирусный гепатит В, С, Д и др., аутоиммунный гепатит, цирроз (латентная форма), эхинококкоз, рак, доброкачественные опухоли, непаразитарные кисты, туберкулезный гранулематоз, болезнь Бадда-Киари, туберкулома.
2. Болезни накопления: жировой гепатоз, гемохроматоз, гепатолентикулярная дегенерация, амилоидоз.
3. Болезни сердечно-сосудистой системы: констриктивный перикардит, недостаточность кровообращения 2 и 3 степени различной этиологии (застойная печень).
Острый вирусный гепатит. Имеет острое начало, неблагоприятный эпидемиологический анамнез, указание на гемотрансфузии, инъекции и операции. В крови - повышение активности аминотрансфераз, обнаруживаются маркеры гепатитов А, В или D антигенов.
Цирроз печени. В анамнезе - острый вирусный гепатит, токсические отравления. При осмотре - отмечаются внепеченочные сосудистые знаки, гинекомастия. В крови - повышение содержания глобулинов, аминотрансфераз, понижение уровня альбуминов, протромбина. Наблюдаются признаки портальной гипертензии: расширение вен пищевода, желудка, геморроидальных вен, увеличение диаметра портальной и селезеночной вен. Прицельная биопсия печени позволяет выявить мультилобулярные узлы до 5 мм в диаметре при макронодулярной форме, узлы одинаковых размеров до 3 мм и фибринозные септы при микронодулярной форме цирроза.
Жировая дистрофия печени. В анамнезе - сахарный диабет, заболевания желудочно-кишечного тракта. Печень увеличена с закругленным краем, гладкой поверхностью. Жировая дистрофия хорошо диагностируется при УЗИ и КТ. Характерных функциональных критериев диагностики нет. Наблюдается диффузное ожирение гепатоцитов в биоптате печени.
Гемохроматоз. В начальной стадии характерные клинические симптомы могут отсутствовать. Отмечается значительное увеличение содержания железа в сыворотке крови, повышенное насыщение железом трансферрина, резкий рост уровня ферритина с сыворотке. В биоптатах печени наблюдается обильное отложение железа, дающего положительную реакцию Периса. В последующем отмечается гаптомегалия, сахарный диабет, гиперпигментация кожи и кардиомиопатия.
Гепатолентикулярная дегенерация (болезнь Вильсона - Коновалова). При абдоминальной форме характерных клинических симптомов нет. Выявляется неврологическая симптоматика, дрожательно-ригидный симптом или гиперкинезы, снижение интеллекта. При осмотре роговицы с помощью щелевой лампы наблюдается кольцо Кайзера-Флейшера (темно-зеленый ободок, содержащий медь). В сыворотке крови - снижение содержания сывороточного церулоплазмина (
Амилоидоз печени. Характерно повышение α-2- и γ-глобулинов в сыворотке крови. В биоптате печени обнаруживается амилоид в виде гомогенных масс, окрашивающихся Конго красным в розовый цвет.
Наследственные пигментные гепатозы. Для семейной гипербилирубинемии Жильбера (аутосомно-доминантный тип наследования) характерно повышение непрямого билирубина крови, после эмоционального или физического стресса, острых инфекций, операций. Возможны жалобы астенического и диспепсического характера. Основные проявления - иктеричность и субиктеричность склер. Желтуха часто носит перемежающий характер. Диагностическая проба с введением индукторов транспортных белков и глюкуронилтрансферазы, фенобарбитала или зиксорина позволяет установить истинную причину желтухи. Решающим в диагностике является пункционная биопсия печени - выявляются отложения желтовато-коричневого пигмента по ходу желчных капилляров в центре долек.
Клиническая симптоматика при синдромах Дабина-Джонсона и Ротора сходна и включает астенический, диспепсический, болевой, абдоминальный синдром. Желтуха, постоянная или интермиттирующая, сопровождается нерезким кожным зудом, чаще наблюдается в подростковом и молодом возрасте. При синдроме Дабина-Джонсона в крови повышается содержание прямого билирубина вследствие нарушения его выделения из гепатоцитов в желчь. Отмечается увеличение печени и селезенки, отсутствие контрастирования желчного пузыря при пероральной холецистографии, накопление в печени крупнозернистого меланинподобного темно-коричневого пигмента.
Методические рекомендации рассмотрены на центральном методическом совете Запорожского государственного института усовершенствования врачей и рекомендованы в качестве официального документа. Протокол №3 от 7.XI.2001года.
РЕЦЕНЗЕНТ
Заведующий кафедрой хирургии Запорожского государственного института усовершенствования врачей, Профессор, д.м.н. В.Г.Ярешко
Принятые сокращения:
АСТ – алкогольный стеатозогепатит
HBV – вирус гепатита В;
HCV - вирус гепатита С ;
HDV - вирус гепатита D;
HGV - вирус гепатита G;
ВГ – вирусный гепатит,
ВГВ – вирусный гепатит В,
ВГС - вирусный гепатит С,
ВГD - вирусный гепатит D,
ВГG – вирусный гепатит G;
ГЦК- гепатоцеллюлярная карцинома
ИФ – интерферон;
ИТ – интерферонотерапия;
ЦП – цирроз печени;
ХГ – хронический гепатит
ЩФ – щелочная фосфатаза
ТРАКТОВКА КЛИНИЧЕСКОЙ КАРТИНЫ В ГЕПАТОЛОГИИ
Жалобы носят общий характер для разнообразных повреждений печени: астенизация (быстрая утомляемость, снижение работоспособности, нарушение сна), диспепсия, в более тяжелых случаях кожный зуд, кровоточивость, мало зависящий от приема пищи метеоризм. Предполагается, что у больных ВГС причиной жалоб на усталость является инфицирование ЦНС HCV. Болевой синдром может быть связан с патологией печени, однако чаще - с растяжением печени, дискинезией желчевыводящих путей, синдромом не язвенной диспепсии.
Из анамнеза больных ХГ учитываются принимаемые лекарства, дозы и длительность приема алкоголя, наркотиков. Начало заболевания, например, при ХГС, не удается установить в большинстве случаев.
Клинические симптомы при ХГ не отражают тяжесть процесса. При гистологически тяжелом ХГ может не быть жалоб.
ИНТЕРПРЕТАЦИЯ БИОХИМИЧЕСКИХ ТЕСТОВ В ГЕПАТОЛОГИИ
Аминотрансаминазы (АЛТ, АСТ) являются чувствительным тестом на повреждение печени (синдрома цитолиза), уступая только морфологическому. Являются основным критерием активности ХГ. Для ВГС характерны колебание АЛТ, с наличием нормальных величин при морфологически активном гепатите. В данном случае для оценки величины трансфераз их необходимо исследовать в течение 6 месяцев. Величина АЛТ, АСТ у больных ЦП отражает активность параллельно протекающего ХГ.
Повышение индекса де Ритиса (отношение АСТ/АЛТ, в норме 0,7) свидетельствует о злоупотреблении алкоголем. Преобладание активности АЛТ над АСТ типично для вирусного гепатита, АСТ над АЛТ (выше 1, обычно около 2) - для АСГ и ГЦК. Соотношения АСТ/АЛТ более 1 может рассматриватся как критерий угрозы ЦП при ВГС. Причем величина коэффициента определяется степенью выраженности фиброза, но не активностью воспалительных изменений в печени.
Щелочная фосфатаза (ЩФ) и ?-глутамилтранспептидаза (ГГТП) повышаются при холестазе, при раке, стеатозе, амилоидозе, кроме этого ЩФ - при патологии костей, плаценты, фаллопиевых труб, ГГТП - при длительном употреблении алкоголя. При исследовании ГГТП бывает много ложноположительных результатов, связанных с сопутствующими заболеваниями, приемом лекарств. При развитии острой обструкции желчных путей ферменты повышаются с 1-3-дневной задержкой.
Тесты синтетической функции печени (протромбин, альбумин) изменяются при снижении функции печени более чем на 90%.
Коагуляционные (осадочные) пробы – тимоловая и др. - отражают соотношение глобулинов к альбуминам и липидам крови. Не специфичны, повышаются при коллагенозах, инфекционных заболеваниях, пневмониях, нефрите.
Маркеры вирусов гепатита свидетельствуют о наличии инфекции, не характеризуя состояние печени. Отрицательные результаты теста на маркеры достаточны для исключения ВГ. В последнее время обнаружены вирусы-мутанты, (в частности НBеАg-негативний мутант НВV) которые могут не определяться в сыворотке крови, а обнаруживаются в ткани печени и вне ее.
Диагностика ВГВ: основной маркер – HbsAg, ДНК НВV. Наличие HBeAg свидетельствует об активности вирусной репликации. Исчезновение HBeAg и появление антител к нему (анти-НВе) регистрирует прекращение репликации HBV и трактуется как состояние частичной сероконверсии. Имеется прямая связь между активностью ХГВ и наличием вирусной репликации и наоборот.
ВГС: антитела к HCV - анти-HCV. Наличие текущей инфекции подтверждается обнаружением РНК HCV (HCV RNA). Анти-HCV обнаруживается в фазе выздоровления и перестает определяться через 1-4 года после острого ВГ. Его наличие после указанного срока свидетельствует о ХГ, хотя отсутствие в сыворотке не исключает инфекции HCV.
ВГD: HBsAg + антитела к HDV- анти-HDV, дополняется РНК HDV.
ВГG: вирусная РНК - HGV RNA.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА В ГЕПАТОЛОГИИ
Единственным методом исследования, позволяющим верифицировать заболевание печени, является морфологический. Биопсия печени с последующим морфологическим исследованием показана для диагностики, определения тяжести ВГ, тактики лечения. Клиника и лабораторные тесты часто не взаимосвязаны с морфологическими изменениями печени. Биопсия печени не показана: при геморрагическом диатезе или других тяжелых заболеваниях, при отсутствии показаний к лечению (возраст и пр.). Современная техника взятия биопсий печени (под контролем УЗИ) снизила частоту осложнений до сотых частей процента.
Жировой гепатоз- диагностируется по данным сонографии в 100% случаев по тотальной гиперэхогенности и закругленному краю печени. Для АСГ характерны жировая дистрофия, гепатомегалия, на высоте обострения может регистрироваться асцит.
Лекарственный гепатит не имеет характерных признаков, но можно прогнозировать его развитие. по уменьшению диаметра печеночных вен с появлением гепатомегалии.
ХГ не имеет достоверных УЗИ-признаков. Наиболее часто используемые критерии - гиперэхогенность, неоднородность эхоструктуры - оцениваются субъективно, что делает их малодостоверными. При обострении ХГ степень сужения печеночных вен (до 5-8 мм) соответствует тяжести заболевания. Неблагоприятный признак ХГ - появление портальной гипертензии или увеличение диаметра воротной вены с уменьшением печеночных вен. Расширение воротной и селезеночной вен выявляется у 35% больных ХГ. При тяжелом обострении ХГС может регистрироваться асцит. Более чем у половины больных ХГ регистрируется утолщение стенки и гипомоторная дискинезия желчного пузыря, уплотнение поджелудочной железы.
УЗИ достоверно при диагностике ЦП: сонографические и морфологические заключения совпадают в значительном числе случаев. На ранних стадиях ЦП размер печени может быть нормальным, а структура - неоднородной или даже нормальной. Изменение нормальной допплеровской кривой в печеночных венах - наиболее ранний признак ЦП (при классе А по Чайдл-Пью).
СОНОГРАФИЧЕСКИЕ КРИТЕРИИ ЦП
Изменения со стороны печени: Уменьшение размеров печени с увеличением левой доли: считается, что соотношение поперечного диаметра хвостовой доли печени к правой доле 0,65 является специфическим и умеренно чувствительным для диагностики ЦП. Однако легче измерять соотношение передне-задних размеров хвостатой и левой доли (диганостическое значение имеет показатель 0,5).
Акустическая неоднородность печени с умеренным усилением эхогенности.
Неровность контуров печени.
Отсутствие эхографической динамики в течение1 месяца
Внепеченочные изменения (обычно вследствие портальной гипертензии):
Спленомегалия (размеры селезенки более 13 см).
Увеличение диаметра портальной вены > 13 мм.
Увеличение диаметра селезеночной вены > 10 мм.
Образование порто-системных шунтов – короткие вены желудка, коронарная вена, лиено-ренальная и параумбиликальные вены.
Асцит. На фоне асцита узловатая поверхность печени выявляется лучше.
При исключении новообразования, тяжелого острого гепатита, редких болезней (Бадди-Хиари, тромбоэмболий сосудов печени и др.), наличие портальной гипертензии свидетельствует о ЦП. С помощью допплерографии можно обнаружить диагностически значимые изменения кровотока в портальных и печеночных венах.
ЦП сопровождается появлением узлов регенерации, что регистрируется в виде деформации контура печени. Выявляемость при ЦП крупноволнистой неровности контура печени (5-15 мм) составляет до 100%, а мелковолнистой до 70%. Большой чувствительностью (более 80%) обладает прицельное обследование поверхностои печени с помощью датчика 7,5 Мгц.
Фиброз печени часто сопровождается жировой инфильтрацией, что приводит к повышению эхогенности печени. При отсутствии жировой инфильтрации эхогенность фиброзно измененной печени мало отличается от нормы. Размеры печени могут быть нормальными или уменьшеными, поверхность ровная.
Точность УЗИ в отношении диагностики опухолей (метастазов) печени достигает 80%. Динамического наблюдения (1 раз в 2 мес на протяжении полугода) повышает вероятность диагностики рака.
Магнито-ядерная резонансная и компьютерная томография используются преимущественно при диагностике онкозаболеваний. По точности они приближаются к удбтразвуковой томографии, совместное их применение более информативно
ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ
Считается, что в 70-80% случаев ХГ является вирусным. В структуре заболеваемости вирусными ХГ в странах Западной Европы и США HCV принадлежит 60-80%, HBV - 10-30%, криптогенных ХГ – до 10-25%. 65% из них входят в возрастную группу 30-49 лет. НСV инфицирован 1,8% американцев. Распространенность вирусных ХГ среди медицинских работников выше, чем среди населения в целом. Самый высокий риск имеют сотрудники отделений гемодиализа, реанимации, хирурги, медсестры и лаборанты.
Украину считают страной с умеренным уровнем распространенности ХГ. Всего инфицировано 7,8% населения областных центров и до 5% в области. В 1999-2000 г. средняя частота выявления маркеров среди доноров в Украине составила HBsAg-1,1%. Маркеры гепатитов обнаруживаются: HbcAg-1-2 %, анти-HCV-6-3%. В 23% случаев этиологическим фактором является НСV (преобладает генотип 1b (85%), в 43% - НВV, в 1% - HDV. Частота обнаружения маркеров вирусных ХГ выше в возрасте 30-34 года (6,98 %), и у мужчин (4,04 %), чем у женщин (2,12 %).
ЧАСТОТА ВЫЯВЛЕНИЯ МАРКЕРОВ ГЕПАТИТОВ В г. ЗАПОРОЖЬЕ 1994-1998 гг.
| HBs Ag | анти-НВV | анти- НСV | анти-HCVJgM | Анти HDV | |
| Доноры | 2,02 | 29,4 | 6,0 | 1,4 | - |
| Больные отд. гастроэнтеролог. | 10,5 | 35,0 | 11,0 | - | 7,5 |
| Б-ые хр. гепатитом | 27,3 | 52,3 | 19,1 | 15,7 | 12,8 |
| Мед. работники | 3,45 | 38,8 | 6,4 | 4,3 | - |
| Контактировавшие с больными ВГ | 4,1 | 30,0 | 25,8 | 2,2 | 1,6 |
Способствует приобретению инфекции употребление наркотиков, сексуальное поведением высокого риска, а также бедность, недостаточное образование, распад брака, контакт с кровью. РНК ВГС обнаружена в сперме, асцитической жидкости. Возможность заражения при бытовом контакте мала или отсутствует. Опасность заражения HBV в 100 раз больше, чем ВИЧ, поскольку он более жизнестоек. Носителями вирусов гепатитов является один человек из 20, что представляет опасность для других. В сравнении с ВИЧ HCV отличается большей вероятностью передачи вследствие контакта с кровью и меньшей-половым путем.
Пути инфицирования вирусами гепатитов:
• Наркомания (ведущий путь заражения у подростков). Риск инфицирования HBV и HCV лиц, принимающих наркотики, составляет 60-90%, тогда как в среднем среди населения он не превышает 5%.
• Гемотрансфузии и переливание продуктов крови, инъекции, многоразовый гемодиализ (через слизистые или попадание крови на слизистую глаз);
• Стоматологические процедуры, диагностические и лечебные медицинские процедуры (колоноскопия, лапароскопия и др.)
• Вертикальный путь передачи (от матери к ребенку),
• Сексуальный путь (для ВГВ-25-50%): резко возрастает с ростом числа сексуальных партнеров, гомосексуализме, оральном сексе.
• Эмигранты из стран Азии и Африки.
Прогрессирования вирусного ХГ до фиброз и ЦП ускоряется под влиянием алкоголя, мужской гомосексуальности, при заражении свыше 40 лет и микст-инфицирования ВИЧ и/или вирусом другого гепатита.
ПАТОГЕНЕЗ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ
Период полураспада HBV в плазме 24 ч, ежедневный оборот вируса более 50%, воспроизводство - более 1011 копий/сут. Персистенция различных вирусов ХГ осуществляется с помощью общих механизмов, но для каждой инфекции характерно преобладание определенных факторов. Доказана возможность внепеченочной репликации HCV и HBV, в частности в иммунокомпетентных органах - моноцитах. В этом случае вирусы становятся недосягаемыми для иммунного контроля. Для HCV характерна способность к мутации. Обновление поверхностных антигенов ВГС происходит за минуты. Благодаря такой гипервариабельности репродукция HCV происходит в виде симбиоза большого числа иммунологически разграничиваемых штаммов. Происходит постоянное "состязание на скорость" между образованием новых антигенных вариантов и механизмами их нейтрализации, в котором побеждает вирус. Особенно высокая скорость мутаций присуща генотипу HCV 1b, пребладающему в Европе. Подавление продукции интерферона характерно для ВГВ.
В реализации повреждающего влияния вирусов гепатитов на печень и другие органы участвуют цитокины, активиpованные макрофаги, интеpлейкин-1 с развитием дестpукции соединительнотканного матpикса печени. В повpеждении гепатоцитов виpусы пpямого участия не пpинимает, и ведущая pоль отводится Т-лимфоцитам, макрофагам. Макpофаги печени являются "диpижеpами" фибpоза, а пpодуценты коллагена - фибpобласты - его исполнителями. Активно изучается другой механизм гибели клетки - апоптоз (самопрограммируемая клеточная смерть).
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ПЕЧЕНИ (Лос-Анжелес, 1994) опирается на этиологический и клинико-морфологический принципы. Ведущей идеей является признание, что ХГ в своем развитии проходит несколько морфологических стадий вплоть до формирования ЦП как финальной, необратимой стадии единого процесса.
I. К ХГ отнесены следующие заболевания:
1. Хронический вирусный гепатит В (HBV), D (HDV), С (HCV);
2. Неопределенный хронический вирусный гепатит.
3. Аутоиммунный гепатит (типы 1, 2, 3).
4. Лекарственно-индуцированный хронический гепатит.
5. Криптогенный гепатит (неустановленной этиологии).
Спорным остается включение в классификацию ХГ первичного билиарного гепатита, первичного склерозирующего холангита, болезни Вильсона-Коновалова.
II. Определения (дефиниции) заболеваний.
1. Хронический вирусный гепатит В (С): воспалительное заболевание печени, вызываемое HBV (HCV), длящееся 6 мес или более и способное привести к ЦП или быть ассоциированным с ЦП. Последнее означает следующее: - ХГВ (ХГС) присоединяется к уже имеющемуся ЦП другой этиологии, - ХГВ (ХГС) протекает параллельно с ЦП одноименной природы и определяет степень активности процесса (не стадию!). (Срок б месяцев определен для случаев, когда нет острого начала заболевания или ХГ развивается незаметно).
2. Хронический лекарственный гепатит: Воспалительное заболевание печени, длящееся 6 мес и более, обусловленное побочным действием лекарственного препарата (прямое токсическое действие лекарства или его метаболитов, либо реакция идиосинкразии на препарат). Реакция идиосинкразии проявляется или метаболическими расстройствами, или иммуноаллергическим ответом.
III. Этиологическую составляющую следует включать в диагноз ХГ и ЦП во всех возможных случаях.
IV. Тяжесть течений определяется стадией ХГ, критерием которой служат распространенность фиброза в печени и развитие ЦП (по морфологическим данным). Выделены стадии ХГ от 0, когда фиброз отсутствует, до IV, когда уже сформировался ЦП.
V. Морфологически разграничивают персистирующий, активный, лобулярный гепатиты; ЦП мелкоузловой (микронодулярный) и крупноузловой (макронодулярный). Морфологическая составляющая может быть применена в качестве диагноза, если есть возможность связать ее с причинным фактором Приемлемо: микронодулярный цирроз, причина не установлена. Неприемлемо: микронодулярный цирроз.
VI. При ЦП степень тяжести и стадия заболевания определяется выраженностью портальной гипертензии и печеночно-клеточной недостаточности.
VII Клинически активность некровоспалительного процесса в печени оценивается по уровням АЛТ и различают: - "мягкую" форму ХГ - АЛТ < 3 норм; - умеренную - АЛТ от 3 до 10 норм; - тяжелую - более 10 норм.
При значительной выраженности синдрома в диагнозе можно указать: с цитолитическим, холестатическим, иммунно-воспалительным, с синдромами асцита или гиперспленизма.
В странах Европы для оценки тяжести ЦП обычно используется шкала Child-Pugh (Чайдл-Пью), которая начала применяться и в Украине.
ШКАЛА ЧАИЛД-ПЬЮ ОЦЕНКИ ТЯЖЕСТИ ЦИРРОЗА ПЕЧЕНИ
Критерии оценки шкалы Child-Pugh: 5-6 баллов - классу А (компенсация); 7-9 баллов - класс В (субкомпенсация); 10 и более баллов - класса С (декомпенсация).
Трактовка диагноза гепатит-цирроз подразумевает наличие признаков ЦП, прежде всего по данным морфологического исследования. У данных больных обычно параллельно протекают два процесса: ХГ и ЦП, отдифференцировать которые не представляется возможным. При этом не обязательно присутствие клинических признаков ЦП.
Хронический гепатит неуточненный (синдром хронического гепатита, криптогенный хронический гепатит) - группа воспалительных болезней печени, вызываемых различными причинами, характеризующаяся различной степенью выраженности гепатоцеллюлярного некроза и воспаления с преобладанием лимфоцитов в инфильтрате Инфильтрат - участок ткани, характеризующийся скоплением обычно не свойственных ему клеточных элементов, увеличенным объемом и повышенной плотностью.
.
Примечание
Из данной подрубрики исключены все хронические гепатиты с выявленной этиологией, а именно:
- В15-В19 Вирусные гепатиты
- B25.1+ Цитомегаловирусный гепатит (K77.0*)
- B58.1+ Токсоплазмозный гепатит (K77.0*)
- B94.2 Отдаленные последствия вирусного гепатита
- K70.1 Алкогольный гепатит
- K71-. Токсическое поражение печени
- K75.2 Неспецифический реактивный гепатит
- K75.3 Гранулематозный гепатит, не классифицированный в других рубриках
- O98.4 Вирусный гепатит, осложняющий беременность, деторождение или послеродовой период
- P35.3 Врожденный вирусный гепатит
- Z22.5 Носительство возбудителя вирусного гепатита
- K75.9 Воспалительная болезнь печени неуточненная
- K76.9 Болезнь печени неуточненная
- K77.0* Поражения печени при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- K77.8* Поражение печени при других болезнях, классифицированных в других рубриках
- R94.5 Отклонения от нормы, выявленные при исследовании функции печени
- T86.4 Отмирание и отторжение трансплантата печени
- K76.0 Жировая дегенерация печени, не классифицированная в других рубриках
- R93.2 Отклонения от нормы, выявленные при получении диагностического изображения в ходе исследования печени и желчных протоков
Период протекания
Минимальный период протекания (дней): 180
Максимальный период протекания (дней): не указан
Классификация
I. Классификация по МКБ-10
- K73.0 Хронический персистирующий гепатит, не классифицированный в других рубриках;
- K73.1 Хронический лобулярный гепатит, не классифицированный в других рубриках;
- K73.2 Хронический активный гепатит, не классифицированный в других рубриках;
- K73.8 Другие хронические гепатиты, не классифицированные в других рубриках;
- K73.9 Хронический гепатит неуточненный.
II. Принципы классификации, выдержки (Лос-Анджелес, 1994)
1. По степени активности (морфологические критерии):
- минимальная;
- низкая;
- умеренная;
- высокая.
2. По стадии заболевания (морфологические критерии):
- фиброз отсутствует;
- слабый;
- умеренный;
- тяжелый;
- цирроз.
Активность и стадию воспалительного процесса (кроме цирроза) определяют только на основании гистологического исследования. При предварительном диагнозе, в случае отсутствия гистологии, возможно предварительное (оценочное) определение по уровню АЛТ.
Определение степени активности по уровню АЛТ:
1. Низкая активность - увеличение АЛТ менее 3 норм.
2. Умеренная - от 3 до 10 норм.
3. Выраженная - больше 10 норм.
Степень активности криптогенного гепатита в этих случаях может быть также описана как минимальная, слабо- и умеренно выраженная, выраженная.
III. Для определения степени активности также используются гистологический индекс активности Кнодела.
Компоненты индекса:
- перипортальный некроз с наличием мостовидных некрозов или без них (0-10 баллов);
- внутридольковая дегенерация и фокальный некроз (0-4 балла);
- портальный некроз (0-4 балла);
- фиброз (0-4 балла).
Первые три компонента отражают степень активности, четвертый компонент - стадию процесса.
Гистологический индекс активности считается путем суммирования первых трех компонентов.
Различают четыре степени активности:
1. Минимальная степень активности - 1-3 балла.
2. Низкая - 4-8 баллов.
3. Умеренная - 9-12 баллов.
4. Выраженная - 13-18 баллов.
IV. Хронические гепатиты различают по стадии (шкала METAVIR):
- 0 - фиброз отсутствует;
- 1 - слабовыраженный перипортальный фиброз
- 2 - умеренный фиброз с порто-портальными септами;
- 3 - выраженный фиброз с порто-центральными септами;
- 4 - цирроз печени.
Ранее по морфологии выделяли два вида хронического гепатита:
1. Хронический персистирующий гепатит - когда инфильтрация была только в портальных зонах.
2. Хронический активный (агрессивный) гепатит - когда инфильтрация заходила на дольки.
Потом эти термины были заменены степенью активности. Эта же классификация используется и в МКБ-10. Минимальная активность соответствует персистирующему гепатиту, умеренная и высокая активность - активному.
Примечание. Определение стадии активности и морфологических особенностей позволяет более точно кодировать криптогенный гепатит в соответствующих подрубриках рубрики K73 "Хронический гепатит, не классифицированный в других рубриках".
Этиология и патогенез
Поскольку хронический гепатит является неуточненным, этиология заболевания не указана или не определяется.
Морфологическое определение: хронический гепатит - диффузное воспалительно-дистрофическое поражение печени, характеризующееся лимфоплазмоцитарной инфильтрацией портальных полей, гиперплазией купферовских клеток, умеренным фиброзом в сочетании с дистрофией печеночных клеток при сохранении нормальной дольковой структуры печени.
Эпидемиология
Возраст: преимущественно у взрослых
Признак распространенности: Редко
Истинная распространенность или значительно варьирует или неизвестна.
По мере совершенствования методов диагностики становится очевидным, что криптогенный хронический гепатит прерогатива в основном взрослых пациентов. У детей, как правило, хронический гепатит удается верифицировать как вирусный и/или аутоиммунный.
В одном исследовании указывается на небольшое преобладание мужчин зрелого возраста среди пациентов с этим диагнозом.
Факторы и группы риска
Факторы и группы риска для хронического гепатита не определены. Безусловно важную роль играют:
- генетически детерминированные изменения метаболической активности гепатоцитов;
- аутоиммунные заболевания и другие нарушения иммунного ответа;
- вирусные инфекции;
- токсические повреждения.
Клиническая картина
Клинические критерии диагностики
слабость; дискомфорт в животе; снижение массы тела; тошнота; отрыжка; боли в правом подреберье; лихорадка; желтуха; телеангиоэктазиии; вздутие живота; гепатомегалия
Cимптомы, течение
Клиническая картина хронического гепатита многообразна. Заболевание может иметь различное течение - от субклинических форм с минимальными лабораторными изменениями до симптомокомплекса обострения (острого гепатита).
Диагностика
Диагноз хронического криптогенного гепатита является диагнозом исключения.
Пункционная или более безопасная трансюгулярная биопсия с гистологическим исследованием позволяет верифицировать диагноз хронического гепатита, определить его активность и стадию.
Лабораторная диагностика
К лабораторным синдромам при хроническом гепатите относятся синдромы цитолиза, печеночноклеточной недостаточности, иммуновоспалительный синдром и синдром холестаза.
Синдром цитолиза - основной показатель активности воспалительного процесса в печени, маркерами которого являются повышение активности АЛТ, АСТ, ГГТП, глутаматдегидрогеназы, ЛДГ и ее изоферментов ЛДГ4 и ЛДГ5.
Синдром печеночно-клеточной недостаточности характеризуется нарушением синтетической и обезвреживающей функции печени.
Нарушение синтетической функции печени отражается снижением содержания альбуминов, протромбина, проконвертина и других факторов свертывания крови, холестерина, фосфолипидов, липопротеидов.
В связи с диспротеинемией нарушается устойчивость коллоидной системы крови, на оценке которой основаны осадочные или флоккуляционные пробы. В СНГ получили распространение тимоловая и сулемовая пробы.
Резкое снижение протромбина и проконвертина (на 40% и более) свидетельствует о выраженной печеночно-клеточной недостаточности, угрозе печеночной прекомы и комы.
Оценку обезвреживающей функции печени проводят с помощью нагрузочных проб: бромсульфалеиновой, антипириновой и других проб, а также определения аммиака и фенолов в сыворотке крови. О нарушении детоксикационной функции печени свидетельствуют задержка бромсульфалеина в плазме, снижение клиренса антипирина, повышение концентрации аммиака и фенолов.
Иммуновоспалительный синдром характеризуется прежде всего изменениями лабораторных данных:
- гипергаммаглобулинемия;
- изменение осадочных проб;
- повышение содержания иммуноглобулинов;
- появление антител к ДНК, гладкомышечным клеткам, митохондриям;
- нарушения клеточного иммунитета.
Синдром холестаза:
- кожный зуд, потемнение мочи, ахоличный стул;
- повышение концентрации в крови компонентов желчи - холестерина, билирубина, фосфолипидов, желчных кислот и ферментов - маркеров холестаза (ЩФ, 5-нуклеотидазы, ГГТП.
При превышении уровня ЩФ/ АЛТ>3, следует подумать об исключении других причин выраженного холестаза.
Анализы мочи и кала: при холестазе в моче может определяться билирубин при отсутствии уробилина в моче и стеркобилина в кале.
Дифференциальный диагноз
Дифференциальный диагноз хронического гепатита неуточненного проводится со следующими заболеваниями:
I. Поражения печени, этиология которых определена:
1. Алкоголизм. Имеет значение прямое токсическое действие алкоголя при стойкой ежедневной алкоголизации, образование в гепатитах алкогольного гиалина, на который развивается иммунный ответ.
2. Вирусная инфекция. В 70% случаев, доказана хронизация воспаления, вызванного вирусами гепатита В, С, дельта и их сочетанием. Если через 3 месяца после перенесенного острого гепатита у больного находят маркер гепатита австралийский антиген (HBs), вероятность развития хронического гепатита достигает 80%. В случае гепатита А хронизации практически не наблюдается.
3. Токсические (в том числе - лекарственные) повреждения:
- отравление грибами;
- отравления препаратами, нарушающими метаболизм гепатоцита (противотуберкулезные, психотропные, таблетированные контрацептивы, парацетамол, противоаритмические, сульфаниламиды, антибиотики - эритромицин, тетрациклины);
- производственные интоксикации трихлористым углеродом, продуктами перегонки нефти, тяжелыми металлами.
6. Аутоиммунные, при которых нет четкой связи с токсическим поражением и вирусом, но диагностируются симптомы иммунного воспаления.
II. Уточненные морфологически и лабораторно формы хронического гепатита внутри рубрики "Хронический гепатит, не классифицированный в других рубриках" - K73.
1. Хронический активный гепатит, не классифицированный в других рубриках (K73.2).
Хронический активный гепатит (ХАГ) - длительно текущий воспалительный процесс с некрозом и дистрофией гепатоцитов.
Для ХАГ свойственен полиморфизм клинических проявлений - от скудных до значительных, с потерей трудоспособности, лихорадкой и появлением печеночных знаков - “звездочек” на плечевом поясе, пальмарной эритемы.
Печень остается безболезненной, увеличена в размере и выступает из-под края реберной дуги на 2-3 см и более, край ее несколько заостренный. У большинства больных удается пальпировать селезенку.
Патоморфологические характеристики ХАГ, приводящие к нарушению дольковой архитектоники печени:
- разрушение ограничительной пластинки гепатоцитов;
- лимфоидно-клеточной пролиферация;
- портальный и перипортальный фиброз;
- ступенчатые некрозы.
Морфологическое исследование биоптатов печени необходимо для подтверждения клинического диагноза ХАГ и проведения дифференциальной диагностики с другими поражениями, в первую очередь, с хроническим персистирующим гепатитом и циррозом.
Диагностические ошибки при морфологическом исследовании могут быть возникать при биопсии малоповрежденного участка печени или при ее проведении в период ремиссии.
Результаты биохимического исследования крови больных ХАГ свидетельствуют о нарушении различных функций печени:
- белково-синтетической - гипоальбуминемия и гиперглобулинемия;
- регуляции пигментного обмена - гипербилирубинемия (приблизительно у каждого четвертого больного);
- ферментативной - 5-10-кратное повышение уровня АЛТ и АСТ.
Формы ХАГ по характеру течения:
- с умеренной активностью процесса;
- с высокой активностью процесса (агрессивный гепатит).
Клинические проявления активности процесса: повышение температуры, артралгия , выраженные печеночные знаки.
2. Хронический лобулярный гепатит, не классифицированный в других рубриках (K73.1).
Хронический лобулярный гепатит - форма хронического гепатита, соответствующая незавершенному острому гепатиту.
Основной морфологический признак - преимущественное развитие воспалительной инфильтрации внутри дольки печени при длительном повышении уровня трансаминаз.
Выздоровление регистрируется у 5-30% больных, у остальных наблюдается переход в хронический активный гепатит или хронический персистирующий гепатит.
Понятие "хронический лобулярный гепатит" имеет место, когда патологический процесс сохраняется более 6 месяцев. Современная классификация хронических гепатитов обозначает его как хронический гепатит с минимальной морфологической и лабораторной активностью процесса.
3. Хронический персистирующий гепатит, не классифицированный в других рубриках (K73.0).
Хронический персистирующий гепатит (ХПГ) - длительно текущий (более 6 месяцев) доброкачественный диффузный воспалительный процесс с сохранением структуры дольки печени.
Типично отсутствие ярко выраженных клинических признаков заболевания. Лишь около 30% больных отмечают общее недомогание и слабость. Печень несколько увеличена ( на 1-2 см). Печеночные “знаки” отсутствуют.
Патоморфологические характеристики ХПГ: мононуклеарные, в основном лимфоцитарные, инфильтраты портальных трактов с умеренными дистрофическими изменениями и слабо выраженным некрозом гепатоцитов (или его отсутствием). Слабо выраженные морфологические изменения могут сохраняться в течение нескольких лет.
Биохимическое исследование крови больных ХПГ (изменения свидетельствует о нарушении функции печени, но менее выражены чем при ХАГ):
- АЛТ и АСТ повышены в 2-3 раза;
- билирубин несколько повышен (около 1/4 больных ХПГ);
- возможно незначительное повышение уровня ГГТП и ЛДГ;
- другие биохимические показатели остаются в пределах нормы.
Современная классификация хронических гепатитов обозначает ХПГ как хронический гепатит с минимальной активностью процесса или слабовыраженный.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Острый гепатит В – острое инфекционное заболевание, вызываемое вирусом гепатита В (HBV). Характеризуется острым поражением печени и интоксикацией (с желтухой (35%) или без нее (65%)) и протекает с выраженным многообразием клинических проявлений и исходов: от выздоровления (около 90% пациентов) до развития хронического гепатита В, цирроза печени и гепатоцеллюлярной карциномы (печеночно-клеточного рака).
Гепатит B относится к заболеваниям, представляющим потенциальную угрозу для жизни, и является одной из основных проблем здравоохранения во всем мире.
Причины появления вирусного гепатита В
Заболевание имеет преимущественно парентеральный механизм передачи, то есть возбудитель попадает непосредственно в кровь: например, во время переливания крови, инвазивных исследований, оперативных вмешательств, гемодиализа и т.д.
В последние годы врачи констатируют увеличение полового пути передачи вируса. У 25% пациентов не удается установить источник заражения.
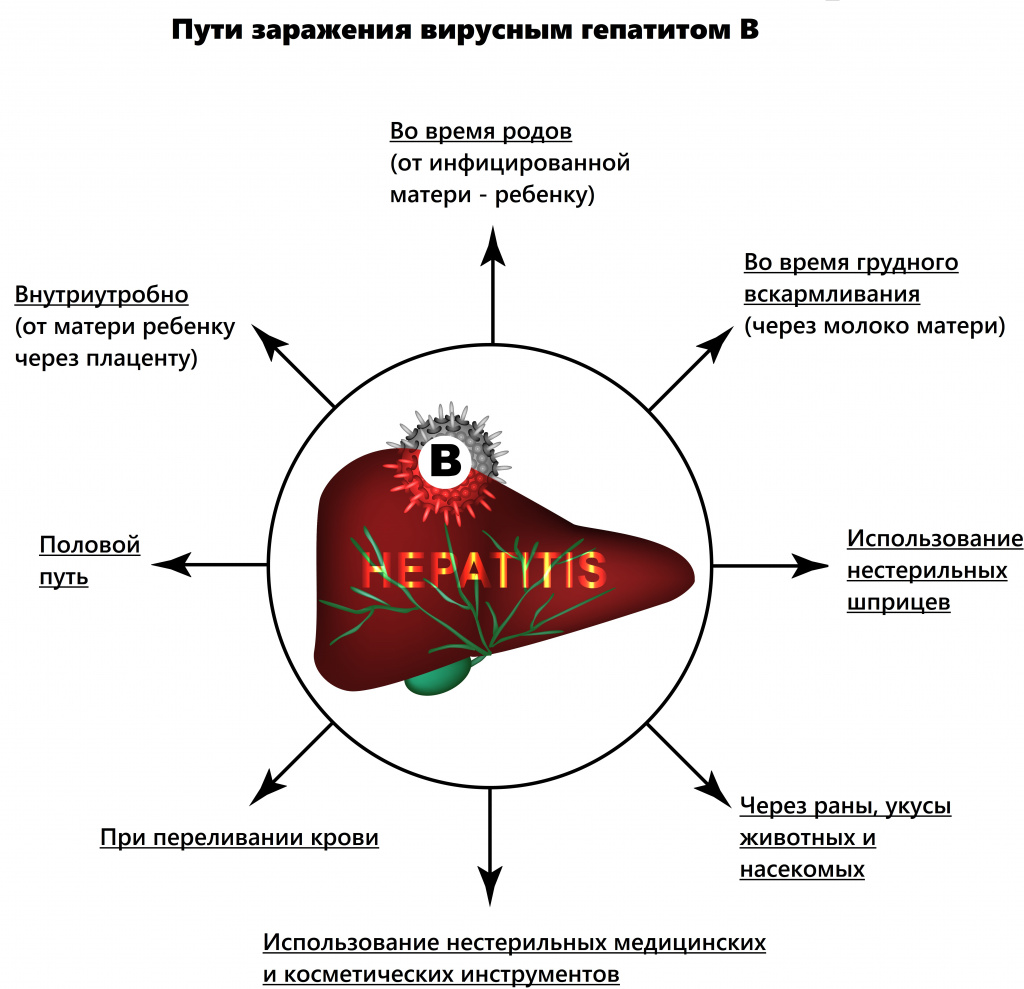
В группу риска входят гомосексуалисты, медицинские работники, члены семьи носителя HBV, пациенты с хроническими заболеваниями кожи. При развитии острого гепатита В в первом и втором триместрах беременности вероятность заражения плода небольшая, в третьем триместре инфицирование почти закономерно (вертикальный путь заражения).
Возбудитель заболевания - вирус из семейства гепаднавирусов, содержащий ДНК. Структура вируса:
- ядерный антиген (НВсАg);
- антиген инфекционности (НВеАg);
- поверхностный антиген (HBsAg);
- поверхностные белки для связывания с рецепторами гепатоцита (preS1-Ag и preS2-Ag);
- Х-антиген (НВхАg), регуляторный белок, усиливающий синтез вирусных белков.
Есть предположение, что именно он ответственен за канцерогенез и развитие гепатоцеллюлярной карциномы;
- вирусный гепатит В легкой степени;
- вирусный гепатит В средней степени тяжести;
- вирусный гепатит В тяжелый.
- острый (молниеносный) гепатит;
- хронический гепатит.
Инкубационный период
Продолжительность периода составляет в среднем от 30 до 180 дней. В течение этого времени пациент может предъявлять жалобы на головную боль, тошноту, хроническую усталость, ухудшение памяти и снижение аппетита. В некоторых случаях наблюдается вечернее незначительное повышение температуры тела.
Для этого периода развития заболевания характерны появление рвоты, изжоги, отрыжки, вздутие живота, боли в суставах и в мышцах, температура тела может повышаться до 38,00С.
Наблюдаются кожный зуд, желтуха, кровоизлияния на коже и кровоточивость десен, потемнение мочи и обесцвечивание кала, увеличивается печень, нарушается сон, пациент испытывает сильные головные боли, снижается артериальное давление, учащается сердцебиение, наблюдаются отеки ног.
При переходе гепатита в хроническую форму симптоматические проявления уменьшаются и наступает период ремиссии. Однако каждое новое обострение вирусного гепатита В протекает тяжелее предыдущего, что связано с разрушением ткани печени, которое постепенно приводит к развитию цирроза и печеночной недостаточности.
Переход гепатита В в цирроз
Для этой стадии характерно расстройство психики, наблюдаются кровотечения в области пищевода, желудка и прямой кишки, развивается асцит (в брюшной полости присутствует свободная жидкость), кожа становится бледной, печень уменьшается и становится плотной.
Диагностика
Лабораторные методы исследования – это первый этап диагностики заболевания.
В общем анализе крови может наблюдаться повышение лейкоцитов (более 9-11*109/л), сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30-40 мм/ч.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

