Первично септическая форма чумы
Обновлено: 19.04.2024
Чума xe "Чума" — зооантропонозная особо опасная карантинная природно-очаговая инфекция, протекающая с выраженной интоксикацией, лихорадкой, поражением лимфатических узлов, лёгких, возможностью септического течения.
Этиология. Возбудитель — неподвижная грамотрицательная бактерия Yersinia pestis семейства Enterobacteriaceae. Устойчива во внешней среде.
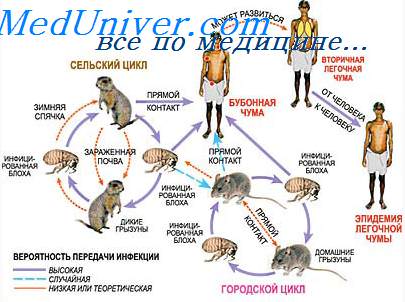
Эпидемиология. Основной природный резервуар — различные грызуны (крысы, белки, луговые собачки, сурки и т.д.), определённая роль в передаче возбудителя принадлежит кошкам. В передаче чумы человеку ведущую роль играют взрослые особи крысиных блох (Xenopsylla cheopsis), пожизненно сохраняющие возбудителя. Показано, что человек заражается не столько при укусе, сколько после втирания в кожу масс, срыгиваемых блохой. Передача возбудителя осуществляется также контактным и аспирационным путями.
Патогенез. Возбудитель внедряется в организм в месте укуса блохи; в свою очередь, блохи инфицируются бактериями, питаясь кровью грызунов в период бактериемии, предшествующей гибели животных (трансовариальная передача возбудителя у блох отсутствует, бактерии погибают при попадании в кишечник). При температуре тела блохи 28 °С возбудитель не образует токсичных для человека продуктов. В организме человека клетки, поглощённые нейтрофилами, частично погибают, но выжившие бактерии начинают синтезировать токсические субстанции. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, вырабатываемый возбудителем, в отдельности не в состоянии вызвать болезнь. Механизм развития заболевания включает 3 стадии. • Лимфогенный перенос от места проникновения до лимфатических барьеров • Распространение бактерий из лимфатических узлов в кровоток (бактериемия) • Распространение микробов с появлением вторичных очагов • Примечание. Проникшие возбудители активно поглощают мононуклеарные и полиморфонуклеарные фагоциты, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Особо важное значение имеют бурное размножение возбудителя, его локализация около капилляров и сосудов, обусловливающая быстрое проникновение в кровоток.
• Бубонная чума. Кардинальный признак — бубон (чаще подмышечный или паховый), ранний признак — ощущение сильной боли в месте будущего развития бубона (часто больной вынужден принимать неестественные позы). Бубон спаян с окружающими тканями. Увеличиваясь до 1–10 см в диаметре, он размягчается, может нагноиться и спонтанно дренироваться. В случае развития геморрагического некроза лимфатического узла и утраты барьерной функции в кровоток поступает большое количество бактерий, что ведёт к вторичной чумной пневмонии и/или генерализованному чумному сепсису. Как осложнение вторичная лёгочная чума составляет 5–10% бубонных поражений и резко утяжеляет состояние больного; иногда регистрируемый (вследствие генерализации) вторичный чумной менингит, как правило, заканчивается смертью больного. Смертность при нелеченой бубонной чуме — 75%. При выздоровлении бубон претерпевает обратное развитие или склерозируется.
• Первично-лёгочная чума — молниеносная и чрезвычайно контагиозная форма; распространяется воздушно-капельным путём и эпидемически наиболее опасна. Проявляется ранним возникновением болей в грудной клетке, кашлем с кровавой мокротой, развитием сердечно-лёгочной недостаточности. Больной выделяет с мокротой большое число возбудителей, при этом объём мокроты может достигать огромных количеств. Показатель смертности в нелеченых случаях близок к 100%. Смерть наступает через 2–6 сут после первичного аэрогенного контакта с инфекцией.
• Кишечная чума проявляется профузной диареей с обильными выделениями крови и слизи, возможны сильные боли в эпигастральной области и чувство общего недомогания, обычно заканчивается смертью больного.
• Первично-септическая чума характеризуется многочисленными геморрагиями на коже и слизистых оболочках; тяжёлые случаи характеризуются массивными кровотечениями из почек, кишечника и примесью крови в рвотных массах. Генерализация процесса возникает без предшествующих явлений местного порядка; типичны исключительно быстрое диссеминирование возбудителя в организме, массивные интоксикация и бактериемия. Заболевание быстро заканчивается смертью больного.
• Вторично-септическая чума — исход (осложнение) других форм болезни, протекает также крайне тяжело, клинически проявляется возникновением вторичных очагов инфекции, бубонов и признаками геморрагической септицемии.
• Вторично-лёгочная форма — осложнение бубонной чумы, клинически сходна с первичной. Течение доброкачественное. Представляет эпидемиологическую опасность.
Методы исследования • Бактериологическое исследование отделяемого бубона (при бубонной форме), содержимого язвы или других кожных поражений (кожная форма), мокроты и слизи из зева (лёгочная форма), крови (все формы), фекалий и ликвора (при поражениях кишечника или мозговых оболочек). Материал следует получить до начала антибиотикотерапии • Возможно проведение ускоренной диагностики чумы с помощью бактериофага Yersinia pestis • Для быстрого обнаружения также применяют АТ, меченые флюоресцеином (позволяет обнаружить Yersinia pestis в течение первых 2 ч исследования), реакцию нейтрализации АТ, реакцию преципитации в стандартных агаровых пластинках и метод ускоренного роста Yersinia pestis на средах обогащения • Вероятность выделения возбудителя увеличивает биологическая проба на лабораторных животных. Разработаны методы, ускоряющие биологическую пробу, например введение заражённым животным ГК или куриного желтка, что ускоряет диагностику чумы в случаях снижения вирулентности или при применении малой заражающей дозы.
Дифференциальную диагностику проводят с другими состояниями, сопровождаемыми бактериемией, с пневмококковой пневмонией и лимфаденитами различной этиологии.
Лечение • Стрептомицин 30 мг/кг/сут в/м в 4 приёма каждые 6 ч в течение 7–10 дней. Предположительно равноэффективен гентамицин. При септической или лёгочной форме лечение следует начинать в первые сутки заболевания • Альтернативный препарат — тетрациклин 25–50 мг/кг в 4 приёма в течение 10 дней • При чумном менингите — хлорамфеникол в начальной дозе 25 мг/кг в/в, затем по 10–15 мг/кг в/в или внутрь 4 р/сут в течение 10 дней.
Осложнения • Прогрессирование бубонной формы до септической и лёгочной форм • Некроз бубона • Перикардит • Респираторный дистресс-синдром взрослых • Менингит.
МКБ-10 • A20 Чума
Код вставки на сайт
Чума xe "Чума" — зооантропонозная особо опасная карантинная природно-очаговая инфекция, протекающая с выраженной интоксикацией, лихорадкой, поражением лимфатических узлов, лёгких, возможностью септического течения.
Этиология. Возбудитель — неподвижная грамотрицательная бактерия Yersinia pestis семейства Enterobacteriaceae. Устойчива во внешней среде.
Эпидемиология. Основной природный резервуар — различные грызуны (крысы, белки, луговые собачки, сурки и т.д.), определённая роль в передаче возбудителя принадлежит кошкам. В передаче чумы человеку ведущую роль играют взрослые особи крысиных блох (Xenopsylla cheopsis), пожизненно сохраняющие возбудителя. Показано, что человек заражается не столько при укусе, сколько после втирания в кожу масс, срыгиваемых блохой. Передача возбудителя осуществляется также контактным и аспирационным путями.
Патогенез. Возбудитель внедряется в организм в месте укуса блохи; в свою очередь, блохи инфицируются бактериями, питаясь кровью грызунов в период бактериемии, предшествующей гибели животных (трансовариальная передача возбудителя у блох отсутствует, бактерии погибают при попадании в кишечник). При температуре тела блохи 28 °С возбудитель не образует токсичных для человека продуктов. В организме человека клетки, поглощённые нейтрофилами, частично погибают, но выжившие бактерии начинают синтезировать токсические субстанции. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, вырабатываемый возбудителем, в отдельности не в состоянии вызвать болезнь. Механизм развития заболевания включает 3 стадии. • Лимфогенный перенос от места проникновения до лимфатических барьеров • Распространение бактерий из лимфатических узлов в кровоток (бактериемия) • Распространение микробов с появлением вторичных очагов • Примечание. Проникшие возбудители активно поглощают мононуклеарные и полиморфонуклеарные фагоциты, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Особо важное значение имеют бурное размножение возбудителя, его локализация около капилляров и сосудов, обусловливающая быстрое проникновение в кровоток.
• Бубонная чума. Кардинальный признак — бубон (чаще подмышечный или паховый), ранний признак — ощущение сильной боли в месте будущего развития бубона (часто больной вынужден принимать неестественные позы). Бубон спаян с окружающими тканями. Увеличиваясь до 1–10 см в диаметре, он размягчается, может нагноиться и спонтанно дренироваться. В случае развития геморрагического некроза лимфатического узла и утраты барьерной функции в кровоток поступает большое количество бактерий, что ведёт к вторичной чумной пневмонии и/или генерализованному чумному сепсису. Как осложнение вторичная лёгочная чума составляет 5–10% бубонных поражений и резко утяжеляет состояние больного; иногда регистрируемый (вследствие генерализации) вторичный чумной менингит, как правило, заканчивается смертью больного. Смертность при нелеченой бубонной чуме — 75%. При выздоровлении бубон претерпевает обратное развитие или склерозируется.
• Первично-лёгочная чума — молниеносная и чрезвычайно контагиозная форма; распространяется воздушно-капельным путём и эпидемически наиболее опасна. Проявляется ранним возникновением болей в грудной клетке, кашлем с кровавой мокротой, развитием сердечно-лёгочной недостаточности. Больной выделяет с мокротой большое число возбудителей, при этом объём мокроты может достигать огромных количеств. Показатель смертности в нелеченых случаях близок к 100%. Смерть наступает через 2–6 сут после первичного аэрогенного контакта с инфекцией.
• Кишечная чума проявляется профузной диареей с обильными выделениями крови и слизи, возможны сильные боли в эпигастральной области и чувство общего недомогания, обычно заканчивается смертью больного.
• Первично-септическая чума характеризуется многочисленными геморрагиями на коже и слизистых оболочках; тяжёлые случаи характеризуются массивными кровотечениями из почек, кишечника и примесью крови в рвотных массах. Генерализация процесса возникает без предшествующих явлений местного порядка; типичны исключительно быстрое диссеминирование возбудителя в организме, массивные интоксикация и бактериемия. Заболевание быстро заканчивается смертью больного.
• Вторично-септическая чума — исход (осложнение) других форм болезни, протекает также крайне тяжело, клинически проявляется возникновением вторичных очагов инфекции, бубонов и признаками геморрагической септицемии.
• Вторично-лёгочная форма — осложнение бубонной чумы, клинически сходна с первичной. Течение доброкачественное. Представляет эпидемиологическую опасность.
Методы исследования • Бактериологическое исследование отделяемого бубона (при бубонной форме), содержимого язвы или других кожных поражений (кожная форма), мокроты и слизи из зева (лёгочная форма), крови (все формы), фекалий и ликвора (при поражениях кишечника или мозговых оболочек). Материал следует получить до начала антибиотикотерапии • Возможно проведение ускоренной диагностики чумы с помощью бактериофага Yersinia pestis • Для быстрого обнаружения также применяют АТ, меченые флюоресцеином (позволяет обнаружить Yersinia pestis в течение первых 2 ч исследования), реакцию нейтрализации АТ, реакцию преципитации в стандартных агаровых пластинках и метод ускоренного роста Yersinia pestis на средах обогащения • Вероятность выделения возбудителя увеличивает биологическая проба на лабораторных животных. Разработаны методы, ускоряющие биологическую пробу, например введение заражённым животным ГК или куриного желтка, что ускоряет диагностику чумы в случаях снижения вирулентности или при применении малой заражающей дозы.
Дифференциальную диагностику проводят с другими состояниями, сопровождаемыми бактериемией, с пневмококковой пневмонией и лимфаденитами различной этиологии.
Лечение • Стрептомицин 30 мг/кг/сут в/м в 4 приёма каждые 6 ч в течение 7–10 дней. Предположительно равноэффективен гентамицин. При септической или лёгочной форме лечение следует начинать в первые сутки заболевания • Альтернативный препарат — тетрациклин 25–50 мг/кг в 4 приёма в течение 10 дней • При чумном менингите — хлорамфеникол в начальной дозе 25 мг/кг в/в, затем по 10–15 мг/кг в/в или внутрь 4 р/сут в течение 10 дней.
Осложнения • Прогрессирование бубонной формы до септической и лёгочной форм • Некроз бубона • Перикардит • Респираторный дистресс-синдром взрослых • Менингит.
Клиника и признаки чумы. Варианты и формы течения чумы
Инкубационный период 3-6 дней, может быть короче. Болезнь начинается остро, иногда внезапно, с сильного озноба, сменяющегося жаром, быстрым подъемом температуры до 40°С. Больные жалуются на сильную головную боль, головокружение, резкую слабость, тошноту, иногда появляется рвота, боль в мышцах. Состояние многих возбужденное, больные говорливы, излишне подвижны, суетливы, возможны бред и галлюцинации. Иногда, напротив, апатичны. Кожные покровы лица гиперемированы, оно одутловатое, глаза инъецированы, походка шатающаяся, речь невнятная, что бывало причиной диагностических ошибок, когда больных чумой в начальной стадии принимали за опьяневшего.
Клиническое течение чумы отличается разнообразием форм. Помимо общетоксического синдрома, вскоре на первый план выходят те или иные ее проявления. Общепринятой классификацией чумы является предложенная Г.П. Рудневым, большим знатоком этой инфекции. Он рассматривает клинику чумы с патогенетических и эпидемиологических позиций, что важно для практики ведения больных чумой и проведения противоэпидемических мероприятий.

Чумной бубон
Различают локальные формы-кожную, кожно-бубонную, бубонную и генерализованные: внутренне диссеминированные (первично-септическая) и внешне диссеминированные (первично-легочная, вторично-легочная, кишечная).
При кожной форме чумы местные изменения проходят стадии пятна, папулы, везикулы, пустулы, язвы. Язва отличается болезненностью, медленным заживлением с образованием рубца.
Характерным признаком бубонной формы является резко болезненный, увеличенный лимфоузел. Наиболее часто при чуме увеличиваются паховые, подмышечные и шейные лимфоузлы; они болезненны, локальная боль появляется в месте будущего бубона гораздо раньше, чем сам бубон. Над бубоном появляется отечность, увеличенные лимфоузлы сливаются в единый конгломерат, резко болезненный. Изменения окраски кожи, приобретающей красный лоснящийся цвет, появляются позднее самого бубона. Бубоны раньше, как правило, самостоятельно вскрывались с образованием втянутого рубца или склерозировались.
При современном лечении они могут рассасываться. В прошлом летальность даже при бубонной форме чумы достигала 40-90%. В настоящее время при антибиотикотерапии все больные выздоравливают.
Первично-септическая форма чумы встречается редко (1-3% случаев). Изменений на коже при этой форме болезни не наблюдается. Болезнь сразу приобретает картину остроразвивающегося сепсиса с быстрым нарастанием токсикоза, возможным появлением менингоэн-цефалита, развитием ТГС и скоротечным течением (1-3 дня). Заканчивается летальным исходом при явлениях ИТШ и комы.
Вторично-септическая форма чумы - следствие бубонной формы, которая быстро переходит в сепсис с прогрессирующей бактериемией и интоксикацией. Для нее характерны вторичные очаги инфекции с выраженными проявлениями геморрагической септицемии. Эта форма отличается большой тяжестью течения и частыми летальными исходами.
Клиника вторичной легочной чумы напоминает описанную картину поражения легких при первичной легочной чуме с той разницей, что ей предшествует развитие прогрессирующей бубонной формы, когда возникает гематогенная генерализация инфекции.
Формы чумы. Клинические формы чумы. Бубонная форма чумы. Первично-лёгочная форма чумы. Кишечная форма чумы. Первично-септическая форма чумы.
Бубонная форма чумы. Патогпомомичный признак — бубон, чаще локализованный в подмышечной или паховой области. Позднее бубон размягчается, может нагноиться и спонтанно дренироваться. При геморрагическом некрозе лимфатического узла в кровоток поступает большое количество бактерий чумы, что ведёт к вторичной чумной пневмонии и/или генерализованному чумному сепсису. Смертность без лечения при бубонной чуме достигает 75%.
Первично-лёгочная форма чумы
Молниеносная и чрезвычайно контагиозная форма чумы. В этом случае возбудитель чумы распространяется воздушно-капельным путём и эпидемически наиболее опасен. Больной выделяет с мокротой большое количество чумных микробов; при этом объём мокроты очень велик. Смертность без лечения близка к 100%.

Кишечная форма чумы.
Кишечная форма чумы проявляется профузной диареей с обильным выделением крови и слизи, сильными болями в подложечной области. Обычно эта форма чумы заканчивается смертью больного.
Первично-септическая форма чумы
Первично-септическая форма чумы проявляется многочисленными кровоизлияниями в кожу и слизистые оболочки; в тяжёлых случаях развиваются массивные кровотечения из почек, кишечника и желудка. Генерализация процесса происходит без предшествующих местных явлений. Типичны исключительно быстрое распространение возбудителя чумы в организме, массивные интоксикация и бактериемия. Заболевание быстро заканчивается смертью больного.
Видео аудиокнига романа Чума Альбера Камю - психология и философия человека
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Патогенез чумы. Патогенез поражений возбудителем чумы. Признаки чумы. Клиника чумы. Клинические проявления чумы.
Чумная палочка внедряется в организм в месте укуса блохи. В свою очередь, инфинирование блохи происходит при её питании кровью грызунов в период бактериемии, предшествующей гибели животных. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, синтезируемый Y. pestis, в отдельности не в состоянии вызвать заболевание.
Механизм развития чумы включает три стадии.
1. Лимфогенный перенос возбудителя чумы от места проникновения до лимфатических барьеров.
2. Распространение возбудителя чумы из лимфатических узлов в кровоток (бактериемия).
3. Распространение чумы до забарьерных клеточных систем (генерализованная септицемия). Проникшие бактерии чумы активно поглощаются фагоцитами, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Одновременно чумная палочка распространяется лимфогенно, вызывая множественный лимфаденит. Затем возбудитель чумы проникает в кровоток и диссеминирует в различные органы и ткани.
Признаки чумы. Клиника чумы. Клинические проявления чумы
Продолжительность инкубационного периода чумы составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней).
Чумная палочка не вызывает воспалительных изменений кожи и мигрирует в ближайший лимфатический узел, где развивается серозно-геморрагическое воспаление, и формируется резко болезненный бубон.
Патогенетически различают первичные (всегда связаны с местом входных ворот инфекции) и вторичные бубоны чумы (возникают лимфогенно). По клиническим проявлениям выделяют преимущественно локальные (кожную, кожно-бубонную и бубонную), генерализованные или внутренне-септические формы (первично- и вторично-септические), внешне диссеминированные формы чумы (первичную и вторичную лёгочную, кишечную).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

