Плоскоклеточная папиллома бронха что это
Обновлено: 24.04.2024
Лучевая диагностика папилломы трахеи, бронха на рентгене, КТ, ПЭТ
а) Определение:
• Папилломатозный характер роста эпителия бронхов или трахеи, часто в ответ на инфицирование вирусом папилломы человека (ВПЧ)
б) Основные особенности:
• Локализация:
о Гортань или верхние отделы трахеи
о Главные, долевые или сегментарные бронхи
• Размер:
о < 2 см в диаметре
в) Рентгенография:
• Узелок или объемное образование в трахее или бронхах
• Объемное образование в корне легкого
• Сегментарный или долевой ателектаз
• Постобструктивные пневмония или бронхоэктазы
г) КТ:
• Объемное образование эндобронхиальной локализации с четким округлым или дольчатым контуром
• Могут быть полиповидными или на широком основании
• Отсутствует распространение за пределы стенок бронхов
• Отсутствуют кальцификаты
• ± пневмония или ателектаз дистальнее места обструкции
д) Методы медицинской радиологии:
• ПЭТ/КТ:
о Уровень поглощения ФДГ опухолью часто не превышает уровня поглощения пулом крови средостения
о В редких случаях наблюдается интенсивное накопление ФДГ, что имитирует наличие злокачественной опухоли
о При уровне поглощения ФДГ >уровня поглощения пулом крови средостения следует подозревать злокачественную трансформацию
(а) У взрослого мужчины при рентгенографии органов грудной клетки в ЗП проекции в трахее случайно выявлено патологическое образование неправильной округлой формы с дольчатым контуром.
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции шаровидное объемное образование в трахее визуализируется лучше. Контур образования четкий, дольчатый. Единичная папиллома является редкой доброкачественной опухолью, которая проявляется объемным образованием с четким контуром эндотрахеальной или эндобронхиальной локализации. (а) У этого же пациента при КТ с контрастным усилением определяется объемное образование с дольчатым контуром, занимающее - 50% просвета трахеи. Следует отметить, что опухоль широко прилежит к правой передней стенке трахеи.
(б) У этого же пациента при КТ с контрастным усилением в трахее визуализируется шаровидное объемное образование с дольчатым контуром. Распространение образования за пределы трахеи отсутствует. Лечение заключается в резекции папиллом, при этом возможно их рецидивирование. Папилломы характеризуются низким риском злокачественной трансформации в плоскоклеточный рак или другие новообразования.
е) Дифференциальная диагностика папилломы трахеи, бронха:
1. Плоскоклеточный рак:
• Обычно поражает трахею
• Контур неровный, наблюдается распространение за пределы просвета дыхательных путей
2. Аденоидно-кистозная карцинома:
• Обычно поражает трахею, часто в области ее бифуркации
• Контур неровный, наблюдается распространение за пределы просвета дыхательных путей
3. Карциноид:
• Чаще всего встречается в долевых бронхах
• Кальцификаты в 25-30% случаев
• Часто поражает лиц молодого возраста
4. Мукоэпидермоидная карцинома:
• Образование эндобронхиальной локализации с четким контуром
• Чаще всего встречается в сегментарных и долевых бронхах
5. Гамартома трахеи и бронхов:
• ± жировые включения в структуре и кальцификация в виде попкорна
6. Трахеобронхиальный папилломатоз:
• Множественные мелкие узелки в дыхательных путях; вовлечение в процесс гортани
• ± узелки в легких, в том числе полостные,
• Дети > взрослые
7. Метастаз:
• Единичное объемное образование в просвете дыхательных путей у пациентов с выявленной ранее первичной злокачественной опухолью
• Редко множественные узелки и объемные образования в дыхательных путях
ж) Патоморфология папилломы трахеи, бронха:
1. Основные особенности:
• Этиология:
о В некоторых случаях, но не во всех, связаны с инфицированием ВПЧ
о Развитие плоскоклеточной папилломы тесно связано с курением
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Некоторые авторы делят папилломы на три подтипа:
о Множественные папилломы (трахеобронхиальный папилломатоз)
- Наиболее частый подтип
о Воспалительный полип
о Единичная папиллома
- Наиболее редкий подтип
• Гистологически папилломы делят на три типа:
о Плоскоклеточную (наиболее частую)
о Железистую
о Смешанную (редкую)
з) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о Кашель, гемофтиз
о Одышка (в покое или при нагрузке)
о Стридор ± непроходимость дыхательных путей
о Охриплость, симптомы могут имитировать астму
2. Демографические данные:
• Возраст:
о 50-70 лет
• Пол:
о Соотношение мужчин и женщин: 3-4:1
3. Естественное течение заболевания и прогноз:
• Низкий риск злокачественной трансформации в плоскоклеточный рак или другие злокачественные новообразования:
о Показатель заболеваемости 0,3-10%
о Повышенный риск характерен для курящих
и) Лечение папилломы трахеи, бронха:
• Целью является удаление папилломы и восстановление проходимости дыхательных путей
• С учетом того что существует вероятность рецидивирования, после лечения следует осуществлять динамическое наблюдение
Лучевая диагностика папилломатоза трахеи, бронхов на рентгене, КТ
а) Терминология:
1. Синонимы:
• Рецидивирующий респираторный папилломатоз (РРП)
2. Определение:
• Узелки вдыхательных путях (папилломы), обусловленные инфицированием вирусом папилломы человека (ВПЧ):
о Верхние отделы > нижние отделы дыхательных путей
• Инвазивный папилломатоз:
о Диссеминация в легких
б) Лучевые признаки трахеобронхиального папилломатоза:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Утолщение, в том числе узловое стенок дыхательных путей
о Множественные солидные и полостные узелки или объемные образования в легких
• Локализация:
о Чаще всего поражается гортань:
- Различная частота поражения дистальных отделов дыхательных путей
В 5-29% от всех случаев
о Инвазивный папилломатоз
- В коронарной плоскости центральная локализация или локализация в прикорневой зоне
- В аксиальной плоскости локализация в задних отделах
• Размер:
о Инвазивный папилломатоз:
- Различный размер
- Большинство узелков 1 -3 см в диаметре
• Морфологические особенности:
о Инвазивный папилломатоз
о Узелки меньшего размера обычно солидные
о Чем больше размер узелка, тем больше вероятность формирования в нем полости

(а) У пациента с трахеобронхиальным папилломатозом при прицельной рентгенографии органов грудной клетки в ПП проекции в правом легком определяются множественные накладывающиеся друг на друга кольцевидные затемнения, соответствующие кистам. В левом легком выявляются аналогичные затемнения (не показаны). Выявляется объемное уменьшение нижней доли правого легкого.
(б) У этого же пациента при нативной КТ визуализируются узелки в области бифуркации трахеи и в правом верхнедолевом бронхе, а также множественные кисты с тонкими неровными стенками в верхней и нижней долях правого легкого.
2. Рентгенография:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
При рентгенографии может не визуализироваться
о Множественные узелки или объемные образования в легких:
- В структуре могут определяться полости
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой оптимальный метод визуализации узелков в дыхательных путях, выявления инвазивного папилломатоза легких и плоскоклеточного рака

(а) При КТ с контрастным усилением в обоих легких определяются множественные полостные узелки. В нижней доле левого легкого выявляется полостное объемное образование с неровным контуром. Наблюдается преимущественное поражение задних отделов нижних долей легких вследствие диссеминации.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в обоих легких визуализируются множественные солидные и полостные узелки и объемные образования. Чем больше размер узелка, тем больше вероятность формирования полости. Образование нижней доли левого легкого может соответствовать плоскоклеточному раку — известному осложнению папилломатоза.
в) Дифференциальная диагностика папилломатоза трахебронхиального дерева:
1. Остеохондропластическая трахеобронхопатия:
• Множественные мелкие узелки в дыхательных путях ± кальцифи каты
• Поражает переднебоковую стенку трахеи и стенки проксимальных бронхов
• Отсутствует поражение задней мембранозной стенки трахеи
• Асимметричный стеноз дыхательных путей
2. Гранулематоз с полиангиитом:
• Множественные полостные узелки или объемные образования в легких
• Стеноз подголосового отдела гортани
• Утолщение стенок дыхательных путей
3. Трахеобронхиальный амилоидоз:
• Кальцифицированные или некальцифицированные узелки в подслизистом слое трахеи, вызывающие сужение ее просвета
• Поражается задняя мембранозная стенка
4. Рецидивирующий полихондрит:
• Диффузное утолщение стенок трахеи и главных бронхов и сужение их просвета; отсутствие кальцификатов
• Поражение передней и боковой стенок трахеи, хрящей трахеи
6. Плоскоклеточный рак:
• Наиболее частая форма рака легких, при которой формируются полости
• Наблюдаются в 15% случаев
• Развитие тесно связано с курением
• Риск повышается при наличии инвазивного папилломатоза
7. Метастазы в легких:
• Множественные узелки или объемные образования в легких
• В метастазах плоскоклеточного рака и сарком могут формироваться полости
• Дыхательные пути поражаются не всегда
8. Септические эмболы:
• Узелки или объемные образования с нечетким контуром
• Количество полостей вариабельно

(а) У пациента с трахеобронхиальным папилломатозом при нативной КТ в нижней доле правого легкого определяется солидное объемное образование с дольчатым контуром, соответствующее плоскоклеточному раку. Плоскоклеточный рак встречается в 2% случаев. Ее наличие следует заподозрить при быстром росте узелка в легких.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируются солидный и полостной узелки. У пациентов с трахеобронхиальным папилломатозом наличие узелков в легких служит признаком инвазивного папилломатоза.
г) Патоморфология папилломатоза трахеи и бронхов:
1. Основные особенности:
• Этиология:
о Инфицирование дыхательных путей ВПЧ:
- Передача ВПЧ от матери ребенку при прохождении через родовые пути:
Факторы риска: первые роды, роды через естественные родовые пути, возраст матери < 20 лет
- Чаще всего встречается инфицирование ВПЧ 6 и 11 типов
- Может поражаться любой отдел дыхательных путей:
В 95% случаев поражается гортань
Единичные папилломы чаще встречаются у курящих мужчин среднего возраста
- Диссеминация вдыхательных путях (инвазивный папилломатоз):
Менее чем в 1 % случаев наблюдается диссеминация в легких
Хирургические вмешательства на папилломах гортани повышают риск диссеминации
о Диссеминация в легких обычно наглядна у детей и лиц молодого возраста:
• Инфекция ВПЧ:
о Папилломы и остроконечные кондиломы
о Тропизм к кератиноцитам о Рак шейки матки
2. Макроскопические патоморфо логические и хирургические особенности:
• Папиллярные или на широком основании образования с васкуляризированной сердцевиной, покрытые плоским эпителием
• Папилломы дыхательных путей могут расти экзофитно или эндофитно
• Напоминают цветную капусту
3. Микроскопические особенности:
• Образования в гортани и легких, состоящие из плоских эпителиальных клеток
• Полости выстланы плоским эпителием
о Плоские эпителиальные клетки могут распространяться между альвеолами через поры Кона
д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о При умеренном поражении симптомы могут отсутствовать
о Охриплость вследствие поражения гортани является наиболее частым симптомом
о При наличии хрипов и стридора может быть ошибочно принят за астму
о Другие симптомы зависят от размера, количества и локализации папиллом:
- Одышка, гемофтиз
- Постобструктивная пневмония
• Функциональные легочные тесты:
о Признаки обструкции верхних отделов дыхательных путей (до трахеи)
• Ларингоскопия:
о Непосредственная визуализация папиллом
о Выполнение биопсии, необходимой для определения типа ВПЧ
2. Демографические данные:
• Возраст:
о Взрослые: два случая на 100000 человек
о Двухуровневое распределение по возрасту:
- Дети: от 18 месяцев до трех лет
- Взрослые: четвертое десятилетие
• Пол:
о Дети: М =Ж
о Взрослые: М>Ж
3. Естественное течение заболевания и прогноз:
• У молодых лиц обычно купируется самостоятельно
• Узелки в легких обычно растут весьма медленно:
о При быстром росте следует подозревать плоскоклеточный рак
• Инвазивный папилломатоз:
о Летальный исход вследствие дыхательной недостаточности
о Уровень смертности достигает 50% о В 2% случаев выявляется плоскоклеточный рак:
- Обычно возникает спустя 15 лет после развития папилломатоза
- Карциномы часто характеризуются мультицентричным ростом
4. Лечение папилломатоза трахеи и бронхов:
• Если купируется самостоятельно, то лечение обычно не требуется
• При развитии обструкции дыхательных путей проводится хирургическое или медикаментозное лечение:
о Лазерная абляция образований дыхательных путей:
- Обычно требуется многократное повторение процедуры
- При поражении нижних отделов дыхательных путей выполнение процедуры сопряжено с техническими трудностями
- Меры предосторожности для медицинских работников, препятствующие передаче вируса:
Распространение аэрозольных вирусных частиц
о Трахеостомия:
- Устранение обструкции дыхательных путей
- Необходимость в проведении процедуры чаще возникает у пациентов молодого возраста
о Антивирусные препараты могут замедлить рост
о Интерферон может замедлить рост:
- Системное введение препарата либо непосредственное введение его внутрь образования
• Отказ от курения:
о Снижает риск развития плоскоклеточного рака о Канцерогенные вещества в табаке способствуют росту папиллом
5. Диагностические пункты:
1. Следует учитывать:
• У пациентов с множественными узелками в дыхательных путях следует подозревать трахеобронхиальный папилломатоз
2. Ключевые моменты при интерпретации изображений:
• Следует изучать легкие на предмет наличия инвазивного папилломатоза и патологических образований, которые могут соответствовать плоскоклеточному раку
Папиллома трахеи. Аденома трахеи и бронхов.
Папиллома встречается редко. Различают солитарные и множественные папилломы (папилломатоз). Солитарная папиллома наблюдается преимущественно у лиц в возрасте 50—70 лет, однако может быть и у лиц молодого возраста. Опухоль располагается в трахее или крупных бронхах в виде бородавчатого образования на широком основании.
Плоскоклеточная папиллома при микроскопическом исследовании состоит из соединительной ткани, покрытой метаплазированным (многослойным плоским) эпителием, иногда с примесью слизьобразующих клеток. Переходно-клеточная папиллома развивается из респираторного эпителия. Сосочки покрыты кубическим, призматическим и даже мерцательным эпителием.
В то же время встречаются фокусы плоскоклеточной метаплазии, могут встречаться участки дисплазии.
Ряд авторов указывают на необходимость тщательного исследования папиллом для исключения папилломатозного плоскоклеточного рака.
Папилломатоз (множественные папилломы нижних дыхательных путей) наблюдается редко, преимущественно в возрасте до 30 лет. Может сочетаться с папилломами гортани, что позволяет думать о вирусном его происхождении. После удаления папилломы могут рецидивировать. Длительно существующие папилломы могут озлокачествляться.
Аденома. В подслизистом слое трахеи и бронхов имеются серозные и слизистые железы, идентичные с большими слюнными железами. Из этих желез возникают опухоли, которые по морфологическим признакам и, по большей части биологическим свойствам, аналогичны опухолям слюнных желез.
Мономорфная аденома — редкая доброкачественная опухоль. Встречается одинаково часто у мужчин и женщин в любом возрасте. Обычно возннкает в крупных бронхах, вызывая их обтурацню, несколько чаще — в правом легком. Макроскопически (при бронхоскопическом исследовании) имеет вид выбухающего образования с четкими контурами. При микроскопическом исследовании состоит из хорошо дифференцированных железистых образований (бронхиальных желез) с выраженным слизеобразованием. Преобладают кистозно расширенные железистые структуры (цистаденомы), но могут встречаться и солидные.
К другим типам относятся мукоэпидермоидные опухоли, состоящие из ацинарных и плоскоэпителиальных структур без признаков злокачественности.
Представления о дисплазии эпителия бронхов возникли в 50—60-х годах, когда стали широко применяться цитологические исследования мокроты у больных с различными заболеваниями легких. Сопоставление цитологических изменений с результатами, полученными при гистологическом исследовании в легких, удаленных по поводу рака и других заболеваний, и привело к современным представлениям о тех процессах, которые предшествуют развитию рака бронхов. Было показано, что в эпителии бронхов, преимущественно крупных (главных, долевых, сегментарных), имелись очаги метаплазии респираторного эпителия в переходно-клеточный и многослойный плоский, часто с изменениями, характерными для разной степени дисплазии. Морфологическими признаками дисплазии является клеточная и структурная атипия при сохранении целостности базальной мембраны. Дисплазия может проявляться пролиферацией базальных клеток (базально-клеточиая гиперплазия), увеличением их размеров, утратой базальной ориентации. В участках плоскоклеточной метаплазии эпителия степень выраженности дисплазии может быть различной от легкой, при которой изменения ограничены нижней третью, до тяжелой, при которой изменения наблюдаются в нижней половине или на протяжении двух третей толщи эпителиального пласта. При этом нарушается полярность расположения клеток, меняются ядерно-цитоплазматические соотношения в сторону увеличения ядра, отмечается клеточный и ядерный полиморфизм, встречаются фигуры митозов. Обычно несколько поверхностных слоев сохраняют нормальное строение. При карциноме in situ изменения захватывают всю толщу эпителиального пласта. Но материалам О. Auerbach и соавт (1957), в 89% случаев в легких, удаленных по поводу рака, были обнаружены фокусы рака in situ, рассеянные почти по всему бронхиальному дереву. В ряде случаев отмечается врастание диспластического эпителия и карциномы in situ в выводные протоки слизистых желез бронха с последующим развитием инвазивного рака. В литературе дисплазии эпителия бронхов, так же как и шейки матки, рассматривается как обратимый процесс. Устранение причин, вызвавших дисплазию (в частности. курение) ведет к ее регрессии. В литературе не приводятся цифровые мате риалы о частоте перехода дисплазии в рак и ее регрессии. Если причины выбывающие дисплазию и рак in situ, не устраняются, эти состояния могут прогрессировать иногда в течение длительного времени до развития инвазивного рака.
Большинство исследователей, изучающих рак легкого, придают большое значение определенным изменениям эпителия бронхов, в частности базально-клеточной гиперплазии и внутриэпителиальному раку, рассматривая их как возможные стадии развития плоскоклеточного и, вероятно, недифференцированного рака. На материале Всесоюзного онкологического научного центра АМН СССР (ВОНЦ) дисплазия эпителия и внутриэпителиальный рак наблюдались при плоскоклеточном раке легкого и редко — при мелкоклеточном.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Опухоли бронхов – различные в морфологическом отношении новообразования, растущие в просвет бронха (эндобронхиально) или вдоль его стенки (перибронхиально). Признаками опухоли бронха могут служить: раздражающий кашель, кровохарканье, одышка, свистящее дыхание, рецидивирующие пневмонии. При раке бронха названная симптоматика развивается на фоне общего нарушения самочувствия (слабости, похудания и пр.). В целях диагностики и верификации типа опухоли бронха проводится рентгенография и томография легких, бронхоскопия с эндоскопической биопсией и гистологическим исследованием материала. Удаление опухолей бронхов (с учетом их локализации и гистотипа) может производиться эндоскопически, путем резекции бронха или легкого.
МКБ-10
Общие сведения
Опухоли бронхов – новообразования, различные по происхождению, клеточному составу, характеру роста, течению и прогнозу, исходящие из тканей бронхиального дерева. Прежде всего, все опухоли бронхов подразделяются на доброкачественные и злокачественные. Первая группа новообразований более многочисленна, хотя составляет всего 5-10% от общего числа опухолевых процессов в бронхах. Большая часть опухолей бронхов представлена различными гистологическими вариантами бронхогенного рака. Доброкачественные опухоли легких и бронхов чаще развиваются у лиц молодого возраста (30-40 лет), в одинаковой степени поражают мужчин и женщин; злокачественные новообразования в большинстве случаев выявляются у мужчин старше 50 лет.
Причины
Наиболее подвержены возникновению опухолей бронхов работники вредных производств, контактирующие с углем, асбестом, мышьяком, хромом, никелем, аэрогенными поллютантами. Отмечена связь некоторых опухолей бронхов с определенными вирусными агентами (например, ассоциация плоскоклеточных папиллом бронхов с вирусом папилломы человека). Папилломы бронхов часто сочетаются с папилломатозом гортани и трахеи.
Классификация
По типу роста опухоли легких подразделяются на центральные (произрастающие из крупных бронхов - главных, долевых, сегментарных, субсегментарных) и периферические (развиваются из мелких бронхиальных ветвей 5-го, 6-го порядка). Центральные опухоли с эндобронхиальным ростом доступны визуализации через бронхоскоп, часто обтурируют просвет бронха, вызывая при этом ателектаз сегмента или доли легкого. Периферические опухоли длительное время не вызывают клинически значимых изменений и протекают бессимптомно.
Доброкачественные опухоли могут развиваться из различных элементов бронха, на основании чего выделяют:
- опухоли из эпителия и бронхиальных желез (папилломы (плоскоклеточные, железистые, смешанные), аденомы бронхов (карциноидные, цилиндроматозные, мукоэпидермоидные, смешанные)
- опухоли из мезодермальной ткани (лейомиомы, фибромы, гемангиомы, неврогенные опухоли)
- дисэмбриологические опухоли (гамартомы, гамартохондромы)
Опухоли бронхов следует отличать от эндобронхиальных процессов неопухолевой природы. К последним в пульмонологии относятся инородные тела бронхов, воспалительная гиперплазия бронхов, бациллярный ангиоматоз легкого, амилоидные опухоли, эндометриоз и т. п.
По мере развития доброкачественных опухолей бронхов выделяют фазу бессимптомного течения, начальных клинических проявлений и развернутой клинической картины. С учетом выраженности нарушения бронхиальной проходимости различают стадию частичного стеноза бронха, клапанного стеноза бронха и полной окклюзии бронха. В некоторых случаях доброкачественные опухоли бронхов подвергаются малигнизации и приобретают злокачественное течение (например, малигнизация аденомы бронха с переходом в аденокарциному отмечается у 5–10% больных).
Симптомы опухолей бронхов
Наиболее яркая клиническая симптоматика развивается при эндобронхиальном росте опухоли, вызывающей нарушение бронхиальной проходимости. На стадии частичного бронхостеноза диаметр просвета бронха практически не изменен, пациента может беспокоить раздражающий кашель с небольшим количеством мокроты, изредка – кровохарканьем. Общее самочувствие не страдает. Рентгенологические признаки опухолевого роста отсутствуют; выявление новообразования возможно только с помощью КТ легких или бронхоскопии.
На стадии клапанного стеноза бронха опухоль уже в значительной мере перекрывает просвет воздухоносных путей. Больного беспокоит постоянный кашель с выделением слизисто-гнойной мокроты, кровохарканье, одышка, свистящее дыхание. Во время выдоха под давлением опухоль может полностью закрывать бронх, в связи с чем на этом этапе возникают признаки нарушения легочной вентиляции, воспалительные изменения. Рентгенологически обнаруживаются сегментарные инфильтраты, опухоль бронхов подтверждается эндоскопически или с помощью линейной томографии.
Полная обтурация бронха опухолью приводит к формированию ателектаза, нагноительных процессов в невентилируемом участке легочной ткани. Клиническая картина соответствует обтурационной пневмонии: лихорадка, кашель с гнойной мокротой, общая слабость, потливость. При аррозии бронхиальных сосудов могут возникать массивные легочные кровотечения.
Карциноидные аденомы бронхов могут продуцировать биологически активные вещества, поэтому при опухолях данного типа нередко развивается карциноидный синдром: бронхоспазм, головокружения, покраснение кожи, чувство жара, аллергические высыпания на коже и т. п.
Опухоли с перибронхиальным ростом, как правило, не вызывают полной обтурации бронха, поэтому симптоматика не выражена. Также малосимптомно и течение периферических опухолей. Обычно клиническая манифестация связана с аррозией сосуда (кровохарканье), сдавлением или прорастанием бронхов (кашель, одышка, повышение температуры и т. д.). При раке бронха, кроме респираторных проявлений, выражены общие нарушения: раковая интоксикация, слабость, кахексия, анемия, болевой синдром.
Диагностика
Беспричинный или длительный надсадный кашель, кровохарканье, одышка, затрудненный выдох и другие признаки неблагополучия со стороны дыхательных путей должны стать поводом для безотлагательного посещения пульмонолога. После оценки аускультативных и других физикальных данных определяется алгоритм диагностического обследования.
Как правило, первым шагом на пути выявления опухоли бронха является рентгенография легких в двух проекциях и томографическое исследование. В большинстве случаев рентгенологически определяется гиповентиляция или ателектаз части легкого; на томограммах - "ампутация" обтурированного опухолью бронха. Для оценки васкуляризации опухоли бронха целесообразно выполнение бронхиальной артериографии или ангиопульмонографии.
Наибольшей ценностью при эндобронхиальных новообразованиях обладает фибробронхоскопия с эндоскопической биопсией. Гистологический анализ биоптата позволяет окончательно определить морфологический тип опухоли. Бронхоскопия может быть информативна и при периферических опухолях – в этом случае эндоскопист фиксирует косвенные признаки опухолевого роста (сужение и деформацию контуров бронха за счет внешнего сдавления, изменение угла отхождения бронхиальных ветвей и пр.). При такой локализации также возможна трансбронхиальная биопсия опухоли. С целью оценки степени нарушения проходимости бронхов выполняется спирометрия.
В плане дифференциальной диагностики наиболее важным представляется разграничение доброкачественных и злокачественных опухолей бронхов. Определение гистотипа, локализации и степени распространенности опухоли бронха позволяет грамотно спланировать последующее лечение.
Лечение опухолей бронхов
Доброкачественные опухоли бронхов с внутрипросветным ростом могут быть удалены различными путями. Так, при одиночных полипах на узкой ножке в качестве метода выбора может рассматриваться эндоскопическое удаление полипа через бронхоскоп с коагуляцией ложа. В остальных случаях, как правило, производится торакотомия с бронхотомией и удалением опухоли, окончатая или циркулярная резекция бронха; а при наличии необратимых изменений в легком (бронхоэктазов, пневмосклероза) – различные виды резекции. Перибронхиальные и периферические доброкачественные опухоли, как правило, удаляются в процессе краевой или сегментарной резекция легкого, лобэктомии.
Совсем иной подход используется в отношении злокачественных опухолей бронхов. Исходя из требований радикальности, объем резекции увеличивается до лобэктомии и даже расширенной пневмонэктомии. Эндобронхиальное удаление (лазерная деструкция, криодеструкция, радиочастотная или аргоноплазменная коагуляция, ФДТ), как альтернатива хирургической операции, применяется лишь на стадии TisN0M0 или при функциональной неоперабельности пациента в крупных центрах торакальной хирургии, где имеется соответствующее техническое оснащение и опыт. Хирургическое лечение рака бронхов дополняется химиотерапией или лучевой терапией; в запущенных случаях эти методы служат единственно возможным способом продления жизни пациента.
Прогноз
После удаления доброкачественные опухоли бронхов могут рецидивировать, особенно в случае продолжающегося воздействия причинно значимых факторов. Эндобронхиальное удаление опухоли может осложниться рубцовым стенозом бронха. Отказ от лечения чреват возникновением жизнеугрожающего кровотечения, развитием необратимых изменений легочной ткани, озлокачествлением опухоли бронха. Прогноз злокачественных опухолей бронхов зависит от стадии онкопроцесса, радикальности проведенного лечения, гистологической формы рака, наличия метастазов на момент установления диагноза.
2. Эндоскопическая хирургия при стенозирующий опухолях трахеи и крупных бронхов: Автореферат диссертации/ Телегина Л.В. – 2017.
3. Современные виды хирургического лечения доброкачественных и карциноидных опухолей трахеи и бронхов: Автореферат диссертации/Мосин И.В. – 1990.
Плоскоклеточный рак легкого – гистологический тип бронхопульмонального рака, возникающий в результате плоскоклеточной метаплазии бронхиального эпителия. Клинические проявления зависят от локализации опухоли (центральный или периферический рак легкого). Заболевание может протекать с кашлем, кровохарканьем, болью в груди, одышкой, пневмонией, плевритом, общей слабостью, метастазированием. Рак легкого диагностируется по данным рентгена, томографии, бронхоскопии; морфологическая диагностика основывается на результатах цитологического и гистологического анализа бронхоальвеолярных смывов, биоптатов. Лечение плоскоклеточного рака легкого – хирургическое и/или химиолучевое.
МКБ-10
Общие сведения
Плоскоклеточный (эпидермоидный) рак легкого – злокачественная опухоль, развивающаяся из метаплазированных клеток плоского эпителия бронхов. В норме в выстилке здоровых бронхов плоские эпителиальные клетки отсутствуют, поэтому развитию плоскоклеточного рака предшествует эпидермоидная метаплазия – процесс трансформации мерцательного эпителия в плоский. Плоскоклеточный рак легкого составляет более половины (около 60%) всех гистологических форм рака легкого. Он поражает преимущественно мужчин старше 40 лет. До 70% опухолей этого типа локализуется в корне легкого, в трети случаев выявляется периферический рак легкого. Актуальность плоскоклеточного рака легкого для клинической пульмонологии заключается, прежде всего, в его высокой распространенности и потенциальной устранимости факторов риска заболевания.
Причины
Причиной плоскоклеточной метаплазии и последующего развития опухолевого процесса является воздействие токсических веществ на слизистую оболочку бронхов. Большинство пациентов, заболевающих плоскоклеточным раком легкого, страдают многолетней никотиновой зависимостью, поэтому курение (в т. ч., пассивное) считается основным фактором риска данной патологии. В повреждении бронхов велика роль аэрогенных поллютантов, вдыхаемых с атмосферным воздухом (двуокиси серы, окиси углерода, диоксида азота, кислот, формальдегида, твердых частиц и пр.). К числу фоновых патологий, нередко предшествующих плоскоклеточному раку легких, относятся пневмокониозы, хронический бронхит, пневмония, туберкулез. Известно, что инфицированность некоторыми вирусами (цитомегаловерусом, вирусом папилломы человека) может вызывать атипическую метаплазию эпителия бронхов.
В норме стенки бронхов выстланы цилиндрическим мерцательным эпителием, на ресничках которого оседают мельчайшие примеси, содержащиеся во вдыхаемом воздухе. Движение (мерцание) ресничек обеспечивает удаление, изгнание вредных частиц из дыхательных путей, т. е. с их помощью реализуется механизм самоочищения бронхов. Под влиянием вредных аэрогенных нагрузок бронхиальный эпителий начинает видоизменяться, приспосабливаться к постоянным агрессивным воздействиям. Происходит постепенное исчезновение ресничек, изменение формы (уплощение) эпителиальных клеток и их кератинизация. В новых условиях легкие становятся открыты для проникновения инородных частиц, а постоянное скопление мокроты в бронхах способствует развитию хронических фоновых заболеваний. Некоторые исследователи рассматривают эпидермоидную метаплазию эпителия как раннюю, преинвазивную стадию плоскоклеточного рака легкого.
Классификация
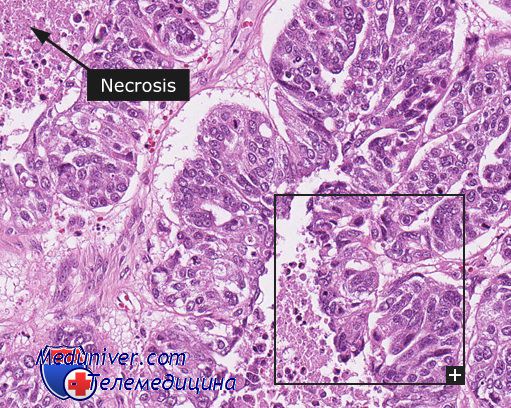
Определяющими микроскопическими критериями плоскоклеточного рака легкого служат: признаки кератинизации, наличие межклеточных мостиков и формирование роговых жемчужин. На основании выраженности данных признаков судят о степени дифференцировки опухоли, выделяя высокодифференцированный (ороговевающий), умеренно дифференцированный (неороговевающий) и низкодифференцированный плоскоклеточный рак легкого.
Гистологически высокодифференцированная опухоль представлена пластами крупных клеток, с четко очерченными ядрами, выраженной кератинизацией клеток, межклеточными мостиками и роговыми жемчужинами. Умеренно дифференцированная форма рака также представлена крупными полигональными клетками, хорошо контактирующими друг с другом, имеющими развитую цитоплазму, но с меньшим количеством межклеточных мостиков; кератин определяется лишь в некоторых клетках. Низкодифференцированный плоскоклеточный рак легкого характеризуется преобладанием мелких клеток со слабо развитыми ядрами, органеллами и десмосомальными контактами.
Согласно анатомической классификации, различают периферический и центральный плоскоклеточный рак легкого; реже встречаются атипичные формы (диссеминированная, медиастинальная).
Симптомы
Клинические проявления в большей степени зависят не от гистологического типа и степени дифференцировки рака легкого, а от анатомической локализации опухоли, ее размера, характера роста и скорости метастазирования. Поэтому симптомы плоскоклеточного рака легкого в целом схожи с другими типами рака (крупноклеточным, мелкоклеточным, аденокарциномой).
У 5-15% пациентов ранние стадии рака протекают клинически бессимптомно; в этом случае опухоль может случайно обнаруживаться при флюорографическом обследовании. Все симптомы плоскоклеточного рака легкого делятся на первичные (местные), вторичные (вызванные осложнениями, метастазированием или раковой интоксикацией). Первичные симптомы, как правило, являются относительно ранними и связаны с ростом первичного опухолевого узла. Наиболее постоянные жалобы включают кашель, боли в грудной клетке, одышку. Кашель вначале сухой, надсадный; у половины больных с центральной формой рака легкого наблюдается кровохарканье, в поздних стадиях переходящее в легочное кровотечение.
По мере распространения опухолевого процесса к местным проявлениям плоскоклеточного рака легкого присоединяются вторичные симптомы. Они связаны как с местными осложнениями (осложнениями воспалительной природы, прорастанием или сдавлением соседних структур), так и с отдаленным метастазированием, а также общим воздействием на организм злокачественной опухоли. При развитии обтурационной пневмонии у больных возникает фебрильная лихорадка, влажный кашель с отхождением слизисто-гнойной мокроты. При компрессии или прорастании рядом расположенных органов может беспокоить дисфагия, осиплость голоса, синдром Горнера, интенсивные боли в шее и плече, аритмия.
Общие симптомы включают общую слабость, анорексию, снижение массы тела, кахексию. При эпидермоидном раке легкого могут развиваться гиперкальциемия и гипофосфатемия, обусловленные эктопической продукцией паратгормона и простагландинов. Экстраторакальные метастазы (в печень, кости, надпочечники, головной мозг) выявляются у половины пациентов, умерших от плоскоклеточного рака легкого.
Диагностика
Первичный комплекс диагностики включает в себя оценку анамнеза, жалоб, физикальное и рентгенологическое обследование. Рентгенография легких позволяет обнаружить рак легких в 80% случаев, установить размер опухоли и ее расположение, вовлеченность внутригрудных лимфоузлов. Для изучения распространения бронхопульмонального рака используется КТ органов грудной клетки.
С помощью бронхоскопии визуально подтверждаются или исключаются признаки опухолевого роста. Более детальное изучение клеточного состава производится при цитологическом анализе мокроты и бронхоальвеолярного смыва. Окончательная верификация гистологического статуса возможна только после проведения щипковой или трансбронхиальной биопсии опухоли и морфологического исследования биоптата. Плоскоклеточный рак требует дифференцирования от других видов злокачественных опухолей легкого, а также метастазов плоскоклеточного рака другой локализации.
Лечение
Планирование лечебной тактики при плоскоклеточном раке легкого основывается на знании локализации и распространенности процесса. При возможности радикального удаления опухоли прибегают к иссечению первичного очага и пораженных метастазами лимфатических узлов и клетчатки средостения. Объем резекции обычно составляет от лобэктомии до расширенной пневмонэктомии.
Химиолучевое лечение плоскоклеточного рака легких может осуществляться в рамках радикальной программы или с паллиативной целью. Облучению подвергаются как зоны расположения опухоли, так и зоны метастазирования. Полихимиотерапия (циклофосфан, винкристин, метотрексат) обычно используется в дополнение к лучевой терапии у неоперабельных пациентов. Симптоматическая терапия (дезинтоксикация, обезболивание, психологическая помощь) диктуется состоянием больного. Иммунохимиотерапия с использованием ингибиторов факторов роста и ангиогенеза является новым, но достаточно перспективным методом лечения плоскоклеточного рака легких.
Прогноз
Пятилетняя выживаемость после предпринятого лечения по поводу плоскоклеточного рака легкого составляет 60-80 %. При выявлении рака легкого на второй стадии этот показатель уменьшается до 40%, на третьей – до 15-18%. На прогноз существенно влияет степень дифференцировки плоскоклеточного рака легких – чем она ниже, тем меньше чувствительность опухоли к химиолучевому воздействию и раньше происходит ее метастатическое распространение. Медиана выживаемости больных при отсутствии лечения в среднем равняется 6-8 месяцам.
3. Плоскоклеточный рак легкого (значение клинико-морфологических и молекулярно-генетических характеристик опухоли в прогнозировании результатов хирургического лечения): Автореферат диссертации/ Лактионов К. К. – 2004.
Читайте также:

