Почему не все заражаются вирусом гриппом
Обновлено: 18.04.2024
Грипп – это острое, тяжелое заболевание, вызываемое вирусной инфекцией. Вирус гриппа входит в группу ОРВИ (острых респираторных вирусных инфекций), но ввиду тяжести протекания, как правило, рассматривается отдельно. Грипп поражает верхние дыхательные пути, трахею, бронхи, а иногда и легкие, вызывая насморк, кашель, токсикоз; заболевание может приводить к серьёзным осложнениям и даже летальному исходу. В наибольшей степени грипп опасен для тех, чей организм ослаблен. Дети, люди пожилого возраста, лица, страдающие хроническими заболеваниями, переносят грипп особенно тяжело.
Причины гриппа
Грипп вызывается вирусной инфекцией. Было выделено три типа вируса гриппа.
Вирус типа B передается только от человека к человеку. Хотя данный тип также видоизменяется, он не вызывает столь тяжких эпидемий. Вспышки гриппа B носят, как правило, локальный характер. Периодичность таких вспышек 4-6 лет. Они могут предшествовать эпидемиям гриппа типа А или накладываться на них.
Вирус типа C мало изучен. Он также передается только от человека к человеку, но не вызывает тяжелых симптомов (в некоторых случаях инфицирование вообще не вызывает симптомов).
Основной путь передачи инфекции – воздушно-капельный. Однако также возможен и бытовой путь – через предметы обихода. Вирус попадает в воздушную среду с частичками слизи, слюны или мокроты, выбрасываемых при кашле или чихании. Зона, в которой риск заражения достаточно высок, обычно составляет 2-3 м. вокруг больного. На большем расстоянии концентрация аэрозольных частиц незначительна и не представляет угрозы.
Осложнения гриппа
Грипп опасен, в частности, осложнениями, которые он может вызвать. Поэтому так важно осуществлять лечение гриппа под контролем врача. Обычно назначаемый курс лечения и диагностические процедуры направлены как раз на то, чтобы исключить возможность развития осложнений. Иногда именно опыт и квалификация врача помогают вовремя обнаружить осложнение и начать соответствующее лечение.
Наиболее частыми осложнениями гриппа являются:
-
(воспаление легких); ;
- воспаление оболочек головного мозга (менингит, арахноидит);
- другие осложнения со стороны нервной системы (полиневрит, радикулит, невралгия);
- осложнения со стороны сердечно-сосудистой системы (перикардит, миокардит);
- осложнения со стороны почек.
Симптомы гриппа

Инкубационный период гриппа составляет около 2-х суток. Заболевание начинается остро: поднимается температура, начинает болеть голова (это симптомы интоксикации), проявляются катаральные признаки заболевания. Высокая температура и другие проявления интоксикации держатся, как правило, до 5 дней. Если температура не спадает через 5 дней, следует предполагать бактериальные осложнения.
Катаральные явления продолжаются чуть дольше – до 7-10 дней После их исчезновения больной считается выздоровевшим, однако ещё в течение 2-3 недель могут наблюдаться последствия перенесенного заболевания: слабость, раздражительность, головная боль, возможно, бессонница.
При заболевании гриппом обязательно нужно вызвать врача. Проводить лечение гриппа без обращения к специалисту опасно, можно пропустить развитие осложнений. А при тяжелом течении заболевания своевременная профессиональная медицинская помощь абсолютно необходима, иногда это – просто вопрос сохранения жизни.
На тяжелое или осложненное течение гриппа указывают следующие симптомы:
- температура выше 40°C;
- сохранение высокой температуры более 5-ти дней;
- сильная головная боль, не снимающаяся обычными болеутоляющими средствами;
- одышка или неправильное дыхание;
- судороги, нарушения сознания;
- появление геморрагической сыпи.
Интоксикация при гриппе проявляется, прежде всего, как:
-
. При легком течении гриппа температура может не подниматься выше 38°C, но для гриппа средней тяжести типична температура 39-40°C, а при тяжелом течении заболевания может быть ещё выше;
- озноб; ; (преимущественно в области лба и глаз);
- суставные и мышечные боли;
- в некоторых случаях – тошнота и рвота.
Типичные катаральные симптомы при гриппе это:
-
;
- сухость и боль в горле (осмотр выявляет покраснение горла); . При неосложнённом течении гриппа наблюдается, как правило, сухой горловой кашель. Но в некоторых случаях инфекция может спуститься ниже и вызвать воспаление бронхов (бронхит) и легких (пневмонию). К подобному течению болезни предрасположены курильщики, люди с ослабленным иммунитетом, а также больные, страдающие бронхиальной астмой и легочными заболеваниями; , резь в глазах.
Геморрагические явления при гриппе наблюдаются в 5-10% случаях. Это:
- кровоизлияния в слизистых (глаз, рта);
- носовые кровотечения;
- кровоизлияния на коже (при тяжелом течении заболевания).
Методы лечения гриппа

Лечение гриппа, протекающего без осложнений, осуществляется в домашних условиях. Как правило, при лечении гриппа назначаются:
- обильное питье;
- жаропонижающие средства;
- средства, поддерживающие иммунитет;
- средства, снимающие катаральные симптомы (сосудосуживающие для облегчения носового дыхание, противокашлевые);
- антигистаминные препараты при угрозе аллергической реакции.
Однако лечение гриппа должно осуществляться по назначению врача, поскольку многое зависит от стадии заболевания, его тяжести, состояния организма и т.д.
При проявлении симптомов гриппа (в первую очередь, обращает на себя внимание высокая температура), к больному следует вызвать врача. Обратившись в АО "Семейный доктор", Вы можете вызвать на дом к взрослому – терапевта, а к ребенку – педиатра.
Профилактика гриппа, прежде всего, предполагает ограничение контакта с заболевшими людьми. Необходимо не допускать попадания вируса на слизистые оболочки носа, рта или глаз. При касании предметов, на которых может оказаться вирус (предметы обихода больного), следует тщательно вымыть руки.
Укрепление иммунитета снижает риск заболевания гриппом и другими ОРВИ. Этому способствуют правильное питание, размеренный образ жизни, физические упражнения, прогулки на свежем воздухе, исключение стрессов, здоровый сон. Так как курение снижает иммунитет, желательно бросить курить.
В случае вспышки гриппа в коллективе или эпидемической угрозы целесообразен профилактический прием противовирусных средств. Однако прежде чем начинать прием необходимо посоветоваться с врачом.
Вакцинацию не следует рассматривать в качестве экстренной меры при угрозе заражения, так как иммунитет к заболеванию формируется в течение недели после прививки. Поэтому прививку необходимо делать заранее. Если Ваша профессия связана с работой с людьми, Ваш риск заболеть выше. Всемирная организация здравоохранения рекомендует вакцинацию от гриппа также тем группам населения, для которых грипп является наиболее опасным (предрасположенным к заболеванию ОРВИ, страдающими хроническими заболеваниями сердца, легких, почек, печени, эндокринной и нервной систем, детям, посещающим детские учреждения и т.п.).
Каждой год состав прививки от гриппа меняется, следуя за изменчивостью самого вируса. Есть сложность в том, чтобы предсказать, какой штамм вируса вызовет эпидемию в данном году. При удачном прогнозе эффективность прививки оказывается высокой. Если точный прогноз сделать не удалось, то прививка всё равно снижает восприимчивость организма к вирусу, так как содержит некоторые его общие составляющие. Однако гарантировать, что человек, которому сделана вакцинация, не заболеет, нельзя.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Обзор
Такие маски в принудительном порядке носили в 1918—1919-х годах, во время крупнейшей пандемии гриппа, по современным подсчетам унесшей до 50 млн. человеческих жизней
Автор
Редакторы

Грипп
Среди наиболее трагических событий первой половины XX века — наряду с двумя мировыми войнами — выделяется пандемия гриппа 1918 года, ставшая не менее смертоносной, чем крупнейшие конфликты между людьми: в течение 18 месяцев около 50 млн. людей погибли от вирусной инфекции.
Гонки с гриппом
Ежегодно гриппом переболевает 5–15% всей мировой популяции. Наибольшему риску подвергаются дети до двух лет, пожилые люди от 65, а также больные астмой, диабетом или хроническими заболеваниями сердца вне зависимости от возраста. В то же время от болезни не застрахован никто — как показала пандемия 2009-го, когда больше всего пострадали как раз молодые люди с превосходной иммунной системой [4].
Гриппозный зоопарк
Это эстафета, которую ученые и органы здравоохранения уже так долго и с переменным успехом стараются прервать.

Ловец вирусов

— Что является самым главным в экологии вируса гриппа?
— Что еще мы узнали после встречи с птичьим гриппом?
— Болеют ли дикие птицы — природные носители вируса — гриппом?
— Как грипп передается между дикими птицами?
— Это неизвестно. Один из способов это выяснить — исследование природных очагов гриппа. Яркий пример, который наблюдаем мы с коллегами — залив Делавэр на востоке США. Птицы побережья во время сезонной миграции на север в мае останавливаются там, чтобы покормиться яйцами мечехвостов. По-видимому, в этом месте собирается критическая масса птиц, многие из которых еще не являются носителями гриппа, — что и становится определяющим фактором, позволяющим инфекции быстро распространяться. Есть и другие подобные места — в Австралии, Канаде, в других регионах. Потенциально подходит любое место массового скопления и кормления этой водной братии.
— Сколько разновидностей вируса гриппа циркулирует в природе?
— Над чем вы сейчас работаете?
Это исследование, в высшей степени ориентированное на практику. Используя наши диагностические методы, можно будет оперативно объявлять о появлении новых штаммов вируса и проводить грамотные кампании по вакцинации.

Рисунок 3. Во время пандемии поцелуи возможны только с защитой
— До сих пор птичий вирус гриппа H5N1 был не слишком активен, заражая людей. Какова вероятность, что в будущем эта его способность значительно возрастет?
— Вероятность пандемии вируса H5N1 значительно меньше, чем любого из H1, H2 или H3, потому что H5 далеко не так заразен для людей. Но если назвать вирус, который нам хотелось бы видеть пандемичным меньше всего, это будет как раз H5 из-за высокой смертности, причиной которой он становится. Одна из отличительных черт высокопатогенного вируса — молекулярные особенности строения гемагглютинина, позволяющие развиться системной инфекции, а не инфекции только дыхательных путей, как обычно [2]. Такая опасная способность числится только за вирусами H5 и H7.
У H5N1 было десять лет, чтобы переменить хозяина, а значит, это не одна-две и не три-четыре замены, которые должны произойти в нем, чтобы стать патогеном человека, а значительно больше. Есть примеры, когда для перемены хозяина вирусу требуется не одно десятилетие, несмотря на плотный контакт между видами, однако сейчас понятно хотя бы, что H5N1 не может передаться людям легко. Впрочем, совсем исключить эту вероятность нельзя, и если что-то и мешает нам спать спокойно по ночам, — то это вирус H5.
— Что, на ваш взгляд, наиболее удивительно в вирусе гриппа?
— Не устаю удивляться, как мало мы про него знаем, несмотря на то, что так давно и так активно изучаем. Это же сравнительно простые вирусы, — но до сих пор так и не понятно, что позволяет им периодически преодолевать межвидовые барьеры.

Обзор
Автор
Редакторы
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Эволюция и происхождение вирусов
В 2007 году сотрудники биологического факультета МГУ Л. Нефедова и А. Ким описали, как мог появиться один из видов вирусов — ретровирусы. Они провели сравнительный анализ геномов дрозофилы D. melanogaster и ее эндосимбионта (микроорганизма, живущего внутри дрозофилы) — бактерии Wolbachia pipientis. Полученные данные показали, что эндогенные ретровирусы группы gypsy могли произойти от мобильных элементов генома — ретротранспозонов. Причиной этому стало появление у ретротранспозонов одного нового гена — env, — который и превратил их в вирусы. Этот ген позволяет вирусам передаваться горизонтально, от клетки к клетке и от носителя к носителю, чего ретротранспозоны делать не могли. Именно так, как показал анализ, ретровирус gypsy передался из генома дрозофилы ее симбионту — вольбахии [7]. Это открытие упомянуто здесь не случайно. Оно нам понадобится для того, чтобы понять, чем вызваны трудности борьбы с вирусами.
Из давних письменных источников, оставленных историком Фукидидом и знахарем Галеном, нам известно о первых вирусных эпидемиях, возникших в Древней Греции в 430 году до н.э. и в Риме в 166 году. Часть вирусологов предполагает, что в Риме могла произойти первая зафиксированная в источниках эпидемия оспы. Тогда от неизвестного смертоносного вируса по всей Римской империи погибло несколько миллионов человек [8]. И с того времени европейский континент уже регулярно подвергался опустошающим нашествиям всевозможных эпидемий — в первую очередь, чумы, холеры и натуральной оспы. Эпидемии внезапно приходили одна за другой вместе с перемещавшимися на дальние расстояния людьми и опустошали целые города. И так же внезапно прекращались, ничем не проявляя себя сотни лет.
Вирус натуральной оспы стал первым инфекционным носителем, который представлял действительную угрозу для человечества и от которого погибало большое количество людей. Свирепствовавшая в средние века оспа буквально выкашивала целые города, оставляя после себя огромные кладбища погибших. В 2007 году в журнале Национальной академии наук США (PNAS) вышла работа группы американских ученых — И. Дэймона и его коллег, — которым на основе геномного анализа удалось установить предположительное время возникновения вируса натуральной оспы: более 16 тысяч лет назад. Интересно, что в этой же статье ученые недоумевают по поводу своего открытия: как так случилось, что, несмотря на древний возраст вируса, эпидемии оспы не упоминаются в Библии, а также в книгах древних римлян и греков [9]?
Строение вирусов и иммунный ответ организма

Рисунок 1. Первооткрыватель вирусов Д.И. Ивановский (1864–1920) (слева) и английский врач Эдвард Дженнер (справа).

Почти все известные науке вирусы имеют свою специфическую мишень в живом организме — определенный рецептор на поверхности клетки, к которому и прикрепляется вирус. Этот вирусный механизм и предопределяет, какие именно клетки пострадают от инфекции. К примеру, вирус полиомиелита может прикрепляться лишь к нейронам и потому поражает именно их, в то время как вирусы гепатита поражают только клетки печени. Некоторые вирусы — например, вирус гриппа А-типа и риновирус — прикрепляются к рецепторам гликофорин А и ICAM-1, которые характерны для нескольких видов клеток. Вирус иммунодефицита избирает в качестве мишеней целый ряд клеток: в первую очередь, клетки иммунной системы (Т-хелперы, макрофаги), а также эозинофилы, тимоциты, дендритные клетки, астроциты и другие, несущие на своей мембране специфический рецептор СD-4 и CXCR4-корецептор [13–15].

Одновременно с этим в организме реализуется еще один, молекулярный, защитный механизм: пораженные вирусом клетки начинают производить специальные белки — интерфероны, — о которых многие слышали в связи с гриппозной инфекцией. Существует три основных вида интерферонов. Синтез интерферона-альфа (ИФ-α) стимулируют лейкоциты. Он участвует в борьбе с вирусами и обладает противоопухолевым действием. Интерферон-бета (ИФ-β) производят клетки соединительной ткани, фибробласты. Он обладает таким же действием, как и ИФ-α, только с уклоном в противоопухолевый эффект. Интерферон-гамма (ИФ-γ) синтезируют Т-клетки (Т-хелперы и (СD8+) Т-лимфоциты), что придает ему свойства иммуномодулятора, усиливающего или ослабляющего иммунитет. Как именно интерфероны борются с вирусами? Они могут, в частности, блокировать работу чужеродных нуклеиновых кислот, не давая вирусу возможности реплицироваться (размножаться).

Причины поражений в борьбе с ВИЧ
Тем не менее нельзя сказать, что ничего не делается в борьбе с ВИЧ и нет никаких подвижек в этом вопросе. Сегодня уже определены перспективные направления в исследованиях, главные из которых: использование антисмысловых молекул (антисмысловых РНК), РНК-интерференция, аптамерная и химерная технологии [12]. Но пока эти антивирусные методы — дело научных институтов, а не широкой клинической практики*. И потому более миллиона человек, по официальным данным ВОЗ, погибают ежегодно от причин, связанных с ВИЧ и СПИДом.

Подобный вирусный механизм характерен не только для ВИЧ. Он описан и при инфицировании некоторыми другими опасными вирусами: такими, как вирусы Денге и Эбола. Но при ВИЧ антителозависимое усиление инфекции сопровождается еще несколькими факторами, делая его опасным и почти неуязвимым. Так, в 1991 году американские клеточные биологи из Мэриленда (Дж. Гудсмит с коллегами), изучая иммунный ответ на ВИЧ-вакцину, обнаружили так называемый феномен антигенного импринтинга [23]. Он был описан еще в далеком 1953 году при изучении вируса гриппа. Оказалось, что иммунная система запоминает самый первый вариант вируса ВИЧ и вырабатывает к нему специфические антитела. Когда вирус видоизменяется в результате точечных мутаций, а это происходит часто и быстро, иммунная система почему-то не реагирует на эти изменения, продолжая производить антитела к самому первому варианту вируса. Именно этот феномен, как считает ряд ученых, стоит препятствием перед созданием эффективной вакцины против ВИЧ.

Открытие биологов из МГУ — Нефёдовой и Кима, — о котором упоминалось в самом начале, также говорит в пользу этой, эволюционной, версии.

Сегодня не только ВИЧ представляет опасность для человечества, хотя он, конечно, самый главный наш вирусный враг. Так сложилось, что СМИ уделяют внимание, в основном, молниеносным инфекциям, вроде атипичной пневмонии или МЕRS, которыми быстро заражается сравнительно большое количество людей (и немало гибнет). Из-за этого в тени остаются медленно текущие инфекции, которые сегодня гораздо опаснее и коварнее коронавирусов* и даже вируса Эбола. К примеру, мало кто знает о мировой эпидемии гепатита С, вирус которого был открыт в 1989 году**. А ведь по всему миру сейчас насчитывается 150 млн человек — носителей вируса гепатита С! И, по данным ВОЗ, каждый год от этой инфекции умирает 350-500 тысяч человек [33]. Для сравнения — от лихорадки Эбола в 2014-2015 гг. (на состояние по июнь 2015 г.) погибли 11 184 человека [34].
* — Коронавирусы — РНК-содержащие вирусы, поверхность которых покрыта булавовидными отростками, придающими им форму короны. Коронавирусы поражают альвеолярный эпителий (выстилку легочных альвеол), повышая проницаемость клеток, что приводит к нарушению водно-электролитного баланса и развитию пневмонии.

Рисунок 8. Электронная микрофотография воссозданного вируса H1N1, вызвавшего эпидемию в 1918 г. Рисунок с сайта phil.cdc.gov.
Почему же вдруг сложилась такая ситуация, что буквально каждый год появляются новые, всё более опасные формы вирусов? По мнению ученых, главные причины — это сомкнутость популяции, когда происходит тесный контакт людей при их большом количестве, и снижение иммунитета вследствие загрязнения среды обитания и стрессов. Научный и технический прогресс создал такие возможности и средства передвижения, что носитель опасной инфекции уже через несколько суток может добраться с одного континента на другой, преодолев тысячи километров.

Редкий человек не сталкивался с гриппом лично. Однако даже такие счастливчики хоть что-то слышали и знают о данном весьма опасном заболевании. Насколько верны наши представления о, казалось бы, весьма распространённой инфекции и так ли мы хорошо осведомлены и подготовлены к новой сезонной вспышке?
Не секрет, что грипп вызывается вирусом, который проникает в организм через клетки слизистой оболочки органов дыхания. Возбудитель попадает в них, а затем программирует жертв на создание и выпуск новых вирусных копий, которые покидают ослабленные клетки слизистой и продолжают поражать новые.
Таким образом, вирус не может выжить и размножиться, если он не нашёл для себя клетку-хозяина.
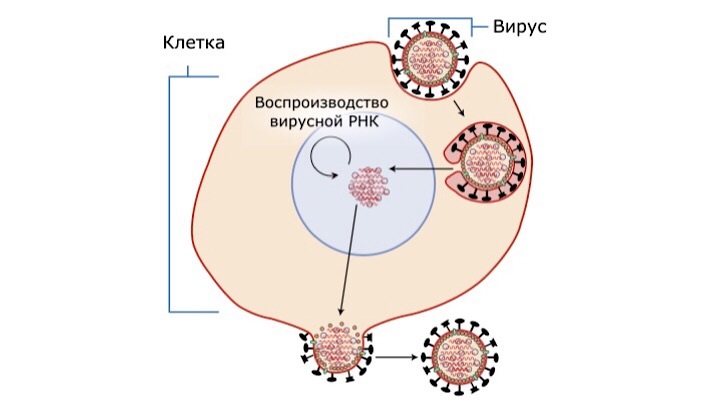
Как всё начиналось?
Вирусные частицы гриппа были впервые выделены в лаборатории в самом начале двадцатого века. Патоген был назван "чумой кур". В 1931 году американские учёные обнаружили этот штамм у свиней, а в 1933 году — у человека.
Впоследствии он был назван гриппом типа А. Позже учёные обнаружили тип В. Именно эта парочка ежегодно "выводит из строя" миллионы людей по всей планете.
Кстати, ещё одна разновидность, — вирус гриппа С, — вызывает лишь лёгкие формы недомогания, поэтому для человека неопасен и обычно проходит незамеченным.
Что же тогда означают все эти обозначения H1N1 или H5N1, о которых мы слышим и читаем в новостях? Так специалисты окрестили многочисленные разновидности изменчивого вируса гриппа А, которые позволяют специалистам идентифицировать тот или иной патоген. Собственно, такая классификация описывает разные подтипы основных белков — гемагглютинина (Н) и нейраминидазы (N) — располагающихся на поверхности вируса.
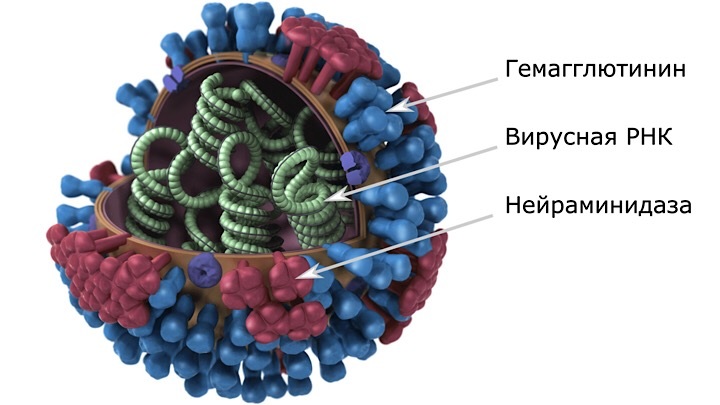
Схематичное строение вируса гриппа. Белок гемагглютинин помогает вирусу проникнуть в клетку, а фермент нейраминидаза — выйти из неё и продолжать поражать новые клетки.
Грипп считается одним из "рекордсменов по заразности". Он стремительно распространяется воздушно-капельным путём (а это один из самых быстрых способов передачи инфекции). Растущее население больших городов и развитая система современного транспорта значительно облегчают вирусу путь и способствует массовым вспышкам болезни.
Поэтому одна из самых серьёзных и реальных угроз — бесконтрольное распространение инфекции на города и даже целые страны (специалисты называют такие вспышки эпидемии и пандемии, соответственно).
Пандемии последнего столетия
В двадцатом веке мир пережил несколько пандемий. Самая масштабная за всю историю человечества, печально известная "испанка", началась в 1918 году. Инфекция бушевала 18 месяцев и унесла жизни около 100 миллионов человек по всей планете.
В 1958 и 1968 годах мир охватили "азиатский" и "гонконгский грипп". Этот вирус поразил около 15% населения Гонконга, а в США болезнь погубила более 30 тысяч человек.
Отмечен пандемией и новый век. В 2009 году Всемирная организация здравоохранения объявила о масштабном распространении свиного гриппа (печально известный H1N1). Тогда инфекцию по разным оценкам "подхватило" до 250 миллионов человек в 140 регионах мира.
Однако обычные сезонные вспышки инфекции тоже далеко не так безобидны, как может показаться. Специалисты ВОЗ сообщают, что ежегодно грипп убивает до 650 тысяч человек во всём мире!
Почему гриппом болеют зимой?
Обычно грипп "хозяйничает" в холодное время года. Прежде всего, это связано со способом распространения вируса. Эксперименты на животных подтверждают, что воздушно-капельная передача возбудителя легче всего происходит при пониженных температуре и относительной влажности.
Кроме того, зимой мы больше времени проводим в закрытых помещениях, ведём более "скученный" образ жизни и чаще контактируем с большим количеством людей. Это также облегчает вирусу распространение.

Есть и ещё одна причина. Исследования показали, что во время холодов работа иммунной системы меняется, и у человека легче возникают различные воспаления, что также играет гриппу на руку.
Как же защитить себя и своих близких от заражения?
По мнению ведущих российских специалистов, самой надёжной защитой от сезонных вспышек вируса остаётся вакцинация. Её задача — не допустить неконтролируемого распространения опасной инфекции.
Может возникнуть вопрос: но у нас же есть противовирусные препараты, неужели они не остановят эпидемию?
Поясним на простом примере. Подхватив грипп, первые двое-трое суток человек не чувствует никаких симптомов болезни, но при этом он уже заразен. То есть к моменту появления первых признаков гриппа (и к началу приёма противовирусных лекарств) он уже успеет заразить. от семи до двенадцати человек, утверждает статистика. Так что спасти от эпидемий противовирусные препараты не способны.
Что такое вакцина и как она вообще работает?
Вакцина — это препарат, который дарит человеку приобретённый иммунитет. Попав в организм, эта "пробная версия болезни" знакомит иммунную систему с возбудителем инфекции. В ответ организм начинает вырабатываться антитела. Эти вещества представляют собой своего рода полицейскую ориентировку для клеток иммунитета.
В итоге при встрече с реальным патогеном они быстро распознают и обезвреживают "нарушителя", не дожидаясь от него никаких объяснений относительно того, кто он и что тут делает, не дав болезни развиться.
Какие бывают вакцины?
Сегодня в борьбе с гриппом используют два вида вакцин. В производстве живых вакцин, как понятно из названия, используются живые, но ослабленные вирусы. Они выпускаются в аэрозольной форме и не требуют инъекции.
Неживые, или инактивированные, вакцины содержат или мелкие фрагменты вирусов (как следствие, они не способны заразить человека), или только их антигены (те самые гемагглютинин и нейраминидазу). Такие вакцины вводят внутримышечно. Они наиболее безопасны для малышей и беременных женщин.
Как создаются вакцины?
Самый старый и проверенный способ — выращивание вакцин в оплодотворённом курином яйце. Ограниченное количество этого животного ресурса и длительный процесс получения препарата (шесть и более месяцев) делают метод не самым производительным.
За время долгого "приготовления" вакцина иногда даже успевает мутировать, и конечный штамм в ней уже немного не соответствует запланированному. Кроме этого, "яичные" вакцины противопоказаны людям с аллергией на белки желтка.
Другой метод — получение вакцины в культуре клеток, быстрее и эффективнее, а нужное количество клеток легко заготовить впрок на случай пандемии, когда вакцины потребуется много.
Сделать прививку и заболеть
Казалось бы, почему, несмотря на такое обширное внимание специалистов к вирусу гриппа и многочисленным разработкам по его сдерживанию, прививка иногда подводит?
Врачи часто слышат фразу: "Я же прививался пару лет назад, а сейчас всё равно заболел!"
Всему виной быстрая изменчивость вируса гриппа. Возбудитель постоянно мутирует в ответ на изобретаемые человеком вакцины.
По этой причине антитела, выработанные организмом в ответ на "устаревшую" версию вакцины, не соответствуют новому вирусу. Так, даже прививка годичной давности становится неэффективной во время новой вспышки гриппа. Именно поэтому вакцинироваться необходимо ежегодно.
Не стоит забывать, что на эффективность прививки влияют также возраст и состояние здоровья человека. Кроме того, пришедший вирус не всегда на 100% совпадает с составом рекомендованной в новом сезоне вакцины, поэтому люди тоже иногда заболевают.
Однако исследования подтверждают, что даже в этом случае грипп у пациента пройдёт в гораздо более лёгкой форме и без критических осложнений.
Важно помнить и о том, что противогриппозная вакцина не защищает от других острых респираторных вирусных инфекций, которые легко спутать с гриппом. Поэтому при любых подозрительных симптомах лучше всего обращаться к врачу, который поставит точный диагноз.
Если грипп настолько изменчив, то кто и откуда знает, какой вид ждать в следующем году?
Для того чтобы держать грипп в узде и не допустить повторения катастрофических событий 1918 года, специальная комиссия ВОЗ ежегодно обновляет состав противогриппозных вакцин.
Прогнозы относительно того, какие штаммы вызовут следующую вспышку гриппа, делает её "особый отдел" со сложным названием Глобальная система по эпиднадзору за гриппом и ответным мерам (ГСЭГО).
Это огромная сеть из 144 национальных центров гриппа в 114 странах мира. Её сотрудники постоянно собирают и анализируют образцы вирусов гриппа, собранные по всему миру. Главная задача экспертов — определить наиболее часто попадающиеся штаммы и новые разновидности возбудителя. На основе полученных данных разрабатываются составы вакцин на следующий сезон.
Обычно в препарат включается три вида наиболее вероятного возбудителя: два типа А и один В (трёхвалентные вакцины). Бывают и вакцины, содержащие четыре штамма вируса: по два типа вируса А и В (их называют четырёхвалентными).
Каждый год в феврале проходит заседание, на котором медицинские специалисты получают рекомендации по вакцинам от гриппа нового сезона.
И каждый год врачи сталкиваются с массой вопросов и сомнений своих пациентов по поводу вакцинации. Часть из них уже стали своего рода мифами. Разберёмся вместе, насколько они связаны с реальностью.

Начинающийся грипп можно спутать с другой инфекцией, однако обычно он протекает тяжелее и серьёзно влияет на здоровье человека.
Мифы и легенды
Лучшая профилактика гриппа — это приём витаминов. Многие люди считают, что они безопаснее, полезнее и не имеют побочных эффектов.
Безусловно, укрепить своё здоровье витаминами можно. Особенно если в организме присутствует дефицит ценных веществ (что, впрочем, можно определить только при помощи соответствующих анализов). Однако "специализированной" защиты от гриппа витамины, конечно же, не обеспечивают, а побочными эффектами обладают любые таблетки.
Прививка от гриппа снижает иммунитет. Из-за неё простуды цепляются только чаще.
На самом деле всё наоборот. Вакцина активирует наш иммунитет. Это принцип её действия. Ещё раз подчеркнём, что вакцина от гриппа защищает только от вируса гриппа и не спасает от других простудных заболеваний.
Гриппом можно заразиться от самой вакцины.
Это исключено. Современные препараты, используемые в России, содержат неживые вирусы гриппа или его фрагменты, которые сами по себе не вызывают заболевание.
Уточним, что лёгкое недомогание, иногда докучающее два-три дня после вакцинации, совершенно нормально и не означает, что человек подхватил грипп.
Организм сам справится с болезнью.
Люди переносят эту инфекцию по-разному. Кто-то выздоравливает в течение недели, кто-то при тех же условиях получает серьёзные осложнения (пневмония, менингит, поражения сердца) и даже рискует умереть. Так стоит ли проверять собственный организм на прочность подобным образом?
Вакцины опасны, они содержат ртуть.
В состав большинства вакцин (и не только противогриппозных) входит тиомерсал. Это консервант на основе этилртути, который не даёт бактериям и грибкам размножаться в вакцинах. Десять лет наблюдений подтвердили безопасность тиомерсала для человека, подчёркивают специалисты ВОЗ.
Кстати, мнение о том, что в США и Европе "ртутные" вакцины не применяют, также ошибочное. Например, в сезон гриппа 2010-2011 годов американские специалисты использовали более 90 миллионов доз вакцин с тиомерсалом.
Прививки вызывают аутизм у детей.
Учёные много лет исследовали возможную связь аутизма с вакцинацией ("Вести.Наука" подробно рассказывали, откуда растут ноги у этого довольно распространённого мифа). Однако убедительных данных о том, что какие-либо вакцины вызывают это заболевание, получено не было.
Зарубежные вакцины безопасны, а в российских может содержаться всё, что угодно.
Производство любых лекарств должно строго соответствовать определённым правилам, называющимся Надлежащей производственной практикой (тот самый стандарт GMP).
Это "золотой стандарт", которого придерживаются Россия, европейские страны и США. Вакцина с "произвольным" составом не отвечает строгим нормам безопасности и попросту не попадёт на рынок.
Отечественные и зарубежные вакцины радикально отличаются друг от друга.
Специалисты подчёркивают, что антигенный состав зарубежных и отечественных вакцин одинаков. В каждой из них обязательно содержатся частицы вирусов гриппа, ожидаемого в текущем сезоне. Поэтому человек может выбрать любую вакцину.
Тем не менее некоторые отличия всё же имеются. Так, в части российских вакцин понижена концентрация вирусных антигенов (пять микрограммов в одной дозе вместо рекомендованных ВОЗ пятнадцати). При этом в состав такого препарата входят вещества-"усилители" (адъюванты), подстёгивающие иммунитет, поэтому он не уступает другим препаратам.
Правда, у этой информации пока нет чёткого подтверждения (кроме заявлений самих производителей вакцины), рассказала корреспонденту "Вести.Наука" семейный врач Галина Александровна Кузьменкова.
Кроме того, в нашей стране чаще всего используются трёхвалентные вакцины, в то время как за рубежом уже достаточно широко распространены препараты с четырьмя видами вирусных антигенов.
Кому нужно обязательно быть "во всеоружии"?
Прививки от гриппа нужно делать всем, кто входит в так называемую группу риска. Это люди старше 65 лет, беременные женщины и те, кто страдает хроническими заболеваниями (такими как сахарный диабет, гипертония). Сюда же относятся маленькие дети от шести месяцев до пяти лет, работники сферы обслуживания и медики.
Добавим, что для предотвращения эпидемии гриппа в России необходимо, чтобы 45% населения (и 75% людей из группы риска) были привиты от гриппа.
Как уберечься от гриппа, если прививка противопоказана? И как в целом снизить риски заболеть?
Напомним некоторые "правила хорошего тона" во время вспышек инфекции. Они снизят вероятность заболеть гриппом.
Не забывайте регулярно мыть руки, особенно если вы посещали общественные места. Хоть вирус и передаётся по воздуху, он может оседать на самых разных предметах (поручнях в транспорте, клавиатуре банкоматов и даже деньгах), а значит, попадать в организм с грязными руками.
К слову, в сезон эпидемий как можно реже прикасайтесь руками к глазам, носу и рту. Как мы уже сказали, вирус попадает в организм через слизистые оболочки.
Кашлять и чихать лучше "в локоть", плотно закрывая им рот и нос. Если вы уже заразны, то таким образом вы снизите риски для людей, которые вас окружают.
Также, очевидно, стоит реже бывать в многолюдных местах и избегать близких контактов с простуженными людьми.

При чихании и кашле с капельками слюны выделяется огромное количество вируса. Защитите окружающих — используйте специальную маску или чихайте "в локоть".
Если возникло недомогание, оставайтесь дома и вызовите врача. Самое время побыть интровертом! Максимально ограничьте общение с членами семьи, наденьте специальную защитную маску (её нужно менять каждые два-три часа) и почаще проветривайте помещение.
Помогают ли противовирусные лекарства?
ВОЗ рекомендует использовать некоторые современные противовирусные средства, если грипп всё-таки развился. Они сокращают время болезни и избавляют от многих осложнений.
Однако вирусы (совсем как бактерии), "знакомясь" с имеющимся в арсенале человека лекарствами, вырабатывают к ним устойчивость. Поэтому сегодня никто не застрахован от ситуации, когда такой препарат не подействует.
Что нас ждёт в будущем?
Чтобы избавить человечество от бремени гриппа, специалисты работают по двум ключевым направлениям.
Во-первых, им важно как можно точнее прогнозировать штамм возбудителя, который будет активен в грядущем сезоне. Для этого эксперты создают различные модели, предсказывающие генетическую эволюцию вируса гриппа.
Во-вторых, вирусологи всего мира разрабатывают перспективные, быстрые в производстве вакцины. Они позволят отбирать предполагаемые штаммы нового сезона гораздо ближе к началу вспышки гриппа. Значит, у вируса останется меньше времени, чтобы мутировать и "обхитрить" вновь созданную вакцину.
На сегодняшний день уже тестируются препараты из искусственных вирусоподобных частиц, имитирующих белковое строение вируса.
Вакцины на основе небольшой искусственной ДНК (плазмиды), в которую встраивают генетический материал вируса, тоже демонстрируют многообещающие результаты в доклинических испытаниях.
Заслуживает внимания и технология вирусных векторов. Такое замысловатое название получили неопасные для человека вирусы, которые учёные приспособили в качестве "перевозчика" белков гриппа. Такая стратегия позволит уберечь людей сразу от многих штаммов возбудителя и упростит состав вакцины.
Большие надежды исследователи возлагают и на так называемые "универсальные" вакцины ("Вести.Наука" постоянно следят за подобными разработками). Такие препараты также призваны справляться сразу с несколькими штаммами вируса гриппа, сохраняя эффективность в течение нескольких лет и избавляя от необходимости ежегодной "прививки".
Возможно ли искоренить грипп?
Вакцины ежедневно спасают множество жизней. Благодаря им человечество избавилось от оспы и почти победило полиомиелит. Останется ли в прошлом и грипп?
Чтобы ответить на этот вопрос, напомним, что вирус гриппа А широко распространён среди домашних птиц и свиней (в организмах которых он мутирует и рано или поздно "обучается" заражению человека). Поэтому полностью избавиться от него вряд ли удастся. Однако новое поколение вакцин сведёт на нет случаи несовпадения рекомендованных штаммов и вируса-"героя сезона" и позволит прививаться далеко не каждый год.
Иными словами, люди станут болеть гриппом типа А реже и легче, а массовых вспышек, вероятно, удастся полностью избежать.
Есть и ещё одна хорошая новость. Вирусы типа В не поражают животных, а "приживаются" только в организме человека. Это значит, что прививки нового поколения и массовая вакцинация способны (по крайней мере, теоретически) искоренить этот вирус, считают учёные.
Будьте внимательны к своему здоровью и не пренебрегайте благами медицины. Любая профилактика лучше лечения. Любое современное лечение лучше "бабушкиных рецептов", опровергнутых наукой.

Острые респираторные вирусные инфекции (ОРВИ) – пожалуй, самая обширная группа инфекций вызывающих респираторные проявления разной степени выраженности: от легкого насморка до бронхита или пневмонии. Общим для инфекций является и путь передачи возбудителей – воздушно-капельный. Вся группа объединена в собирательный термин в связи со схожестью клинической симптоматики. ОРВИ относят к отдельной группе респираторных инфекций, вызванных исключительно вирусами. ОРВИ болеет каждый человек, в среднем дети болеют ими от одного до пяти раз в год, взрослые от одного до двух раз в год. Известно около 250 видов вирусов, способных вызывать ОРВИ. Все они относятся к определенным группам: риновирусы, аденовирусы, коронавирусы, энтеровирусы, парвавирусы, парамиксовирусы, вирусы гриппа, вирусы парагриппа, респираторно-сентициальные вирусы, вирусы коксаки, другие респираторные вирусы. Частицы вируса передаются при кашле, разговоре, чихании. ОРВИ присуще сезонное течение, наиболее часто вспышки заболевания наблюдаются поздней осенью и ранней весной.
Симптомы ОРВИ достаточно характерны. Клиника заболевания имеет стадийное течение. Инкубационный период, от момента заражения до проявления первых признаков, колеблется от нескольких часов до 3-7 суток. В период клинических проявлений все ОРВИ имеют сходные проявления той или иной степени выраженности. Клиническую картину ОРВИ составляют такие симптомы, как заложенность носа, насморк, выделения из носа (от скудных до обильных и водянистых), чихание и зуд в носу; першение в горле, дискомфорт или болезненность при глотании, краснота в горле, кашель (сухой или влажный), лихорадка – от умеренной (37,5-38˚С) до выраженной (38,5-40˚С). Также наблюдается общее недомогание, отказ от еды, головные боли, сонливость, покраснение глаз, жжение, слезотечение, нарушения пищеварения с послаблением стула. Иногда бывает реакция лимфоузлов в области челюсти и шеи, в виде увеличения со слабой болезненностью. Проявления ОРВИ зависят от конкретного вида вируса, и могут варьироваться от незначительного насморка и покашливания до выраженных лихорадочных и токсических проявлений. В среднем проявления длятся от 2-3 до семи и более дней, лихорадочный период длится до 2-3 дней.
ОРВИ характеризуется высокой заразностью для окружающих, сроки которой зависят от вида вируса. В среднем заразным пациент является последние дни инкубационного периода и первые 2-3 суток клинических проявлений, постепенно количество вирусов снижается и больной становится не опасным в плане распространения инфекции. В ряде случаев ОРВИ может протекать тяжело и вызывать осложнения.
При лечении ОРВИ необходимо соблюдать следующие правила: изоляция от других детей и взрослых, постельный режим, обильное потребление жидкости, питание по аппетиту (растительно-молочный стол). В качестве дополнительного лечения в комбинации с интерферонотерапией, назначаются симптоматические средства по показаниям: жаропонижающие средства при лихорадке выше 38,5-39˚С и плохом самочувствии, препараты от насморка, антисептические и противовоспалительные средства для зева, противокашлевые, отхаркивающие и разжижающие мокроту средства.
Читайте также:

