Подергивания мышц при герпесе
Обновлено: 24.04.2024
Опоясывающий герпес или опоясывающий лишай возникает преимущественно у взрослых, причём частота с возрастом увеличивается, и если в юношестве он возможен на фоне тяжелого заболевания, то в старости развивается из-за возрастного снижения иммунитета. Это инфекция, проявляющаяся болезненными кожными поражениями по ходу нервного ствола.
Что становится причиной опоясывающего герпеса?
Инфекция вызывается вирусом герпеса 3 типа – варицелла зостер, первичное заражение приводит к ветряной оспе, а через несколько лет возможна активация и развитие опоясывающего лишая. Известно, что после ветрянки вирус прячется в нервной ткани и по какой-то причине проявляет себя обширным поражением, но в границах иннервации одного нерва. Естественно, у не болевшего ветряной оспой эта инфекция возникнуть не может.
С возрастом частота инфекции возрастает на порядок, особенно подвержены онкологические пациенты, перенесшие трансплантацию и ВИЧ-инфицированные. Зачастую переносят её здоровые люди, повторное заболевание у них бывает очень редко. Активируется варицелла зостер при стрессе, переохлаждении или простуде, но точные причины науке неизвестны.
Инкубационный период отсчитывается от времени болезни ветрянкой, у большинства это происходит в младшем детском возрасте, до появления герпеса проходит несколько десятилетий. В это время варицелла живет в нервных спинномозговых ганглиях, активизируясь, продвигается по нерву кнаружи – в кожу, где и образует типичные высыпания.
Симптомы опоясывающего герпеса
Герпес может возникнуть где угодно на теле и на лице, на спине, на ягодице, на ноге и на руках, но на территорию, иннервируемую другим нервом, он не заходит. Поэтому высыпания, к примеру, на груди идут полосой от позвоночника к грудине строго по веточке межреберного нерва. Кожные поражения типичны для герпетической инфекции, но обильнее, более выраженные и продолжительные. В зоне поражение могут увеличиваться лимфатические узлы.
Всегда присутствует болевой синдром – невралгия, интенсивность боли может быть очень разной, чаще высокая. У взрослых болевые ощущения начинаются за несколько дней до появления высыпаний, межреберную невралгию слева можно принять за сердечное заболевание, справа – за острый холецистит. С появлением пузырьков интенсивность боли снижается. Отмечаются гиперестезии - повышенная и извращенная чувствительность кожи.
Инфекция сопровождается общими симптомами: температурой, слабостью, головными болями, тошнотой. Выраженность проявлений тоже очень индивидуальна.
Причина герпетической инфекции - 8 вирусов, два вируса простого герпеса, а ещё Эпштейна-Барра и цитомегаловирус, опоясывающего лишая и безымянные под номерами. Вирус простого герпеса 1 типа вызывает поражение кожи красной каймы губ, 2 типа – слизистую гениталий, но в жизни строгой локализации нет, и генитальный вирус живёт на губах и лабиальный – на половых органах.


Какие вирусы становятся причиной возникновения разных видов герпеса?
Какие виды герпеса возникают у взрослых?
Инфекционный агент легко сосуществует с родственниками, так почти все переболевшие ветряной оспой имеют возбудителей 1 и 2 типа. Если заражение произошло одновременно, то это коинфекция, если последовательно – суперинфекция.
И это типичные виды герпетической инфекции, потому что атипичными считаются проявления с менее или более выраженными симптомами.
Какое лечение герпеса показано взрослым?
На первом этапе во время обострения необходимы специфические противовирусные препараты, их несколько групп и разные формы, требуется индивидуальный подбор. Обязательно стараются уменьшить тягостные проявления и предотвратить осложнения и вторичное бактериальное инфицирование.
На втором этапе проводится иммунотерапия и пренебрегать ею не стоит, поскольку рецидивы – обычное для дело для этой разноликой инфекции.
Насколько заразен герпес?
В международной клинике Медика24 не только в кратчайший срок и с минимальными затратами установят правильный диагноз, но и проведут оптимальное лечение по мировым клиническим стандартам.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Какие симптомы при герпесе у взрослых?
- Первый признак заболевания - локальный отёк кожи или слизистой, до этого может появиться в этом месте зуд и жжение, эта стадия держится несколько часов.
- Постепенно на фоне покраснения начинается рост крохотных пузырьков, наполняющихся желтоватым секретом.
- Пузырьки легко травмируются, лопаются и на их месте расползается эрозия - как будто ободрана кожа, боль интенсивная, но терпимая.
- Эрозии покрываются серым налётом, из которого образуются коричневые корочки, они стягивают кожу, часто лопаются и кровоточат. Полное излечение наступает через 3 – 7 дней.
- На стороне поражения может прощупываться увеличенный и болезненный лимфатический узел.
- При обильных высыпаниях может развиться общая реакция организма: умеренное повышение температуры, ломота в мышцах и суставах, головная боль.
Всё течение довольно болезненно, и не только в месте кожного поражения, но при генитальном герпесе боли с онемением могут распространяться на внутреннюю поверхность бедра, пах и ягодичную область. Пузырьки на слизистой мочеиспускательного канала вызывают жгучую боль при каждом мочеиспускании.
Вылечить герпетическую инфекцию невозможно, но между рецидивами могут проходить годы, вирусоноситель заразен. Наши врачи-инфекционисты центра инфекционных заболеваний подскажут, что нужно делать, чтобы не стать источником проблем для других людей, помогут облегчить проявления заболевания и предотвратить рецидивы.
Всегда ли необходимо делать анализы на вирус герпеса? В большинстве случаев для диагностики опытному врачу достаточно наблюдать клинические проявления. Симптоматика герпеса довольно типична:
- Появление неврологической боли до кожных поражений;
- Цикличность кожных изменений от зудящего пятнышка, через растущий пузырек с постепенно мутнеющим содержимым, до корочки;
- Развитие общей интоксикации на фоне кожных высыпаний;
- Неоднократное возникновение похожих изменений в течение жизни;
- Более или менее типичная локализация на губах и половых органах, крыльях носа и в межреберных промежутках;
- При опоясывающем герпесе патологические изменения располагаются полосой и только на одной половине.
В международной клинике Медика24 в кратчайший срок проведут обследование и поставят правильный диагноз, что повысит эффективность лечения и сократит период реабилитации.
Наши врачи вам помогут
Когда крайне необходимо сделать анализ на вирус?
Во всех случаях, когда есть сомнения, что это симптомы именно герпетической инфекции, то есть для выявления истинной причины и дифференциальной диагностики герпеса от других патологических состояний. Лабораторная диагностика проводится:
- Больным герпесом беременным и их супругам или половым партнерам, потому что без адекватного лечения герпетической инфекции на раннем сроке может произойти выкидыш или сформироваться уродства, а при заболевании во второй половине ребенок может родиться с тяжелой врожденной инфекцией.
- ВИЧ-инфицированным и пациентам с приобретенным на фоне хронического заболевания дефицитом иммунной защиты поможет установить причину инфекции.
- При тяжело протекающей инфекции с нетипичными проявлениями, когда поражаются внутренние органы или практически весь организм – генерализованный герпес, и возможны сомнения в правильности диагноза или вообще неясно, какая это болезнь.
- При появлении симптомов поражения центральной нервной системы для принятия срочных терапевтических мер.
- При лечении бесплодия, потому что герпес у мужчин вызывает нарушение сперматогенеза.
Какая диагностика при герпесе необходима?
Существуют несколько тестов, позволяющих определить сам вирус и вырабатываемые на него антитела разных типов в биологических жидкостях человека: в крови, слюне, выделениях из половых и мочевыводящих путей, в кожном дефекте. Стандартными являются такие тесты, как ИФА – иммуноферментный анализ определение наличия вирусной ДНК в крови при ПЦР – полимеразной цепной реакции.
Мы вам перезвоним
Как клинически проявляются рецидивы?
Характерно, что рецидивы протекают мягче первичного эпизода. Для развития кожного поражения бывает достаточно стресса, высыпания как саморегулируемая организация: где хотят, там и появляются, когда сочтут нужным, тогда и вылезут.
При рецидивах чаще отмечается атипичное течение. К примеру, болезнь как будто замирает на стадии отёка и покраснения кожи, сопровождаясь зудом или лёгким жжением, но пузырьков не образуется. Продолжительность таких проявлений короче.
Какие опасности несёт заболевание?
Кожные симптомы довольно болезненно, но хуже то, что герпетическая инфекция селится в нервной ткани, пересиживая там между рецидивами, при обострении вызывая невриты лицевого и затылочного нервов, седалищного и тройничного. Эти страдания могут тянуться неделями, выводя вирусоносителя из строя.
И самое опасное проявление: способность на раннем сроке беременности вызывать самопроизвольные аборты, не исключают, что вирус ответственен за каждый 2-3 выкидыш.
Специалисты центра Международная клиника Медика24 при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию непрерывно рецидивирующего заболевания, что позволяет начать профилактические мероприятия.
Лечить надо кожные проявления герпетической инфекции и симптомы невритов, ни один из препаратов: ацикловир, ганцикловир, валацикловир, фамцикловир – не имеет клинических преимуществ, но все высокоэффективны. Лечение способствует существенному сокращению продолжительности заболевания и уменьшает клинические проявления.
При постоянном приёме таблеток в течение нескольких месяцев можно избежать рецидива, программу лечения способен составить только высококвалифицированный специалист.
Постгерпетическая невралгия – это осложнение опоясывающего лишая, заболевания, которое вызывает вирус ветряной оспы. Во время инфекции на ограниченном участке кожи, соответствующем пораженному нерву, возникает покалывание, спустя некоторое время появляется болезненная сыпь с пузырьками.


Когда на месте пузырьков образуется корочка, и они заживают, возникает жгучая боль, которая может сохраняться в течение длительного времени (в течение нескольких лет, месяцев или всю жизнь).
Против постгерпетической невралгии не существует эффективного лечения. Врачи-неврологи могут лишь назначить препараты, которые помогут управлять болевым синдромом.
Постгерпетическая невралгия в цифрах и фактах:
- Согласно американской статистике, постгерпетическая невралгия возникает у 10-18% людей, перенесших опоясывающий лишай.
- После перенесенного опоясывающего лишая у людей младше 60 лет это осложнение развивается менее чем в 10% случаев.
- После 60 лет риски сильно повышаются, и эта цифра поднимается до 40%.
Симптомы герпетической невралгии
Нарушения возникают на ограниченном участке тела, как правило, с одной стороны, там, где проходит пораженный вирусом нервный ствол. Для заболевания характерно сочетание трех признаков:
- Боль. Может быть жгучей, колющей, ноющей. Как правило, сохраняется 3 месяца и дольше после выздоровления от опоясывающего лишая.
- Аллодиния. Это сложное слово обозначает состояние, когда боль возникает от воздействий, которые у здоровых людей к ней не приводят. При герпетической невралгии болевые ощущения могут возникать от легких прикосновений к коже, одежде.
- Зуд и чувство онемения. Более редкие симптомы.
Заболевание не представляет большой опасности, но из-за постоянных болей со временем человек начинает испытывать повышенную утомляемость, депрессию, у него снижается аппетит, он не может нормально выспаться.
Для того чтобы предотвратить осложнение, нужно обращаться к врачу при первых признаках герпеса. Чем раньше заболевший человек начал принимать противовирусные средства, тем ниже риск того, что в будущем его будут беспокоить боли.
Чаще всего врач устанавливает диагноз после осмотра пациента. Дополнительные исследования и анализы не нужны.
Лечение постгерпетической невралгии
Для борьбы с болевыми ощущениями используют разные средства. Не все они одинаково хорошо помогают разным пациентам. Задача врача – подобрать препарат или их сочетание, которое сможет эффективно держать болезнь под контролем у конкретного пациента.
Чаще всего используют следующие средства:
- Лидокаин – наносят местно на пораженный участок кожи.
- Нестероидные противовоспалительные средства, например, парацетамол, аспирин.
- Опиоидные (наркотические) анальгетики – более мощные обезболивающие, также обладают успокоительным эффектом.
- Противосудорожные препараты. Некоторые лекарства из этой группы, например, прегабалин и габапентин, помогают лечить боли при постгерпетической невралгии.
- Антидепрессанты. Эти препараты оказывают влияние на головной мозг и изменяют восприятие боли. Их назначают в меньших дозах, чем при депрессии.
Иногда медикаментозное лечение дополняют альтернативными методами, такими как иглорефлексотерапия, разные практики релаксации.
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
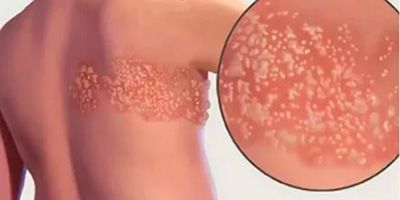
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
- депрессия;
- усталость;
- нарушения сна;
- потеря аппетита;
- сложности с концентрацией внимания.
Наши врачи
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
- обезболивающие свойства препарата;
- максимально возможная концентрация в поражённой области;
- рефлекторное действие на всех уровнях нервной системы.
Радиочастотная деструкция нервов
Радиочастотная деструкция нервов обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли (алгологи) владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время.

Крампи – это болезненный тонический спазм, который иногда ошибочно называют судорогой. Сокращаться может часть мышцы или вся мышца целиком. Длительность сокращения колеблется от нескольких секунд до нескольких минут. Развивается синдром чаще ночью в покое и тепле, когда расслаблены противодействующие мышцы – антагонисты. Достаточно часто предваряют мышечный спазм фасцикуляции, хорошо видимые глазом в дневное время. Приступ проходит при ясном сознании, никаких сопутствующих расстройств нет. Крампи практически не встречается у детей младше 8 лет, зато после 65 лет частота резко возрастает. У пожилых тонические сокращения мышц ухудшают качество сна или становятся причиной бессонницы.
По частоте вовлечения мышцы распределяются так:
- мышцы голени и стопы;
- двуглавая мышца плеча;
- разгибатели пальцев кисти;
- мышцы туловища и диафрагмы;
- подчелюстные.
Отличительная черта крампи – сильная боль, возникающая в момент мышечного спазма, которая прекращается с его окончанием. При спазме мышца становится плотной и резко болезненной при ощупывании. Крампи регулярно переносит каждый 10-й человек.
- Первичная консультация - 4000
- Повторная консультация - 2500
Почему возникает судорога?
Причины возникновения бывают физиологические (первичные) и патологические (вторичные). Относительно безопасные физиологические причины – это перенапряжение мышц, а также временные метаболические нарушения.
У здорового человека судороги мышц провоцируются такими факторами:
- непривычная длительная нагрузка высокой интенсивности;
- нефизиологическое напряжение мышц, вызванное болезнями позвоночника и суставов конечностей;
- злоупотребление алкоголем;
- недостаточный сон;
- курение;
- нарушение температурного режима – перегревание или переохлаждение;
- водно-электролитные нарушения (обильное потоотделение в жару, недостаточное потребление жидкости, употребление мочегонных препаратов и средств);
Патологические причины крампи – это различные болезни и состояния органов и нервной системы. К ним относятся:
- болезни периферических нервов – радикуло- и полиневропатии;
- болезнь Паркинсона;
- болезни центральной нервной системы – спинальные амиотрофии, боковой амиотрофический склероз, последствия полиомиелита;
- рассеянный склероз;
- болезни печени, особенно хронический гепатит и цирроз;
- болезни кишечника, особенно вирусный энтерит;
- болезни почек, особенно хроническая почечная недостаточность с уремией;
- болезни мышц – мышечные дистрофии, обменные миопатии;
- эндокринные болезни – сахарный диабет, гипотиреоз, снижение функции паращитовидных желез;
- рост и развитие опухолей, доброкачественных и злокачественных;
- недостаточность в организме железа;
- облитерирующие болезни сосудов нижних конечностей;
- сердечная недостаточность, сопровождающаяся отеками;
- беременность.

Крампи могут развиваться после операций очищения крови – гемодиализа и плазмафереза. В некоторых случаях причину возникновения судорожных сокращений обнаружить не удается, такие состояния называются идиопатическими.
Существуют семейные формы, когда крампи возникают в подростковом или пожилом возрасте без видимой причины. Такие формы имеют волнообразное течение, переходят на мышцы бедер и передней брюшной стенки. Характерен спазм челюстно-подъязычной мышцы, когда после зевания развивается ее одностороннее сокращение. Исследователи считают, что механизм наследственной передачи этой формы – аутосомно-доминантный. Многие связывают крампи с дефицитом витаминов группы В и D, а также электролитов.
Принципы диагностики
Отличить физиологическую реакцию от патологического состояния может только врач, самостоятельно сделать это невозможно.
Иногда уплотнение мышц и их болезненность держатся в течение нескольких дней. Косвенным подтверждением длительных крампи служит повышение уровня креатинфосокиназы. Тонический спазм мышц грудной клетки или диафрагмы случается редко, однако может создавать картину инфаркта сердца или легкого.
Тщательная диагностика – основа успешного лечения. В связи с многообразием причин обследование может занять около недели. Диагностическое оснащение клиники ЦЭЛТ позволяет выявить скрытые болезни, о которых человек не знал. Важный аспект – определение показателей гомеостаза, их возможных отклонений от нормы. Выявленные изменения водно-электролитного обмена позволяют быстро скорректировать состояние.
Набор диагностических процедур может включать при необходимости не только общеклинические анализы, но и электронейромиографию, исследование функции сердца, щитовидной железы, почек и других органов. ЭНМГ вне приступа может выявить признаки первичной мышечной патологии и нарушения иннервации мышцы, во время сокращения мышцы записываются потенциалы высокой частоты и амплитуды.
Читайте также:

