Поражение нерва вирусом седалищного нерва
Обновлено: 24.04.2024
Рассмотрены патогенетические механизмы развития туннельной невропатии, клинические проявления туннельных невропатий и подходы к этиотропной, патогенетической и симптоматической терапии пациентов.
Complex treatment of tunnel neuropathy of pelvic belt with pathology of the lumbar division of thespine
Pathogenetic mechanisms of the development of tunnel neuropathy are examined , as well as clinical manifestations of tunnel neuropathy and approaches to etiotropic, pathogenetic and symptomatic therapy of patients.
Существует ряд теорий, объясняющих причину возникновения тоннельных невропатий: дисметаболическая, воспалительная, гормональная, сосудистая, механическая, аномалийная, функциональная и многие другие, однако ни одна из них не может претендовать на роль всеобъемлющей. Вероятно, следует говорить о мультифакториальной природе тоннельных невропатий: для развития данного заболевания необходима генетическая предрасположенность, а для проявлений его — воздействие различных средовых факторов: экзогенных и эндогенных.
К эндогенным относят анатомические варианты строения костей и связок, а также периферических нервов; особенности функционирования двигательного аппарата; сопутствующие эндокринные и метаболические расстройства. К экзогенным — механические и инфекционные факторы.
Во всех существующих теориях развития тоннельных невропатий фигурируют два фактора: декомпенсация в трофических системах нерва (нарушение аксоплазматического тока, кровоснабжение vasae nervorum) и локальные микротравмы периферических нервов. Известно, что по наследству могут передаваться как недостаточность трофических систем периферических нервов, так и узость фиброзно-костных каналов (за счет особенностей строения и двигательного стереотипа). По этой причине неудивительно частое выявление больных тоннельными невропатиями в отдельных семьях с наличием соответствующей патологии.
Патогенез механического поражения периферических нервов достаточно хорошо изучен: особенностью периферических нервов является их устойчивость к изменениям длины — они приспосабливаются к выраженным изменениям положения конечностей с помощью скользящих движений нерва в ложе. Эта адаптация осуществляется вследствие высокоамплитудных, недифференцированных движений, во время которых нерв перемещается внутри ограниченного тоннеля, производя экстраневральное движение. При интраневральных движениях отдельный пучок скользит относительно других в пределах нерва. Патологические процессы, такие как наличие крови в эпиневральном пространстве, отек ложа нерва или интраневрального пространства, а также разволокнение или утолщение в тоннеле окружающей нерв фиброзной ткани (например, при коллагенозах, стенозирующем лигаментите), могут нарушать работу этого механизма. Движения конечностей при этом обусловливают значительный рост напряжения проксимальнее и дистальнее области патологических изменений. Диаметр нерва уменьшается, и интраневральное давление возрастает. Если интраневральное давление превышает давление в эпиневральных артериолах, наступает преходящая ишемия нервных волокон. Это может приводить к формированию отека, усилению воспалительной реакции, нарастанию адгезии и к дальнейшему уменьшению объема скользящего движения нерва или росту напряжения. В нервных стволах, особенно в участках нерва, прилегающих к зоне стенозирования, образуются веретенообразные утолщения; в волокнах ствола происходят различные патоморфологические изменения (от демиелинизации до фрагментации осевых цилиндров и исчезновения аксонов).
Локализация нарушений чувствительности при всей их топографической типичности весьма варьирует у разных пациентов вследствие преморбидных вариантов сенсорной иннервации кожи, существования зон перекрытия смежными нервами, а также нередкой асимметричности компрессии нервного ствола. То же самое можно сказать и о мышечной слабости, которая нередко носит анталгический, а иногда и психогенный характер. В силу деликатности или непостоянства объективных признаков повреждения нерва, традиционное неврологическое исследование должно быть дополнено специальными клиническими тестами, провоцирующими парестезии и боли, направленными на поиск места компрессии:
- Тест Тинеля — при перкуссии в зоне повреждения над проекцией нерва появляются боли и/или парестезии в области иннервации нерва, дистальнее места перкуссии.
- Тест пальцевой компрессии Гольдберга — аналогично тесту Тинеля производится сдавление большим пальцем или локтем на протяжении 1 минуты седалищного нерва в проекции грушевидной мышцы и т. д. В ответ возникают парестезии и боли по ходу компримированного нерва.
- Турникетный (манжеточный) тест — проксимальнее места предполагаемой компрессии нерва (на бедре или голени) накладывают манжету тонометра и повышают в ней давление до уровня обычного систолического или слегка выше его. Выжидают 1 мин. При наличии тоннельного синдрома появляются парестезии в зоне иннервации компримированного нерва. Этот тест может быть использован и для суждения о степени тяжести заболевания, если измерять время от начала манжетной компрессии до появления парестезии. С равным успехом применим он для контроля за эффективностью лечения.
- Тест поднятия конечностей (элевационный) — при невропатиях ног в положении лежа поднимается поочередно на 1 минуту выпрямленная одна, а затем другая нога. Вследствие уменьшения гидростатического давления в артериях конечностей нарушается кровоснабжение нервов и возникают парестезии.
- Тест форсированных максимальных по объему пассивных движений — выбирают такое направление движения, при котором пораженный нерв оказался бы в еще большей степени компрессии и добавочного натяжения. При подозрении на синдром грушевидной мышцы выполняют пробу Бонне — в положении лежа на животе согнутую в колене ногу отводят в сторону, растягивая грушевидную мышцу, появление боли и парестезий по ходу седалищного нерва свидетельствует о его компрессии в подгрушевидном пространстве. При мералгии Бернгардта–Рота применяют обратный симптом Ласега — переразгибание бедра вызывает тракционную боль в проекции латерального кожного нерва бедра. Механизм всей этой группы пассивных провоцирующих движений, по существу, может быть отнесен к тракции нерва, нередко дополняемой и его гиперангуляцией и компрессией.
.jpg)
Не все вышеописанные тесты бывают положительными даже на поздних стадиях тоннельных невропатий. Поэтому для точной диагностики поражения периферических нервов и наличия МАС-синдрома при дисфункции поясничного отдела позвоночника, определяющей стратегию терапии, необходимо точное знание особенностей наиболее типичных тоннельных синдромов тазового пояса и ног и их связи с корешками спинномозговых нервов.
К тоннельным синдромам тазового пояса относятся:
Для объективной оценки тяжести поражения и процессов восстановления функций нерва, особенно на ранних стадиях заболевания при отсутствии объективной неврологической симптоматики, применяются нейрофизиологические исследования: стимуляционная электронейромиография (ЭНМГ), количественное сенсорное тестирование. При ЭНМГ определяется снижение амплитуды и скорости проведения импульса по двигательным и чувствительным волокнам и увеличение резидуальной латенции в месте компрессии нерва и дистальнее.
Для того чтобы лечение тоннельного синдрома было эффективным, необходимо понять причину и механизмы возникновения компрессии и применить комплексный подход к терапии. Радикальным методом лечения большинства тоннельных синдромов является оперативное вмешательство, которое заключается в рассечении тканей, сдавливающих нерв, и в создании оптимальных условий для нервного ствола, предупреждающих его травматизацию. Наличие грубых выпадений двигательных и чувствительных функций, быстрое нарастание симптоматики с развитием контрактур является абсолютным показанием к операции. Однако в подавляющем большинстве случаев прибегнуть к операции больных вынуждает безуспешность консервативного лечения, а не абсолютные показания, что особенно часто наблюдается при МАС-синдромах, когда источник проксимальной компрессии нерва не установлен и не подвергается терапевтическому воздействию.
Вторым направлением успешного консервативного лечения тоннельных невропатий и профилактики возникновения последующих тоннельных синдромов является этиотропная терапия, направленная на восстановление нарушенного метаболизма в поврежденном нерве при эндокринных, инфекционных и дизимунных поражениях периферической нервной системы.
Самым коротким и действенным путем для купирования боли при наличии у врача необходимых манипуляционных навыков являются медикаментозные блокады. Инъекции глюкокортикоидов непосредственно в соответствующие каналы или ткани, окружающие нерв, являются методом патогенетического лечения тоннельных невропатий. Применение глюкокортикоидов обосновано противовоспалительным и противоотечным действием непосредственно в тканях, в которые они вводятся, а также ремиелинизирующим действием при локальных аутоиммунных поражениях периферических нервов. Однако необходимо учитывать и возможное системное действие гормонов, поэтому в начале терапии целесообразно применение растворов короткодействующих глюкокортикоидов для оценки не только эффективности, но и безопасности этого вида лечения, а при отсутствии значимых побочных явлений (отеки, дисменорея, неконтролируемая гипергликемия и/или артериальная гипертензия и т. п.) и в случае недостаточной эффективности препаратов короткого действия возможно осторожное применение микрокристаллических суспензий. Альтернативной методикой являются компрессы с Димексидом (5,0 мл), анестетиками (2 мл 0,5% Новокаина или 2% Лидокаина), глюкокортикоидами (2 мл суспензии гидрокортизона) или НПВС (8 мг лиофилизата Ксефокама) и витаминами группы В (раствор Нейробиона 3 мл) на 20–30 минут в области повреждения нерва.
Для патогенетической терапии тоннельных невропатий в зависимости от преобладающих механизмов поражения нервов также могут применяться антиоксиданты (альфа-липоевая кислота), ингибиторы холинестеразы (Прозерин, Ипидакрин), вазоактивные препараты (Пентоксифиллин, гингко билоба и др.), репаранты (Солкосерил, Актовегин). В качестве физиотерапевтических мероприятий наиболее эффективны массаж дистальнее и проксимальнее места компрессии, ультразвук с глюкокортикоидами на область компрессии, электрофорез с лидазой и ударно-волновая терапия высокой частоты и низкой интенсивности. Используются методики мануальной терапии (неоперативный невролиз), позволяющие воздействовать на механизм гиперфиксации нерва за счет уменьшения рубцово-спаечного процесса в тоннеле.
Для активации регенеративных процессов в периферических нервах успешно применяется нейротропный комплекс, содержащий большие дозы витаминов группы В (В1, В6, B12). Эффективность комбинированного препарата Нейробион для парентерального введения (В1 — 100 мг, В6 — 100 мг, В12 — 1 мг) изучалась с помощью ретроспективного анализа (S. Worschhauser и соавт.) 1082 пациентов с различными болевыми синдромами. Оценка имеющихся данных позволила констатировать, что вне зависимости от диагноза 481 пациент получал лечение Нейробионом в ампулах без использования каких-либо других лекарственных средств. В 78% всех случаев лечения Нейробионом в ампулах, независимо от сопроводительной терапии, был описан положительный результат. Помимо высокой эффективности, Нейробион отличается высокой безопасностью ввиду того, что не содержит Лидокаин, способный вызывать тяжелые аллергические реакции. Однако отсутствие анестетиков в составе препарата может снижать комплаенс пациентов ввиду болезненности процедуры инъекции. При отсутствии указаний на непереносимость местных анестетиков, Нейробион может быть смешан с любым из них (0,5% Новокаином, 2% Лидокаином или 7,5% Наропином).
Применение витамина В12 способствует не только ремиелинизации, но и снижению интенсивности болевого синдрома. Пиридоксин в составе Нейробиона участвует в синтезе сфингозина — структурного элемента мембраны нервного волокна и нейромедиаторов (серотонина, норадреналина). Таким образом, оба нейротропных компонента улучшают скорость проведения нервного импульса, улучшают его репаративные свойства. Доказано патогенетическое воздействие тиамина на улучшение аксоплазматического тока и восстановление трофической функции нейрона.
Лечение тоннельных невропатий целесообразно начинать с парентерального введения Нейробиона (ежедневно по 3 мл внутримышечно, курс 6–12 инъекций), а после достижения клинического улучшения для обеспечения стабильного патогенетического действия, направленного на восстановление функции нерва, перейти на прием таблетированной формы 3 раза в сутки в течение 1–3 месяцев.
Понимание патогенетических механизмов развития тоннельной невропатии у каждого конкретного пациента обусловливает индивидуальный подбор этиотропной, патогенетической и симптоматической терапии, способной не только облегчить состояние больного (уменьшить выраженность болевого синдрома, купировать воспаление и отек, улучшить вегетативно-трофические функции), но и предотвратить появление повторных компрессий периферических нервов. Прогноз пациента с тоннельной невропатией зависит от своевременного начала терапии, до наступления необратимых метаболических процессов в нерве, а также атрофии и контрактур в иннервируемых мышцах.
Литература
- Алексеев В. В., Баринов А. Н., Кукушкин М. Л., Подчуфарова Е. В., Строков И. А., Яхно Н. Н. Боль: руководство для врачей и студентов / Под ред. Н. Н. Яхно, М.: МедПресс. 2009. 302 с.
- Баринов А. Н. Невропатическая боль: клинические рекомендации и алгоритмы // Врач. 2012, № 9, с. 17–23.
- Баринов А. Н. Тоннельные невропатии: обоснование патогенетической терапии // Врач. 2012, № 4, с. 31–37.
- Бублик Л. А. с соавт. Эпидуральные блокады при выраженном корешковом и болевом синдроме, обусловленном патологией межпозвонковых дисков поясничного отдела позвоночника, с применением Ксефокама и лидокаина // Международный неврологический журнал. 2006, № 1 (5), с. 12–17.
- Данилов А. Б. Витамины группы В в лечении боли // Лечащий Врач. 2009, № 9, с. 1–3.
- Еськин Н. А., Матвеева Н. Ю., Приписнова С. Г. Ультразвуковое исследование периферической нервной системы // SonoAce-Ultrasound. 2008, № 18, с. 65–75.
- Мельцер Р. И., Ошукова С. М., Иванова И. У. Нейрокомпрессионные синдромы: Монография. Петрозаводск: ПетрГУ. 2002. 134 с.
- Миронов С. П., Еськин Н. А., Голубев В. Г. и др. Ультразвуковая диагностика патологии сухожилий и нервов конечностей // Вестник травматологии и ортопедии. 2004. № 3. с. 3–4.
- Яхно Н. Н., Баринов А. Н., Подчуфарова Е. В. Невропатическая и скелетно-мышечная боль. Современные подходы к диагностике и лечению // Клиническая медицина. 2008. Т. 86, № 11. С. 9–15.
- Eckert M., Schejbal P. Therapy of neuropathies with a vitamin B combination // Fortschr Med. 1992, Oct 20; 110 (29): 544–548.
- Gelberman R. H., Szabo R. M., Williamson R. V. et al. Sensibility testing in peripheral-nerve compression syndromes. An experimental study in humans // J Bone Joint Surg Am. 1983; Jun, 65 (5): 632–638.
- Graham R. G., Hudson D. A., Solomons M. A prospective study to assess the outcome of steroid injections and wrist splinting for the treatment of carpal tunnel syndrome // Plast Reconstr Surg. 2004; 113 (2): 550–556.
- Jarvik J. G., Comstock B. A., Kliot M., Turner J. A., Chan L., Heagerty P. J. et al. Surgery versus non-surgical therapy for carpal tunnel syndrome: a randomised parallel-group trial // Lancet. 2009; Sep 26, 374 (9695): 1074–1081.
- Kwon B. C., Jung K. I., Baek G. H. Comparison of sonography and electrodiagnostic testing in the diagnosis of carpal tunnel syndrome // J Hand Surg [Am]. 2008; Jan, 33 (1): 65–71.
- Lo S. F. Clinical characteristics and electrodiagnostic features in patients with carpal tunnel syndrome, double crush syndrome, and cervical radiculopathy // Rheumatol Int. 2012; 01 May, 32 (5): 1257–1263.
- Pomerance J., Zurakowski D., Fine I. The cost-effectiveness of nonsurgical versus surgical treatment for carpal tunnel syndrome // J Hand Surg Am. 2009; Sep, 34 (7): 1193–1200.
- Schmid A. B. The double crush syndrome revisited — a Delphi study to reveal current expert views on mechanisms underlying dual nerve disorders // Man Ther. 2011; 01 Dec, 16 (6): 557–562.
- Violante F. S., Armstrong T. J., Fiorentini C. et al. Carpal tunnel syndrome and manual work: a longitudinal study // J Occup Environ Med. 2007; 49 (11): 1189–1196.
- Upton А., McComas А. The Double Crush in Nerve-Entrapment Syndromes // Lancet. 1973, 18, p. 359–362.
А. Н. Баринов, кандидат медицинских наук
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
- Переохлаждения поясницы
- Чрезмерной нагрузки на тазовые мышцы
- Сколиоза и других нарушений в области позвоночника
- Травмы позвоночника
- Артроза и других заболеваний тазобедренного сустава
- Беременности
- Осложнений во время родов
- Сидячего образа жизни
- Повреждений седалищного нерва при внутримышечных инъекциях
- Инфекционных заболеваний
- Новообразований (доброкачественных и злокачественных)
- Боли при ушибе или падении
- Межпозвонковой грыжи
- Остеохондроза
- Синдрома грушевидной мышцы
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
- Боль в пояснице, задней поверхности бедра, ягодицах или голени
- Дискомфорт во время ходьбы, при сведении ног и сгибе в колене
- Ощущение жара в пальцах ног
- Ощущение зябкости в зоне поражения нерва
- Чрезмерная потливость
- Нарушение подвижности сустава – обычно пациенты жалуются, что не могут разогнуть ногу
- Онемение конечностей
- Ощущение мурашек на ноге
- Изменение цвета кожи на поврежденной территории
- Общее недомогание, апатия и слабость
- Повышенная температура тела
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
- Примите удобную и безболезненную позу. Оптимальный вариант – лежа на спине или на здоровом боку с прямой ногой, в которой ощущается боль
- Максимально откажитесь от активности, так как каждое лишнее движение может спровоцировать дополнительную боль
- Откажитесь от дедовских способов лечения – грелку лучше убрать в сторону, также не стоит растирать больную область. Эти действия могут усугубить положение
- Примите анальгетики. Они помогут притупить острую ноющую боль. Обычно такие препараты бывают в виде капсул или мазей
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
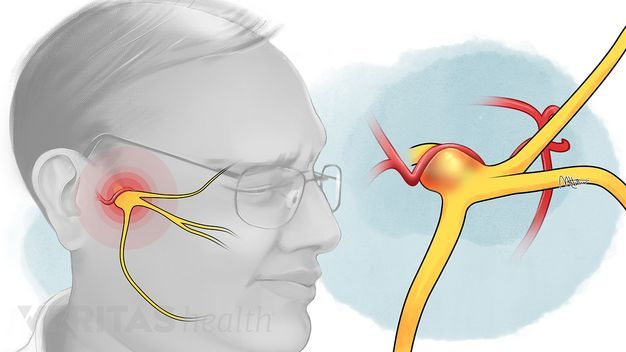
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
- Травмы височно-нижнечелюстного сустава
- Опухоли (доброкачественные и злокачественные) головного мозга и области лица
- Аномалии развития черепа
- Травмы черепа – родовая, перелом, основания, повреждение лица или челюсти
- Полиомиелит
- Туберкулез легких
- Отит
- Синусит
- Хронический кариес
- Воспаление после удаления или лечения зубов
- Гипертония
- ВИЧ и СПИД
- Отравление
- Воспаление среднего уха
- Сильное переохлаждение головы
- Изменение гормонального фона у женщин
- Воспаление десны
- Синдром Рамзи Ханта
- Инсульт
- Паралич Белла
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
К главным симптомам невралгии лицевого нерва специалисты относят кратковременную, но острую и интенсивную боль в разных отделах головы. Стреляющие приступы распространяются по всей поверхности лица - губам, глазам, носу, верхней и нижней челюсти, деснам и языку.
Также пациенты сообщают о следующих симптомах:
- Привкус металла в ротовой полости
- Мышечная слабость
- За 2-3 дня до поражения мимики возникает боль за внешним ухом, распространяющиеся на лицо, затылочную часть и глаза
- Асимметрия лица
- Невозможность закрыть глаз с больной стороны
- Опущенный уголок рта
- Сухость во рту
- Неразборчивая речь
- Сходящее косоглазие
- Неконтролируемое слезоотделение
- Нарушение работы вкусовых рецепторов
- Усиленное слюнотечение
- Спазмы лицевых мышц
- Повышенная или пониженная чувствительность лица
- Повышение температуры
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
- Ультразвук
- Лазерное облучение крови
- Электрофорез лекарств
- Микроволновая терапия
- Воздействие электричеством ультравысокой частоты
- Озокеритолечение
- Миоэлектростимуляция
- Дарсонвализация
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
- Маски из глины или парафина
- Иглоукалывание
- Рефлексотерапия
- Уколы для устранения мышечных нарушений
- Лечебные ванные
- Тейпирование – натяжение лица при помощи лейкопластырей
- Иммуносорбация – очистка крови от антигенов и антител
- Биоуправление – тренировка мышц лица
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Гимнастика при воспалении тройничного нерва:
- Закрыть глаза
- Поднять брови вверх
- Нахмуриться
- Прищуриться
- Улыбнуться с закрытым ртом
- Улыбнуться с открытым ртом
- Надуть щеки
- Втянуть их обратно
- Посвистеть
- Расширить ноздри
- Свернуть губы трубочкой
- Поднять верхнюю губу и вернуться в исходное положение
- Опустить нижнюю губу и вернуться в исходное положение
- Набрать в рот воды
- Прополоскать ротовую полость
- Закрыть рот
- Водить кончиком языка по деснам
- Двигать языком вправо и влево
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
- Избегать сквозняка и переохлаждения
- Держать голову в тепле в холодное время года
- Следить за давлением
- Своевременное лечение инфекционных и бактериальных заболеваний
- Проходить плановый осмотр у онколога
- Избегать травм черепа и головы
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Невралгия седалищного нерва или ишиас – распространенная патология, характеризующаяся воспалением крупного седалищного нерва, острыми простреливающими или тянущими болями в ногах, их онемением или потерей двигательной активности. Она диагностируется у людей в возрасте 30-50 лет. В зависимости от уровня поражения нервных корешков в области поясницы, болевой синдром может возникать в ягодице, отдавать в голень, стопу и пальцы. В сидячем положении боль усиливается, вызывая слабость в ноге. Также она может сопровождаться дискомфортом в спине.

Причины невралгии
Защемление седалищного нерва может возникнуть на фоне таких причин:
- остеохондроз позвоночника;
- спондилолистез;
- межпозвоночные грыжи;
- дисфункция пояснично-крестцового сочленения;
- опухоли позвоночника;
- инфекционные заболевания;
- нарушения обменных процессов;
- рассеянный склероз;
- болезнь Лайма;
- интоксикация организма;
- травмы седалищного нерва;
- аллергические заболевания;
- синдром грушевидной мышцы;
- занятия тяжелыми видами спорта.
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Симптомы
Ишиас развивается вследствие защемления нерва и сопровождается следующими симптомами:
- быстрая утомляемость;
- боли в области поясницы и ягодиц, постепенно охватывающие ноги до пальцев;
- чувство жжения в нижней части ног;
- потеря чувствительности пальцами ног;
- нарушение походки;
- атрофия мышечной ткани.
При сгибании ноги в колене болевой синдром ослабевает, а при разгибании — усиливается, отдавая в область ягодиц. Пациенты утверждают, что чаще боли возникают ночью. По окончании приступа болевые ощущения могут беспокоить в центре ягодицы, под коленом и в пояснице. В некоторых случаях они могут привести к потере сознания. У больного краснеет кожа, появляются отеки, гипергидроз стоп. Во время приступа он замирает и старается не двигаться пораженной конечностью.
Разновидности
В зависимости от пораженной части нерва врачи выделяют 3 вида ишиаса:
- Верхний или фуникулит. Воспаление локализовано в семенном канатике. В большинстве случаев развивается при эпидидимите или орхоэпидидимите. Иногда появляется при травмах или удалении яичка, воспалительных или онкологических заболеваниях. Может привести к водянке или бесплодию.
- Средний или плексит. Поражение нервного сплетения, которое образовано спинномозговыми нервами. Возникает при травмах. Опухолях, обменных нарушениях, инфекциях и аутоиммунных заболеваниях. Нередко приводит к инвалидизации.
- Нижний или трункулит. Локализуется у места выхода седалищного нерва из малого таза.
Диагностика
Врач проводит полный неврологический осмотр, определяет состояние кожи, степень сухости и атрофии. Дополнительно выполняют рентгенографию, компьютерную томографию, электронейромиографию и магнитно-резонансную томографию.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

К какому врачу обратиться
При возникновении болевого синдрома в спине и ногах следует обратиться к неврологу. Он определит локализацию патологического очага и причину ишиаса, назначит эффективное лечение.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович
Лечение невралгии седалищного нерва
Курс лечения при ишиасе направлен на устранение болевого синдрома. Для этого врач назначает обезболивающие и противовоспалительные препараты, витаминные комплексы. Хорошо зарекомендовали себя в борьбе с патологией хондропротекторы, миорелаксанты и гомеопатические средства. Для усиления эффективности медикаментов используют физиопроцедуры. Полезными считаются согревающие компрессы, фонофорез и электрофорез. Также больному показано санаторно-курортное лечение, гирудотерапия, иглорефлексотерапия, магнитотерапия, фитотерапия и апитерапия.
Для повышения физической активности больному показана лечебная гимнастика. Программу подбирает индивидуально врач. Она предусматривает постепенное увеличение нагрузок. Полезно пациенту с ишиасом плавать в бассейне.
После снятия острой формы невралгии можно проводить массажные процедуры. Они предназначены для профилактики гипотрофии мышечной ткани.
При длительном ишиасе хорошо помогают растирания с использованием настойки конского каштана. Полезно принимать воздушные ванны, после чего несколько минут растирать все тело.
Если у пациента тяжелая форма ишиаса с выраженной клинической картиной, ему показан постельный режим. Кровать обязательно должна быть с жестким каркасом и ортопедическим матрасом. Под больную конечность подкладывается подушка. Во время лечения острой формы врачи рекомендуют ограничить двигательную активность.
В случае отсутствия положительного результата от медикаментозного лечения больному показано хирургическое вмешательство.
Читайте также:

