Порок сердца из-за герпеса
Обновлено: 23.04.2024
Кто не пригоден для службы в армии? Болезни, с которыми не берут в армию
В апреле начинается весенний призыв в армию молодых парней, которых медицинская комиссия военкомата признала профпригодным для служения в рядах вооруженных сил. Люди старшего поколения, которые служили в советское время, уверены, что служба в армии делает из юноши настоящего мужчину, но современная армия и средства массовой информации сформировали противоположную точку зрения, согласно которой армия делает из подростка инвалида и даже может стать причиной его гибели. Поэтому большая часть молодежи сегодня ищут пути, чтобы не попасть в ряды призывников.
Самый популярный способ "откосить" от армии - это наличие заболевания, с которым не положено призывать в армию. Но доказать наличие проблем со здоровьем нужно через медицинское освидетельствование, куда надо предоставить все справки и историю болезни, которая дает возможность не попасть в число новобранцев. Врачебная комиссия при медицинском освидетельствовании определяет категорию годности новобранца к службе.
Присвоение категории А призывнику свидетельствует о том, что он годен служить в любых частях вооруженных сил, в том числе на флоте и в десанте. С категорией Б также призовут в армию, но ограничения при выборе места службы у призывника возникнут. Категория В дает освобождение от службы в армии, с ней призывник зачисляется только в запас. "Белый" военный билет получают и признаются непригодными для призыва на службу с категорией Д, никакого повторного медицинского освидетельствования после присвоения этой категории уже не требуется.
Через 6 месяцев военкомат присылает повторно повестку призывникам с категорией Г, которая означает, что человек временно не годен к службе в армии, но будет призван после выздоровления. Обычно после вынесения заключения о временной негодности к военной службе дается отсрочка от армии не более чем на 1 год, по истечении которого парень проходит повторное освидетельствование и может быть призван в армию, если комиссия признает его здоровым.
Например, если у призывника индекс массы тела менее 19, то ему дается отсрочка от армии на 6 месяцев по причине недобора веса. Призывник в этом случае ежемесячно проходит медкомиссию в военкомате, если за период наблюдения у него наблюдается положительная динамика прибавления веса, то он считается годным к службе.

Наиболее распространенные болезни, с которыми не берут в армию следующие:
1. Сколиоз II степени и выше. Фиксированное искривление позвоночника с углом не меньше 11 градусов, сопровождающиеся с утратой чувствительности и сухожильного рефлекса.
2. Плоскостопие III степени. "Медвежья стопа" или сильно выраженное плоскостопие, при котором невозможно приспособить ношение обуви установленного военного образца.
3. Выраженные заболевания суставов. Артроз II и III степени в суставах обоих ног.
4. Проблемы со зрением. Ухудшение зрения одного или обоих глаз из-за высокой степени близорукости, отслоения сетчатки, травмы глаза, глаукомы и других болезней.
5. Гипертония. Повышенное артериальное давление более 95/ 150 мм. рт. ст. в состоянии покоя.
6. Понижение слуха. Невосприятие речи хотя бы одним ухом, сказанной шепотом с расстояния более двух метров, глухота, глухонемота и хронический отит, сопровождающийся затрудненным носовым дыханием.

7. Язва желудка или двенадцатиперстной кишки.
9. Хронический панкреатит.
10. Грыжа, которая привела к умеренному нарушению работы пищеварительной системы.
11. Отсутствие пальца на кисти рук или ног, их деформации и дефекты.
12. Застарелые вывихи и травмы, которые хорошо видны на рентгеновском снимке.
13. Мочекаменная болезнь и наличие камней более 0,5 см в разных органах.
14. Энурез или ночное недержание мочи.
15. Отклонения в психики, навязчивые состояния, страхи и шизофрения.
16. Заикание, при котором непонятна речь.
17. Сахарный диабет, ожирение III степени.
18. Вегетативно-сосудистая дистония, сопровождающаяся частыми головокружениями и обмороками, которые должны подтверждаться документами.
19. Геморрой II степени и выше.
20. Бронхиальная астма, туберкулез и другие заболевания дыхательной системы, приводящие к стойкому нарушению дыхания I степени по обструктивному типу и сильнее.
21. Не поддающиеся лечению нарушения ритма сердца, порок сердца, аритмия.
22. Болезни мужских половых органов с незначительными нарушениями функции, водянка яичка и гиперплазия.
23. СПИД, гепатит С, рак и другие опасные для жизни болезни.
Также в армию не должны призывать лиц, страдающих алкоголизмом и наркоманией при наличии у них документов, подтверждающих их пристрастие к алкоголю и наркотикам.
Обязательно рекомендуем к прочтению актуальные изменения в статье: "Призыв в армию - что изменилось? Что надо знать будущему солдату?"
Для врачей военно-призывной комиссии рекомендуется к изучению полный перечень заболеваний для отвода от службы в армии описанный в "Постановлении Правительства РФ от 04.07.2013 N 565 (ред. от 19.05.2015) Об утверждении Положения о военно-врачебной экспертизе"
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Почему ребенок родился с пороком сердца? Врожденный порок сердца
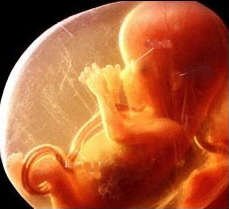
Врожденный порок сердца (ВПС) - самая распространенная патология в строении сердца, сердечного клапана и сосудов у детей. Называется он врожденным потому, что все эти нарушения в формировании мышц и сосудов сердца происходят в период развития плода в утробе матери. По данным медицинской статистики, в мире 18 из 1000 младенцев рождаются с ВПС.
Услышав из уст врача слова: "Ваш ребенок родился с пороком сердца", конечно же, родителей охватывает ужас. Ведь всем известно, что именно ВПС является одной из самых распространенных причин смерти детей до годовалого возраста. Безусловно, диагноз врожденный порок сердца - это очень серьезно, но в настоящее время многие дети после проведения операции на сердце полностью выздоравливают и живут полноценной жизнью. А некоторые дети с ВПС вовсе не нуждаются в хирургическом лечении.
Когда родители узнают, что у ребенка врожденный порок сердца, то первая мысль, которая возникает у них в голове, это - почему именно их ребенок родился с пороком сердца? Кто виноват? Почему патологию сердца эмбриона не выявил специалист во время прохождения УЗИ в начале беременности? Действительно, в последнее годы наблюдается тенденция роста рождаемости детей с пороком сердца. В мегаполисах и в регионах с плохой экологией дети с патологией сердца рождаются чаще.
К сожалению, недостаточный уровень квалификации врача, проводившего УЗИ, недобросовестное отношение к ведению беременности гинеколога тоже встречаются нередко. Выявить тяжелые формы порока сердца можно с помощью УЗИ на сроке 20 недель беременности. На практике же чаще всего его диагностируют после рождения ребенка или даже значительно позже. Но нельзя не отметить тот факт, что рост количества детей с врожденным пороком сердца в первую очередь связана с улучшением диагностики данной патологии.

Диагностирование порока сердца у плода имеет свои сложности. Дело в том, что кровообращение плода устроено таким образом, что незначительные сбои в работе сердца могут никак не влиять на внутриутробное развитие ребенка. Только после рождения у малыша кровообращение перестраивается на два круга, с этого времени все отверстия и сосуды, которые функционировали внутриутробно, закрываются. Поэтому даже в первые дни после рождения, пока кровообращение малыша полностью не настроился на взрослый лад, никаких симптомов порока сердца врачи могут не обнаружить. А симптомы эти следующие:
- шум в сердце. Сердечные шумы у новорожденных не являются признаком безусловной патологии. Услышать шумы можно на вторые-третьи сутки от рождения ребенка, но серьезное подозрение на врожденный порок сердца возникает только тогда, если они не проходят на пятые сутки.
- синюшность кожных покровов или цианоз. Порок сердца может быть вызван разными причинами. Чаще всего встречаются пороки, вызванные дефектами межжелудочковой и межпредсердной перегородки сердца. Они не вызывают изменения цвета кожного покрова малыша. Опаснее пороки сердца "синего" типа, когда наблюдается синюшность кожи малыша из-за перемешивания красной артериальной крови с венозной. Обычно при цианозе у ребенка синеет носогубный треугольник, пяточки и ногти.
- холодные конечности и кончик носа. При сердечной недостаточности развивается спазм периферических сосудов и из-за недостаточного снабжения кровью организма происходит похолодание ног, рук и кончика носа ребенка.

При проявлении этих симптомов у новорожденного в роддоме его направляют на УЗИ сердца, чтобы установить точный диагноз. Но если патология сердца слабовыраженная, то врачи могут маму с ребенком выписать домой. Дома родители могут заподозрить ВПС самостоятельно по сочетанию таких признаков, как ребенок плохо набирает вес, очень вяло сосет грудь, постоянно срыгивает, синеет во время плача и кормления, частота сердцебиения выше 150 ударов/минуту. Все эти симптомы требуют срочного обращения к педиатру и тщательного медицинского обследования.
Чтобы снизить риск рождения ребенка с врожденным пороком сердца надо планировать беременность заранее. Перед тем, как принять решение зачать ребенка, откажитесь от вредных привычек и измените свой образ жизни. Самый опасный период для формирования сердца является срок от 3-ей до 9-ой недели беременности. Если же в это время будущая мать продолжает курить, принимать гормональные и другие лекарственные препараты, употреблять алкогольные напитки и наркотики, то риск рождения ребенка с ВПС увеличивается в сотни раз. Именно в эти сроки беременности формируются тяжелые пороки, потому что в этот период происходит закладка всех структур и сосудов сердца.
Вредное воздействие на развитие плода в утробе матери могут оказать и вирусные заболевания, перенесенные женщиной в первые три месяца беременности. Например, грипп, ОРВИ, герпес, краснуха и венерические инфекции. Поэтому прежде чем принять решение зачать ребенка, сдайте анализы. Отсутствие инфекций предотвратит риск рождения ребенка с пороком сердца. Обязательно надо пройти обследование женщинам, имеющим наследственную расположенность к различным заболеваниям сердца и в возрасте, старше 35 лет, так как причиной формирования 90% врожденных пороков сердца является плохая наследственность. Поздние роды также могут негативно сказаться на формировании сердечно-сосудистой системы малыша.
Вирусные инфекции приобретают особую актуальность в период беременности, так как могут влиять на здоровье не только будущей мамы, но и плода. Герпес среди них занимает одно из главных мест, поскольку это заболевание очень часто встречается у беременных женщин.
Герпетическая инфекция - это большая группа инфекционных заболеваний, вызываемых вирусами герпеса человека. Это одно из наиболее распространенных заболеваний человека. По данным многочисленных исследований, к 18 годам более 90% населения планеты инфицируются одним или несколькими штаммами вирусов герпеса. Среди инфекций, передающихся половым путем, генитальный герпес занимает второе место после трихомониаза.
Особенностью герпеса является его рецидивирующее течение. Находящийся в спящем состоянии вирус пробуждается при снижении иммунитета, а беременность сама по себе обладает свойством ослабления иммунных сил организма, так как организм женщины вынашивает наполовину чужеродный с иммунологической точки зрения плод, что невозможно без снижения интенсивности работы ряда звеньев иммунитета. Именно поэтому обострения герпеса во время беременности происходят довольно часто.
Проявления заболевания
Клинические проявления герпеса зависят от многих факторов - типа вируса, локализации поражения, возраста и иммунного статуса человека. Классическая симптоматика - это появление группы мелких пузырьков, наполненных прозрачной жидкостью. Для герпеса характерно появление пузырьков при очередном рецидиве всегда в одном и том же месте.
При генитальном варианте герпеса высыпания локализуются на половых губах, на коже промежности, внутренней поверхности бедер, лобке или вокруг заднего прохода.
Сыпь сопровождается неприятными ощущениями, зудом, жжением, болью. Затем пузырьки лопаются, на их месте образуются сначала язвочки, затем корочки. Герпетические язвочки характерно болезненны, а образующиеся на их месте корочки исчезают бесследно через 2—3 дня, не оставляя на коже ни пигментации, ни рубцов.
Общая симптоматика заболевания весьма разнообразна: повышение температуры тела, увеличение лимфатических узлов (чаще – паховых), суставная и мышечная боли, упорные мигрени, раздражительность, отсутствие аппетита и т.д.
Типичная клиническая картина проявляется не более чем в трети случаях носительства генитального герпеса. Нередко генитальный герпес протекает бессимптомно или без характерных высыпаний.
Атипичное течение герпеса более коварно: отсутствие пузырьковых высыпаний с лихвой компенсируется многообразием общих проявлений, что часто создает трудности в постановке верного диагноза. Симптомы атипичного герпеса - жжение, трещины промежности, поло¬вых губ или заднего прохода, отек, покраснение слизистых оболочек. В таких случаях часто диагноз ставится неверно либо женщины, уверенные в наличии кандидоза (молочницы) или бактериального вагиноза, безрезультатно занимаются самолечением.
Тяжесть любых проявлений герпетической инфекции определяется состоянием иммунитета.
Разновидности вируса
Наиболее распространенными являются ВПГ 1 и 2 - вирус простого герпеса первого и второго типов. ВПГ 1 чаще всего проявляется в виде пузырьковых высыпаний на губах, возможны поражения глаз, ротовой полости, носа. Классическая локализация ВПГ 2 (генитального герпеса) - слизистая оболочка мочеполового тракта. В некоторых случаях наблюдается следующий феномен перекрестного инфицирования: виновником герпетических высыпаний верхней половины туловища является ВПГ 2 (генитальный) и наоборот - ВПГ 1 вызывает развитие инфекции нижней половины. Как правило, это связано с двумя причинами: нарушением элементарных правил гигиены, когда происходит самозаражение - перенос вируса через кожу и слизистые оболочки, и орально-генитальными контактами.
Заражение герпесом половых путей происходит в основном только через незащищенный половой контакт. В редких случаях возможна передача инфекции через поцелуй, использование общей посуды и белья. Это так называемый горизонтальный путь передачи. При вертикальном пути передачи происходит передача вируса от матери плоду во время беременности (при прохождении ребенка через родовые пути при условии наличия в слизистой вируса герпеса, то есть при родах в момент обострения герпес-вирусной инфекции). При локализации очагов на губах можно заразиться через общую посуду, полотенца и поцелуи. Надо отметить, что риск внутриутробного инфицирования плода при первичном герпесе составляет 50%, при рецидиве – не более 4%, во время родов при наличии высыпаний на шейке матки и наружных половых органов – 90%.
Как действует вирус?
Рассмотрим некоторые особенности взаимодействия вируса с организмом человека.
Обострения герпеса могут быть связаны с двумя факторами:
- уже имеющимся иммунодефицитом, что является пусковым механизмом для рецидива герпетической инфекции;
- влиянием вируса на сам иммунитет. Длительное нахождение герпеса в организме обладает прямым повреждающим действием на клетки иммунной системы. Таким образом, развивается порочный круг: ослабленный иммунитет запускает рецидив герпетической инфекции, а вирус герпеса еще более усугубляет имеющийся иммунодефицит.
Диагностика
Диагностика герпеса при типичной картине не представляет сложности для врача (да и для пациента тоже). Клинические проявления герпетической инфекции весьма яркие: характерные пузырьковые высыпания, рецидивирующее течение говорят сами за себя.
В случаях атипичного герпеса, вирусоносительства и при профилактическом обследовании методы лабораторной диагностики приобретают особое значение.
Основные направления лабораторных методов исследований:
- Определение непосредственно самих вирусных частиц. Для этого используются методы электронной микроскопии с использованием специальных методов окрашивания мазков, ИФА (иммуноферментный ана¬лиз) и ПЦР. Последний метод (полимеразная цепная реакция) широко распространен и дает достаточно точные результаты - он доступен, высокочувствителен, специфичен. Как правило, материал для анализа ПЦР берут путем соскоба (мазка) с шейки матки, влагалища, уретры, также исследуют соскоб со дна ранки или содержимое пузырька. При подозрении на скрытое течение инфекции исследуют еще мочу и слюну.
- Исследование крови на антитела к вирусу простого герпеса, при котором выявляется иммуноглобулины классов М и G. Если заражение человека произошло впервые (первичное инфицирование) или в момент диагностики соответствует острой фазе заболевания (рецидив), то в крови обнаруживают ранние антитела класса М.
Определение поздних иммуноглобулинов класса G свидетельствует о том, что встреча организма с вирусом уже произошла много ранее.
Особое внимание уделяется лабораторной диагностике в случае впервые выявленных симптомов герпеса при беременности. Такая ситуация может отвечать как первичному эпизоду, так и первому рецидиву (т.е. ранее организм уже встречался с вирусом, но проявлений не давал).
Если в крови есть IgG (поздние иммуноглобулины), значит, герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть IgМ, то необходимо проявить крайнюю степень настороженности, поскольку это является лабораторным подтверждением первичного эпизода.
Генитальный герпес и беременность
Особую же актуальность в период беременности приобретает именно генитальный герпес.
Очевидно, что при возникновении проблемы герпеса у будущей мамы появляется масса волнений. К счастью, в большинстве случаев эти тревоги безосновательны.
Когда же действительно есть повод для волнений? Наибольшую опасность представляет ситуация, когда заражение герпесом происходит у женщины во время беременности - первичный эпизод генитального герпеса. Такая ситуация характеризуется выраженными проявлениями, т.к. в организме матери нет защищающих от герпеса антител. Для плода риск особенно высок при заражении генитальным герпесом в первом и третьих триместрах. Инфицирование плода в первом триместре беременности приводит к возникновению гидроцефалии (накоплению жидкости в головном мозге), пороков сердца, аномалий развития желудочно-кишечного тракта и др. Такие случаи чрезвычайно редки, так как при первичном эпизоде герпеса, как правило, происходит самопроизвольное прерывание беременности до срока 10 недель.
Лечение герпеса во время беременности
При доказанном первичном инфицировании на ранних сроках беременности обсуждается вопрос о ее прерывании.
Лечение рецидивов герпеса во время беременности и вне ее не имеет принципиальных различий. В любом случае преследуются одинаковые цели: снижение выраженности симптомов (боль, зуд, лихорадка и т.д.), сокращение сроков заживления ран, предотвращение новых обострений. Следует помнить, что чем скорее начато лечение, тем больший эффект оно будет иметь. Если лечение начато в продромальный период (когда появляются начальные признаки заболевания – покалывание или легкий зуд на месте будущих пузырьков, озноб, недомогание), то это достоверно поможет снизить выраженность проявлений герпеса.
Особенностью лечения герпетической инфекции является точное соблюдение назначенной дозы и режима приема препаратов. Если пропущена очередная доза противовирусного препарата, то вирус герпеса может успеть в этот период размножиться, что приведет к неэффективности лечения.
Единственными препаратами, обладающими доказанной эффективностью в лечении герпетической инфекции, являются специфические виростатики – аналоги нуклеозидов (АЦИКЛОВИР, ВАЛАЦИКЛОВИР, ПЕНЦИКЛОВИР, ФАМЦИКЛОВИР).
Лечение герпетической инфекции при беременности подразумевает использование разрешенных противовирусных препаратов (ацикловир ЗОВИРАКС и валацикловир ВАЛТРЕКС) в виде мазей, кремов и таблеток.
Одновременно с противовирусными препаратами в комплексном лечении используют иммуномодуляторы (ВИФЕРОН), витамины, физиотерапевтические методы, местные антисептики для более быстрого заживления ранок.
Безусловно, целесообразность и курс лечения определяются в каждом индивидуальном случае. Ситуация сочетание беременности и герпеса должна находится под бдительным контролем врача и самолечение в этих случаях просто недопустимо.
Герпес новорожденных
В каких же случаях коварный вирус все-таки достигает своей цели и вызывает заболевание у новорожденных? В подавляющем большинстве случаев (90%) заражение происходит контактным путем при прохождении через родовые пути. Внутриутробное заражение новорожденного отмечается только в 5% случаев герпеса новорожденных. Причем важным условием является наличие у мамы именно первичного эпизода гениального герпеса, в случаях бессимптомного носительства или рецидивирующего герпеса инфицирование плода в родах случается не чаще, чем в 4% случаев.
Симптомы и признаки герпеса у младенцев появляются уже на 2-й неделе после рождения. Для герпеса новорожденного характерно наличие пузырьков на коже, слизистых оболочках (полости рта, половых органов) и конъюнктиве глаз. Чем более недоношенными рождаются дети, тем более сложнее протекает инфекция; в таких случаях часто встречается поражение головного мозга (герпетический энцефалит).
Профилактика
Специфических методов профилактики герпеса, к сожалению, не существует. Профилактика инфекции на этапе планирования, при беременности и после родов носит исключительно предупредительный характер. Применяются следующие меры:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

