После прививки от гриппа потекли сопли
Обновлено: 17.04.2024
На сервисе СпросиВрача доступна консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, лучше амоксиклав 1000мг, 2 раза в день, 7 дней. Также полоскать горло фурацилином/ ромашкой

Здравствуйте, возможно ОРВИ ,необходимо сдать анализы ОАК, СРБ, прокальцитонин, Д-диммер. По результатам медикаментозное лечение, при присоединении бактериальной инфекции необходимо принимать антибиотик, при вирусной не показан. Симптоматическое лечение: витамины С1000 Д2000 цинк селен. Обильное питьё, тонизирующие травы, грудной сбор, проветривание помещения, увлажнение. Для горла фарингосепт

Здравствуйте ,антибиотик не нужен, у вас скорее всего вирусная инфекция, прием витамином Д и С, обильное питье. Полоскание горло мирамистином, хлоргексидином, рассасывайте пастилки Стрепсилс. При ангине температура достигает выше 38 С, тогда действительно оправдан антибиотик.

Здравствуйте.
Системный антибиотик не нужен.
Лизобакт 2 таб 3 раза в день, спрей граммидин.
Теплое обильное питье, витамины С, Д, цинк.
В нос капать сосудосуживающие капли, но не дольше 7 дней


Здравствуйте, вам антибиотик не нужен, тем более после прививки. Лечение симптоматическое, витамин Д 2000 ЕД в сутки 1 месяц, витамин С 500 мг 2 раза в день 1 месяц, цинк 50 мг в сутки 1 месяц. Полоскайте зев хлорофиллиптом, промывание носа солевыми растворами.

Здравствуйте,у вас нет признаков бактериальной ифекции, антибиотики не нужны. Сдайте общий анализ крови, СРБ. Лечение симптоматическое

Лечение симптоматическое, обильное питье, витамин Д 2000ед в сутки, витамин С 1000мг в, полоскать горло раствором сода-йод-соль, декателен рассасывать

Доброго времени суток.Возможно это течение сезонного ОРВИ , но исключить ковид 19 нельзя. Необходимо сдать анализы ОАК, СРБ, прокальцитонин, Д-диммер, мазок на ПЦР тест.Человек может заболеть ковид инфекцией после прививки только в том случае, если он пришел на вакцинацию уже заболевшим. Лечение пока симптоматическое. При ухудшении состояние нужен очный осмотр терапевта. Вит. Д 2000 МЕ в сутки, месяц. Вит С 1000 мг в день. Дигидрокварцетин 200 мг 2 раза в день, до 2- 3 недель или ( 500 мг 1 раз в день ) . Цинткерал 124 мг по 1 табл. 2 раза в сутки за 1 час до или через 2 часа после еды, или ( сульфат цинк 25 мг 2 раза в сутки),
При сухом кашле Синекод сироп по 2,5 мл 3 раза в день или Омнитус 50 мг 3 раза в день, при влажном кашле принимать АЦЦ Лонг 600 мг в день, При высокой температуре выше 38,5 принимать парацетамол 0,5 3-4 раза в день (можно нурофен ).Незабывайте про теплое обильное питье - 30 мл. на кг веса, чай с лимоном и медом, морсы. Комнату чаще проветривайте свежим воздухом. Контролируйте температуру и сатурацию крови. Здоровья удачи успехов !
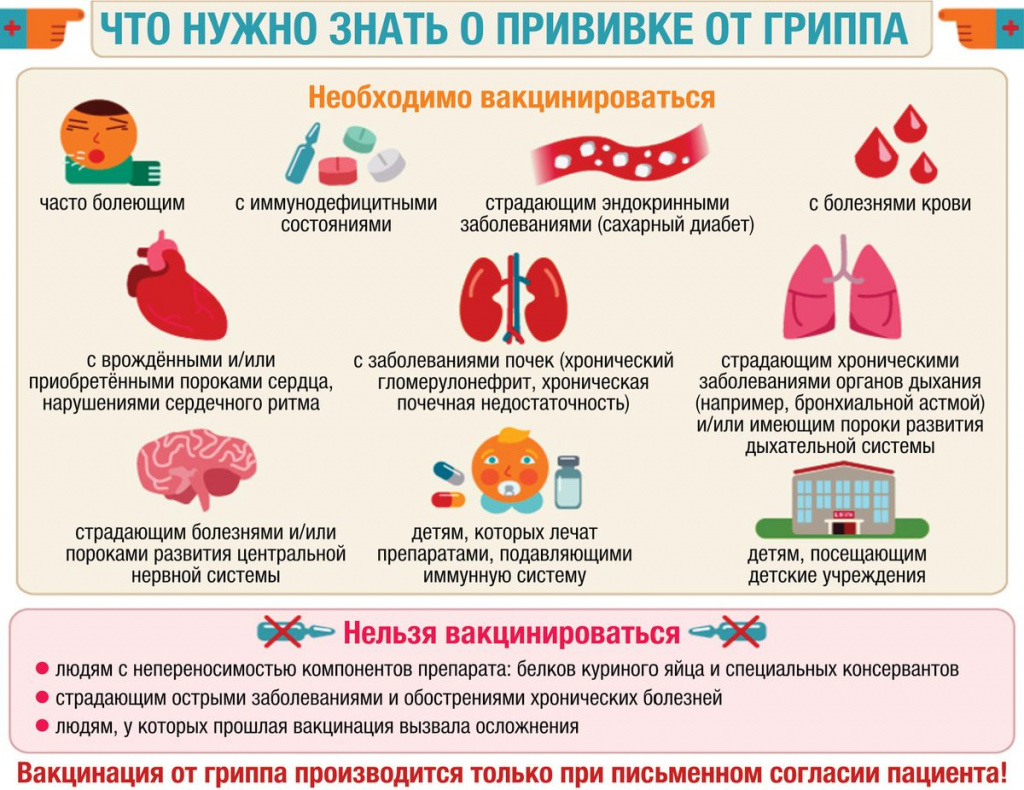
Рекомендации Минздрава по вакцинации против респираторных заболеваний вызывают у многих людей отрицательную реакцию. Прививка от гриппа помогает укрепить иммунитет и предотвратить заражение во время сезонной эпидемии, но в некоторых случаях становится источником развития болезни или аллергической реакции.
Причины заболеваний после вакцинации
Единственным действенным способом профилактики гриппа является обычная прививка. Иногда она провоцирует поствакцинальные реакции или осложнения, единичные случаи становятся причиной массового отказа населения от ежегодной процедуры.
В составе вакцины находится куриный белок, неактивные частицы вируса гриппа. Клетки в латентной фазе не способны привести к заражению организма, но иногда провоцируют снижение активности иммунной системы, появление клинических признаков, напоминающих ОРВИ. Данная ответная реакция связана с ответом на инородные агенты.
Основная симптоматика представлена:
приступами головных болей;
общей слабостью, недомоганием;
Инфицирование другим респираторным заболеванием проходит на фоне ослабленного иммунитета. Существует вероятность, что пациент ранее заразился ОРВИ – стандартный инкубационный период болезни равен 3 суткам. Эффективность прививки будет сомнительной при встрече с мутировавшим видом заболевания – вакцинация не охватывает все возможные штаммы, а изготавливается для ограниченного круга патогенов.
Нестандартная реакция или заражение
Побочные реакции бывают местного и общего типа, болезненные ощущения возникают при подкожном, а не внутримышечном введении вакцины. Запрещается проводить вакцинацию при наличии явных противопоказаний:
людям, склонным к спонтанным аллергиям;
детям до первого полугодия жизни;
при негативной реакции на прошлые уколы;
наличии неврологических болезней;
в период какого-нибудь заболевания.
Инструкция к вакцинам сообщает, что легкая симптоматика интоксикации может присутствовать первые 48 ч. и относится к нормальным признакам. Но если последствия возникли после 2 суток, то это говорит о присоединившейся инфекции, а появление признаков гриппа через 1-2 недели – о заражении после контакта с носителем.
К причинам последнего варианта относят:
сомнительное качество препарата – с нарушением правил транспортировки и последующего хранения;
несовпадение штаммов вакцины и постороннего заболевания;
присоединение иной респираторной инфекции;
низкий уровень иммуногенности.
Сразу же после введения препарата у пациентов может возникать аллергическая реакция с изменением стандартного состава крови. Через минимальный промежуток времени возникает кашель, ринит и болезненные ощущения в горле.
К негативным последствиям вакцинации относят:
появление воспаления в месте инъекции;
кожные высыпания и зуд;
приступы головокружения с кратковременными обмороками;
снижение температуры в области конечностей;
проблемы со сном.
В детском возрасте наблюдается отказ от еды, гиперемия в точке укола, повышение температуры и приступы головных болей. В сложных случаях организм пациентов отрицательно реагирует на введенный препарат:
воспалением на стенках сосудов;
Подобные ухудшения общего состояния относятся к осложнениям. Тяжелые последствия встречаются в исключительных случаях, при непереносимости лекарственного средства. При качественной прививке и проведении процедуры по нормативам, полученный эффект сохраняется 6-12 месяцев.
Частичная или полная защита
Прививка не способна полностью исключить возможное заражение, непредвиденные реакции возникают:
При проведении процедуры человеку, организм которого ослаблен отдельными хроническими патологиями, неправильно подобранным рационом, постоянными стрессовыми ситуациями и вредными привычками. Слабая иммунная система становится источником появления симптоматики патологии.
Если вакцинация делалась здоровому, но контакт с зараженным произошел через несколько суток. За 48 ч. организм не успевает выработать достаточный объем антител – для полноценного завершения цикла требуется не меньше 14 суток. Эффективность прививки в данном случае не может быть под вопросом, проблема в ограниченном времени, а не ее действии.
При заражении другим подвитом болезни – проблема встречается при общении с часто путешествующими людьми или при командировках в другие страны. Вакцины создаются из тех видов гриппа, которые распространены на определенной территории.
При заражении после процедуры выработавшиеся антитела снижают риск серьезных осложнений заболевания. У привитых практически не встречается пневмония, острый отит, бронхит, менингит, миокардит или энцефалит. Вакцинация помогает снизить количество и выраженность клинических признаков патологического процесса.
Прививки на территории страны проходят в добровольном порядке и только сам пациент может решать, насколько актуальна для него защита от респираторных инфекций. Осложнения, побочные реакции и последствия встречаются редко, а польза от своевременно проведенной инъекции превышает возможный риск. Особенно это касается лиц, подверженных постоянным простудам, вне зависимости от текущего сезона.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Препарат с противовирусной активностью для повышения иммунитета в период сезонных инфекционных эпидемий и быстрого прерывания развития ОРВИ при заражении. Эффективно помогает выздороветь, редко вызывает побочные эффекты.
Что такое Гриппферон
Это лекарственный препарат для профилактики и терапии ОРВИ на основе рекомбинантного интерферона человека — комплекса протективных иммуноглобулинов. Средство блокирует активность вирусов на раннем этапе, многократно усиливает естественный иммунный ответ организма при проникновении в него инфекционных патогенов: возбудителей гриппа, парагриппа и других ОРВИ. Его действие способствует выработке собственных защитных антител, предотвращает тяжелое течение болезни и значительно укорачивает ее период.
Гриппферон представляет собой жидкий прозрачный раствор, желтоватый, без запаха. Содержание интерферона в 1 мл лекарства — 10000 МЕ, что соответствует 15–20 дозам применения. Кроме основного компонента препарат содержит очищенную воду, хлорид натрия, соли калия и стабилизаторы.
Лекарственные формы
В медицинской промышленности Гриппферон выпускается в двух видах:
капли: раствор в пластиковых флаконах со специальными дозаторами: по 5 и 10 мл;
спрей: жидкость во флаконах объемом 10 мл, с дозатором для аэрозольного распыления.
Обе лекарственные формы имеют идентичный состав. Различие их обусловлено удобством использования.
Фармакодинамика
Срочная профилактика при возможном контакте с возбудителем снижает риск заболеть более чем на 90%. После введения препарат действует на респираторные вирусные частицы, препятствуя их размножению и внедрению вглубь организма через слизистые.
Гриппферон эффективен против групп возбудителей широкого спектра: аденовирусов, ротавирусов, риновирусов, коронавирусов и других. В течение курса лечения раствор умеренно снижает воспалительную реакцию, слегка подсушивает эпителий, способствует устранению симптомов простуды.
С первых часов применения препарата уменьшается выделение слизи из носа, стабилизируется температура тела, снижается головная боль и общее недомогание. На ранней стадии болезни возможно полное купирование ее признаков. Более позднее лечение помогает предотвратить осложненное течение ОРВИ: развитие отита, гайморита, пневмонии.
Лекарство не оказывает негативного влияния на работу внутренних органов и систем. На его свойствах не отражается одновременное использование симптоматических средств: против кашля, заложенности горла и носа. Привыкания и синдрома отмены после использования Гриппферона не возникает.
Что лучше: интерферон или Гриппферон
Человеческий лейкоцитарный интерферон используется в терапии многих заболеваний. Но для избавления от ОРВИ необходима особая его концентрация. Флакон Гриппферона по эффективности соответствует почти 100 ампулам интерферона человека, поэтому применять его при гриппе предпочтительнее.
Применение и дозы
Для профилактики капли и спрей используют в течение суток, нанося на чистые слизистые носа 1–2 раза в день:
после контактов с зараженными;
после переохлаждения или длительного пребывания на улице.
Дозу регулируют в соответствие с возрастом: от 1 до 3 капли или нажаний аэрозоля в каждую ноздрю.
Для лечения уже имеющегося заболевания раствор применяют от 4 до 6 раз в сутки. Разрешено использовать лекарство на ночь. Длительность курса: до 5–7 дней.
Можно ли применять Гриппферон детям
Антивирусное средство на основе интерферона показано пациентам младше 1 года, с первого месяца жизни. Для грудничков и малышей до 3 лет предпочтительнее выбирать спрей, он лучше распределяется по слизистой, не стекая в ротоглотку. При подозрении на заражение или первых симптомах болезни:
по 1 дозе 5 раз в сутки младенцам до 1 года;
по 2 дозы трижды в сутки детям от 1 до 3 лет;
по 2 дозы каждые 2–3 часа в течение дня детям старше 3 лет и подросткам.
Как применять капли Гриппферон детям
Капельная форма требует осторожности в применении у грудничков. Полости носа важно предварительно очищать, а голову ребенка слегка отклонять назад:
грудничкам до 1 года — закапывать по 1 разу в оба носовых хода, в день — до 5 процедур;
малышам 1–3 лет применять по 2 закапывания трижды в день;
детям 3–14 лет — по 2 капельных дозы 4–6 раз в течение дня.
Можно ли применять Гриппферон при беременности
Интерферон человека не создает опасности интоксикации или угрозы развитию плода. Препарат разрешено использовать беременным на протяжении всего срока по схеме и в дозировках, рекомендуемых взрослым.
Можно ли лечиться Гриппфероном при грудном вскармливании
Компоненты лекарства нетоксичны и при местном применении практически не проникают в грудное молоко. По этой причине опасность аллергии для грудничков исключена. Гриппферон разрешен женщинам во время лактации.
Побочные эффекты и противопоказания
Препарат хорошо переносится в большинстве случаев. Изредка вероятны проявления повышенной чувствительности:
сильная сухость слизистой;
Противопоказан Гриппферон только при аллергической реакции организма на какой-либо из компонентов.
На концентрацию внимания и психомоторику препарат не влияет. Ограничений при вождении транспорта и управления техникой при лечении им не требуется.
Взаимодействие
В период использования препарат нежелательно совмещать с каплями и спреями сосудосуживающего действия от заложенности. Чтобы не пересушить слизистые, рекомендуется выдерживать интервалы в 7–8 часов, либо дополнительно применять увлажняющие бальзамы.
Почему Гриппферон надо хранить в холодильнике
Препараты интерферона быстро теряют эффективность и разрушаются под действием тепла, воздуха и света. Активность иммуноглобулинов помогает продлить температура около +2–8°С. По этой причине лекарство необходимо хранить в холодильной камере. Вскрытый флакон важно использовать в течение 30 суток. Затем остатки средства нужно утилизировать.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Всемирная организация здравоохранения признала прививки одним из самых эффективных и безопасных средств для профилактики инфекционных заболеваний. После массового введения вакцинации процент детской заболеваемость и смертности упал в несколько десятков раз. Однако, несмотря на высокое качество современных вакцинальных препаратов, как и у любого другого вида медицинского вмешательства, у прививок есть как противопоказания так и осложнения после их применения.
В подавляющем большинстве случаев, ребенок переносит прививки абсолютно бессимптомно, или с незначительными изменениями в состоянии. Однако, любой маме стоит знать, что может случиться с ребенком после прививки, и как ему можно помочь.
В первую очередь, следует различать поствакцинальные реакции и поствакцинальные осложнения.
Поствакцинальная реакция – ответная реакция организма ребенка на введение вакцины.
Поствакцинальные реакции обычно:
- не продолжительные (в зависимости от типа вакцины, от 1 до 5 дней);
- не стойкие (всегда проходят самостоятельно без постороннего вмешательства);
- не приводят к последствиям для здоровья ребенка;
- зависят от типа вакцины. Так для живых вакцин характерны специфические реакции, сходные по клинике с легким течением заболевания. Для не живых – реакции менее выражены.
Поствакцинальные реакции бывают:
- Местные: покраснение, отек, уплотнение места введения, болезненность в месте введения.
При этом, размер покраснения не должен превышать 8 см в диаметре, а размер отека – 5 см. Если местная реакция более выраженная, стоит рассмотреть замену вакцинального препарата на другой, если это возможно. Болезненность в месте введения прививки может сохраняться первые 1-3 дня. Если боль беспокоит малыша и мешает ему спать, можно дать ему обезболивающее, порекомендованное лечащим врачом, в дозировке, соответствующей возрасту.
Местные реакции чаще возникают на повторное введение вакцин. Такие реакции характерны для введения прививки АКДС (до 50% всех прививок), пневмококковой (примерно 20%). Другие прививки вызывают реакцию лишь в 5-15% случаев.
Из живых вакцин местные поствакцинальные реакции характерны для прививки от туберкулеза (БЦЖ). Через 6-8 месяцев после прививки место введения вакцины воспаляется, образуется гнойничок, а затем корочка. После отпадания корочки формируется рубчик (примерно на 3-й месяц после прививки), который остается на всю жизнь. Степень воспаления у разных малышей разная. У некоторых деток рубчик совсем незначительный, у других – довольно крупный. Кроме того, местные реакции характерны для вакцины от туляримии, которая входит в календарь прививок по эпидпоказаниям.
- Общие: недомогание, капризность, нарушение сна, потеря аппетита, повышение температуры.
При этом общие реакции проходят за 1-3 дня. Высокая температура у ребенка может наблюдаться на следующий день, иногда через день. Обычно не достигает высоких цифр, до 38,5*С, и проходит самостоятельно. Если при этом ребенок плохо себя чувствует - вялый, сонливый, плохо спит, жалуется на слабость мышц и ломоту в суставах, капризничает, то можно дать ему жаропонижающий препарат в возрастных дозах.
Очень высокая температура встречается редко. Еще в более редких случаях, такая температура сопровождается фебрильными судорогами. Это судороги, которые возникают у ребенка в ответ на повышение температуры. Причиной их появления, служит не сама вакцина, а особенность работы нервной системы организма ребенка. То есть, с такой же вероятностью у малыша фебрильные судороги, могут возникнуть и после любой инфекции, сопровождающейся повышением температуры.
Дети у которых после прививки было повышение температуры с фебрильными судорогами, обязательно должны быть осмотрены педиатром и неврологом. Прививки в таких случаях вводятся с осторожностью. Живые вакцины, при возможности, заменяются на инактивированные или субъединичные.
Специфические реакции характерные для вакцин из национального календаря прививок:
- реакции на прививку от кори. На 7-12 день после введения вакцины может подняться температура, обычно не требующая использование жаропонижающего. Может сохраняться 1-3 дня. Примерно у 2% малышей после прививки может появиться характерная коревая сыпь;
- реакции на прививку от краснухи. На 6-14 день от прививки может появиться незначительное повышение температуры, иногда с насморком, першением в горле, и конъюнктивитом. Все проходит самостоятельно через несколько дней;
- реакции на прививку от эпидемического паротита. На 5-15 день от прививки может незначительно повыситься температура и появиться легкое недомогание. Примерно месяц после прививки есть риск бессимптомного незначительного увеличения слюнных желез.
Специфические реакции характерные для вакцин не входящих в национальный календарь:
- реакции на прививку от ветряной оспы. В течении 3-х недель после прививки возможно появление характерных элементов ветряночной сыпи (не более 10 штук), незначительное повышение температуры;
- реакции на прививку от ротавирусной инфекции. После применения вакцины может наблюдаться повышение температуры, быстро проходящие рвота и диарея.
Поствакцинальные осложнения
Поствакцинальные осложнения наблюдаются очень редко. В среднем с частотой — 1 на несколько сотен тысяч детей получивших прививку. Тяжелые осложнения – 1 на несколько миллионов.
Осложнения после прививки делятся на несколько больших групп:
- Реакция на компоненты прививки. К таким реакциям относится:
- развитие острой аллергической реакции: отека Квинке, крапивницы, анафилактического шока. Чаще всего эти состояния протекают без последствий, при условии своевременного и правильного оказания помощи;
- пронзительный крик. Возникает чаще, после АКДС. Через 2-8 часов после прививки ребенок громко плачет, с переходом на визг, в течении примерно 3-х часов. Очень неприятное для родителей осложнение, но оно ни чем не грозит малышу.
- резкая мышечная слабость, проходящая самостоятельно. Возникает примерно через 1-3 часа после прививки.
- Реакции, обусловленные качеством прививки. Сюда входят изменения, которые возникают вследствие нарушения условий производства, хранения, транспортировки вакцин. При применении таких прививок может происходить:
- потеря активности вакцины (иммунитет не формируется);
- повышение риска выраженных местных реакций;
- острые воспалительные изменения (абсцессы или флегмоны). Такое бывает при нарушении стерильности препарата.
- Реакции, обусловленные нарушением правил введения препарата. Такая реакция характерна для вакцины БЦЖ. При неверном введении ее внутримышечно, или подкожно, а не внутрикожно, может развиться абсцесс. При введении вакцины в ягодичную мышцу, вместо большеберцовой или дельтовидной, усиливается риск травмы седалищного нерва и развития воспаления подкожной жировой клетчатки. При нарушении правил антисептики может развиться острое местное или общее воспаление. Бывает такое, что вакцины предназначенные для приема через рот, вводятся инъекционно. Это грозит выраженными местными или общими реакциями.
- Заболевания спровоцированные прививкой. Такие осложнения, с большой вероятностью, развились бы у малыша и позже, вне связи с прививкой, вызванные другими факторами. Например, перенесенной инфекцией.
К ним относятся: артриты, тромбоцитопеническая пурпура, аутоиммунные заболевания, иммунодефицитные состояния. Отдельно стоит сказать, что у детей с иммунодефицитами введение вакцины может спровоцировать развитие тяжелых состояний: вакцинассоциированный полиомиелит, БЦЖ-остеомиелит, развитие генерализованной БЦЖ-инфекци, вакцинассоциированый энцефалит, менингит. Однако все эти осложнения редки, даже у детей с ииммунодефицитами. Нужно понимать, что у этой группы детей любое из инфекционных заболеваний будет нести гораздо более выраженные последствия, чем прививка от них. Поэтому, детям с иммунодефицитами прививки не отмененяют полностью, а проводят с осторожностью, по индивидуальному календарю и с учетом состояния ребенка.
Что можно сделать, что бы уменьшить риск осложнений после прививки?
До проведения вакцинации ребенок должен быть осмотрен и обследован врачом. Еще в период беременности, плод обследуют разными методами на предмет заболеваний и аномалий развития. Мама четко должна проходить все обследования, предлагаемые доктором, во время беременности. До прививки, детей в роддоме осматривает врач-неонатолог. При выявлении подозрительных состояний, вакцинация не проводится, назначаются дополнительные обследования. Только после них, при отсутствии противопоказаний, ребенок может быть привит. Кроме того, в роддоме проводится скрининг всех новорожденных на самые частые генетические аномалии. Родителям не стоит отказываться от проведения обследования.
Прививки в поликлинике проводят только после осмотра врача и измерения температуры. Мама может сама предварительно померить температуру малышу дома, перед тем, как прийти в поликлинику. Если возникает подозрение, что ребенок не здоров, имеет смысл отложить прививку на несколько дней и понаблюдать за ребенком. Детки, которые не наблюдаются педиатром регулярно, должны быть обследованы перед прививкой (общий анализ мочи и крови). У детей с хроническими заболеваниями, нужно убедиться в наличии ремиссии. Обычно их осматривают профильные специалисты и при необходимости обследуют. Не стоит полностью отказываться от прививок у детей с тяжелыми хроническими заболеваниями. Для них нужно составлять индивидуальный календарь. Такие дети имеют большой риск осложнений инфекционных заболеваний. Детям имеющим аллергические заболевания, перед вакцинацией необходимо постараться исключить контакт с аллергеном.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
5 Мифов о прививках
Среди родителей бытует очень много мифов о том, что может произойти после прививки. Часто такая связь или выдумана или, предполагалась раньше, но уже опровергнута медиками в многочисленных исследованиях.
- Прививки вызывают аутизм. Такая связь не была доказана в исследовании с более чем 500 000 испытуемых.
- Прививки вызывают онкологические заболевания. Напротив, доказано, что некоторые вакцины приводят к выраженному снижению частоты онкологии. Например, вакцина от гепатита В, снижает риск рака печени, а прививка от вируса папилломы человека – рака шейки матки.
- Прививки вызывают аллергические заболевания. Прививки не повышают риск аллергических реакций, а так же бронхиальной астмы или атопического дерматита. Прививка от пневмококковой инфекции, гриппа, БЦЖ, АКДС напротив - снижает частоту возникновения бронхиальной астмы.
- Прививки вызывают сахарный диабет. Напротив, в исследованиях подтвержден эффект коклюшно-паротитно-коревой вакцины в профилактике развития сахарного диабета 1 типа.
- Прививки вызывают синдром внезапной младенческой смерти. Частота проявления синдрома максимальна в период 1-3 месяцев. В этот период малыш обычно получает первые прививки. Отсюда возникло неверное мнение. На самом деле в исследованиях такой зависимости не выявили.
Когда прививки делать нельзя?
Абсолютным противопоказание является острое инфекционное заболевание, обострение хронического и тяжелый первичный иммунодефицит. Надо отметить, что по жизненным показаниям, прививка может быть сделана и в этом случае. Например, вакцина от бешенства. Она вводится без всяких противопоказаний, если известно, что животное, укусившее ребенка, было инфицировано.
Читайте также:

