Правда ли что нашли вакцину от вич
Обновлено: 23.04.2024
Создание вакцины против ВИЧ, как поясняют специалисты, задача очень сложная, в том числе, из-за крайней изменчивости вируса иммунодефицита человека и наличия большого числа его вариаций. До сих пор было предпринято много попыток разработки такой вакцины, ведутся такие исследования и в России, а Китай в конце прошлого года объявил, что проводит уже вторую фазу клинических исследований кандидатной вакцины на основе векторной платформы.
При этом при всех более ранних попытках до регистрации вакцины дело так и не дошло: либо препарат в ходе исследований не подтверждал профиль безопасности, либо оказывался неэффективными.
Технология мРНК, используемая Moderna и Pfizer-BioNTech при разработке вакцин от COVID-19 показала свою успешность и возможности широкого применения. Сейчас в Moderna разрабатывают несколько вакцин против респираторных вирусных инфекций и говорят о создании "супер"-вакцины, способной защитить сразу от десятка разнообразных инфекций, включая грипп и COVID-19.
Платформа мРНК, как говорят ее разработчики, позволяет легко изменять состав вакцин, "редактируя" их для адаптации к новым штаммам вируса, и это может стать большим преимуществом при разработке препарата против ВИЧ.
Однако существенный недостаток мРНК-вакцин - их относительная неустойчивость при хранении. Так, вакцина от COVID-19 Pfizer-BioNTech должна сохраняться при -70°С, что требует специальных морозильных камер при хранении и транспортировке. Вакцина Moderna менее капризна - она сохраняет свои свойства в течение 30 дней при температуре от +3 до +8°, а при -20°С может храниться до полугода.
При этом эксперты предупреждают: нельзя рассчитывать, что успех мРНК вакцин против COVID-19 гарантирует, что технология хорошо сработает и в случае ВИЧ-вакцины. Инфекции очень различаются: SARS-CoV-2 поражает эпителиальные клетки дыхательных путей, ВИЧ же внедряется в Т-клетки - иммунные клетки, которые борются с вирусами и другими патогенами. Технология мРНК может быть перспективной для создания вакцины против ВИЧ, но это может показать только время.
Егор Воронин — нью-йоркский вирусолог, специалист в области вакцинопрофилактики. Более двадцати лет он занимался исследованиями ВИЧ, его эволюцией и репликацией. С 2018 по 2020 год он возглавлял биотехнологическую компанию Worcester HIV Vaccine, занимающуюся разработкой вакцины от ВИЧ. В своем блоге shvarz Егор публикует массу интересных фактов о вакцинах, ВИЧ, о вирусах в целом, а в последние полтора года и о новом коронавирусе: он умеет рассказывать простым языком о сложном.
— Наверное, тот факт, что сейчас все следят за вакцинами, позволит объяснить это проще.
— Это единственная проблема?
— Нет. Вторая проблема: как мы все уже знаем в отношении коронавируса — созданные против него вакцины хорошо предотвращают тяжелое течение болезни и смерть, но гораздо хуже защищают от заражения. Для COVID-19, как все же быстротечной болезни, это нормально: даже если вирус попадет в привитый организм, он не вызовет тяжелую болезнь, организм силами иммунной системы быстро его поборет, и человек скоро выздоровеет, вирус исчезнет.
С ВИЧ же совершенно другая ситуация. Он приспособлен к тому, чтобы жить в организме очень долго и ускользать от иммунной системы годами. Если мы не предотвратили его попадание в организм, то без терапии он будет в нем реплицироваться и в конце концов вызовет СПИД. Будучи привитыми от коронавируса, вы можете все равно им заразиться, но лишь чуть-чуть поболеете или даже не заметите, что вирус был, организм его вычистит, — а с ВИЧ это не работает. На ранних этапах разработки вакцин пытались измерять их эффективность именно по способности предотвращать не заражение ВИЧ, а последующее развитие СПИДа, но сейчас уже ясно, что если ВИЧ попал в организм, то без терапии СПИД неизбежно разовьется. Значит, в отношении ВИЧ нам нужна вакцина, которая будет полностью предотвращать само попадание вируса в организм, а это гораздо более высокая планка.
— Но с точки зрения обывателя все кажется просто: есть вирус ВИЧ, он выделен и хорошо известен. Так возьмите его, убейте, и убитый, обезвреженный вирус введите человеку — пусть организм вырабатывает иммунный ответ. Ведь так делались все классические вакцины. На каком этапе оказалось, что с ВИЧ это не работает?
— Над вакциной от ВИЧ работают уже не первый десяток лет. При этом были сделаны какие-то побочные открытия, которые можно применять в других областях? Например, в нынешней борьбе с коронавирусом?
— Попытки создать вакцины от ВИЧ начались сразу же, как только вирус был впервые выделен. Пытались сделать вакцины на основе убитого вируса, на основе рекомбинантных белков, продолжают активно работать над векторными вакцинами. А когда появился COVID-19, практически все мои коллеги, кто занимался вакцинами от ВИЧ, перекинулись в область коронавируса. Я смотрю на научные статьи о коронавирусе — там все знакомые имена.
Я уже упоминал, что технология стабилизации спайкового белка была разработана для ВИЧ, это был один из главных прорывов в вакцинологии за последние десять лет, и она нашла отличное применение в вакцинах от COVID-19.
Известный вирусолог Барни Грэм, который занимался именно стабилизацией вирусного белка у ВИЧ и у респираторно-синцитиального вируса, сыграл важную роль в разработке одной из самых популярных в мире вакцин от COVID-19 компании Moderna.
Мишель Нуссенцвайг, который выделил нейтрализующие антитела к коронавирусу, разработал технологию выделения этих антител в ходе многолетних исследований антител к ВИЧ и вирусу иммунодефицита обезьян. Памела Бьоркман, ведущий специалист Caltech по структуре вирусных белков, раньше изучала в том числе и ВИЧ.
— Это известные имена, но применяются ли отработанные на ВИЧ методики?
— Сами методы тестирования на нейтрализующие антитела были разработаны для ВИЧ, а теперь применяются для COVID-19. В области тестирования вакцин существует огромная сеть клинических центров и лабораторий и в США, и в Африке, и по миру — она была создана для ВИЧ-инфекции, после начала пандемии ее просто взяли и перепрофилировали под коронавирус, а заведуют ею те же самые ученые.
С другой стороны, технологии, нашедшие применение в вакцинах от COVID-19, сейчас интересуют и исследователей ВИЧ: технология мРНК вакцин разрабатывалась и для ВИЧ, но сейчас работы в этой области существенно активизировались.
— Кто-нибудь из российских ученых занимается разработками вакцины от ВИЧ?
— В России разработки вакцин от ВИЧ ведутся, но их немного. Есть три исследовательские группы: в Москве, Петербурге и в Новосибирске. У них есть определенные наработки, но пока они не прошли дальше первой фазы испытаний.
Вопрос в большей мере этический. Раз уж существуют эффективные методы предотвращения ВИЧ-инфекции, то нельзя не делать их доступными участникам клинических испытаний. Но если мы предоставляем их всем участникам клинических испытаний (и плацебо-группе, и группе, получающей вакцину), то количество новых инфекций будет чрезвычайно мало в обеих группах, и эффективность вакцины будет невозможно измерить. Или придется делать испытания еще обширнее и еще длинней, что еще больше повысит их стоимость.
Перспективы разработки вакцины от ВИЧ тают с каждым днем именно потому, что сложно их тестировать, не подвергая людей риску заразиться в ситуации, когда есть готовые способы избежать этого риска. Но нельзя сказать, что ученые полностью потеряли надежду. Уже ведутся активные обсуждения новых подходов к проведению клинических испытаний ВИЧ-вакцин в будущем.
Перед тем как говорить о вакцине против ВИЧ, стоит начать с более общего вопроса: что мы понимаем под прививками и вакцинами с научной точки зрения?
По механизму возникновения иммунитет делится на два вида: врожденный и приобретенный. Первый есть у каждого человека с рождения, он выработан эволюционно. Благодаря нему человек не болеет многими болезнями, которыми, например, страдают животные.
Второй возникает в течение жизни и у каждого может отличаться в зависимости от того, с какими возбудителями человеку довелось встретиться.
по теме
Лечение
Как устроен иммунитет: Объясняем по пунктам
Приобретенный иммунитет может быть активным (он возникает вследствие реакции организма на перенесенную болезнь, присутствие возбудителя в организме), а может быть пассивным, когда антитела, например, передаются от матери ребенку во время беременности.
Именно по этим антителам, как правило, и ставится диагноз, если мы пользуемся экспресс-тестами. В случае с ВИЧ существует и пассивный иммунитет. Но при передаче вируса от матери ребенку, к сожалению, он не обладает достаточным защитным эффектом.
Еще одно направление — это искусственный иммунитет. Он тоже бывает активным и пассивным. Пассивный — это иммуноглобулины, выработанные либо у лабораторных животных, либо у других иммунизированных лиц, и сыворотки. Активный же достигается собственно путем вакцинации.
Вакцины бывают профилактические (защитные) и лечебные. Они различаются по типу воздействия на организм и по своим результатам.
Пассивный иммунитет возникает быстрее, сразу после того, как в организм ввели чужие антитела. Однако он бывает совсем недолговременным. Активный иммунитет держится долго, чаще — пожизненно, но и возникает не сразу.
Иммунный ответ: как это все работает?
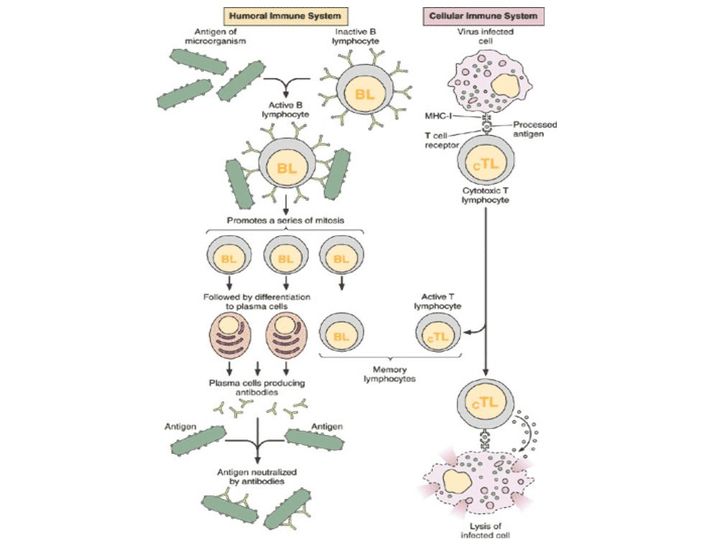
Ученые обычно говорят о гуморальном и клеточном иммунитете. Принцип работы гуморального заключается в следующем: в нашем организме есть специальные клетки — лимфоциты. Они постоянно циркулируют в крови и проверяют все, что попадается им на пути, по принципу свой/чужой.
по теме

Лечение
Гид по вакцинам. Когда и какую прививку сделать? А главное: надо ли вообще прививаться? (Спойлер: конечно, надо)
Например, антитела к ВИЧ-инфекции появляются где-то через месяц после заражения, соответственно, все это время вирус может циркулировать в организме. Почему они неэффективны? Во-первых, потому что появляются слишком поздно.
Во-вторых, потому что вирус, с которым мы имеем дело, очень изменчив. Если даже В-клетки обнаружили его антиген, выработали к нему антитела, способные нейтрализовать заразу, то за время, которое ушло на все это, сам вирус успевает мутировать и оказаться неуязвимым для выработанного организмом оружия.
Когда мы говорим о клеточном иммунитете, речь идет об уничтожении тех вирусов, которые преодолели гуморальный барьер и успели забраться в саму клетку.
Клетки CD4 частично регулируют весь процесс и выполняют функцию клеток памяти. Их принято называть хелперами. CD8 — собственно занимаются уничтожением, за это их зовут киллерами.
ВИЧ — единственный вирус, который поражает не просто клетки организма, а собственно клетки иммунной системы. Той самой, которая с вирусом должна, по идее, бороться.
Именно поэтому против ВИЧ-инфекции иммунитет не может сработать так, как это было бы с любым другим вирусом.
Какие возникают трудности при создании вакцины против ВИЧ?
На данный момент в рамках более ста испытаний уже протестировано более сорока видов вакцин с участием тысяч добровольцев, и есть целая система, в которой регистрируются все исследования по вакцинации от ВИЧ.
Последнее время в разного рода СМИ регулярно появляется информация, что той или иной компанией разрабатывается новая вакцина против ВИЧ. Однако обнадеживающих результатов не так уж и много. Почему?
Американские ученые опробовали экспериментальную РНК-вакцину от ВИЧ на мышах и макаках. Вещество хорошо себя показало, однако, не дало стопроцентной защиты от вируса.

Исследование ученых американского национального института аллергии и инфекционных заболеваний опубликовано в журнале Nature Medicine. Отмечено, что прививка от ВИЧ создана по той же технологии, что от COVID-19.
Частицы вакцины доставляют в клетки организма молекулы матричной РНК, которые кодируют белок вируса. Клетки в месте укола начинают его производить, вызывая реакцию иммунной системы. В случае вакцины ВИЧ используется два важных для этого вируса белка - Env и Gag. По словам авторов, в отличие от аналогов, их вакцина ведет к синтезу в организме Env-белка, практически не отличающегося от формы, в которой он существует в оболочке настоящего вируса. Это делает иммунную защиту более надежной.
Сначала ученые опробовали вакцину на мышах. Оказалось, что после нескольких уколов начинают вырабатываться нейтрализующие антитела. Потом ученые перешли к макакам. Ревакцинация приматов проводилась множество раз. Несмотря на большие дозы, медики отметим, что вакцинация переносилась животными хорошо, наблюдались только временные побочные эффекты вроде потери аппетита.
К 58 неделе у всех вакцинированных макак выработались измеримые уровни нейтрализующих антител, направленных против большинства штаммов. Так как приматы не восприимчивы к человеческому вирусу, ученые использовали вирус иммунодефицита обезьяны и человека. С 60 недели привитых и контрольную группу непривитый животных стали подвергать воздействию вируса. Так, после 13 еженедельных прививок две из семи привитых макак оставались незараженными. Остальные заболели, но значительно позднее - задержка инфицирования происходила в среднем через восемь недель. непривитый животные заражались за три недели.
Так, ученые заявляют о том, что вакцинация на 79 процентов снизила риск заражения.
Как передает EurekAlert слова директора института Энтони С. Фаучи, несмотря на сорок лет усилий, эффективная вакцина от ВИЧ остается недостижимой целью. Эта эксперементальная вакцина сочетает в себе несколько функций, которые преодолевают недостатки предыдущих вакцин. Таким образом, эта разработка выглядит перспективной.
Ученые дорабатывают протокол вакцин, чтобы улучить ее качество. Это позволит уменьшить количество повторных уколов, необходимых для получения устойчивого иммунитета. После этого, в случае подтверждения эффективности и безопасности, разработку планируют испытать на взрослых и здоровых добровольцах.
Читайте также:

