Преаурикулярная папиллома кто удаляет
Обновлено: 26.04.2024
Полипы и папилломы заднего прохода (другие названия – анальные полипы и папилломы, полипы и папилломы прямой кишки) – это новообразования, месторасположение которых способно серьёзно ухудшить качество жизни.
Причины полипов и папиллом заднего прохода
Задний проход – область, в которой довольно часто наблюдается рост новообразований. Внутри прямой кишки могут образоваться полипы. В перианальной области (вокруг анального отверстия) могут появиться кондиломы (разновидность папиллом, напоминающая своим внешним видом цветную капусту). В некоторых случаях кондиломы могут встречаться и внутри анального канала.
Иногда можно и не подозревать о существовании у себя подобных образований. Распространена ситуация, когда их наличие устанавливается на осмотре (или в процессе эндоскопического обследования) при обращении по поду других заболеваний.
Полип – это разрастание слизистой оболочки в виде грибовидного тела. Своей тонкой ножкой полип сохраняет контакт со стенкой прямой кишки, а само тело свободно свисает внутри канала.
В перианальной области ВПЧ проявляется в виде остроконечных кондилом, которые обычно также поражают и половые органы человека. Нередко кондиломы травмируются, кровоточат. С кровью из поврежденных кондилом может передаваться вирус.
Симптомы полипов и папиллом заднего прохода
Полипы, остроконечные анальные кондиломы и другие доброкачественные новообразования, возникшие в прямой кишке и в области промежности, могут преобразоваться в злокачественные. Вероятность перерождения возрастает, если образование постоянно травмируется, как это часто бывает при данной локализации.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии). Тем более важно обращать внимание на симптомы, способные указать на наличие образований.
Субъективно крупный полип может ощущаться как инородное тело в заднем проходе. Могут быть болевые с различной локализацией внизу живота.
Присутствие полипа в просвете кишечника, нарушает его работу. Кишечник пытается постоянно освободиться от содержимого – таким образом стимулируются поносы.
Большой полип препятствует прохождению каловых масс и вызывает запоры.
При обнаружении даже незначительного кровотечения из заднего прохода следует обязательно обратиться к врачу-проктологу.
Методы диагностики полипов и папиллом заднего прохода
Важно обращать внимание на симптомы, способные указать на наличие образований: ощущение дискомфорта или инородного тела в прямой кишке, жжение, слизеподобные выделения из заднего прохода – это серьёзный повод для обращения к врачу-проктологу.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии).
Методы лечения полипов и папиллом заднего прохода
Лечение полипов и кондилом, как правило, заключается в их удалении.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Аббревиатура ВПЧ расшифровывается как вирус папилломы человека. Существует порядка 100 разновидностей этого болезнетворного микроорганизма, поэтому каждый 10 человек на планете является потенциальным источником инфекции. Вероятность заражения при тесном бытовом контакте составляет 40%. Папилломы у детей встречаются также часто, как и у взрослых людей.
Почему возникают папилломы у ребенка?
Попадая внутрь организма, вирус мирно сосуществует с другими микроорганизмами и никак себя не проявляет до определенного момента – когда иммунитет ребенка ослабевает, могут появиться доброкачественные наросты. Причины появления папиллом у детей обусловлены снижением естественной защиты в случае:
- перенесенных бактериальных, вирусных и грибковых инфекций;
- частых простудных заболеваний;
- аллергии;
- аутоиммунных патологий;
- заболеваний ЖКТ;
- иммунодефицита;
- длительной медикаментозной терапии;
- травм, операций и ожогов;
- авитаминоза.
Любая атака на детский иммунитет может спровоцировать активность вируса. Иногда отправной точкой становятся умственное и физическое перенапряжение, стресс, нервное потрясение.
ВПЧ весьма заразен и способен передаваться даже при кратковременном контакте с носителем. У детей наиболее актуальны 3 пути заражения вирусом папилломы человека.
- Перинатальный. Проходя через влагалищный канал в процессе родов, младенец контактирует с физиологическими выделениями матери, получая вирусную нагрузку. Еще один вариант такого способа инфицирования – передача ВПЧ от будущей мамы к плоду через плацентарный кровоток во время беременности.
- Бытовой. Такой способ – самая частая причина появления папиллом на теле у ребенка. Вирус передается через поверхности и предметы, к которым прикасался зараженный человек. Распространенными источниками становятся полотенца, расчески, общие средства гигиены, одежда, с которых ВПЧ через ссадины и мелкие ранки проникает в организм ребенка.
- Контактный. Передача вируса происходит при соприкосновении здорового человека к коже, волосам или иным частям тела носителя. Самый простой пример такого заражения – игра и общение с детьми, у которых есть высыпания.
Инкубационный период длится от 2–4 недель до 3–6 месяцев, реже до 2–4 лет. Оптимальными условиями для развития ВПЧ является влажная и теплая среда. На свежем воздухе без контакта с кожей человека вирус быстро погибает.
Симптомы ВПЧ
Вирус папилломы поражает кожу и слизистые оболочки, провоцируя разрастание эпидермиса и появление патологических новообразований:
- папиллом;
- бородавок;
- кондилом.
Они выглядят, как небольшие кожные наросты размером от 1 до 5–8 мм, иногда встречаются выросты, достигающие 1–2 см. В основном такие образования цветом имитируют здоровую кожу, но встречаются элементы темно-коричневого и белого оттенка.
Основные места распространения папиллом:
- лицо и шея;
- наружные гениталии и паховая область;
- внутренняя поверхность локтевых и коленных сгибов;
- подошвы ступней;
- пальцы и кожа вокруг ногтей.
На слизистых оболочках элементы могут появляться в гортани, носовых ходах, у девочек иногда встречаются формирования, локализованные на шейке матки.
Виды образований
Различают несколько типов папиллом.
Еще один вариант образований – нитевидные бородавки или акрохорды. Они похожи на обычные, но отличаются эластичностью и более компактными размерами до 5–6 мм. Предпочитают появляться под молочными железами, в паху, подмышечных впадинах, встречаются на шее и лице.
Опасность вируса папилломы человека
Некоторые из представителей этих микроорганизмов безвредны для человека, а другие способны провоцировать рост раковых клеток. ВПЧ классифицируют на два основных типа:
- Штаммы с высоким онкогенным риском. Такие варианты вируса провоцируют развитие кондилом на слизистых оболочках и в зоне гениталий. При неблагоприятном стечении обстоятельств они могут стать причиной онкогенной мутации.
- Штаммы с низким онкогенным риском. Вирусы этого типа вызывают бородавки, подошвенные образования и юношеские папилломы. Риск перерождения клеток минимален.
Самая большая опасность подстерегает девочек: исследования, проведенные в США, доказали, что 98% случаев рака шейки матки связано с этим вирусом. Существует также риск развития рака влагалища, яичников, анального канала, гортани, глотки, а у мальчиков – половых органов. Особого внимания требуют папилломы, расположенные в области анального отверстия и гениталий.
Диагностика ВПЧ

Основной клинический признак папилломатозной инфекции – образования на коже. Поэтому для постановки верного диагноза в большинстве случаев хватает осмотра врачом. Дополнительными методами обследования выступают:
- биопсия или соскоб – взятие биологического материала для дальнейшего исследования;
- ПЦР (полимеразная цепная реакция);
- общий и биохимический анализ крови.
Эти лабораторные способы диагностики помогают:
- выявить наличие вируса папилломы в организме ребенка (если нет наростов на коже);
- точно определить штамм ВПЧ;
- понять, в какой форме протекает инфекция (острая или хроническая).
Эти данные необходимы для оценки онкогенного риска и своевременного дальнейшего обследования.
Лечение ВПЧ у детей
К сожалению, действенных медикаментозных средств для лечения вируса папилломы у детей, как и у взрослых, пока не существует. В большинстве случаев организм справляется сам, и действовать нужно только в ситуациях, когда имеется риск возникновения онкологических процессов или новообразования мешают ребенку в повседневной жизни.
Что же делат, если у детей появляются папилломы?
Медицинская помощь в отношении проявлений ВПЧ сводится к удалению образований, сказывающихся на качестве жизни или расположенных в местах, где они часто травмируются и вызывают дискомфорт (на веке, в области гениталий, в гортани).
Внеочередной осмотр нужен, если:
- меняется цвет папилломы;
- бородавка начинает расти или менять форму;
- из образования выделяется кровь или иная жидкость;
- папиллома подвергается постоянному трению из-за одежды;
- высыпания находятся на лице или слизистых оболочках.
Варианты удаления папиллом
Существует 5 современных и проверенных способов, каждый из которых обладает своими ограничениями, особенностями и достоинствами.
Категорически не рекомендуется в детском возрасте прибегать к народным методам удаления бородавок и использовать медикаментозные препараты из аптеки самостоятельно без контроля врача.
После удаления папиллом детям нельзя:
- отрывать корочку;
- загорать;
- посещать бани;
- заклеивать область обработки пластырем;
- чесать и тереть место удаления.
Не стоит использовать кремы и мази без назначения дерматолога. В первые 1–4 дня желательно воздержаться от прогулок под прямыми солнечными лучами, купания в общественных водоемах и занятий, которые могут травмировать обработанный участок кожи.
Профилактика ВПЧ
Наиболее действенным методом предупреждения инфекций и осложнений, вызванных вирусом папилломы человека, является вакцинация. Ее проводят до наступления полного полового созревания и до начала сексуальных отношений. Оптимальный возраст – от 9 до 11 лет.
Другими профилактическими мерами являются:
- ведение здорового образа жизни;
- сбалансированное правильное питание;
- своевременная обработка ссадин, царапин и иных повреждений кожи;
- информирование детей и подростков о вреде курения, так как употребление табака увеличивает риск онкогенных мутаций вируса;
- регулярные профилактические обследования.
Очень важно следить за здоровьем ребенка и поддерживать иммунитет доступными способами. Приветствуются активные физические нагрузки, закаливание, игры на свежем воздухе, позволяющие формировать адекватную иммунную реакцию на факторы окружающей среды. Желательно отказаться от домашнего самолечения и бесконтрольного приема медикаментов, поскольку неправильные действия могут снизить естественную защиту детского организма и привести к активизации ВПЧ.
Врачи:

Детская клиника м.Улица 1905 года
Криодеструкция – это метод удаления новообразований на коже, в основе которого лежит применение жидкого азота. Часто рассматривается как инструмент эстетической косметологии и дерматологии, позволяющий избавляться от:
Этот метод успешно используется и в других отраслях медицины – гинекологии, хирургии, онкологии. Методом криодеструкции успешно удаляют миндалины, лечат эрозию шейки матки. Применяя эндоскопические методы, врачи научились использовать криодеструкцию для борьбы с опухолями внутренних органов.
Удаление новообразований жидким азотом: основные преимущества
Главным достоинством этого метода является малая травматичность. После разрушения новообразования на коже образуется корочка, под ней активно идет процесс заживления. Вскоре корочка отпадает, не оставляя следа. Кровотечений и болевых ощущений при данной процедуре практически не бывает, необходимости в специальной подготовке или анестезии нет.
В числе преимуществ использования жидкого азота:
короткий восстановительный период;
отсутствие необходимости в особом уходе за участком кожи, подвергшимся обработке;
Важно и то, что различные родинки, папилломы или бородавки, независимо от их природы, одинаково эффективно поддаются воздействию. Поэтому, решив убрать новообразование на коже криодеструкцией, можно рассчитывать на положительный результат после первого сеанса.
Как проводится удаление папиллом криодеструкцией
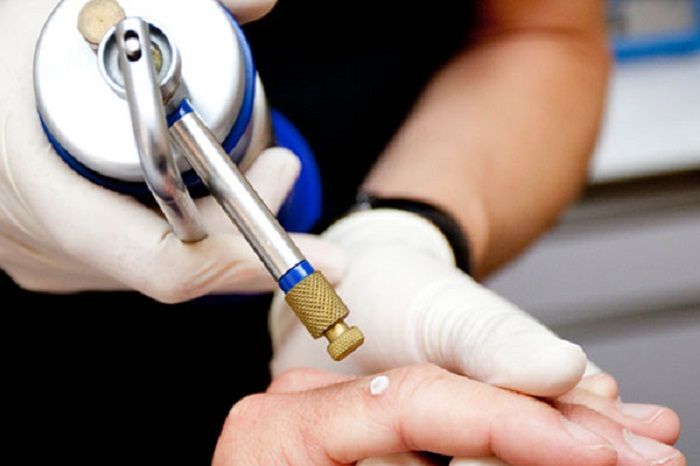
Нескольких секунд воздействия жидким азотом достаточно для того, чтобы новообразование разрушилось
На примере папилломы мы рассмотрим, как проводится процедура удаления новообразования жидким азотом. Процесс можно разбить на следующие стадии:
1. Замораживание папилломы. С помощью специального аппарата или миниатюрного аппликатора врач наносит на новообразование жидкий азот с температурой –195,7 градуса по Цельсию.
2. Омертвение папилломы. Под действием жидкого азота патологический участок бледнеет, пациент начинает ощущать легкое покалывание: это кристаллизуется цитоплазма в клетках новообразования, что повреждает их мембраны. Времени, отведенного на процедуру (от 5 до 30 секунд), вполне хватает для нанесения папилломе невосполнимого урона.
3. Восстановление кровообращения. В течение нескольких часов после процедуры участок кожи, где находилась папиллома, краснеет и отекает.
4. Полный некроз папилломы. Процесс занимает от 2 недель до 2 месяцев. От самого новообразования остается лишь корочка, а под ней образуется здоровая ровная ткань.
5. Восстановление. Максимум через полгода на коже не останется никаких следов.
Если папиллома была достаточно крупной, может понадобиться повторение процедуры. В этом случае назвать точные сроки окончательного решения проблемы может только врач.
Если после криотерапии на месте новообразования появился пузырек с жидкостью, прокалывать его не рекомендуется. Лучше обрабатывать участок кожи антисептиком до естественного исчезновения этого пузырька или обратиться к врачу-дерматологу за консультацией.
Показания и противопоказания к криодеструкции
Противопоказаний у криотерапии практически нет: ее, при необходимости, рекомендуют даже детям. Но есть случаи, когда она не дает должного эффекта, например, если диаметр новообразования превышает 4 мм.
От криодеструкции лучше воздержаться во время течения инфекционных и воспалительных процессов до момента их излечения.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Ушными привесками называются наросты (бугорки) около ушной раковины. Чаще всего привески локализуются впереди уха, на щеке, а иногда соединены с ушной раковиной – восходящей частью завитка и с козелком. Величина привесков уха сильно варьируется – от совсем небольших, не вызывающих эстетического дискомфорта, до довольно внушительных (добавочные уши).
По морфологическому строению привески уха аналогичны строению ушной раковины, только хрящ, их образующий, имеет сетчатое строение.
Записаться на консультацию Первая консультация бесплатно!
Симптоматика
Симптоматика очевидна – привески уха прекрасно видны невооруженным глазом.
Осложнения
Как правило, никаких физиологических осложнений привески уха не вызывают. По большому счету, это – та же самая ушная раковина, но расположенная в анатомически неправильном месте. Осложнения лежат исключительно в области эмоциональной оценки привесков самим пациентом – неудовлетворенность собственным видом и оценкой окружающих.
Однако в некоторых случаях привески могут деформировать наружный слуховой проход и приводить к нарушению естественного оттока отделяемого уха, образованию серных пробок, наружным отитам. Подобная ситуация – 100% показание к оперативному лечению.
Диагностика
Никакой дополнительной диагностики, кроме осмотра врача не требуется.
Операции
Операция по удалению придатков уха очень проста по технике исполнения – удаляется составляющий основу привеска хрящ, иссекается лишняя кожа и рана аккуратно ушивается косметическим швом.
В зависимости от возраста пациента операция может проводится как под общей анестезией – у маленьких, подвижных детей, так и под местной, если у врача нет опасений, что ребёнок не будет препятствовать проведению манипуляции.
У взрослых практически всегда операция проводится под местной анестезией.
Реабилитация после операции не требуется – достаточно соблюдать гигиену послеоперационного шва.
Читайте также:

