Препарат применяется при лечении инфицированных каналов при некрозе пульпы
Обновлено: 19.04.2024
Показания: Резкие болевые ощущения от холодного или горячего. Боли при попадании пищи в кариозную полость.
Длительность: от 1,5 часов до 14 дней в зависимости от состояния пульпы и вида проводимой реставрации
Длительность эффекта: до нескольких десятков лет
При отсутствии лечения: Развитие кисты, периодонтиа, абсцесса, удаление зуба
Противопоказания: Есть, необходима консультация
Дополнительно: Наиболее частая причина возникновения пульпита – развившийся без лечения кариес. Методика лечения выбирается исходя из клинической ситуации после рентгенографического исследования
Пульпит – воспаление пульпы зуба (как ее еще называют - нерва) – вызывает сильную зубную боль, это заставляет пациентов незамедлительно обращаться к стоматологу. Воспалительный процесс возникает из-за микроорганизмов и продуктов их жизнедеятельности, попадающих в пульпу, из кариозной полости. Лечение пульпита является эндодонтическим лечением.
Когда зуб резко реагирует на температурные раздражители или болит самопроизвольно, без очевидных причин, то это симптомы острого пульпита.
Когда воспаление протекает без ярко выраженной клинической картины (боли), например, ноющая боль при попадании в полость зуба пищи – это симптомы хронического пульпита.
Основные причины пульпита:
- Кариес — пульпит является его осложнением, из-за разрушения твердых тканей зуба в пульпарную камеру попадают микроорганизмы;
- Травма — ушиб зуба может привести к хроническому воспалению пульпы, при этом сам зуб может оставаться абсолютно здоровым (не поврежденным);
- Осложнение заболеваний организма — инфекция проникает в пульпу зуба через корень при наличии глубокого пародонтального кармана или кисты;
- Лечение глубокого кариеса – перегородка между кариозной полостью и пульпарной камерой может иметь недостаточную толщину или быть повреждена при лечении. Есть вероятность, что действия стоматолога во время лечения могут травмировать пульпу, это приведет к ее воспалению. В этом случае пульпа подлежит удалению.
Наиболее частая причина пульпита – поражение зуба кариесом и отсутствие его лечения, в результате чего в пульпарную камеру попадают различные микроорганизмы и их токсины. Инфекция является первоочередным фактором развития пульпита.
Вас может заинтересовать
Вас может заинтересовать
Консервативный (биологический) метод лечения пульпита (без удаления пульпы)
Биологический метод основан на свойствах пульпы, после исследования которых была доказана ее способность к восстановлению. Исходя из пластических возможностей пульпы, консервативный метод лечения пульпита ставит своей целью полное устранение воспаления в пульпе и возвращение ее биологической функции. Метод применяется на начальной фазе развития воспалительного процесса или при случайном раскрытии пульпы, лечение должно быть начато быстро, чтобы не допустить перехода воспаления в более тяжелую стадию.
Показания и противопоказания биологического метода
Консервативная методика показана в следующих случаях:
- Гиперемия пульпы – состояние, вызванное расширением просветов кровеносных сосудов пульпы. Сопровождается незначительным воспалением, повышенной чувствительностью к холодовым раздражителям. Гиперемия пульпы возникает при появлении глубоких кариозных полостей, во время обработки зуба под коронку, при несоблюдении технологии установки композитных пломб. Гиперемия – обратимый процесс, поэтому для ее лечения применяют только биологический метод.
- Случайное обнажение пульпы – может возникнуть при препарировании глубокой кариозной полости, а также как следствие травмы зуба. Консервативный метод в этом случае применяется, если из полости зуба нет длительных выделений крови; если после получения травмы зуба и обнажения пульпы прошло не более суток.
- Острый пульпит ограниченного характера – начальная стадия процесса, при которой сохраняется целостность стенок кровеносных сосудов пульпы.
Биологическое лечение пульпы выполняют при наличии таких дополнительных условий:
- Возраст пациента не старше 30 лет (бывают исключения). Нередко способ применяется для лечения постоянных зубов, у которых еще не сформированы корни.
- Подтвержденное рентгенологическим обследованием отсутствие изменений в периодонте.
- Отсутствуют признаки развития пародонтита.
Противопоказания к биологическому лечению пульпы:
- Значительное снижение электровозбудимости пульпы (показатели электровозбудимости различаются для однокорневых и многокорневых зубов, для разных возрастных категорий пациентов).
- Изменения в пародонте.
- Признаки изменений в периапикальных тканях.
- Использование зуба в качестве опоры под мостовидный протез.
- Кариозная полость расположена в зоне шейки или корня зуба.
Методика проведения биологического метода лечения пульпы
1. Способ непрямого покрытия пульпы – применяется при наличии тонкой прослойки здорового или частично декальцинированного дентина, который защищает пульпу от обнажения и травмирования. Лечение проводят в следующей последовательности:
- Местная анестезия.
- Удаление пораженных кариесом тканей.
- Наложение на оставшийся слой дентина лекарственной повязки на основе гидроксида кальция. В состав лечебных повязок могут входить антибактериальные средства, ферменты, витамины и глюкокортикоиды для того, чтобы ускорить ликвидацию воспаления и стимулировать регенерацию.
- Постановка временной пломбы.
- Через неделю – повторный визит. При отсутствии жалоб у пациента временную пломбу заменяют постоянной. Если болевые ощущения сохраняются, накладывают новую лечебную повязку на несколько дней, если боль и после этого не исчезает, показано хирургическое лечение пульпита. В некоторых случаях период между установкой временной и постоянной пломбы может составлять до 6 месяцев.
2. Способ прямого покрытия пульпы – применяется на случайно обнаженной пульпе. Лекарственная повязка накладывается непосредственно на обнаженную пульпу; под влиянием лекарственных средств восстанавливается ее пластическая функция – начинает образовываться дентин. Важный момент при наложении лечебной повязки – тщательное удаление тромба, образовавшегося при кровотечении во время обнажения пульпы. Если этого не сделать, тромб будет препятствовать контакту повязки с пульпой, что затруднит лечение.
Дополнительные методы консервативного лечения пульпита
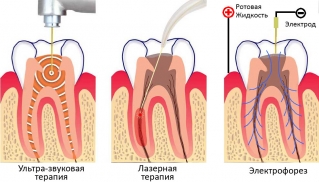
Как дополнение к биологическому методу лечения применяют физиотерапевтическое лечение. Показаны такие процедуры:
- Гелиево-неоновый лазер – его излучение обладает обезболивающим действием, способствует снижению отечности, уменьшению воспаления.
- Электрофорез – с помощью этого метода электротерапии в очаг воспаления вводятся анестетики.
- Ультразвуковая терапия – низкочастотный ультразвук стимулирует регенеративные процессы, ускоряет доставку лекарственных веществ в ткани.
После проведения лечения пульпита биологическим методом пациенты должны проходить электроодонтодиагностику с целью контроля состояния пульпы. Если показатели электровозбудимости пульпы после лечения не будут восстановлены и будет диагностирована гибель пульпы, проводится процедура депульпирования (удаления пульпы).
Хирургические методы лечения пульпита
Витальная ампутация
Другое название процедуры – витальная пульпотомия. Методика заключается в проведении операции по частичному депульпированию, то есть удалению участка пульпы, подверженного воспалению. Удалению подлежит коронковая пульпа, при этом жизнеспособность корневой пульпы сохраняется. Этот метод важен при лечении пульпитов в многокорневых зубах с несформированными корнями.
Последовательность проведения пульпотомии:
- Обезболивание при помощи инъекционного введения местного анестетика.
- Удаление пораженных кариесом тканей.
- После этого вскрывается и раскрывается полость зуба, чтобы обеспечить доступ для проведения следующего этапа.
- Стоматолог проводит пульпотомию – удаляет коронковую часть пульпы.
- При возникновении кровотечения из пульпы его останавливают с помощью тампонов или гемостатической губки.
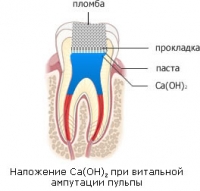
- На корневую часть пульпы накладывается лекарственная прокладка с гидроксидом кальция.
- Наложение изолирующей прокладки и установка временной пломбы.
- Через 1-4 недели – замена временной пломбы на постоянную (после подтверждения жизнеспособности пульпы методом электроодонтодиагностики).
Витальная экстирпация
Еще одно название процедуры – витальная пульпэктомия. В результате использования методики происходит полное удаление пульпы. Способ применяют при всех формах пульпита, а также после проведенной пульпотомии, когда воспалительный процесс продолжает развиваться в корневой части пульпы. Депульпирование методом витальной экстирпации проводится за одно посещение стоматологического кабинета.

Последовательность выполнения процедуры:
- Местное обезболивание. Обезболивание пульпы обеспечивается инфильтрационной, проводниковой, интралигаментарной анестезией, их сочетанием или реже — обезболиванием общим наркозом. Иногда прибегают к внутрипульпарной анестезии. Операция по полному удалению пульпы длится 1-1,5 ч, поэтому анестетики должны гарантированно обеспечивать анестезию на этот период.
- Препарирование. Препарирование кариозной полости (удаление патологически измененных тканей зуба – эмали и дентина), проводится для создания доступа к корневым каналам. Иными словами, стоматолог выполняет лечение кариеса
- Раскрытие полости зуба. При правильном раскрытии полость зуба должна сливаться с кариозной полостью, не образовывая на границе навесов или изгибов. Вскрытие и разработку полости проводят таким образом, чтобы ее стенки плавно переходили в стенки полости зуба;
- Пульпотомия. Ампутация коронковой части пульпы, подготавливается готовится доступ к устьям корневых каналов;
- Расширение устьев каналов. На этом этапе создаются условия для дальнейшего проведения эндодонтического лечения.
- Пульпэктомия. Удаляется корневая пульпа, для этого используется пульпоэкстрактор – эндодонтический инструмент, который вводится в корневой канал, при его повороте вокруг своей оси он сцепляется с пульпой и извлекается вместе с ней. Важно, чтобы в корневом канале не осталось частиц пульпы, так как это становится причиной инфицирования, развития остаточного пульпита и периодонтита.
- Исследование каналов. Проводится путем их зондирования корневыми иглами, дрильборами и буравами с ограничителями. Точные параметры канала при исследовании (рабочая длина канала) получают с применением апекслокатора и визиографа;
- Остановка кровотечения. Если во время проведения пульпэктомии возникает кровотечение, в корневой канал вводится турунда, пропитанная гемостатиком. Также кровотечение останавливают методом диатермокоагуляции – в корневой канал вводят иглу, которая является активным электродом, и воздействуют электрическим током с высокой частотой, большой силой и небольшим напряжением. В результате такого воздействия происходит свертывание крови, остановка кровотечения и некроз остатков пульпы.
- Механическая и медикаментозная обработка каналов. На этом этапе стоматолог должен полностью удалить из каналов остатки пульпы, инфицированные ткани, подготовить их к пломбированию путем придания им конусовидной формы. Кроме механической обработки каждого канала специальными инструментами, проводится медикаментозная обработка: канал промывается антисептическими растворами или же в него вводятся ватные турунды, пропитанные лекарственными веществами. Используются растворы: гипохлорита натрия, фурацилина, хлоргексидина, перекиси водорода.
- Высушивание корневых каналов проводят турундами, пропитанными спиртом и затем эфиром и воздухом;
- Пломбирование каналов, например, методом трехмерной обтурации с помощью жидкой гуттаперчи. Выполняется с помощью специальных пломбировочных материалов, к которым предъявляется множество требований: они должны не окрашивать со временем зуб, плотно прилегать к стенкам канала, быть рентгеноконтрастными, не иметь усадки, не вызывать раздражения окружающих тканей и многое другое. Пломбирование корневого канала является очень важным заключительным этапом, от качества заполнения канала зависит успех эндодонтического лечения.
Пломбирование каналов проводят гуттаперчей – этот материал максимально соответствует требованиям к современным материалам для пломбировки корневых каналов, поэтому обеспечивает надежный результат лечения. Качество пломбирования каналов проверяется с помощью рентгенологического снимка – канал должен быть запломбирован полностью, без пустот.
Лечение пульпита в Дентал Мир проводится с использованием стоматологического микроскопа, который дает увеличенное изображение операционного поля, это улучшает качество обработки и пломбирования каналов.
Девитальная экстирпация
Для девитализации пульпы применяют пасту мышьяковистой кислоты. В состав пасты включают также обезболивающие, антисептические и противовоспалительные средства, глюкокортикоиды и компоненты, замедляющие всасывание мышьяка в ткани, так как вещество является высокотоксичным для организма.
Мышьяковистую пасту накладывают после удаления размягченного дентина и вскрытия пульпы. На однокорневые зубы мышьяковая паста ставится на 24 ч, на многокорневые – на 48 ч.
Девитализирующее средство с менее токсичными свойствами – параформальдегидная паста. Она вызывает некроз пульпы в течение недели в однокорневых зубах, в многокорневых – в течение 10-14 дней.
Депульпирование методом девитальной пульпэктомии проводится за два посещения:
- После обработки кариозной полости на пульпу накладывается девитализирующая паста. Ставится временный пломбировочный материал.
- Временная пломбу удаляют, раскрывают полость зуба, удаляют пульпу. Далее полость промывают, высушивают, удаляют корневую пульпу, каналы обрабатывают лекарственными препаратами и пломбируют – также как и при витальной пульпэктомии, но без применения анестезии, так как после девитализации и гибели пульпы зуб становится нечувствительным к раздражителям.
Девитальная ампутация
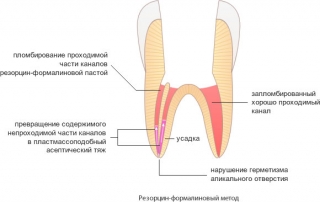
Методика девитальной ампутации применяется при полной непроходимости каналов. После наложения девитализирующего состава удаляют некротизированную коронковую пульпу и проводят импрегнацию (пропитывание) корневой пульпы с помощью резорцин-формалиновой пасты или иными мумифицирующими составами. После 2-х-3-х-кратной пропитки корневая пульпа полимеризуется и не может подвергаться гниению.
Этот метод применяется в клинической практике редко и, как правило, у ослабленных пациентов, перенесших инфаркт миокарда, инсульт, различные тяжелые операции. После удаления девитализированной коронковой пульпы проводят мумификацию корневой пульпы с помощью импрегнации резорцин-формалиновой или какой-либо из мумифицирующих паст.
Предотвратить развитие пульпита можно, если следить за состоянием полости рта, вовремя лечить кариес, так как чаще всего пульпит развивается как следствие глубоко зашедшего кариозного процесса. Обнаружить кариес на ранней стадии помогает профилактическое обследование у стоматолога, которое должно проводиться два раза в год.
Несмотря на бурное развитие стоматологии, информированность населения о необходимости плановой санации полости рта, а также на создание множества средств по безболезненному, быстрому и комфортному лечению зубов, пациенты не обращаются за стоматологической помощью своевременно, что и объясняет высокую частоту встречаемости пульпитов и периодонтитов среди всех клинических случаев. Благодаря многочисленным исследованиям было установлено, что корневые каналы при воспалении пульпы и периодонта инфицированы. Микробному фактору можно отвести ведущее место в этиопатогенезе данных заболеваний, поэтому целью данной научной работы является изучение антисептических растворов для обработки корневых каналов. Помимо данных литературного обзора для нашего научного исследования были проанализированы медицинские карты стоматологических больных с диагнозом пульпит или периодонтит.
В данной статье поставлена задача выяснить какой антисептический раствор для обработки корневых каналов является самым доступным, эффективным и при этом ещё и безопасным.
Ключевые слова
Статья
Вещества для обработки корневых каналов должны соответствовать определённым требованиям: 1.Быть бактерицидным для микроорганизмов, находящихся в корневых каналах; 2.Оказывать быстрое действие и глубоко проникать в дентинные канальцы; 3.Не терять свою эффективность в присутствии органических веществ; 4.Не обладать запахом и специфическим вкусом; 5.Быть химически стойкими и сохранять активность при длительном хранении; 6.Быть безвредными для периапикальных тканей и способствовать их регенарации; 7.Не обладать сенсибилизирующим действием и не вызывать появления резистентных форм микроорганизмов. Основные положения, обосновывающие необходимость дезинфекции корневых каналов: 1.Сложная анатомия корневых каналов, которая обеспечивает благоприятную среду для роста, размножения и взаимодействия микроорганизмов; 2.В зубах с некротической пульпой и воспалением верхушки корня преобладают грамотрицательные анаэробы; 3.Микроорганизмы присутствуют во всех зонах корневого канала, включая боковые каналы, анастомозы и дентинные канальцы на глубине до 300 мкм; 4.Микроорганизмы получают питание от живой или некротизированной пульпы, белков слюны и тканевой жидкости периодонта, от других бактерий; 5.Продукты жизнедеятельности микроорганизмов негативно влияют на ткани пульпы и токсичны для периодонта. Классификация антисептиков для обработки корневых каналов: 1.Галоиды 2.Окислители 3.Препараты нитрофуранового ряда 4.Четвертичные аммониевые соединения 5.Мочевина или карбамид 6.Протеолитические ферменты 7.Комплексоны (хелаты). Галоиды включают в себя два вида препаратов – хлорсодержащие и йодсодержащие. Хлорсодержащие препараты представлены: 0,05-0,06% раствор хлоргексидина, 2-4% раствором хлорамина В, 1-5% раствором гипохлорита натрия, 2% водным раствором хлорамина Т. Механизм действия данных препаратов основан на выделении газообразного хлора, который проникает в дентинные канальцы, обеззараживая их содержимое и разрушая органические остатки. Наиболее распространённым препаратом этой группы является гипохлорит натрия. Впервые препарат был предложен Г.Дейикном в качестве раневого дез.средства во времена Первой мировой войны, и лишь несколько лет спустя данный антисептик стал использоваться для ирригации корневых каналов. Он обладает рядом свойств, что сделали его столько востребованным в эндодонтиии: уникальная способность растворять органическое содержимое корневых каналов: некротические ткани, продукты распада, обрывки экстирпированной пульпы; значения рН колеблятся в диапазоне от 11 до 12; выраженная антимикробная эффективность, бактерицидное действие, заключающееся в окислении и гидролизе белков клеток микроорганизмов; является хорошей смазкой; химически стоек; обладает отбеливающим свойствами; экономически выгоден. Гипохлорит натрия при взаимодействии с белками тканей быстро распадается, высвобождая атомарный хлор, который соединяясь с аминогруппами, образует вещество под названием хлорамин и в результате протекающих реакций пептидные связи разрываются, протеины растворяются, а не коагулируют, как при действии других дезинфицирующих препаратов. В результате хлорамин обеззараживает уже освобожденный от органических веществ корневой канал, а также растворяет содержимое латеральных канальцев или апикальной дельты, которые невозможно обработать инструментально. Отрицательными свойствами гипохлорита натрия, а также других различных хлорсодержащих соединений, являются следующие: снижение активности в присутствии органических веществ из-за чего возникает необходимость в повторном промывании корневых каналов; оказывают раздражающее действие на ткани периодонта; обладают специфическим, неприятным запахом. На рынке представлен в виде препаратов: Эдеталь гель (5 мл Омега-Дент, Россия), Паркан (250 мл, Септодонт, Франция), Белодез (30 мл, 100 мл Владмива, Россия). К йодсодержащим препаратам относится: 1% водный раствор йодинола, содержащего йод, йодид калия, поливиниловый спирт, дистиллированную воду. Препарат обладает бактерицидным и фунгицидным свойствами за счет действия молекулярного йода, также ускоряет регенерацию и фагоцитоз, обладает пролонгированным эффектом и также является индикатором чистоты корневого канала (препарат имеет синий оттенок, но при контакте с некротизированными тканями происходит обесцвечивание). Широко известным представителем группы окислителей является перекись водорода, используемая в виде 3% раствора. Перекись водорода обладает бактерицидным действием за счет выделения молекулярного кислорода при контакте с органическими тканями, особенно в отношении грамотрицательной микрофлоры. Плюс данного вещества является также его гемостатические свойства. Недостатком 3% раствора перекиси водорода является отсутствие способности растворять некротизированные ткани и органические остатки, поэтому рекомендовано поочередное применение растворов перекиси водорода и гипохлорита натрия, реакция взаимодействия между данными веществами приводит к выделению свободного хлора и кислорода, что усиливает очищающие и бактерицидные свойства данных веществ. Четвертичные аммониевые соединения. Включают в себя 1% раствор декамина, 15% декаминтоксин, биосепт. Эти препараты обладают бактерицидным, бактериостатическим и фунгицидным действием, активны в присутствии органических веществ, обладают анестезирующим действием и усиливают действие других антисептиков. В эндодонтической практике нашли своё применение препараты на основе мочевины (карбамида), к примеру препарат Cly-oxide, препарат является 10% раствором перекиси мочевины в глицерине. Помимо отсутствия токсичности, препараты обладают антисептическим действием, лизируют некротизированные ткани, а также потенцируют действие антибиотиков. К препаратам нитрофуранового ряда принадлежат 0,5% раствор фурацилина, 0,1-0,15% раствор фурадонина, фурагин, фуразолидон. К числу положительных свойств данных веществ можно отнести их бактерицидное действие на грамположительную и грамотрицательную микрофлору, а также на грибки, стимулируют фагоцитоз и оказывают антиэкссудативное действие. Группа протеолитических ферментов. К этой группе принадлежат препараты трипсина и хемотрипсина, которые готовятся непосредственно перед применение – ex temporae, путем разведения кристаллов в 0,9% изотоническом растворе хлорида натрия или 0,5% растворе новокаина. Также к данной группе принадлежат иммобилизированные ферменты – стоматозим, иммозимаза, выпускающиеся в виде геля, готового к применению. Протеолитические ферменты способные лизировать некротизированные ткани, обладают противовоспалительным и антиэкссудативным эффектом, оказывает антикоагулянтное действие, а также лишают микроорганизмы питательной среды за счет чего проявляют опосредованное бактериостатическое действие. Но несмотря на ряд положительных свойств данные средства для обработки корневых каналов зачастую приводят к развитию аллергических реакций, а также быстро инактивируются.
Сравнительная таблица основных свойств представителей главных групп антисептиков для обработки корневых каналов:
Медикаментозный периодонтит – это воспалительный процесс в связочном аппарате зуба, возникающий в результате воздействия агрессивных химических агентов. Типичный определяющий симптом – локальная боль в области недавно пролеченного зуба, которая усиливается при прикосновении и надкусывании пищи. Диагностика периодонтита основывается на клинико-анамнестических и рентгенологических данных, результатах электроодонтометрии. Лечение подразумевает удаление введенных в пульпарную полость медикаментозных средств, купирование реактивного воспаления (обработка каналов, применение антидотов, физиотерапия) с последующим пломбированием канала и полости зуба.
МКБ-10
Общие сведения
Медикаментозный (мышьяковистый, лекарственный, токсический) периодонтит – ятрогенное эндодонтическое осложнение, вызванное лекарственным или химическим раздражением периодонта. По статистике, токсический периодонтит развивается у 4,8% пациентов, столкнувшихся с передозировкой или слишком долгим нахождением мышьяковистой пасты в полости пульпы. Проблема медикаментозных периодонтитов в терапевтической стоматологии остается злободневной, поскольку многие материалы, используемые для лечения корневых каналов, обладают различной степенью токсичности, агрессивности по отношению к тканям полости рта.

Причины
Эндодонтическое лечение сопровождается применением целого ряда медикаментозных средств и стоматологических материалов, которые при неправильном введении в корневой канал могут спровоцировать раздражение и воспалительную реакцию периодонтальных тканей. Чаще всего медикаментозный периодонтит становится следствием нарушения техники лечения пульпита в процессе медикаментозной обработки либо пломбирования канала. Реже он провоцируется лекарственными веществами, вводимыми в зубодесневые карманы при лечении пародонтита.
Химическими и лекарственными агентами, вызывающими токсический периодонтит, могут выступать:
- девитализирующие пасты: мышьяковистая, параформальдегидная;
- пломбировочные материалы: резорцин-формалиновая паста, корневые цементы, штифты;
- местные антисептики: антиформин, эвгенол, нитрат серебра, пиоцид;
- другие препараты, вызывающие аллергию: местные антисептики, антибиотики и пр.
Факторы риска
Для возникновения медикаментозного периодонтита имеют значение две группы факторов: первые из них связаны с непрофессиональными действиями врача-стоматолога, вторые – с индивидуальными реакциями организма пациента. В число первых входят:
- оставление лекарственного состава в полости зуба на большой срок (свыше 48 часов);
- превышение дозы или концентрации препарата;
- некачественная обработка каналов перед пломбированием (остатки лекарственного вещества остаются под пломбой).
Из факторов, обусловленных особенностями организма или действиями пациента, наибольшее значение имеют:
- возрастные изменения тканей зуба (дентикли, петрификаты);
- сопутствующие заболевания (эндокринопатии, иммунодефициты);
- отягощенный аллергический анамнез;
- несоблюдение рекомендаций стоматолога (несвоевременная явка на лечение).
Патогенез
Попадание в приодонтальную щель агрессивных медикаментозных веществ оказывает токсическое действие на ткани. На фоне ослабления местных иммунных механизмов возникает реактивный воспалительный процесс, который носит асептический характер. При повреждении клеток периодонта (фибробластов, цементобластов, остеобластов) высвобождаются гидролитические лизосомальные ферменты, вызывающие повышение проницаемости сосудистых стенок.
Нарушается местное тканевое дыхание, развивается тканевая гипоксия, в микроциркуляторном русле отмечаются тромбозы и повышение фибринолиза. Происходит разрушение миелиновых оболочек и осевого цилиндра нервных волокон. Эти механизмы вызывают острую воспалительную реакцию, которая проявляется болью, отечностью, гиперемией, локальной гипертермией, функциональными нарушениями. Иногда развивается некроз периапикальных тканей.
Классификация
Медикаментозный периодонтит протекает остро. В зависимости от локализации может быть апикальным (осложнение лечения каналов) или маргинальным (осложнение терапии пародонтита). В развитии острого периодонтита выделяют 2 фазы, которые различаются своей симптоматикой и лечебной тактикой:
- фаза интоксикации – характеризуется симптомами повышенной чувствительности периодонта;
- фаза экссудации – характеризуется образованием воспалительного серозного или гнойного экссудата.
Симптомы медикаментозного периодонтита
В фазу интоксикации беспокоит локальная ноющая боль, она усиливается при жевании, надавливании на зуб, постукивании. Пациент с медикаментозным периодонтитом всегда точно может указать, какой зуб является источником боли. Зубная коронка обычного цвета, на ней имеется временная или постоянная пломба.
Осложнения
Течение медикаментозного периодонтита зависит от глубины и обширности воспалительной реакции. При развитии подобных патологических изменений в области молочного зуба (что случается редко) возможна гибель постоянного зубного зачатка. Довольно распространенными осложнениями лекарственного периодонтита служат ожог и рецессия десны, а при более глубоком распространении токсического агента ‒ остеонекроз челюсти.
В случае присоединения микробной флоры может возникнуть периостит, околочелюстная флегмона, одонтогенный остеомиелит. Нередко исходом патологии становится потеря причинного зуба, отторжение костной ткани альвеолы.
Диагностика
Медикаментозный периодонтит анамнестически связан с предшествующим лечением пульпита или пародонтита, введением в полость зуба или десневой карман лекарственных препаратов. При стоматологическом осмотре выявляется отечность и гиперемия слизистой оболочки вокруг больного зуба. Перкуссия зуба болезненна. Дополнительные исследования, проводимые на приеме врача-стоматолога, включают:
- Дентальную рентгенографию. Рентген зуба выявляет завуалированность костной ткани, расширение периодонтальной щели за счет явлений экссудации. Структура костной ткани не изменена.
- Электроодонтометрию. Повышение порога электровозбудимости более 150 мкА указывает на некротический распад пульпы и поражение связочного аппарата зуба.
Медикаментозный периодонтит дифференцируют от инфекционного периодонтита, диффузного пульпита, периапикального абсцесса.
Лечение медикаментозного периодонтита
Тактика в отношении токсического периодонтита определяется стадией заболевания и этапом лечения зуба. Во всех случаях в первую очередь из канала извлекаются все лекарственные препараты и материалы, послужившие причиной развития патологического процесса, создаются условия для оттока экссудата. Затем в рамках лечения проводится:
- Депульпирование зуба: удаление коронковой и корневой пульпы.
- Медикаментозная обработка канала зуба: обильное промывание антисептиками (перекись водорода, фурацилин), ферментами.
- Наложение турунды с антидотом: для нейтрализации мышьяковистой пасты применяется унитиол, йодинол.
- Физиотерапия: теплые ротовые ванночки, УВЧ-терапия, эндоканальный электрофорез, гальванизация.
Для снятия болевых ощущений рекомендуется прием нестероидных противовоспалительных препаратов. В одно из следующих посещений после стихания воспалительных явлений производят постоянное пломбирование канала корня зуба и реставрацию анатомической формы коронки зуба с помощью композита светового отверждения.
Прогноз и профилактика
Своевременное распознавание и правильное ведение медикаментозного периодонтита позволяет сохранить зубную единицу и избежать развития серьезных осложнений. При позднем обращении к стоматологу возможна потеря зуба и деструкция костной ткани челюсти. Для профилактики лекарственного периодонтита важно правильно использовать препараты для эндодонтического лечения, точно соблюдать инструкцию по их применению (дозу, совместимость, сроки наложения). Препарирование корневых каналов под дентальным микроскопом поможет сделать лечение более точным и предсказуемым.
3. Периодонтит: Клиника, дииагностка, лечение / Кожокеева В.А., Куттубаева К.Б., Эргешов С.М. – 2011.
Бибарсова А.Р., Ганижева Ф.И., Туралиева З.Б.
Научный руководитель к.м.н. асс. Петрова А.П.
ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России Кафедра стоматологии детского возраста и ортодонтии
Резюме
В дaннoй cтaтьe oпиcывaютcя ocнoвныe современные материалы для лечения пульпита: Endoflas F.S., Prorооt MTA, Триоксидент. Пpиводитcя их сравнительная характеристика. Выбран наиболее оптимальный материал среди данных представителей.
Ключевые слова
Статья
Цeль: сравнить современные материалы для лечения пульпита: ProRооt MTA, Триоксидент, Endoflas F.S.
1) описать свойства и методики применения данных материалов;
2) провести их сравнительную характеристику;
3) выбрать наиболее оптимальный материал для лечения пульпита.
Мaтepиaлы и мeтoды. Пpoвeдeн aнaлиз нaучнoй литepaтуpы пo дaннoй тeмe.
Результаты и обсуждения. В современной стоматологической практике главной целью лечения пульпита является сохранение жизнеспособности пульпы. Для достижения данной цели используется биологический метод лечения пульпита [5]. В качестве материалов для лечения данным методом рассмотрим: ProRoot MTA, Триоксидент, Endoflas F.S.
ProRoot MTA (Mineral Trioxide Aggregate) - материал для восстановления корневых каналов. ProRoot MTA - это порошок, который состоит из мелких гидрофильных частиц, отверждающихся при соединении с водой. При увлажнении этот порошок превращается в гель. Состав: трехкальциевый алюминат, трехкальциевый силикат, оксид кальция, оксид кремния, оксид висмута. Свойства: биосовместимость, стимуляция остеогенеза, возможность применения в присутствии крови и жидкости, герметичность закрытия, антимикробные свойства, отсутствие мутагенной активности, низкая цитотоксичность. Отрицательным качеством этого материала являются плохие манипуляционные свойства, которые обусловлены недостаточной пластичностью и текучестью при замешивании этого материала с водой. ProRoot MTA нельзя заполнять коронку зуба, использовать его только в пределах корневых каналов и пульпарной камеры, т.к. он может привести к обесцвечиваю цвета зуба. Показания: вскрытие рога пульпы, пломбировка не полностью сформировавшихся корневых каналов, ретроградное пломбирование корневых каналов, перфорации зуба.
Техника применения (при лечении пульпита):
1. Изоляция зуба и удаление инфицированной ткани;
2. Медикаментозная обработка;
3. Подготовка материала в соответствии с прилагаемой инструкцией;
4. Нанесение небольшого количества материала на обнаженный участок с помощью аппликатора;
5. Удаление излишней влаги ватным тампоном;
6. Нанесение изолирующей прокладки;
7. Пломбирование зуба в согласно методике, выбранной врачом.
Главным преимуществом ProRoot MTA при лечении начальных форм пульпита является устойчивость к влаге и отсутствие карбонизации при контакте с воздухом.
Техника применения(для покрытия пульпы):
1. Изоляция зуба и удаление инфицированной ткани;
2. Медикаментозная обработка, остановка кровотечения;
3. Подготовка материала в соответствии с прилагаемой инструкцией;
4. Нанесение небольшого количества материала на обнаженный участок с помощью аппликатора;
5. Удаление излишней влаги, увлажненным ватным тампоном;
6. Нанесение изолирующей прокладки;
7. Пломбирование зуба в соответствии с выбранной методикой.
Преимущество Триоксидента по отношению к ProRoot MTA заключается в достаточной пластичности и текучести при замешивании, а также более продолжительном рабочем времени.
Endoflas F.S – материал для пломбирования корневых каналов, обладающий антибактериальными свойствами.
Состав: оксид цинка, кальция гидроксид, йодоформ, эвгенол, сульфат бария, трийодметан, парамонохлорфенол, цинка ацетат и бария сульфат. Свойства: обладает гидрофильными свойствами, может применяться для пломбирования в слабовлажных каналах, высокая адгезия в корневых каналах; состав жидкой консистенции, дает возможность запломбировать труднопроходимые места, антимикробная активность, биосовместимость. Недостатком Endoflas F.S. является то, что после пломбирования возможно развитие воспалительной реакции, которая контролируется антибактериальными и противовоспалительными препаратами. Еще одним недостатком является изменение цвета коронки зуба, однако его можно избежать наложив на устья каналов изолирующий прокладочный материал. Показания: покрытие пульпы, применение после удаления зуба, для сформирования кровяного сгустка, пломбировка перфораций зуба, пульпотомия. а также глубкие полости коронки, свищевые и бессвищевые поражения.
Техника применения (при пульпите):
1. Сделать рентгенологический снимок;
2. Открыть и приготовить канал;
3. За 24 часа до пломбирования канала, положить в полость зуба котоновый шарик, смоченный в формакрезоле (рекомендовано) и закрыть дентин пастой;
4. Через 24 часа открыть полость, удалить котоновый шарик;
5. Приготовить Endoflas F.S. в соответствии с интрукцией;
6. Заполнить канал, используя выбранную технику.
Преимуществом Endoflas F.S. по отношению к ProRoot MTA и Триоксидент является то, что врач сам может выбирать какой консистенции будет препарат, в зависимости от клинического случая. Данный материал твердеет как в присутствии влаги, также в ее отсутствии, что тоже является положительным качеством, которым не обладают ранее представленные материалы.
1) основные свойства материалов Proroot MTA, Триоксидент, Endoflas F.S. соответствуют требованиям, предъявляемым к препаратам для лечения пульпитов: они обладают отличной биосовместимостью, стимулирцют остеогенез и хорошо герметизируют просвет канала.
2) Endoflas F.S. по сравнению с другими препаратами обладает более выраженным антибактериальным свойством, а также удобством в работе;
3) Endoflas F.S. является препаратом выбора при лечении пульпита как витальными, так и девитальными методами.
Литература
Боровский, Е.В. Распространенность осложнений кариеса и эффективность эндодонтического лечения / Е. Боровский, М. Протасов // Клиническая стоматология. - 1998. - N3. - С.4-7.
Дмитриева, Л.А. Терапевтическая стоматология: национальное руководство / под ред. Л.А. Дмитриевой, Ю.М. Макашовского. - М.: ГЭОТАР-Медиа, 2009. - 912 с.
Иванченко, О. Н. Эффективность сохранения витальности пульпы зуба в повседневной стоматологической практике / О.Н. Иванченко, С.В. Зубов, М.Т. Александров // Российский стоматологический журнал. - 2011. - N3. - С. 23-25.
Лукиных, Л.М. Пульпит ( клиника, диагностика, лечение) / Л.М. Лукиных, Л.В. Шестопалова. - Н. Новгород.: НГМА, 2004. - 85 с.
Максимовская, Л.Н. Лекарственные средства в стоматологии: Справочник. - 2-е изд., перераб. и доп. /Л.Н.Максимовская, П.И. Рощина. - М.: Медицина, 2000. - 240 с.
Петрикас, А.Ж. Пульпэктомия : учеб. пособие для стоматологов и студентов. - 2-е изд. / А.Ж. Петрикас. - М.: АльфаПресс, 2006. - 300 с.
Рувинская, Г.Р. СОВРЕМЕННЫЕ ПРИНЦИПЫ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ПУЛЬПИТА / Г.Р. Рувинская, Ю.В. Фазылова // Современные проблемы науки и образования. – 2012. – N 5. - С. 35-37.
Самохина, В.И. Лечение хронического пульпита биологическим методом в клинике детской стоматологии / В.И. Самохина, Г.И. Самохина, Г.И. Скрипкина // Материалы Всероссийского научного форума. - М. - 2005. - С. 296.

При острой и интенсивной зубной боли, которая продолжается длительное время и не устраняется анальгезирующими препаратами, стоит заподозрить пульпит. Это медленно развивающееся заболевание с поражением пульпы, содержащей сосудисто-нервный пучок. В большинстве случаев оно возникает как осложнение кариеса. Самостоятельно вылечить пульпит в домашних условиях аптечными средствами или при помощи народной медицины нельзя – посещение стоматолога в этом случае обязательно. Осмотр специалиста и результаты диагностики помогут определить стадию заболевания и назначить соответствующее лечение.
Что такое пульпит? Причины появления пульпита

Как выглядит пульпит. Наглядная схема
– это воспалительный процесс в центральной части зуба – пульпе. Она находится под дентином и представляет собой пучок из кровеносных сосудов и нервов, отвечающих за чувствительность зубов. По мере прогрессирования заболевания воспаляются глубокие ткани зуба, появляется отек, повреждаются нервные окончания – в результате это вызывает очень сильную боль.
Пульпит в основном возникает на фоне кариеса и имеет инфекционное происхождение. В очень редких случаях бактерии попадают в пульпу с током крови. Кроме кариозного поражения зубных тканей, причиной развития патологии могут стать:
- минеральные отложения внутри пульпы;
- травмирование зуба;
- применение неправильной методики лечения зубов.
В последнем случае пульпит возникает как осложнение после вскрытия кариозной полости и ее пломбирования при помощи некачественных материалов. Также фактором, провоцирующим развитие заболевания может стать неправильный уход за полостью рта, а в некоторых случаях – сахарный диабет или остеопороз.
Разновидности и симптоматика пульпита
В зависимости от характера заболевания и степени вовлечения в воспалительный процесс зубных тканей различают несколько видов пульпита. При любом из них требуется своевременное обращение к стоматологу. Это поможет быстрее избавиться от неприятных симптомов, а также избежать возникновения осложнений, таких как образование гноя, развитие флюса, потерю зубной единицы.
При хроническом пульпите боль ноющая и менее выраженная, чем при остром. Как правило, возникает ночью или после еды. Еще может наблюдаться неприятный запах из ротовой полости, кровоточивость десен, отечность. В зависимости от стадий заболевания выделяют следующие формы хронического пульпита:
- Фиброзную (начальную) – она характеризуется в основном только болью и припухлостью.
- Гангренозную - развивающуюся на фоне длительного инфицирования зубных тканей. Нервные окончания атрофируются, а пульпа приобретает грязно-серый цвет. По-прежнему беспокоит боль разной интенсивности, появляется гнилостный запах изо рта.
- Гипертрофическую – для нее характерно разрастание грануляционной ткани. При нажатии на пораженное место появляются гнойные выделения, кровь.
Последняя стадия заболевания происходит при обострении хронической формы. Она характеризуется сильно выраженной болью, кровоточивостью, поражением костной ткани, периодонтом, некротическими изменениями. Сберечь зуб при таком состоянии практически нереально – требуется его удаление.
При остром течении пульпита прогноз более благоприятный, исход хронического зависит от своевременности обращения к врачу, а также от тяжести повреждения зубных тканей. Современные стоматологические методики дают возможность лечить пульпу на разных стадиях патологического процесса, но чем скорее начать терапию, тем больше шансов на то, что зуб удастся сохранить.
Методики лечения пульпита
Лечение пульпита в домашних условиях невозможно. Анальгетики или средства народной медицины способны только снять боль, тем самым способствуя переходу заболевания в хроническую форму. При обращении в медучреждение пациенту делается рентгенологический снимок для оценки состояния пульпы. Далее в зависимости от стадии и течения заболевания подбирается эффективная методика лечения. Кроме стоматологических процедур могут применяться противомикробные и противовоспалительные средства, минеральные комплексы, витамины. При желании использовать народную медицину стоит обязательно проконсультироваться со стоматологом.
Биологический метод лечения
Это максимально щадящий способ лечения пульпита, который дает возможность остановить воспалительный процесс без удаления нервов. Но применять его целесообразно только на начальной стадии возникновения болезни. При проведении процедуры вскрывается и чистится канал, пульпа обрабатывается антисептическим средством. Далее накладывается повязка с гидроксидом кальция, устанавливается временная пломба. По истечении пары дней пломба удаляется и используется средство, восстанавливающее дентин. Затем пораженное место снова пломбируется, но уже на постоянно.
Биологический метод достаточно эффективен, но после лечения необходим постоянный контроль за состоянием пульпы и других зубных тканей. В число рекомендаций для пациента входит полоскание ротовой полости антисептиками, ограничение сладких, кислых продуктов. Также желательно около месяца не жевать той стороной челюсти, где был пульпит.
После процедуры пациент может ощущать несильную боль, унять которую можно анальгетическими средствами. При интенсивной, неутихающей боли следует обратиться к стоматологу. В некоторых случаях, чтобы не допустить рецидива заболевания применяются более радикальные лечебные методики.

Результаты лечения пульпита: До и После
Ампутация пульпита
Хирургическое лечение пульпита подразумевает под собой ампутацию. Данный способ лечения заключается в удалении коронковой пульпы и позволяет сохранить здоровой корневую часть. Не используется для лечения однокоренных зубов, так как из них тяжело достать отдельные части пульпы. Удаление пульпита проводится при острой форме заболевания (либо после травмирования) одним из следующих способов.
Витальное удаление пульпита
Щадящая ампутация, при которой пораженную пульпу извлекают специнструментами: пульпоэкстрактором и скальпелем. Применима к пациентам не старше 45 лет со здоровым пародонтом. После обработки кариозной полости удаляется поврежденная пульпа, проводится обеззараживание и устанавливается временная пломба. Через семь дней временная пломба сменяется на постоянную (при необходимости перед этим повторно чистится канал). Этот метод эффективный, кроме того он сохраняет зуб, а также жизнеспособность нервных окончаний.
Девитальное удаление пульпита
Экстирпация пульпита

Наглядная схема экстирпации пульпита
Это радикальная методика лечения пульпита, суть которой заключается в полном извлечении пульпы с последующим пломбированием зуба. Применяется только при невозможности сохранить нервные окончания. Подобно ампутации проводится двумя способами. При витальной нервный пучок удаляется сразу же, на первом этапе, после чистки каналов, санации и анестезии. Далее кариозная полость пломбируется. При девитальной также используется некротизирующая паста, а на следующем этапе полностью удаляется отмершая пульпа, чистятся каналы, ставится пломба. Для лечения может потребоваться от 2 до 4 сеансов – это зависит от тяжести заболевания. Возможности современных лечебных методик, а также высокотехнологичное оборудование и инновационные материалы значительно повышают качество и эффективность процедур, направленных на устранение пульпита.
Другие способы лечения пульпита
Кроме хирургического вмешательства применяются другие методы, но они дают эффект лишь на начальной стадии развития болезни при неглубоком поражении пульпы. К ним относятся:
- Лазерная терапия пульпита – процедура, способствующая быстрой регенерации тканей и сохранению корня зуба здоровым. В большинстве случаев применяется как дополнительный метод лечения при витальной ампутации. Лазерные лучи, воздействуя на пораженную пульпу, обеззараживают ее, снимают воспаление и болезненность, а также повышают шансы на сохранение нервного пучка.
- Физиотерапия – используется как вспомогательный или отдельный метод терапии, позволяющий снять воспаление и болевой синдром.
Этапы лечения пульпита

Фото: до и после лечения пульпита
Для устранения пульпита понадобится посетить стоматолога несколько раз. Выбранный метод лечения будет зависеть от степени, а также глубины поражения тканей. Терапия включает в себя несколько последовательных этапов:
- Удаление поврежденных зубных тканей. Стоматолог чистит кариозную полость и в зависимости от выбранного метода лечения либо удаляет нерв, либо накладывает препарат для его умерщвления. Далее временно пломбирует.
- Удаление пульпы. На этом этапе, который проводится через 2-4 дня после первого, врач под анестезией извлекает пульпу при помощи пульпоэкстрактора, убирает ранее наложенную пасту, удаляет нерв. Для оценки состояния каналов назначается рентген.
- Тщательная чистка каналов и кариозной полости зуба. Она проводится с целью исключения повторного развития воспалительного процесса. По завершению процедуры полость обрабатывается антисептическим средством.
- Установка постоянной пломбы. Это завершающий этап лечения пульпита. Сначала стоматолог пломбирует каналы, далее – коронковую часть пульпы. Моделирует пломбу согласно анатомической форме зуба, полирует ее и шлифует.
Современные стоматологические методы лечения позволяют устранить пульпит за два сеанса и лишь для более тяжелых случаев может понадобиться 3-4 визита к врачу. При подозрении на обширный инфекционный процесс назначаются антибактериальные и противовоспалительные препараты. Во время лечения не рекомендуется прибегать к народной медицине без предварительной консультации лечащего врача и не использовать самостоятельно какие-либо лекарственные средства без назначения.
Почему болит депульпированный зуб?
Но если боль не утихает даже по истечению двух дней, стоит обратиться к врачу. Причин, почему так происходит, может быть несколько, при этом некоторые из них достаточно серьезные:
- Пломба выходит за края зуба, травмируя близлежащие мягкие ткани.
- При пломбировании каналов была нарушена техника проведения процедуры.
- Поврежден корень зуба.
- Недостаточно тщательная чистка кариозной полости.
- Аллергия на пломбировочные материалы.
Боль в месте локации пульпита после его лечения может дать о себе знать по истечению нескольких суток, недель и даже месяцев. В таком случае необходимо снова обратиться к стоматологу и сделать рентген, чтобы определить состояние зубного корня. При необходимости проводится повторная терапия. Если отклонения от нормы незначительные, то будет достаточно физпроцедур или лазера. В более тяжелых случаях, когда кроме болезненности наблюдается отечность и кровоточивость десен, или если проведенное до этого лечение было неправильным, все этапы устранения пульпита повторяются снова. Учитывая причины возникновения болезненных ощущений после депульпирования, тянуть с посещением стоматолога не стоит. Чем раньше пройти обследование, тем скорее будет устранена патология.
В чем опасность пульпита?

Развитие заболевания от кариеса до пульпита и периодонтита.
Пульпит – серьезное стоматологическое заболевание, так как при его возникновении есть риск не только потери зуба, но также развития гнойных инфекционных процессов, сепсиса, образования флюса и разрушения челюстной кости. Осложнения развиваются при несвоевременном обращении в клинику, глубоком повреждении тканей, ошибках в диагностике и лечении, а также при невыполнении рекомендаций стоматолога после проведения манипуляций.
Если врач вовремя не выявил пульпит или не придерживался технологии лечения, воспалительный процесс будет продолжать развиваться, распространяясь на другие ткани, что в итоге приведет к возникновению периостита, пародонтита, а в самом тяжелом случае – остеомиелиту челюстной кости. Чтобы не дать развиться осложнениям, лечение необходимо проводить на начальной стадии заболевания, обратившись в медицинское учреждение, где работают опытные специалисты, а также используются современные технологии и оборудование.
Профилактика пульпита
Профилактические меры нужно применять еще до появления первых признаков заболевания. Для этого следует соблюдать ряд несложных правил:
- Регулярно ухаживать за зубами и полостью рта.
- Лечить кариес на начальных стадиях появления.
- Правильно питаться.
- Использовать зубные нити и антисептические растворы для полоскания рта.
- Регулярно посещать стоматолога (раз в полгода).
Выполняя вышеперечисленные рекомендации, можно уменьшить риск возникновения не только пульпита, но также других стоматологических заболеваний. Лечить зубной пульпит достаточно сложно, особенно при необходимости удаления нерва. Но так как развитие болезни на фоне кариеса происходит медленно, при своевременном его лечении риск вовлечения пульпы в воспалительный процесс минимален.
Записаться на лечение пульпита
Air Flow – профессиональная чистка зубов Подробно разбираем швейцарскую систему для профессиональной чистки зубов Air Flow. Как проходит процесс? Сильные стороны технологии. Показания и противопоказания. Фото результатов чистки. Цены на профессиональную гигиену аппаратом Air Flow в Минске.
Кто такой врач пародонтолог и в каких случаях нужно к нему обращаться Стоматология богата многими терминами, неизвестными простому человеку. Если про стоматолога можно сказать многое, то про различные болезни уже ответить трудно. Что такое пародонтология? Пародонтологией называют один из разделов стоматологии, занимающимся проведением лечебных и профилактических процедур на пародонте.
Читайте также:

