При гепатите а может быть задержка месячных
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Коричневая моча: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Например, после ночного сна она значительно темнее, чем в другое время суток. Это связано с повышенной концентрацией в ней солей и минералов, а также большим перерывом поступления жидкости. При следующем мочеиспускании цвет уже становится светлее.
Разновидности потемнения мочи
Физиологическое потемнение мочи – не вызывает беспокойства, цвет мочи приходит в норму без всякого лечения.
Патологическое потемнение мочи – является следствием некоторых заболеваний или состояний органов и систем.
Возможные причины потемнения мочи
На изменение цвета мочи может влиять употреблении продуктов, содержащих красящие вещества (свеклы, бобовых, ревеня, ежевики, крепкого кофе и чая и др.), или лекарств (противомалярийных, антибиотиков, препаратов, содержащих траву сенну, и некоторых других слабительных средств), что может насторожить пациента, но не несет в себе угрозы.
В пожилом и старческом возрасте из-за снижающейся фильтрующей способности почек в мочу попадает большое количество минералов и веществ, в норме в ней не присутствующих, что также ведет к ее потемнению.
Повышенный уровень тестостерона у мужчин может придавать цвету мочи более темный оттенок, что не является поводом для тревоги.
Обезвоживание, перегрев, длительное сдерживание позывов к мочеиспусканию - факторы, приводящие к повышению концентрации мочи и, соответственно, ее потемнению.
Заболевания, приводящие к потемнению мочи
Появление коричневой или темной мочи может свидетельствовать о серьезной патологии в организме, требующей консультации врача.
К таким патологиям относят:
- мочекаменную болезнь;
- желчнокаменную болезнь;
- гепатиты;
- сердечно-сосудистые заболевания;
- инфекционные заболевания органов малого таза, в том числе инфекции, передающиеся половым путем;
- злокачественный процессы, затрагивающие органы малого таза;
- у женщин темная моча может быть следствием повреждения слизистой влагалища при половом контакте, обострения молочницы, гормонального сбоя во время беременности, климакса, а у подростков в период полового созревания.
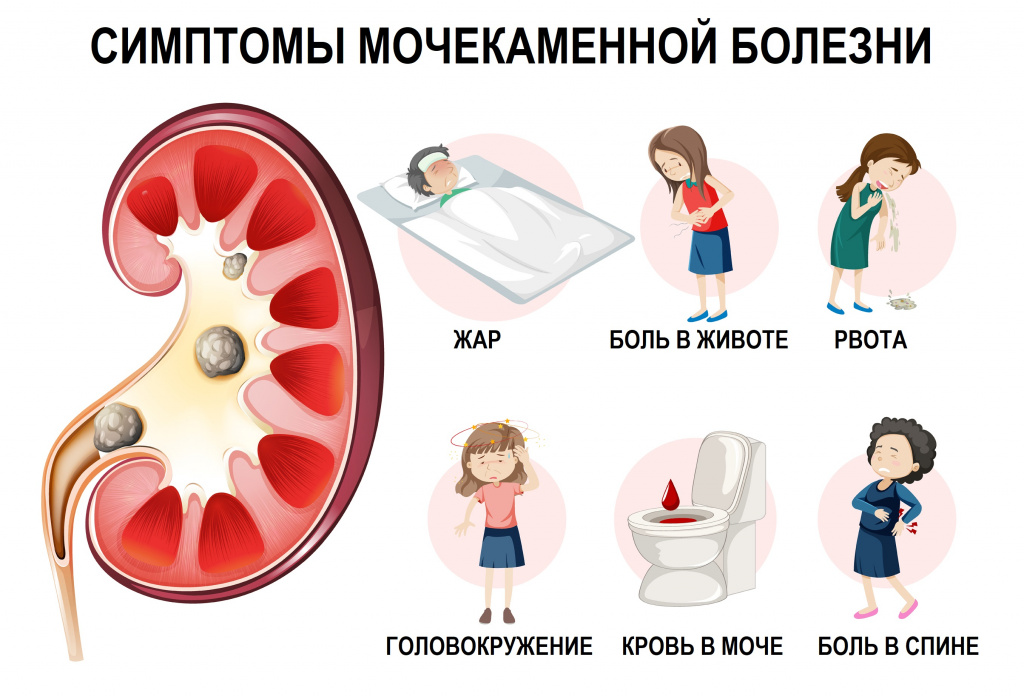
Случаи, когда камень перекрывает мочеточник и препятствует оттоку мочи, что сопровождается выраженным болевым синдромом, носят название почечной колики, или почечного блока. Эти состояния являются жизнеугрожающими из-за высокого риска развития почечной недостаточности и требуют немедленного обращения за медицинской помощью.
При желчнокаменной болезни, как и при гепатитах различной природы, изменение цвета мочи связано с повышением в ней содержания пигментов (вследствие нарушения обмена и выведения желчи из печени), которые в норме присутствуют в очень небольшом количестве. Помимо потемнения мочи, желчнокаменная болезнь и гепатиты вызывают следующие симптомы: изменение цвета кожи и склер (их пожелтение), боль или тяжесть в правом подреберье, тошнота (иногда рвота), отсутствие аппетита, слабость.
При появлении темной мочи и светлого стула необходимо незамедлительно обратиться к врачу для исключения механической желтухи – когда камень желчного пузыря перекрывает отток желчи. Такая патология в большинстве случаев требует хирургического лечения в условиях стационара.
При болезнях сердца и сосудов ухудшается кровообращение, нарушается почечная фильтрация, лишняя жидкость не выводится из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.
Потемнение мочи может быть одним из проявлений воспалительных заболеваний органов малого таза. В случае инфекционного процесса больные ощущают жжение при мочеипускании и в половых путях, наблюдаются выделения слизи, гноя, в некоторых случаях с примесью крови, повышение температуры тела и признаки общей интоксикации.
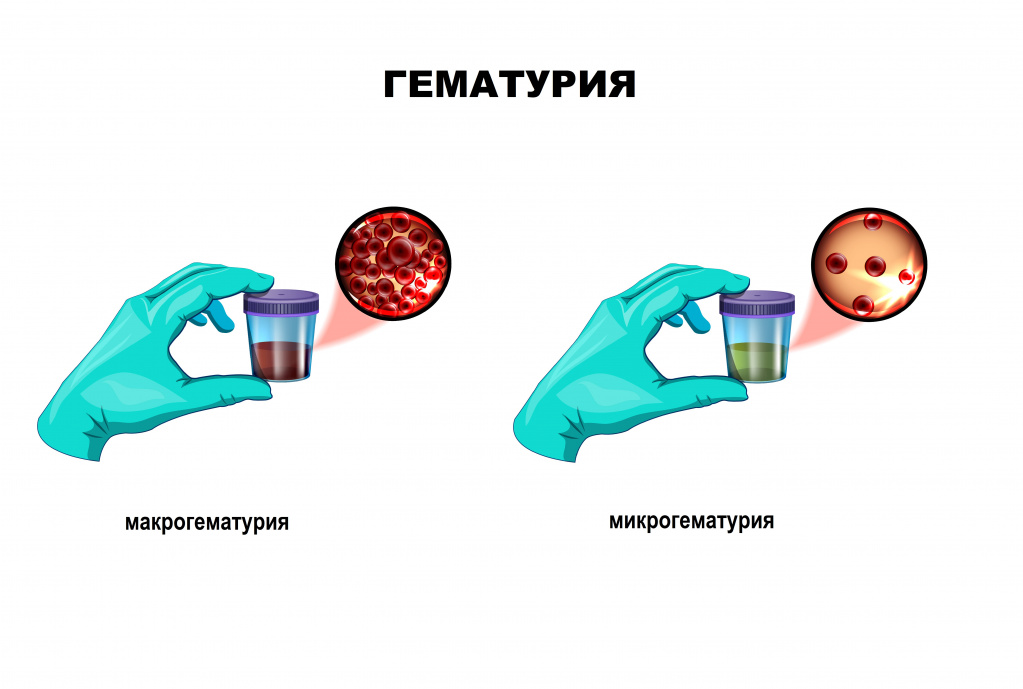
Онкологические процессы в органах малого таза тоже способны изменять цвет мочи - например, при заболеваниях матки или простаты, если поражены структуры, вырабатывающие и выводящие мочу. Злокачественные процессы в почках могут протекать бессимптомно, проявляясь только изменением цвета мочи.
В случае попадания в мочу крови извне (при травме слизистой половых путей; у женщин – при менструации) она также может казаться более темной, почти коричневой, что можно объяснить анатомическим строением и близостью расположения мочевых и половых путей.
К каким врачам обращаться?
Если причина потемнения мочи не очевидна, следует обратиться к терапевту. Врач назначит ряд исследований и определит необходимость посещения узких специалистов - уролога, гинеколога, нефролога, хирурга, гастроэнтеролога, гепатолога, онколога.
Диагностика и обследования при потемнении мочи
Обследование начинается с определения свойств мочи - для этого необходимо сдать общий анализ мочи. При выявлении в нем отклонений от нормы диагностический процесс продолжается.
Менструальный цикл Frautest 20 Декабря 2018
Менструация — один из этапов женского репродуктивного цикла. Под влиянием гормонов протекает процесс разрыхления и отторжения внутреннего маточного слоя.
Учитывая, что месячные свидетельствуют об отсутствии беременности, любая задержка менструации служит причиной для беспокойства. Рассмотрим основные ее причины и факторы, провоцирующие сдвиг репродуктивного цикла.
Физиологическая норма
Существует несколько ситуаций, при которых задержку менструации не считают патологическим процессом. Это временные дисфункции, проходящие сами по себе без каких-либо последствий для организма.
Стрессы, физические и эмоциональные нагрузки

Нагрузки на работе или, возможно, чрезмерное усердие в спорте на фоне сильной физической нагрузки могут стать причиной нарушения цикла.
В истории немало фактов, свидетельствующих о прекращении цикла у женщин во время техногенных катастроф и военных конфликтов. Эти стрессовые ситуации влияют на физиологию организма и работу головного мозга.
Последствием этого являются гормональные изменения, приводящие к задержкам менструации. При этом результатом постоянного стресса может стать не просто олигоменорея, а полное отсутствие менструаций на год и более.
Беременность и грудное вскармливание
При беременности репродуктивная система женского организма очень уязвима и претерпевает значительные изменения. Ее функционирование контролируется гормонами.
Прикрепившись в матке, оплодотворенная яйцеклетка начинает вырабатывать хорионический гонадотропин, прерывающий репродуктивный цикл и дающий возможность женщине выносить плод.
В послеродовом периоде наступлению менструации мешают гормоны лактации. Но поскольку каждый организм индивидуален, рассматривать лактацию в качестве средства контрацепции не стоит.
Период полового созревания и климакса
Гормональная дисфункция в период созревания (10-15 лет) и угасания (45-58 лет) половой функции — частая причина неустойчивости цикла. В обоих случаях это не должно быть причиной для переживаний.
Отмена противозачаточных средств
Длительное использование внутриматочной спирали или пероральных контрацептивов погружает организм в период искусственного бесплодия. После отмены контрацепции в течение 2-4 месяцев может сохраняться неустойчивость цикла. Она считается причиной гиперторможения яичников, развившегося на фоне контрацепции.
Прием лекарств для экстренной контрацепции

Прием средств, содержащих ударную дозу гормонов, для предотвращения нежелательной беременности или после незащищенного полового акта неизбежно приводит к смещению цикла. Нестабильность может сохраняться в течение 2-3 месяцев.
Смена климата
Для организма это огромный стресс. В первую очередь страдает гормональная система, ведь именно она обеспечивает постоянство внутренней среды.
Железы секреции в спешке перестраивают свою работу, чтобы обеспечить оптимальное взаимодействие тела с кардинально изменившимися условиями среды. И беременность в это время крайне нежелательна.
Голодание
О сдвиге цикла в голодные военные и послевоенные годы мы уже говорили. Но сейчас, когда в моде стройная подтянутая фигура, многие женщины буквально изнуряют себя диетами.
Нерациональное питание, а, точнее, его отсутствие, — лечебное голодание, безбелковая диета — может стать проблемой нерегулярного цикла. Во многом, из-за недостатка витаминов, особенно — витамина E.
Быстрое похудение
Посещение косметологической клиники с целью похудения в случае получения желаемого результата — быстрого сброса веса — может способствовать проблемам с репродуктивным циклом. Виновником этого может стать липосакция, прием специальных антилипидных коктейлей и другие процедуры.
Задержка менструации или полное ее отсутствие может наблюдаться у женщин с синдромом анорексии, при котором происходит потеря или снижение аппетита, а также стремительная потеря массы тела. Течение анорексии приводит к отсутствию питательных веществ в организме, к истощению и белковой недостаточности. Поэтому, отсутствие месячных при таком синдроме — распространенная проблема.
ОРЗ: ОРВИ и грипп
Вирусные заболевания выбивают организм “из колеи” на пару месяцев. Как результат — сдвиг цикла.
Прием лекарств
Нельзя списывать со счетов задержку из-за препаратов. Некоторые природные или химические соединения влияют на репродукцию. Среди них противозачаточные, антибиотики, антидепрессанты, гормоны (гестагены, глюкокортикоиды), препараты от язвы ЖКТ, противоопухолевые, обезболивающие, БАДы, фитопрепараты (крапива, лимон).
Роль патологии
Многие случаи срыва сроков наступления менструации являются патологией. В медицине данная патология именуется олиго- и аменореей и считается одной из основных причин бесплодия.
Олигоменорея — нарушение менструального цикла, сопровождающееся сбоем его более чем на 10-14 дней. Данный диагноз ставят женщинам с подтвержденной длительностью цикла от сорока дней.
Чаще всего задержку вызывает дисфункция яичников, характеризующаяся их недостаточностью и другими заболеваниями. Также четко прослеживается след инфекций, травм, различных негативных факторов. Начнем по порядку, чтобы полностью очертить круг проблем.
Провоцирующие факторы
Среди факторов, негативно влияющих на женский цикл, можно отметить:
- профессиональные вредности;
- частые инфекции мочеполовых путей;
- сидячий и малоподвижный образ жизни;
- переохлаждения и ношение тесного белья;
- гормональные и соматические заболевания.
В большинстве случаев нарушается кровоснабжение органов малого таза, и это губительно сказывается на функционировании всей репродуктивной системы.
- Воспалительные процессы (очаги инфекции), которые ведут к задержке, — на их фоне происходит нарушение кровообращения, отеки, истощение жизненных сил.
- Отказ от профосмотров и обращения к врачу при стертой симптоматике.
- Беспорядочные сексуальные связи, повышающие вероятность подхватить какую-либо инфекцию.
- Несвоевременное и неполное лечение гинекологических заболеваний и инфекционных процессов.
Все эти проблемы, поодиночке и в комплексе, способствуют ухудшению женского здоровья. Снижается иммунитет, и организм уже не в силах противостоять негативному влиянию.
Гормональные проблемы
Наиболее частой причиной задержки месячных, не связанной с беременностью, считается патология эндокринной системы. Это обширная группа болезней человеческого организма, связанная с нарушением секреции внутренних желез.
При задержке менструации гормональный фон нередко изменен. И хотя это так, установить диагноз очень сложно из-за отсутствия специфической симптоматики.
Большинство болезней щитовидки, гипофиза проявляются общим разладом организма. Часто именно по таким вторичным проявлениям, как сдвиг менструального цикла, можно выявить дисфункцию яичников, и далее, после углубленного обследования, определить, что первоисточником ее была гормональная патология.
Есть несколько десятков эндокринных заболеваний, из-за которых может меняться длительность репродуктивного цикла. Чаще всего это патология щитовидки. Кроме щитовидной железы встречаются болезни надпочечников и головного мозга.
- Гиперандрогения — чрезмерная продукция мужских половых гормонов (тестостерона) или повышенная чувствительность тканей-мишеней к ним.
- Диабет - нарушение функционирования поджелудочной железы. Меняется гормональный фон, появляется ожирение и все это негативно влияет на репродуктивный цикл.
- Гипотериоз. В 33% случаев приводит к гиперпролактинемии. Этот синдром сопровождается набуханием молочных желез, разрастанием эндометрия — как в периоде грудного вскармливания.
Онкологическая патология
Во время борьбы с опухолями организм использует все свои ресурсы. Иммунная система и органы внутренней секреции работают на пределе. К причинам задержки также относится состояние после химиотерапии и облучения.
Аборт
Искусственное (аборт) или естественное (выкидыш) прерывание беременности может стать причиной репродуктивных сбоев из-за гормональной перестройки организма.
Операции на матке, яичниках и органах малого таза
Оперативные вмешательства снижают иммунитет, являются стрессом для тела, сопровождаются кровопотерей. Регенерация часто протекает в условиях прерывания цикла. Свое негативное влияние также оказывают рубцы и спайки внутренних органов.
“Женские” болезни

Помехой менструации часто бывает синдром поликистозных яичников. При нем нарушается созревание яйцеклетки. Многие врачи считают его одним из основных факторов в патогенезе заболевания. Также причинами задержки могут быть:
Эндометрит — воспаление внутреннего маточного слоя.
Эндометриоз — расположение ткани эндометрия в других частях тела (например — на маточной шейке).
Гиперплазия эндометрия — чрезмерное доброкачественное разрастание тканей внутреннего маточного слоя.
Аднексит и оофорит — воспаления в придатках (яичниках, трубах). Могут стать причиной проблемы с циклом, связанной с отсутствием овуляции.
Внематочная беременность - обычно внематочная беременность диагностируется в фаллопиевых трубах (в 97% случаев), реже в одном из яичников, брюшине или шейке матки. Важно помнить о том, что это угрожает жизни женщины!
Генетические нарушения
В большинстве случаев генетическая патология проявляется в пубертатный период. Это связано со значительной нагрузкой на все органы и системы, являющейся толчком к появлению яркой и характерной симптоматики. У пациенток выявляются хромосомные аномалии, отсутствие или недоразвитие органов (репродуктивный инфантилизм). Все это становится причиной задержки.
Соматические заболевания
Нерегулярные менструации встречаются при болезнях ЖКТ, поджелудочной железы, почек. Следующие соматические заболевания могут стать причиной нарушения работы половой сферы:
- циститы, пиелонефриты, опухоли мочевого пузыря, камни в почках;
- опухоли, воспаления, спайки, абсцессы кишечника и других органов ЖКТ, аппендицит.
Любой из вышеперечисленных патологических процессов может стать причиной задержки от 5-10 дней и до нескольких месяцев. Но главное — это всего лишь симптом тяжелого заболевания, нуждающегося в немедленном лечении.
Диагностика

Внимание! Очень опасно не считать задержку проблемой!
Не связанный с беременностью разлад работы организма — причина обратиться к врачу. Важно не откладывать поход в женскую консультацию. Позиция “страуса” может способствовать развитию множества проблем, в том числе - и бесплодия. Потребуется тщательное обследование, чтобы выявить причины проблемы.
Что нужно делать женщине, если есть задержка менструации?
- Сделать тест на беременность. Во всех случаях, связанных с задержкой, и ведением открытой половой жизни рекомендуется проведение тестов на беременность. Повторить дважды перед дальнейшим обследованием.
- Обратиться к гинекологу. Врач проведет осмотр и сделает соответствующие выводы - подтвердит беременность, выявит воспаления, обнаружит участки эндометриоза, спайки, кисты и другие проблемы. Возьмет мазок из цервикального канала для определения микрофлоры и выявления возбудителей инфекций.
- Пройти УЗИ. Лучше всего вагинальным датчиком - это более современный и высокоточный метод исследования. Неинвазивный и недорогой, он доступен для широких слоев населения и помогает диагностировать 95% патологии. С его помощью можно заметить гиперплазию эндометрия, кисты, миомы, абсцессы, спайки. Он также показателен в плане определения фазы цикла.
- Сдать общий анализ крови и мочи. По наличию/отсутствию лейкоцитов можно будет судить о наличии очага инфекции в организме.
- Сдать анализ крови на TORCH-инфекции. Хламидиоз, токсоплазмоз, вирус герпеса - причины большинства извечных женских проблем.
- Пройти КТ, МРТ, рентгенографию. Эти методы исследования позволяют получить исчерпывающую информацию о состоянии органов малого таза. КТ и МРТ - неинвазивная высокоточная диагностика. Рентген с контрастным веществом называется гистеросальпингографией.
Это обязательный минимум для постановки диагноза. Если все благополучно с точки зрения репродуктивной системы, потребуется дополнительное обследование.
Дополнительное обследование
- Консультация терапевта. Необходимо будет сдать анализ крови на сахар.
- Консультация эндокринолога. Поскольку гормональный след в патогенезе - самый яркий, без посещения этого врача не обойтись. Дополнительные анализы: кровь на липиды, гормоны (андрогены, эстрогены, ХГЧ и т.д.). УЗИ щитовидки, надпочечников, маммография, МРТ мозга для выявления опухолей гипофиза.
- Консультация генетика. Выявление роли наследственности в нерегулярности цикла. Возможен генетический скрининг.
- Консультация невролога. Если причина - в постоянном стрессе и неумении справляться с ним своими силами, невролог сможет подобрать правильное лечение.
Лечение и профилактика
Ситуации с задержкой до 10 дней можно считать нормой. В остальных случаях понадобится терапия. Мы не будем останавливаться подробно на лечении при значительной эндокринной, генетической или неврологической патологии, поскольку главное правило - не навреди.
Наша задача - раскрыть простые и безопасные методы, позволяющие улучшить здоровье организма, а также дать общее понимание того, как лечат задержку месячного цикла, вызванную не беременностью.
Терапия при данной проблеме чаще всего консервативная. Операции могут потребоваться при наличии кист, значительной гиперплазии эндометрия и ряде других заболеваний. Среди основных методов - диатермо- и радиоволновая коагуляция, лазеролечение.
Лечение у каждой пациентки строго индивидуальное. Необходимо неукоснительно следовать врачебным рекомендациям, чтобы восстановить свое здоровье.
Правильное питание, здоровый способ жизни, посильные физические нагрузки. Все это позволяет укрепить иммунитет, снизить нагрузку на железы внутренней секреции.
Дополнительно рекомендуется физиотерапия - иглорефлексотерапия (иглоукалывание), массаж, ЛФК (лечебная физкультура).
Для профилактики данной проблемы нужно правильно питаться, вести дневник менструаций, принимать и прекращать прием контрацептивов по рекомендации врача, избегать случайных незащищенных связей, своевременно лечить воспалительные и инфекционные заболевания органов малого таза, не пропускать профилактические визиты к гинекологу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Задержка месячных: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Месячные, или менструация, – это часть менструального цикла, циклически (приблизительно 1 раз в месяц) повторяющиеся кровотечения – результат отторжения функционального слоя эндометрия (слизистой оболочки матки). Это связано с естественными процессами в организме женщины репродуктивного возраста. При стабильном менструальном цикле можно определить точную дату начала месячных и быть готовой к их наступлению. Но что делать, если менструация не приходит в ожидаемое время?
Задержка месячных – это проблема, с которой каждая женщина столкнулась хотя бы раз в жизни. Главное – понять, чем вызвана задержка, и потом решить, что предпринимать дальше.

Из этого следует, что задержка месячных – это отсутствие менструального кровотечения после 35-го дня менструального цикла.
В таком случае нужно обратиться к гинекологу для выяснения причины задержки месячных.
Разновидности задержки месячных
Выделяют несколько видов задержки месячных в зависимости от процессов, происходящих в женском организме.
-
Физиологическая задержка представляет собой отсутствие менструаций у здоровой женщины во время беременности и в период лактации (грудного вскармливания), а также в постменопаузальный период.
-
Беременность – естественная причина задержки месячных. Во время беременности происходят серьезные изменения гормонального фона.
Вследствие естественных регуляторных процессов функциональный слой эндометрия не отторгается, и менструации отсутствуют в течение всего периода беременности и во время лактации.
Если задержка месячных длится более шести недель, особенно если она сопровождается другими симптомами (например, набором или потерей массы тела, слабостью, головокружением), необходимо исключить беременность и различные заболевания.
- приливы жара или ознобы;
- потливость (особенно в ночное время);
- чувство сдавливания в голове и теле;
- мышечные и суставные боли;
- повышение или понижение артериального давления;
- раздражительность и беспокойство;
- слабость;
- нарушения сна.
Потеря 3-10% от исходной массы тела за короткий период (менее шести месяцев) может привести к нарушению гормональной и репродуктивной функции организма.
Стрессовые факторы (недосып, переутомление, стресс на работе/учебе, большие физические нагрузки) могут привести к задержке или полному исчезновению месячных.
Среди дополнительных симптомов могут наблюдаться легкие приливы жара, утомляемость, раздражительность, снижение мышечной силы и ухудшение памяти.
- ожирение;
- избыточное оволосение;
- угревая сыпь.
Диагностика и обследование при отсутствии менструаций
Важно рассказать врачу о том, как и когда появились симптомы, какие гинекологические заболевания уже имелись до появления симптомов. По результатам осмотра врач составит перечень необходимых исследований, который может включать:
-
Гормональное исследование крови: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин, тестостерон, эстрадиол, адренокортикотропный гормон (АКТГ), тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ).
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH. Краткая характеристика определяемого вещества Фолликулостимулирующий гормон Гликопротеиновый гонадотропный гормон, синтезируемый базофильными клетками передней доли гипофиза. До насту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушения менструального цикла: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Нарушения менструального цикла (НМЦ) – это не патология, а лишь симптом неполадок в женском организме. Физиологически нормальным проявлением протекающего овариально-менструального цикла считается возникновение менструаций с индивидуальной для каждой женщины периодичностью и длительностью. Менструациями называют повторяющиеся маточные кровотечения, во время которых вместе с менструальной кровью из организма выходят неоплодотворенная яйцеклетка, частички эндометрия и слизистые выделения шейки матки. В норме они не сопровождается выраженной кровопотерей вследствие быстрого сокращения сосудов, и их объем составляет около 150 мл.
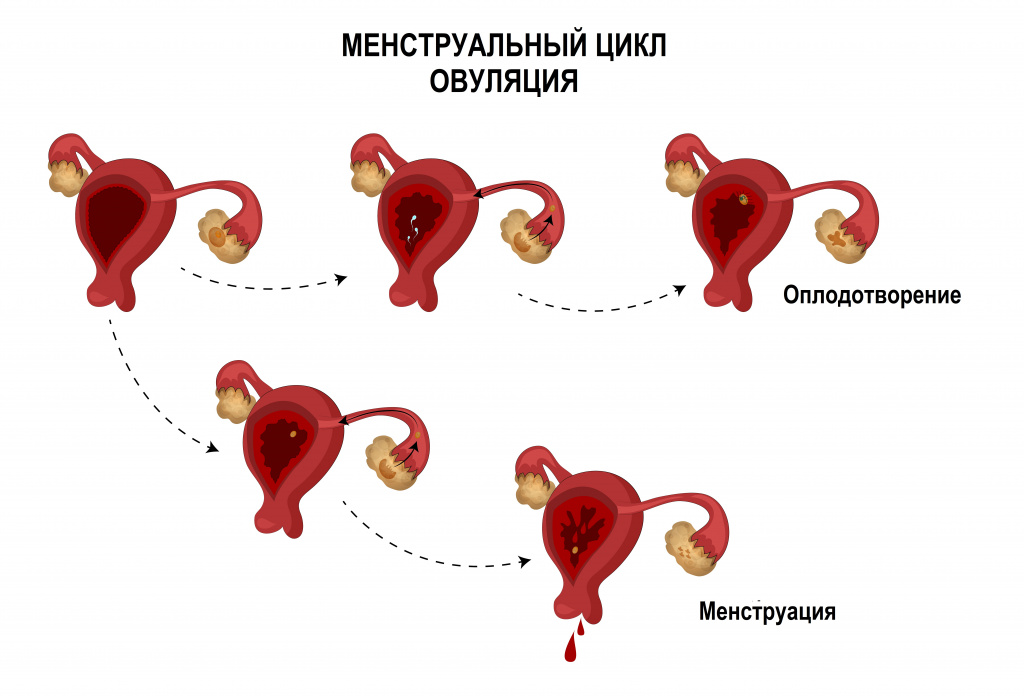
Менструальный цикл – это не только менструация, но и созревание яйцеклетки в яичнике, овуляция и разрастание эндометрия для потенциального внедрения в него оплодотворенной яйцеклетки.
У здоровой женщины репродуктивного возраста могут наблюдаться ановуляторные менструальные циклы, во время которых оплодотворение не происходит вследствие отсутствия выхода яйцеклетки. С возрастом количество таких циклов увеличивается.
Менархе (первые менструации) обычно развивается к 11-15 годам и говорит о готовности репродуктивной системы женщины к оплодотворению. Время появления менархе у всех индивидуально и зависит от множества факторов, например, веса, рациона питания с достаточным количеством жиров, наследственности и т.д.
Разновидности нарушения менструального цикла
Менструальный цикл зависит от слаженной работы эндокринной системы, поэтому наиболее частой причиной его нарушений является гормональный дисбаланс.
- Нарушения, связанные с патологией головного мозга (гипоталамо-гипофизарных структур), которые влекут за собой сбой нейроэндокринной регуляции половой функции.
- Патология матки и/или яичников.
- Врожденные патологии, в том числе хромосомные.
- Заболевания других эндокринных органов, например, гипо- и гипертиреоз.
Нарушения менструального цикла после 40 лет могут быть связаны с угасанием репродуктивной функции женского организма, при этом закономерно уменьшается количество эстрогенов, нарастает число ановуляторных циклов, могут возникать дисфункциональные маточные кровотечения.
Неравномерность менструального цикла у девочек пубертатного возраста объясняется как незавершенным формированием репродуктивной системы, так и с распространенным в этом возрасте увлечением диетами, при которых организм недополучает необходимые для синтеза половых гормонов жиры.
Симптомы нарушения менструального цикла:
- Изменение длительности цикла в сторону уменьшения (менее 21 дня) или увеличения (более 35 дней).
- Задержка менструации при нормальной периодичности предыдущих.
- Аменорея – отсутствие менструаций у женщины репродуктивного возраста более 6 месяцев (может быть первичной и вторичной; вторичная характерна для девочек пубертатного периода).
- Изменение объема менструальной кровопотери в сторону увеличения или уменьшения.
- Изменение продолжительности менструации в сторону уменьшения или увеличения.
- Появление межменструальных выделений различной степени выраженности.
- Клинически выраженный болевой синдром (альгоменорея, альгодисменорея).
При увеличении объема и длительности менструального кровотечения, появлении ацикличных кровотечений существует риск развития железодефицитной анемии.
У многих женщин с нарушениями менструального цикла связано бесплодие – отсутствие наступления беременностей в течение 1 года регулярной половой жизни без использования контрацепции. При этом наличие ановуляторных циклов зачастую не проявляется ничем, кроме как отсутствием зачатия, поэтому женщина считает себя репродуктивно здоровой.
Нарушения менструального цикла в разные возрастные периоды жизни женщины
Ювенильный период (до 21 года). Характерны задержки менструаций, пубертатные кровотечения, нарушение оволосения, недостаточность или избыточность массы тела. Провоцирующим фактором могут быть стресс, изменения цикла сон–бодрствование.
Репродуктивный период (до 45–50 лет). Следует различать патологические причины нарушений менструального цикла и физиологические.
К физиологическим причинам относят изменения менструального цикла на фоне наступившей беременности, при грудном вскармливании, при использовании внутриматочных контрацептивов.
Одной из частых патологических причин является формирование фолликулярной кисты: яйцеклетка не оплодотворяется, отмечается чрезмерный рост фолликула, что ведет к разрастанию эндометрия. Этот процесс может длиться до 6–8 недель, напоминая развитие беременности, но затем следует обильная менструация, являющая собой дисфункциональное маточное кровотечение. Патологические кровотечения могут развиваться в овуляторный период, что связано с недостаточностью лютеиновой фазы (то есть гормональным дисбалансом). Изменений менструального цикла в сторону увеличения следует ожидать после аборта (самопроизвольного (выкидыша) или медицинского, в том числе и лекарственного). Восстановление менструального цикла обычно занимает около трех месяцев, при наличии осложнений процесс приобретает затяжной характер.
Менопаузальный период и пременопауза. Во время пременопаузы изменение гормонального фона в условиях угасания репродуктивной функции ведет к сбою цикличности, обильным менструациям. Кроме того, женщины жалуются на необъяснимые смены настроения, вегетативные нарушения (так называемый климактерический синдром).
Маточные кровотечения в период менопаузы являются тревожным симптомом и требует незамедлительного обращения к врачу.
Беременность при нарушенном менструальном цикле возможна, но ее наступление зависит от степени выраженности расстройств. Зачастую нарушение менструаций ведет к самопроизвольному прерыванию беременности на ранних сроках.
К каким врачам обращаться при нарушении менструального цикла
Любое нарушение менструального цикла требует обращения к врачу-гинекологу. В большинстве случаев эти нарушения имеют благоприятный исход, но около 10% приходится на онкогинекологические заболевания. При необходимости гинеколог может назначить консультацию эндокринолога.
Диагностика нарушений менструального цикла
Ведущую роль в диагностическом поиске играет сбор анамнеза с обязательным уточнением множества факторов: наличия беременностей и особенностей их протекания, методов контрацепции, перенесенных заболеваний, оперативных вмешательств, определение индекса массы тела.
Для исключение воспалительных заболеваний органов малого таза, чаще всего вызванных такими инфекциями, как гонококк, генитальный герпес, уреаплазма, микоплазма, хламидия, гарднерелла, бледная спирохета, трихомонада, цитомегаловирус берется мазок на микрофлору с определением чувствительности возбудителя к антимикробным препаратам.
Читайте также:

