При гриппе может быть кашель с кровью
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кашель – это реакция организма на любое раздражение дыхательных путей, мешающее проходимости воздуха. Раздражающими агентами могут быть мокрота, патогенная флора, инородные тела, пыль, опухоли и др.
В ряде случаев кашель может быть сигналом наличия опасных состояний, и тогда надо срочно обратиться к врачу.
Разновидности кашля
Кашель принято подразделять на сухой (непродуктивный) и влажный (продуктивный).
Кроме того, кашель классифицируют еще по некоторым параметрам:
Среди всех видов патологического кашля самым распространенным является затянувшийся сухой кашель при простудных заболеваниях и заболеваниях легких.
Возможные причины кашля
Острый кашель, как правило, обусловлен острыми вирусными инфекциями верхних и нижних дыхательных путей, наблюдается при пневмонии, обострениях бронхиальной астмы, хронической обструктивной болезни легких (ХОБЛ). В первые дни ОРВИ болезнетворные микробы и/или вирусы быстро размножаются в эпителиальных клетках дыхательной системы, поражая их своими токсинами. В ответ на это воздействие раздражаются рецепторы – чувствительные нервные клетки дыхательных путей. Начинается кашель. Поскольку мокрота образуется еще в небольшом количестве, кашель остается сухим. Если до простуды пациент был практически здоров и его иммунитет не был ослаблен, то сухой кашель сохраняется лишь первые 2–3 дня болезни, а затем начинает выделяться мокрота и кашель становится влажным. Таким образом дыхательные пути очищаются от слизи и патогенной флоры.
Причиной сухого кашля на выдохе является спазм (значительное сужение) бронхов. Такой спастический кашель может быть признаком бронхиальной астмы и аллергической реакции.
Причиной подострого (постинфекционного) кашля могут стать гиперреактивность бронхов, развитие трахеобронхиальной дискинезии, вследствие перенесенной вирусной, микоплазменной (Mycoplasma pneumoniae) или хламидийной (Chlamydophila pneumoniae) инфекции. Такой кашель часто не поддается стандартной противокашлевой терапии и становится затяжным. Его причиной у взрослых может быть коклюш.
Хронический продуктивный кашель может наблюдаться при ХОБЛ, абсцессе легкого, новообразованиях дыхательных путей и легких. Непродуктивный хронический кашель отмечается при заболеваниях желудочно-кишечного тракта, болезнях сердечно-сосудистой системы, а также может быть связан с приемом некоторых лекарственных препаратов.
Сердечный кашель - результат сердечно-сосудистых заболеваний, таких как артериальная гипертензия, ишемическая болезнь сердца, аритмии, постинфарктный кардиосклероз, пороки клапанов сердца, миокардиты, кардиомиопатии и др. Общим осложнением этих болезней становится хроническая сердечная недостаточность (ХСН), влекущая за собой венозный застой в обоих кругах кровообращения. Недостаточность кровообращения вызывает застой крови в легких и повышение давления в легочных сосудах. Для разгрузки (уменьшения давления) малого круга кровообращения (который снабжает кровью легкие) жидкая часть плазмы пропотевает в стенки альвеол, фактически внутрь легких. Вследствие этого появляется одышка и кашель.
Кашель на нервной почве – это покашливание, не связанное с раздражением кашлевых рецепторов. Нарушение чувствительности слизистой глотки возникает в результате сбоев в работе кашлевого центра, расположенного в мозге. Такой кашель возникает у пациентов с повышенной возбудимостью в ответ на стресс.
Причиной кашля может быть отек гортани, в результате которого сужается ее просвет. Количество воздуха, поступающего в дыхательную систему, сокращается, и ответной реакцией становится сильнейший кашель.
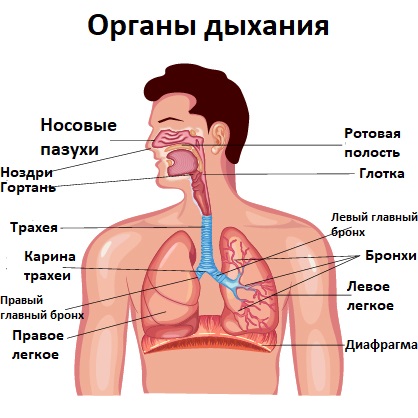
При каких заболеваниях возникает кашель
Острый (кратковременный) непродуктивный кашель (менее 3 недель) может быть симптомом ОРВИ, новой коронавирусной болезни COVID-19, бронхита, заболеваний ЛОР-органов (ринита, тонзиллита, фарингита, синусита, трахеита), когда к кашлю присоединяется насморк, боль или першение в горле, лихорадка, общая слабость, боль в мышцах и суставах. Острый непродуктивный кашель характерен для сердечной астмы, аспирации инородного тела. Он возникает в результате вдыхания раздражающих аэрополлютантов, а также может стать следствием фибробронхоскопии, ларингоскопии.
При обострении бронхиальной астмы приступ кашля выглядит следующим образом: свободный вдох, сменяющийся затрудненным выдохом с сильными кашлевыми толчками. Присутствуют также свистящее дыхание и одышка.
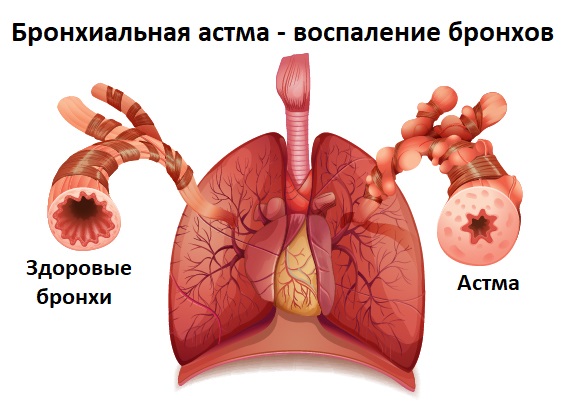
Острый (кратковременный) продуктивный кашель отмечается при пневмонии, остром бронхите, обострении ХОБЛ или хронического бронхита.
Подострый (затяжной) непродуктивный кашель (3—8 недель) возникает после перенесенной инфекции, при коклюше, некоторых заболеваниях ЛОР-органов, плевритах.
Подострый (затяжной) продуктивный кашель отмечается в дебюте хронических заболеваний легких.
Хронический (длительный) непродуктивный кашель (более 8 недель) является симптомом заболеваний желудочно-кишечного тракта (ГЭРБ, грыжа пищеводного отверстия, диафрагмы), интерстициальных заболеваний легких, объемных процессов в средостении, саркоидоза, заболеваний соединительной ткани (синдрома Шегрена, системной склеродермии).
Сердечный кашель сухой, мучительный, усиливается при физических нагрузках, в положении лежа, часто сопровождается посинением кожи губ, лица и других частей тела, болью в сердце и сердцебиением, набуханием шейных вен, одышкой.
Длительным и непродуктивным может быть невротический (психогенный) кашель - он проявляется короткими, достаточно сильными приступами, в промежутках между которыми больного беспокоят подкашливания и першение в горле (эти расстройства наблюдаются только днем, прекращаются ночью, во время приема пищи и разговора).
Хронический (длительный) продуктивный кашель характерен для ХОБЛ, бронхиальной астмы, муковисцидоза, новообразований дыхательных путей и легких, а также для туберкулеза легких.
Диагностика и обследования при кашле
Для постановки диагноза при остром кашле врач ориентируется на жалобы пациента (общее недомогание, повышенная температура тела, першение и/или боль в горле, сухой кашель, боль в груди, усиливающаяся на вдохе, появление гноя в мокроте и т.д.) и в случае необходимости назначает дополнительное обследование, крайне важное при подозрении на пневмонию. Обследование включает рентгенологическое исследование органов грудной клетки либо КТ грудной клетки и средостения, клинический анализ крови и общий анализ мочи, бактериологический посев мокроты.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кашель с кровью - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Но если кашель сопровождается отделением не обычной мокроты, а с прожилками и даже сгустками крови, это тревожный сигнал, который может свидетельствовать о серьезном заболевании.
Для обозначения выделения крови из органов дыхания был введен специальный термин – кровохарканье. Объем выделяемой с мокротой крови варьирует: это могут быть единичные прожилки крови до массивного кровотечения. Развитие кровотечения сопровождается одышкой, болями, ощущением тепла или жжения в грудной клетке.
Следует помнить, что независимо от количества крови в мокроте кровохарканье является опасным состоянием и требует обращения за медицинской помощью для выявления и ликвидации причин, приведших к появлению этого симптома.
Истинное кровохарканье возникает при истечении крови из сосудов органов дыхания. При этом кровь может смешиваться с мокротой и слюной.
Ложное кровохарканье возникает при попадании крови в органы дыхания из других органов, например, из желудка при желудочном кровотечении или из поврежденных сосудов полости рта.
В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.
Большое значение имеет туберкулез легких и его осложнения. Микобактерии туберкулеза в процессе болезни вызывают разрушение легочной ткани, иногда с образованием полостей (каверн). При этом перестраивается сосудистое русло: происходит облитерация или разрастание мелких сосудов, что становится причиной последующих кровотечений.

Кровохарканье сопровождает многие инфекционные заболевания дыхательной системы: бронхиты, пневмонии. Некоторые бактерии обладают способностью разрушать ткань легких и повышать проницаемость легочных сосудов.
В случае развития пневмонии к кашлю с прожилками крови добавляются лихорадка, озноб, одышка, боль в груди, ночное потоотделение.
Для детей кровохарканье характерно при аспирации (вдыхании) мелких предметов – игрушек и их частей, колпачков от ручек, семечек.
Если инородное тело прошло глубоко, то выраженной одышки и признаков удушья не будет. Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Достаточно редко причиной кровохарканья могут служить гельминты (в частности, аскариды). При миграции паразиты повреждают мелкие сосуды, что вызывает появление крови в мокроте.
Бронхоэктазы – это необратимое патологическое расширение бронхов и бронхиол. Часто возникают у детей, больных муковисцидозом, при аспирации инородного тела, коклюше и частых респираторных инфекциях.
Достаточно часто причиной появления крови при кашле является травматическое повреждение грудной клетки. Происходит кровоизлияние в ткань легкого с выходом части крови с мокротой.
У взрослых пациентов причинами появления крови при кашле чаще служат сердечно-сосудистые патологии. При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При выраженной степени острой сердечной недостаточности появляется розовая пена – крайнее проявление отека легких.
Многие пороки сердца также вызывают застой в легких с одышкой и кровохарканьем. При приобретенных пороках сердца наиболее часто кровохарканье возникает у больных с поражением митрального клапана. Среди сосудистых заболеваний, которые вызывают внезапное кровохарканье, следует выделить тромбоэмболию легочных артерий (ТЭЛА).
Кровохарканье сопровождает около трети всех случаев ТЭЛА. Основными симптомами являются резкая одышка, кашель и боли в грудной клетке.
К относительно редким причинам появления кашля с кровью относят аневризму и последующий прорыв сосуда в бронх.
Врожденная патология свертывающей системы крови, например, гемофилия, может стать причиной как остро возникшего легочного кровотечения, так и длительного небольшого по объему кровохарканья. Кровохарканье может быть одним из симптомов различных аутоиммунных патологий. Так, например, при гранулематозе с полиангиитом (болезнь Вегенера) происходит воспаление стенки сосудов с вовлечением в процесс верхних и нижних дыхательных путей.
Передозировка некоторых лекарственных средств при повышенном риске кровотечения может привести к кровохарканью.
К таким препаратам относятся: антикоагулянты (варфарин, ривароксабан, дабигатран), антиагреганты (ацетилсалициловая кислота, тикагрелол).
Употребление наркотических веществ (в частности, кокаина) приводит к повреждению сосудов слизистой носоглотки с последующим кровохарканьем.
Появление крови при кашле требует обращения к врачу терапевтического профиля: терапевту или педиатру . После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация пульмонолога, кардиолога, отоларинголога, ревматолога, фтизиатра, онколога.
Если есть подозрение на травму, кровотечение из дыхательных путей обильное, появилось головокружение, затруднение дыхания и учащенное сердцебиение, следует вызвать скорую помощь.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
На здоровье, Константин. Постарайтесь сдерживать кашель, принимайте Аскорутин ( или другие препараты для укрепления стенок сосудов). Но если кровоточивость будет продолжаться, значит необходимо дообследование. Но я считаю, что это в результате травматизации сосудов.

Здравствуйте. По анализа ничего критичного, кровь в мокроте алая - это кровь травмированной слизистой. Спровоцировать мог лазолван, он стимулирует кашель, слизистая могла пострадать.
Сдайте Д-димер. Также рекомендую пропить аскорутин - сосуды будут менее проницаемыми и хрупкими.
Для стимуляции отхождения мокроты лучше применять карбоцистеин, он работает мягче, но при этом хорошо разжижает.
Мария, а сейчас муж не сильно кашлял (вот вечером уже) и все-равно прожилки. Ужас какой то. Доктор, как нам исключить какие то плохие болезни, подскажите, может какие то анализы или исследования сделать? Заранее благодарю

Я думаю, что сейчас вам нужно успокоиться и немного подождать, пока подействуют принимаемые препараты. Дополнительные исследования пока не нужны, в приведённых всё в пределах нормы.
В ковид делали капельницы с дексаметазоном, пытались не допустить сгущение крови, тромбообразования. Всё это привело к тому, что сосуды стали более проницаемыми, а мелкие сосуды - даже ломкими, соответственно, поэтому при малейшей травматизации (а кашель можно расценить именно так) происходит выделение крови.
Я рекомендовала ингаляции с тёплой минеральной водой без газа - они увлажнят слизистую, дополнительно санируют, а мокрота увеличится в объёме и отхождение её будет более лёгким. Пейте карбоцистеин и побольше жидкости - можно заваривать ромашку, грудной сбор, шиповник.
Витамины, микроэлементы принимали?
На сервисе СпросиВрача доступна консультация терапевта по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! иокрота с прожилками крови может говорить о надрыве слизистой при кашле.
Учитывая нынешнюю эпидемическую ситуацию, то вам нужно вызвать врача на дом, чтобы он вас осмотрел, послушал легкие, измерил сатурацию . Нужно сдать общие анализы крови и мочи, СРБ, по показаниям сделать КТ легких.
Также нужен мазок из горла на ПЦР и кровь на антитела к коронавирусу.

Здравствуйте. Вам нужно сделать не флюорографию, а хотя бы рентген легких или КТ лёгких, сдать мазок на коронавирус, общий анализ крови. Вкрапления крови в мокроте могут быть вследствие разрывов микрососудов слизистой при кашле интенсивном. Терафлю принимать не стоит, так как у вас нет повышения температуры выше 38. До 38 градусов температуру сбивать не нужно вообще.

Здравствуйте.
Рекомендую вызвать на дом терапевта для очного осмотра.
Учитывая эпидобстановку - мазок на ковид.
По возможности общий анализ крови, биохимический анализ крови (ферритин, фибриноген, Срб)
Вопрос о кт лёгких после очного осмотра терапевта, отталкиваясь от аускультации и сатурации.
Всего вам доброго!

Скорее всего ваш кашель связан с хроническими проблемами ЛОР-органов, из-за сильного кашля надрывается слизистая и кровит, но лучше показаться врачу, сделать мскт, исключить патологию легких. А так же анализы-общий анализ крови, соэ, срб и коагулограмму с д-димером

Здравствуйте,прожилки крови говорят о повреждении слизистой при кашле, флюорография неинформативна совершенно, поэтому лучше всего выполнить рентген или КТ грудной клетки. Сдайте общий анализ крови, вероятнее всего,у вас имеет место ОРВИ,та же нельзя исключить ковид. Добавьте в лечение капли в нос гриппферон, свечи Вифероновые по 1 млн ЕД 2 раза в день 7 дней, полоскание горла хлорофиллиптом или Хлоргексидином, можно рассасывать фарингосепт или лизобакт

Если есть небулайзер делайте ингаляции с физиологическим раствором и беродуалом 20 капель 2 раза в день 5-7 дней , можно и просто с физиологическим раствором. Промывайте горло отваром ромашки , промывайте нос солевыми растворами 5 или 6 раз в день, добавить нужно муколитик для разжижения мокроты ( АЦЦ 600 мг 2 раза в день ), плюс обязательно обильное питье(30 мл на 1 кг веса в день), в нос можно противовирусное средство Гриппферон по 3 капли в каждую ноздрю 6 раз в день 7 дней.

Здравствуйте! Именно прожилки свежей (красной) крови заставляют думать о том, что такие выделения на фоне ОРВИ не являются опасным признаком и обусловлены локальным повреждением слизистых оболочек носоглотки и/или околоносовых пазух как вследствие прямого действия вируса, так и в связи с их механическим повреждением отделяемым содержимым. Дополнительных методов диагностики не требуется, лечение по протоколу неосложненной ОРВИ. Благодарю! С уважением, Александр Прохоров.

Здравствуйте!
Прожилки крови в мокроте могут быть следствием надсадного кашля и слабости капиллярной стенки. Также необходимо исключить заболевания полости рта - стоматит, гингивит, обострение хронической лор патологии.
Для начала вызовите врача на дом для осмотра и аускультации лёгких. При необходимости доктор направит Вас на рентген или КТ. Самим бежать на флюорографию не надо, так как исследование это будет малоинформативно и не прояснит ситуацию, если действительно есть серьёзная проблема.
Попробуйте добавить к лечению Аскорутин по 1 т 3 раза в сутки. Препарат укрепляет сосудистую стенку.

Доброго времени,это может быть проявлением обычной ОРВИ, но может указывать на пневмонию. Поэтому обязательно сделать внеочередной снимок легких (ФЛГ или рентген!)
Читайте также:

