При какой температуре погибают вирусы и бактерии в организме человека
Обновлено: 19.04.2024
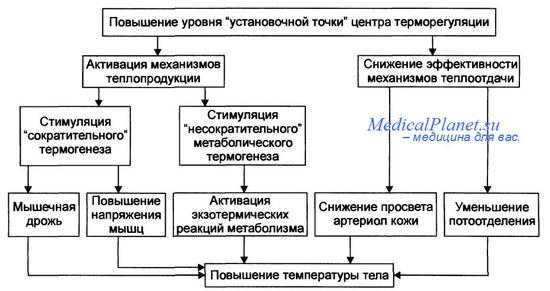
Лихорадка как раз и относится к системе неспецифического иммунитета. В нормальном, здоровом состоянии наш центр терморегуляции настроен на оптимальную температуру тела, которая варьирует от 35,5 до 37,4 °C. Проникающие в организм микробы выполняют функцию пирогенов (греч. pyr огонь, жар + gennaō создавать, производить). Они воздействуют на центр терморегуляции, и тот, в свою очередь, поднимает планку нормы — теперь она составляет уже не 36,6, а 38, 39 или даже 40 градусов. И такая температура будет держаться до тех пор, пока пирогены не перестанут воздействовать на центр терморегуляции, то есть пока не наступит выздоровление. Повышенная температура тела уменьшает жизнеспособность вирусов и бактерий, усиливает специфический и неспецифический компоненты иммунитета. Именно благодаря лихорадке защитные силы организма мобилизуются и получают возможность адекватно работать.
Из всего этого вы сами можете сделать логический вывод, почему у детей, особенно детсадовских (у которых уже закончились антитела, переданные мамой во время беременности, а свои они еще не выработали), бывает такая высокая температура при банальных ОРВИ. Просто регулярные войска (специфический иммунитет) еще не сформированы, и пограничникам (неспецифический иммунитет, в том числе и лихорадка) приходится сдерживать удар самим и ждать, ждать, ждать.
И теперь самый главный вопрос: какая температура тела считается вредной для организма, то есть начинает воздействовать не только на чужеродных агентов, но и на свои клетки и ткани? Будет ли организм поднимать температуру до такого высокого предела? Ответ прост — нормально функционирующий центр терморегуляции практически никогда не поднимет температуру выше 41,6–42 градусов, что уже считается чрезмерно высокой. Как часто вы видели такие высокие показатели при инфекционных болезнях? Уверен, что не часто. Очень редко она доходит до 40, еще реже до 41, а про 42 градуса я уже вообще молчу! То есть, получается, наш организм прекрасно знает, когда температуру поднимать нужно и до какого конкретно предела. Когда же возможно преодоление границы в 42 градуса? По большому счету, в двух случаях: нарушение работы центра терморегуляции (черепно-мозговая травма, опухоли головного мозга) и общее перегревание извне.
Рекомендации для родителей при уходе за ребенком с высокой температурой тела в домашних условиях:
- постоянно предлагайте детям питьё (для детей, находящихся на грудном вскармливании, наиболее подходящая жидкость — грудное молоко);
- знайте признаки обезвоживания:
- запавший родничок;
- сухость во рту;
- запавшие глаза;
- отсутствие слез;
- нарушенное общее состояние.
- обеспечьте обильное питье, поощряйте ребенка пить больше жидкости и немедленно обращайтесь за медицинской помощью при обнаружении нескольких признаков обезвоживания.
Мероприятия по снижению температуры тела
Жаропонижающие препараты не предотвращают судороги и не должны применяться с этой целью.
Физические меры для снижения температуры тела
Лекарственные препараты для снижения температуры тела
Рекомендуется применение парацетамола или ибупрофена в тех случаях, когда у детей с высокой температурой тела нарушено общее состояние.
Не используйте жаропонижающие средства только для снижения температуры тела у детей с лихорадкой при ненарушенном общем состоянии!
При лечении детей с лихорадкой парацетамолом или ибупрофеном:
- длительность лечения определяйте по общему состоянию ребенка — если стало лучше, то можно перестать давать лекарство;
- если общее состояние ребенка не улучшается, выберите другой препарат;
- не давайте одновременно ибупрофен и парацетамол;
- при необходимости чередуйте эти препараты, если тяжелое состояние сохраняется или возобновляется до приема следующей дозы;
- родители должны знать и уметь определять не исчезающую при надавливании сыпь;
- проверяйте состояние ребенка в ночное время;
- ребенка с температурой лучше оставить дома, но обязательно сообщить о его болезни в детский сад или школу.
Когда необходимо обратиться за медицинской помощью
Обязательно обратитесь за консультацией к врачу, если:
- у ребенка истерика;
- на фоне температуры появилась сыпь, не исчезающая при надавливании;
- состояние ребенка ухудшилось;
- лихорадка длится дольше, чем 5 дней;
- родитель или опекун не в состоянии правильно ухаживать за ребенком (прим. ред.: например, ребенок отказывается пить).
Так что же это получается? Оказывается, ребенку нужно давать жаропонижающий препарат просто для облегчения состояния? Да, вот именно для облегчения состояния вы и должны давать эти лекарства — это основной показатель того, что препарат начал работать. Ни больше, ни меньше.
Так как же все-таки вести себя с лихорадящим ребенком? Давайте разберем по пунктам.
- В первую очередь нужно обратиться к вашему врачу, которому вы на 100 % доверяете, для исключения тяжелой инфекции (менингит, энцефалит, ИМВП, сепсис, остеомиелит, артрит, тяжелая пневмония и т.д.) и постановки диагноза.
- После этого вы получаете план лечения и выполняете его со всей скрупулезностью, которая у вас есть.
- При повышении температуры тела и ухудшении состояния ребенка вы можете дать ему жаропонижающий препарат. Их всего два — парацетамол и ибупрофен. Если ребенок может принимать сироп — даете сироп, если у него рвота или он просто выплевывает все — поставьте свечу. Разовая доза для парацетамола составляет 15 мг/кг массы тела, а для ибупрофена — 10 мг/кг массы тела. Обычно сиропы с парацетамолом выпускаются в дозировке 120 мг/5 мл. Если пересчитать это все, то получится, что ребенку нужно дать 0,6 миллилитра сиропа на каждый килограмм массы тела. Ибупрофен обычно идет и дозировке 100 мг/5 мл, то есть по 0,5 миллилитра на каждый килограмм массы тела. Всегда проверяйте дозировку на упаковке!
- После того, как вы дали лекарство ребенку, вам нужно: а) предлагать ему пить теплую или прохладную жидкость, доведя ее прием примерно до 100 мл/кг массы тела в сутки; б) подождать примерно 1,5–2 часа, пока препарат не подействует. Чем выше изначальная температура тела, тем медленнее наступает эффект!
- Если по истечении этого времени вы отмечаете улучшение состояния (не падение температуры до 36,6 градуса, а именно улучшение состояния!) — можете расслабиться и продолжать отпаивание до следующего ухудшения состояния. Если состояние не улучшилось — вы можете дать другое лекарство, например, ибупрофен после парацетамола или наоборот.
- Очень важно помнить допустимые интервалы приема препаратов: парацетамол после парацетамола можно давать через 4 часа, а ибупрофен после ибупрофена — через 6 часов. Ибупрофен после парацетамола и наоборот можно давать с меньшим интервалом, как уже было сказано выше, но давать оба препарата одновременно строго не рекомендуется!
опубликовано 31/08/2016 12:55
обновлено 07/09/2016
— Инфекционные болезни
Польза высокой температуры тела у ребенка - лихорадки
Что такое лихорадка — друг или враг и надо ли проводить ее симптоматическое лечение — вопросы, которые постоянно беспокоят врачей и остаются пока далекими от разрешения.
Несомненно, заболеваемость и летальность при тепловых заболеваниях связаны с увеличением температуры тела. Например, при тепловом ударе температура тела может повышаться до чрезмерного уровня — 45,5 °С, что ведет к повреждению мозга, печени, почек и других органов. В этих условиях смерть неизбежна.
Лихорадка, однако, имеет другую сущность. При ней температура тела возрастает контролируемым и регулируемым образом. Ректальная температура редко бывает выше 40°С, иногда выше 41,1 °С и никогда не превышает 42,2°С. Нет данных, которые указывали бы на то, что такая температура сама по себе может вызвать у нормального ребенка значительные тканевые повреждения. Поэтому ясно, что фебрильная температура сама по себе не является летальной.
Удивительно, что, несмотря на наличие большого количества клинических и экспериментальных данных, основные вопросы, касающиеся лихорадки, остаются нерешенными. Является ли лихорадка хорошо организованным защитным механизмом, важным для выживания, или это побочная реакция на стресс, в лучшем случае нейтральная и в худшем опасная?
Аргументы в пользу того, что лихорадка, по-видимому, не опасна, а возможно, и полезна, и ее лучше не лечить:
1. В большинстве случаев лихорадка у детей кратковременна и проходит самостоятельно (с эволюционной точки зрения можно ожидать, что такой, универсальный биологический ответ имеет значение для выживания)
2. Лихорадка влияет на размножение и выживание некоторых микроорганизмов — возбудителей болезней
3. Лихорадка может увеличивать иммунный ответ
4. Лихорадка может повысить выживаемость при инфекциях
5. Лихорадка обеспечивает покой больного
6. Лечение лихорадки может затруднить диагностику и прогнозирование
В большинстве случаев лихорадка кратковременна и проходит самостоятельно. Детские врачи отмечают, что в большинстве случаев лихорадящие дети выздоравливают без осложнений, обусловленных самой лихорадкой, хотя, конечно, заболевания, вызывающие лихорадку, могут иметь тяжелые последствия или даже заканчиваться летально.
Наиболее существенным исключением из этого правила являются фебрильные судороги, которые наблюдаются почти у 5% лихорадящих детей. В работах нескольких авторов, обследовавших детей с температурой 40 °С и выше, не содержится данных о каких-либо серьезных неблагоприятных последствиях такой температуры, кроме случаев фебрильных судорог.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Польза высокой температуры (лихорадки) в уничтожении микроорганизмов - возбудителей болезней
Лихорадка может влиять на развитие и выживание микроорганизмов — возбудителей болезней. Лучшим известным примером этого феномена является гибель гонококков и трепонем при температуре 40—40,1 °С. Эта термочувствительность послужила основанием для пиротерапии, широко применявшейся в борьбе с этими инфекциями до открытия антибиотиков.
Менее ясны данные, относящиеся к другим микроорганизмам. Предполагается, что лихорадка создает неблагоприятную среду для развития некоторых типов пневмококков и что увеличение температуры тела может препятствовать размножению вирусов.
Исследования показали, что для развития многих патогенных микроорганизмов при температуре 40 °С требуется больше железа, чем при температуре 37°С. Интересно отметить, что лихорадка способствует снижению содержания в сыворотке крови железа и одновременно увеличению содержания в ней ферритина, уменьшая таким образом количество свободного железа, особенно необходимого для развития бактерий.
Kluge считает, что повышение температуры тела и уменьшение содержания железа в сыворотке крови представляют собой координированный защитный ответ макроорганизма.

Лихорадка может увеличивать иммунный ответ усиливая уничтожение микроорганизмов - возбудитилей болезней
Имеется ряд исследований, подтверждающих нарастание иммунологической и антибактериальной активности при умеренном повышении температуры тела. Roberts обнаружил, что бактерицидная активность полиморфноядерных лейкоцитов возрастает при 40 °С. Это справедливо по отношению к Escherichia coli, сальмонелле и Listeria, но не к стафилококку. Однако усиления бактерицидной активности мононуклеарных фагоцитов не было отмечено.
Austin обнаружил транзиторное усиление уничтожения стафилококков полиморфноядерными лейкоцитами при 40°С. Roberts выявил, что трансформация лимфоцитов под влиянием фитогемагглютинина была более значительной при 38,5 °С, чем при 37 °С. Ruiz-Gomez отметил увеличение при высокой температуре выработки интерферона фибробластами, инфицированными некоторыми вирусами.
Однако этот эффект не был характерен для всех вирусов, а при инфицировании другими типами вирусов наблюдалось обратное явление.
При изучении ящериц Bernheim обнаружил, что лихорадка способствует активизации ряда этапов ранней воспалительной реакции, приводя к увеличению миграции лейкоцитов в места воспаления. Однако ему не удалось выявить ее влияния на хемотаксис и фагоцитоз гранулоцитов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Принципы лечения бактериальной инфекции
Бактериальная инфекция развивается после преодоления бактериями кожных и слизистых барьеров и проникновения в ткани организма. Зачастую организм успешно справляется с возбудителями без внешних признаков заболевания за счет иммунного ответа. Тем не менее у некоторых возбудителей появилась сложная защитная система.
Несмотря на захват клетками хозяина в результате обычного фагоцитоза, они способны предотвратить слияние фагосомы с лизосомой и в результате избегают разрушения. Поскольку стенка защитной вакуоли проницаема для питательных веществ (аминокислоты, углеводы), бактерии растут и делятся до тех пор, пока не погибнет клетка, а выделяющиеся возбудители инфицируют новые клетки хозяина.
Данная тактика используется, например, видами Chlamydia и Salmonella, Mycobacterium tuberculosis, Legionella pneumophila, Toxoplasma gondii и Leishmania. Легко понять, что целенаправленная фармакотерапия особенно затруднена в этих случаях, т. к. препарату для достижения возбудителя необходимо пройти через клеточную мембрану и затем через мембрану вакуоли.
Если бактерии размножаются быстрее, чем защитные силы организма уничтожают их, развивается инфекционное заболеваниес признаками воспаления, например гнойная раневая инфекция и инфекция мочевых путей. Лечебными свойствами обладают вещества, которые повреждают бактерии, что останавливает их дальнейшее размножение без повреждения клеток организма хозяина.
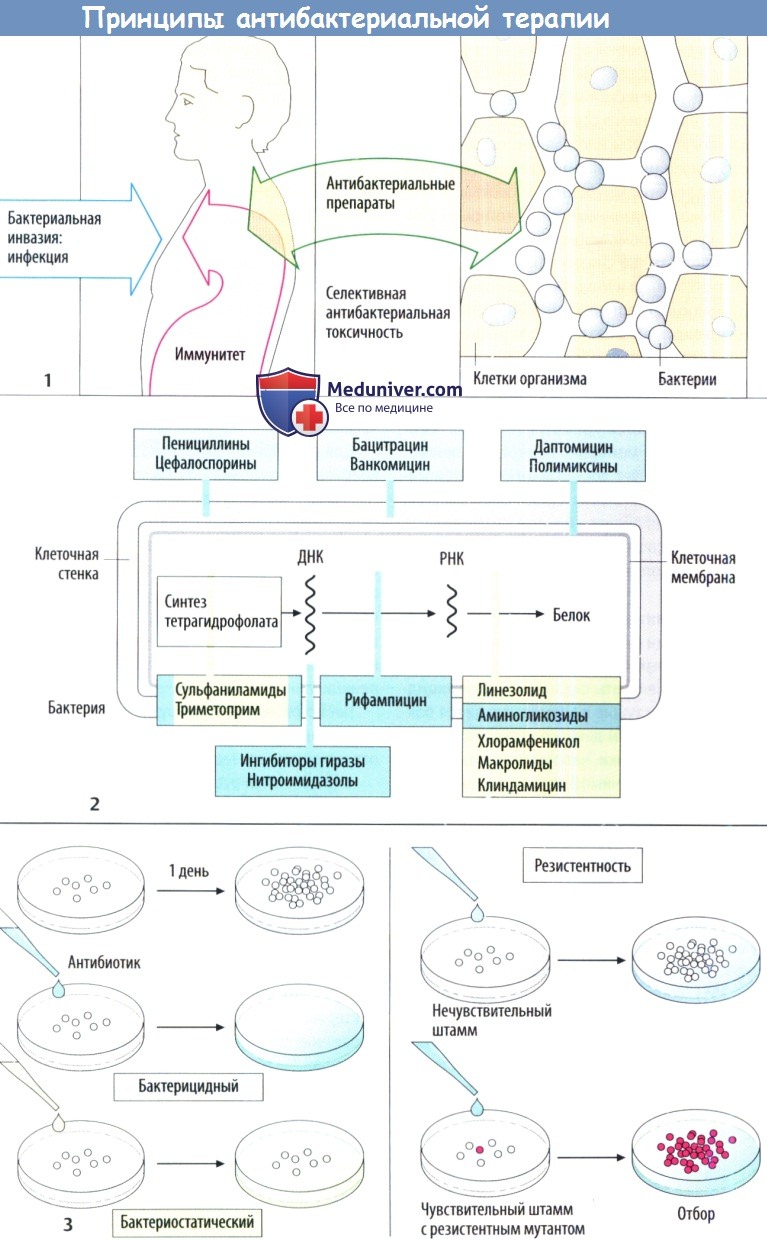
Изолированное повреждение бактерий возможно в случае, когда вещество нарушает метаболизм бактериальных клеток, а не клеток организма хозяина. Таким свойством, очевидно, обладают ингибиторы синтеза клеточной стенки, т. к. в клетках человека или животных отсутствует такая стенка. Точки воздействия антибактериальных препаратов проиллюстрированы с помощью упрощенной схемы строения бактериальной клетки
Действие антибактериальных препаратов можно наблюдать in vitro. Бактерии размножаются в питательной среде в контролируемых условиях. Если среда содержит антибактериальный препарат, то можно ожидать два результата:
а) бактерии уничтожаются — бактерицидный эффект;
б) бактерии выживают, но не размножаются — бактериостатический эффект. Несмотря на то что в организме эффекты могут быть разными, различные классы разделяют по основному механизму действия.
N!B! Просьба раз и навсегда запомнить, что бактериоцидные антибиотики не сочетают с бактериостатическими, так как получается что антибиотики будут действовать на разные фазы роста бактерий - одни во время роста, другие после завершения роста! Можно сочетать только бактериостические с бактериостиатическими, а бактериоцидные с бактериоцидными.
Если антибактериальный препарат не влияет на рост бактерий, то это говорит о бактериальной резистентности. Она может быть вызвана наличием определенных метаболических особенностей, которые обусловливают нечувствительность к препарату у конкретного штамма бактерий (естественная резистентность). В зависимости то того, поражает ли препарат лишь несколько или множество типов бактерий выделяют антибиотики с узким (бензилпенициллин) или широким спектром (тетрациклин).
Штаммы бактерий с естественной чувствительностью могут трансформироваться под влиянием антибактериальных препаратов в резистентные штаммы (приобретенная резистентность) при случайном изменении гена (мутация). Под влиянием препарата чувствительные бактерии погибают, а мутировавшие продолжают размножаться. Чем чаще вводится один и тот же препарат, тем вероятнее появление резистентных штаммов (госпитальные штаммы с множественной резистентностью)!
Резистентность в некоторых случаях приобретается, когда ДНК, ответственная за нечувствительность (так называемые плазмиды резистентности), передается от других резистентных бактерий путем конъюгации или трансдукции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

