При острых гепатитах коэффициент де ритиса составляет
Обновлено: 24.04.2024
1. Булатова И.А., Щёкотова А.П., Насибуллина Н.И., Падучева С.В., Щёкотов В.В. Лабораторные маркеры поражения печени при хроническом гепатите С // Современные технологии в медицине. 2017. №3. С.87-92.
2. Бушманова А.Д., Сухорук А.А., Иванова Н.В., Эсауленко Е.В. Характеристика вирусного гепатита А на фоне хронического вирусного гепатита В // Казанский медицинский журнал. 2017. Т.98. №4. С.521-526
3. Дерябин Н.Г. Гепатит С: современное состояние и перспективы // Вопросы вирусологии. 2012. №51. С.91-103.
4. Ершова О.Н., Шахгильдян И.В., Коленова Т.В., Кузин С.Н., Самохвалов Е.И., Кириллова И.Л., Розова А.В. Естественные пути передачи вируса гепатита С – современный взгляд на проблему // Детские инекции. 2006. №1. С.16-18
5. Мицурина В.М., Терешков Д.В. Непрямые маркеры фиброза печени у пациентов с хронискими вирусными гепатитами В и С // Проблемы здоровья и экологии. 2016. №3(49) с.24-29.
6. Николаева Л.И., Лейбман Е.А., Сапронов Г.В. Эволюция и изменчивость вируса гепатита С и особенности современной лабораторной диагностики маркеров гепатита С // Эпидемиология и вакцинопрофилактика. 2015. №3(82). С.23-30.
7. Пименов Н.Н., Чуланов В.П., Комарова С.В., Карандашова И.В., Неверов А.Д., Михайловская Г.В., Долгин В.А., Лебедева Е.Б., Пашкина К.В., Коршунова Г.С. Гепатит C в России: эпидемиологическая характеристика и пути совершенствования диагностики и надзора // Эпидемиология и инфекционные болезни. 2012. №3. С.4-10.
8. Рупасова А.Р., Сорокина А.Ю. Вирусные гепатиты // Международный студенческий научный вестник. 2018. №4. С.317-320.
9. Щёкотова, А.П., Булатова И.А., Ройтман А.П. Чувствительность и специфичность определения гиалуроновой кислоты, коэффициента де Ритиса и ВЭФР для диагностики ХГ и ЦП // Пермский медицинский журнал. 2013. Т.30. № 4. С.84-89
Вирусные гепатиты - это группа инфекционных заболеваний, которые вызываются различными гепатотропными вирусами и являющиеся самостоятельными нозоологическими формами с поражением печени, определяющим течение и исход заболевания. К настоящему времени идентифицированы и детально охарактеризованы 6 типов вирусов, способных вызывать гепатиты у человека. Наибольшее эпидемиологическое значение имеют вирус гепатита А (ВГА), вирус гепатита В (ВГВ), вирус гепатита С (ВГС) вирус гепатита Д (дельта-вирус HDV). Это связано с тем, что особенно гепатит ВГС протекает бессимптомно. Латентный период этой инфекции может длиться от 10 до 30 лет. Только 20% пациентов демонстрируют отчетливую клиническую картину. Такое длительное вирусоносительство при ВГС, отсутствие яркой клинической картины является причиной распространения данной инфекции. Считается, что число людей инфицированных в мире более 500 млн. человек, а по гепатиту В -350 млн [3, 8].
В России их число приближается к 5 млн. Важно также отметить, что и ВГВ также является быстро распространяющейся инфекцией. Это связано с тем что ВГВ обладает высокой контагиозностью и инфекционностью, которое обусловлено множеством путей передачи, а именно (парентеральным, перинатальным, половым). Эти факторы способствуют быстрому распространению ВГВ среди населения. Кроме того, социально-экономические миграции населения, туризм, торговля, беженцы, переселенцы еще больше усугубляют эпидимиологическое состояние. На сегодняшний день, ВГВ и ВГС являются одной из наиболее значимых проблем мирового здравоохранения [4]. Существует большая вероятность хронизации процесса с длительным вирусоносительством, формированием постгепатитного цирроза печени и гепатоцеллюлярной карценомы печени. При ВГВ она составляет 30-40%, а при ВГС она составляет 60-80%. В общем списке причин смертности хронические формы вирусных гепатитов занимают 9 место, опережая СПИД [2, 3, 7].
Несмотря на постоянно расширяющийся объем знаний о вирусных гепатитах, многие вопросы, касающиеся механизмов возникновения и прогрессирования патологического процесса, остаются открытыми. Внимание ученых и практикующих врачей все чаще обращается на взаимодействие вирусов и иммунной системы организма пациента, которое предопределяет дальнейшее течение болезни. Анализ особенностей иммунного ответа при вирусных гепатитах имеет первостепенное клиническое значение. Адекватному иммунному ответу, обеспечивающему купирование инфекционного процесса, соответствует развитие типичного клинического острого гепатита с полным выздоровлением впоследствии. При слабом иммунном ответе цитолиз пораженных вирусом гепатоцитов проходит недостаточно активно. Это препятствует полному освобождению организма от возбудителя, и инфекционный процесс приобретает затянувшиеся течение с длительным персистированием вируса и угрозой хронизации заболевания [3].
Таким образом, успех лечения и прогноз данных инфекций зависят как от ранний диагностики, так и от раннего назначения противовирусной терапии. Тем самым предупреждая переход инфекции в хроническую стадию и развитие осложнений. В дальнейшем это должно привести к улучшению эпидимиологической обстановки. Известно, что вирусы гепатитов (как и вообще вирусы) обладают высокой изменчивостью, характерны мутации вирусов. Поэтому можно предположить, что постоянно образуются новые модификации вирусов. Это уже доказано многими исследованиями. Так, по данным некоторых авторов выявляемость ВГС составляет не более 20% от реальной частоты встречаемости. Поэтому проблемы диагностики в определении видовой принадлежности вирусов остаются [6].
Исходя из выше перечисленного можно сказать что проблемы диагностики не решены. Большинство лабораторий способны заниматься исследованиями вирусных гепатитов. Биохимический отдел лаборатории исследует цитолитические ферменты печени АСТ – аспартат-аминотрансферазу и АЛТ – аланин-аминотрансферазу. Хотя для исследования функции печени существует органоспецифические ферменты, такие как сорбитолдегидрогеназа, аргиназа, гистидаза практически в учебных учреждениях эти ферменты исследуются редко из за дороговизны и низкой чувствительности. При вирусных гепатитах чаще всего определяют активность АСТ и АЛТ, поскольку эти тесты очень чувствительны хотя и не специфичны. При многих других патологиях печени они также повышаются. Повышение активности АЛТ и АСТ - очень ранний симптом инфекционного гепатита. Он обнаруживается как при безжелтушных формах, так и в латентном (продромальном) периоде заболевания, который имеет особенно большое значение в эпидемиологических обследованиях [1, 9].
В первую очередь необходимо обратить внимание на уровень ферментов, участвующих в различных биохимических процессах печени, особую роль играют АЛТ, АСТ, а также экскреционные ферменты: щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). В начале вирусного гепатита наблюдается увеличение АСТ и АЛТ в сыворотке крови, но после нескольких недель заболевания наблюдается их снижение. В другом случае аминотрансферазы непрерывно колеблются, что указывает на продолжительное течение патологического процесса, и хронизация процесса, которая преимущественно характерна для гепатита С, оценивается по уровню изменчивости в диапазоне 62-70% глутаматпируватаминотрансферазы (ГПТ). Также была выявлена взаимосвязь между пигментом билирубином и аминотрансферазами. После определённого "пика" аминотрансфераз концентрация билирубина в крови резко повышается. При повреждении гепатоцитов, проницаемость мембран увеличивается, происходит постепенный некроз гепатоцитов, и затем появляется билирубин в сыворотке крови. В результате возникает период желтухи, а затем тяжесть гепатита может быть определена по продолжительности периода. Быстрое снижение активности фермента холинэстеразы в крови является плохим прогностическим признаком. В результате дегенеративных изменений в печени и длительной, интенсивной интоксикации организма обнаруживаются атипичные лимфоциты, так называемые вироциты имеющие дифференциально-диагностическое значение [5].
Из-за гибели клеток печени может быть исключено резкое увеличение концентрации железа в сыворотке крови (более 200 мкг/мл), изменение которого приводит к увеличению продуктов перекисного окисления липидов и последующему повреждению ДНК и клеточных органелл, но концентрация меди остается в пределах нормальных показателей. А также в связи с нарушением синтетической функции печени обнаруживаются у зараженных вирусным гепатитом чаще гипоальбуминемией, чем гипопротеинемией. Обычно щелочная фракция составляет около 3% от общего альбумина. Однако при гепатите процент щелочной фракции альбумина увеличивается (при циррозе печени он достигает до 50%). Именно эта фракция является тестом высокой чувствительности.
Цель работы: оценить соотношение АСТ и АЛТ при острых вирусных инфекциях.
Материалы и методы.
Для достижения поставленной цели было проведено ретроспективное исследование истории болезней пациентов приемного и терапевтического отделений стационара и кабинета инфекционных заболеваний (КИЗ). Пациенты были распределены по полу и возрасту за три последующих года 2014, 2015, 2016 гг.
Обследование включало анализ первичной документации, были взяты данные лабораторных обследований, включающие стандартные общеклинические тесты, биохимические показатели: АЛТ и АСТ, общий анализ крови. Для получения достоверных результатов в определении АСТ и АЛТ при острых вирусных гепатитах сыворотку крови необходимо разводить дистиллированной водой или физиологическим раствором в 10 рази результат умножить на величину разведения, в нашем случае на 10.
Результаты и их обсуждения.
Так как, ОКБ не является специализированным учреждением здравоохранения по инфекционным заболеваниям, в частности по вирусным гепатитам, поэтому можно сказать, что контингент пациентов был выбран случайно.
Пациенты поступали в стационар и в кабинет инфекционных заболеваний с сопутствующими диагнозами (например: панкреатиты, гастриты, отравления и т. д.). Было проведено распределение пациентов по полу и возрасту за три года 2014, 2015, 2016 гг. По полученным данным, можно сделать вывод, что существенных изменений в течение этих трех лет не произошло, хотя можно отметить, что основной контингент пациентов был в возрасте 30-40 лет и по полу преобладают мужчины, чем женщины. Однако, эти выводы не являются статистически достоверны, так как t-критерий Стьюдента составил 1,29 (р=0,28), при степени свободы f=4 и критическом значении 2,77.
Таблица №1
Сопоставление значений активности аминотрансфераз при вирусном поражении печени
1. Булатова И.А., Щёкотова А.П., Насибуллина Н.И., Падучева С.В., Щёкотов В.В. Лабораторные маркеры поражения печени при хроническом гепатите С // Современные технологии в медицине. 2017. №3. С.87-92.
2. Бушманова А.Д., Сухорук А.А., Иванова Н.В., Эсауленко Е.В. Характеристика вирусного гепатита А на фоне хронического вирусного гепатита В // Казанский медицинский журнал. 2017. Т.98. №4. С.521-526
3. Дерябин Н.Г. Гепатит С: современное состояние и перспективы // Вопросы вирусологии. 2012. №51. С.91-103.
4. Ершова О.Н., Шахгильдян И.В., Коленова Т.В., Кузин С.Н., Самохвалов Е.И., Кириллова И.Л., Розова А.В. Естественные пути передачи вируса гепатита С – современный взгляд на проблему // Детские инекции. 2006. №1. С.16-18
5. Мицурина В.М., Терешков Д.В. Непрямые маркеры фиброза печени у пациентов с хронискими вирусными гепатитами В и С // Проблемы здоровья и экологии. 2016. №3(49) с.24-29.
6. Николаева Л.И., Лейбман Е.А., Сапронов Г.В. Эволюция и изменчивость вируса гепатита С и особенности современной лабораторной диагностики маркеров гепатита С // Эпидемиология и вакцинопрофилактика. 2015. №3(82). С.23-30.
7. Пименов Н.Н., Чуланов В.П., Комарова С.В., Карандашова И.В., Неверов А.Д., Михайловская Г.В., Долгин В.А., Лебедева Е.Б., Пашкина К.В., Коршунова Г.С. Гепатит C в России: эпидемиологическая характеристика и пути совершенствования диагностики и надзора // Эпидемиология и инфекционные болезни. 2012. №3. С.4-10.
8. Рупасова А.Р., Сорокина А.Ю. Вирусные гепатиты // Международный студенческий научный вестник. 2018. №4. С.317-320.
9. Щёкотова, А.П., Булатова И.А., Ройтман А.П. Чувствительность и специфичность определения гиалуроновой кислоты, коэффициента де Ритиса и ВЭФР для диагностики ХГ и ЦП // Пермский медицинский журнал. 2013. Т.30. № 4. С.84-89
Вирусные гепатиты - это группа инфекционных заболеваний, которые вызываются различными гепатотропными вирусами и являющиеся самостоятельными нозоологическими формами с поражением печени, определяющим течение и исход заболевания. К настоящему времени идентифицированы и детально охарактеризованы 6 типов вирусов, способных вызывать гепатиты у человека. Наибольшее эпидемиологическое значение имеют вирус гепатита А (ВГА), вирус гепатита В (ВГВ), вирус гепатита С (ВГС) вирус гепатита Д (дельта-вирус HDV). Это связано с тем, что особенно гепатит ВГС протекает бессимптомно. Латентный период этой инфекции может длиться от 10 до 30 лет. Только 20% пациентов демонстрируют отчетливую клиническую картину. Такое длительное вирусоносительство при ВГС, отсутствие яркой клинической картины является причиной распространения данной инфекции. Считается, что число людей инфицированных в мире более 500 млн. человек, а по гепатиту В -350 млн [3, 8].
В России их число приближается к 5 млн. Важно также отметить, что и ВГВ также является быстро распространяющейся инфекцией. Это связано с тем что ВГВ обладает высокой контагиозностью и инфекционностью, которое обусловлено множеством путей передачи, а именно (парентеральным, перинатальным, половым). Эти факторы способствуют быстрому распространению ВГВ среди населения. Кроме того, социально-экономические миграции населения, туризм, торговля, беженцы, переселенцы еще больше усугубляют эпидимиологическое состояние. На сегодняшний день, ВГВ и ВГС являются одной из наиболее значимых проблем мирового здравоохранения [4]. Существует большая вероятность хронизации процесса с длительным вирусоносительством, формированием постгепатитного цирроза печени и гепатоцеллюлярной карценомы печени. При ВГВ она составляет 30-40%, а при ВГС она составляет 60-80%. В общем списке причин смертности хронические формы вирусных гепатитов занимают 9 место, опережая СПИД [2, 3, 7].
Несмотря на постоянно расширяющийся объем знаний о вирусных гепатитах, многие вопросы, касающиеся механизмов возникновения и прогрессирования патологического процесса, остаются открытыми. Внимание ученых и практикующих врачей все чаще обращается на взаимодействие вирусов и иммунной системы организма пациента, которое предопределяет дальнейшее течение болезни. Анализ особенностей иммунного ответа при вирусных гепатитах имеет первостепенное клиническое значение. Адекватному иммунному ответу, обеспечивающему купирование инфекционного процесса, соответствует развитие типичного клинического острого гепатита с полным выздоровлением впоследствии. При слабом иммунном ответе цитолиз пораженных вирусом гепатоцитов проходит недостаточно активно. Это препятствует полному освобождению организма от возбудителя, и инфекционный процесс приобретает затянувшиеся течение с длительным персистированием вируса и угрозой хронизации заболевания [3].
Таким образом, успех лечения и прогноз данных инфекций зависят как от ранний диагностики, так и от раннего назначения противовирусной терапии. Тем самым предупреждая переход инфекции в хроническую стадию и развитие осложнений. В дальнейшем это должно привести к улучшению эпидимиологической обстановки. Известно, что вирусы гепатитов (как и вообще вирусы) обладают высокой изменчивостью, характерны мутации вирусов. Поэтому можно предположить, что постоянно образуются новые модификации вирусов. Это уже доказано многими исследованиями. Так, по данным некоторых авторов выявляемость ВГС составляет не более 20% от реальной частоты встречаемости. Поэтому проблемы диагностики в определении видовой принадлежности вирусов остаются [6].
Исходя из выше перечисленного можно сказать что проблемы диагностики не решены. Большинство лабораторий способны заниматься исследованиями вирусных гепатитов. Биохимический отдел лаборатории исследует цитолитические ферменты печени АСТ – аспартат-аминотрансферазу и АЛТ – аланин-аминотрансферазу. Хотя для исследования функции печени существует органоспецифические ферменты, такие как сорбитолдегидрогеназа, аргиназа, гистидаза практически в учебных учреждениях эти ферменты исследуются редко из за дороговизны и низкой чувствительности. При вирусных гепатитах чаще всего определяют активность АСТ и АЛТ, поскольку эти тесты очень чувствительны хотя и не специфичны. При многих других патологиях печени они также повышаются. Повышение активности АЛТ и АСТ - очень ранний симптом инфекционного гепатита. Он обнаруживается как при безжелтушных формах, так и в латентном (продромальном) периоде заболевания, который имеет особенно большое значение в эпидемиологических обследованиях [1, 9].
В первую очередь необходимо обратить внимание на уровень ферментов, участвующих в различных биохимических процессах печени, особую роль играют АЛТ, АСТ, а также экскреционные ферменты: щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). В начале вирусного гепатита наблюдается увеличение АСТ и АЛТ в сыворотке крови, но после нескольких недель заболевания наблюдается их снижение. В другом случае аминотрансферазы непрерывно колеблются, что указывает на продолжительное течение патологического процесса, и хронизация процесса, которая преимущественно характерна для гепатита С, оценивается по уровню изменчивости в диапазоне 62-70% глутаматпируватаминотрансферазы (ГПТ). Также была выявлена взаимосвязь между пигментом билирубином и аминотрансферазами. После определённого "пика" аминотрансфераз концентрация билирубина в крови резко повышается. При повреждении гепатоцитов, проницаемость мембран увеличивается, происходит постепенный некроз гепатоцитов, и затем появляется билирубин в сыворотке крови. В результате возникает период желтухи, а затем тяжесть гепатита может быть определена по продолжительности периода. Быстрое снижение активности фермента холинэстеразы в крови является плохим прогностическим признаком. В результате дегенеративных изменений в печени и длительной, интенсивной интоксикации организма обнаруживаются атипичные лимфоциты, так называемые вироциты имеющие дифференциально-диагностическое значение [5].
Из-за гибели клеток печени может быть исключено резкое увеличение концентрации железа в сыворотке крови (более 200 мкг/мл), изменение которого приводит к увеличению продуктов перекисного окисления липидов и последующему повреждению ДНК и клеточных органелл, но концентрация меди остается в пределах нормальных показателей. А также в связи с нарушением синтетической функции печени обнаруживаются у зараженных вирусным гепатитом чаще гипоальбуминемией, чем гипопротеинемией. Обычно щелочная фракция составляет около 3% от общего альбумина. Однако при гепатите процент щелочной фракции альбумина увеличивается (при циррозе печени он достигает до 50%). Именно эта фракция является тестом высокой чувствительности.
Цель работы: оценить соотношение АСТ и АЛТ при острых вирусных инфекциях.
Материалы и методы.
Для достижения поставленной цели было проведено ретроспективное исследование истории болезней пациентов приемного и терапевтического отделений стационара и кабинета инфекционных заболеваний (КИЗ). Пациенты были распределены по полу и возрасту за три последующих года 2014, 2015, 2016 гг.
Обследование включало анализ первичной документации, были взяты данные лабораторных обследований, включающие стандартные общеклинические тесты, биохимические показатели: АЛТ и АСТ, общий анализ крови. Для получения достоверных результатов в определении АСТ и АЛТ при острых вирусных гепатитах сыворотку крови необходимо разводить дистиллированной водой или физиологическим раствором в 10 рази результат умножить на величину разведения, в нашем случае на 10.
Результаты и их обсуждения.
Так как, ОКБ не является специализированным учреждением здравоохранения по инфекционным заболеваниям, в частности по вирусным гепатитам, поэтому можно сказать, что контингент пациентов был выбран случайно.
Пациенты поступали в стационар и в кабинет инфекционных заболеваний с сопутствующими диагнозами (например: панкреатиты, гастриты, отравления и т. д.). Было проведено распределение пациентов по полу и возрасту за три года 2014, 2015, 2016 гг. По полученным данным, можно сделать вывод, что существенных изменений в течение этих трех лет не произошло, хотя можно отметить, что основной контингент пациентов был в возрасте 30-40 лет и по полу преобладают мужчины, чем женщины. Однако, эти выводы не являются статистически достоверны, так как t-критерий Стьюдента составил 1,29 (р=0,28), при степени свободы f=4 и критическом значении 2,77.
Таблица №1
Сопоставление значений активности аминотрансфераз при вирусном поражении печени
Что такое гепатит Е? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит Е — это острое (и редко хроническое) инфекционное заболевание, которое вызывает вирус гепатита Е. Клинически проявляется синдромом общей инфекционной интоксикации, энтерита (воспаления тонкой кишки) и холестаза (застоя желчи), желтухой, увеличением и нарушением работы печени. Болезнь протекает доброкачественно, за исключением беременных, у которых заболевание имеет катастрофические последствия в любом триместре беременности.
Этиология
Вид — вирус гепатита Е (HЕV)
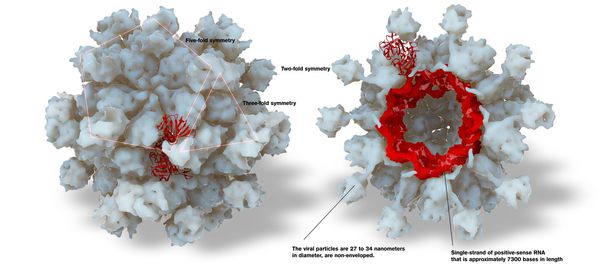
Данный вирус представляет собой одноцепочечный РНК-вирус округлой формы диаметром 30-35 нм. Он лишён наружной оболочки. На поверхности вириона есть вдавления, напоминающие чаши.
Чтобы вирус внедрился в клетку, в процессе жизни он кодирует трансмембранный белок и такие ферменты, как РНК-зависимую РНК-полимеразу, РНК-хеликазу, метилтрансферазу и папаин-подобную протеазу.
Существует пять генотипов вируса:
- I и II — только человеческие;
- III и IV — есть также у животных, т. е. может передаваться от них людям; вызывает хронические формы, если есть предрасположенность;
- V — птичий.
При температуре от 0°C быстро инактивируется. Длительно сохраняется в воде и при отрицательных температурах. Неплохо себя чувствует в ЖКТ человека. Хорошо сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно [1] [2] [3] [8] [10] .
Эпидемиология
Источник инфекции — вирусоноситель или человек, который уже болен какой-либо формой гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания.
Каждый год повсеместно регистрируется около 3,3 млн случаев заболевания. При этом количество людей с гепатитом Е, который протекает пока без симптомов или совсем себя не проявляет, по предварительным оценкам может достигать 20 млн. Смертность — около 4 %, преимущественно умирают беременные.
В окружающую среду вирус выделяется с экскрементами инфицированных людей. Иногда человек заражается при употреблении недостаточно приготовленного мяса свиней, оленей и моллюсков.
- фекально-оральный — через заражённые вирусом руки (контактно-бытовой путь), воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.

Наибольшее значение имеет водный путь передачи. Часто он связан с сезоном дождей и наводнениями, когда вода загрязняется фекалиями.
Восприимчивость к гепатиту Е высокая. Преимущественно болеют люди 15-44 лет. К группе повышенного риска относятся работники животноводческих ферм и боен.
Факторы риска заражения:
- высокая плотность населения, особенно в бедных странах;
- антисанитария, несоблюдение правил личной гигиены, неправильное хранение, обработка и приготовление пищи;
- нарушения санитарно-технических требований на объектах водоснабжения — заражение воды;
- бытовой очаг заболевания.
Заболевание обычно возникает в осенне-весенний период. В основном распространено в странах Восточной и Южной Азии.
После перенесённой болезни формируется стойкий иммунитет, чаще пожизненный [1] [3] [7] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Е
Болезнь начинается постепенно. Инкубационный период длится от 2 до 10 недель.
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической (предсимптомной) форме.
При возникновении явных клинических признаков (т. е. при манифестации), преобладают случаи лёгкого и среднетяжёлого течения. Симптоматика медленно нарастает. Появляется немотивированная слабость, подташнивание, снижение аппетита, повышение температуры до 37,1-38,0°С (субфебрилитет), дискомфорт и тяжесть в правом подреберье, дискомфорт в суставах, возможна рвота.
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится максимум один месяц. Он сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличение размеров печени и селезёнки, желтушность кожных покровов, нарастает зуд кожи.
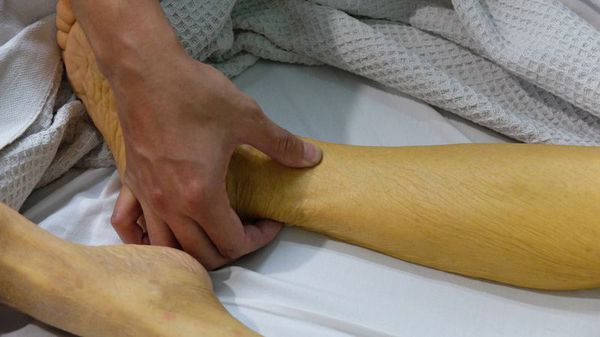
При неосложнённом и нетяжёлом течении начинает медленно регрессировать в течение нескольких недель. Как правило, после этого человек полностью выздоровливает, иногда развиваются непродолжительные остаточные явления в виде астении (бессилия) и дискомфорта в правом подреберье.
Раньше считалось, что гепатит Е — лишь острое заболевание. Однако в последнее время накоплен ряд данных, позволяющих выделить небольшую группу больных, переносящих хронический вариант болезни. Он встречается у ВИЧ-инфицированных людей в стадии СПИДа, после пересадки органов, а также у тех, кто получает мощную иммуносупрессивную терапию.
Специфичной симптоматики у хронического гепатита А нет. Больные жалуются на повышенную утомляемость, артралгии, неустойчивый стул, тяжесть в правом подреберье, субфебрилитет, иногда устойчивый лёгкий зуд кожи. Если не лечить это состояние, может развиться цирроз печени.
Гепатит Е у беременных
При заражении беременной в I и II триместрах происходит 100 % гибель плода. Летальность самих беременных невелика.
При заражении беременной в III триместре ребёнок может родиться живым, но 50 % из них умирают в первые месяцы жизни. Смертность самих женщин достигает 25-30 %. А если беременные живут в районах, которым не свойственно данное заболевание, то летальность может достигать 80 %.
Тяжесть течения Гепатита А при беременности связана со специфической аутоиммунной перестройкой организма женщины. В этом случае заболевание часто протекает по фульминантному типу (острой печеночной недостаточности) — на фоне начальных симптомов болезни резко нарастает желтуха, развивается тяжёлая интоксикация, некупируемая рвота, кровотечения (ДВС-синдром), нарушается сознание. Роды (преждевременные или выкидыш) стремительно ухудшают состояние больной: развиваются массивные послеродовые кровотечения, острая почечная недостаточность, печеночная энцефалопатия. Из-за такого состояния в острый период искусственно прерывать беременность нельзя [1] [5] [6] [8] [9] .
Патогенез гепатита Е
В цитоплазме гепатоцитов внешняя оболочка вируса вируса раскрывается, и запускается выработка вирусных белков. Одновременно с этим происходит подготовка клетки-хозяина к этому процессу.
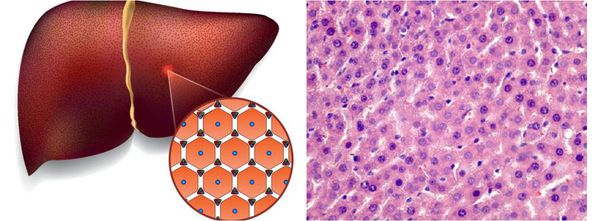
Во время своей жизни вирус напрямую провоцирует дегенеративные изменения в гепатоцитах, в т.ч. вызывая их гибель по типу баллонной дистрофии — переполнение клетки жидкостью. После этого готовые вирусные частицы распространяются и заражают новые здоровые клетки.
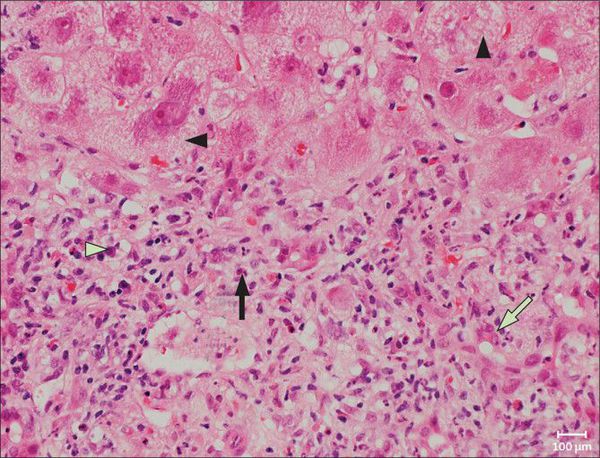
Со временем в организме формируются специфические антитела, которые позволяют полностью вывести вирус из организма человека (за исключением случаев выраженного угнетения иммунитета).
Тяжёлое течение гепатита Е у беременных не связано со свойствами вируса напрямую. Оно вызвано лишь иммунологической перестройкой иммунной защиты беременных. Из-за этого развивается каскад иммунопатологических и гормональных реакций, которые приводят к массированному некрозу гепатоцитов, дефициту плазменных факторов свёртывания и внутрисосудистому гемолизу — разрушению эритроцитов крови [1] [2] [3] [5] [10] .
Классификация и стадии развития гепатита Е
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
По тяжести процесса гепатит Е делят на четыре степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная, гепатит у беременных).
Факторы риска развития тяжёлого течения болезни:
- беременность любого триместра (наиболее неблагоприятно заболевание протекает в III триместре);
- пожилой возраст:
- мужской пол;
- иммуносупрессивная терапия (на фоне трансплантации органов); ;
- комбинированная соматическая патология (сахарный диабет, ишемическая болезнь сердца, аутоиммунный гепатит, пациенты на гемодиализе);
- наличие хронической вирусной патологии печени (вирусные гепатиты В и С);
- алкоголизм.
По исходу заболевание бывает трёх типов:
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией;
- с неблагоприятным прогнозом (у беременных) [4][5][6] .
Осложнения гепатита Е
Осложнения при гепатите Е можно разделить на три группы:
- Истинные (печёночные) осложнения:
- острая печёночная недостаточность — осложнение с неблагоприятным исходом, при котором быстро развивается массивное повреждение ткани печени (до 90 %), резкое нарушаются её функции, возникает печёночная энцефалопатия (нарушение работы мозга), геморрагический синдром (повышенная кровоточивость) и коагулопатия (нарушение свёртывания крови);
- холестаз — нарушение синтеза и выведения желчи (желтуха), осветление кала и потемнение мочи, появление выраженного кожного зуда и чувства горечи во рту;
- тромбо-геморрагический синдром у беременных (ДВС-синдром) — кровотечения и кровоизлияния различной интенсивности и направленности;
- преждевременные роды или выкидыш у беременных.
- Внепечёночные осложнения: — острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом.
- острый поперечный миелит — нарушение всех функций спинного мозга;
- различные нейропатии и полирадикулопатии;
- панкреатит — тошнота, рвота, опоясывающие боли в животе; — боли в поясничной области, нарушение мочеобразования, повышенная потеря эритроцитов и белка с мочой;
- повышение вероятности развития рака кожи и заболеваний кровеносной системы.
- Резидуальные (постгепатитные) явления:
- дискинезия (нарушение моторики) желчевыводящих путей — застой желчи, чувство тошноты, отрыжка, горечь во рту;
- постгепатитная гепатомегалия — увеличение печени в связи с разрастанием соединительной ткани;
- постгепатитный синдром — повышенная утомляемость, астения, раздражительность, чувство тошноты и дискомфорта в правом подреберье [1][2][6][7][8] .
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
- УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты. , желтушная форма — выраженный синдром общей инфекционной интоксикации, увеличение лимфоузлов, тонзиллит, специфические изменения общей крови и серологические тесты.
- Жёлтая лихорадка — острое начало, высокая температура, гиперемия и отёчность лица, временное улучшение, а затем ухудшение состояния. — острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера.
- Псевдотуберкулёз — умеренно высокая температура, мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы носков и капюшона (мелкоточечные высыпания), скарлатиноподобная сыпь, бактериальные изменения крови, специфические маркеры.
- Острые кишечные инфекции, например, сальмонеллёз — острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура).
- Листериоз — высокая температура, увеличение лимфоузлов, поражения железистой ткани ротоглотки, бактериальная кровь.
- Сепсис — гектическая (изнуряющая) лихорадка, выраженные полиорганные нарушения.
- Амебиаз — характерные симптомы поражения кишечника, эозинофилия крови, выявления возбудителя.
- Токсические поражения печени — связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области — длительное постепенное начало, отсутствие яркой выраженной симптоматики, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ. — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований [1][2][6][8][10] .
Лечение гепатита Е
При лёгкой степени гепатита Е лечение проводится в амбулаторных условиях (на дому). Во всех остальных случаях показано стационарное лечение в инфекционном отделении больницы. Режим постельный или полупостельный.
Чтобы снизить нагрузку на поражённую печень, необходимо придерживаться механически и химически щадящей диеты № 5 по Певзнеру. Она подразумевает употребление витаминов и повышенного количества воды (более 1,5 л в сутки), исключение алкогольных и газированных напитков, жаренной и острой пищи, грибов, сдобного теста и других продуктов.
Специфического лечения, которое бы устраняло причины гепатита Е, нет. В основном все методы направлены на устранение симптомов, интоксикации и восстановление нормальной функции печени.
Показан приём сорбентов и препаратов, которые повышают энергетические ресурсы. Иногда назначают гепатопротекторы. Если случай тяжёлый, то проводится терапия гормональными средствами и препаратами крови, а также гипербарическая оксигенация (использование кислорода под высоким давлением) и плазмаферез.
Назначение инфузионной терапии — внутривенного введения глюкозо-солевых растворов и витаминов — зависит от степени тяжести и определённых симптомов.
При тяжёлом течении и хронизации возможно применение препаратов общевирусного действия. Они позволяют снизить вирусную нагрузку.
Людям, получающим цитостатическую (противоопухолевую) терапию по возможности следует снизить дозу на 30 %. Это повышает вероятность спонтанной гибели вируса.
Беременные с гепатитом Е должны находиться в условиях реанимации инфекционного стационара. В острый период болезни лечение проводится по общим принципам, преждевременное родоразрешение противопоказано.
Выписывать больных можно в том случае, если в ходе лечения у них стойко улучшается клиническая картина и лабораторные показатели. После выписки пациенты, которые идут на поправку после неосложнённых форм болезни, находятся под наблюдением врача в течение шести месяцев. Осмотр и обследования проводятся минимум один раз в месяц [5] [6] [8] [9] .
Прогноз. Профилактика
Прогноз гепатита Е зачастую благоприятный, за исключением случаев заболевания при беременности. После выписки из больницы окончательное выздоровление наступает спустя 2-3 месяца. Крайне редко болезнь может стать хронической и затяжной.
Чтобы снизить количество случаев инфицирования, необходимо придерживаться следующих правил:
- создавать все условия для того, чтобы потребляемая питьевая вода была безопасной (касается водоснабжения);
- соблюдать правила утилизации сточных вод (канализационное хозяйство);
- соблюдать правила личной гигиены (всегда мыть руки);
- следить за качеством обследования работников, которые связаны с пищевой промышленностью;
- соблюдать технологию хранения, приготовления и транспортировки продуктов питания и воды;
- беременным на любом сроке стоит воздержаться от поездок в потенциально опасные в эпидемиологическим плане места (тёплые страны, особенно Азиатского региона).

Для предотвращения развития болезни разработана специфическая профилактика — вакцинация против гепатита Е. С этой целью применяется вакцина Hecolin (Китай). Она вырабатывает иммунитет к одному генотипу у 95 % трехкратно привитых людей [1] [2] [3] [5] [8] .
Биохимический анализ крови на коэффициент де Ритиса

Биохимическое исследование, которое позволяет определить в крови пациента количество внутриклеточных ферментов АсАТ/АлАТ и рассчитать коэффициент де Ритиса, проводится для диагностирования и клинического разграничения патологий сердечной мышцы, заболеваний печени и деструктивных изменений скелетной мускулатуры.
Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) относятся к показателям печеночной функции, но точнее их будет считать маркерами повреждения гепатоцитов, попадающими в кровоток в результате их гибели. Наибольшую диагностическую ценность представляет оценка сывороточной концентрации сразу двух ферментов. Коэффициент, представляющий собой отношение АСТ к АЛТ, был предложен Ф. де Ритисом и соавторами в 1957 году. Они указывали на целесообразность использования нового показателя через два года после открытия роли маркеров аланинаминотрансферазы и аспартатаминотрансферазы.
Важность показателя, названного коэффициентом де Ритиса, была подтверждена в ходе клинических исследований учеными Национального института здоровья США. Спустя 30 лет они получили результаты, указывающие на то, что при вирусных гепатитах отношение ферментов в большинстве случаев было меньше единицы. Также была замечена корреляция между величиной коэффициента и развитием цирроза. Исследование показало, что при хроническом гепатите типа B отношение АСТ к АЛТ при отсутствии цирроза в среднем составляло 0,59, и при его наличии – 1,02. Коэффициент часто был значительно больше единицы при диагностике выявленного цирроза. В ходе исследования, проведенного в 1999 году, выяснилось, что при отношении АСТ/АЛТ меньше единицы в большинстве случаев цирроз исключается. В публикации Европейской ассоциации по изучению патологии печени сообщалось, что с помощью сывороточных тестов исключить диагноз цирроза можно с вероятностью 90%. Результаты еще одного исследования показали, что коэффициент де Ритиса с высокой степенью вероятности помогает исключить выраженный фиброз печени.

- токсическом или инфекционном поражении печени;
- сердечной недостаточности;
- панкреатите;
- травмах и некрозе мышечных тканей;
- инфаркте миокарда;
- ожогах;
- шоке.
Когда делают анализ?
Методика проведения анализа

Отбор образца биологического материала (венозной крови) производят в манипуляционном кабинете лабораторного центра утром с 8 до 11 часов, натощак.
- воздержаться от физической нагрузки стрессовых ситуаций;
- отказаться от приема лекарственных препаратов, наркотических средств и алкоголя.
Расшифровка анализа
- АсАТ – от 8 до 38 ед/л;
- АлАТ – от 1 до 40 ед/л.
Определение соотношения АСТ к АЛТ полезно в дифференциальной диагностике поражений печени и сердца. Определение коэффициента де Ритиса показано в ситуациях, когда АСТ или АЛТ выходят за пределы референсного диапазона. На практике диагностическая значимость соотношения активности этих ферментов объясняется их органоспецифичностью: АСТ более характерна для миокардиальной ткани, а АЛТ – для клеток печени. Рост индекса характерен для поражения миокарда, а его снижение отмечается в случае ухудшения функциональной активности печени. В условиях интенсивных физических нагрузок показатель является индикатором активации глюконеогенеза, при котором для поддержания адекватного уровня глюкозы в крови требуется АЛТ. В результате этого процесса возрастает ферментативная активность.

Коэффициент падает ниже единицы при гепатите, холестатическом синдроме и возрастает до двух единиц и более в случае токсического поражения печени. В медицинской литературе сообщается об ассоциации высокого индекса де Ритиса с повышением риска смерти от цирроза печени. Кроме того, существуют данные о более высоких цифрах коэффициента у женщин по сравнению с мужчинами. Показатель менее одного определяется при нетоксическом стеатозе и стеатогепатите, в то время как высокий индекс де Ритиса считается достоверным признаком токсического поражения печени. При инфаркте миокарда содержание АСТ в крови возрастает в 8–10 раз, АЛТ – не более чем в 2 раза. При гепатите сывороточная АЛТ увеличивается в 2–20 раз, АСТ – возрастает в 2–4 раза. Увеличенная АСТ при одновременном повышении коэффициента де Ритиса свыше двух единиц указывает на сердечную патологию, связанную с гибелью кардиомиоцитов, в частности, об инфаркте миокарда. Низкий показатель индекса де Ритиса (менее единицы) указывает на патологию печени. Определение повреждения гепатоцитов по этому коэффициенту позволяет оценить фиброз, поскольку соотношение аминотрансфераз коррелирует с глубиной поражения клеток печени. Уровень цитоплазматического фермента АЛТ при гепатоцеллюлярном повреждении возрастает раньше других. Находящийся в митохондриях фермент АСТ попадает в сыворотку при более глубоком поражении гепатоцитов. Для вирусных гепатитов (кроме дельта-гепатита) свойственны высокие уровни ферментов и их низкое соотношение, что считается неблагоприятным прогностическим признаком. Данные о диагностической ценности показателя несколько разнятся. Результаты лабораторных тестов должны соотноситься с клиническими признаками заболевания и другими данными, полученными при обследовании пациента.
Читайте также:

