Природно очаговые инфекции чума туляремия
Обновлено: 18.04.2024
Туляремия. Возбудитель и механизм развития туляремии
Чумоподобная болезнь, кроличья лихорадка, лихорадка оленьей мухи, мышиная болезнь, конъюнктивит Парино.
Туляремия - острое инфекционное природно-очаговое заболевание, протекающее с интоксикацией, лихорадкой различной локализации и поражением лимфатических узлов в виде специфических лимфаденитов со склонностью к затяжному течению. Регистрируется во многих странах мира (Европы и Америки, Азии и Африки).
Природные очаги туляремии в нашей стране распространены от западных границ бывшего СССР до восточных и от полярного круга до Средней Азии и Закавказья (регистрируются в 4 странах СНГ). Известно свыше 80 видов диких и домашних животных - источников инфекции.
Начало изучения туляремии было положено в 1911 г., когда при эпизоотии чумоподобного заболевания сусликов в 9 округах штата Калифорния Мак-Кой и Чэпин выделили возбудителя болезни Bacterium tulareuze, назвав его по названию округа Туляре. Впоследствии он получил название Francisella tularensis.
Возбудители туляремии Francisella tularensis - полиморфные, в виде коккобактерий, грамотрицательные микроорганизмы диаметром от 0,1 до 0,5 мкм; имеют капсулу и не образуют спор. Дают перекрестные серологические реакции с бруцеллами и иерсиниями. Относятся к семейству Brucellaceae. Они длительно (4-6 мес) сохраняются во внешней среде при низкой температуре. Кипячение убивает их моментально; лизол, хлорамин, хлорная известь - через 2-5 мин; этиловый спирт-через 1 мин.
Возбудитель чувствителен к стрептомицину, левомицетину, тетрациклинам. В нашей стране по отношению к эритромицину выделяют два варианта возбудителя - чувствительный и устойчивый. Кроме того, выделяют три подвида: неарктический (африканский), голарктический (европейско-азиатский) и среднеазиатский. На территории России распространен голарктический вариант с двумя биоварами. У возбудителя туляремии обнаружены О и Vi-антигены.
Возбудитель проникает в организм человека через кожу и слизистые, даже неповрежденные. На месте внедрения иногда развивается первичный аффект с регионарным лимфаденитом. Размножение возбудителя происходит в лимфатических узлах. Эндотоксин возбудителя вызывает аденит и частично периаденит. Проникая в кровь, возбудитель вызывает общую интоксикацию, повышение температуры и нарушение деятельности сердечно-сосудистой, нервной и других систем.
Происходит генерализация инфекции и развитие вторичных туляремийных бубонов, которые появляются в поздние сроки и, в отличие от первичных, не нагнаиваются. Первичные бубоны проходят все стадии воспаления со всеми местными его симптомами. В лимфоузлах появляются специфические гранулемы, которые определяются во всех внутренних органах. Гранулемы подвергаются некрозу и распаду. В части случаев наблюдается некроз всего лимфоузла с инфильтратом вокруг него и образованием на коже длительно незаживающей язвы.
Нерезко выраженные дегенеративные изменения выявляются в сердечной мышце по ходу кровеносных сосудов, в эпителии извитых канальцев почек. В легких поражаются паратрахеальные и перибронхиальные лимфатические узлы, бронхи, паренхима и плевра с вовлечением доли или всего легкого в виде образования гранулем и развития фибринозного, фибринозно-гнойного или геморрагического воспаления. Большое число гранулезно-некротических фокусов образуется в печени и селезенке, размеры которых увеличиваются. Поверхностные язвы и эрозии находят в желудке, тонкой и толстой кишке. Редко наблюдаются туляремийный энцефалит и менингит.
В зависимости от глубины поражения лимфоузлов бубоны рассасываются или склерозируются.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Учитывая высокую актуальность природно-очаговых инфекций для населения Тульской области, Управление Роспотребнадзора по Тульской области начинает цикл публикаций, посвященных обзору ситуации по заболеваемости природно-очаговыми инфекциями и вопросам их профилактики.
Среди множества известных на сегодняшний день инфекционных заболеваний существует отдельная группа, называемая природно-очаговыми инфекциями, в которую входят несколько десятков опасных болезней, таких как чума, туляремия, лептоспироз, бешенство, клещевой энцефалит, иксодовый клещевой боррелиоз, геморрагические лихорадки: омская, крымская, с почечным синдромом, Ласса, Эбола, Марбурга и др.
Природно-очаговые инфекции - это болезни, общие для человека и животных, возбудители которых способны длительное время сохраняться в природе в определенных климатических условиях, в пределах ограниченного географического ландшафта, образуя природный резервуар инфекции в организмах животных, птиц, кровососущих членистоногих, которые являются источниками и переносчиками указанных инфекций. Территории природных очагов инфекций могут быть различны по площади - от нескольких квадратных километров до нескольких тысяч гектаров.

Природно-очаговые инфекции широко распространены среди диких, сельскохозяйственных, домашних животных, в том числе грызунов диких (полевые, лесные, степные) и синантропных (домовые крысы, мыши), вследствие чего заболеваемость природно-очаговыми инфекциями ликвидировать практически невозможно.
Эпидемическое значение эти инфекции приобретают в активный весенне-осенний период и особенно для жителей Тульской области, выезжающих на отдых в природную среду, на дачные участки, а также для детей летних загородных оздоровительных учреждений.
Заражение людей происходит случайно и связано, как правило, с их пребыванием на территории природного очага: при контакте с больными животными, объектами внешней среды, продуктами, инфицированными грызунами, а также при укусах животных и кровососущих насекомых.
Тульская область одна из самых неблагополучных территорий в Центральном федеральном округе по заболеваемости людей природно-очаговыми инфекциями, такими, как лептоспироз, геморрагическая лихорадка с почечным синдромом (ГЛПС), туляремия, иксодовый клещевой боррелиоз (ИКБ), что обусловлено наличием активно функционирующих природных очагов этих инфекций практически на всей территории области, в распространении которых ведущую роль играют грызуны и их эктопаразиты (блохи, клещи и др.). Инфицированность грызунов возбудителями природно-очаговых инфекций ежегодно составляет около 12%.

Причинами формирования стойких природных очагов инфекционных заболеваний является рост численности носителей и переносчиков (крыс, мышей, клещей) возбудителей инфекций в результате сокращения объемов агротехнических и барьерных обработок в природных очагах, снижения объемов вакцинации животных и охвата населения профилактическими прививками, неудовлетворительного санитарного состояния населенных пунктов, несвоевременного вывоза мусора, окоса травы и кустарников, отсутствия системных мероприятий по регулированию численности грызунов в частном секторе.
Чтобы избежать заражения природно-очаговыми инфекциями, находясь на природе, на дачном участке, в летнем загородном оздоровительном учреждении, необходимо соблюдать определенные меры безопасности.
Общими для всех природно-очаговых инфекций, встречающихся на территории Тульской области, являются следующие меры профилактики:
- проводить благоустройство территории дачных участков (освобождать от зарослей бурьяна, строительного и бытового мусора) для исключения возможности жизнедеятельности грызунов и контакта с грызунами;

- принять меры по исключению проникновения грызунов в помещения, где хранятся пищевые продукты;
- проводить борьбу с грызунами и кровососущими насекомыми, включая истребительные мероприятия (дератизация, дезинсекция) и дезинфекционные мероприятия в помещениях и на территории перед заездом на дачные участки;
- применять репелленты против укусов комаров, слепней, клещей- переносчиков;
- выбирать для купания водоемы только с проточной водой;
- соблюдать меры профилактики при прогулках в лесу (не располагаться в стогах сена или соломы, хранить продукты и воду в закрытой таре);
- не использовать для питья, приготовления пищи, мытья посуды и умывания воду из неизвестных источников;

- использовать для питья только кипяченую или бутилированную воду;
- исключать контакты с неизвестными собаками и кошками, грызунами, а также с дикими животными (лисами, хорьками, ежами, белками и др.);
Туляремия – это острое зоонозное природно-очаговое инфекционное заболевание характеризующееся многообразием путей заражения, соответственно механизму заражения развитием лихорадки, интоксикации, первичных очагов поражения на кожных покровах, конъюнктиве глаз, слизистой ротоглотки, в легких и кишечнике сопровождающихся развитием региональных лимфаденитов и различной степени генерализации процесса (гематогенная диссеминация).
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А21.0 | Язвенная (кожная) форма туляремии |
| А21.1 | Глазная (глазобубонная) форма |
| А21.2 | Легочная форма туляремии |
| А21.3 | Абдоминальная (кишечная) форма |
| А21.7 | Генерализованная форма туляремии |
| А21.8 | Другие формы туляремии |
| А21.9 | Туляремия неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АД | – | артериальное давление |
| АлТ | – | Аланинаминотрансфераза |
| АсТ | – | Аспартатаминотрансфераза |
| АЧТВ | – | активированное частичное тромбопластиновое время |
| в/в | – | Внутривенно |
| в/м | – | Внутримышечно |
| ВГ | – | вирусный гепатит |
| ВОП | – | врач общей практики |
| ВР | – | время рекальцификации |
| ВКА | - | Вторичный кожный аффект |
| ДВС | – | диссеминированное внутрисосудистое свертывание |
| ИВЛ | – | искусственная вентиляция легких |
| ИТШ | – | инфекционно-токсический шок |
| ИФА | – | иммуноферментный анализ |
| КИЗ | – | кабинет инфекционных заболеваний |
| КТ | – | компьютерная томография |
| КЩР | – | кислотно-щелочное равновесие |
| МНО | – | международное нормализованное отношение |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ОРИТ | – | отделение реанимации и интенсивной терапии |
| ОПП | – | острое повреждение почек |
| ОППН | – | острая печеночно-почечная недостаточность |
| ОЦК | – | объем циркулирующей крови |
| ПМСП | – | первичная медико-санитарная помощь |
| ПЦР | – | полимеразная цепная реакция |
| ПКА | - | Первичный кожный аффект |
| РТГА | – | реакция торможения гемагглютинации |
| РПГА | – | реакция пассивной гемагглютинации |
| УПФ | - | Условно-патогенная флора |
| СЗП | – | свежезамороженная плазма |
| СМЖ | – | спинномозговая жидкость |
| СОЭ | – | скорость оседания эритроцитов |
| СПОН | – | синдром полиорганной недостаточности |
| УЗИ | – | ультразвуковое исследование |
| ЦВД | – | центральное венозное давление |
| ЭКГ | – | Электрокардиография |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, пульмонологи, хирурги, офтальмологи, дерматовенерологи, анестезиологи-реаниматологи, организаторы здравоохранения.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
Классификация [6- 18]
Классификация клинико-патогенетическая [18]:
Первично-очаговые формы:
· Язвенная (син. кожная, кожно-бубонная);
· Бубонная;
· Ангинозная (ангинозно-бубонная, ротоглоточная, фарингеальная);
· Коньюнктивальная (син. глазная, глазо-бубонная);
· Легочная (син. пневмоническая);
· Абдоминальная (син. кишечная);
· Смешанная.
Генерализованные формы:
· Первично-генерализованная (син. лихорадочная, первично-септическая, тифоидная);
· Вторично-генерализованная.
Вторично-очаговые формы (развитие вторично-очаговых форм нехарактерно для штаммов туляремии, циркулирующих в Евразии (тип B или holarctica), такое течение характерно для штаммов циркулирующих в Северной Америке (тип А или tularensis)).
· Ангинозная;
· Бубонная;
· Пневмоническая;
· Абдоминальная (кишечная);
· Менингоэнцефалитическая;
· Смешанная;
· Вторично-септическая.
Примечание: в скобках указаны синонимы клинических форм, встречающиеся в литературе.
Классификация клинических форм туляремии основана на патогенезе заболевания с учетом механизма и пути передачи инфекции (Таблица 1):
· первично-очаговые формы протекают как регионарная инфекция (воспалительный процесс) в месте внедрения возбудителя (входных ворот);
· первично-генерализованная форма – протекает в виде генерализованной инфекции (бактериемии) без эпизода первично-очаговых проявлений, когда возбудитель сразу попадает в кровь (при массивном инфицировании и/или иммунодефицитном состоянии);
· вторичная генерализация – в виде генерализованной инфекции (бактериемии) развивается на фоне любой из первично-очаговых форм;
· вторично-очаговые формы развиваются вслед за и как результат генерализации инфекции с формированием вторичных очагов в органах и тканях.
Таблица 1. Клинико-патогенетическая классификация туляремии [18]:
Ангинозная
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 23
Диагностические критерии [19]
Жалобы и анамнез:
· Инкубационный период при туляремии длится в среднем 3 — 7 дней, но может удлиняться до 2 — 3 недель.
Для всех форм туляремии характерно повышение температуры и симптомы интоксикации разной степени выраженности.
· острое начало заболевания;
· повышение температуры тела;
· головная боль;
· общая слабость;
· отсутствие аппетита.
При развитии очаговых форм присоединяются клинические симптомы поражения соответствующих органов и систем, которые носят неспецифический характер. Поэтому диагностика предположительного случая, основанная на клинических проявлениях туляремии затруднена.
Для подтверждения подозрения на туляремию необходимо наличие соответствующего эпидемиологического анамнеза – пребывание или проживание на эндемичной территории (для родного очага) туляремии в течение максимального инкубационного периода (трех недель) перед заболеванием.
Стандартное определение случая туляремии [20]:
Предположительный диагноз (случай) язвенной (кожной, язвенно-бубонной) и бубонной форм туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с одним или обоими из следующих синдромов:
Бубон (лимфаденит без периаденита) в одной из групп периферических лимфоузлов, характеризующийся как минимум тремя из следующих признаков:
− увеличение отдельного лимфоузла (лимфоузлов);
− умеренная болезненность;
− мягко-эластическая консистенция;
− подвижность при пальпации.
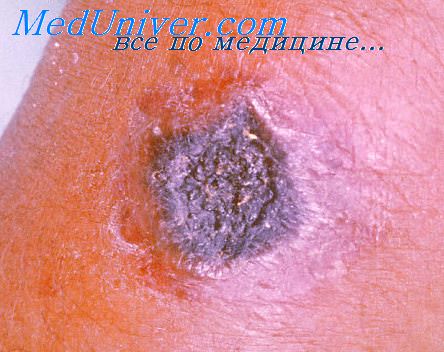
Первичный кожный аффект, болезненный, находящийся на одном из следующих этапов развития:
− папула;
− везикула;
− пустула (гнойная);
− язва (глубокая, сочная, с гнойно-геморрагическим отделяемым, на инфильтрированном основании, окруженная венчиком гиперемии).
Предположительный диагноз (случай) глазной (глазо-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом на конъюнктиве (в виде папулы – пустулы – язвочки), выраженного конъюнктивита, одностороннего отека лица, периорбитального отека и регионального шейного (подчелюстного) лимфаденита, характеризующегося всеми свойствами туляремийного лимфаденита.
Предположительный диагноз (случай) ангинозной (ангинозно-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом, проявляющимся выраженной односторонней гнойно-некротической ангиной и регионального шейного (подчелюстного) или заглоточного лимфаденита, характеризующимися всеми свойствами туляремийного бубона [21].
Предположительный диагноз (случай) легочной (пневмонической) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания без альтернативного диагноза, сопровождающегося лихорадкой, увеличением печени и/или селезенки и увеличением (на рентггенограмме) прикорневых, паратрахеальных или медиастенальных лимфоузлов [21].
Предположительный диагноз (случай) абдоминальной (кишечной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания, сопровождающегося лихорадкой, увеличением печени и/или селезенки и болями в области мезентериальных лимфоузлов (правая подвздошная область).
Вероятный диагноз (случай) для всех форм туляремии ставится при соответствии определению предположительного случая и наличия как минимум одного из следующего [20]:
· употребление сырого мяса животных, возможных носителей туляремии;
· употребление сырой воды из ручьев, колодцев, других открытых водоисточников;
· участие в сельскохозяйственных работах, связанных с сеном, соломой;
· укус клещей, или других кровососущих насекомых;
· охота, добыча и разделка диких и сельскохозяйственных животных, возможных носителей туляремии;
· прямой или опосредованный контакт с животными, возможными носителями туляремии;
· эпидемиологическая связь с подтвержденным случаем туляремии;
· менее чем четырехкратное увеличение титра антител к F. tularensis в сыворотке крови;
· положительная кожная аллергическая проба у не привитых лиц.
Подтвержденный диагноз (случай) для всех форм туляремии ставится при наличии как минимум одного из нижеследующего [20]:
· выделение культуры Francisella tularensis из отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений или крови;
· положительный результат ПЦР при исследовании материала от больного;
· обнаружение IgM или нарастание титра IgG к F. tularensis в ИФА [23];
· четырехкратное нарастание титров антител к F. tularensis в агглютинационных тестах при исследовании парных сывороток;
· подтверждение однократного положительного результата в агглютинационном тесте другим подтверждающим тестом.
Лабораторно-этиологические исследования:
· Бактериологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· Биологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ПЦР исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антиген – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антитела (IgM и IgG) - крови;
· Серологические агглютинационные тесты на антитела (РА, РПГА) - крови.
· Коагулограмма – при развитии ИТШ и ДВС синдрома;
· Биохимическое исследование крови (глюкоза, общий белок, мочевина, креатинин, электролиты) – при развитии ИТШ и ДВС синдрома.
Следует учесть, что в крови у больного может находиться высококонтагиозный возбудитель, поэтому работа с выделениями больного, прежде всего с кровью, проводится в соответствующих средствах индивидуальной защиты, с последующим обеззараживанием объектов, соприкасавшихся с материалами от больного.
Инструментальные исследования:
· Рентгенологическое исследование и/или компьютерная томография грудной клетки – при наличии у больного легочной формы туляремии.
· Компьютерная томография брюшной полости – при наличии у больного абдоминальной формы туляремии.
· УЗИ лимфоузлов – при развитии лимфаденитов разной локализации.
· ЭКГ – при развитии явлений выраженной интоксикации и миокардита.
Показания для консультации специалистов:
При возникновении подозрения на наличии у больного туляремии, возможно провести консультацию с инфекционистом КИЗ, если такая возможность имеется, однако при использовании стандартного определения случая, можно направлять больного в региональное инфекционное отделение или больницу без дополнительной консультации инфекциониста.
Диагностика и лечение туляремии
Полиморфизм клинических симптомов при спорадической заболеваемости туляремией вызывает большие диагностические трудности. В начальном периоде (до появления бубона) туляремию принимают за многие инфекционные болезни: грипп, риккетсиозы, малярию и др. Ведущее место принадлежит антибиотикотерапии. Наиболее эффективны стрептомицин (суточная доза 1-2 г), тетрациклин (1,5-2 г), левомицетин (2 г). Проводится дезинтоксикационная терапия.
При аллергических реакциях назначают десенсибилизирующие средства. Местно применяют мазевые повязки, компрессы, тепловые процедуры. При флюктуации бубонов показано хирургическое вмешательство - вскрытие широким разрезом, чего нельзя делать при сибиреязвенном карбункуле в связи с угрозой сепсиса. Уплотнение бубонов при клиническом выздоровлении не является противопоказанием к выписке из стационара Летальность при висцеральных формах туляремии не превышает 0,5%. Трудоспособность больных восстанавливается медленно.
Основным резервуаром и источником инфекции при туляремии являются грызуны - водяные полевки (крысы), обыкновенные полевки и домовые мыши, ондатры, землеройки-бурозубки, а также зайцы. С выделениями больных животных возбудитель широко рассеивается во внешней среде. Так, в Подмосковье встречаются лугополевые, лесные, озерно-болотные типы очагов. Основные меры профилактики сводятся к ограничению возможных контактов с грызунами; соблюдению техники безопасности лицами определенных профессий.
Для экстренной профилактики туляремии применяют доксициклин по 100 мг-2 раза в сутки в течение 14 дней. Плановую иммунизацию живой противотуляремийной вакциной проводят по эпидемическим показаниям.
Чума, Pestis - лат, Plague - англ., La Peste - франц., Pest - нем., SCHU Y - кит, JOKY - японск.
Чума - острая природно-очаговая болезнь, проявляющаяся выраженной интоксикацией, лихорадкой, поражением кожи, лимфатических узлов, легких и сепсисом; относится к группе карантинных (конвенционных) особо опасных инфекций.
В конце XX столетия на юге Индии в 1994 г. возникла локальная вспышка чумы, которая не вышла за пределы одного из южных регионов Индии благодаря своевременно принятым противоэпидемическим мерам. Во всех случаях чума была связана с эпизоотиями среди крыс. Поэтому современная ситуация возрастания численности их во многих городах России должна серьезно заботить органы санэпиднадзора и власти этих городов.
Многие открытия в изучении чумы, начиная с Д. Самойловича, были сделаны отечественными учеными (И.И. Мечников, Н.Ф. Гамалея, В.А. Хавкин и многим другим). Это касается прежде всего открытия природных очагов чумы и главных источников инфекции. Д К. Заболотный установил роль тарбаганов, И.В. Деминский(1912 г)- роль сусликов -на правобережье Нижней Волги, Н.Н. Клодницкий показал возможность заражения человека чумой от верблюдов. Н.Н. Жуков-Вережников разработал комплексный метод лечения легочной чумы, обосновал его этиопатогеническую сущность.
Классическое описание клиники чумы дал Г.П. Руднев. М.П. Покровская и М.М. Файбич создали первую противочумную вакцину. Весомый вклад в изучение чумы внесли Е И Коробкова, Б.К. Фенюк, Н.И. Калабухов и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

