Прививка от пневмококка в казахстане
Обновлено: 19.04.2024
Как защититься от бактериальных пневмоний и менингитов
Бактериальные инфекции, в отличие от кори и других вирусных заболеваний, лечатся антибиотиками. Но есть две проблемы. Первая — все чаще встречается антибиотикорезистентность (нечувствительность бактерий к антибиотикам — прим. V), в том числе и у маленьких детей. Вторая: пневмонии и менингиты у детей развиваются стремительно, и даже небольшое промедление может привести к необратимым последствиям. В этом материале мы вместе с нашим медицинским консультантом Еленой Хегай разберем, что можно сделать и уже делается в Казахстане для профилактики бактериальных инфекций. А также — насколько сложно достать вакцину от менингококковой инфекции и что чаще всего становится причиной самого тяжелого, бактериального, менингита.
Елена Абжанова переболела менингитом в 11 лет — заразилась во время купания на летних каникулах. Несмотря на тяжелое течение, ее историю можно считать счастливой — благодаря опытному участковому врачу, который вовремя поставил диагноз:
«Это случилось 20 лет назад, перед 6 классом школы. Мой папа — военный, и из-за службы он не мог часто проводить со мной время, но как-то я уговорила свозить меня на речку. Прошли сутки, и следующей ночью я проснулась от страшной головной боли, которая сдавливала мне виски, было ощущение, что меня били по голове кувалдой. Боли были системными, ритмичными, будто кто-то задевает мозг и пытается пробраться туда сквозь череп. У меня была своя комната, я буквально проползла по длинному коридору до спальни родителей. Единственное, что я успела сделать — протянуть руку и задеть маму. Она сразу проснулась и не могла понять, почему я лежу на полу. Меня положили на кровать, я ничего не могла сказать, родители сразу вызвали скорую помощь.
Из-за того, что менингит задевает напрямую кору мозга, атрофируются движения, жестикуляция, взгляд, но врачи из скорой это не проверили.

Елена Абжанова, фотография из личного архива
Моя бабушка была против спинной пункции из-за опасности всей этой процедуры, ведь малейшая ошибка врачей может привести к летальному исходу. Но родители были настроены решительно, они хотели быстрее определить, чем я больна, чтобы вылечить, и согласились на пункцию. Мы доверились врачам. В тот момент было мне все равно, что со мной будут делать, — хотелось быстрее выздороветь. После пункции диагноз был подтвержден, и мы начали бороться с менингитом. В больнице нам сказали, что есть традиционные препараты, но можно достать и покачественнее. Родители нашли самые лучшие лекарства. Нас тогда очень поддержали родственники и папины сослуживцы.
В больнице я провела месяц, и все это время я была неподвижна, мне нельзя было поворачивать голову, было больно даже шевелить руками. Отец приходил каждый вечер, привозил мне игрушки и сладости. Аппетит пропал, но надо было есть. Помню, что давали много мяса, продуктов с высоким количеством витаминов. Всю эту еду измельчали, так как мне было тяжело жевать и глотать. Через месяц мне сделали повторную пункцию и сообщили, что я пошла на поправку.
После того, как меня выписали, я еще около месяца провела дома. Ровно через два месяца после начала заболевания я попробовала встать на ноги, училась заново ходить, держать вилку. Координация движений была нарушена, пальцы меня не слушались. У меня появилась чувствительность к звукам. Из самой дальней комнаты в 4-х комнатной квартире я слышала, как на кухне кто-то скребет вилкой по тарелке. Это было невыносимо и так било по мозгам! Все начали соблюдать полнейшую тишину, телевизор дома не включали, разговаривали шепотом.
Как часто встречаются менингиты и как они различаются
Менингитом называют воспаление мозговых оболочек. Выделяют 5 типов, в зависимости от причины — вирусные, бактериальные, грибковые, паразитарные и неинфекционные.
У Елены Абжановой был вирусный менингит. Они встречаются в практике чаще, чем бактериальные, и обычно протекают легче — в основном требуются лишь симптоматическое лечение и наблюдение, и в большинстве случаев все проходит самостоятельно. Самыми частыми возбудителями вирусных менингитов являются энтеровирусы, но также их могут вызывать, например, вирусы кори или ветряной оспы.
Симптомы вирусных и бактериальных менингитов абсолютно одинаковые: поставить точный диагноз можно после проведения спинномозговой пункции (люмбальной пункции — прим. V) и анализа состава спинномозговой жидкости. При бактериальных, или, иначе, гнойных менингитах в спинномозговой жидкости повышается количество лейкоцитов — она становится мутная, и иногда примесь гноя можно увидеть на глаз. При вирусных, серозных менингитах в ликворе преобладают лимфоциты.
Бактериальные менингиты чаще носят гнойный характер, протекают тяжело, нередко приводят к летальному исходу. Даже после выздоровления у многих пациентов могут развиваться осложнения различной степени выраженности — слепота, глухота, умственная отсталость, поведенческие расстройства, психоэмоциональная лабильность, снижение успеваемости в школе и так далее. Это происходит потому, что гнойное воспаление приводит к повреждению мозговых оболочек, нервов и вещества головного мозга с последующим рубцеванием и развитием в них атрофических изменений.

Иллюстрация из практического руководства для медицинских работников
Грибковые менингиты встречаются относительно редко и практически всегда у пациентов с выраженным иммунодефицитом (например, при СПИДе или у пациентов, получающих лечение препаратами, подавляющими работу иммунной системы). В целом во всем мире, с развитием науки и медицины, наблюдается рост числа грибковых менингитов — за счет увеличения числа пациентов, получающих химио- и лучевую, антиретровирусную (лечение ВИЧ-инфекции), гормональную терапию и лечение моноклональными антителами, и их продолжительности жизни.
Паразитарные и неинфекционные менингиты являются самыми редкими. Они встречаются в 2,5-16% случаев. Паразитарные менингиты вызываются такими возбудителями, как черви рода Angiostrongylus, Gnathostoma spinigerum, а также аскаридами и цистоцерками. Кроме того, причиной развития таких менингитов могут быть шистосомы, токсоплазмы, амебы и другие паразиты. Частота развития паразитарных менингитов отличается в разных странах — это во многом зависит от ареала обитания того или иного паразита.
Неинфекционные менингиты могут развиваться при некоторых аутоиммунных заболеваниях, отравлениях токсическими веществами или онкологии.
В 2018 году в Казахстане была вспышка менингита.
Тогда, по официальной статистике, менингококковой инфекцией заразилось 96 человек, из которых 45 — дети до 18 лет.
Мы обсудили с Еленой Хегай, врачом общей практики, насколько часто встречаются менингиты, особенно бактериальные — с самым тяжелым течением и возможными последствиями:

Елена Хегай, фото из личного архива
Профилактика менингитов
Вопрос внедрения вакцин от менингококковых инфекций мы обсуждали в интервью с председателем Комитета санитарно-эпидемиологического контроля Айжан Есмагамбетовой. Главная причина в том, что все существующие вакцины эффективны против конкретных серогрупп и срок действия их защиты различен. В Казахстане циркулируют разные серотипы менингококковой инфекции и, соответственно, нужно использовать минимум две вакцины, что представляется затруднительным.
Медицинский консультант нашего материала, Елена Хегай, также считает, что вакцина от менингококковой инфекции не приоритетна для нашего графика и есть другие, куда более актуальные для внедрения:
Вспышки менингококкового менингита, как правило, вызываются разными группами одновременно. Внесение данной вакцины в Национальный календарь вакцинации целесообразно для эндемичных стран. Даже в США менингококковой вакциной прививают лишь в возрасте 11-12 лет с ревакцинацией в 16 лет. Детям до 2 лет вакцинация проводится по особым показаниям, серией из 2-4 доз в зависимости от возраста. Подростков старше 16 лет и взрослых вакцинируют однократно, с последующей ревакцинацией каждые 5 лет, если сохраняется высокий риск заражения из-за неблагоприятной эпидситуации.
Вакцины от менингококковой инфекции
Существует 12 основных серотипов менингококка, 6 из которых способны вызывать развитие вспышек и эпидемий менингита — это группы A, B, C,W, X, Y. Вакцины разработаны от 5 из 6 потенциально опасных серотипов. Это конъюгированная четырехвалентная вакцина ACWY и отдельная менингококковая вакцина от серотипа В.
белсенді зат - әр серотипі 25 мкг-ден пневмококктардың 23 даттық серотиптерінен: 1, 2, 3, 4, 5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19F, 19A, 20, 22F, 23F, 33F тұратын пневмококкты полисахарид
қосымша заттар - натрий хлориді, фенол, инъекцияға арналған су
Сипаттамасы
Мөлдір түссіз ерітінді
Фармакотерапиялық тобы
Бактерияға қарсы вакциналар. Пневмококкқа қарсы вакциналар. Пневмококкты тазартылған полисахаридті антиген
АТХ коды J07AL01
Фармакологиялық қасиеттері
Фармакокинетикасы
Пневмовакс 23 вакцина болып табылатындықтан, фармакокинетикалық зерттеулер жүргізілмеген.
Фармакодинамикасы
Пневмовакс 23 - Streptococcus pneumonia 23 серотиптерінен (1, 2, 3, 4, 5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19F, 19A, 20, 22F, 23F, 33F) туындайтын пневмококкты ауруларға қарсы белсенді иммунизациялау үшін қолданылатын вакцина. Вакцина шамамен 90% инвазиялық пневмококкты аурулар туындататын 23 серотиптен алынған пневмококктардың тазартылған капсулалық полисахаридті антигендерінен әзірленген.
Қан сарысуында типтік спецификалық гуморальді антиденелердің болуы, әдетте, Streptococcus pneumonia туғызған жұқпалы ауруларға қарсы тиімді қорғанысының бар екенін болжауға мүмкіндік береді. Клиникалық зерттеулерде вакцинациядан кейін антиденелер деңгейінің ≥ 2 есе жоғарылауы поливалентті пневмококкты полисахаридті вакциналар тиімділігімен астасқан. Алайда, кез келген спецификалық капсулалық антиген туғызатын пневмококкты жұқпадан қорғануға қажетті антикапсулалық антиденелер концентрациясы анықталмаған.
≥ 2 жастағы тұлғалардың басым түсетін саны (85-тен 95% дейін) вакцинацияға вакцинада болатын 23 пневмококкты полисахаридтердің көпшілігіне немесе бәріне антиденелер өндірумен реакция береді. Бактериялық капсулалық полисахаридтер, ең алдымен, Т-жасушаларға тәуелсіз механизм бойынша антиденелер түзілуін индукциялайды және < 2 жастағы балаларда жеткіліксіз немесе тұрақсыз антидене генезін туындатады.
Антиденелер вакцинациядан кейін үшінші аптада анықталады, бірақ олардың деңгейлері вакцинациядан кейін 3-тен 5 жылға дейін төмендегенін, кейбір топтарда тезірек төмендеуін (мысалы, балаларда және егде жастағы тұлғаларда) байқауға болады. Вакцина енгізілгеннен кейін капсулалық полисахаридті антигендерге өндірілетін сарысулық антиденелердің протекциялық деңгейі серотипке байланысты 100-ден аса 300 нг/мл дейін құбылады.
Егілмеген немесе 3-5 жылдан көп бұрын бір вакцинация алған ересектерде (50-64 жас және ≥ 65 жас) Пневмовакс 23 вакцинасының бір дозасын енгізуге берілген иммундық жауап зерттелген клиникалық зерттеулерде анықталған вакцинацияға дейінгі және одан кейінгі (вакцина алған соң 30-шы күні) әр серотип антиденелерінің титр арақатынасы: 65 жастан асқандар тобында, тиісінше, 0.60 және 0.94 және 50-64 жастағылар тобында 0.62 және 0.97.
Вакцинациямен салыстырғанда, ревакцинациядан кейін байқалған антиденелердің едәуір төмен өндірілуінің клиникалық мәнділігі белгісіз.
Рандомизацияланған бақыланатын клиникалық зерттеулерде пневмококкты пневмония мен бактериемия кезіндегі поливалентті пневмококкты полисахаридті вакцинаның тиімділігі анықталған. Пневмококкты пневмония мен бактериемияға шалдығу бойынша жоғары қауіп тобында болатын 16-дан 58 жасқа дейінгі ерлер арасында зерттеу жүргізілген. Тиімділік критерийі қызметін спецификалық серотип туындататын пневмококкты аурулардың пайда болу жиілігі атқарады. Пневмококкты пневмония кезіндегі қорғаныс тиімділігі (осы зерттеулердегі алғашқы соңғы нүкте) 6-валентті вакцина (1,2,4,8,12F, және 25 Streptococcus pneumonia серотиптері) пайдаланғанда 76,1% және 12-валентті вакцина (1,2,3,4,6A,8, 9N,12F,25, 7F, 18C, және 46 Streptococcus pneumonia серотиптері) пайдаланғанда 91,7% құрады. Вакцина енгізу көрсетілген адамдар, мысалы, қант диабеті, жүрегінің, өкпесінің созылмалы аурулары немесе анатомиялық асплениясы бар тұлғалар қатысқан зерттеулерде вакцинация тиімділігінің 50-ден 70% дейін құрағаны хабарланды.
Бір зерттеуде вакцинацияның бірнеше жекелеген Streptococcus pneumonia (1, 3, 4, 8, 9V және 14) серотиптерінен туындайтын жұқпалы ауруларға қарсы елеулі қорғаныс әсерін көрсететіні анықталған. Бұл зерттеуде осы серотиптерден спецификалық қорғану туралы қорытынды жасау үшін басқа серотиптерге тән жағдайлар саны тым аз болды.
Орақ пішінді-жасушалы анемия, туа біткен аспления (Ивемарк синдромы) және спленэктомиясы бар 2-ден 25 жасқа дейінгі емделушілерді Streptococcus pneumonia серотиптерінің 8 капсулалық полисахаридті антигендері (1,3,6,7,14,18,19 және 23) болатын поливалентті пневмококкты полисахаридті вакцинамен иммунизациялауға қатысты клиникалық зерттеуде, вакцинация алмағандармен салыстырғанда, бактериялық пневмококкты аурулардың едәуір төмен даму жиілігі білінген.
Бір эпидемиологиялық зерттеу нәтижелері вакцинацияның бастапқы вакцина дозасын алған соң кем дегенде 9 жыл бойы қорғаныспен қамтамасыз ететінін көрсетеді. Вакцинациядан кейін әрбір спецификалық серотипке өндірілетін антиденелер титрі 5-10 жыл ішінде төмендейді. Антиденелер титрі балаларда және 60 жастан асқан егде жастағы адамдарда тезірек төмендейді. Емделушілердің осы топтарында ревакцинация қажет болуы мүмкін. Осы орайда, ревакцинациядан кейінгі антиденелер титрі, егер вакцинациялар арасындағы аралық 10 жылдан асып кетсе, атап айтқанда, өте егде жастағы тұлғаларда (≥ 85 жастағы тұлғалар) төмен болуы мүмкін.
Қолданылуы
- ересектер мен 2 жастан үлкен балаларды Streptococcus pneumonia (1, 2, 3, 4, 5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19F, 19A, 20, 22F, 23F, 33F) серотиптерінен туындайтын пневмококкты жұқпаға қарсы белсенді иммунизациялауда
Вакцинацияға жататын ауруға шалдығу қаупі жоғары тұлғалар контингенті
50 жастан асқан тұлғаларды жоспарлы вакцинациялау
созылмалы жүрек-қантамыр аурулары (іркілісті жүрек жеткіліксіздігі мен кардиомиопатияны қоса), өкпенің созылмалы аурулары (өкпенің созылмалы обструкциялық ауруын және эмфиземаны қоса), қант диабеті, бауырдың созылмалы аурулары (циррозды қоса) және алкоголизмі, функционалдық немесе анатомиялық асплениясы (орақша пішінді-жасушалы анемия мен спленэктомияны қоса) және ликворея* симптомдары бар ересектер мен 2 жастан үлкен балалар
иммунитеті төмендеп кеткен (АИВ, лейкемия, лимфома, Ходжкин ауруы, көптеген миелома, қатерлі ісіктер, созылмалы бүйрек жеткіліксіздігі немесе нефротикалық синдром кезіндегі; иммуносупрессиялық химиялық ем (кортикостероидтарды қоса) туындататын; ағзалар трансплантациясы немесе сүйек кемігі трансплантациясы жасалғаннан кейінгі иммундық тапшылық жағдайлары) ересектер мен 2 жастан үлкен балалар
Мыналарда тиімсіздігімен байланысты вакцинация жасалмайды:
жедел ортаңғы отит, синусит және жоғарғы респираторлық жолдардың басқа жұқпаларының алдын алу үшін
*туа біткен бассүйек зақымдары, сынулары немесе нейрохирургиялық емшаралардан туындайтын ликвореясы бар емделушілердегі пневмококкты пневмонияның алдын алу үшін
Қолдану тәсілі және дозалары
Иммунизация жазғы-күзгі кезеңде жүргізіледі.
Ересектер мен екі жастан асқан балалар – дельта тәрізді иық бұлшықетіне немесе санның алдыңғы-бүйірлі бөлігінің ортаңғы ширегіне бір 0,5 мл бір реттік доза бұлшықет ішіне немесе тері астына енгізіледі.
Иммунодепрессиямен астаспаған созылмалы аурулар кезінде қолдану ерекшеліктері
Осы санаттағы тұлғаларды вакцинациялау қажеттілігі жөніндегі шешімді иммундық статусын және негізгі ауру ағымының ерекшеліктерін бағалау негізінде қабылдау қажет.
Иммунодепрессиямен астасқан аурулар кезінде қолдану ерекшеліктері
Пневмококкты вакцинаны жоспарлы спленэктомия немесе химиялық емнің немесе басқа да иммуносупрессиялық емнің басталуына дейін екі апта бұрын (дұрысы) енгізу ұсынылады. Химиялық ем немесе сәулемен емдеу кезінде вакцинация жасамаған жөн.
Неопластикалық аурулары себепті жүргізілген химиялық ем және/немесе сәулемен емдеу курсы аяқталғаннан кейін вакцинацияға иммундық жауап төмен күйде қалуы мүмкін. Вакцинацияны осындай ем аяқталғаннан кейін үш ай өтпес бұрын тағайындауға болмайды. Одан да ұзақ кейінге шегеру қарқынды немесе ұзартылған ем алған емделушілер үшін мақсатқа сай болуы мүмкін.
Симптомсыз немесе симптоматикалық АИВ жұқпасы бар тұлғалар диагноз расталғаннан кейін мүмкіндігінше тезірек вакцинациялануы тиіс.
Бір 0,5 мл бір реттік доза дельта тәрізді иық бұлшықеті аумағына немесе сан ортасының бүйірлі бөлігіне бұлшықетішілік немесе теріастылық инъекция арқылы енгізіледі.
Вакцинация (ревакцинация) сызбасы мен мерзімдері жергілікті ресми нұсқаулармен сәйкес белгіленеді. Иммунокомпетентті емделушілерде жоспарлы ревакцинация жасауға болмайды. Ревакцинация туралы мәселе емделушілердегі антиденелер деңгейіне қарай әркімге жеке шешіледі.
Ревакцинацияны кемінде бес жыл бұрын пневмококкты вакцина алған күрделі пневмококты жұқпаның даму қаупі жоғары тұлғалар үшін немесе пневмокқа қарсы антиденелер деңгейлері тез төмендеп кететін тұлғалар үшін қарастыруға болады. Қауіп жоғары тұлғаларға функционалдық немесе анатомиялық асплениясы (мысалы, спленэктомия немесе орақша пішінді-жасушалы анемия), АИВ, лейкемия, лимфома, Ходжкин ауруы, көптеген миеломасы, қатерлі ісіктері, созылмалы бүйрек жеткіліксіздігі, нефротикалық синдромы бар емделушілер жатады. Осы топқа иммуносупрессиялық химиялық ем алған тұлғалар немесе ағзаларына немесе сүйек кемігіне трансплантация жасалған тұлғалар да жатады. Өлімге ұшырататын пневмококкты жұқпаның даму қаупі жоғары тұлғалар үшін ревакцинацияны үш жыл өткен соң жасау мәселесін қарастыруға болады.
Ревакцинацияны үш жыл өтпей жатып жасау жағымсыз реакцияларының жоғары даму қаупіне орай ұсынылмайды. Ревакцинациядан кейін жергілікті жағымсыз реакциялардың, ал ≥ 65 жастағы тұлғаларда кейбір жүйелі жағымсыз реакциялардың даму жиілігі, вакцинаны қолдану арасындағы үштен бес жылға дейінгі уақытша аралықпен алғашқы вакцинациялаудан кейінгіге қарағанда, жоғары болады.
2-ден 10 жасқа дейінгі балаларды ревакцинациялау туралы мәселені, егер пневмококкты жұқпаның жоғары даму қаупі (мысалы, нефротикалық синдромы, көкбауыры алып тасталған немесе орақша пішінді-жасушалы анемиясы) бар болса, вакцинациядан кейін 3 жылдан соң ғана қарастыру керек.
10 жастан асқан балалар үшін ересектерге арналған ревакцинация туралы ұсынымдар қолданылады.
Вакцина қолдану жөніндегі толығырақ ұсынымдарды Қазақстан Республикасы Ұлттық күнтізбесіндегі нұсқаулардан қараңыз.
Вакцина енгізу техникасы
Вакцинаны өзінің жеткізілген түрінде пайдалану керек, сұйылту немесе қалпына келтіру талап етілмейді. Ампуланың бүтіндігін, түсінің өзгерісін, шөгінді түзуін көзбен тексеріп қарау қажет. Өзгерістері болса, ондай вакцинаны енгізуге болмайды.
Вакцина бұлшықет ішіне (б/і) немесе тері астына (т/а) енгізіледі.
Көктамыр ішіне немесе тері ішіне енгізбеу керек.
Иненің қан тамырына түсіп кетпегеніне көз жеткізу үшін алдын ала сақтану шараларын қадағалау керек. Сондай-ақ вакцинаны тері ішіне енгізуге болмайды, өйткені осылай енгізу жолына жергілікті реакциялардың жоғары даму қаупі ілесе жүреді.
Кез келген пайдаланылмаған препаратты немесе оның қалдықтарын биологиялық қалдықтарды жоюдың жергілікті талаптарына сай жою керек.
Кез келген басқа вакцинаны пайдалану кезіндегідей, эпинефринді (адреналин) қоса, дәрі-дәрмекпен талапқа сай қамтамасыз ету жедел анафилактикалық реакция дамыған жағдайда шұғыл қолдану үшін жетімді болуы тиіс.
Жағымсыз әсерлері
Клиникалық зерттеулерде вакцинаны енгізуге жалпы жүйелі реакциялардың ең жиілері: әлсіздік, шаршау, миалгия және бас ауыру болғаны анықталды. Вакцинадан кейінгі реакцияларды жою үшін емделушілерге симптоматикалық ем жүргізілген.
Егде жастағы адамдар
Клиникалық зерттеулерде 50-64 жастағы емделушілерде вакцина енгізілген жерде жағымсыз реакциялардың жалпы саны алғашқы вакцинацияда 72.8%, ревакцинацияда 79.6% болды. ≥ 65 жастағы емделушілерде вакцина енгізілген жерде жағымсыз реакциялардың жалпы саны алғашқы вакцинацияда 52.9% , ревакцинацияда 79.3% болды.
Вакцинаны енгізуге болатын жергілікті жағымсыз реакциялар вакцинациядан кейін үшінші күні көрініс берді және бесінші күні толық басылды.
Жүйелі жағымсыз реакциялардың жалпы саны 50-64 жастағы емделушілерде алғашқы вакцинацияда 48.8%, ревакцинацияда 47.4% болды. Жүйелі жағымсыз реакциялардың жалпы саны ≥ 65 жастағы емделушілерде алғашқы вакцинацияда 32.1%, ревакцинацияда 39.1% құрады.
Вакцинациямен байланысты жағымсыз реакциялардың жалпы саны 50-ден 64 жасқа дейінгі емделушілерде алғашқы вакцинацияда 35.5%, ревакцинацияда 37.5% болды. ≥ 65 жастағы емделушілерде вакцинациямен байланысты жағымсыз реакциялардың жалпы саны алғашқы вакцинацияда 21.7%, ревакцинацияда 33.1% болды.
Екі жасқа толмаған балаларда Пневмовакс 23 қолдану қауіпсіздігі мен тиімділігі бойынша клиникалық зерттеулер жүргізілмеген. Осы жас санатында қолдану ұсынылмайды, өйткені өндірілетін антиденелер жеткіліксіз болуы мүмкін.
Жағымсыз әсерлері клиникалық зерттеулер барысында олардың пайда болу және постмаркетингтік кезеңде қолданылу жиілігіне сай бөлінген: өте жиі (

Депутат Мажилиса Загипа Балиева предложила сделать прививки от пневмококка, чтобы защититься от коронавируса, передает корреспондент Tengrinews.kz.
"Пневмококковая инфекция является распространенной причиной заболеваемости и смертности во всем мире, несмотря на то, что показатели заболеваемости и смертности выше в развивающихся странах, чем в промышленно развитых странах. Болезнь наиболее типична для крайних возрастов, для маленьких детей и пожилых людей. Инфекция передается главным образом воздушно-капельным путем и колонизирует в носоглотке. При этом мировая практика показывает, что во многих государствах, где прививки от пневмококка являются обязательными, показатели уровня заболеваемости относительно низкие.
Мы все боимся коронавируса, но среди всех пневмоний в мире COVID составляет только 4-5 процентов, а остальные 95 процентов – другого происхождения. В частности, от пневмококка. Прививку от пневмококка необходимо делать всем от 65 лет и старше. А тем, кому 19 лет и больше – при условии, что у этого человека диабет, хронические заболевания легких, почек, печени. Абсолютное показание для пневмококковой прививки - отсутствие селезенки или наличие кохлеарного импланта", - сказала она, обращаясь с депзапросом к премьер-министру.
Она отметила, что Казахстан с 2010 года поэтапно начал массовую вакцинацию против пневмококковой инфекции детям.
"В соответствии с постановлением правительства вакцинация против пневмококковой инфекции проводится трехкратно в возрасте двух месяцев, четырех месяцев и 12-15 месяцев.
За семь месяцев текущего года в республике против пневмококковой инфекции в плановом порядке привито: первой прививкой - 148 221, второй – 133 723 и третьей прививкой – 137 554 детей в целевых возрастах.
Поэтому, учитывая возможный повторный рост распространения коронавируса, заболевания, вызываемые сопутствующими инфекциями, такие как пневмококк, создают реальную угрозу для жизни. Вакцинация от пневмококковой инфекции позволит не только снизить уровень заболеваемости пневмонией, но и значительно облегчить протекаемость коронавируса. В этой связи, уважаемый Аскар Узакпаевич, просим Вас рассмотреть вопрос о срочной вакцинации населения за счет финансирования фонда социального страхования", - сказала она.
Пневмококковая инфекция — комплекс заболеваний, вызываемых бактерией Streptococcus pneumoniae (пневмококк). Это пневмококковая пневмония (до 70 % от всех пневмоний), острый средний отит (около 25 % от всех отитов), гнойный пневмококковый менингит (5-15 % всех бактериальных менингитов), эндокардиты (около 3 %), плевриты, артриты.
Пневмококковая инфекция, как правило, является осложнением других инфекций — примером этого являются пневмококковая пневмония после перенесённых острых вирусных инфекций, гриппа или кори, воспаление среднего уха (отит), после или на фоне любой респираторной вирусной инфекции.
Пневмококковая инфекция - очень серьезная проблема современной медицины. Только в США от инвазивных пневмококковых инфекций умирает 5000 человек ежегодно, большинство из них – в возрасте старше 65 лет.
Факторами, повышающими вероятность заболеваемости, могут быть переохлаждение, дефицит питания, гиповитаминозы, частые ОРВИ, пребывание и тесные контакты в коллективе. До 50% пневмококковых пневмоний возникает во время пандемии гриппа, поскольку гриппозный вирус облегчает прилипание и заселение пневмококком верхних дыхательных путей человека.
Вакцины от пневмококковой инфекции могут быть введены в любое время года и могут вводиться одновременно с любыми другими вакцинами.
Разовая доза вакцины рекомендуется для всех людей в возрасте 65 лет или старше. Некоторым людям, которые уже получали вакцинацию против пневмококковой инфекции в возрасте моложе 65 лет, по достижении 65 лет может потребоваться повторение вакцинации.
Около 20% взрослого населения планеты находится в группе высокого риска пневмококковой инфекции и должны получить вакцину для снижения этого риска.
Категорию риска, пожилые люди в возрасте старше 65 лет - прививки против пневмококковой инфекции в этом возрасте являются обязательными во многих странах мира, экономически развитых и развивающихся.
Кроме выработки специфического иммунитета, вакцинация позволяет санировать верхние дыхательные пути от колонизации пневмококком и снизить число бактерионосителей.
В основном пневмококковая инфекция не затрагивает привитых людей и людей с хорошим иммунитетом.
Превенар 13 — универсальная вакцина. Идеально борется с инфекцией и подходит для для людей любой возрастной категории.
Прививка Превенар отличается удобством введения дозы - шприц-доза. Ее можно сочетать с другими вакцинами, которые входят в национальный календарь.
Вакцинацию от пневмококковой инфекции можно пройти в городах Нур-Султан (Астана), Алматы, Караганды, Кокшетау, Семей, Шымкент.

Плановые профилактические прививки
В Казахстане за счет республиканского бюджета вакцинируют от 11 инфекционных и паразитарных заболеваний. Эти прививки обязательны для всех детей при отсутствии медицинских противопоказаний. Без них ребенку могут отказать в зачислении в государственный детский сад или школу, – в том случае, если пороговый уровень коллективного иммунитета в детской организации ниже требуемого.
Коллективный иммунитет – косвенная защита непривитых лиц за счет достижения порогового уровня охвата плановыми профилактическими прививками населения против инфекций, которые можно предупредить вакцинами.
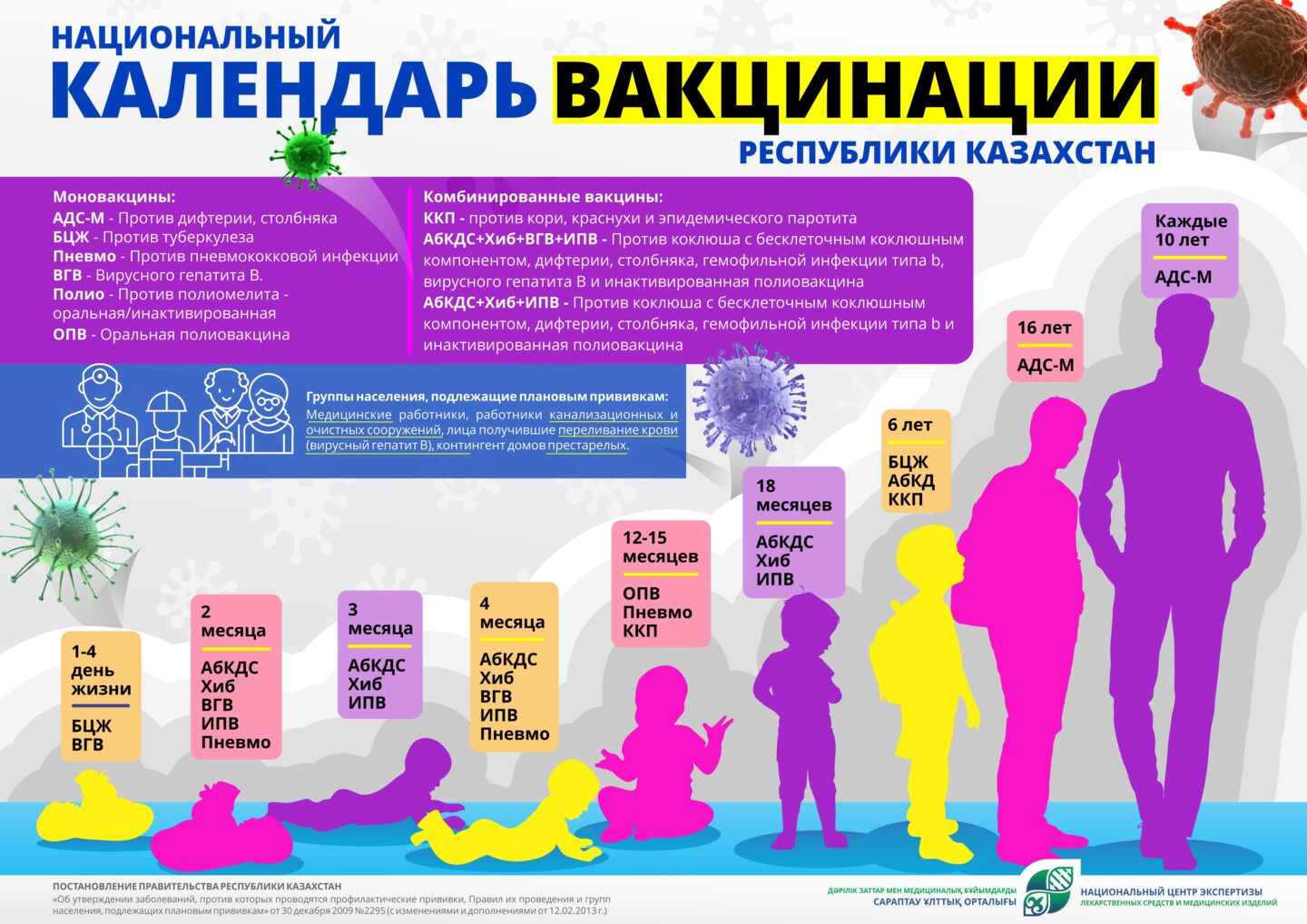
Инфографика с сайта НЦЭЛСМИ
Болезни и профилактические прививки от них
Коклюш, дифтерия, столбняк – эти заболевания мы подробно разберем в одном из следующих материалов. Вакцина от них – известная всем АКДС, ее мы также рассмотрим. С 2013 года в Казахстане закупается вакцина европейского производителя с бесклеточным коклюшным компонентом. Прививка АКДС в составе комбинированной вакцины идет по графику в 2, 3, 4, 18 месяцев.
Гемофильная палочка типа b (Hib) – передается через дыхательные пути от уже заразившегося человека. Hib вызывает пневмонию, менингит и другие болезни преимущественно у детей до 5 лет. Hib также может вызвать тяжелые инфекционно-воспалительные заболевания лица, рта, крови, надгортанного хряща, суставов, сердца, костей, брюшины и трахеи. Прививка от него включена в комбинированную вакцину в 2, 3, 4 и 18 месяцев.
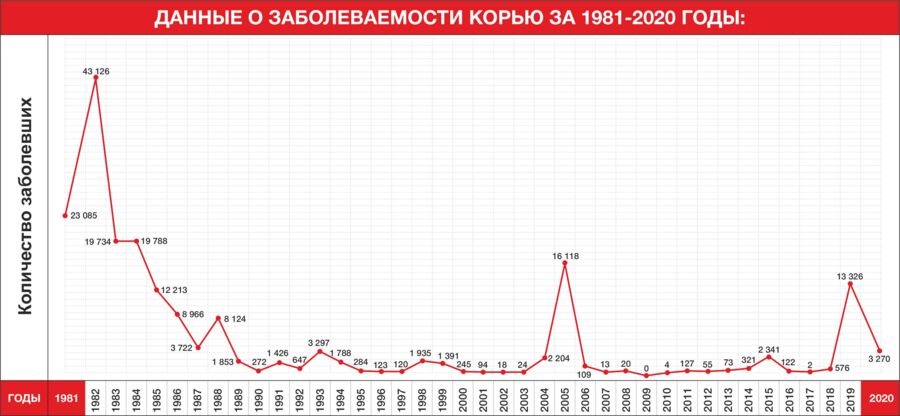
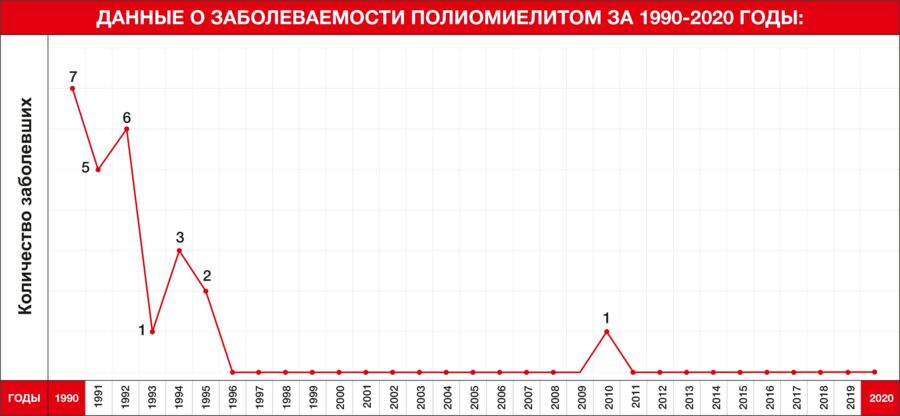
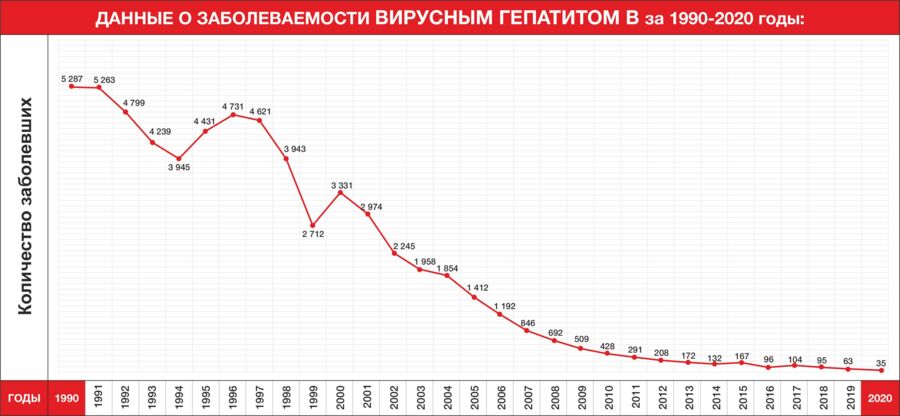
Пневмококковая инфекция – передается воздушно-капельным путем и является распространенной причиной заболеваемости и смертности во всем мире. Эта инфекция может привести к серьезным заболеваниям — менингиту, сепсису и пневмонии, а также стать причиной более легких (и более распространенных) состояний, вроде синусита или отита среднего уха. В казахстанском календаре это одна из самых “молодых” вакцин — ее добавили в 2010 году. Применение этой вакцины значительно снижает смертность у младенцев до года и в целом у детей до 5 лет. Уже через несколько лет после включения в календарь, эта прививка помогла снизить вполовину количество случаев пневмонии у детей, а смертность от пневмонии снизилась почти на 20%. Прививают детей от пневмококковой инфекции в 2, 4 и 14 месяцев моновакциной европейского производства.

Туберкулез – одно из самых известных заболеваний, поражающих легкие. По данным ВОЗ в 2019 г. туберкулезом заболели 1,2 миллиона детей. Диагностировать и лечить туберкулез у детей и подростков бывает сложно, и болезнь в этом возрасте часто остается нераспознанной. Мы разберем это заболевание, а также известную всем вакцину БЦЖ в одном из следующих материалов. В Казахстане, из-за высокого риска заражения, детей от туберкулеза прививают сразу после рождения, а также в 6 лет – перед школой.
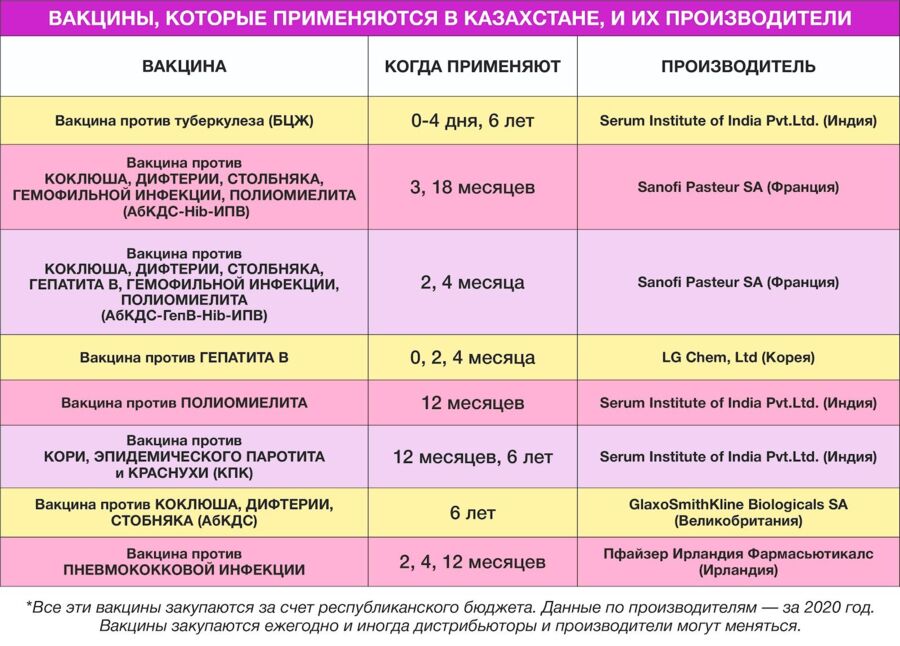
Производители вакцин, используемых в Казахстане
Все перечисленные ниже вакцины закупаются за счет средств республиканского бюджета. В таблице указаны только производители, названия вакцин. Подробную инструкцию, включая состав, побочные действия и противопоказания, можно найти на сайте Национального центра экспертизы лекарственных средств и медицинских изделий. Данные по производителям – за 2020 год, поставки вакцин на 2021 год начнутся с апреля.
Вакцины, которые закупаются за счет средств местных бюджетов и по эпидемическим показаниям
О профилактических прививках, которые закупаются за счет средств республиканского бюджета и ставятся по эпидемическим показаниям, мы рассказывали в предыдущем материале. Это вакцины от бешенства, клещевого энцефалита, брюшного тифа и чумы.
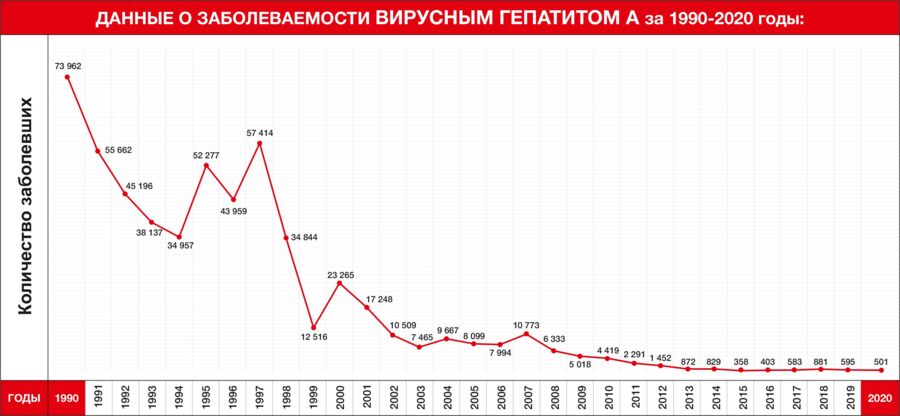
За счет средств местных бюджетов проводятся обязательные профилактические прививки, а также вводятся иммунобиологические препараты по эпидемиологическим показаниям против следующих инфекционных заболеваний: гепатит А, грипп, туляремия и сибирская язва. Если последние два заболевания явно эпидемически и регионально обусловлены, то о вакцинах от гриппа и гепатита А неплохо знать каждому родителю маленького ребенка.
Грипп – острая и сезонная респираторная инфекция, об осложнениях от которой мы писали в одном из предыдущих материалов. Дети (и многие взрослые из групп риска) могут получить вакцину от гриппа бесплатно в поликлинике по прописке. Также прививку можно поставить и платно в частном медцентре или прививочном кабинете. Единственная разница в том, что бесплатно ставится только российская вакцина, платно можно выбрать альтернативу от европейского производителя.
Гепатит А – вирусное заболевание печени, которое может тяжелой форме и в отдельных случаях приводить к фульминантному гепатиту с летальным исходом. Детям эта прививка ставится в 2 года с ревакцинацией через 6 месяцев. Вакцина безопасна и достаточно легко переносится. Производитель, чья вакцина закупалась в 2020 году, – GlaxoSmithKline Biologicals s.a. (Бельгия).
Почему сложно найти вакцины, которые не входят в национальный календарь
— Что делать родителям, которые хотят платно привить ребенка от ветрянки или ротавируса, но не могут найти вакцину – ее нигде нет. Писать запрос в СК-Фармация?
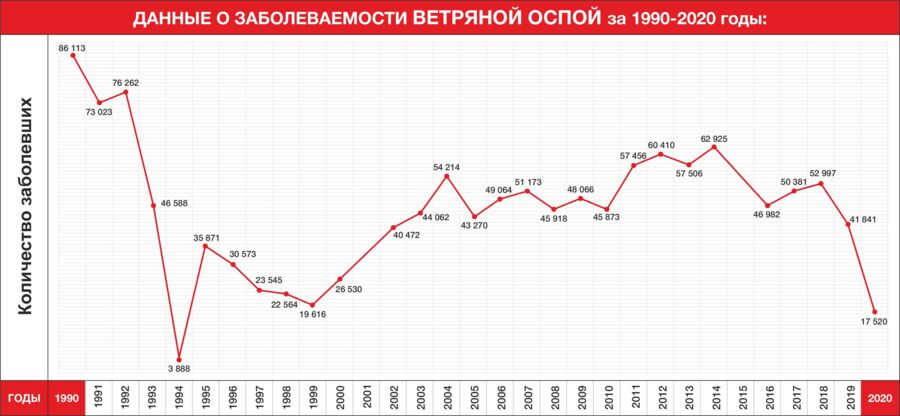
От редакции: вакцину от ветряной оспы по-прежнему не найти в частных медцентрах Алматы. В числе медицинских учреждений, с которыми мы связывались, были: известная сеть педиатрических клиник; медцентры с международной сертификацией, работающие с иностранцами; клиники вакцинации. И подобная ситуация не только с этой вакциной. Причина ли в отсутствии спроса или в проблемах с закупом, мы постараемся разобраться в ближайшем будущем.

При подготовке этого материала мы использовали следующие источники:
Перечень заболеваний, против которых проводятся профилактические прививки
Статистика предоставлена Комитетом санитарно-эпидемиологического контроля Министерства Здравоохранения Республики Казахстан.
Мнения, выраженные в данном материале, принадлежат авторам и не обязательно отражают официальные точки зрения Представительства ЮНИСЕФ в Казахстане и Агентства США по международному развитию (USAID).
Читайте также:

