Проходит ли энцефалит у вич инфицированных
Обновлено: 24.04.2024
ВИЧ — вирус иммунодефицита человека
КТ — компьютерная томография
МРТ — магнитно-резонансная томография
ПМЛ — прогрессирующая многоочаговая лейкоэнцефалопатия
ЦМВИ — цитомегаловирусная инфекция
Одним из самых тяжелых вторичных заболеваний, возникающих при ВИЧ-инфекции, является прогрессирующая многоочаговая лейкоэнцефалопатия (ПМЛ). Эту инфекцию вызывает полиомавирус JC. Возбудитель широко распространен: антитела к нему обнаруживаются у 80% людей, однако реактивация вируса и клинические проявления возникают только при выраженном снижении клеточного иммунитета. Как правило, симптомы ПМЛ появляются у больных с уровнем лимфоцитов CD4 менее 100 В 1 мкл, но отмечены случаи развития заболевания и при количестве CD4, превышающем 200 В 1 мкл. ПМЛ диагностируется примерно у 2—5% больных инфекцией, вызванной вирусом иммунодефицита человека (ВИЧ) [1].
Вирус JC инфицирует и разрушает олигодендроциты головного мозга, продуцирующие миелин. Это приводит к множественной демиелинизации в полушариях головного мозга, мозжечке и стволе мозга. Для клинической картины ПМЛ характерны когнитивные расстройства, снижение остроты зрения, афазия, атаксия, моно- и гемипарезы, эпилептиформные припадки, а также другие признаки очаговых поражений головного мозга. Болезнь медленно прогрессирует в течение нескольких недель и даже месяцев и, как правило, приводит к летальному исходу [1, 2].
Прижизненная диагностика ПМЛ затруднена. Для заболевания не характерны изменения показателей периферической крови. При исследовании спинномозговой жидкости признаки воспаления отсутствуют, может отмечаться небольшое повышение уровня белка и двузначный цитоз. Возможно обнаружение JC-вируса в ликворе методом полимеразной цепной реакции. Однако чувствительность метода составляет около 80%, специфичность 90—99% [3]. Для установления диагноза наибольшее значение имеют лучевые методы исследования головного мозга, предпочтение отдается магнитно-резонансной томографии (МРТ), так как при компьютерной томографии (КТ) очаги пониженной плотности плохо визуализируются. Изменения на магнитно-резонансной томограмме при ПМЛ всегда начинаются с небольшого, единичного очага демиелинизации, постепенно приобретая картину многоочагового поражения мозга. Очаги могут располагаться в любой части головного мозга, как правило, они асимметричны [4].
Специфическое лечение ПМЛ с доказанной эффективностью в настоящее время отсутствует. Пока антиретровирусная терапия (АРВТ) является основным методом лечения ПМЛ при ВИЧ-инфекции. Но даже на фоне АРВТ прогноз у пациентов с развившейся клинической симптоматикой ПМЛ неблагоприятный. Средняя продолжительность жизни составляет 1—6 мес, крайне редко отмечаются случаи стабилизации и улучшения состояния больных на протяжении более 2 лет [5].
В виду трудности диагностики и лечения ВИЧ-инфицированных пациентов с ПМЛ, высокой летальности, наличия реальной возможности стабилизации их состояния представляем наш положительный опыт лечения ВИЧ-инфицированной пациентки с установленным диагнозом ПМЛ.
Пациентка Д., 33 года, поступила 20.06.14 в ГБУЗ ИКБ № 2 ДЗМ (ИКБ № 2) в профильное отделение для больных ВИЧ-инфекцией переводом из Научно-исследовательского института скорой помощи им. Н.В. Склифосовского (НИИ им. Н.В. Склифосовского) в тяжелом состоянии с направительным диагнозом: очаговые поражения головного мозга. ВИЧ-инфекция, стадия вторичных заболеваний. При поступлении уровень сознания — оглушение, выраженные нарушения когнитивных функций, выраженная дизартрия, тетрапарез.
23.06 состояние пациентки ухудшилось: в речевой контакт практически не вступала, стала заторможена, пассивно лежала в кровати, уровень сознания — оглушение. Больная переведена в отделение интенсивной терапии (ОИТ) для больных ВИЧ-инфекцией. Количество лимфоцитов CD4 339 в 1 мкл (20%), нагрузка ВИЧ в крови 160 761 копий/мл. В крови методом полимеразной цепной реакции обнаружена ДНК цитомегаловируса (ЦМВ) — 93 копий/мл. В ликворе зафиксирован подъем уровня белка до 0,69 г/л, цитоз до 5 лейкоцитов в 1 мкл, в мазке из 10 клеток все лимфоциты. В анализе ликвора на оппортунистические инфекции методом ПЦР обнаружена ДНК JC-вируса. Другие инфекции (ДНК ЦМВ, ДНК вируса Эпштейна—Барр, ДНК вируса герпеса VI типа, ДНК вируса простого герпеса I и II типа, ДНК Candida albicans, glabrata, krusei, parapsilosis, tropiccalis, ДНК Varicellae zoster virus, ДНК Toxoplasma gondii, ДНК Cryptococcus neoformans, Mycobacterium tuberculosis complex) не обнаружены. РНК ВИЧ в ликворе 341 копия в 1 мл.
Пациентка находилась в ОИТ с 23.06 по 10.09.14, где проводилась внутривенная дезинтоксикационная, антибактериальная, противоотечная, фунгицидная, седативная терапия, бисептол, цимевен, с последующим переходом на вальцит. Начата АРВТ по схеме: лопинавир/ритонавир, зидовудин и ламивудин в стандартных дозировках. Затем в связи с развитием цитопении (анемия, лейкопения) зидовудин заменен абакавиром.
У пациентки восстановилось сознание, она стала контактна, адекватна, ориентирована, критична. Дизартрия незначительная. По остальным органам и системам без динамики. К моменту выписки клинически значимых изменений в общем и биохимическом анализах крови не отмечалось. На фоне АРВТ нагрузка ВИЧ в крови снизилась до 709 копий в 1 мл, однако уровень лимфоцитов CD4 составлял 163 в 1 мкл (19%). После курса лечения цимевеном ДНК ЦМВ в клетках крови не обнаружена. В ликворе положительная динамика в виде снижения цитоза до 1 клетки в 1 мкл, снижения уровня белка с 0,69 до 0,55 г/л, РНК ВИЧ 20 копий в 1 мл. При последующих исследованиях ликвора ДНК JC-вируса обнаружить не удавалось. На повторном снимке МРТ головного мозга отмечалась отрицательная динамика в виде увеличения зоны патологических изменений с распространением диффузного билатерального симметричного поражения средних ножек мозжечка, определения патологической зоны в правой ножке мозга.
По настоятельной просьбе родственников пациентка выписана на амбулаторное лечение с диагнозом: ВИЧ-инфекция, стадия 4 В, фаза прогрессирования вне АРВТ: прогрессирующая мультифокальная лейкоэнцефалопатия, клинически проявляющаяся цитомегаловирусная инфекция (ЦМВИ) с поражением центральной и периферической нервной системы. Снижение массы тела более 10%. Осложнения: анемия.
За период наблюдения пациентка дважды госпитализирована в ИКБ № 2 с 17.09 по 23.10 и с 05.05.15 по 25.07 в связи с различными нарушениями сознания (переставала вступать в контакт, появлялись словесные эмболы, страх смерти, эпизоды возбуждения, агрессии, инверсия сна, дизартрия). При обследовании в период госпитализаций данные, подтверждающих присоединение вторичных заболеваний, не выявлялись. В отделении проводилась инфузионная, противоотечная, противогрибковая, антибактериальная, противосудорожная, ноотропная терапия, по назначению психиатра получала галоперидол и циклодол. АРВТ по прежней схеме беспрерывно.
При МРТ головного мозга (от 05.07.15) картина очаговых и диффузных изменений вещества (в лобных долях интрасубкортикально очаги повышенного МР-сигнала без признаков перифокального отека до 0,4×0,3 см, в гемисферах мозжечка — диффузные зоны повышенного МР-сигнала без признаков перифокального отека).
В настоящее время пациентка наблюдается амбулаторно в КДО СПИД с диагнозом: ВИЧ-инфекция, стадия 4 В, фаза ремиссии на фоне АРВТ: прогрессирующая мультифокальная лейкоэнцефалопатия. В анамнезе клинически проявляющаяся ЦМВИ с поражением нервной системы. Сопутствующий диагноз: энцефалопатия сложного генеза. Психоорганический синдром в связи с ВИЧ-инфекцией.
Продолжает получать АРВТ по прежней схеме (лопинавир/ритонавир, абакавир и ламивудин), карбамазепин (финлепсин). Состояние стабильное, без ухудшений, выраженные когнитивные расстройства не наблюдаются, ограниченно себя обслуживает. Сохраняется вялый парапарез нижних конечностей. В показателях общего и биохимического анализов крови значительных отклонений нет. От 07.06.16: количество лимфоцитов СD4 1115 кл/мкл (26%), РНК ВИЧ в крови не определяется.
Данное клиническое наблюдение подтверждает сложность диагностики ПМЛ, в связи с отсутствием специфической симптоматики и необходимостью подтверждения диагноза дополнительными инструментальными и лабораторными методами, не всегда доступными в повседневной практике.
В связи с отсутствием специфической профилактики и этиотропного лечения ПМЛ, ВИЧ-инфицированным пациентам необходимо своевременное начало АРВТ. Несмотря на неблагоприятный прогноз заболевания, у пациентов, приверженных АРВТ, при иммунологической и вирусологической эффективности лечения возможно замедление развития ПМЛ, стабилизация состояния и сохранение качества жизни пациента.
Приобретенный ВИЧ-энцефалит на КТ, МРТ
а) Терминология:
• ВИЧ-1-энцефалит/ВИЧ-1-энцефалопатия (ВИЧЭ)
• ВИЧ-ассоциированные нейрокогнитивные расстройства (ВАНР)
• Умеренные когнитивные нарушения, несмотря на хороший вирусологический ответ на терапию
• Прямое ВИЧ-инфицирование головного мозга:
о Отсутствие оппортунистических инфекционных заболеваний
о Когнитивные, поведенческие и двигательные аномалии в 25-70 % случаев
о Наиболее частая неврологическая манифестация ВИЧ-инфекции
б) Визуализация приобретенного ВИЧ-энцефалита:
• КТ:
о Атрофия
о Двусторонние перивентрикулярные/диффузные гиподенсные зоны в БВ
о Понижение плотности базальных ганглиев, мозжечка, ствола головного мозга
• МРТ:
о Диффузные облаковидные зоны повышения интенсивности сигнала от БВ на T2-BИ/FLAIR
о Отсутствие накопления контраста (при наличии контрастирования предполагайте оппортунистические инфекции, ВСВИ)
• МР-спектроскопия:
о СПИД-дементный комплекс: ↑ пиков миоинозитола, ↑ холина, ↓ пика N-ацетиласпартата
о Пациенты без симптомов с сохранным сознанием: умеренное ↑ пика миоинозитола
(а) МРТ, Т1-ВИ, сагиттальный срез: у ВИЧ-инфицированного мужчины 35 лет наблюдается генерализованная атрофия головного мозга, расширение борозд и выраженная атрофия мозолистого тела.
(б) МРТ, FLAIR, аксиальный срез: у этого же пациента наблюдается расширение желудочков и сильвиевых борозд, обусловленное диффузной атрофией головного мозга. Наблюдаются облаковидные зоны повышения интенсивности сигнала от белого вещества. Подобные изменения характерны для ВИЧ-ассоциированного энцефалита. (а) Бесконтрастная КТ, проведенная по поводу снижения когнитивной функции у мужчины 38 лет с длительным анамнезом ВИЧ/СПИД, который получал ВААРТ, аксиальный срез: обратите внимание на выраженную атрофию головного мозга, а также зоны низкой плотности в структуре субкортикального белого вещества.
(б) Бесконтрастная КТ, аксиальный срез: у этого же пациента определяется характерное снижение плотности перивентрикулярного белого вещества в сочетании с диффузным расширением борозд и боковых желудочков.
в) Патология:
• ВИЧ-инфекция может приводить к развитию неврологических нарушений
о Вирус не реплицируется в нейронах/клетках глии
о Микроглиальные узелки с многоядерными гигантскими клетками
• На ранних стадиях наблюдается бледность окраски БВ, на поздних - инфицирование/атрофия неокортекса
Диагностика приобретенного ВИЧ-энцефалита по КТ, МРТ
а) Определения:
• ВИЧ-1-энцефалит/ВИЧ-1-энцефалопатия (ВИЧЭ)
• Прямое ВИЧ-инфицирование головного мозга:
о Отсутствие оппортунистических инфекционных заболеваний
о Когнитивные, поведенческие и двигательные аномалии в 25-70% случаев
о Наиболее частая неврологическая манифестация ВИЧ-инфекции
• Умеренные когнитивные нарушения, несмотря на хороший вирусологический ответ на терапию
б) Визуализация:
1. Общие характеристики приобретенного ВИЧ-энцефалита:
• Лучший диагностический критерий:
о Атрофия головного мозга + двустороннее диффузное изменение белого вещества (БВ):
- Картина при диагностической визуализации/патологоанато-мическом исследовании варьирует в зависимости от возраста пациента и остроты симптомов заболевания
• Локализация:
о Перивентрикулярное БВ/БВ полуовального центра с двух сторон, базальные ганглии, мозжечок, ствол мозга
• Размеры:
о Вариабельны, часто диффузный характер поражений
• Морфология:
о Распространяется до границы между серым и белым веществом
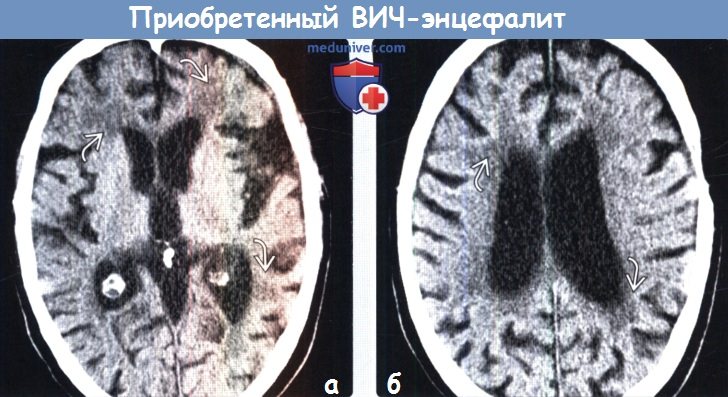
(а) Бесконтрастная КТ, проведенная по поводу снижения когнитивной функции у мужчины 38 лет с длительным анамнезом ВИЧ/СПИД, который получал ВААРТ, аксиальный срез: обратите внимание на выраженную атрофию головного мозга, а также зоны низкой плотности в структуре субкортикального белого вещества.
(б) Бесконтрастная КТ, аксиальный срез: у этого же пациента определяется характерное снижение плотности перивентрикулярного белого вещества в сочетании с диффузным расширением борозд и боковых желудочков.
2. КТ признаки приобретенного ВИЧ-энцефалита:
• Бесконтрастная КТ:
о Дети: атрофия и диффузное снижение плотности белого вещества:
- Внутриутробное инфицирование ВИЧ: характерны двусторонние и симметричные кальцификаты в базальных ганглиях и БВ лобных областей с возможным контрастным усилением
о Взрослые: умеренная атрофия или ее отсутствие, снижение плотности БВ
о Масс-эффект отсутствует
• КТ с контрастированием:
о Отсутствие накопления контрастного вещества
3. МРТ признаки приобретенного ВИЧ-энцефалита:
• Т1-ВИ:
о Изменений в БВ может не наблюдаться
• Т2-ВИ:
о Два визуализационных паттерна:
- фокальные участки гиперинтенсивного сигнала
- Диффузное усиление сигнала от БВ от умеренной до высокой степени выраженности
о Распространенность и протяженность поражения БВ не всегда коррелирует с клинической картиной
• FLAIR:
о Тот же визуализационный паттерн, что и на Т2-ВИ
о Обеспечивает раннее выявление мелких патологических очагов, локализованных в кортикальном/субкортикальном и глубоком БВ
о Большая заметность изменений (по сравнению с Т2-ВИ)
• Постконтратсное Т1-ВИ:
о В вовлеченных областях контрастное усиление отсутствует
• МР-спектроскопия:
о СПИД-дементный комплекс
- ↑ пиков миоинозитола, холина, в белом веществе и базальных ганглиях
- ↓ пика N-ацетиласпартата (NAA) в белом веществе
о Пациенты без симптомов с сохранным сознанием
- Умеренное ↑ пика миоинозитола
• Два основных последствия ВИЧ-инфекции мозговой ткани
о Атрофия мозговой ткани, обусловленная смертью нейронов
о Изменения в глубоком БВ (обычно перивентрикулярные области) → повышение сигнала на Т2-ВИ
• Отношение переноса намагниченности (ОПН):
о ОПН позволяет дифференцировать ВИЧЭ от прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ):
- При ПМЛ наблюдается значительное ↓ ОПН в пораженных областях (по сравнению с таковыми при ВИЧЭ), вероятно обусловленное демиелинизацией
• Диффузионно-тензорная визуализация
о При ВИЧ-ассоциированных когнитивных нарушениях возможно ↓ фракционной анизотропии в раннем периоде заболевания
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ по сравнению с КТ более информативна в обнаружении патологии БВ
о МР-спектроскопия позволяет обнаружить изменения БВ даже на бессимптомной стадии заболевания
• Советы по протоколу исследования:
о КТ исследование должно быть проведено при:
- Впервые возникших судорожном синдроме, головных болях, депрессии или нарушении ориентации
о МРТ исследование должно быть проведено при:
- Обнаружении методом КТ фокального объемного образования
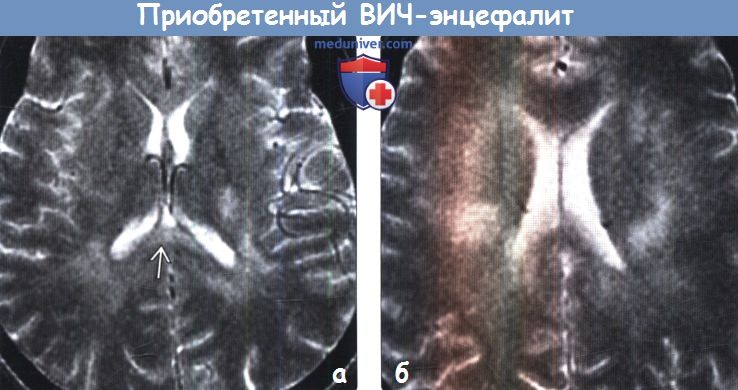
(а) Изменения белого вещества могут появляться в головном мозге пациентов с ВИЧ/СПИД до развития его атрофии и деменции, что и наблюдается у данного ВИЧ-положительного мужчины 34 лет с головными болями. Желудочки имеют нормальный внешний вид, визуализируются двусторонние облаковидные зоны повышения интенсивности сигнала от белого вещества, включая мозолистое тело.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента неотчетливо определяется мультифокальное двустороннее асимметричное облаковидное повышение сигнала от белого вещества.
в) Дифференциальная диагностика приобретенного ВИЧ-энцефалита:
1. Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ):
• Мультифокальное поражения БВ
о Может быть односторонним, но гораздо чаще имеет двусторонний, асимметричный характер
о Наиболее часто локализуются в теменно-затылочных областях
о Поражение субкортикальных U-волокон (в отличие от ВИЧ-инфекции или ЦМВИ)
• Отсутствие накопления контрастного вещества; при наличии контрастирования предполагайте воспалительный синдром восстановления иммунитета (ВСВИ)
2. ЦМВ-ассоциированное поражение ЦНС:
• Энцефалит (диффузное повышение интенсивности сигнала от БВ на Т2-ВИ)
• Вентрикулит (контрастирование эпендимы)
3. Герпетический энцефалит:
• Вирус простого герпеса (ВПГ), вирус герпеса человека 6 типа (ВГЧ-6): на ранних стадиях зоны поражения локализуются в гиппокампе и медиальных отделах височных областей
4. Токсоплазмоз:
• Объемное образование(я) с кольцевым характером накопления контрастного вещества
• Гиперинтенсивные поражения на T2-ВИ/FLAIR, ДВИ
5. Первичная лимфома ЦНС:
• Одиночные/мультифокальные поражения, локализованы в глубоком > субкортикальном БВ
• Выраженная склонность к поражению базальных ганглиев, полушарий мозжечка, таламуса, ствола мозга, мозолистого тела и субэпендимальных отделов
• КТ с контрастированием: у ВИЧ-положительных пациентов обычно наблюдается краевой характер накопления контрастного вещества
• Положительные результаты ОФЭКТ-исследования с таллием-201
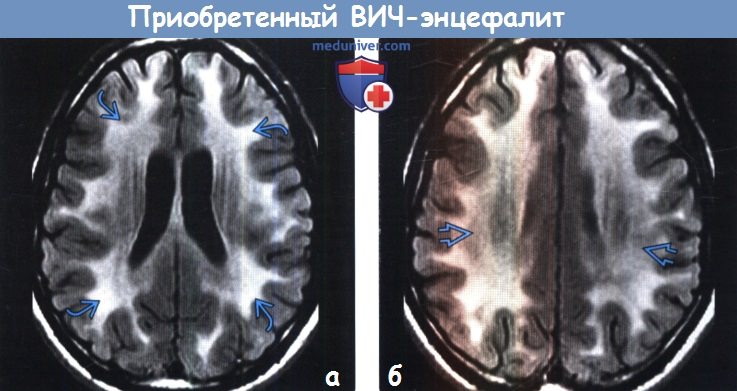
(а) МРТ, FAIR, аксиальный срез: у ВИЧ-позитивного мужчины 25 лет с когнитивными и поведенческими нарушениями определяются протяженные сливные относительно симметричные зоны повышения интенсивности сигнала от белого вещества в сочетании с легкой атрофией.
(б) МРТ, FAIR, аксиальный срез: у этого же пациента определяются схожие диффузные зоны повышения интенсивности сигнала от белого вещества. Данные изменения характерны для ВИЧ-энцефалита. Такие патологические изменения не оказывают масс-эффект на окружающие структуры и не накапливают контрастное вещество. При наличии любого из этих признаков необходимо предполагать иной диагноз.
г) Патология:
1. Общие характеристики приобретенного ВИЧ-энцефалита:
• Этиология:
о При первичной ВИЧ-инфекции вирус проникает в мозг через моноцитарную/макрофагальную систему
о ВИЧ способен вызывать неврологические заболевания, но он не реплицируется в нейронах и клетках глии
о Воспалительные (Т-клеточные) реакции с развитием васкулита, лептоменингита
• Генетика:
о Геномика ВИЧ → более нейровирулентные штаммы
о Деменция развивается лишь у пациентов, инфицированных штаммами ВИЧ, в которых произошли критические мутации
• Ассоциированные аномалии:
о ВИЧЭ может развиваться в сочетании с другими ВИЧ-ассоциированными аномалиями (например, другими инфекциями)
о Прогрессирующая энцефалопатия у детей часто сочетается с миелопатией
• Отличительный признак ВИЧЭ: микроглиальные узелки с гигантскими многоядерными клетками (ГМК)
• Реактивный глиоз, фокальный некроз и демиелинизация
• Умеренная потеря нейронов; минимальные воспалительные изменения
• Проникновение вируса в мозг происходит на самых ранних этапах после системной инфекции
2. Стадирование и классификация приобретенного ВИЧ-энцефалита:
• Три типа нейропатологоанатомических изменений:
о 1 тип: ВИЧ-энцефалит:
- Множественные диссеминированные очаги микроглии, макрофагов и ГМК; если ГМК не обнаружены, необходимо провести исследование на ВИЧ-антиген/нуклеиновые кислоты
о 2 тип: ВИЧ-лейкоэнцефалопатия:
- Диффузное и симметричное поражение БВ (потеря миелина, реактивный астроглиоз, макрофаги и ГМК); если ГМК не обнаружены, необходимо провести исследование на ВИЧ-ан-тиген/нуклеиновые кислоты
о 3 тип: ВИЧ-ассоциированные гигантские клетки:
- PAS(+) одно- или многоядерные макрофаги
• Легкая ВИЧЭ: тип 1 без МГК
• Умеренная ВИЧЭ: тип 1, 2 или 3
• Выраженная ВИЧЭ: атрофия головного мозга + тип 1 или 2
3. Макроскопические и хирургические особенности:
• Ранняя стадия: бледность окраски БВ
• Поздняя стадия: инфицирование неокортекса, атрофия
4. Микроскопия:
• ВИЧЭ:
о Инфицированные клетки: преимущественно макрофаги и микроглия; малая часть астроглии; редко олигодендроциты
о Вторичное повреждение нейронов
о Минимальные воспалительные изменения: периваскулярные макрофагальные инфильтраты и микроглиальные узелки
• Прогрессирующая энцефалопатия у ВИЧ-инфицированных детей:
о Воспалительные инфильтраты с ГМК
о Протяженная кальцифицирующая васкулопатия с преимущественным поражением мелких сосудов базальных ганглиев, а также БВ головного мозга и моста
о Атрофия, обусловленная нарушением созревания миелина или потерей миелина
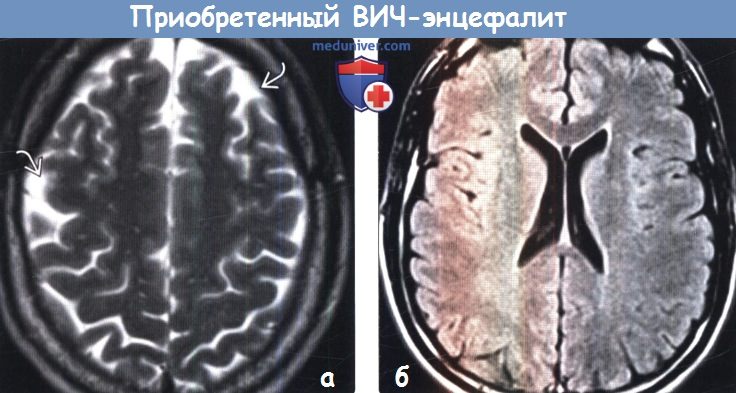
(а) МРТ, Т2-ВИ, аксиальный срез: у ВИЧ-положительного пациента с ранними признаками субкортикальной деменции определяется вариант картины ВИЧ-энцефалита. Атрофические изменения очевидны на уровне верхних отделов полушарий головного мозга, вокруг которых отмечается расширение ликворных пространств ВИЧ-энцефалит при диагностической визуализации наиболее часто проявляется в виде диффузных облако-видных зон поражения белого вещества головного мозга в сочетании с его атрофическими изменениями. Тем не менее, в некоторых случаях (в том числе и здесь) атрофия головного мозга может быть доминирующим признаком.
(б) MPT, FLAIR: у этого же пациента определяется легкая атрофия без значимого изменения белого вещества.
д) Клиническая картина:
1. Проявления приобретенного ВИЧ-энцефалита:
• Наиболее частые признаки/симптомы:
о Субкортикальная деменция с когнитивными, моторными и поведенческими нарушениями
• Клинический профиль:
о ВИЧ-ассоциированный когнитивный синдром: невыраженный или выраженный (деменция)
о Нарушения центральной моторной функции
о Поведенческие нарушения: псевдодеменция (депрессия), делирий и спутанность сознания
о В педиатрической практике: микроцефалия, когнитивные нарушения, слабость, пирамидные знаки, атаксия и судорожные признаки
2. Демография:
• Возраст:
о ВИЧ-положительные пациенты как взрослого, так и детского возраста
• Пол:
о Преобладание патологии у какого-либо пола не выявлено; половая структура распространения ВИЧЭ отражает таковую для ВИЧ инфекции
• Эпидемиология:
о У 33-67% ВИЧ-положительных взрослых и 40-50% ВИЧ- положительных детей развивается ВИЧЭ
о ВИЧЭ развивается до развития оппортунистических инфекций и опухолей; распространенность не связана со стадией заболевания
3. Течение и прогноз:
• Когнитивные нарушения возникают тогда, когда пациент становится иммунокомпрометированным
• Медленно прогрессирующее нарушение контроля мелкой моторики, вербальной беглости и кратковременной памяти
• Через несколько месяцев: выраженное ухудшение и субкортикальная деменция с развитием на поздних стадиях состояний, близких к вегетативному
4. Лечение:
• Высокоактивная антиретровирусная терапия (ВААРТ) не позволяет избежать развития ВИЧЭ, но позволяет ↓ ее выраженность:
о Эра ВААРТ: ↓ частоты встречаемости выраженной ВИЧЭ, но ↑ частоты встречаемости ВИЧЭ легкой-умеренной степени
ВИЧ-энцефалопатия (ВИЧ-энцефалит) у ребенка
ВИЧ-1 является ретровирусом, который инфицирует клетки, несущие CD4-рецепторы и хемокиновые рецепторы (например, CCR5, CXCR4), включая Т-хелперы (CD4-клетки) и моноциты. Новорожденные могут быть инфицированы внутриутробно, при рождении или при кормлении грудью, но в большинстве случаев инфицирование происходит во время родов. Нагрузка материнской плазмы вирусами ВИЧ — наиболее важный прогностический фактор ВИЧ-инфекции новорожденных, но риск передачи повышается при преждевременных родах, длительном безводном периоде, других инфекциях, передающихся половым путем, при хориоамнионите и родах через естественные родовые пути с оперативным пособием (Abrams et al, 1995; Peckham и Gibb, 1995). В группах без грудного вскармливания выявлено 15-20% инфицированных по сравнению с 30-40% в популяции с грудным вскармливанием (European Collaborative Study, 1991,1994; Newell et al, 2004).
Вмешательства, включая антиретровирусную терапию во время беременности, во время родов и в послеродовом периоде; кесарево сечение до начала родовой деятельности и воздержание от кормления грудью может уменьшить передачу вирусов от матери к плоду до уровня менее 1% (Hawkins et al., 2005).
Вирус иммунодефицита человека относится к нейротропным вирусам, хотя продуктивная инфекция в ЦНС, вероятно, ограничивается макрофагами и микроглией. Вовлечение ткани головного мозга происходит вскоре после инфицирования инфицированность микроглии определяется уже через семь дней после переливания зараженной крови. In vitro ВИЧ инфекция приводит к активации эндотелия сосудов мозга, повышая риск проникновения клеток и частиц вируса в ЦНС.
ВИЧ-индуцированная экспрессия ICAM-1 (англ. Inter-Cellular Adhesion Molecule 1 — молекула межклеточной адгезии) на эндотелиальных клетках микрососудов головного мозга человека увеличивает краевое скопления лейкоцитов в сосудистом русле мозга, приводя тем самым к появлению большего количества мишеней ВИЧ-инфекции в пределах ЦНС (Stins et al, 2003). Небольшое педиатрическое исследование продемонстрировало связь между воспалительными медиаторами Т-клеток в ликворе и вирусной нагрузкой ВИЧ-инфекцией в СМЖ (McCoig et al., 2004). ВИЧ в ЦНС способствует воспалительному процессу, который со временем приводит к смерти клеток и выпадению нейронов, возможно, посредством апоптоза (Epstein и Gendelman, 1993). Патологические данные (Sharer et al., 1986) включают уменьшение веса мозга с возрастом.
Воспалительный клеточный инфильтрат, состоящий из микроглии, лимфоцитов, плазматических клеток и особенно из многоядерных гигантских клеток, распределяется по всему мозгу, но особенно заметен в глубинных структурах, таких как базальные ганглии и стволе мозга. Присутствуют выраженные воспалительные изменения и кальцификация мелких или средних сосудов, особенно в глубоких структурах мозга. Это может объяснить возникновение ишемических инфарктов и инсультов у детей с ВИЧ-инфекцией (Frank et al., 1989; Parketal, 1990). В спинном мозге только в редких случаях развивается вакуолярная миелопатия, частая у взрослых (Dickson et al., 1989).
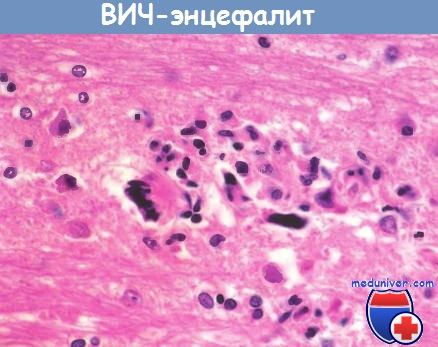
ВИЧ-энцефалит.
Обратите внимание на микроглиальные узелки
и многоядерные гигантские клетки.
Более тонкие когнитивные расстройства встречаются по крайней мере у 30% детей с ВИЧ-инфекцией, и у многих возникают сложности языкового и речевого характера и проблемы при обучении в школе (Tardieu et al., 1995; Pearson et al., 2000). В классических случаях у новорожденных представлены задержка в развитии, микроцефалия и двусторонний двигательный дефицит. Данная патология часто сочетается с другими оппортунистическими инфекциями, включающими в себя цитомегаловирусную и пневмоцистную пневмонии. В одном детальном исследовании, проведенном в США, у детей инфицированных как ВИЧ, так и ЦМВ отмечалось существенное повышение риска развития заболевания ЦНС с худшим отдаленным неврологическим прогнозом (Kovacs et al., 1999). У этих новорожденных клиническая картина напоминает таковую у детей со стойкими неврологическими повреждениями и проблемами развития; для них не характерна картина деменции, наблюдаемая у инфицированных взрослых или детей старшего возраста с более зрелой тканью мозга (Tardieu et al., 2000).
Более чем в двух третях случаев симптоматического течения на КТ выявляется атрофия мозга, повышенное размягчение белого вещества и примерно в четверти случаев кальцификация базальных ядер (Belman et al., 1986, DeCarli et al., 1993; Pearson et al., 2000). В большинстве случаев при MPT выявляются усиление сигнала в области белого вещества и признаки дегенеративных изменений коры головного мозга (Chamberlain et al., 1991; Pavlakis etal., 1995).
У маленьких детей в связи с персистентностью трансплацентарных материнских антител требуются прямые методы определения, включая либо ВИЧ РНК ПЦР, bДНК ВИЧ ПЦР, либо провирусную амплификацию ДНК ВИЧ. Прогрессирование ВИЧ заболевания и потребность в антиретровирусной терапии определяется клинической оценкой и подсчетом количества CD4 и вирусной нагрузки ВИЧ в плазме.
До эпохи успешного лечения ВИЧ инфекции лишь около 50% зараженных детей доживали до 10-летнего возраста, а при наличии неврологических признаков и симптомов присутствовал очень высокий риск стремительного прогрессирования заболевания во всех возрастных группах (Pearson et al., 2000). С появлением комбинированной антиретровирусной терапии (APT), большинство ВИЧ-инфицированных детей, вероятно, имеют больше шансов (Gibb et al., 2003).
Решающим является раннее выявление ВИЧ-инфицированных новорожденных с риском развития энцефалопатии, поэтому лечение может быть начато достаточно рано, чтобы предотвратить необратимое нейротоксическое повреждение, если это возможно (Sanchez-Ramon et al., 2003). По данным французского исследования, у 40 детей с APT до 6-месячного возраста не отмечено раннего начала тяжелой ВИЧ-инфекции, включая энцефалопатию на протяжении первых 24 месяцев жизни, тогда как в группе с отсроченной терапией (n=43) у 3 пациентов развилась энцефалопатия (Faye et al., 2004).
Хотя эти показатели незначительны, лечение в младенческом возрасте целесообразно для предотвращения необратимых неврологических осложнений. Однако в случаях, когда нейротоксическое повреждение двигательных нейронов уже произошло в детском возрасте, неудивительно, что оно не может восстановиться при комбинации APT (Foster et al., 2006). Тем не менее было подтверждено, что APT может предупредить или улучшить более тонкие нейропсихологические проблемы (Sanchez-Ramon et al., 2003). На данной стадии можно лишь предполагать, будут ли выжившие при вертикальной инфекции ВИЧ (с APT или без нее) иметь повышенный риск раннего развития ВИЧ-деменции или других неврологических синдромов во взрослом возрасте.
КТ-исследование ребенка с ВИЧ-энцефалопатией: кальцификация базальных ядер. Нейропатогенез ВИЧ.
Предположительно вирус инфицирует эндотелиальные клетки капилляров мозга и проникает через базолатеральную поверхность этих клеток к астроцитам, выстилающим гематоэнцефалический барьер (ГЭБ).
Инфицирование обоих типов клеток приводит к нарушению целостности ГЭБ и проникновению в мозг инфицированных Т-клеток и макрофагов.
В результате этого осуществляется ВИЧ-инфицирование других клеток мозга (например, олигодендроцитов и микроглии).
Затем начинается продукция ВИЧ и вирусных белков, а также высвобождение различных цитокинов (в частности, TNF и низкомолекулярных веществ).
Эти вещества могут вызывать нарушение межклеточной передачи сигнала, блокируя действие нейротропных факторов.
Прямое инфицирование клеток, а также высокая концентрация вирусных белков (например, гликопротеинов оболочки, Tat, Nef) и цитокинов оказывают прямое токсическое действие на нервные клетки, повреждая их мембрану.
Центральный научно-исследовательский институт туберкулеза, Москва
Туберкулезная больница №11
Туберкулезная больница №11
Кафедра нервных болезней лечебного факультета Московского государственного медико-стоматологического университета
Особенности течения туберкулезного менингоэнцефалита у больных с поздними стадиями ВИЧ-инфекции
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2013;113(12): 13‑18
Корнилова З.Х., Савин А.А., Вигриянов В.Ю., Зюзя Ю.Р., Алексеева Л.П., Савин Л.А. Особенности течения туберкулезного менингоэнцефалита у больных с поздними стадиями ВИЧ-инфекции. Журнал неврологии и психиатрии им. С.С. Корсакова. 2013;113(12):13‑18.
Kornilova ZKh, Savin AA, Vigriianov VIu, Zyuzya YuR, Alekseeva LP, Savin LA. The tuberculous meningoencephalitis in patients with later stages of HIV infection. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2013;113(12):13‑18. (In Russ.).
Центральный научно-исследовательский институт туберкулеза, Москва
На основании обследования и лечения 120 больных туберкулезным менингоэнцефалитом (ТМ) на поздних стадиях ВИЧ-инфекции выявлены его различия по сравнению с туберкулезным менингитом у больных без ВИЧ-инфекции. У больных с ТМ и ВИЧ-инфекцией отмечено более острое начало заболевания, преобладание симптомов энцефалита, подтвержденное данными нейровизуализации, более частое выявление микобактерий туберкулеза в ЦСЖ, более высокий уровень множественной лекарственной устойчивости микобактерий туберкулеза. При патоморфологических исследованиях выявлено доминирование некротических и экссудативных реакций без элементов туберкулезного гранулематозного воспаления с очагами деструкции в веществе мозга по типу абсцессов. Летальность у больных с ТМ и ВИЧ-инфекцией более чем в 2 раза выше по сравнению с больными без таковой.
Центральный научно-исследовательский институт туберкулеза, Москва
Туберкулезная больница №11
Туберкулезная больница №11
Кафедра нервных болезней лечебного факультета Московского государственного медико-стоматологического университета
До 2005 г. туберкулезный менингит (ТМ) являлся достаточно редким заболеванием и характеризовался преимущественным поражением оболочек основания головного мозга [4, 6]. За счет роста доли поздних стадий ВИЧ-инфекции с 2006 г. по настоящее время отмечается значительное увеличение числа больных ТМ, что вызвало необходимость введения в статистические отчеты нового показателя [5, 9], отражающего заболеваемость ТМ. Так, в 2010 г. она составила 0,13 на 100 000 населения [5, 8].
Цель настоящей работы - изучение особенностей клиники, диагностики и патоморфологии туберкулезного менингоэнцефалита (ТМЭ) на поздних стадиях ВИЧ-инфекции.
Материал и методы
За период 2007-2010 гг. были проанализированы результаты наблюдения за 140 больными. Основную группу составили 120 больных с ТМЭ на поздних стадиях ВИЧ-инфекции (IVВ стадия). В группу сравнения вошли 20 больных ТМ без ВИЧ-инфекции.
Средний возраст больных был 30,5±8,5 года, мужчины составили 84,5%, женщины - 15,5%.
У 93,3% больных основной группы одновременно выявлялась другая локализация туберкулеза - поражение легких, всех групп лимфатических узлов, печени, селезенки, почек, реже других органов. У 6,7% больных было тотальное поражение органов и систем. Туберкулез органов дыхания обнаружен практически у всех больных.
ТМ без ВИЧ-инфекции протекал, в основном, как изолированное поражение ЦНС, лишь у 6 (30%) больных был диагностирован диссеминированный туберкулез легких.
Изучали рентгенологические данные, результаты исследования мокроты и цереброспинальной жидкости (ЦСЖ) на наличие микобактерий туберкулеза методами бактериоскопии, посева и ПЦР, иммунный статус (СD4, СD8, СD4/СD8, вирусная нагрузка), определение в ЦСЖ содержания белка, глюкозы, хлоридов, клеточного состава. Проводили также КТ и МРТ головного мозга.
При летальных исходах проводили в полном объеме в соответствии с установленным протоколом патоморфологическое исследование. При вскрытии фрагменты внутренних органов фиксировали в 10% нейтральном формалине, обрабатывали по стандартной методике, гистологические срезы толщиной 3-5 микрон окрашивали гематоксилином и эозином, по Ван Гизону, Цилю-Нильсену. Цитологические препараты изучали с окрасками по Романовскому-Гимзе, Цилю-Нильсену, Граму. Иммуногистохимическое исследование (ИГХ) проводили с использованием моноклональных антител к Myc. tuberculosis mouse, clone 1.1/3/1, Vector.
Результаты и обсуждение
У 80 (66,7%) больных основной группы течение ТМЭ в поздних стадиях ВИЧ-инфекции характеризовалось острым началом без четкого продромального периода, гектической лихорадкой с развитием острого нарушения сознания в течение 2-3 дней от начала заболевания, с последующим развитием менингеального синдрома и симптомов поражения черепно-мозговых нервов. У 40 (33,3%) больных начало ТМЭ было бессимптомным или проявлялось минимальной симптоматикой и стойким изменением поведения - апатией, неадекватной реакцией на окружающее, дезориентированностью в месте и времени, частично в собственной личности, нарушением навыков самообслуживания, иногда проявлением агрессии, выраженным снижением когнитивных функций. В 20,2% случаев отмечался умеренно выраженный цефалгический синдром диффузного или локального характера.
ТМ без ВИЧ-инфекции характеризовался наличием четкого продромального периода с постепенным развитием интоксикационного синдрома, повышением температуры тела до фебрильных цифр (90,2% случаев), нарастающей головной болью, вплоть до нестерпимой (80,0%), часто сопровождающейся тошнотой и не приносящей облегчения рвотой. Менингеальный синдром в начале заболевания у больных основной группы чаще отсутствовал или был слабо выражен в отличие от ТМ без ВИЧ-инфекции (25,1 и 93,0% соответственно).
Поражение черепно-мозговых нервов у больных основной группы наблюдалось в 2,5 раза реже, чем в группе сравнения, что, очевидно, было обусловлено конвекситальной локализацией поражения мозговых оболочек и вещества головного мозга. С этим, вероятно, связаны и более частая общемозговая и пирамидная симптоматика, и менее выраженный менингеальный синдром.
У больных основной группы имела место выраженная иммуносупрессия: количество CD4-лимфоцитов составляло 100 кл/мкл и менее, соотношение СD4/CD8 - от 0,01 до 0,5, вирусная нагрузка - от 500 000 коп/мл и выше. Чем более острым было течение заболевания, тем ниже - содержание CD4-лимфоцитов; соотношение CD4/СD8 и выше - вирусная нагрузка. В летальных случаях уровень CD4-лимфоцитов составлял 0-50 кл/мкл, соотношение CD4/CD8 - 0,02-0,1.
У больных основной группы в ЦСЖ, как правило, выявляли умеренное повышение белка (1-2 г/л), небольшой плеоцитоз (в среднем 92±36 кл в мкл) с преобладанием нейтрофилов (70-80%). У больных группы сравнения уровень белка в ЦСЖ был значительно выше (от 3 до 10 г/л), плеоцитоз достигал 400-600 кл, преимущественно за счет лимфоцитов. Уровень глюкозы в основной группе снижался менее значительно (1,3-1,9 мМ/л), чем в группе сравнения (0,7-0,9 мМ/л). Содержание хлоридов в ЦСЖ в обеих группах существенно не различалось. У больных основной группы в ЦСЖ достаточно часто обнаруживали микобактерии туберкулеза - методами микроскопии в 18 (15,0%) случаев, посева - в 37 (30,8%), ПЦР - в 46 (38,3%), что является наиболее важным критерием диагностики ТМ. Чрезвычайно важно обнаружение лекарственной устойчивости микобактерий туберкулеза в ЦСЖ у 17 (45,9%) бактериовыделителей, из них множественная лекарственная устойчивость микобактерий туберкулеза к препаратам имелась у 9 (24,3%) и обширная лекарственная устойчивость - у 3 (8,1%).
Как вспомогательный диагностический критерий поражения головного мозга и оболочек у 21 (17,5%) больного были использованы КТ и МРТ: очаги демиелинизации были выявлены у 13 (61,9%) больных, ликворные кисты - у 10 (47,6%), смещение срединных структур - у 5 (23,8), снижение плотности вещества мозга - у 17 (81%), утолщение мозговых оболочек - у 2 (9,5%), нарушение ликвородинамики - у 18 (85,7%).
Изучение особенностей течения ТМЭ у больных основной группы позволило выявить отличия от группы сравнения (см. таблицу).
Патологоанатомически ТМ без ВИЧ-инфекции характеризовалась поражением преимущественно базальных отделов головного мозга. Мягкая мозговая оболочка была желеобразной, набухшей, с просовидными сероватыми милиарными бугорками. При ТМЭ в веществе мозга выявлялись очаги казеозного некроза (рис. 1). Рисунок 1. Туберкулезный менингоэнцефалит при отсутствии ВИЧ-инфекции. Казеозно-некротический очаг в веществе головного мозга, бугорковые высыпания мягкой мозговой оболочки. Нефиксированный макропрепарат. Микроскопически при ТМ у больных с относительно сохранным иммунным статусом мягкая мозговая оболочка была отечной, с умеренным фиброзом, полнокровием сосудов, лимфоидной инфильтрацией различной выраженности, милиарными туберкулами, состоящими из эпителиоидных клеток, гигантских клеток Пирогова-Лангханса, с лимфоидным валом по периферии. В составе воспалительного инфильтрата могли определяться лейкоциты. Туберкулезные гранулемы иногда сливались очагами центрального казеозного некроза (рис. 2). Рисунок 2. Туберкулезный менингит (без ВИЧ-инфекции). Фиброз, выраженная лимфоидная инфильтрация оболочки мозга, отдельно расположенные и сливающиеся эпителиоидно-гигантоклеточные гранулемы с некрозом в центре. Окраска гематоксилином и эозином. Ув. 200.
При ВИЧ-ассоциированом ТМЭ мягкая мозговая оболочка была отечная, резко полнокровная, с диффузной лейкоцитарной, реже лимфоидно-лейкоцитарной инфильтрацией. Периваскулярно располагались гнойно-некротические очажки мономорфного строения с отсутствием признаков продуктивного воспаления (эпителиоидные и гигантские многоядерные клетки в подавляющем большинстве случаев не выявлялись) (рис. 5, 6). Рисунок 5. ВИЧ-ассоциированный туберкулезный менингит. Обилие кислотоустойчивых бактерий в мазке-отпечатке мягкой мозговой оболочки. Окраска по Цилю-Нильсену. Ув. 1000. Рисунок 6. Микобактерии в гнойно-некротическом очаге мягкой мозговой оболочки. Иммуногистохимическое исследование с Myc. Tuberculosis mouse monoclonal antibody, clone 1.1/3/1, Vector. Ув. 1000.
В веществе мозга также обнаруживали гнойно-некротические очаги по типу острых абсцессов. Характерным было развитие васкулитов, в том числе тяжелых деструктивных форм, тромбоваскулитов, что еще более усиливало некротические процессы. В цитологических препаратах мазков-отпечатков мягкой мозговой оболочки и участков деструкции головного мозга, а также гистобактериоскопически при окраске по Цилю-Нильсену в некротических массах и цитоплазме нейтрофилов обнаруживалось большое количество кислотоустойчивых бактерий (см. рис. 5).
С помощью дополнительных гистологических окрасок была подтверждена туберкулезная этиология васкулитов. Иммуногистохимическая реакция с использованием моноклональных антител Myc. Tuberculosis mouse monoclonal antibody позволила установить родовую принадлежность возбудителя и идентифицировать его как микобактерии туберкулеза (см. рис. 6).
Таким образом, по данным патологоанатомического исследования 56 умерших от ТМЭ с ВИЧ-инфекцией установлены следующие особенности туберкулезного поражения мозга при поздних стадиях этой инфекции: генерализованное поражение тканей мозга и мозговых оболочек с множественными очагами некроза и деструкцией мозговой ткани у 51 (91,1%) больного; отсутствие классического базального лептоменингита и специфического туберкулезного воспаления, формирования бугорков и гранулем, специфического вала эпителиоидных клеток и клеток Пирогова-Лангханса у 48 (85,7%). При микроскопии материала из очагов некроза у 40 (71,4%) больных было выявлено большое количество микобактерий туберкулеза.
Приводим одно из наших наблюдений.
Больной, К., 30 лет, поступил в туберкулезную больницу №11 12.12.08 с диагнозом: ВИЧ-инфекция, стадия IVB (СПИД). Генерализованный туберкулез с поражением головного мозга и мозговых оболочек (ТМЭ с правосторонним пирамидным синдромом), легких (диссеминированный туберкулез легких), поражением внутригрудных лимфатических узлов.
Социальный статус: безработный без определенного места жительства (проживает на съемной квартире), уровень достатка низкий. Рост 175 см. Вес 54,0 кг. Индекс массы тела 17,6 кг/м 2 . Вредные привычки: курит 1 пачку сигарет в день, опийная наркомания.
Анамнез заболевания: туберкулез выявлен в июне 2008 г., проходил лечение в туберкулезной больнице №11 с июня по ноябрь 2008 г., был выписан с положительной динамикой заболевания. После выписки продолжал употреблять опиаты. Антиретровирусной терапии не получал. Состояние ухудшилось в декабре 2008 г., когда на фоне общего недомогания появилась высокая лихорадка, нарушилось сознание. 07.12.08 был экстренно госпитализирован в инфекционную клиническую больницу №2, где выявлен инфильтративный туберкулез нижней доли правого легкого, внутригрудных лимфатических узлов. Затем был диагностирован ТМЭ с правосторонним пирамидным синдромом, инфильтративный туберкулез нижней доли правого легкого, внутригрудных лимфатических узлов, по поводу чего 12.12.08 был переведен в туберкулезную больницу №11.
Жалобы при поступлении отсутствуют в связи с угнетением сознания (сопор). Ригидность мышц затылка умеренно выражена. Выраженные симптомы Кернига, Брудзинского. Реагирует открыванием глаз на громкую речь и болевые раздражители. Глазные щели D>S. Зрачки округлой формы, D=S, реакции на свет, аккомодация снижены. Движения глазных яблок ограничены кнаружи, спонтанного нистагма нет. Глоточный рефлекс снижен. Правосторонняя гемиплегия с низким тонусом. Сухожильные и периостальные рефлексы средней живости, S
Рентгенография легких 15.12.08: справа в нижней доле ограниченный участок инфильтрации с обеих сторон, усиление легочного рисунка, корни деформированы, справа плевродиафрагмальные сращения, правый купол диафрагмы на V ребре.
МРТ головного мозга от 11.12.08 - множественные очаги гиперинтенсивного МР-сигнала в режимах Т2 и TIRM, расположенные справа в лобной и затылочных долях, слева в лобной, наиболее выражено в височной (поражение подкорковых ядер), теменной и затылочной долях. В левой височной доле отмечается понижение МР-сигнала в режиме Т1 от патологически измененного вещества. В очаге слева на уровне прецентральной извилины - очаг центрального некроза. Левый боковой желудочек значительно компримирован. Дислокация срединных структур на уровне III желудочка вправо на 7,8 мм, щели субарахноидального пространства расширены.
Общий анализ крови: гемоглобин Hb 108 г/л, эритроциты 3,05·10 12 /л, лейкоциты 6,9·10 9 /л, тромбоциты 37·10 9 /л, моноциты 69, лимфоциты 27, СОЭ 65 мм/ч. Биохимический анализ крови от 08.12.08: общий белок 80 г/л, общий билирубин 4,0 мМ/л, аспартаттрансаминаза 23 Ед/л, аланинтрансаминаза 16 Ед/л, мочевина 8,1 мМ/л, креатинин 64 мкМ/л, щелочная фосфатаза 86 Ед, глюкоза 5,1 мМ/л.
Общий анализ ЦСЖ: мутная, бесцветная, белок 2,32 г/л, глюкоза 1,2 мМ/л, хлориды 115 мМ/л, цитоз 32 (51% - нейтрофилы, 49% - лимфоциты) кл в мкл.
Исследование биологических материалов больного на микобактерии туберкулеза: бактериоскопия мокроты и ЦСЖ отрицательна. Посев мокроты, ЦСЖ на микобактерии туберкулеза - роста нет. Методом ПЦР обнаружены микобактерии туберкулеза в ЦСЖ.
Иммунный статус: СD4 - 54 кл (12%), СD8 - 341 кл (57%), СD4/СD8 - 0,15.
Клинический диагноз: ВИЧ-инфекция стадия IVВ (СПИД). Туберкулез множественной локализации: туберкулезный менингоэнцефалит; инфильтративный туберкулез нижней доли правого легкого, МБТ(-); туберкулез внутригрудных лимфатических узлов в фазе инфильтрации. Кандидоз ротовой полости.
Осложнения: отек и набухание головного мозга. Кахексия. Дыхательная недостаточность 3-й степени. Легочно-сердечная недостаточность 3-й степени. Сопутствующие заболевания: токсико-метаболическая энцефалополинейропатия. Цирроз печени смешанной этиологии (вирусный и токсический).
Больному была проведена противотуберкулезная терапия - таваник, рифадин, изониазид, пиразинамид, этамбутол, противоотечная - маннитол, дексаметазон, дезинтоксикационная - реоглюман, гепатопротекторная - карсил, а также сосудистая, ноотропная и антиоксидантная - кавинтон, пирацетам, мексидол.
Несмотря на проводимую терапию состояние больного продолжало ухудшаться. На фоне нарастающих явлений отека и набухания головного мозга 15.12.08 наступила смерть.
Патологоанатомический диагноз: ВИЧ-инфекция стадия IVB. Генерализованный туберкулез с поражением внутригрудных и парааортальных лимфатических узлов, легких (диссеминированный туберкулез), головного мозга (туберкулезный менингоэнцефалит с участками нагноения), селезенки (милиарный), кислотоустойчивые микобактерии туберкулеза выявляются всеми методами. Микотический эзофагит. Отек головного мозга с дислокацией стволовых структур. Отек легких. Легочно-сердечная недостаточность 3-й степени. Наркомания. Хронический вирусный гепатит С. Кахексия.
Особенностью данного случая явилось значительное преобладание явлений энцефалита с наличием грубой очаговой симптоматики и развитием дислокационного синдрома. Заболевание протекало на фоне выраженного иммунодефицита.
В современных условиях в связи с ростом поздних стадий ВИЧ-инфекции отмечается значительное увеличение числа больных ТМЭ, который из-за иммунносупрессии имеет тяжелое клиническое течение с высокой летальностью. У больных ТМЭ ВИЧ-инфекцией по сравнению с больными ТМЭ без таковой отмечены более острое начало заболевания, преобладание симптомов энцефалита, подтвержденного данными нейровизуализации, более частое обнаружение микобактерий туберкулеза в ЦСЖ и высокая частота их множественной лекарственной устойчивости. Микроскопическая картина ТМЭ у больных на поздних стадиях ВИЧ-инфекции не имеет черт специфичности, характерных для туберкулезного воспаления. Преобладают альтеративно-экссудативные реакции при отсутствии признаков гранулематозного воспаления, что требует проведения морфологической дифференциальной диагностики между туберкулезным поражением мозга и бактериальным воспалением неспецифического характера.
Читайте также:

