Противовирусный препарат при трихомонад
Обновлено: 19.04.2024
В.В.Панкратов
Кафедра акушерства и гинекологии (зав. – проф. Л.Д.Белоцерковцева) Сургутского государственного университета
Трихомониаз является одним из широко распространенных заболеваний мочеполового тракта. По данным ВОЗ около 10% населения поражено трихомонадной инфекцией. Трихомонадная инфекция часто сочетается с бактериальной или вирусной, что требует комплексного обследования и лечения больных. Сочетание трихомониаза с бактериальным вагинозом достигает 32%, с генитальным кандидозом – 17%. По нашим данным трихомонадный вагинит в виде моноинфекции встречается у 12-28% женщин.
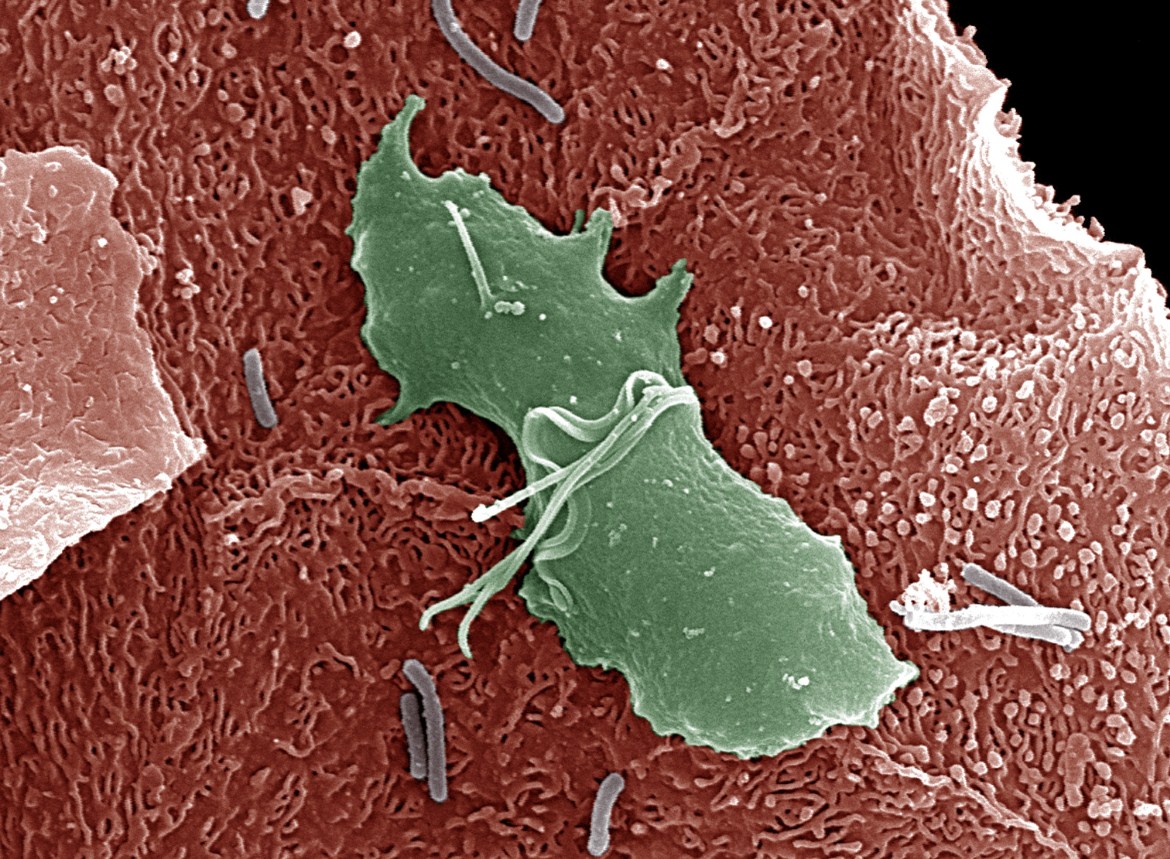
Инфекционным агентом при трихомониазе является Trichomonas vaginalis – одноклеточное жгутиковое простейшее, относящееся к высшим процистам Protozoa, классу жгутиковых Flagella, семейству Trichomonadidae, роду Trichomonas. Человек является носителем трех видов трихомонад: Trichomonas tenax (содержимое полости рта), Trichomonas hominis (комменсал толстого кишечника), Trichomonas vaginalis.
Ведущим звеном патогенеза трихомониаза является прикрепление T. vaginalis к клетке вагинального эпителия. При этом происходит амебовидная трансформация трихомонады, образование псевдоподий ее цитоплазматической мембраны, выработка белков-адгезинов и лиганд-рецепторное взаимодействие с клеткой хозяина.
Передача возбудителя происходит при половых контактах. Крайне редко заражение трихомониазом наблюдается контактно-бытовым путем. После прикрепления к вагинальным эпителиоцитам T. vaginalis потенцирует слущивание эпителия, разрыхляет его и проникает в межклеточные пространства, что способствует инвазии бактериальной флоры. Это объясняет преобладание смешанных инфекционных поражений при урогенитальном трихомониазе.
Под нашим наблюдением находились 46 женщин с острым трихомониазом. В клинической картине последнего преобладали цервицит, кольпит и уретрит, которые проявлялись обильными желто-зеленого цвета пенистыми белями, зудом, дизурическими расстройствами, диспареунией, гиперемией слизистой вульвы, влагалища и шейки матки, повышением рН выделений более 5,0.
Смешанная трихомонадная инфекция приводит к нарушениям микроценоза влагалища и необходимости выявления других ИППП. Выявление T. vaginalis проводилось с использованием микроскопического, культурального и генотипического методов исследования.
Материалом для исследования служили: отделяемое цервикального канала, влагалища, моча.
Первичную диагностику трихомониаза проводили на основании данных микроскопии нативного и окрашенного по Граму мазка. Причем микроскопию нативного мазка осуществляли сразу после взятия материала. Сочетание микроскопии нативного и окрашенного мазков было эффективным в диагностике трихомониаза в 87% наблюдений.
Традиционным методом диагностики трихомониаза является культивирование в бульонной культуре в среде Джонсона-Трасселя. Эффективность культурального метода диагностики составила 98%.
Определение специфических участков генома T. vaginalis с помощью ПЦР стали применять в конце 90-х гг. ХХ века. Анализ участков ДНК влагалищной трихомонады позволил добиться 97% чувствительности и 98% специфичности (рис. 1).
Рис. 1. Эффективность различных методов диагностики трихомониаза.
Учитывая многоочаговость поражения урогенитальным трихомониазом предпочтение следует отдавать системному назначению антипротозойных средств с обязательным использованием местной терапии.
Для лечения урогенитального трихомониаза широко используются препараты группы нитроимидазолов. При отсутствии микстинфекции назначение препаратов с выраженной анаэробной активностью (тинидазол и орнидазол), приводит к подавлению лактобациллярной флоры и способствует повреждению микроценоза влагалища. То же относится к препаратам с трихомонацидным действием для местного применения, так как они содержат метронидазол или тернидазол. Кроме того, местное лечение урогенитального трихомониаза в виде монотерапии достигает клинического и микробиологического эффекта всего в 40-73% .
В связи с этим, использование тенонитрозола (Атрикан) – антипротозойного препарата с высокой избирательностью воздействия на урогенитальные трихомонады является оправданным выбором патогенетической терапии. Атрикан-250 назначали по 0,25г (1 капсула) 2 раза в день в течение 4 дней.
Следует отметить, что практически все нитроимидазолы ингибируют алкогольдегидрогеназу. Поэтому пациенток перед началом лечения предупреждали, что прием алкоголя может привести к развитию тяжелых побочных реакций и снизить эффективность терапии.
Однако, у всех больных, находившихся под нашим наблюдением, на фоне трихомонадной инфекции выявлялась высокая бактериальная обсемененность влагалища и качественные изменения состава микрофлоры нижних половых органов. Для коррекции состава влагалищного биотопа был использован комбинированный препарат Полижинакс. Полижинакс является препаратом, представленным в форме капсул вагинальных, включающих:
- два антибиотика: неомицин и полимиксин В. Неомицин, являясь аминогликозидом широкого спектра действия, активен в отношении большинства Грам+ и Грам- кокков, Грам+ бацилл, таких как коринебактерии, стафилококки, энтерококки. А также – и Грам- бацилл, таких как Е. сoli, Enterobacteraerogenes, Haemophilusinfluencae, Klebsiellapneumoniae, Proteusvulgaris. Полимиксин В – антибиотик полипептидной группы является активным в основном в отношении Грам- бактерий, таких как Pseudomonasaeruginosa, исключая род Proteus u Neisseria.
-Нистатин – противогрибковый препарат, обладающий invitro и invivo фунгицидным и фунгистатическим действием является активным по отношению к дрожжеподобным грибам Candida, Histoplasma, Coccidioides, Cryptocoques.
Учитывая спектр действия препарата, Полижинакс эффективен для лечения вагинального кандидоза и неспецифических бактериальных вагинитов. Полижинакс рекомендовали применять дважды в сутки по 1 вагинальному шарику в течение 6 дней одновременно с приемом Атрикана.
Контроль за результатами исследования проводили на основании клинических данных, субъективной оценки излеченности больными, бактериоскопического исследования, культуральной идентификации микроорганизмов влагалищного биотопа и проведения полимеразной цепной реакции к фрагментам ДНК T.vaginalis через 3 месяца после проведенного лечения.
При контрольном гинекологическом обследовании и сборе жалоб на фоне комбинированной терапии Атриканом и Полижинаксом отмечено клинической улучшение и положительная динамика лабораторных показателей (рис. 2).
Рис. 2. Динамика клинических и субъективных симптомов на фоне комбинированной терапии.
Следует отметить, что большинство пациенток (31 – 84,8%) отмечали быстрое купирование белей и зуда на фоне проводимого лечения. При контрольном обследовании различия между субъективной оценкой и клиническими данными не превышали 14,3%.
При исследовании рН и общей бактериальной обсемененности влагалищной среды отмечено стойкое прогрессивное снижение этих показателей на фоне проводимой терапии (Рис. 3).
Использование в составе терапии Атрикана позволило добиться эрадикации T. vaginalis у 95,6% больных. У двух больных тенонитрозол оказался неэффективным. Им был назначен орнидазол по 1000мг в течение 5 дней в сочетании с нитроксолином, что привело к излечению трихомониаза.
Рис. 3. Динамика уровня рН и количества микроорганизмов в составе вагинального отделяемого на фоне лечения Атриканом и Полижинаксом.
Изменения микроценоза влагалища, регистрировавшиеся при первичном обследовании, постепенно регрессировали у всех больных. У подавляющего большинства женщин (69,6%) бактериальный состав вагинального отделяемого приближался к норме уже через 1-2 дня после окончания использования Полижинакса.
При контрольном обследовании через 3 месяца ни у одной больной не был выявлен трихомониаз. Нарушения микроценоза влагалища отмечены у 41,3% женщин.
Это говорит о стойкости нарушений микроценоза влагалища и предрасполагающих механизмов их развития. Адекватная коррекция микроценоза половых органов у женщин, перенесших трихомониаз, по-видимому, должна включать применение препаратов пробиотиков, неспецифическую терапию.
Определение этиологической роли сопутствующих T.vaginalis возбудителей представляет значительные трудности. Это связано с полимикробным составом патологических бактериальных ассоциаций и невозможностью выделить ведущего патогена в ассоциации. При трихомониазе невозможно сопоставление первичного обследования с результатами динамического лабораторного наблюдения, так как это требует значительного времени. Поэтому выбор терапии трихомониаза должен осуществляться не только на основании выделения трихомонад из половых путей женщины, но и с учетом бактериальных возбудителей, часто сопутствующих трихомонадам. Известно, что на фоне любой антибактериальной, антипротозойной терапии резко изменяется состав микрофлоры влагалища с увеличением количества дрожжевых грибов.
Полижинакс обладает широким спектром антибактериальной и антимикотической активности, что позволяет использовать его при различных нарушениях микроценоза влагалища.
Атрикан – высокоэффективный трихомонацидный препарат может использоваться в виде монотерапии при неосложненном трихомониазе (моноинфекции).
Применение Атрикана в сочетании с Полижинаксом позволяет не только провести эффективное трихомонацидное лечение, но и подавить рост патогенной бактериальной флоры и препятствовать развитию генитального кандидоза.
Трихомониаз представляет собой специфическое инфекционное заболевание с преимущественным половым механизмом передачи возбудителя.
Он поражает структуры урогенитального тракта.
И характеризуется длительным, хроническим течением с последующим развитием осложнений.
Возбудителем трихомониаза является простейший одноклеточный микроорганизм Trichomonas vaginalis.
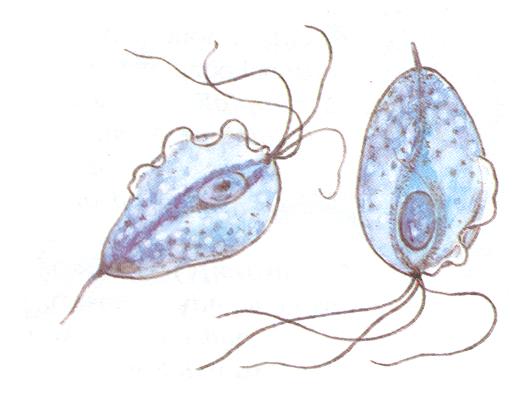
У мужчин в половине всех случаев данное заболевание может протекать бессимптомно.
Лечение причины – трихомонады у мужчин
Этиотропное лечение трихомонады у мужчин направлено на уничтожение возбудителя.
Для этого используются специальные лекарственные средства, которые обладают достаточной активностью в отношении трихомонад и приводят к их гибели.
Основным представителем данной группы лекарственных средств является метронидазол, который относится к антипротозойным препаратам.
Однако, сейчас он редко применяется в следствии низкой чувствительности к нему трихмонад.
Этиотропную терапию назначает врач венеролог после соответствующего исследования и обнаружения трихомонад в мазке из уретры.

Она выявляется при помощи культурального исследования или полимеразной цепной реакции.
Также может проводится исследование крови при помощи ИФА (иммуноферментный анализ) для обнаружения специфических антител к трихомонаде.
Если были выявлена трихомонада у мужчин, лечение препараты включает только антипротозойные.
Антибиотики в случае инфицирования данным возбудителем неэффективны.
Этиотропная терапия считается успешной после полного уничтожения возбудителя в структурах урогенитального тракта.
А так же получения нескольких отрицательных результатов лабораторных исследований.
Патогенетическая терапия трихомонады у мужчин
Патогенетическая терапия трихомониаза у мужчин проводится с целью восстановления функциональной активности органов урогенитального тракта.
Обычно такое лечение назначается на более поздних стадиях патологического процесса, в случае развития осложнений.
Для этого применяются различные группы препаратов:
- 1. растительные средства для улучшения функционального состояния предстательной железы
- 2. мочегонные
- 3. местное лечение – инстилляция уретры
Длительность лечения определяется клинической ситуацией.
Обычно ее прекращаютпосле исчезновения симптоматики патологического процесса и нормализации лабораторных показателей.
На сегодняшний день трихомониаз является одним из самых распространенных заболеваний, передающихся половым путем.
По данным разных источников, на его долю приходится около 30% от всех случаев заражения урогенитальными инфекциями.
Это заболевание имеет паразитарную природу, его возбудителем являются простейшие микроорганизмы – трихомонады.
При попадании в организм, у мужчин они вызывают воспалительное поражение слизистой уретры.
У женщин – воспаление вульвы и влагалища.
Какие препараты используют для лечения трихомониаза?
Тактика лечения этой инфекции предполагает использование консервативных мер.
Главным образом, медикаментозной фармакотерапии.
Важную роль в составлении схемы лечения трихомониаза и выборе медикаментозных препаратов играет выявленная микрофлора.
Помимо трихомонад, в урогенитальном мазке могут быть обнаружены патогенные бактерии.
Это гонококки, хламидии, уреа- и микоплазмы, гарднереллы, а также дрожжевые грибки.

В ходе бактериологического исследования устанавливают, к каким антимикробным препаратам чувствительны выращенные микроорганизмы.
Это позволяет врачу подобрать наиболее эффективные этиотропные препараты.
Этот момент имеет важное значение.
Поскольку трихомониаз зачастую протекает в виде микст-инфекции в сочетании с другими ЗППП.
Что делает невозможным применение этиотропных лекарственных средств, активных в отношении только одного микробного патогена.
Трихомониаз: общие принципы терапии
При выявлении заболевания, терапия назначается обоим партнерам одновременно.
Это необходимо, даже в том случае, если у одного из них не наблюдаются характерные симптомы.
Если пренебречь этим правилом, лечение будет малоэффективным.
Любые формы интимных отношений противопоказаны в процессе проводимой терапии.
Важно! Возобновление половой жизни возможно только после прохождения курса.
При повторной сдаче мазка, возбудитель не должен быть обнаружен.
Употребление спиртных напитков, в сочетании с лекарственными препаратами, может вызвать серьезное отравление организма.
Необходимо полностью исключить алкоголь на время лечения.
Будьте внимательны и не пренебрегайте этой рекомендацией.
Запомните! Симптомы трихомониаза не являются строго специфичными.
Для постановки диагноза и выбора тактики лечения, необходима правильная диагностика.
При обнаружении неприятных ощущений, зуда, жжения, нехарактерных выделений, не занимайтесь самолечением.
Обратитесь к квалифицированному специалисту.
Лечение трихомониаза у женщин
Используют таблетки для приема внутрь.
Применяют противопротозойные средства, которые останавливают процесс деления патогенной клетки.
Золотой стандарт: Метронидазол и его производные.
Схемы применения Метронидазола:
- 250 мг 2 раза в день - 5 дней
- 500 мг - первый день, кратность приёма 2 раза
- Второй день 250 мг
Инфузионная терапия Метронидазолом дает быстрый положительный эффект. Используют в стационарах или при невозможности перорального применения.
Дозировка препарата составляет 500 - 1500 мг в/в капельно.
Курс терапии продолжают в течение 5-7 дней.
По данным исследований, именно пероральный прием Метронидазола в рекомендуемой дозировке приводит к исчезновению симптомов и излечению от трихомониаза.
Гели и мази не имеют такого выраженного эффекта.
Их применение возможно лишь, как вспомогательная терапия.
В случае резистентности к Метронидазолу, препаратом выбора является Орнидазол.
Дозировка при не осложненном течении 1,0 гр. однократно.
Возможно применение по 500 мг 2 раза в сутки.
При осложненном заболевании, врач подбирает препараты индивидуально.
Используют Тинидазол и его аналоги.
Существует две схемы приема:
- 2 таблетки по 0.5 гр разово
- По одной таблетке 2 раза каждые 15 минут в течение часа
Запомните! Тинидазол противопоказан в первом триместре беременности, во время грудного вскармливания, у людей с поражением ЦНС.
Лечение трихомониаза: вспомогательные средства
В качестве комплексной терапии используют гели, свечи для местного применения.
В дополнение к основному лечению, широко используют следующие средства:
Гиналгин - таблетки вагинальные. 1 раз в день, желательно перед сном.
Курс терапии составляет 3 дня.
Клиндамицин, применяется у женщин в виде вагинального крема.
Используется для устранения воспаления, ускорения процессов заживления.
Средство наносят тонким слоем 1 раз в сутки, не более 4 дней.
Единственным достоверным подтверждением положительного анализа на трихомониаз, является обнаружение трихомонады в мазках или посевах. Все методы анализов на трихомониаз у мужчин менее надежны, чем у женщин.

О том, какими препаратами
проходит лечение трихомониаза
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
| посев на трихомонаду, без чувствительности к лечению | 7 д. | 1590.00 руб. |
Схема лечение трихомониаза у женщин
Она предполагает назначение следующих препаратов:
- I. Этиотропные антимикробные средства. К ним относят производные 5-нитроимидазола (метронидазол, орнидазол, карнидазол). Они проявляют выраженную активность в отношении простейших, инактивируя их патогенные свойства и прекращая их размножение.
- II. Коррекция иммунного статуса с помощью иммуномодуляторов и биостимуляторов. С этой целью назначают циклоферон, экстракт алоэ, галавит и др.
- III. Ферментотерапия. Предполагает назначение энзимных препаратов (трипсин, флогэнзим, вобэнзим) с целью повышения эффективности этиотропной терапии, уменьшения воспалительных явлений и ускорения их разрешения.
- IV. Местное лечение. Подразумевает применение вагинальных таблеток и свечей (неопенатран, клион-Д, осарбон, гексикон), оказывающих противотрихомонадное, комплексное антимикробное и противовоспалительное действие на ткани влагалища.
- V. Сидячие ванночки с отваром ромашки или шалфея, оказывающие успокаивающее, противовоспалительное и дезинфицирующее действие на ткани вульвы при ее остром воспалении.
- VI. Нормализация баланса влагалищной лактофлоры с помощью эубиотиков (ацидолакт, бифиформ, нормофлорин). С этой же целью возможно применение вакцины Солкотриховак, представляющей собой лиофилизат ацидофильных бактерий.
- VII. Защита клеток и стимуляция функции печени с помощью гепатопротекторов (карсил, эссенциале, гептрал).
Часто применяют Террилитин – растительный протеолитик.
Дозировки: 600 - 1000 единиц, по 3 раза в сутки.
Курс применения составляет от 5 до 10 дней.
Может использоваться Солкотриховак, это особая вакцина.
Выпускается в форме лиофилизата.
Состоит из инактивированных микроорганизмов.
Применяется при влагалищном трихомониазе и бактериальном вагинозе.
Обычно назначается три инъекции.
Вводят в дозировке 0.5 мл в/м, с интервалом в две недели.
Этой дозы достаточно, она повышает иммунитет и естественную резистентность.
Приходит в норму влагалищная микрофлора.
Трихомонады не имеют возможности продолжить свой рост, они вытесняются из организма.
Лечение трихомонад при беременности
В 1м триместре таблетированные лекарственные препараты использовать нежелательно.
Обычно назначается местное лечение.
Назначаются следующие препараты:
- 1. Полижинакс
- 2. Тержинан
- 3. Клотримазол
- 4. Бетадин
Эти препараты относительно безопасны во время беременности.
Дозировку и продолжительность лечения подбирает врач.
Во втором и третьем триместре допустимо применение таблеток.
Применяют Метронидазол, Атрикан, Наксоджин, Тинидазол.
Дозировка обычно снижена до 0.25 по 2 раза в день.
Длительность терапии составляет 3 - 5 дней.
Положительный эффект оказывают ванночки с использованием трав.
Часто назначается следующая комбинация: календула, ромашка, листья белой березы, шалфея, кора дуба.
Этот вид терапии относится к народным, нелекарственным методам.
Используется как дополнение к основному лечению.
Помните! Перед применением лекарственных трав, важно убедится в отсутствии аллергических реакций.
Спринцевание области влагалища, использование тампонов с антисептическим раствором, ускоряют процесс выздоровления.
Можно использовать Мирамистин или свечи Гексикон.
Трихомониаз: лечение при аднексите
При развитии заболевания на фоне воспаления придатков, важно провести своевременное лечение.
Если возбудителем является трихомонада, назначается Метрогил (Метронидазол).
Стандартная дозировка препарата 250 мг 2 раза в день.
Курс лечения 5 дней.
При тяжёлом течении назначают по 1 грамму внутривенно, в виде укола.
Можно использовать препарат внутривенно капельно.
Широко используются антибиотики, например Гентамицин 80 мл 3 раза в сутки.
Применяют свечи: Тержинан, Гексикон, Полижинакс, Флуомизин.
Дополнительно назначаются препараты, улучшающие кровообращение
При лечении трихомониаза, в схему терапии включают протеолитические ферменты. Помимо противовоспалительного действия, ферменты повышают активность Метронидазола до 10 раз.
Способствуют уменьшению числа рецидивов, предотвращают образование новых спаек.
Трипсин, химотрипсин - животного происхождения ферментативные средства.
Назначают в дозировке 10 мг в\м - 1 раз в сутки.
Можно использовать в течение 5 - 14 дней.
Препарат Лонгидаза используется на завершающей стадии лечения, во время восстановительного периода.
Он способствует устранению спаечного процесса, нормализации функции яичников.
Схема лечения трихомониаза у мужчин
Включает в себя приблизительно те же препараты.
Они повышают местный иммунитет в тканях простаты.
А также способствуют разрешению воспалительных процессов в ней, вызванных трихомонадной инфекцией.
При воспалительных явлениях в мочеиспускательном канале выполняют инстилляции.
Используют растворы фурацилина, хлоргексидина, нитрата серебра и др.
Лечение трихомониаза необходимо проводить в отношении всех половых партнеров больного.
В процессе терапии необходим строгий отказ от употребления алкоголя, сексуальных контактов без презерватива.
Особенности лечения трихомониаза при простатите
Данное заболевание является хроническим, и трихомонада – одна из причин.
Для лечения используется Метронидазол.
В случае присоединения бактериальной инфекции, добавляют антибиотики широкого спектра действия.
Может применяться местная терапия, например инстилляции с Трихополом.
Введение препаратов в уретру осуществляет врач.
Не медикаментозное лечение включает в себя массаж простаты, физиотерапевтическое лечение.
Лечение трихомониаза: диета
Особое внимание следует уделить питанию при трихомониазе.
Врач пропишет специальную диету, которая поможет избавиться от заболевания.
Важно употреблять больше свежих фруктов, овощей, показаны отварное мясо, орехи, сухофрукты.
Сладости, кофе, шоколад противопоказаны, они способствуют росту и размножению трихомонад.
Иммуномодуляторы при лечении трихомониаза
Важным критерием, который определяет развитие заболевания, тяжесть течения, наличие осложнений, является состояние иммунитета.
Для улучшения сопротивляемости, применяют иммуномодуляторы.
Назначают следующие препараты:
Эти препараты способны улучшить иммунный статус и укрепить организм.
Помните! Препараты назначаются в составе комплексной терапии.
Длительность применения и дозировки определяет лечащий врач.
Трихомониаз и ВИЧ
Важно помнить. Наличие урогенитальных инфекций повышает риск инфицирования ВИЧ.
Трихомонады повреждают клетки эпителия.
Защитные свойства слизистой нарушаются, на месте поражения образуются язвочки - открытые ворота для инфекции.
При сниженном иммунитете, вероятность инфицирования крайне велика.
При подозрении на трихомониаз, обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
ОАО Многопрофильный медицинский центр "Запсибгазпром", Тюмень
ОАО Многопрофильный медицинский центр "Запсибгазпром", Тюмень
Современные комбинированные препараты при лечении урогенитального трихомониаза и ассоциированных уретрогенных инфекций у мужчин
Журнал: Клиническая дерматология и венерология. 2013;11(3): 63‑68
Леонтьев И.Г., Леонтьев Д.И. Современные комбинированные препараты при лечении урогенитального трихомониаза и ассоциированных уретрогенных инфекций у мужчин. Клиническая дерматология и венерология. 2013;11(3):63‑68.
Leont'ev IG, Leont'ev DI. Current combination drugs in the treatment of urogenital trichomoniasis and associated urethrogenic infections in males. Klinicheskaya Dermatologiya i Venerologiya. 2013;11(3):63‑68. (In Russ.).
ОАО Многопрофильный медицинский центр "Запсибгазпром", Тюмень
ОАО Многопрофильный медицинский центр "Запсибгазпром", Тюмень
ОАО Многопрофильный медицинский центр "Запсибгазпром", Тюмень
Несмотря на некоторое снижение заболеваемости урогенитальным трихомониазом, воспалительные заболевания мочеполовой системы и репродуктивных органов, обусловленные Trichomonas vaginalis, остаются актуальной медико-социальной проблемой [1—3]. Кроме того, в последние годы по-прежнему регистрируются неудачи при лечении трихомониаза, наблюдается трихомонадоносительство, резистентность возбудителя к противотрихомонадным препаратам [2—9]. Трихомонадная инфекция является причиной возникновения воспалительных заболеваний органов мочеполовой системы у 23—40% мужчин [10]. Одна из особенностей трихомонад — их исключительная способность к ассоциации с другими возбудителями инфекций, передаваемыми половым путем (ИППП), поэтому трихомониаз у человека довольно часто протекает в составе микстинфекции (вместе с гонореей, хламидийной инфекцией, M. genitalium, Ureaplasma spp., кандидозом) [4, 11—13], что затрудняет его лечение и способствует возникновению посттрихомонадных осложнений. Нередко трихомонады выполняют роль резервуаров, сохраняя этих возбудителей в неизмененном виде (эндоцитобиоз), а некоторые из них внутри трихомонады даже активно размножаются. С этой точки зрения комбинированное применение антипротозойных препаратов и антибиотиков обосновано, особенно в острый и подострый период болезни. Инфекция распространяется из уретры в предстательную железу (ПЖ) через выводные протоки ПЖ, семявыбрасывающие протоки на семенном бугорке в собственные протоки семенных пузырьков [14]. Острый уретрит — один из самых распространенных синдромов среди ИППП, диагностируемых у мужчин [15]. Наиболее частым осложнением урогенитального трихомониаза и ассоциированных уретрогенных инфекций является воспаление ПЖ [14]. Использование комбинированного антибактериального препарата Сафоцид при лечении урогенитального трихомониаза и ассоциированных уретрогенных инфекций явилось предметом наших исследований.
В состав набора таблеток Сафоцид входят три препарата для лечения и профилактики разных видов инфекций: секнидазол 1 г (2 таблетки), азитромицин 1 г (1 таблетка), флуконазол 150 мг (1 таблетка).
Секнидазол относится к синтетическим производным нитроимидазола. Его фармакологическое действие — противомикробное и противопротозойное. Проникая в клетку и трансформируясь в ней с образованием свободных радикалов, препарат взаимодействует с ДНК, вызывая ее дегенерацию, подавляет синтез нуклеиновых кислот. После приема внутрь всасывается около 80% препарата. Максимальная концентрация в сыворотке крови достигается через 4 ч. Секнидазол метаболизируется в печени, его период полувыведения составляет 19 ч, выводится почками (в течение 72 ч — 16% от принятой дозы). Преимущества препарата перед другими производными нитроимидазола — однократность приема, высокая эффективность, короткий курс приема, сокращенный период наблюдения.
Азитромицина дигидрат является представителем подгруппы макролидных антибиотиков — азалидов, при создании в очаге воспаления высоких концентраций оказывает бактерицидное действие. Азитромицин хорошо проникает в органы и ткани урогенитального тракта (в частности в ПЖ). При пероральном приеме данный антибиотик очень быстро всасывается из желудочно-кишечного тракта в кровь, не вызывает обычных для антибиотиков побочных явлений со стороны желудочно-кишечного тракта, транспортируется в очаг воспаления полиморфноядерными нейтрофилами. В плазме крови длительно поддерживается его высокая концентрация, а максимальная концентрация достигается через 2—3 ч после приема. Азитромицин сохраняется в бактерицидных концентрациях в очаге воспаления в течение 5—7 сут после прекращения приема. Способность препарата преимущественно накапливаться в лизосомах играет важную роль в элиминации внутриклеточных микроорганизмов. Концентрация азитромицина в очагах инфекции достоверно выше, чем в здоровых тканях (в среднем на 24—34%) и коррелирует со степенью воспалительного отека. Азитромицин имеет весьма длительный период полувыведения — 34—68 ч, поэтому эффект продолжается и после окончания антибиотикотерапии. Азитромицин является антибиотиком широкого спектра действия и соответствует международному стандарту лечения негонококковых уретритов [16].
Флуконазол — представитель класса триазольных противогрибковых средств, 80% которого выводится с мочой в неизмененном виде. При этом в моче создается концентрация препарата, достаточная для лечения инфекции, вызванной Candida spp. Высокая биодоступность (более 90%) при приеме внутрь и длительный период полувыведения (около 30 ч) делают этот противогрибковый препарат удобным для применения. Для лечения кандидоза флуконазол назначают в дозе 3 мг/кг в сутки (для взрослых 150 мг/сут). Обычно используется пероральная форма флуконазола.
Цель настоящей работы — изучение эффективности, безопасности и переносимости Сафоцида, применяемого однократно, а также его влияния на клиническое течение и лабораторные показатели при лечении урогенитального трихомониаза и ассоциированных уретрогенных инфекций у мужчин.
Дизайн исследования
В исследование были включены мужчины, ранее не принимавшие противопротозойные и противогрибковые препараты, и не принимавшие антибиотики из группы макролидов в течение предшествующих 30 сут. В клиническое обследование не вошли больные с сифилисом и гонореей. Клинические проявления заболевания и лабораторные показатели регистрировали до лечения, а также через 1—2, 7—10 и 30 сут после лечения.
Материал и методы

Спектр возбудителей был следующим: T. vaginalis+C. trachomatis — 10 (29%) человек, T. vaginalis+C. trachomatis+M. genitalium — 12 (35%), T. vaginalis+U. urealyticum+M. genitalium — 7 (21%) больных, T. vaginalis+M. genitalium +C. albicans — 5 (15%) мужчин (рис. 2). Рисунок 2. Распределение больных по спектру возбудителей. Следует отметить высокую частоту выделения T. vaginalis в ассоциации с C. trachomatis и M. genitalium по сравнению с ассоциацией с другими микробами. Эту особенность можно рассматривать как возможный признак симбиоза указанных микроорганизмов. Полученные результаты указывают на эффективность и необходимость проведения комплексных лабораторных исследований при скрининге ИППП.
Жалобы больных были разнообразными (рис. 3, рис. 4). Рисунок 3. Структура жалоб в исследуемых группах. Рисунок 4. Клинико-лабораторные признаки.
Гиперемию кожи крайней плоти и головки полового члена отметили 5 (15%) пациентов, болезненность при пальпации уретры — 14 (41%), выделения из уретры — 22 (65%), эритему и отек наружного отверстия уретры — 22 (65%), зуд и жжение в уретре — 30 (88%), дизурию — 26 (77%). Болезненность при пальпации ПЖ испытывали 12 (35%) человек, отечность и болезненность ПЖ наблюдались у 12 (35%), увеличение содержания лейкоцитов в отделяемом уретры выявлено у 34 (100%), увеличение содержания лейкоцитов в первой порции мочи — у 8 (24%), увеличение содержания лейкоцитов в секрете ПЖ — у 12 (35%).
Лечение проводили по схеме, рекомендованной фирмой-производителем: однократный прием внутрь одновременно 4 таблеток, входящих в состав блистера Сафоцида, за 1 ч до или через 2 ч после еды.
Мужчины с установленным диагнозом урогенитального трихомониаза и ассоциированных уретрогенных инфекций, их половые партнеры были информированы о характере и особенностях течения заболевания. Всем половым партнерам также было рекомендовано обследование и лечение. Были даны следующие рекомендации: во время лечения исключить половые контакты, использовать барьерные методы контрацепции при половых контактах вплоть до констатации выздоровления. К полному излечению относили клиническое и этиологическое выздоровление.
Контроль излеченности по трихомониазу осуществляли через 7—10 сут после окончания терапии Сафоцидом, по хламидийной инфекции и инфекции, вызванной M. genitalium и Ureaplasma spp., — через 30 сут после окончания антибиотикотерапии.
Результаты
Через 1—2, 7—10 и 30 сут после лечения у всех пациентов проведена оценка эффективности и безопасности Сафоцида. Кроме результатов клинико-лабораторных исследований, учитывали любые неблагоприятные явления с момента последнего визита.

При оценке динамики стихания клинических симптомов отмечено, что на фоне лечения достаточно быстро купируются основные проявления инфекции (табл. 1). Так, при лечении больных с использованием Сафоцида гиперемия кожи крайней плоти исчезла у 4 (80%) из 5 пациентов, болезненность при пальпации уретры — у 13 (92,8%) из 14 пациентов, уретральные выделения исчезли у 20 (91%) из 22 пациентов, эритема и отек наружного отверстия уретры регрессировали у 21 (95,4%) из 22, зуд, жжение в уретре удалось купировать у 28 (93,3%) из 30, дизурия уменьшилась у 24 (92,4%) из 26, болезненность при пальпации ПЖ — у 10 (83,4%) из 12. По окончании лечения при ректальном исследовании отечность ПЖ регрессировала у 11 (91,6%) из 12 пациентов.
Содержание лейкоцитов в отделяемом уретры по окончании лечения нормализовалось у 33 (97,06%) из 34 пациентов. В первой порции мочи количество лейкоцитов уменьшилось у 7 (87,5%) из 8 пациентов. Нормализация количества лейкоцитов в секрете ПЖ отмечена у 10 (83,4%) из 12 пациентов.
У 2 пациентов с уретропростатитом наблюдались необильные слизисто-гнойные выделения из уретры, сохранились зуд, дизурия и болезненность при пальпации ПЖ. Кроме того, у них сохранился лейкоцитоз в секрете ПЖ, в мазках были обнаружены трихомонады, что рассматривалось нами как отсутствие этиологического и клинического выздоровления.

Спектр возбудителей имел следующий вид: Trichomonas vaginalis до лечения был обнаружен у 34 (100%) человек, а после курса терапии — у 2 (5,8%), С. trachomatis — у 22 (64,7%) и 1 (2,9) соответственно, M. genitalium — у 24 (70,5%) и 2 (5,8%), U.urealyticum — у 7 (20,5%) и 1 (2,9%), C. albicans — у 5 (15%) и 1 (2,9%) пациента соответственно (рис. 5). Рисунок 5. Динамика бактериологических показателей (абсолютные числа).
Из приведенных данных следует, что эффективность лечения с использованием Сафоцида составляет при Trichomonas vaginalis — 94,2%, при С. trachomatis — 97,1%, при M. genitalium — 94,2%, при U. urealyticum — 97,1%, при C. аlbicans — 97,1%.
Показатели биохимической гепатограммы и общего анализа крови, как до начала терапии, так и по ее завершении, оставались в пределах нормы (табл. 2 и 3).
Таким образом, как ближайшие, так и отдаленные результаты лечения урогенитального трихомониаза и ассоциированных уретрогенных инфекций у мужчин свидетельствуют о высокой эффективности и безопасности Сафоцида в стандартных терапевтических дозах (секнидазол — 2000 мг, азитромицин — 1000 мг, флуконазол — 150 мг). Почти все больные лечение перенесли без побочных эффектов. Лишь в 2 (5,8%) случаях была отмечена 2-часовая головная боль, которая купировалась самостоятельно (без применения специальной терапии).
Заключение
На основании проведенных клинических исследований можно сделать следующие выводы.
Сафоцид — эффективный препарат для лечения урогенитального трихомониаза и ассоциированных уретрогенных инфекций.
Клиническая эффективность Сафоцида составляет 80—95,4% (в зависимости от симптомов), а бактериологическая — 94,2—97,1% (в зависимости от возбудителя).
Препарат отличается хорошей переносимостью и небольшим количеством побочных эффектов (наблюдались у 2 пациентов из 34), имеет доступную цену, а также малую токсичность, что соответствует требованиям ВОЗ, которым должны отвечать препараты для лечения ИППП. Возможны пероральный прием и однократное применение.
Препарат Сафоцид содержит все необходимые современные эффективные компоненты в одной упаковке, что позволяет использовать его при лечении смешанных инфекций. Кроме того, Сафоцид удобен в применении, что позволяет использовать его в амбулаторной практике.
Читайте также:

