Прыщи на лице у ребенка вирусная инфекция
Обновлено: 22.04.2024
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Акне у детей - одно из самых распространенных кожных заболеваний, особенно в подростковом возрасте. Речь идет о нарушении со стороны волосяных фолликулов и сальных желез, которые закупориваются, приводя к образованию прыщей и кист.
Угревая сыпь или Acne vulgaris по своему медицинскому названию определяется как воспаление сальных желез. Чаще всего это происходит в период полового созревания, в результате гормональной активности. Помимо боли и дискомфорта, прыщи у мальчиков и девочек чреваты социальной изоляцией, постоянной необходимостью скрывать повреждения, низкой самооценкой, а в некоторых случаях даже развитием тревоги и депрессии. Вот почему так важно понять, что такое акне, и каковы наиболее эффективные способы их лечения.

Немного статистики
Угри возникают вследствие чрезмерной активности сальных желез в коже, которая вызвана естественным повышением синтеза гормонов в подростковом возрасте. Чаще всего они появляются в области лица, спины и груди.
Около 70-80% подростков страдают от данной проблемы с разной степенью тяжести. Несмотря на то, что угри считаются заболеванием подростков, они также появляются у детей младшего возраста или у взрослых в качестве реакции на гормональные изменения.
Классификация акне
При классификации по возрастной группе существует в основном два типа угрей:
У новорожденных и детей младшего возраста. Мнение, что акне поражает только подростков и взрослых ошибочно. Младенцы, дети дошкольного и раннего школьного возраста пусть и не часто, но также страдают от угрей. Новорожденных сталкиваются с этой проблемой, потому что их матери передают гормоны им незадолго до рождения. Угри также возникают, когда стресс родов заставляет организм ребенка выделять эти гормоны.
Подростки и взрослые люди. Угри поражают 80% людей в возрасте от 11 до 30 лет. Обычно возникают в период пубертатных изменений гормонального уровня. Повышенная выработка половых гормонов во время полового созревания делает сальные железы более активными.
Таблица – Классификация детских акне по возрасту
с рождения до 6 недель
Инфантильные (раннего детского возраста)
от 6 недель до 12 месяцев
Среднего детского возраста
от года до 7 лет
от 7 до 12 лет (у девочек до менархе)
Неонатальные акне развиваются в период гормональной перестройки. При всех формах угревой сыпи существенную роль играют дополнительные провоцирующие экзогенные факторы.
Причины и факторы риска акне
Угри развиваются вокруг волосяных фолликулов и образуются от чрезмерной выработки себума. Повышенная секреция себума в сочетании с наличием омертвевших клеток кожи на эпидермисе приводит к забиванию фолликулов волосяного стержня, что сопровождается появлением комедонов.
Комедоны – это те же самые крошечные язвочки с белым кончиком, которые чернеют под воздействием кислорода. Обострение состояния угревой сыпи вызвано вовлечением инфекционного процесса. Влажная и жирная среда является благоприятным субстратом для размножения бацилл акне (Propionibacterium acnes).
При наличии бактерии развивается воспалительная реакция, из прыщей, которые образуют красную бляшку на верхней части кожи. Завершающим признаком угревой сыпи называют узелковые угри, характеризующиеся крупными воспалительными очагами, которые могут болеть и даже оставлять рубцы после выздоровления.
Существует несколько факторов, увеличивающих вероятность того, что ребенок заболеет акне:
использование продуктов по уходу за кожей и волосами, содержащих химические вещества, раздражающие кожу;
использование щелочного мыла и очень горячей воды;
выдавливание прыщей и расчесывание пораженных участков кожи;
частые стрессовые ситуации или постоянное нервное напряжение;
чрезмерное потоотделение и наличие перхоти.
Изучение того, что вызывает акне у детей, помогает найти способы предотвратить и лечить болезнь. Это позволяет ребенку преодолеть стресс и подавленность, которые он испытывает из-за прыщей на своей коже.
Причиной детских угрей могут быть эндокринопатии. Именно поэтому при наличии акне обязательно нужно обратиться к врачу для исключения таких тяжелых патологий как врожденная гиперплазия надпочечников, злокачественные опухоли яичек и синдром поликистозных яичников.
Симптомы акне у детей

Прыщи появляются на любой части тела. Однако чаще всего они появляются в местах, где присутствует высокая концентрация сальных желез.
Наиболее часто пораженные области у детей с акне включают:
Уши. Угри в ушах у ребенка локализуются за ушной раковиной, по краю и на мочке, ближе к височной области у верхнего основания. Прыщи имеют вид черных точек или воспаленных папул.
Лицо. Акне на лице у ребенка характеризуется отдельными немногочисленными закрытыми или открытыми комедонами. Закрытые представлены желтоватыми или перламутрово-белыми папулами, размер которых варьирует от 1 до 2 мм. Со временем они переходят в комедоны открытого типа, которые имеют вид черных точек.
Нос. Угри на носу у ребенка выступают в качестве изолированных пустул или папул – окруженных розовым ободком. Характеризуются быстрым (1-2 недели) самопроизвольным разрешением.
Также угревая сыпь у детей может локализоваться на груди, верхней части спины и шее. После исчезновения акне на коже, как правило, не остается никаких следов. Ситуация осложняется при инфицировании – появлении признаков воспаления (отек, покраснение по периферии). Элементы трансформируются в пустулы с гнойным отделяемым, имеющим желтый цвет. В этом случае избежать следов на коже достаточно сложно.
Как это лечится?

Традиционное медикаментозное лечение включает в себя использование местных мазей по назначению врача, наряду с пероральной антибактериальной терапией или препаратами, предназначенными для внутреннего лечения.
Наружная терапия чаще всего предполагает применение ретиноидных мазей, которые уменьшают воспалительный процесс и помогают отшелушить верхний слой кожи. Местные мази можно использовать без рецепта. Эти препараты содержат небольшое количество активного вещества, поэтому являются безопасными.
Кроме медицинской помощи, важно помнить, что угри развиваются на влажных участках кожи, поэтому поддержание правильной гигиены имеет значение. Своевременное и тщательное очищение кожи, может значительно уменьшить воспалительные процессы. Важно отдавать предпочтение назначенным средствам по уходу, не натирать и не царапать раны, т. к. это вызовет дополнительное раздражение и обострение воспалительного процесса.
Можно использовать препараты с антибактериальным действием, которые помогут устранить воспалительную реакцию. Ни в коем случае нельзя выдавливать угри, потому что это вызовет распространение бактериальной инфекции, а также может привести к образованию рубцов на коже.
Дополнительное увлажнение и защита
Многие ошибаются, думая, что кожа с акне не нуждается в дополнительном увлажнении. Правда в том, что корректировка увлажняющей эмульсии может помочь сбалансировать выделение кожного сала в течение всего дня. Увлажняющие эмульсии легко впитываются, помогая сбалансировать уровень влаги, а также предотвратить обострение или раздражение.
Кожа, пораженная угрями, нуждается в постоянной защите от солнечного излучения, т. к. пребывание под прямыми ультрафиолетовыми лучами способствует выделению кожного сала. Выбирать солнцезащитный крем нужно в соответствии с возрастом и типом кожи. Рекомендуется отдавать предпочтение продуктам, не содержащим парабенов.
Питание и образ жизни
На процессы угревой сыпи влияет и образ жизни. Питание, стресс и часы сна также негативно отражаются на состоянии кожи. Раньше считалось, что определенные продукты способствуют появлению прыщей. Сегодня пропагандируется персонализированная диета:
рекомендуется сократить потребление сладкой или острой пищи;
уменьшение продуктов, которые не приносят пользы, смягчает повреждения.
Помимо рекомендаций по питанию, следует также использовать добавки Омега-3. Это полиненасыщенные жирные кислоты, которые организм не умеет вырабатывать самостоятельно, и они содержатся в жире морской рыбы или продуктах растительного происхождения. Их присутствие поможет смягчить воспалительные процессы в организме, а значит, будет благотворно влиять на все кожные заболевания и угревую сыпь в частности.
Когда нужно обратиться к врачу
Если проблема исчезает с течением времени, не нуждается в лечении. Обратиться за медицинской помощью следует как можно скорее, если угри оставляют шрамы или если имеется семейная история кожного заболевания.

Поскольку профилактика лучше, чем лечение, следует научить ребенка нескольким привычкам, которые способствуют здоровью кожи и держат акне под контролем:
Мыть лицо мягким моющим средством каждый день.
Регулярно мыть волосы и заплетать их, чтобы они не касались лица.
Носить свободную, дышащую и легкую хлопчатобумажную одежду.
Помните, что здоровый образ жизни вносит большой вклад в укрепление здоровья ребенка. Поощряйте соблюдение режима сна и бодрствования и регулярные занятия спортом. Также отличной профилактикой акне является сбалансированная диета и соблюдение личной гигиены.
Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
Сыпь при вирусной инфекции у ребенка
Ряд вирусных инфекций проявляется высыпаниями на коже, которые дают ключ к диагнозу. В некоторых случаях кожная сыпь является основным признаком. Раннее распознание характерных экзантем также помогает отличить вирусные инфекции от лекарственных реакций, бактериальных и риккетсиозных высыпаний, а также других реактивных эритем.
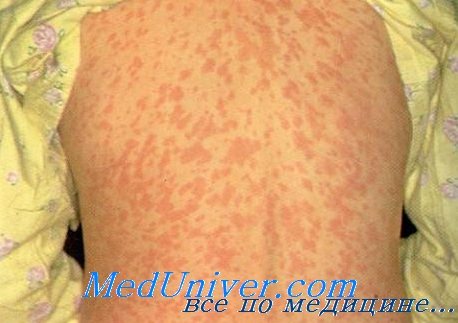
Сыпь у ребенка при кори
Многие другие вирусы вызывают характерную реакцию в коже. Инфекции герпесвирусов и поксвирусов диагностируются по характерным для них везикуло-буллезным высыпаниям, в то время как инфекции пикорнавирусов (к которым относятся энтеровирусы) идентифицируются по кореподобным экзантемам.
Вирусы вызывают появление экзантем посредством различных механизмов. Прямое инфицирование кожи происходит при ветряной оспе, энтеровирусах и герпетической инфекции. Другие высыпания, например, при кори и краснухе, вероятно, следствие сочетанных процессов распространения вируса на кожу и иммунологического ответа организма.
Некоторые взаимодействия между организмом и вирусом активируются воздействием определенных лекарств, примером служит генерализованная экзантема, которая развивается более чем у 95% пациентов с инфекцией вируса Эпштейна-Барр, которые получают ампициллин.
Экзантемы, вызванные энтеровирусами, очень вариабельны и обычно развиваются после более короткого по сравнению с классическими вирусными экзантемами инкубационного периода. Хотя они наблюдаются круглый год, пик заболеваемости приходится на конец лета и начало осени. Кореподобные, везикулезные, петехиальные и уртикарные высыпания проявляются вариабельно, обычно в сопровождении лихорадки.
Другие симптомы могут включать менингит, конъюнктивит, кашель, острый ринит, фарингит и пневмонию. Вирусная пузырчатка полости рта, кистей и стоп является специфическим заболеванием с характерными папулезно-везикулезными очагами на ладонях, подошвах, твердом нёбе и (нередко) на туловище, особенно на ягодицах. У пациентов с этим синдромом идентифицированы вирусы Коксаки А5, А10 и А16 и энтеровирус 71.
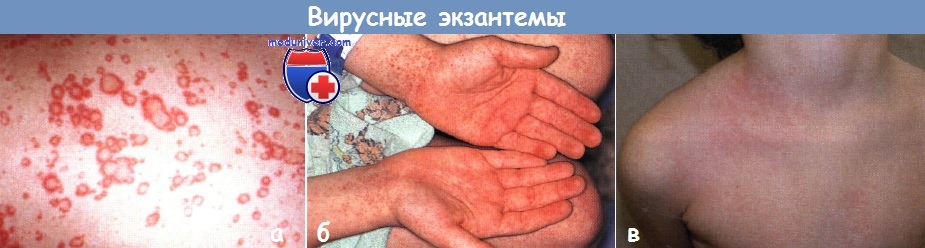
а - уртикарная вирусная экзантема распространилась с туловища на лицо и конечности у грудного ребенка. Очаги исчезли через несколько дней
б - у 6-летнего мальчика появились красные пятна и петехии диаметром 1-2 мм на дистальных участках конечностей с поражением ладоней и подошв
в - у этого здорового 4-летнего мальчика на левой стороне груди развились односторонние дискретные и сливающиеся папулезные высыпания, через несколько дней произошла генерализация высыпаний.
Односторонняя латероторакальная экзантема (асимметричная перифлексоральная экзантема детского возраста) - еще одно состояние с характерной клинической картиной, причиной которого могут быть различные возбудители, в том числе энтеровирусы. Бессимптомная или с минимальным зудом кореподобная или скарлатиноподобная сыпь обычно начинается около одной подмышечной впадины, часто остается на стороне первоначального поражения, распространяется по туловищу у детей грудного и дошкольного возраста.
Средний возраст начала заболевания 2 года. Девочки болеют в два раза чаще мальчиков. Очаги обычно заживают без рубцевания в течение 5 нед. Диагностические тесты отсутствуют, но в биопсиях кожи обнаруживают присущий только этой экзантеме эккринный лимфоцитарный инфильтрат.
Папулезно-везикулезные высыпания дифференцируют с вирусом varicella-zoster и инфекцией ВПГ с помощью теста Тцанка. Клиническое течение и, при необходимости, культуральный анализ и серологические исследования помогают установить специфический диагноз. Хотя пик менингококковой инфекции приходится на зиму и весну, отдельные случаи могут регистрироваться летом и осенью, в сезон энтеровирусов. Следовательно, ребенка с петехиальной экзантемой и предполагаемым энтеровирусным менингитом необходимо внимательно обследовать, чтобы исключить бактериальную инфекцию.
Инфекции цитомегаловируса, вируса Эпштейна-Барр и респираторных вирусов могут сопровождаться пятнистыми, кореподобными или уртикарными экзантемами, которые трудно отличить от лекарственных высыпаний. Дети, получающие лекарства и периодически болеющие вирусными инфекциями, должны продолжать курс лечения под внимательным наблюдением врача. Такие минимальные вирусные экзантемы обычно проходят за несколько дней, в то время как лекарственные реакции имеют тенденцию персистировать или усиливаться.
Однако прием лекарства необходимо прекратить у любого пациента, если развиваются крапивница, ангиоотек, ССД/ТЭН или другие признаки прогрессирующих аллергических реакций.
Акне (прыщи) у детей и их дифференциация
Точный патогенез акне неизвестен. Однако считается, что самый ранний очаг акне, микрокомедон, развивается вследствие аномалий фолликулярной кератинизации. Со временем микрокомедоны трансформируются в клинически видимые открытые комедоны (черные угри) и закрытые комедоны (белые угри). Весь процесс запускается андрогенами, которые стимулируют дифференцировку и рост сальных желез и производство кожного сала.
Пролиферация Propionibacterium acnes в невоспалительные комедоны и попадание содержимого разрушившегося комедона в окружающую дерму способствует появлению воспалительных папул, пустул и кист. Для кистозного акне характерно наличие узлов и кист, рассеянных по лицу, груди и спине. Этот вариант часто оставляет обезображивающие внешность рубцы.
Хотя терапия должна быть индивидуальной, пациенты с комедоновым акне легкой и умеренной степени и/или воспалительным акне хорошо реагируют на комбинацию топических ретиноидов (третиноин, адапален, тазаротен), бензоилпероксида, антибиотиков и азелаиновой кислоты. Папуло-пустулезное акне умеренной и тяжелой степени требует применения системных антибиотиков в сочетании с местными препаратами.

Акне:
а - открытые комедоны (черные угри) усеивают лоб этого 16-летнего юноши.
б - закрытые комедоны (белые угри) покрывают лоб этой 14-летней девочки
Системное применение 13-цис-ретиноевой кислоты (изотретиноин) резервируют для пациентов с тяжелым, рубцующим кистозным акне, устойчивым к традиционным терапевтическим мероприятиям.
*На рынок нашей страны выпускаются средства для топической терапии акне, содержащие изотретиноин: Ретиноевая мазь 0,05%, 0,1% и раствор для наружного применения 0,025% под коммерческим названием Ретасол. Они достаточно дорогие, поэтому имеет смысл искать аналоги.
К счастью, акне обычно самопроизвольно разрешается, и его активность снижается в позднем подростковом и раннем взрослом возрасте. Однако стойкое заболевание у некоторых взрослых среднего возраста продолжает требовать агрессивной терапии.
Оценка пациента с акне включает тщательный медицинский и семейный анамнез и физический осмотр. Хотя специальных лабораторных исследований обычно не требуется, признаки и симптомы преждевременного полового развития, гиперандрогенизации или дисфункции яичников требуют проведения дальнейшего обследования. Тяжелая степень акне у родственника 1-й линии также служит предупреждением о потенциально серьезном заболевании.
Фульминантное акне является формой тяжелого кистозного акне, которое развивается внезапно, обычно у молодых подростков мужского пола, с повышением температуры, лейкоцитозом и остеолитическими очагами в костях.
Акне нередко наблюдается в первый месяц жизни, эта форма называется неонатальным акне. Она обычно проявляется мелкими папулами и пустулами на лице и, как правило, разрешается без терапии. Считается, что неонатальное акне связано с воздействием материнских андрогенов и Pityrosporum. Младенческое акне развивается у грудных детей и детей младшего детского возраста и может проявиться между 3-м и 6-м месяцами жизни в форме эритематозных папул и пустул наряду с отдельными, более глубокими узлами, более стойкими и плохо поддающимися терапии.
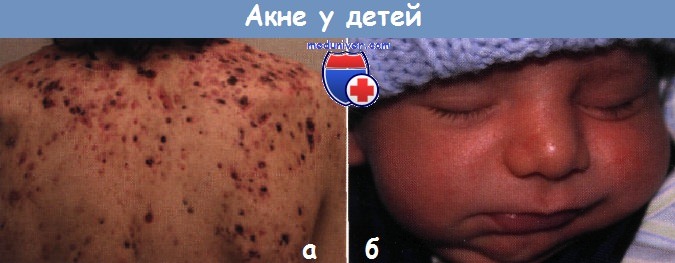
Акне:
а - фульминантное акне. У этого здорового подростка с тяжелым узловато-кистозным акне развились диссеминированные изъязвления и корки вскоре после начала приема 13-цис-ретиноевой кислоты.
К схеме терапии добавили системные КСП, дозу которых постепенно снижали в течение 2 мес.
б - неонатальное акне. У этого здорового новорожденного наблюдаются многочисленные закрытые комедоны и пустулы на лице.
Высыпания разрешились через 1 мес. без терапии.
Акнеформные реакции отличаются от классического вульгарного акне по наличию однородных очагов и диссеминирован-ному распределению высыпаний, которые могут распространяться на руки, ноги и нижнюю часть туловища. Эндогенные кортикостероиды (например, при синдроме Кушинга), прием препаратов преднизолона, анаболических стероидов, изониазида, противосудорожных препаратов и препаратов лития могут вызвать похожие на акне высыпания. Если нельзя отменить лекарство или уменьшить дозу, может помочь традиционная терапия топическими или системными препаратами для лечения акне.
Вульгарное акне можно принять за бактериальный или грибковый фолликулит. При фолликулите преобладают пустулы, и их распределение ограничено участками окклюзии. Окрашивание по Граму, исследование с КОН и культуральный анализ также помогают дифференцировать фолликулит и акне. Иногда у пациента с акне, длительно принимавшего антибиотики, развивается ухудшение заболевания в связи с грамотрицательным фолликулитом, что, вероятно, вызвано резистентными к антибактериальным препаратам грамотрицательными микроорганизмами. Пустулы обычно разрешаются при приеме альтернативного антибиотика или 13-цис-ретиноевой кислоты.
Розацеа отличается от вульгарного акне наличием красных папул, пустул, кист и обширных телеангиэктазий и отсутствием комедонов. Розацеа развивается чаще всего в среднем возрасте, но многие пациенты относят начало появления очагов к подростковому или раннему взрослому возрасту.
Розацеа.
У этой 19-летней пациентки классические высыпания с красными папулами, пустулами, кистами и телеангиэктазиями. Акне:
а - Фолликулит горячих ванн. Болезненные красные папулы и пустулы высыпали (в локализации, соответствующей купальному костюму) у этой девочки-подростка через 24 ч после приема горячей ванны.
Из гноя, взятого в одном из очагов, при культуральном анализе был выделен Pseudomonas.
К счастью, девочка не заболела, и фолликулит разрешился через 3 дня без терапии.
б - акнеформные высыпания. Однородные пустулы на воспаленном основании покрывают туловище и проксимальные участки конечностей у этого 14-летнего мальчика, получавшего высокие дозы кортикостероидных препаратов (КСП) по поводу неспецифического воспалительного заболевания кишечника.
Высыпания разрешились при постепенном уменьшении дозы препарата.
в - младенческое акне. У этого здорового малыша на обеих щеках наблюдается несколько атрофических розовых папул на разных стадиях заживления. Периоральный дерматит. У этой 9-летней девочки развились бессимптомные, красные и сливающиеся папулы на щеках, подбородке и носу в течение месяца после применения на лице топических кортикостероидных препаратов (КСП).
Периоральный дерматит считается вариантом розацеа и может быть вызван применением препаратов этой группы. 6-недельный курс эритромицина привел к полному и длительному разрешению высыпаний.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

В разделе собраны ссылки на статьи по болезням кожи новорожденного ребенка, их диагностике, лечению. Отдельно собраны статьи по уходу за неонатальной кожей.
3. Папулосквамозные поражения кожи у детей (образования кожи с шелушением)
а) Псориаз
б) Красный волосяной лишай (КВЛ)
в) Фолликулярный кератоз (болезнь Дарье)
г) Ладонно-подошвенная кератодермия
д) Порокератозы
е) Аллергический контактный дерматит
ж) Атопический дерматит
з) Себорейный дерматит
з) Ладонно-подошвенный дерматоз
и) Периоральный дерматит
й) Розовый лишай
к) Парапсориаз
л) Красный плоский лишай
м) Блестящий лишай
н) Полосовидный лишай
о) Грибковые болезни - дерматофитии
4. Везикуло-буллезная сыпь у детей (образования кожи с пузырями)
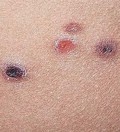
а) Вирусные инфекции кожи
б) Бактериальные инфекции кожи
в) Иммуннные дерматозы
г) Механические пузыри
д) Поражение паразитами: чесотка и педикулез
5. Узлы и опухоли кожи у детей
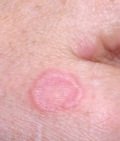
а) Поверхностные узлы и опухоли кожи
Дополнительно рекомендуем раздел сайта по дерматоонкологии (опухолям кожи)
В разделе собраны статьи по эпидемиологии, этиологии, диагностике, лечению рака кожи.
Перейти в раздел опухоли кожи
Перейти в раздел лимфомы кожи
б) Глубокие узлы и опухоли дермы
6. Нарушения пигментации кожи у детей
а) Гиперпигментации - темные пятна на коже
б) Гипопигментации - светлые пятна на коже
в) Дополнительно рекомендуем посетить раздел статей по невусам - родинкам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
г) Дополнительно рекомендуем посетить раздел статей по пигментным пятнам кожи - меланозам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
Простой герпес у детей – болезнь, которая поражает множество тканей и органов ребенка, что сопровождается высыпаниями на коже и слизистых оболочках в виде пузырьков. В большинстве случаев лечение длительное латентное, случаются периодические рецидивы.
Простой герпес у детей, согласно международной классификации, делится на:
- герпетическую болезнь глаз (подразделяется на передний увеит, кератоконъюнктивит, кератит, ирит, иридоциклит, дерматит век, конъюнктивит);
- герпетический энцефалит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический везикулярный дерматит;
- герпетическую экзему;
- диссеминированную герпетическую болезнь;
- герпетические инфекции неуточненные;
- другие формы герпетических инфекций.
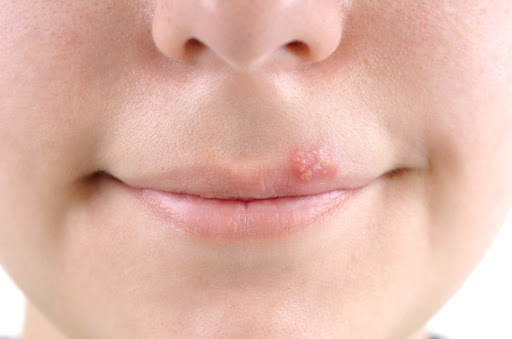
Эпидемиология
Инфекции подвержены дети, которые заражаются инфекцией в первые 3 года жизни. Новорожденные не могут заразиться данной болезнью до полугода, т. к. имеют в крови специфические антитела класса lgG. Но бывают очень редкие случаи, когда у матери в крови антитела отсутствуют, а значит – и у ребенка. Тогда при заражении у ребенка возникает генерализированная форма болезни, течение тяжелое. У большинства детей 3-летнего возраста в крови достаточно антител, защищающих организм. Число детей с высоким уровнем антител к ВПГ2 возрастает к 5-7-летнему возрасту.
Инфекцию переносят и распространяют как больные, так и вирусоносители. Пути передачи инфекции: контактный, половой и, предположительно, воздушно-капельный. Заразиться можно, что касается подростков, при поцелуе – через слюну. Также заражение происходит через предметы быта, игрушки и прочие предметы, на которых может оказаться слюна зараженного человека. Ребенок может заразиться в утробе матери или при рождении в родовых путях.
Заболевания встречаются периодически, отдельными случаями по всей стране. Но в зимний период (меньше – в другие сезоны) случаются небольшие эпидемии в детсадах, школах и прочих детских коллективах.
На скорость и масштабы распространения герпеса влияют переохлаждение, плохие санитарно-гигиенические условия, повышенная инсоляция, скученность и др.
Что провоцирует / Причины Герпеса у детей:
Вирус простого герпеса (обозначают аббревиатурой ВПГ) содержит РНК. Диаметр вириона 120-150 нм. Размножение вируса происходит лучше всего в тканях куриного эмбриона. В инфицированных клетках из-за влияния вируса образуются внутриядерные включения и гигантские клетки.
Лучше всего вирус герпеса сохраняется при низкой температуре (- 70 °С). Инактивировать его можно, повышая температуру среды до 50-52 °С на протяжении получаса. Также вирус уничтожается ультрафиолетовыми и рентгеновскими лучами. В высушенном состоянии может сохранять жизнедеятельность около 10 лет.
Вирус простого герпеса делят на ВПГ1 и ВПГ2. Первая группа приводит к поражению кожи лица и слизистой во рту. ВПГ2 поражают гениталии, вызывают менингоэнцефалит. Если ребенок заразился одним типом вируса, может возникнуть также инфекция, вызванная и вторым типом.
Патогенез (что происходит?) во время Герпеса у детей:
Инфекция попадает в организм ребенка через поврежденные слизистые оболочки и травмированную кожу. ВПГ вызывает высыпания в местах поражения. В редких случаях вирус из мест первичной локализации попадает в регионарные лимфатические узлы, еще более редко он проникает в кровоток.
Развитие инфекции далее зависит от состояния систем, отвечающих за иммунитет. Если формы герпеса локализированы, то процесс завершается лишь местными проявлениями. Вирус с кровью заносится в легкие, печень, селезенку или другие органы и поражает их – такое происходит при генерализованных формах герпеса. При этом процессе в крови скоро накапливаются вирус-нейтрализующие антитела. Вирусная ДНК внутри клетки не инактивируется. Вирус нельзя убить до конца, он пребывает в организме всю жизнь, из-за чего время от времени возникают повторения заболевания. Рецидивы происходят, не смотря на то, что в крови присутствуют вируснейтрализующие антитела.
Рецидивы наступают по причине ослабления местного иммунитета или из-за генетически детерминированного дефицита клеточного иммунитета. Если иммунный контроль ослаблен, вирус свободно переходит по клеткам и между ними.
Патоморфология. Патологические изменения зависят от локализации инфекции. Происходит баллотирующая дегенерация эпителия, что проявляется как воспаление в эпидермисе в виде пузырьков. Пузырек лежит на на инфильтрированном и отечном сосочковом слое дермы.
При генерализованных формах заболевания во многих органах и системах организма появляются мелкие очаги коагуляционного некроза. Встречаются изменения в ЦНС. Есть вероятность кровоизлияний в субарахноидальное пространство (полость между паутинной и мягкой мозговыми оболочками).
Обнаруживают картину лептоменингита с и нфильтрацией оболочек и стенок сосудов клеточными лимфогистиоцитарными элементами. Изменения такого же характера могут произойти в легких, печени, костном мозге, селезенке и коре надпочечников.
Симптомы Герпеса у детей:
Клинические проявления
Инкубационный период болезни составляет 6 дней (в среднем), но в разных случаях может длиться 2-14 дней. Локализация патологического процесса позволяет различать такие виды поражений:
- поражение глаз (проявляющееся как блефароконъюнктивит, конъюнктивит, кератит, хориоретинит и пр.);
- поражение слизистых оболочек (проявляющееся как стоматит, тонзиллит, гингивит и т. д.);
- поражение кожи (проявляющееся как герпес носа, герпес губ, век рук, лица и пр.);
- генитальный герпес (поражение вульвы, полового члена, уретры и т. д.);
- герпетическая экзема;
- висцеральные формы (пневмония, гепатит);
- поражение ЦНС (неврит, менингоэнцефалит и пр.).
В диагнозе обычно указывают, насколько распространены поражения (герпес: локализованный, распространенный или генерализованный простой). Течение заболевания: острое, абортивное, рецидивирующее. Абортивная форма указывает на быстрое, преждевременное прекращение болезненного процесса. Рецидивирующее течение указывает на повторение болезни в виде выздоровления и нового возвращения симптомов. После исчезновения клинических проявлений в крови есть антитела, но вирус присутствует в организме, ничем не проявляясь. В случае появления фактора активизации он проявляется и поражает те же или иные органы человека.
Один из самых распространенных симптомов герпеса у детей – поражение слизистых оболочек. Оно проявляется как острый стоматит или гингивостоматит. Такой симптом может быть у детей любого возраста, но в большинстве случаев – у детей от 2 до 3 лет. Инкубационный период длится от одного дня до восьми. Заболевание имеет острое начало с подъемом температуры до 39—40 °С. Ребенка знобит, он начинает проявлять беспокойство (новорожденные и груднички). Появляется общее недомогание. Малыш отказывается от еды, потому что она вызывает болезненные ощущения во рту. Родители могут отметить активное слюнотечение и характерный запах изо рта. У маленьких детей снижается масса тела, появляются в редких случаях расстройства желудка, возможна дегидратация.
При поражении слизистых оболочек рот внутри отечный и красноватый. Слизистая покрыта высыпаниями размером от 2 до 10 мм, которые выглядят, как пузырьки. Сначала они прозрачные, а затем появляется желтоватое содержимое. Они скоро лопаются, после пузырьков остаются эрозии. Регионарные лимфатические узлы увеличены и болезненны (боль при пальпации). Заболевание продолжается от 1 до 2 недель. На 3-5 сутки температура тела приходит в норму. В некоторых случаях возможны рецидивы болезни.
Поражение кожи в большинстве случаев возникает вокруг рта, носа и ушей. За несколько дней до появления высыпаний может появиться жжение, а также зуд, покалывание или небольшие болевые ощущения. Стоит отметить, что жидкость в появившихся позже пузырьках может быть с примесью крови. Когда затягиваются появившиеся на месте пузырьков эрозии, появляется корочка буровато-желтоватого оттенка. Корочки отпадают в скором времени, на их месте кожа может быть красной или слегка пигментированной.
Следующая форма герпеса – герпетическая экзема. Возникает у детей, заболевших экземой, нейродермитом и другими дерматозами, при которых имеются эрозивные поражения (через которые инфекция попадает в организм). Болезнь также называется иначе: осповидные высыпания Капоши, вакциниформный пустулез, герпетиформная экзема и т. д.
Есть вероятность судорог, потеря сознания кратковременная. С первого дня заболевания появляется обильная сыпь, иногда она может проявиться только на 2-3 сутки. Высыпания держатся до 2-3 недель. Случается болезненный регионарный лимфоаденит. Сначала пузырьки прозрачные, затем становятся более мутными и уплотненными. Элементы сыпи на второй день напоминают вакцинальные пустулы. Пузырьки сливаются между собой, лопаются, покрываясь корочкой. В тяжелых случаях сыпь оставляет на коже рубцы. Болезнь может длиться долго, есть вероятность повторных высыпаний на протяжении 2 или 3 недель. На 7-10 день температура тела приходит в норму, общее состояние больного улучшается. После этого начинает очищаться кожа. Если организм ребенка ослаблен, герпетическая экзема имеет тяжелое течение. Патологический процесс затрагивает не только слизистые оболочки и кожу, но и нервную систему, висцеральные органы, глаза, что приводит при несвоевременном лечении и ослабленности организма к летальному исходу.
.Из-за обширности поражения кожных покровов угрозу представляет вторичная бактериальная инфекция.
Поражение глаз (офтальмогерпес) часто развивается из-за заражения вирусом герпеса. Может проявляться как изолированное поражение глаза, но также нередки случаи комбинирования поражения глаза, слизистых оболочек полости рта и кожи. Увеличиваются регионарные лимфатические узлы, развивается фолликулярный, катаральный или везикулезно-язвенный конъюнктивит.
Офтальмогерпес начинается остро, появляется конъюнктивит, язвочки или герметические пузырьки на коже века возле ресниц. Течение поверхностных герпетических кератитов в большинстве случаев доброкачественное. Глубокие дисковидные герпетические кератиты имеют тяжелое течение, что нередко приводит к воспалению переднего отдела сосудистого тракта.
Клинические проявления генитального герпеса различны. Течение в большинстве случаев упорное и рецидивирующее. Генитальный герпес у подростков и детей другого возраста вызывает везикулезные и эрозивно-язвенные высыпания на коже и слизистой оболочке половых органов.
У заболевших женского пола высыпания могут быть локализированы на половых губах (малых и больших), в промежности, реже – на внутренней поверхности бедер. В еще более редких случаях высыпания могут появиться на слизистой оболочке влагалища, клиторе или анусе. У заболевших мужского пола высыпания локализируются на внутреннем листке крайней плоти и коже мошонки. Также возможны случаи появления сыпи на слизистой оболочке уретры, которые переходят в высыпания на мочевом пузыре. Болезнь проявляется лихорадкой, болью, зудом, жжением и пр. на участках, пораженных болезнью. Тяжелее, чем у детей, генитальный герпес протекает у взрослых. После исчезновения симптомов возможно длительное латентное вирусоносительство, что повышает риск заражения окружающих детей и взрослых.
Поражение нервной системы при герпесе. Распространение вируса по кровотоку может привести к инфицированию мозга. Поражение ЦНС может иметь течение, сходное с менингоонцефапитом, энцефалитом, менингитом, менингоэнцефалорадикулита. Самыми распространенными формами герпеса являются энцефалит и менингит, которыми болеют обычно новорожденные и младенцы.
По клиническим проявлениям герпетический энцефалит не отличается от других вирусных энцефалитов. У детей раннего возраста часто возникает первичная генерализованная инфекция, хотя поражение ЦНС возможно одновременно с проявлением высыпаний на губах, глазах и пр. Герпетический энцефалит начинается остро, с очень повышенной температуры. Головная боль сильная, чувствуется озноб, возможны повторяющиеся приступы рвоты. За ребенком нужно наблюдать, тогда можно заметить заторможенность и сонливость, но в некоторых случаях – наоборот – возбужденность. В разгар болезни могут случиться судороги, обмороки, параличи и даже нарушение рефлексов. Течение болезни тяжелое, последствия серьезные. Особо тяжелые случаи кончаются фатальным исходом. В таких случаях вскрытие показывает острый геморрагический некроз в коре головного мозга.
Анализ спинномозговой жидкости показывает лимфоцитарньтй цитоз и повышенный белок.
Висцеральные формы проявляются в виде острого паренхиматозного гепатита, пневмонии, поражения почек и других органов.
Герпетический гепатит распространен в основном среди новорожденных детей, но также встречается и у более старших. Обычно гепатит появляется как следствие генерализации простого герпеса, в результате которого возникает поражение многих органов ребенка. Но возможно также, хоть и редко, изолированное поражение печени больного.
Герпетический гепатит проявляется высокой лихорадкой, выраженными симптомами интоксикации, сонливостью, расстройством дыхания, одышкой, цианозом, увеличением печени, рвотой, увеличением селезенки и т. д. Не исключена и желтуха, как при других формах гепатита.
Герпетическая пневмония и герпетический очаговый нефрит клинически не отличаются от поражений легких и почек другой этиологии. Заболевание имеет течение как у вирусно-бактериальной инфекции. Течение острое или рецидивирующее. В основном – именно рецидивирующее. Болезнь повторяется по причине переохлаждения или перегревания, присоединения/активизации вирусных и бактериальных инфекций. У девочек периодом нового обострения болезни может быть время менструаций. Рецидивы обычно имеют легкое течение.
Осложнения при герпесе возникают в случае присоединения бактериальной инфекции.
Диагностика Герпеса у детей:
Простой герпес определяется врачами по характерным пузырьковым высыпаниям, группирующимся на коже и слизистых оболочках. Лабораторное подтверждение проходит с помощью анализа наличия вируса в пузырьках-высыпаниях, в кожных изъязвлениях, в крови, в спинномозговой жидкости (метод ПЦР). Для диагностики рецидивирующего герпеса определенное значение имеет обнаружение высоких пиров антител IgG или нарастание титра в динамике заболевания.
Прогноз благоприятный при локализированных формах болезни. При генерализированных формах лечение более тяжелое и длительное, не исключены летальные исходы. Особенно тяжелый прогноз при герпетических энцефалитах, менингоэнцефалитах, я также при врожденном герпесе и при заболеваниях новорожденных.
Лечение Герпеса у детей:
Локализированные поражения слизистых и кожи лечат местным способом – мазью ацикловира, 5% линимента циклофероном и другими противовирусными препаратами. Интерферон назначают в форме примочек, мази, полосканий слизистых или ингаляций. Пораженные участки кожи и слизистых оболочек обрабатывают 1—2% спиртовым раствором бриллиантового зеленого, 1—3% спиртовым раствором меч кленового синего. Полость рта обрабатывают 3% раствором перекиси водорода, что дает санирующий эффект при герпетическом стоматите. Чтобы груднички могли питаться без болевых ощущений, применяют обезболивающие средства местно – например, анестезин или лидокаин.
Если температура сильно повышена, больному дают ибупрофен. Тяжелые формы герпеса лечат ацикловиром. Комбинированная терапия предусматривает ацикловир + циклоферон.
При рецидивирующем течении болезни назначают курс виферона, витаминов В, В2, В12, пирогенала. Также назначают экстракт элеутерококка жидкий, настойку женьшеня и др. Также эффективны для лечения специфический противогерпетический иммуноглобулин и противогерпетическая вакцина, особенно в комбинированном применении с циклофероном.
В некоторых случаях назначают индукторы интерферона, например, циклоферон или анаферон детский. Присоединение бактериальной инфекции означает, что к лечению нужно добавить антибактериальную терапию. Противопоказаны для лечения герпеса кортикостероидные гормоны, но их подключают при тяжелых формах герпетического энцефалита и менингоэнцефалита.
При рецидивирующем течении герпеса ацикловир малодейственен, нунжо применять его комплексно, вместе с циклофероном.
Профилактика Герпеса у детей:
Среди профилактических мер выделяют закаливание детей и воспитание навыков гигиены. Инфицированным детям не рекомендованы ультрафиолетовое облучение, физические нагрузки, сильный стресс.
Особенно важно оберегать детей, страдающих экземой и мокнущими формами атонического дерматита. Новорожденные, имевшие контакт с заболевшим герпесом человеком, подлежат изоляции. Если мать заражена герпесом, и высыпания есть у нее на коже и слизистых, при контакте с ребенком она обязана носить хирургическую маску. Пока эрозии после отпадения корочек не заживут, зараженная мать не может прижиматься к коже ребенка и целовать его. Если на груди поражений герпеса нет, кормление разрешено.
Чтобы предупредить внутриутробное заражение малыша, беременных рекомендуется обследовать на ВПГ. Если есть клинические признаки инфицирования, вводят иммуноглобулин (0,2 мл/кг). Если признаки генитального герпеса найдены перед родами, роды должны проходить с помощью кесаревого сечения. Но эта мера не на 100% исключает возможность заражения новорожденного.
Читайте также:

