Пятна на спине от вирусов
Обновлено: 24.04.2024
За последние десятилетия проблема герпеса значительно обострилась. Сегодня у каждого второго жителя планеты в организме присутствует вирус простого герпеса (ВПГ), хотя многие даже не подозревают об этом.
Одной из форм проявления вируса является герпес на спине. Существует несколько вариантов названий для этого заболевания, например, поясной герпес, опоясывающий лишай, поясничный герпес.
Причины появления
Симптомы, признаки и диагностика
Опоясывающей герпес, прежде всего, характеризуется значительным повышением температуры тела и увеличением лимфоузлов. Возникает также жжение и покалывание, особенно на некоторых участках кожи (в основном – спина, грудь, поясница, живот).
В процессе протекания болезни на пораженных зонах кожи появляются покраснения, через 3-4 дня на них образуются незначительные группы папул (прыщиков). После эти прыщики трансформируются в заполненные жидкостью пузырьки, на которые ни в коем случае нельзя наносить снимающие зуд мази и кремы.
При нарушении целостности подобных высыпаний (например, при расчесывании) на их местах образуются красноватые эрозии. Сыпь односторонняя, имеет довольно четкие очертания. Без лечения на протяжении 6-8 дней везикулы (пузырьки) засыхают, и на их месте образуются корки желто-коричневого цвета.
Весь процесс протекания болезни может занимать от 10 дней до 3-4 недель. Если заболевание беспокоит пациента дольше, значит, существует ряд отягощающих причин.
Нетипичные формы герпеса на спине. Осложнения
Наиболее распространенной формой осложнений после опоясывающего герпеса можно считать постгерпетическую невралгию. Она проявляется в виде болезненных ощущений в местах высыпаний уже после того, как пузырьки и герпетические корки исчезли.
У больных лимфомой часто развивается генерализированная (распространяющаяся по всему телу) форма высыпаний. При этом она осложняется вирусным гепатитом или пневмонией.
Стоит выделить сложные формы опоясывающего герпеса:
- офтальмологический;
- ушной;
- двигательный.
К атипичным формам герпеса на спине относятся:
- абортивная;
- пузырная;
- гемморагическая;
- гангренозная.
Иногда у больных развивается энцефалит как следствие опоясывающего лишая. Лечение данного заболевания должно быть длительным и носить комплексный характер.
При достаточно характерных симптомах поясничного герпеса его диагностика в активной фазе не составляет труда. На латентной стадии его симптоматика схожа с легочным инфарктом, аппендицитом, легочной коликой и некоторыми другими заболеваниями. В таких случаях необходимо сдать анализы.
Лечение герпеса на спине
Прежде всего, необходимо избегать контакта пораженных сыпью участков с одеждой. Это необходимо для того, чтобы избежать травмирования везикул с их последующим гнойничковым инфицированием. По этой же причине следует избегать и контактов с водой.
Процесс лечения герпеса на спине в домашних либо амбулаторных условиях предусматривает использование четырех групп препаратов:
- антисептики и противовирусные препараты (цикловир, валцикловир);
- антиконвульсанты;
- антидепрессанты;
- обезболивающие (ибупрофен, кетопрофен).
Народные средства
Эффективность лечения опоясывающего герпеса можно усилить путем использования достаточно действенных народных средств. Необходимо обязательно локально воздействовать на пораженные сыпью участки.
Мазь от герпеса
1. Измельченный заранее прополис залить горячим медицинским спиртом.
2. Настоять в сухом прохладном месте.
3. Потом на водяной бане необходимо выпарить весь спирт.
4. Выпаренный прополис следует смешать с измельченным воском, сосновой смолой и животным жиром. Процентное соотношение: 40% прополиса, 10% воска, 20% сосновой смолы, 30% животного жира.
5. Смесь необходимо нагревать на маленьком огне до образования однородной массы.
6. После приготовления поставить в холодное место.
7. Наносить на пораженные участки кожи 2-3 раза в день.
Настойки на мяте и календуле
1. Мяту и календулу залить медицинским спиртом (1:2).
2. Настоять сутки в темном месте.
3. Протирать очаги поражения 2-3 раза в день.
Помимо этого, рекомендуется ввести в рацион большое количество фруктов (витаминизация).
Для профилактики опоясывающего лишая следует придерживаться следующих рекомендаций:
- отказ от вредных привычек;
- закаливание организма;
- умеренные физнагрузки;
- правильное полноценное питание;
- ограничение времени пребывания на солнце.
Герпес ни в коем случае не стоит считать безобидным заболеванием. При появлении первых симптомов нужно обращаться к врачу и строго следовать его рекомендациям.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
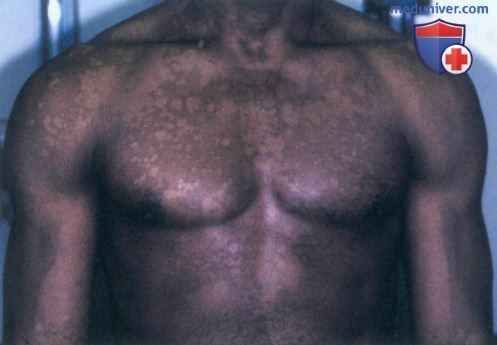
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
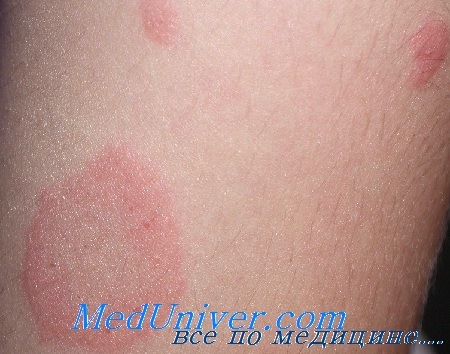
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
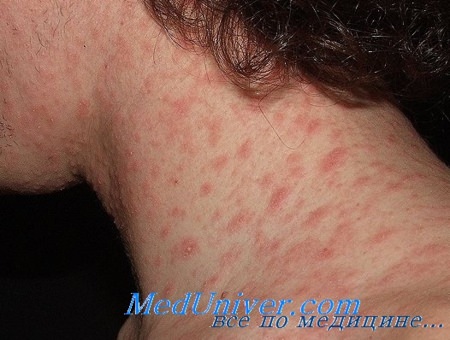
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Специфические дерматологические проявления вирусных инфекций
Дерматологические симптомы вероятных вирусных инфекций и заболеваний с возможной патогенетической ролью вирусов
Дерматологические аспекты ВИЧ-инфекции
Кожные проявления новой коронавирусной инфекции COVID-19
Дерматологические проявления вирусных инфекций клиническая картина
• Специфические дерматологические проявления вирусных инфекций
• Дерматологические симптомы вероятных вирусных инфекций и заболеваний с возможной патогенетической ролью вирусов
• Дерматологические аспекты ВИЧ-инфекции
• Кожные проявления новой коронавирусной инфекции COVID-19
Современные представления о патогенезе дерматологических проявлений вирусных инфекций
• Локальные островоспалительные проявления вирусных инфекций – следствие прямого воздействия вируса при первичном инфицировании либо преимущественно неврогенном распространении вируса
• Локальные пролиферативные изменения кожи – результат местного ответа кожи на определенные типы вируса (ВПЧ)
• Распространенные и генерализованные островоспалительные проявления вирусных инфекций – следствие прямого воздействия вируса при гематогенном распространении вируса либо проявления васкулита, часто обусловленного фиксацией на эндотелии иммунных комплексов
В00.1 Простой герпес (простой пузырьковый лишай):
характерно высыпание сгруппированных пузырьков на коже и слизистых
Характерны:
• Локальность
• Боль, жжение или зуд
• Эволюционный полиморфизм
Рецидивирующее течение
В00.8 (L99.8) Герпетический панариций
пример нетипичной локализации простого герпеса
• Может быть результатом аутоинокуляции
• У медицинских работников нередко – следствие профессионального заражения

В00.2 Гингивостоматит
вызванный вирусом герпеса I типа
• Пути заражения разнообразны
• ВПГ-1 инфицировано примерно 2/3 населения
• Внедрившись через слизистые или кожу, вирус проникает неврогенно в сенсорные ганглии, где персистирует пожизненно.

В00.1 Герпетическая экзема
(осповидные высыпания Капоши):
• Тяжелая форма герпеса
• Развивается преимущественно у атопиков, чаще у детей
• После появления фебрильной лихорадки и интоксикации на коже появляются и быстро диссеминируют герпетические высыпания

А60.0 Генитальный герпес - хроническое рецидивирующее заболевание, передаваемое преимущественно половым путём, вызываемое вирусом простого герпеса II и/или I типа
• Наиболее частое эрозивно-язвенное поражение гениталий
• Возможно поражение перианальных кожных покровов и прямой кишки
• ВПГ-2 инфицировано примерно 11 % населения
• До 70 % случаев передачи происходит от бессимптомных носителей вируса
А60.0 Генитальный герпес - хроническое рецидивирующее заболевание, передаваемое преимущественно половым путём, вызываемое вирусом простого герпеса II и/или I типа
• Наиболее частое эрозивно-язвенное поражение гениталий
• Возможно поражение перианальных кожных покровов и прямой кишки
• ВПГ-2 инфицировано примерно 11 % населения
• До 70 % случаев передачи происходит от бессимптомных носителей вируса

В02 Опоясывающий герпес (опоясывающий лишай) - вирусное заболевание кожи
и нервной ткани вследствие реактивации вируса герпеса 3-его типа с появлением преимущественно пузырьковых высыпаний на фоне эритемы.

В02.3 Опоясывающий герпес с поражением глаза или уха - показание к немедленной консультации профильного специалиста
В07 Вирусные бородавки - доброкачественное пролиферативное заболевание кожи, вызываемое вирусами папилломы человека (ВПЧ), характеризующееся появлением эпидермальных узелков с реактивными изменениями дермы
На фото – обыкновенные (вульгарные) бородавки: сгруппированные плотные веррукозные папулы телесного цвета

Нитевидные бородавки - разновидность вульгарных бородавок, характеризуются тонкими роговыми выростами.
Излюбленные локализации - периоральная и периорбитальные области, преддверие носа.

Ладонно-подошвенные бородавки - плотные округлые папулы с характерной локализацией, нередко болезненные, слегка возвышающиеся над уровнем окружающей кожи, с зернистой поверхностью, покрытой гиперкератотическими наслоениями.
• Также как и вульгарные бородавки, обычно вызываются ВПЧ 1, 2 или 4 типов
• Возникновению способствуют повторяющиеся микротравмы кожи, дисгидроз, плоскостопие и т.д.

Околоногтевые бородавки - вульгарные или ладонно-подошвенные бородавки с типичной локализацией на коже околоногтевых валиков.
• Часто возникают у людей, страдающих дактилофагией, дактилотилломанией либо имеющих частые контакты рук с химически активными веществами
• В силу этого отличаются торпидностью к традиционным методам лечения

Плоские бородавки - мелкие плоские папулы диаметром 2 - 4 мм, гиперпигментированные или цвета неизмененной кожи
• Часто встречаются в юношеском и молодом возрасте
• Локализуются преимущественно на коже лица, тыла кистей и предплечий
А63.0 Аногенитальные (венерические) бородавки - Экзофитные и эндофитные разрастания на коже и слизистых гениталий, вызванные вирусом папилломы человека (обычно 6 или 11 типа), нередко – ВИЧ-ассоциированное заболевание.

В08.1 Контагиозный моллюск – доброкачественное вирусное заболевание - характерны мелкие полушаровидные узелки с пупковидным вдавлением в центре.
• У взрослых часто передаётся при половых контактах
• Нередко поражает гениталии и ближайшие к ним участки кожи
• При отсутствии лечения элементы исчезают сами, обычно через несколько месяцев

В05 Корь – высококонтагиозное острое вирусное заболевание, обычно протекающее с фебрильной лихорадкой, выраженной общей интоксикацией, воспалением слизистых полости рта и верхних дыхательных путей, конъюнктивитом и сливной пятнисто-папулёзной сыпью, поражающей сначала кожу ушей и лица, затем распространяющейся ниже и регрессирующей с исходом в пигментные пятна.

В06 Краснуха - эпидемическое вирусное заболевание, протекающее обычно с субфебрильной лихорадкой, нерезко выраженной интоксикацией, полиаденитом и транзиторной пятнистой розовой сыпью, появляющейся одномоментно и регрессирующей без следа;
в I триместре беременности может вызывать у плода врождённые пороки развития.

В08.4 Энтеровирусный везикулярный стоматит с экзантемой (вирусная пузырчатка полости рта и конечностей) - заразное вирусное заболевание, вызываемое энтеровирусами (вирусами Коксаки, подвид А16 и энтеровирусами подвида 71), протекающее обычно с умеренно выраженными общими симптомами, и сопровождающееся доброкачественными экзантемой и энантемой с характерными локализациями.

L51 Многоформная эритема - острая иммуноопосредованная воспалительная реакция кожи и/или слизистых, характеризующаяся мишеневидными очагами поражения с периферической локализацией очагов, склонная к рецидивированию.
• В большинстве случаев манифестация связана с герпетической инфекцией
• Также может провоцироваться вирусами гепатитов В и С, Эпштейн-Барра, аденовирусами, Mycoplasma pneumonia, бактериями и грибами

L42 Розовый лишай Жибера - острый воспалительный саморазрешающийся дерматоз предположительно вирусной природы.
• Этиологический агент не выявлен
• Овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги первично располагаются на коже туловища и проксимальных сегментов конечностей
• Диссеминацию провоцируют местно-раздражающие воздействия

L95.0 Васкулиты (ангииты) кожи – дерматозы, в основе которых - первичное неспецифическое воспаление стенок дермальных и гиподермальных сосудов. Вирусы рассматриваются один из возможных провоцирующих факторов.

L43.3 Красный плоский лишай – хроническое иммуноопосредованное заболевание, поражающее кожу и слизистые, с типичным проявлением на коже в виде полигональных блестящих папул. Среди провоцирующих факторов предполагают роль вирусов герпеса, гепатитов и ВПЧ-инфекции
L57.0 Актинический кератоз – результат фотоповреждения кожи и инфицирования ВПЧ, предраковое заболевание. Способно к трансформации в инвазивный плоскоклеточный рак кожи.

Дерматовенерологические аспекты ВИЧ-инфекции
• Для начальной стадии ВИЧ-инфекции характерны эритематозные пятна, телеангиэктазии и геморрагии, впоследствии исчезающие
• Характерна персиситирующая генерализованная лимфаденопатия
• Развитие тяжёлой иммуносупрессии способствует появлению инфекционных (вирусных, бактериальных, грибковых), неинфекционных (нередко - себорейного дерматита) и опухолевых поражений кожи (чаще других – ангиоретикулёза Капоши)
• Заболевания кожи при ВИЧ-инфекции проявляются в необычных возрастных группах, часто - атипично, протекают тяжело и плохо поддаются лечению
•
В00.1 Простой герпес на фоне СПИД: характерно тяжелое течение с частыми рецидивами
Читайте также:

