Размер печени по курлову при гепатите с
Обновлено: 19.04.2024
Методические рекомендации рассмотрены на центральном методическом совете Запорожского государственного института усовершенствования врачей и рекомендованы в качестве официального документа. Протокол №3 от 7.XI.2001года.
РЕЦЕНЗЕНТ
Заведующий кафедрой хирургии Запорожского государственного института усовершенствования врачей, Профессор, д.м.н. В.Г.Ярешко
Принятые сокращения:
АСТ – алкогольный стеатозогепатит
HBV – вирус гепатита В;
HCV - вирус гепатита С ;
HDV - вирус гепатита D;
HGV - вирус гепатита G;
ВГ – вирусный гепатит,
ВГВ – вирусный гепатит В,
ВГС - вирусный гепатит С,
ВГD - вирусный гепатит D,
ВГG – вирусный гепатит G;
ГЦК- гепатоцеллюлярная карцинома
ИФ – интерферон;
ИТ – интерферонотерапия;
ЦП – цирроз печени;
ХГ – хронический гепатит
ЩФ – щелочная фосфатаза
ТРАКТОВКА КЛИНИЧЕСКОЙ КАРТИНЫ В ГЕПАТОЛОГИИ
Жалобы носят общий характер для разнообразных повреждений печени: астенизация (быстрая утомляемость, снижение работоспособности, нарушение сна), диспепсия, в более тяжелых случаях кожный зуд, кровоточивость, мало зависящий от приема пищи метеоризм. Предполагается, что у больных ВГС причиной жалоб на усталость является инфицирование ЦНС HCV. Болевой синдром может быть связан с патологией печени, однако чаще - с растяжением печени, дискинезией желчевыводящих путей, синдромом не язвенной диспепсии.
Из анамнеза больных ХГ учитываются принимаемые лекарства, дозы и длительность приема алкоголя, наркотиков. Начало заболевания, например, при ХГС, не удается установить в большинстве случаев.
Клинические симптомы при ХГ не отражают тяжесть процесса. При гистологически тяжелом ХГ может не быть жалоб.
ИНТЕРПРЕТАЦИЯ БИОХИМИЧЕСКИХ ТЕСТОВ В ГЕПАТОЛОГИИ
Аминотрансаминазы (АЛТ, АСТ) являются чувствительным тестом на повреждение печени (синдрома цитолиза), уступая только морфологическому. Являются основным критерием активности ХГ. Для ВГС характерны колебание АЛТ, с наличием нормальных величин при морфологически активном гепатите. В данном случае для оценки величины трансфераз их необходимо исследовать в течение 6 месяцев. Величина АЛТ, АСТ у больных ЦП отражает активность параллельно протекающего ХГ.
Повышение индекса де Ритиса (отношение АСТ/АЛТ, в норме 0,7) свидетельствует о злоупотреблении алкоголем. Преобладание активности АЛТ над АСТ типично для вирусного гепатита, АСТ над АЛТ (выше 1, обычно около 2) - для АСГ и ГЦК. Соотношения АСТ/АЛТ более 1 может рассматриватся как критерий угрозы ЦП при ВГС. Причем величина коэффициента определяется степенью выраженности фиброза, но не активностью воспалительных изменений в печени.
Щелочная фосфатаза (ЩФ) и ?-глутамилтранспептидаза (ГГТП) повышаются при холестазе, при раке, стеатозе, амилоидозе, кроме этого ЩФ - при патологии костей, плаценты, фаллопиевых труб, ГГТП - при длительном употреблении алкоголя. При исследовании ГГТП бывает много ложноположительных результатов, связанных с сопутствующими заболеваниями, приемом лекарств. При развитии острой обструкции желчных путей ферменты повышаются с 1-3-дневной задержкой.
Тесты синтетической функции печени (протромбин, альбумин) изменяются при снижении функции печени более чем на 90%.
Коагуляционные (осадочные) пробы – тимоловая и др. - отражают соотношение глобулинов к альбуминам и липидам крови. Не специфичны, повышаются при коллагенозах, инфекционных заболеваниях, пневмониях, нефрите.
Маркеры вирусов гепатита свидетельствуют о наличии инфекции, не характеризуя состояние печени. Отрицательные результаты теста на маркеры достаточны для исключения ВГ. В последнее время обнаружены вирусы-мутанты, (в частности НBеАg-негативний мутант НВV) которые могут не определяться в сыворотке крови, а обнаруживаются в ткани печени и вне ее.
Диагностика ВГВ: основной маркер – HbsAg, ДНК НВV. Наличие HBeAg свидетельствует об активности вирусной репликации. Исчезновение HBeAg и появление антител к нему (анти-НВе) регистрирует прекращение репликации HBV и трактуется как состояние частичной сероконверсии. Имеется прямая связь между активностью ХГВ и наличием вирусной репликации и наоборот.
ВГС: антитела к HCV - анти-HCV. Наличие текущей инфекции подтверждается обнаружением РНК HCV (HCV RNA). Анти-HCV обнаруживается в фазе выздоровления и перестает определяться через 1-4 года после острого ВГ. Его наличие после указанного срока свидетельствует о ХГ, хотя отсутствие в сыворотке не исключает инфекции HCV.
ВГD: HBsAg + антитела к HDV- анти-HDV, дополняется РНК HDV.
ВГG: вирусная РНК - HGV RNA.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА В ГЕПАТОЛОГИИ
Единственным методом исследования, позволяющим верифицировать заболевание печени, является морфологический. Биопсия печени с последующим морфологическим исследованием показана для диагностики, определения тяжести ВГ, тактики лечения. Клиника и лабораторные тесты часто не взаимосвязаны с морфологическими изменениями печени. Биопсия печени не показана: при геморрагическом диатезе или других тяжелых заболеваниях, при отсутствии показаний к лечению (возраст и пр.). Современная техника взятия биопсий печени (под контролем УЗИ) снизила частоту осложнений до сотых частей процента.
Жировой гепатоз- диагностируется по данным сонографии в 100% случаев по тотальной гиперэхогенности и закругленному краю печени. Для АСГ характерны жировая дистрофия, гепатомегалия, на высоте обострения может регистрироваться асцит.
Лекарственный гепатит не имеет характерных признаков, но можно прогнозировать его развитие. по уменьшению диаметра печеночных вен с появлением гепатомегалии.
ХГ не имеет достоверных УЗИ-признаков. Наиболее часто используемые критерии - гиперэхогенность, неоднородность эхоструктуры - оцениваются субъективно, что делает их малодостоверными. При обострении ХГ степень сужения печеночных вен (до 5-8 мм) соответствует тяжести заболевания. Неблагоприятный признак ХГ - появление портальной гипертензии или увеличение диаметра воротной вены с уменьшением печеночных вен. Расширение воротной и селезеночной вен выявляется у 35% больных ХГ. При тяжелом обострении ХГС может регистрироваться асцит. Более чем у половины больных ХГ регистрируется утолщение стенки и гипомоторная дискинезия желчного пузыря, уплотнение поджелудочной железы.
УЗИ достоверно при диагностике ЦП: сонографические и морфологические заключения совпадают в значительном числе случаев. На ранних стадиях ЦП размер печени может быть нормальным, а структура - неоднородной или даже нормальной. Изменение нормальной допплеровской кривой в печеночных венах - наиболее ранний признак ЦП (при классе А по Чайдл-Пью).
СОНОГРАФИЧЕСКИЕ КРИТЕРИИ ЦП
Изменения со стороны печени: Уменьшение размеров печени с увеличением левой доли: считается, что соотношение поперечного диаметра хвостовой доли печени к правой доле 0,65 является специфическим и умеренно чувствительным для диагностики ЦП. Однако легче измерять соотношение передне-задних размеров хвостатой и левой доли (диганостическое значение имеет показатель 0,5).
Акустическая неоднородность печени с умеренным усилением эхогенности.
Неровность контуров печени.
Отсутствие эхографической динамики в течение1 месяца
Внепеченочные изменения (обычно вследствие портальной гипертензии):
Спленомегалия (размеры селезенки более 13 см).
Увеличение диаметра портальной вены > 13 мм.
Увеличение диаметра селезеночной вены > 10 мм.
Образование порто-системных шунтов – короткие вены желудка, коронарная вена, лиено-ренальная и параумбиликальные вены.
Асцит. На фоне асцита узловатая поверхность печени выявляется лучше.
При исключении новообразования, тяжелого острого гепатита, редких болезней (Бадди-Хиари, тромбоэмболий сосудов печени и др.), наличие портальной гипертензии свидетельствует о ЦП. С помощью допплерографии можно обнаружить диагностически значимые изменения кровотока в портальных и печеночных венах.
ЦП сопровождается появлением узлов регенерации, что регистрируется в виде деформации контура печени. Выявляемость при ЦП крупноволнистой неровности контура печени (5-15 мм) составляет до 100%, а мелковолнистой до 70%. Большой чувствительностью (более 80%) обладает прицельное обследование поверхностои печени с помощью датчика 7,5 Мгц.
Фиброз печени часто сопровождается жировой инфильтрацией, что приводит к повышению эхогенности печени. При отсутствии жировой инфильтрации эхогенность фиброзно измененной печени мало отличается от нормы. Размеры печени могут быть нормальными или уменьшеными, поверхность ровная.
Точность УЗИ в отношении диагностики опухолей (метастазов) печени достигает 80%. Динамического наблюдения (1 раз в 2 мес на протяжении полугода) повышает вероятность диагностики рака.
Магнито-ядерная резонансная и компьютерная томография используются преимущественно при диагностике онкозаболеваний. По точности они приближаются к удбтразвуковой томографии, совместное их применение более информативно
ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ
Считается, что в 70-80% случаев ХГ является вирусным. В структуре заболеваемости вирусными ХГ в странах Западной Европы и США HCV принадлежит 60-80%, HBV - 10-30%, криптогенных ХГ – до 10-25%. 65% из них входят в возрастную группу 30-49 лет. НСV инфицирован 1,8% американцев. Распространенность вирусных ХГ среди медицинских работников выше, чем среди населения в целом. Самый высокий риск имеют сотрудники отделений гемодиализа, реанимации, хирурги, медсестры и лаборанты.
Украину считают страной с умеренным уровнем распространенности ХГ. Всего инфицировано 7,8% населения областных центров и до 5% в области. В 1999-2000 г. средняя частота выявления маркеров среди доноров в Украине составила HBsAg-1,1%. Маркеры гепатитов обнаруживаются: HbcAg-1-2 %, анти-HCV-6-3%. В 23% случаев этиологическим фактором является НСV (преобладает генотип 1b (85%), в 43% - НВV, в 1% - HDV. Частота обнаружения маркеров вирусных ХГ выше в возрасте 30-34 года (6,98 %), и у мужчин (4,04 %), чем у женщин (2,12 %).
ЧАСТОТА ВЫЯВЛЕНИЯ МАРКЕРОВ ГЕПАТИТОВ В г. ЗАПОРОЖЬЕ 1994-1998 гг.
| HBs Ag | анти-НВV | анти- НСV | анти-HCVJgM | Анти HDV | |
| Доноры | 2,02 | 29,4 | 6,0 | 1,4 | - |
| Больные отд. гастроэнтеролог. | 10,5 | 35,0 | 11,0 | - | 7,5 |
| Б-ые хр. гепатитом | 27,3 | 52,3 | 19,1 | 15,7 | 12,8 |
| Мед. работники | 3,45 | 38,8 | 6,4 | 4,3 | - |
| Контактировавшие с больными ВГ | 4,1 | 30,0 | 25,8 | 2,2 | 1,6 |
Способствует приобретению инфекции употребление наркотиков, сексуальное поведением высокого риска, а также бедность, недостаточное образование, распад брака, контакт с кровью. РНК ВГС обнаружена в сперме, асцитической жидкости. Возможность заражения при бытовом контакте мала или отсутствует. Опасность заражения HBV в 100 раз больше, чем ВИЧ, поскольку он более жизнестоек. Носителями вирусов гепатитов является один человек из 20, что представляет опасность для других. В сравнении с ВИЧ HCV отличается большей вероятностью передачи вследствие контакта с кровью и меньшей-половым путем.
Пути инфицирования вирусами гепатитов:
• Наркомания (ведущий путь заражения у подростков). Риск инфицирования HBV и HCV лиц, принимающих наркотики, составляет 60-90%, тогда как в среднем среди населения он не превышает 5%.
• Гемотрансфузии и переливание продуктов крови, инъекции, многоразовый гемодиализ (через слизистые или попадание крови на слизистую глаз);
• Стоматологические процедуры, диагностические и лечебные медицинские процедуры (колоноскопия, лапароскопия и др.)
• Вертикальный путь передачи (от матери к ребенку),
• Сексуальный путь (для ВГВ-25-50%): резко возрастает с ростом числа сексуальных партнеров, гомосексуализме, оральном сексе.
• Эмигранты из стран Азии и Африки.
Прогрессирования вирусного ХГ до фиброз и ЦП ускоряется под влиянием алкоголя, мужской гомосексуальности, при заражении свыше 40 лет и микст-инфицирования ВИЧ и/или вирусом другого гепатита.
ПАТОГЕНЕЗ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ
Период полураспада HBV в плазме 24 ч, ежедневный оборот вируса более 50%, воспроизводство - более 1011 копий/сут. Персистенция различных вирусов ХГ осуществляется с помощью общих механизмов, но для каждой инфекции характерно преобладание определенных факторов. Доказана возможность внепеченочной репликации HCV и HBV, в частности в иммунокомпетентных органах - моноцитах. В этом случае вирусы становятся недосягаемыми для иммунного контроля. Для HCV характерна способность к мутации. Обновление поверхностных антигенов ВГС происходит за минуты. Благодаря такой гипервариабельности репродукция HCV происходит в виде симбиоза большого числа иммунологически разграничиваемых штаммов. Происходит постоянное "состязание на скорость" между образованием новых антигенных вариантов и механизмами их нейтрализации, в котором побеждает вирус. Особенно высокая скорость мутаций присуща генотипу HCV 1b, пребладающему в Европе. Подавление продукции интерферона характерно для ВГВ.
В реализации повреждающего влияния вирусов гепатитов на печень и другие органы участвуют цитокины, активиpованные макрофаги, интеpлейкин-1 с развитием дестpукции соединительнотканного матpикса печени. В повpеждении гепатоцитов виpусы пpямого участия не пpинимает, и ведущая pоль отводится Т-лимфоцитам, макрофагам. Макpофаги печени являются "диpижеpами" фибpоза, а пpодуценты коллагена - фибpобласты - его исполнителями. Активно изучается другой механизм гибели клетки - апоптоз (самопрограммируемая клеточная смерть).
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ПЕЧЕНИ (Лос-Анжелес, 1994) опирается на этиологический и клинико-морфологический принципы. Ведущей идеей является признание, что ХГ в своем развитии проходит несколько морфологических стадий вплоть до формирования ЦП как финальной, необратимой стадии единого процесса.
I. К ХГ отнесены следующие заболевания:
1. Хронический вирусный гепатит В (HBV), D (HDV), С (HCV);
2. Неопределенный хронический вирусный гепатит.
3. Аутоиммунный гепатит (типы 1, 2, 3).
4. Лекарственно-индуцированный хронический гепатит.
5. Криптогенный гепатит (неустановленной этиологии).
Спорным остается включение в классификацию ХГ первичного билиарного гепатита, первичного склерозирующего холангита, болезни Вильсона-Коновалова.
II. Определения (дефиниции) заболеваний.
1. Хронический вирусный гепатит В (С): воспалительное заболевание печени, вызываемое HBV (HCV), длящееся 6 мес или более и способное привести к ЦП или быть ассоциированным с ЦП. Последнее означает следующее: - ХГВ (ХГС) присоединяется к уже имеющемуся ЦП другой этиологии, - ХГВ (ХГС) протекает параллельно с ЦП одноименной природы и определяет степень активности процесса (не стадию!). (Срок б месяцев определен для случаев, когда нет острого начала заболевания или ХГ развивается незаметно).
2. Хронический лекарственный гепатит: Воспалительное заболевание печени, длящееся 6 мес и более, обусловленное побочным действием лекарственного препарата (прямое токсическое действие лекарства или его метаболитов, либо реакция идиосинкразии на препарат). Реакция идиосинкразии проявляется или метаболическими расстройствами, или иммуноаллергическим ответом.
III. Этиологическую составляющую следует включать в диагноз ХГ и ЦП во всех возможных случаях.
IV. Тяжесть течений определяется стадией ХГ, критерием которой служат распространенность фиброза в печени и развитие ЦП (по морфологическим данным). Выделены стадии ХГ от 0, когда фиброз отсутствует, до IV, когда уже сформировался ЦП.
V. Морфологически разграничивают персистирующий, активный, лобулярный гепатиты; ЦП мелкоузловой (микронодулярный) и крупноузловой (макронодулярный). Морфологическая составляющая может быть применена в качестве диагноза, если есть возможность связать ее с причинным фактором Приемлемо: микронодулярный цирроз, причина не установлена. Неприемлемо: микронодулярный цирроз.
VI. При ЦП степень тяжести и стадия заболевания определяется выраженностью портальной гипертензии и печеночно-клеточной недостаточности.
VII Клинически активность некровоспалительного процесса в печени оценивается по уровням АЛТ и различают: - "мягкую" форму ХГ - АЛТ < 3 норм; - умеренную - АЛТ от 3 до 10 норм; - тяжелую - более 10 норм.
При значительной выраженности синдрома в диагнозе можно указать: с цитолитическим, холестатическим, иммунно-воспалительным, с синдромами асцита или гиперспленизма.
В странах Европы для оценки тяжести ЦП обычно используется шкала Child-Pugh (Чайдл-Пью), которая начала применяться и в Украине.
ШКАЛА ЧАИЛД-ПЬЮ ОЦЕНКИ ТЯЖЕСТИ ЦИРРОЗА ПЕЧЕНИ
Критерии оценки шкалы Child-Pugh: 5-6 баллов - классу А (компенсация); 7-9 баллов - класс В (субкомпенсация); 10 и более баллов - класса С (декомпенсация).
Трактовка диагноза гепатит-цирроз подразумевает наличие признаков ЦП, прежде всего по данным морфологического исследования. У данных больных обычно параллельно протекают два процесса: ХГ и ЦП, отдифференцировать которые не представляется возможным. При этом не обязательно присутствие клинических признаков ЦП.
Прежде чем пальпировать печень, рекомендуется перкуторно определить ее границы. Это позволяет не только судить о величине печени, но и определить, с какого места следует начинать пальпацию. Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает се, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При пальпации печени необходимо соблюдать определенные правила и технику исполнения. Больной должен лежать на спине со слегка приподнятой головой и выпрямленными или чуть согнутыми в коленных суставах ногами. Руки его должны лежать на груди (для ограничения подвижности грудной клетки на вдохе и расслабления мышц живота). Исследующий садится справа от больного, лицом к нему, ладонь правой руки с чуть согнутыми пальцами кладет плашмя на живот, в области правого подреберья, на 3—5 см ниже границы печени, найденной перкуторно, и левой рукой охватывает нижний отдел правой половины грудной клетки, причем 4 пальца ее располагает сзади, а большой палец — на реберной дуге (рис. 59, а). Это ограничивает подвижность (расширение) грудной клетки во время вдоха и усиливает движения диафрагмы книзу. При выдохе больного исследователь поверхностным движением оттягивает кожу вниз, погружает кончики пальцев правой руки в брюшную полость и просит больного сделать глубокий вдох. При этом нижний край печени, опускаясь, попадает в искусственный карман, обходит пальцы и выскальзывает из-под них. Пальпирующая рука все время остается неподвижной. Если нижний край печени не удалось прощупать, манипуляцию повторяют, переместив кончики пальцев на 1—2 см вверх. Это делают до тех пор, поднимаясь все выше, пока не пропальпируется нижний край печени или же правая рука не достигнет реберной дуги.
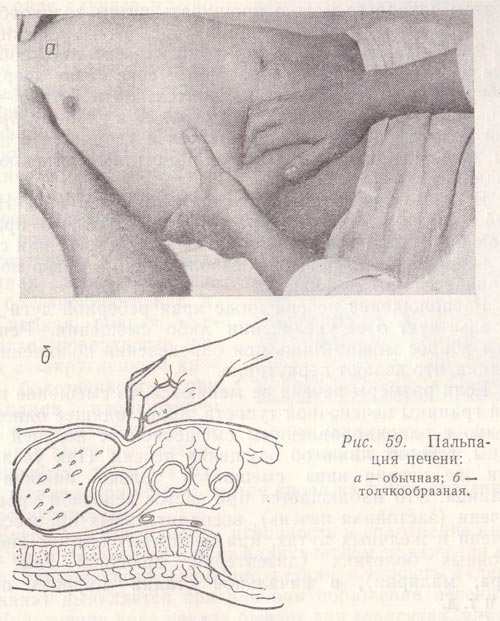
Рис. 59. Пальпация печени:
а – обычная;
б – толчкообразная.
Пальпация нижнего края печени производится обычно по правой срединно-ключичной линии или по наружному краю правой прямой мышцы живота. Однако при необходимости его можно пропальпировать по всем 5 линиям, начиная с правой передней подмышечной и заканчивая левой окологрудинной.
При скоплении в брюшной полости значительного количества жидкости пальпация печени затрудняется.
В норме печень пальпируется в 88 % случаев. Нижний край ее находится у края реберной дуги, по правой срединно-ключичной линии. Он мягкий, острый или слегка закругленный, ровный, безболезненный, легко подворачивается при пальпации.
Расположение печени ниже края реберной дуги свидетельствует о ее увеличении либо смещении. Решить этот вопрос можно лишь при определении положения ее границ, что делают перкуторно.
Если размеры печени не меняются, то смещение нижней границы печеночной тупости, происходящее одновременно с однонаправленным смещением ее верхней границы, говорит лишь об опущении печени. При увеличении же печени вниз смещается только нижняя ее граница. Это наблюдается при застое венозной крови в печени (застойная печень), воспалительных процессах в печени и желчных путях, при некоторых острых инфекционных болезнях (дизентерия, брюшной тиф, холера, малярия), в начальной стадии цирроза печени и т. д.
Смещение же только нижней границы печени вверх может быть вызвано уменьшением размеров печени (например, в конечной стадии портального цирроза ее).
Смещение верхней границы печени (вверх или вниз) сравнительно редко бывает обусловлено поражением самой печени (верхняя граница может смещаться вверх при раке или эхинококкозе печени). Чаще всего это происходит по другим причинам (высокое стояние диафрагмы при метеоризме, асците, беременности; низкое — при эмфиземе, пневмотораксе, энтероптозе; оттеснение печени от диафрагмы в случаях скопления газа под диафрагмой). При правостороннем экссудативном плеврите, пневмонии, инфаркте легкого, сморщивании нижней доли правого легкого возможно кажущееся смещение верхней границы печеночной тупости вверх.
В ряде случаев можно пропальпировать не только нижний край печени, но и часть ее (пальцы ставят сразу под правой реберной дугой и, легко надавливая на брюшную стенку, скользят по поверхности печени). При этом выясняют особенности ее поверхности (гладкая, ровная, бугристая), консистенции (мягкая, плотная), выявляют наличие болезненности и т. д.
Гладкая, ровная, мягковатая поверхность печени с закругленным краем, болезненность при пальпации наблюдаются при воспалительных процессах в печени и внутрипеченочных желчных путях, а также при остром застое крови на почве сердечной недостаточности.
Уплотнение края печени бывает при гепатитах, циррозе (отмечается и неровная поверхность).
Болезненность печени при пальпации наблюдается при воспалительном процессе или растяжении ее (например, застойная печень).
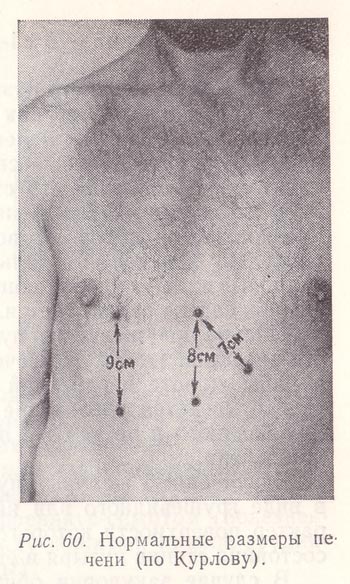
Рис. 60. Нормальные размеры печени (по Курлову).
Размеры печени определяют по методу Курлова (рис. 60). Для этого измеряют расстояние между верхней (найденной перкуторно) и нижней (найденной перкуторно и пальпаторно) границами печени по правой срединно-ключичной и по передней срединной линиям, а также по левой реберной дуге (расстояние между установленной точкой по левой реберной дуге и условной верхней границей печени по передней срединной линии — косой размер). Размеры печени в норме по срединно-ключичной линии в среднем составляют 9 ± 1-2 см, по передней срединной — 8 ± 1-2 см, по левой реберной дуге — 7 ± 1-2 см.
УЗИ при увеличении размеров печени (гепатомегалии)
а) Дифференциальная диагностика гепатомегалии:
1. Распространенные заболевания:
• Печень, переполненная кровью:
о Застойная сердечная недостаточность
о Синдром Бадда-Киари
• Острый гепатит
• Жировой гепатоз
• Стеатогепатит
• Жировой цирроз
• Веноокклюзионная болезнь
• Диффузная инфильтрация раковыми клетками:
о Инфильтративный печеночноклеточный рак
о Лимфома
о Лейкемия
о Метастазы
2. Менее распространенные заболевания:
• Саркоидоз
• Болезни накопления гликогена
(Левый) Косой УЗ срез печени на уровне слияния печеночных вен. Отмечается увеличение печени и выраженное расширение печеночных вен и НПВ, указывающие на застой крови в печени у этого пациента с правосторонней сердечной недостаточностью.
(Правый) Поперечный трансабдоминальный УЗ срез у пациента с синдромом Бадда-Киари. Отмечается неоднородность эхоструктуры паренхимы печени и гипертрофия хвостатой доли. Хвостатая доля часто гипертрофирована при синдроме Бадда-Киари из-за своего обособленного венозного дренажа непосредственно в НПВ. (Левый) Продольный трансабдоминальный УЗ срез у пациента, страдающего выраженным жировым гепатозом. Отмечается увеличение печени до 21 см в длину, паренхима печени имеет повышенную эхоплотность и сравнима с правой почкой. Также отмечается выраженное затухание УЗ сигнала, что приводит к плохой визуализации диафрагмы.
(Правый) Продольный трансабдоминальный УЗ срез у пациента с острой печеночной недостаточностью на фоне острого алкогольного гепатита. Отмечается выраженное увеличение печени, достигающей уровня значительно ниже нижнего края почки. (Левый) Поперечный трансабдоминальный УЗ срез у пациента, страдающего веноокклюзионной болезнью печени. Отмечается выраженное увеличение и отечность печени, приводящие к сужению печеночных вен и уменьшению диаметра НПВ. Также отмечается небольшой плевральный выпот справа.
(Правый) Продольный трансабдоминальный УЗ срез у пациента, страдающего веноокклюзионной болезнью печени. Отмечается выраженная гепатомегалия с увеличением краниокаудального размера печени до 22,6 см. О гепатомегалии также свидетельствует то, что край печени находится значительно ниже нижнего полюса почки. (Левый) Поперечный серошкальный УЗ срез печени. Отмечается увеличение печени и выраженная неоднородность ее паренхимы с множественными преломляющими УЗ затенениями, представляющими собой диффузный, инфильтративный печеночноклеточный рак. Очаговое гиперэхогенное образование представляет собой жиросодержащий очаг печеночноклеточного рака.
(Правый) Поперечная трансабдоминальная цветовая допплерография, визуализируется правая ветвь воротной вены, заполненная эхогенным материалом, что согласуется с опухолевым тромбозом воротной вены. На фоне можно отметить выраженную неоднородность паренхимы, вызванную диффузным печеночноклеточным раком. (Левый) Поперечный трансабдоминальный УЗ срез у пациента с лимфомой. Визуализируется множество гипоэхогенных образовании во всех сегментах правой доли печени.
(Правый) ФДГ (фтордеоксиглюкоза) - ПЭТ у этого же пациента с лимфомой. Отмечается увеличение печение и диффузное повышение уровня метаболизма во всей ее паренхиме. (Левый) Поперечный трансабдоминальный УЗ срез. У этого пациента в печении визуализируются метастазы нейроэндокринной опухоли, отмечается увеличение печени и выраженная неоднородность ее паренхимы с множеством преломляющих УЗ затенени, вызванных изоэхогенными метастазами. Ход ветвей воротной вены искажен за счет масс-эффекта.
(Правый) МРТ в режиме Т1ВИ С+ FS (с контра -стированием и подавлением сигнала от жировой ткани) у того же пациента. Неоднородность паренхимы печени при УЗИ обусловлена множественными образованиями, практически полностью заместившими нормальную паренхиму. (Левый) Поперечный трансабдоминальный УЗ срез. В печени визуализируются множественные метастазы рака толстой кишки. Они имеют вид гиперэхогенных образований, увеличивающих печень. Заднее акустическое затенение, ассоциированное с наибольшим метастазом, вызвано кальцификатами в этом образовании.
(Правый) На поперечном трансабдоминальном ультразвуком срезе у этого пациента, страдающего саркоидозом, отмечается гепатомегалия (26 см в длину) и неоднородность печеночной паренхимы из-за вовлечения печени в патологические процессы при саркоидозе.
б) Важная информация:
1. Дифференциальная диагностика:
• Гепатомегалия:
о Обычно при длине более 15-16 см по средней ключичной линии:
- Размер зависит от пола и размеров туловища
о Измерения объема могут занимать много времени и не подходить для повседневной практики
• Вспомогательные признаки гепатомегалии:
о Увеличение хвостатой доли:
- Дифференциальная диагностика с циррозом
о Увеличение правой доли до уровня ниже правой почки:
- Дифференциальная диагностика с долей Риделя
о Округлый/двояковыпуклый контур поверхности печени
о Притупленный/тупой угол; округлый нижний край правой доли
• Увеличение левой доли (в норме- меньше правой):
о Констатируют, когда левая доля обнаруживается между селезенкой и диафрагмой
2. Распространенные заболевания:
• Жировой гепатоз:
о Увеличение размера печени и изменение ее формы при увеличении объема инфильтрации:
- Нижний край правой доли имеет округлые контуры
- Левая доля становится двояковыпуклой
о Повышение эхогенности:
- Печень значительно более эхогенная, чем почка
- Эхогенность может отличаться в разных сегментах (области умеренной жировой инфильтрации)
о Сохранение архитектоники печени
о Размытые края печеночных вен из-за повышения рефракции и рассеивания ультразвука
о Ход сосудов через печень не искажен:
- Искажение хода может возникнуть вторично вследствие увеличения объема печени
о Задние сегменты печени плохо визуализируются из-за ослабления акустического сигнала
о Участки умеренной жировой инфильтрации могут имитировать гипоэхогенное образование
о Мягкая консистенция: динамическая пульсация в ответ на сердечные сокращения
• Стеатогепатит:
о Характеризуется воспалением, сопровождающим накопление жира:
- Окончательный диагноз ставится на основании биопсии печени
о Может развиваться при алкогольном гепатите или при неалкогольном стеатогепатите (НАСГ [NASH])
о Этиология НАСГ неизвестна, но часто наблюдается при следующих состояниях:
- Ожирение
- Диабет
- Гиперлипидемия
- Наркотики и токсины
о УЗ картина:
- Признаки жирового гепатоза
- Плотная консистенция (из-за воспаления) при динамическом сканировании во время сердечных сокращений
- Неровные края печеночных вен из-за воспаления печени
- Дискретное снижение четкости визуализации печеночных вен
• Жировой цирроз:
о Увеличение левой и хвостатой долей и атрофия правой доли
о Гиперэхогенная, но неоднородная эхоструктура паренхимы печени
о Печеночные вены неправильной формы
о Развитие венозных коллатералей в области ворот печени
о Плотная консистенция
о Вспомогательные признаки портальной гипертензии:
- Асцит, варикоз, гепатофугальный кровоток, спленомегалия
• Веноокклюзионная болезнь печени:
о Гепатоспленомегалия и асцит
о Перипортальный отек и отек стенки желчного пузыря
о Сужение и монофазный тип кровотока в печеных венах из-за отека печени
о Замедленный или обратный кровоток в вороной вене
о Хорошо визуализируемые печеночные артерии и увеличенная пиковая систолическая скорость в артериях
о Аномальный индекс резистентности печеночных артерий
- менее 0,55 или более 0,75 (возможны варианты)
• Диффузная инфильтрация раковыми клетками:
о Инфильтративный печеночноклеточный рак:
- Плохо определяемая область выраженно неоднородной эхоструктуры:
Часто невозможно отличить от фонового цирроза
- Цветовая допплерография: злокачественный тромбоз воротной вены:
Отсутствие нормального кровотока и наличие гипоэхогенного тромба, прорастающего в воротную вену
Наличие артериального кровотока в тромбе воротной вены: высокая пиковая скорость (PPV); чувствительность метода не высока
о Лимфома:
- Диффузная/инфильтративная форма представляет собой бесчисленное множество мельчайших гипоэхогенных очагов
- Просообразный вид
- Перипортальная локализация
- Эхокартина при инфильтративной форме может быть неотличима от нормальной
- Также следует искать лимфаденопатию, спленомегалию или очаги селезенке, утолщение стенки кишечника, асцит
о Метастазы:
- Дискретные узелки и образования или инфильтративный рост
- Рак легкого или молочной железы: метастазы этих типов рака в печень обычно демонстрируют инфильтративный рост
- При инфильтративном росте эхоструктура паренхимы неоднородна и имитирует цирроз
3. Менее распространенные заболевания:
• Саркоидоз:
о Вовлечены печень и селезенка:
- Наиболее частая находка: неспецифическая гепатоспленомегалия
- Диффузная неоднородность эхоструктуры паренхимы
- Множественные мелкие узелки
- На поздних стадиях может вызывать или имитировать цирроз
о Может затрагивать почти каждый орган
- Наиболее частая локализация: легкие
о Нередко наблюдается лимфаденопатия верхней половины живота
• Болезни накопления гликогена:
о Гепатомегалия и множественные аденомы печени у хронически больных молодых пациентов
о Паренхима печени может быть диффузно гиперэхогенной:
- При УЗИ нельзя отличить от жирового гепатоза
о Для постановки диагноза требуется биопсия
в) Список использованной литературы:
1. Faraoun SA et al: Budd-Chiari syndrome: a prospective analysis of hepatic vein obstruction on ultrasonography, multidetector-row computed tomography and MR imaging. Abdom Imaging. ePub, 2015
2. Reynolds AR et al: Infiltrative hepatocellular carcinoma: what radiologists need to know. Radiographics. 35(2):371 -86, 2015
3. Heller MT et al: The role of ultrasonography in the evaluation of diffuse liver disease. Radiol Clin North Am. 52(6):1163-75, 2014
4. Kratzer W et al: Factors affecting liver size: a sonographic survey of 2080 subjects. J Ultrasound Med. 22(1 1):1155-61, 2003
Читайте также:

