Сильный вирус гриппа вызвал обострение панкреатита
Обновлено: 25.04.2024
Июнь 2020 года. Ранее здоровый 44-летний мужчина поступил в отделение неотложной помощи с сильной болью в эпигастрии и иррадиацией в спину, а также частой рвотой (более десяти приступов, сначала рвота содержимым желудка, затем желчью без крови) в течении 3 дней. За несколько дней до появления абдоминальных симптомов пациенту был поставлен лабораторный диагноз SARS-CoV-2 после взятия мазка из носоглотки и проведения на его основе полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР). Анализ проводили для выявления инфекции по контакту с несколькими больными COVID-19 во время работы в Египте в отеле в Шарм-эль-Шейха. После положительного анализа пациент самоизолировался. Однако через 5 дней он обратился к нам с острым панкреатитом. На тот момент у пациента не было респираторных симптомов.
Во время сбора анамнеза пациент отрицал кашель и одышку. Также пациент отрицал курение, употребление алкоголя или наркотиков (как незаконных, так и терапевтических, за исключением редкого использования парацетамола при боли в правом колене). Пациент был работником среднего класса и отрицал воздействие каких-либо опасных веществ на своем рабочем месте. Он также отмечал, что подобные приступы боли в животе у него впервые. Семейный анамнез подобными приступами не отягощен. Его жизненно важные показатели были следующими: АД 94/50 мм рт.ст., частота пульса 112 ударов в минуту, ЧДД 27 вдохов в минуту, температура тела 37,5 ° C и сатурация кислорода крови 98%. Физикальное обследование выявило выраженную болезненность в эпигастральной области без вздутия. Неврологическое обследование патологий не выявило. Детоксикационная терапия была начата немедленно с введения болюса 1,5 л лактата Рингера.
Повторная назофарингеальная ОТ-ПЦР была проведена в день поступления в больницу как часть местных протоколов для проверки пациентов. 24 июня 2020 года были получены положительные результаты. Пациент был переведен из медицинского отделения в изолятор той же больницы, специально предназначенный для пациентов с COVID-19.
Рисунок 1. Диффузное увеличение поджелудочной железы при КТ брюшной полости
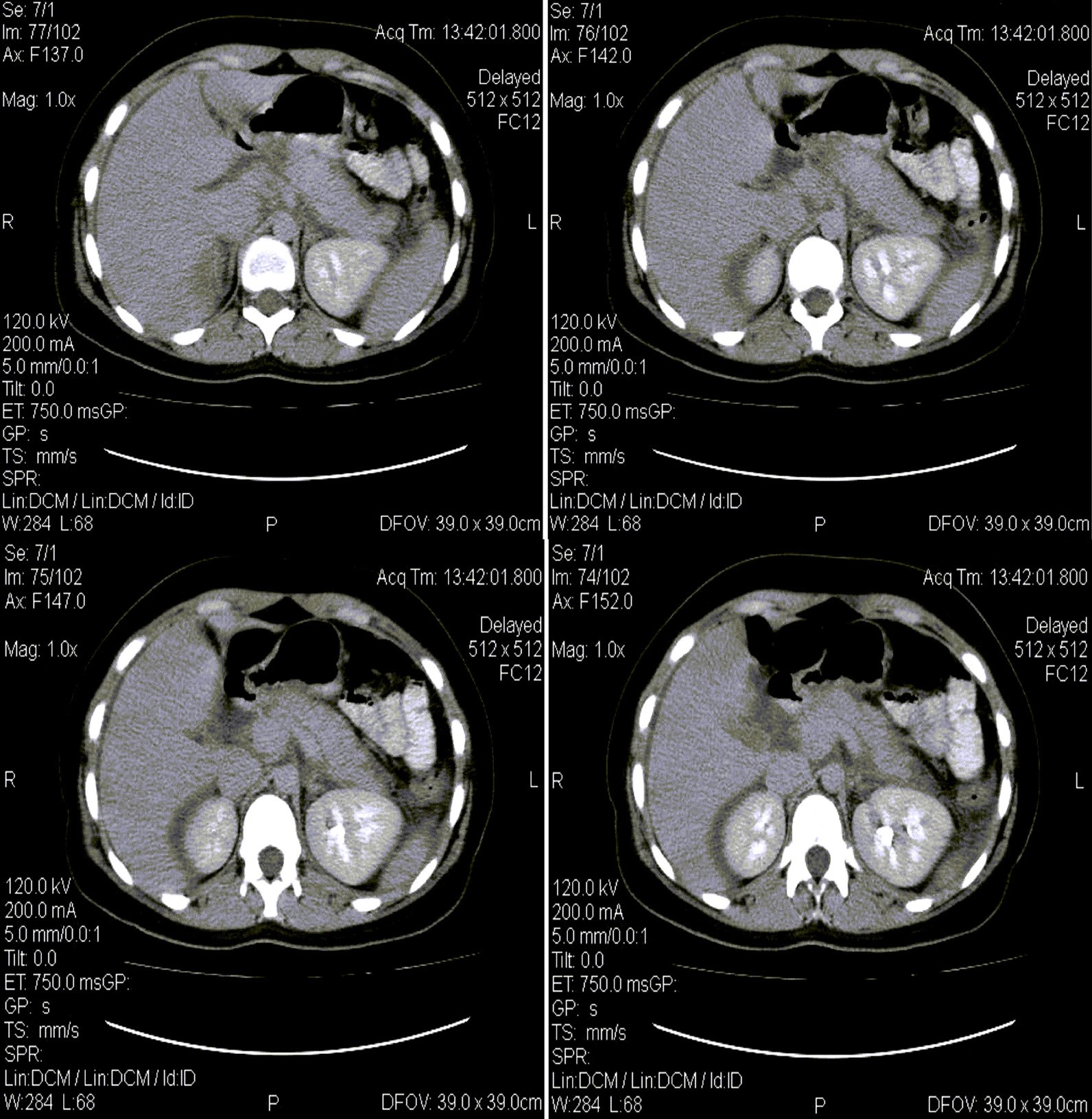
Пациент лечился консервативно четыре дня. Для лечения панкреатита пациент воздерживался от еды и питья в течении двух суток, в это же время он получал лактат Рингера в расчете 10 мл/кг/час; налбуфин (10–20 мг в день, внутримышечно) для обезболивания, омепразол (40 мг один раз в день, внутривенно) для профилактики язвы и циклизина лактат (50 мг два раза в день, внутривенно) при рвоте. На третьи сутки рвота прекратилась, а симптоматика анорексии уменьшилась, пациенту было начато пероральное кормление, которое он хорошо перенес. На пятый день пациент был стабилизирован по всем жизненно важным показателям, беспокоящие симптомы также были купированы, поэтому ему было рекомендовано продолжить лечение SARS-CoV-2 дома, принимая аскорбиновую кислоту (1 г в день, перорально) и сульфат цинка (220 мг в день, перорально). При выписке было повторно произведено УЗИ органов брюшной полости, которое снова не выявило камни в желчном пузыре. Через 30 дней пациент был здоров и не предъявлял жалоб.
Таблица 1. Лабораторные результаты при поступлении.
Количество лейкоцитов (на мм 3 )
Количество тромбоцитов (на мм 3 )
Аланинаминотрансфераза (Ед / л)
Аспартатаминотрансфераза (Ед / л)
Общий билирубин (мг / дл)
Прямой билирубин (мг / дл)
Лактатдегидрогеназа (Ед / л)
Азот мочевины крови (мг / дл)
Креатинин (мкмоль / л)
Триглицериды (мг / дл)
Общий холестерин (мг / дл)
С-реактивный белок (мг / л)
Произвольный уровень глюкозы в крови (мг / дл)
Серология на вирус гепатита А
Серология на вирус гепатита B
Серология на вирус гепатита C
Серология на ВИЧ
В редких случаях острый панкреатит может быть вызван вирусными, бактериальными, грибковыми и паразитарными инфекциями. Известно, что вирусный панкреатит вызывается паротитом, цитомегаловирусом, вирусом гепатита В, вирусом простого герпеса, вирусом ветряной оспы и вирусом иммунодефицита человека (ВИЧ) [ 1–3 ]. Хотя до конца неизвестно, что коронавирусы могут вызывать панкреатит у людей, атипичная пневмония 2003 г. (ТОРС) была связана с повреждением эндокринной поджелудочной железы и острым диабетом [ 4 ]. Этот эффект был объяснен повреждением ацинарных клеток за счет связывания вируса с рецепторами ангиотензинпревращающего фермента 2 (ACE2) [ 4 ].
Liu и др. исследователи сообщили о повышении уровня амилазы и липазы у 16,41% и 1,85% пациентов с тяжелой и легкой инфекцией SARS-CoV-2, что означает некоторую степень повреждения поджелудочной железы [ 5] . Точная патофизиология этого повреждения не совсем понятна, но SARS-CoV-2 может поражать экзокринную поджелудочную железу точно так же, как SARS затрагивает эндокринную поджелудочную железу: через связывание рецепторов ACE2, особенно теперь, когда мы знаем, что SARS-CoV-2 связывает рецепторы ACE2 в десять раз сильнее, чем SARS 2003 г. [ 6 ]. Недавнее исследование, опубликованное Müller и др. исследователями, обнаружило, что SARS-CoV-2 обладает способностью инфицировать β-клетки островков Лангерганса поджелудочной железы и реплицироваться в них, поскольку они нашли нуклеокапсидный белок SARS-CoV-2 в клетках поджелудочной железы пациентов после смерти [7]. Их результаты могут объяснить причину нарушений регуляции метаболизма у пациентов с COVID-19, таких как колебания уровня глюкозы и аномальные уровни амилазы или липазы [5].
У нашего пациента был острый бескаменный панкреатит в связи с инфекцией SARS-CoV-2. Нам удалось исключить алкоголизм, наркотики, гипертриглицеридемию, гиперкальциемию (по лабораторным исследованиям) и травмы (по анамнезу) как потенциальные причины заболевания. Пациент отрицал какие-либо похожие приступы в прошлом или наличие в семейном анамнезе подобных случаев. Мы не тестировали нашего пациента на предмет аутоиммунного панкреатита, поскольку это было невозможно в нашей больнице. Кроме того, мы не проводили исследований на предмет вирусных причин панкреатита, за исключением вируса гепатита B и вируса иммунодефицита человека, которые оба были отрицательными.
Мы провели поиск литературы в PubMed / Medline вплоть до 3 января 2021 года, чтобы выявить опубликованные отчеты о случаях COVID19, связанного с панкреатитом. Мы нашли всего 29 случаев, опубликованных в 25 статьях. Инфекции SARS-CoV-2 были диагностированы с помощью ОТ-ПЦР во всех случаях, кроме одного, где проводилось тестирование на антитела. Три случая были в детской возрастной группе младше 18 лет. Включая наш случай, пациенты имели средний возраст 43,5 года, и 14 из них являлись мужчинами (46,6%). В большинстве случаев наблюдалась боль в животе и / или рвота, у 82% пациентов был повышенный уровень липазы в сыворотке крови, и почти у всех пациентов был повышенный уровень липазы и / или амилазы в сыворотке. Более того, 72% пациентов имели результаты КТ брюшной полости, указывающие на панкреатит. Все пациенты были выписаны живыми, и только один пациент умер (Таблица 3).

Слово нашему эксперту – врачу-гастроэнтерологу Светлане Андреевой.
Причем тут ангина?
В голове не укладывалось, как это панкреатит, который принято считать болезнью токсикоманов, пьяниц и чревоугодников, мог возникнуть у домашнего мальчика, который не водит дурных знакомств, не принимает алкоголь (ну разве что бокал шампанского пару раз в году) и не признает фастфуда. Моя подруга одержима идеей правильного питания, поэтому в обычные, непраздничные дни строго следит за тем, чтобы ребенок питался исключительно ее паровыми котлетками, супами, овощными салатами и прочей полезной пищей. Но, оказывается, погрешности в рационе и вредные пристрастия – не единственная причина развития хронического воспаления поджелудочной. Часто панкреатит провоцируют и другие факторы:
● анатомические аномалии поджелудочной железы и желчных протоков, а также закупорка желчных путей камнями;
● воспалительные заболевания двенадцатиперстной кишки, желчного пузыря и желчевыводящих путей;
● аллергические недуги (в том числе пищевая аллергия);
● наследственное нарушение жирового и ферментативного обмена;
● лактазная недостаточность (чаще эта причина вызывает панкреатит у малышей);
● употребление лекарственных препаратов (кортикостероиды, сульфаниламиды, диуретики и т. д.);
● перенесенные вирусные и бактериальные инфекции (наиболее часто – свинка и грипп, а также другие заболевания).
Возможно, именно последняя причина сыграла роковую роль в жизни парня. Подросток не так давно переболел тяжелой ангиной, которая могла дать осложнение на поджелудочную. А тут еще банкет с обилием непривычных, тяжелых для пищеварения продуктов. Вот и результат!
Но не исключено, что причина была в чем-то другом. Например, в нарушении режима питания. Ведь единственный прием пищи в школе – это завтрак после второго урока, а домой парень обычно приходит не раньше 5 часов вечера и только тогда садится обедать. А больших пропусков между приемами пищи поджелудочная не любит, как не любит она и стрессы, которые многие врачи называют отдельным фактором риска панкреатита.
Под чужой маской
Приступ панкреатита может сопровождаться диареей, тошнотой, рвотой, небольшим повышением температуры. Но главный признак болезни – это боль, возникающая во время или после еды. Этот симптом бывает разной степени выраженности: от слабого покалывания до болевого шока. Часто болезненность проявляется в эпигастральной области, поэтому нередко панкреатит путают с заболеваниями желудка и долго лечат пациентов от мнимого гастрита.
Иногда боль бывает опоясывающей, при этом она отдает в спину и грудь, имитируя приступ стенокардии. Часто воспаление поджелудочной выглядит как аппендицит. Поэтому невозможно поставить диагноз, основываясь только на клинических признаках. Для правильной диагностики нужен комплекс исследований:
● общий клинический анализ крови (повышенный уровень лейкоцитов указывает на воспаление);
● биохимический анализ крови (большое количество фермента амилазы и других ферментов поджелудочной подтверждает наличие заболевания);
● анализ мочи (амилаза содержится и в этой физиологической жидкости);
● анализ кала (наличие повышенного количества жира, непереваренного крахмала, белковых волокон говорит о хроническом панкреатите);
● УЗИ брюшной полости (необходимо для оценки состояния протоковой системы поджелудочной железы и желчных путей, наличия кист и новообразований).
По показаниям назначают фиброгастродуоденоскопию, рентгенологические исследования и другие методы (например, оценку функционального состояния поджелудочной железы с использованием различных стимуляторов секреции). Все эти меры позволяют подобрать соответствующее лечение.
Холод и голод
Вот два главных принципа первой помощи при приступе панкреатита. Поскольку боль в животе вызвана воспалением, ни в коем случае нельзя давать больному теплую грелку, иначе воспалительный процесс усилится. Наоборот, нужен пузырь со льдом. При остром заболевании или приступе хронического панкреатита обязательно госпитализируют.
Начинается лечение с назначения постельного режима – воспаленной поджелудочной железе требуется полный покой. В первые двое суток больному придется поголодать, но пить нужно как можно больше. Полезны минеральные воды (лучше подогретые и без газа). Эти напитки уменьшают застойные явления в желчных протоках и поджелудочной железе, обеспечивают противовоспалительное действие за счет постоянного оттока секрета и слизи, нормализуют моторную функцию желудка. Затем постепенно вводится щадящая для желудочно-кишечного тракта пища (умеренно теплая, протертая и не провоцирующая выделение желудочного сока). Рекомендуются жидкие каши (только не пшенная), слизистые супы, протертые овощи (за исключением капусты), отварное нежирное мясо (кролик, курица), омлет, диетический творог.
Помимо диеты, врач назначает препараты ферментов поджелудочной железы и лекарства, снижающие секрецию желудочного сока и тормозящие работу больного органа. В тяжелых случаях на первом этапе лечения больному дают глюкокортикоидные гормоны и антибиотики. Если диагноз установлен в ранние сроки (1–2-е сутки), консервативное лечение обычно приводит к выздоровлению. Но затем в течение как минимум двух лет нужно регулярно наблюдаться у хирурга и эндокринолога. Хирургическое лечение требуется только в случае прогрессирующего разрушения органа и неэффективности медикаментозного лечения.
Эх, не до жиру!
Главная часть лечения хронического панкреатита – специальная диета. Ее нужно соблюдать достаточно долгое время и после выписки из больницы. Суть лечебного питания в том, чтобы ограничивать продукты, стимулирующие секрецию поджелудочной железы, а также избегать жиров. Дело в том, что ферменты, расщепляющие в организме белки, вырабатываются благодаря работе не только поджелудочной, но еще и желудка, и кишечника. А вот усвоению жиров способствует только одна поджелудочная. Чтобы разгрузить больной орган и дать ему отдохнуть, лучше на время отказаться от жиров.
При хроническом панкреатите также запрещены все сокогонные продукты: крепкие бульоны (причем не только мясные и рыбные, но и вегетарианские), жирные сорта мяса и рыбы, жареные и копченые блюда, консервы, колбасы, грубая клетчатка (например, бобовые, капуста), острые закуски и приправы, свежий хлеб, мороженое, холодные и газированные напитки, крепкий кофе, шоколад.
Есть больному нужно дробно: не менее шести раз в день маленькими порциями. Нельзя употреблять как холодную, так и горячую пищу – только в теплом виде. Из жидкостей рекомендуются несладкий чай и минеральная вода. При сниженной секреторной функции желудка минералку надо принимать за 30 минут, при повышенной секреции – за 1,5 часа до еды.
Следует быть осторожными со свежими овощами и соками. Нередко избыточное употребление этих продуктов, особенно соков цитрусовых, может привести к нарушению выработки пищеварительных ферментов поджелудочной железой. Помимо соблюдения диеты, дополнительно требуется употреблять витамины A, C, B1, B2, B12, PP, K, фолиевую кислоту.

Виной всему – современный образ жизни
Нина Богданова: Это опасное заболевание поджелудочной железы. Лёгкая форма панкреатита протекает с минимальным поражением органов и систем, выражается в основном хроническим отёком железы, легко поддаётся лечению и даёт благоприятный прогноз к быстрому выздоровлению. Тяжёлая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях либо местными осложнениями, в частности, некроз тканей, инфицирование, кисты, абсцессы.
- Можно ли жить без поджелудочной железы?

- Пациенты часто задают такой вопрос. Действительно, есть такие заболевания, при которых приходится удалять железу либо её большую часть. Это в случае рака либо других деструктивных процессов. Как следствие, в организме нет ферментов, необходимых для нормального пищеварения. На сегодня прогрессивные технологии в фармакологии позволили синтезировать аналоги ферментов сока поджелудочной железы и синтетический инсулин. Наши пациенты после удаления органа вынуждены пожизненно принимать данные препараты.
Однако острые и молниеносные нарушения функции поджелудочной железы для человека зачастую становятся фатальными. Она выполняет важную роль в организме. До того как пища поступила в тонкую кишку, туда, по внутренним протокам, подаётся необходимое количество секрета поджелудочной железы: ферменты, участвующие в переработке съеденной пищи, инсулин, понижающий уровень сахара в крови. Благодаря этому отлаженному механизму организм получает из продуктов питания все необходимые микроэлементы, аминокислоты, белки. Поэтому болезни поджелудочной железы, к которым относится и панкреатит, могут серьёзно нарушить нормальную работу всего организма.
К сожалению, жизнь современного человека не просто основана на нарушении принципов правильного и рационального питания, но и нередко бросает вызов самому ценному - здоровью. Болезни пищеварительного тракта с неимоверной скоростью распространяются по планете. Медицинская статистика свидетельствует о том, что из каждых 100 человек 16 страдают подобными заболеваниями. Гастриты, язвенная болезнь, колиты за последнее десятилетие удвоились. Именно заболевание поджелудочной железы в этом списке занимает лидирующие позиции. Ещё в прошлом столетии острый панкреатит был редким явлением. Сейчас же эта болезнь находится на одной ступеньке с язвой желудка.
Несомненно, все мы согласимся, что причиной этому стал наш образ жизни. Перекусы на бегу, переедания, когда наконец-таки вернулись домой с работы и от души наелись, плохое качество потребляемых продуктов, красителей, подсластителей, алкоголь и, конечно, стрессы. В наше время число хронических панкреатитов увеличились вдвое, гораздо чаще болеть стали именно люди молодого возраста, и всё это только за последние тридцать лет. Смертельные осложнения и опасные последствия стали закономерностью, а не исключением.

Шок и нестерпимая боль
- Чем опасно обострение панкреатита?
Поздние осложнения тоже не утешительны. Пациент, перенёсший острый панкреатит, должен помнить - он в группе риска по развитию сахарного диабета, анемии, язвы, холецистита. Периодические обострения пакреатита ведут к сужению протоков, выводящих желчь, к сгущению и кристаллизации желчи, что может стать причиной развития желтухи, рака поджелудочной железы.
- Каковы симптомы острого панкреатита? Как распознать болезнь?
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, отдавать под левую лопатку. Боль носит постоянный характер, в положении лежа на спине усиливается. После приёма пищи, особенно жирной, острой, жареной, алкоголя, самочувствие ухудшается.
Тошнота, рвота. Рвота может быть неукротимой, содержать желчь, не приносить облегчения. Повышение температуры тела. Умеренно выраженная желтушность склер. Редко - лёгкая желтуха кожных покровов. Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога, однократный жидкий стул). Клинические симптомы острого панкреатита тяжело дифференцировать от других, не менее опасных заболеваний, таких как перфорация язвы, острый холецистит, аппендицит, без инструментальных методов исследования.

Три дня без еды
- Кто в группе риска?

У женщин же намного чаще, чем у мужчин, встречается желчнокаменная болезнь - основной причиной развития не только панкреатита, но также холецистита. Кроме того, организм представительниц прекрасного пола более чувствителен к гормональным изменениям, которые также могут спровоцировать болезнь. Развитию воспалительного процесса в тканях поджелудочной железы способствуют климакс, беременность и роды, длительный приём некоторых гормоносодержащих лекарств.
Что касается детей, определить причину развития панкреатита у малышей довольно непросто. Но чаще всего факторами, способствующими возникновению заболевания, являются повреждения поджелудочной железы, полученные вследствие оперативного вмешательства или травм, и генетическая предрасположенность. Нередко панкреатит диагностируется у детей, больных кишечной, лёгочной или смешанной формой муковисцидоза. Пищевая аллергия, хронические очаги инфекции, затруднение оттока пищеварительного сока, паротитная инфекция - всё это и многое другое может привести к нарушениям в работе поджелудочной железы у детей. В любом случае помните: определить причину развития панкреатита помогут только врач и прохождение назначенных им обследований.
- Как лечится этот недуг?
- Мы, врачи, при приступах острого панкреатита придерживаемся золотого правила: холод, голод и покой. Отказаться от приёма пищи необходимо не менее чем на три дня. В этот период разрешается только вода. Именно этот срок необходим нашему организму, чтобы полностью восстановить утраченные функции. Поэтому, не нагружая поджелудочную пищей, мы даём ей возможность за эти три дня вновь восстановиться в должной степени. После трёхдневного голодания рекомендуется восстанавливать рациональное питание постепенно. В первую очередь следует отказаться от употребления жирных, острых и жареных блюд.

Алкоголь в любом количестве опасен. Кофе, приправы и концентрированные мясные бульоны заставляют поджелудочную железу работать в усиленном режиме, и, как следствие, приступ может возобновиться. От употребления сырых овощей и сладостей, сдобы в первые несколько дней после голодания тоже лучше воздержаться.
Нежирное мясо, приготовленное на пару, насытит наш желудок с минимальным вредом для организма в отличие от любимых многими копченостей и полуфабрикатов. Советую употреблять не более 20 граммов сливочного масла в день. В состав диетического питания необходимо включить рыбу нежирных сортов и тушёные овощи.
Пища должна быть пюреобразной консистенции, не горячая, но и не холодная, и желательно приготовленная на пару. Питание целесообразно разделить в пять-шесть приёмов. Небольшими порциями по 200-300 граммов. Рекомендуется придерживаться принципа дробного питания в течение полугода, дабы не провоцировать новых осложнений. Острый панкреатит должен лечиться только в стационаре. До полного купирования болевого синдрома.
- Как защитить себя и своих близких от этой болезни?
Развитие панкреатита не зависит от возраста, но напрямую связано с образом жизни. Отчасти по этой причине недавно не стало известного шведского диджея и музыкального продюсера Авичи. Парень ушел из жизни в 28 лет. О том, как отличить заболевание от других и с помощью чего бороться с ним, рассказывает врач-гастроэнтеролог и диетолог Лилия Косникович.

Что такое хронический панкреатит, и как разобраться в симптомах
— Хронический панкреатит — воспалительное заболевание поджелудочной железы. Со временем оно может приводить к повреждению структуры органа по типу фиброза — замещения нефункционирующей тканью. Иногда также образовываются микрокамни в протоках, кальцинаты и кисты в железе. Недуг характеризуется наличием болевого синдрома и постепенным развитием ферментативной недостаточности.
По словам врача, болеют, в основном, мужчины от 30-40 лет. В нашей стране панкреатит напрямую связан с употреблением алкоголя.
Многие пациенты сегодня прежде, чем обратиться к врачу, читают информацию в интернете. Они думают, что панкреатит проявляется эпигастральной опоясывающей болью (боль вверху живота). Если дискомфорт носит другой характер, значит, и болезнь иная.
— Это не всегда так. Основные клинические проявления зависят от фазы, в которой находится болезнь. Первый этап развития заболевания (условно первые 5 лет течения болезни) характеризуется отсутствием боли. Здесь речь может идти о расстройствах пищеварения — диспепсии. Она проявляется вздутием живота, отрыжкой, тяжестью в верхних отделах живота. Часто первые симптомы хронического панкреатита тяжело отличить от функциональной диспепсии — одного из самых частых функциональных заболеваний желудка. Оно возникает из-за повышения кислотности в организме и нарушения сокращения пищеварительного органа. Подобные недуги могут быть проявлениями психосоматики и возникать на фоне депрессии, тревожных расстройств.
О стадиях панкреатита
Панкреатит развивается постепенно. На первой стадии у человека может наблюдаться снижение аппетита, тошнота, отрыжка, вздутие живота… Это так называемые доклинические проявления. Желательно обратиться к врачу уже на этом этапе. Первая фаза хронического панкреатита плохо диагностируется. На ультразвуковом исследовании и магнитно-резонансной томографии изменения структуры органа еще не видны. Вот почему поставить диагноз вначале сложно. Однако при раннем течении болезни ее легче лечить и можно избежать осложнений.

— Вторая фаза характеризуется клиническими проявлениями (у 5% населения эта стадия может быть безболезненной). Распространенность боли зависит от локализации воспалительного процесса (головка, тело или хвост органа). Боли могут быть только в верху живота (в эпигастральной области), распространяться по всей верхней половине живота и иметь опоясывающий характер. Важно понимать: просто так сильнейший дискомфорт не возникает. Не бывает, что сегодня ничего нет, а завтра есть. Болезнь прогрессирует постепенно и не заметить ее нельзя.
Врач объясняет, что в Беларуси около 90% случаев панкреатита связаны с чрезмерным употреблением алкоголя. Остальные 10% — это наследственные факторы и наличие желчекаменной болезни. Ожирение редко становится причиной развития хронического воспаления в поджелудочной железе.
Затем наступает третья фаза, которая характеризуется наличием ферментативной недостаточности поджелудочной железы и проявляется диареей.
Как предотвратить заболевание
К факторам риска в развитии хронического панкреатита относятся также: генетическая предрасположенность к воспалительным процессам поджелудочной железы, курение, злоупотребление алкоголем.
— Поэтому, чтобы быть здоровым, нужно ограничить употребление алкоголя и отказаться от курения. Из-за того, что панкреатит может развиться вследствие наличия желчекаменной болезни, пациентам часто удаляют желчный вместе с камнями. Это делается в профилактических целях, чтобы не допустить развитие панкреатита.
О правильной диагностике
— Диагностика имеет большое значение. В мире сегодня проводится исследование панкреагенной ферментативной недостаточности. Для этого проверяется анализ кала на эластазу. Этот фермент выделяется поджелудочной железой и участвует в переваривании пищи. У нас такие исследования пока не проводятся.
Для выявления структурных изменений в железе я рекомендую пациентам не только УЗИ органов брюшной полости, но и магнитно-резонансную томографию поджелудочной железы. Важно также максимальное сотрудничество с врачом, оценка всех клинических проявлений и обследований.
Если случился приступ острого панкреатита, что делать?
Врач объясняет: если случился приступ боли в верхних отделах живота, первым делом нужно принять спазмолитик (2 таблетки но-шпы). Если не помогает, вызывать скорую помощь и далее действовать по рекомендации доктора.

— Именно врач решит, какие анализы необходимо сдать. Как правило, это общий анализ мочи и крови, биохимический анализ крови на ферменты поджелудочной железы. Доктор изучит результаты и отличит острый панкреатит от язвы двенадцатиперстной кишки или функциональной диспепсии, назначит грамотное лечение.
Непроходящий кашель, слабость, апатия, аритмия, непривычные расстройства при, казалось бы, обычной простуде — все это сигналы, которые мы привыкли не замечать. Тем не менее, запускать данные проблемы нельзя, так как они могут оказаться признаками серьезных осложнений ОРВИ.
Даже если ваша болезнь была недолгой и протекала в легкой форме, опасность неприятных последствий никуда не исчезает. Как не пропустить первые тревожные звоночки, рассказывает терапевт Лариса Баранова.

Что такое ОРВИ?
— Острые респираторные вирусные инфекции — это группа заболеваний, передающихся воздушно-капельным путем. Список этих заболеваний довольно обширный — около 254 вирусов. Сюда же попадает и коронавирус.
Самые распространенные ОРВИ в нашей стране:
- аденовирусные инфекции;
- ротавирусные инфекции;
- грипп.
В осенне-зимнее время необходимо быть особенно осторожными, так как именно в этот период ОРВИ особенно активны.
Почему не стоит переносить проблему на ногах
— Часто люди сами себе ставят диагноз и при слабых симптомах считают, что это обычная простуда, которую не нужно лечить, она сама пройдет. Но важно понимать, что ОРВИ опасны не только сами по себе, но и своими осложнениями.
Пострадать от последствий могут абсолютно все органы и системы организма. В особой группе риска — люди с хроническими заболеваниями. Вирусы способны обострить данные проблемы. Течение болезни зависит также от возраста человека, его иммунитета и особенностей здоровья.

Я очень советую при первых неприятных симптомах всегда обращаться к врачу, чтобы хотя бы понять причину недомогания. Это важно не только для здоровья самого человека, но и для безопасности окружающих людей, ведь все ОРВИ передаются очень быстро и легко, даже без прикосновений.
Давайте разберем самые частые последствия ОРВИ, которые могут настигнуть вас в самый неподходящий момент.
Непроходящий кашель
— Если кашель беспокоит вас дольше 5-7 дней — это не норма.
Несмотря на то, что проблему часто связывают именно с простудой, нередко она оказывается симптомом совсем других заболеваний, например, сердечно-сосудистых. И если вы считаете, что выздоровели, а кашель не проходит, обратиться к врачу стоит обязательно. Диагностика должна определить, в чем причина осложнения и точно ли она кроется в легких.

Кашель чаще всего является причиной поражения верхних дыхательных путей либо легких. Если ОРВИ вовремя не взять под контроль, бронхолегочная система действительно может давать сбой и кашель становится хроническим.
- высокая температура, которая не спадает в течение нескольких дней;
- выраженная слабость;
- головная боль;
- одышка;
- лихорадка и озноб.
— При коронавирусе симптомы пневмонии бывают слабовыраженными или отсутствуют вовсе. Поэтому важно обратиться к врачу и сделать рентгенологическое исследование легких при даже самых минимальных подозрениях.
Хорошей подсказкой для врачей тут служит показатель уровня сатурации — количество кислорода в крови. Если он держится на отметке около 94%, это плохой знак. Показатель в 92% уже считается критическим.
Если вовремя не приступить к лечению пневмонии, ситуация может завершиться даже летальным исходом.
Нарушения слуха
— В организме все взаимосвязано. Вирус проникает через носоглотку и способствует развитию заболеваний среднего и внутреннего уха, что нередко приводит к тугоухости. Самая распространенная проблема в таком случае — отит.

- выраженная боль в ушах;
- головная боль;
- снижение слуха;
- выделения из ушей.
Это довольно опасное осложнение, которое может закончиться полной глухотой. Запускать отит ни в коем случае нельзя. Помимо терапевта, пациента в таком случае должен наблюдать ЛОР-врач.
— Это воспаление околосердечной сумки и/или сердечной мышцы. Вирусы способны добираться и до этой области и вызывать самые разные нарушения.

- одышка;
- нарушение сердечного ритма;
- боль или тяжесть в области сердца;
- синева губ;
- повышенная потливость.
Выявить миокардит не так-то просто. У этого заболевания множество масок. Даже на кардиограмме не всегда можно заметить явные сбои. Для точных выводов порой требуется пункция сердца. Но чаще диагноз ставится по косвенным признакам, а также общим и специализированным анализам.
Пиелонефрит
Вирус способен перемещаться по всему организму — как вверх, так и вниз. При втором варианте не исключено воспаление почек — и это также коварная болезнь. Она может принимать вид простуды, радикулита, цистита или гастрита.

У женщин проблема обычно появляется чаще, чем у мужчин. Вероятность пиелонефрита возрастает при присоединении бактериальной инфекции.
- высокая температура;
- боль при мочеиспускании;
- боль в зоне поясницы;
- чувство жажды;
- дрожь и озноб;
- резкий запах мочи.
Пускать проблему на самотек нельзя, так как заболевание может трансформироваться в почечную недостаточность, гнойное поражение почек или даже сепсис (заражение крови).
Астенический синдром
— Это самое распространенное последствие, особенно сейчас в период пандемии. В народе его называют синдромом хронической усталости. Это болезненное состояние с огромным спектром различных нарушений.
- повышенная утомляемость;
- апатия;
- скачки настроения;
- подавленность;
- нарушение сна;
- слабость;
- нарушение концентрации.
На самом деле астения — это защитная реакция организма, которая заложена в организме каждого человека. Она позволяет нервной системе и психике оградиться от разрушительных внешних и внутренних воздействий. Понять ее природу сложно, так же, как и выявить первопричину.
— Астения тоже может прятаться за другими симптомами и даже выдавать симптомы, которые намекают на все вышеперечисленные заболевания. Порой обследования и анализы в норме, а человек чувствует себя плохо. В таком случае, корни проблемы нужно искать именно в той самой психологической защите.
Длительность астении может варьироваться от пары недель до двух месяцев, а иногда и больше. Как раз после коронавируса астенические явления стали приобретать более продолжительный характер, чем при других ОРВИ.
Для поддержки организма стоит обратить внимание на витамины, особенно: С, D и группы В. Они помогают и в процессе болезни, и в период восстановления.
Кроме того, давно появились препараты, специально созданные для облегчения астенического синдрома. В них обычно содержатся такие компоненты, как цитопротектороы-антигипоксанты. Они активируют многие процессы в организме, в том числе поддерживают нормальную работу всех клеток.

Такие препараты также оказывают общее тонизирующее действие, повышают работоспособность, помогают сосредоточиться. Снижается раздражительность и утомляемость, появляется дополнительная энергия.
Тем не менее, процесс выздоровления проходит еще быстрее, если к работе подключается психолог, который подскажет человеку, как ему помочь своей нервной системе.
Будьте внимательны к своему организму, не пускайте болезнь на самотек. В любой непонятной ситуации лучше перестраховаться, чтобы оградить свой организм от опасных последствий.
Читайте также:


