Симптомы хламидиоза и генитального герпеса
Обновлено: 17.04.2024


При несвоевременном или отсутствующем лечении хламидиоз дает осложнения. У женщин это бесплодие, у мужчин – эпидидимит (воспалительный процесс в семенниках). Также к осложнениям хламидиоза относят – синдром Рейтера, простатит , сальпингит, эндометрит и многие другие.
Что такое хламидиоз: причины и особенности инфекции
Частота инфицирования хламидиями ниже, чем у гонореи, но, тем не менее хламидиоз является практически самым распространенным половым заболеванием. Ежегодно отмечается порядка 200 млн. новых заражений хламидиями. Причина хламидиоза — бактерии хламидии — Chlamydia trachomatis.
Внедряясь в организм, хламидии поражают в первую очередь мочеполовую систему человека и урогенитальный тракт. При этом хламидиоз может протекать как одиночная инфекция, так и в комбинации с другими инфекциями мочеполовой системы: трихомониазом, бактериальным вагинозом.
Хламидия – бактерия, внедряющаяся внутрь клетки и использующая ее вещества для питания и др. аспектов жизнедеятельности. Это энергетический паразит, не способный самостоятельно синтезировать АТФ. Размножение хламидий происходит делением, микроорганизм имеет собственную ДНК и РНК. В итоге клетки слизистой человека гибнут.
Сейчас носителями хламидий, является почти 1 млрд. человек. Как только обстоятельства изменятся — например, ослабнет иммунитет, хламидиоз тут же активизируется.
Как можно заразиться хламидиозом: одного раза достаточно
Широкое распространение заболевания объясняется тем, что его симптоматика часто не имеет яркой выраженности, и пациент длительное время может не подозревать о наличии у него хламидиоза.
Половой путь : вагинально, анально и орально ! Хламидиоз — половое заболевание, следовательно заразиться им можно во время незащищенного вагинального или анального полового акта. Существует вероятность передачи хламидиоза при оральном половом контакте, существенно повышающаяся при наличии повреждений слизистых оболочек.
При родах . Есть большой риск передачи хламидий от матери к ребенку во время родов, при прохождении новорожденного через родовые пути. В этом случае происходит инфицирование глаз и ротовой полости.
Симптомы
Инкубационный период инфекции составляет от – 1 недели, до – 2 месяцев, в течении этого времени инфекция распространяется в организме. У 45% мужчин и 65% женщин заболевание в этот период не дает никаких проявлений и может быть выявлено только при лабораторном исследовании биоматериалов.
При остром хламидиозе у мужчин и женщин наблюдаются разные симптомы. При этом женский организм более восприимчив к инфицированию – заражение происходит быстрее и последствия более серьезны.
Как проявляется хламидиоз у женщин
Проявления хламидиоза у женщин на различных этапах инфицирования сводится к следующим симптомам:
- Выделения из влагалища. Имеют слизистую структуру, возможно присутствие гноя. Могут иметь неприятный резкий запах.
- Появляются боли во время мочеиспускания, ощущение рези или жжения.
- Во время менструации возможно появление резких болей в области половых органов.
- Появление кровотечения между менструациями, кровь может быть как чистой, так и с примесью слизи.
- Субфебрильная температура, общая слабость организма, схожая с ощущениями во время простуды.
Даже один из симптомов — тревожный звоночек, при котором следует обязательно обратиться к гинекологу и сдать анализы на хламидиоз.
Как проявляется хламидиоз у мужчин
Хламидиоз у мужчин может давать следующие симптомы:
- Прозрачные слизистые выделения из мочеиспускательного канала.
- Наличие гноя в моче и ее помутнение.
- Изменяется цвет мочи, могут появиться кровянистые выделения, которые также могут присутствовать в семенной жидкости во время семяизвержения.
- Мочеиспускание сопровождается жжением или ощущением рези.
- Появляются спонтанные боли в области малого таза, поясницы, мошонки.
- Наблюдается субфебрильная температура (держится повышение от 37.1 до 38 град.).
- Общее физическое недомогание.
Бывает, что хламидии у мужчин образуют локальные колонии без общего заражения организма. Очаговые скопления без развития инфекционного заболевания, обусловлены сильным иммунитетом и сопротивляемость антител к воздействию хламидий. При этом мужчина остается заразным.

Оральный хламидиоз и его симптоматика
При заражении хламидиями во время орального секса или при передаче бактерий бытовым путем через посуду и т.д. развивается оральный хламидиоз, поражающий ротовую полость, горло, носоглотку. В данном случае, может наблюдаться следующая симптоматика заболевания:
- Постоянный неприятный запах изо рта.
- Носоглотка покрывается слизистыми отложениями.
- Постепенно слизь переходит на верхнее нёбо и язык.
- Наблюдается заложенность носа, сложности при дыхании.
- Увеличение миндалин, опухание задней стенки горла.
- Потеря вкусовых ощущений из-за наличия слизи на вкусовых рецепторах языка.
- Боль при нажатии на слизистую горла, неба или языка.
- Затрудненное дыхание из-за опухшего горла.
- Приступы удушья чаще всего проявляющиеся в вечернее время или в жаркий период.
Со временем, пациент теряет вкусовую чувствительность, а прием пищи сопровождается болью, появляющейся при проходе пищи через воспаленное горло. Развивается постоянное неприятное ощущение во рту. Допустимо спазматическое, непроизвольное подергивание языком.
Так как симптоматика хламидиоза достаточно расплывчата и зачастую напоминает проявления других заболеваний, необходимо при любых отклонениях (выделения, зуд, жжение) обратиться к врачу. У женщин это гинеколог , у мужчин – уролог .
Осложнения
Хламидиоз часто становится причиной серьезных заболеваний, являющихся осложнением болезни при неправильном или неэффективном лечении. В частности, были выявлены следующие последствия:
- Синдром Рейтера – наиболее серьезное осложнение, в ходе которого развиваются симптомы уретрита, конъюнктивита и артрита. На завершающих стадиях происходит деформация суставов — причина инвалидности на всю жизнь.
- Орхоэпидидимит – болезнь чревата мужским бесплодием из-за уничтожения клеток Лейдига, способствующих процедуре спермагенеза.
- Стриктура уретры – из-за появления рубцов на ткани, вызванных атакой хламидий, сужается и пережимается мочеиспускательный канал, что заканчивается резкими болями при мочеиспускании. Для исправления ситуации производится операционное вмешательство.
- Хронический простатит – хламидиоз оказывает комплексное негативное влияние на простату, способствует сужению протоков, уменьшает выработку секрета простаты, понижает уровень выработки тестостерона, что приводит к снижению потенции.
Описанные выше осложнения проявляются на стадиях запущенного хламидиоза, если лечение на начато вовремя. В большинстве случаев, осложнений можно избежать.
Хламидиоз при беременности
Хламидиоз оказывает серьезное влияние на ход беременности, может стать причиной широкого спектра проблем и сбоев в работе женского организма. В зависимости от того, на каком сроке беременности начался хламидиоз, можно столкнуться со следующими последствиями:
- Бластопатия – происходит отмирание плодного яйца, что заканчивается замершей беременностью , выкидышем .
- Эмбриопатия – аномалии в развитии маточных труб;
- Преждевременные роды. .
Если хламидиоз был перенесен до беременности, он может стать причиной сбоев нидации плодного яйца, что в абсолютном большинстве случаев приводит к женскому бесплодию . Учитывая все риски, проверка на хламидиоз является обязательной при планировании беременности, а также на различных этапах вынашивания ребенка, если появились признаки и симптомы присутствия хламидий в организме.
Даже если хламидиоз во время беременности не доставил значительных проблем, хламидии могут передаться ребенку во время родов. Самое серьезное осложнением у новорожденных, полученное из-за хламидиоза матери — неонатальная хламидийная пневмония. Это заболевание тяжело поддается лечению, имеет множество осложнений и высокую статистику смертности. Дети, родившиеся у матери с хламидиозом, должны в обязательном порядке проходить проверку на инфекцию в возрасте от 1 до 3 месяцев.
Как диагностируют хламидиоз: анализы на хламидии
На сегодняшний день разработано несколько эффективных методов диагностики хламидиоза, которые позволяют определить наличие инфекционного возбудителя даже в случае присутствия его в пробе в минимальных количествах. В качестве исследуемого материала могут применяться мазок, соскоб с поверхности половых органов, кровь, семенная жидкость и т.д. В медицинском центре Диана с целью диагностики хламидиоза не применяются экспресс-тесты, которые предоставляют ложные результаты.
Основные и наиболее высокоэффективные методики.
- Реакция иммунофлюоресценции (РИФ);
- Иммуноферментный анализ (ИФА);
- Полимеразная цепная реакция (ПЦР);
- Посев на хламидии.
Общий мазок (вероятность выявить наличие хламидий таким образом не более 15 %, поэтому применение данного анализа не эффективно, а вот выявить сопутствующие инфекции, усугубляющие проблему, он поможет). Про анализы на хламидиоз читайте здесь .
Стремясь к максимальной точности и информативности, предпочтение отдается высокотехнологичным методикам:
Иммуноферментный анализ крови (ИФА)
Методика позволяет достаточно точно установить стадию заболеваний и хламидийное происхождение, а также наличие микроорганизмов в других органах не относящихся к мочеполовой системе. Имеет сравнительно высокую точность исследования – до 60%. Может результативно проводиться только после начала выработки специфических антител к хламидиям – через 5-20 дней с момента инфицирования.
Это связано с тем, что ИФА и РИФ – иммуноферментный анализ и исследование реакции иммунофлюоресценции направлены не на выявление самого возбудителя хламидиоза, а на обнаружение специфических антител к данному конкретному антигену. Этого добиваются путем контролируемого образования комплексов антиген-антитело, которые в случае с методом РИФ мечены флуоресцентным веществом, что делает образовавшиеся комплексы светящимися. Это облегчает их обнаружение при микроскопическом исследовании материала.
В ходе исследований определяется концентрация антител групп IgM, IgA, IgG вырабатываемых организмом при защите от хламидийной инфекции на разных стадиях инфицирования организма. Исследование занимает достаточно немного времени и стоит недорого.
Полимеразная цепная реакция (ПЦР)
Метод ПЦР имеет высокую эффективность, и позволяет со 100% вероятностью говорить о том, есть хламидии в организме или их нет. Исследование основано на технологии выявления ДНК хламидий во взятом образце – соскоб с уретры, секрет предстательной железы, эякулят, осадок мочи, слюна, кровь и другие биоматериалы. Определение результатов, в зависимости от используемого оборудования занимает до 3 дней.
Запуская реакцию дублирования отрезков ДНК, специалист может за короткий временной промежуток получить генетическую цепочку инфекционного возбудителя в миллион раз удлиненную в сравнении с первичным отрезком. Это позволяет со стопроцентной точностью идентифицировать хламидии.
Методика имеет высокую точность, получение неверных результатов возможно только при нарушении технологии забора или транспортировке биоматериала.
Посев на хламидии
Микробиологическое исследование имеет 90% точность в выявлении хламидий в организме.
Посеяв образец биологического материала на специальную питательную среду и создав благоприятные условия для размножения и роста, через некоторое время удается получить полноценную колонию возбудителя. Идентифицировать инфекцию в этом случае несложно простым микроскопическим исследованием. Преимущество этой методики заключается в возможности постановки проб чувствительности возбудителя к различным антибиотикам. Это позволяет выбрать наиболее эффективный препарат для лечения хламидиоза.
Лечение хламидиоза
Так как возбудитель хламидиоза — внутриклеточная бактерия, то при лечении заболевания используются антибактериальные препараты (этиотропная терапия). Подбираются антибиотики, уничтожающие микроорганизмы выявленной группы. Назначить подходящие препараты может только компетентный специалист на основе проведенных анализов и после выявления типа хламидийных бактерий, области поражения и прогресса заболевания.
Кроме этого, если есть сопутствующие инфекции, могут применяться антибиотики, противогрибковые препараты, иммуномодуляторы. При наличии большого количества выделений потребуются противомикробные средства.
Как правило, препараты выписываются в форме таблеток, уколов, могут быть местного применения в виде вагинальных свеч для женщин. В большинстве случаев сочетается несколько лекарств и вспомогательных средств, также купирующих возможность развития осложнений или интоксикации организма. Лечение производится в домашних условиях. После прохождения курса терапии, по истечении 2-3 недель делается повторный анализ на хламидии и если бактерий не обнаружено, можно считать лечение успешным.
Важный нюанс — необходимость оповещения полового партнера о наличии хламидийной инфекции, так как с большой вероятностью партнер может быть заражен хламидиозом, что тоже потребует лечения с использованием тех же препаратов и методик. Врачи рекомендуют сдавать анализы обоим партнерам одновременно и вместе лечиться. Это позволит избежать вторичного заражения.
Профилактика хламидиоза
Для снижения риска появления хламидий и развития хламидиоза, рекомендуется придерживаться простых правил личной и интимной гигиены, а также осмотрительности в выборе половых связей. Защитят от хламидиоза:
- Использование презерватива во время полового акта.
- Отказ от случайных связей в пользу одного постоянного партнера.
- Соблюдение правил личной интимной гигиены, особенно после посещения общественных бань и саун.
Рекомендуется в обязательном порядке ежегодно сдавать анализ на хламидии и прочие инфекции, передающиеся половым ( ИППП , ЗППП) и неполовым путем. Также сдать анализ в обязательном порядке стоит при планировании беременности и повторить его в период вынашивания плода.
Использование средств контрацепции и соблюдение моральных норм при ведении половой жизни позволят значительно снизить риск заражения хламидиями и последующего развития хламидиоза у мужчин и женщин.
Где лечат хламидиоз в СПБ
Высококвалифицированные специалисты медицинского центра Диана, расположенного в Санкт-Петербурге, гарантируют точность исследования, кратчайшие сроки выполнения анализа, доступную расшифровку результата и разработку безопасной стратегии лечения выявленного заболевания.

Генитальный герпес — одно из самых распространенных венерических заболеваний, вызванное вирусом простого герпеса (ВПГ). Симптомы генитального герпеса — легкая боль и волдыри на половых органах и поверхностях, расположенных в их области. Симптомы заболевания можно увидеть на половых губах, головке полового члена, вокруг промежности.
Как лечат генитальный герпес?
Вирус генитального герпеса – как долго длится болезнь?
Генитальный герпес у мужчин и женщин — одно из наиболее часто диагностируемых венерических заболеваний, вызываемое вирусом простого герпеса типа ВПГ-1 или ВПГ-2. У многих людей заболевание протекает совершенно бессимптомно. И это не мешает вирусу передаваться во время полового акта.
Возможные симптомы генитального герпеса врачам хорошо известны. Появляется легкая боль, изменения на коже напоминают волдыри. Они видны в области половых органов, в промежности.
Первая волна симптомов может длиться 2-3 недели, иногда меньше. В некоторых случаях симптомы герпеса могут повторяться, но они обычно менее надоедливы, чем в первый раз.
Противовирусные препараты облегчают ощущаемый дискомфорт. Пациентам с хроническими симптомами приходится принимать лекарства каждый день.
Генитальный герпес – что это такое?
Генитальный герпес – это вирусная инфекция, поражающая половой член у мужчин (герпес полового члена) и вульву и влагалище у женщин (вагинальный герпес, герпес на половых губах), а также область вокруг половых органов. Иногда герпес может возникать и на ягодицах и анусе.
Это заболевание вызывается вирусом простого герпеса. Существует два вида вируса простого герпеса: вирус простого герпеса типа 1 и вирус простого герпеса типа 2.
- Вирус простого герпеса 1 типа обычно отвечает за появление герпеса на губах. Его провоцирует половина случаев генитального герпеса.
- Вирус простого герпеса 2 типа отвечает практически только за развитие генитального герпеса. Иногда инфекция может давать герпес на губах.
Генитальный герпес – как можно заразиться?
Генитальный герпес передается в основном при контакте с человеком, который уже является носителем вируса. Слизистая, выстилающая рот, гениталии и анус, очень восприимчива к инфекции. То есть вирус чаще всего переходит от одного человека к другому во время полового акта (в том числе орального).
Вирус простого герпеса также может проникать в организм другого человека через раны или трещины в коже на других частях тела: пальцах, руках, коленях и т. д., При условии, что контакт касается инфицированного участка кожи. Повторное заражение собственным вирусом случайным прикосновением маловероятно.
Передача герпеса изо рта к половым органам во время орального полового акта может произойти, когда у одного из партнеров появляются симптомы герпеса на губах.
Генитальный герпес – симптомы
Первую инфекцию вирусом простого герпеса часто называют первичной инфекцией. Такая инфекция может (но не обязательно) спровоцировать появление симптомов.
После первичного заражения вирус не выводится из организма, а живет в нем в неактивной форме. У некоторых больных вирус изредка просыпается и перемещается на поверхность кожи. Это, в свою очередь, провоцирует рецидив симптомов генитального герпеса, если первичная инфекция касалась половых органов, или рецидив герпеса губ, если первичная инфекция развилась в области рта.
Большинство людей после заражения половым вирусом герпеса не имеют никаких симптомов, 8 из 10 человек с генитальным герпесом даже не знают, что они больны. Иногда могут появляться только очень легкие симптомы, которые трудно связать с генитальным герпесом.
Такими симптомами могут быть легкое жжение или быстро исчезающее легкое покраснение. У таких людей вирус спит и никогда не вызывает волнового рецидива симптомов. Тем не менее даже люди, у которых болезнь развивается бессимптомно, представляют угрозу для половых партнеров. На самом деле, именно так происходит большинство случаев заражения генитальным герпесом.
Генитальный герпес – первые симптомы
В самом начале симптомы генитальной герпесной инфекции принимают форму слегка повышенной температуры тела, общей боли и недомогания. Вокруг гениталий или ануса появляются небольшие группы болезненных волдырей. Герптетические изменения могут быть видны на половых губах, на клиторе, возле входа во влагалище, на бедрах, вокруг ануса.
Волдыри растут еще 1-2 недели, после чего лопаются и превращаются в неглубокие и болезненные язвы. Могут увеличиваться и прощупываться в виде комков в верхней части ног лимфатические узлы в паху. Часто мочеиспускание связано с болью, особенно в случае женщин, у которых появляются выделения из влагалища.
У женщин также обнаруживаются волдыри и язвы на шейке матки. Волдыри и язвы обычно развиваются в течение 10–20 дней, а затем постепенно исчезают, не оставляя шрамов. Иногда симптомы возникают всего за несколько дней.
Первые симптомы генитального герпеса появляются спустя месяцы или даже годы с момента заражения. Поэтому первая волна симптомов может возникнуть, когда человек имеет половой акт только с одним постоянным партнером. Существует вероятность того, что заражение произошло месяцами или годами ранее в результате полового контакта с предыдущим партнером или партнером, не знающим, что он носитель вируса.
Не совсем понятно, почему у некоторых людей есть симптомы инфекции, а у других нет, а также почему первая волна симптомов возникает через месяцы или годы после фактического заражения. Это может быть связано с реакцией иммунной системы на вирус.
Половой герпес – рецидивы
Некоторые люди испытывают рецидивы симптомов генитального герпеса. Ученые не могут объяснить, почему неактивный вирус время от времени просыпается. Рецидивы часто мягче и длятся короче, чем первая волна. В случае рецидивов симптомы обычно возникают в течение 7-10 дней.
Большинство людей не жалуются ни на повышенную температуру тела, ни на недомогание. Легкое покалывание или зуд половых органов в течение 12–24 часов может свидетельствовать о рецидиве симптомов заболевания. Интервалы между отдельными рецидивами различны.
Со временем рецидивы полового герпеса появляются реже. Частота рецидивов у людей, уже имеющих с ними дело, может варьироваться. У некоторых людей они возникают 6 и более раз в год, в то время как у других встречаются гораздо реже.
Как правило, в первые 2 года после первой волны симптомов рецидивы возникают от 4 до 5 раз. У некоторых людей рецидивы не появляются вовсе. Иногда удается выявить факторы, вызывающие повторение симптомов. Это могут быть: загар, физические заболевания, чрезмерное употребление алкоголя, стресс.
Какие анализы нужно сдать на генитальный герпес?
Как правило, никаких дополнительных исследований не требуется. Картина поражений, их расположение и другие симптомы достаточно характерны, чтобы поставить диагноз генитального герпеса. В случае сомнений и при инвазивных инфекциях гинеколог назначает:
Лечение генитального герпеса мазью — насколько оно эффективно?
Для лечения и снятия симптомов генитального герпеса используется ряд препаратов.
Облегчению боли могут помочь безрецептурные обезболивающие — парацетамол и ибупрофен. При боли при мочеиспускании, рекомендуется принять теплую ванну.
Обезболивающая мазь от генитального герпеса с ледокаином снимает зуд или боль. Можно смазывать кожу мазью за 5 минут до мочеиспускания, чтобы облегчить боль. У некоторых больных может быть аллергия на обезболивающую мазь, и применение такого препарата может усилить симптомы. Вместо анестезирующей мази перед мочеиспусканием можно втирать в кожу вазелин.
Препараты от генитального герпеса
Противовирусные препараты, например ацикловир, не выводят вирус из организма. Их цель – ингибировать (подавить) процесс его размножения. Препараты такого типа наиболее эффективны во время первого эпизода появления симптомов. Они уменьшают симптомы и их продолжительность – при условии, что терапия начата в течение 5 дней с появления первых симптомов.
Обычно лечение генитального герпеса длится 5 дней, однако оно может быть продлено, если волдыри все ещё есть.
Противовирусные препараты от герпеса могут не потребоваться во время лечения рецидивов. Это связано с тем, что симптомы тогда намного мягче, чем в первый раз, и длятся всего несколько дней. Однако в ситуации, когда симптомы во время рецидивов очень раздражают, терапия противовирусными препаратами необходима.
Чтобы сократить продолжительность болезни и снять симптомы, следует как можно скорее начать прием препарата. Раннее лечение дает больше шансов на более быстрое заживление герпеса и более эффективное уменьшение симптомов инфекции.
При частых рецидивах возможен ежедневный прием противовирусного препарата. У людей, использующих эту форму лечения, рецидивы либо полностью ингибируются, либо их частота значительно снижается.
Генитальный герпес – лечение на дому
Может принести облегчение холодный компресс. Кубики льда, завернутые в полотенце, помещают на пораженные участки на 5-10 минут. Не наносите лед непосредственно на кожу.
Важно принимать много жидкости. Таким образом, моча станет более разбавленной, а ее прохождение будет более легким и менее болезненным.
Избегайте ароматизированного мыла, лосьонов для ванн и других подобных продуктов, раздражающих кожу.
Не используйте общее полотенце или губку – это минимизирует риск заражения.
Половое воздержание показано до исчезновения волдырей и язв и до последующего визита к врачу.
Генитальный герпес и половой акт
Если партнеры — носители одного и того же вируса, возможности повторного заражения нет.
Следует помнить, что заболевание необязательно должно сопровождаться какими-либо симптомами. Но вирус простого герпеса очень заразен при наличии волдырей. Половой акт в таком состоянии связан с высоким риском передачи вируса партнеру. Поэтому рекомендуется избегать половой жизни с момента появления первых симптомов до их полного исчезновения.
Использование презерватива не обеспечивает полной защиты от инфекции, так как он защищает только закрытый участок тела.
При отсутствии симптомов генитального герпеса вероятность передачи вируса партнеру ниже. Тем не менее иногда случается так, что вирус присутствует на поверхности кожи половых органов. Поэтому существует определенный риск заражения вирусом при половом акте даже при отсутствии каких-либо симптомов.
Использование презерватива во время каждого полового акта позволяет еще больше обезопасить себя от инфекции. Однако следует помнить, что презерватив не гарантирует полной защиты от передачи вируса партнеру или партнеру. Также снижается вероятность заражения вирусом людьми, принимающими противовирусные препараты в течение длительного времени.
Генитальный герпес при беременности
Чтобы предотвратить возникновение генитального герпеса у ребенка, женщины, с предыдущими симптомами симптомы, должны обратиться к своему врачу (иногда рекомендуются роды путем кесарева сечения).
Если у партнера беременной женщины в прошлом был генитальный герпес, они не должны иметь половой акт с третьего триместра беременности из-за риска передачи инфекции плоду. В течение многих лет велась работа над эффективной вакциной, к сожалению, все еще без результатов.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
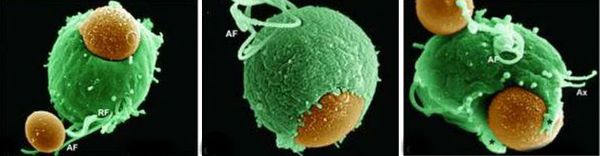
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
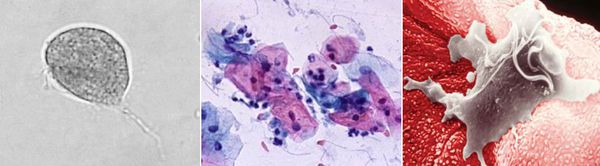
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
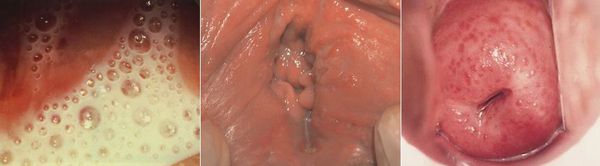
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
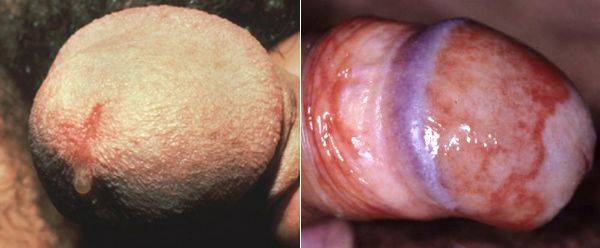
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
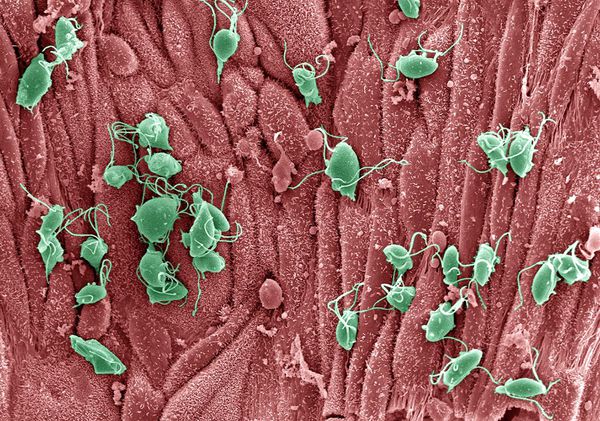
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
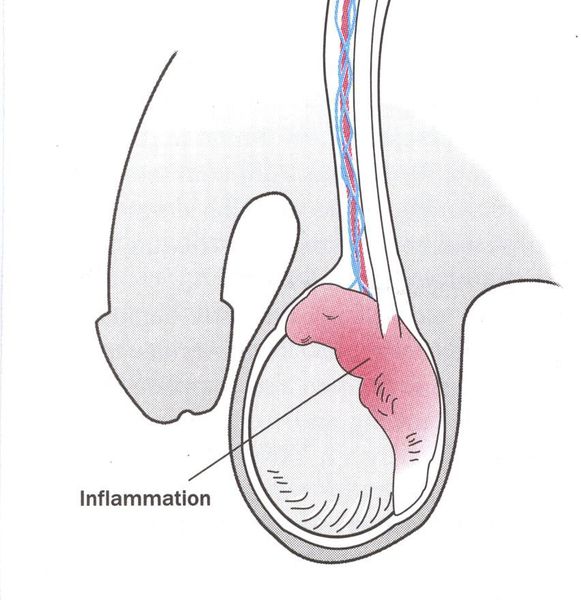
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
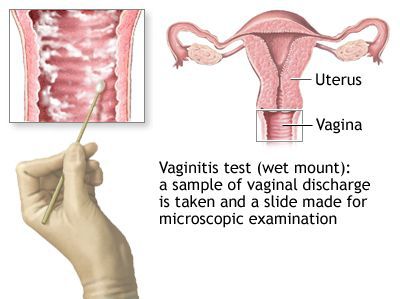
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Хламидиоз – это группа инфекций, вызываемых различными видами хламидий. Поражают дыхательную, сердечно-сосудистую, опорно-двигательную, мочеполовую системы, органы зрения. Урогенитальный хламидиоз носит проявления воспалительных заболеваний: уретрита, простатита, цистита, вульвовагинита, цервицита, эрозии, эндометрита и выявляется только специфическими методами диагностики. Характерный симптом - стекловидные выделения из мочеполовых путей. Хламидийные инфекции опасны множественными осложнениями, среди которых восходящие инфекции мочеполовых путей, бесплодие, нейрохламидиозы, поражения суставов, заболевания сердца и сосудов, импотенция – у мужчин.
МКБ-10

Общие сведения
Урогенитальный (мочеполовой) хламидиоз является инфекцией, передающейся половым путем и вызываемой хламидиями (Chlamydia trachomatis). Проблема урогенитального хламидиоза стоит сегодня очень остро. В последние годы наблюдается рост хламидиоза как среди сексуально активного взрослого населения (мужчин и женщин от 20 до 40 лет), так и в подростковой среде. Ранние половые отношения, незащищенный секс со случайными партнерами, недостаточная информированность о возможных последствиях таких связей ставят хламидиоз на одно из первых мест в списке половых инфекций.
Ежегодно хламидиозом заражаются почти 90 млн. человек. Особенно восприимчивы к хламидиозу лица со сниженным иммунитетом. В 40% случаев хламидийная инфекция становится причиной различных гинекологических заболеваний, в 50% - трубно-перитонеального бесплодия. Часто хламидиоз сочетается с другими половыми инфекциями: уреаплазмозом, трихомониазом, гонореей, сифилисом, микоплазмозом. Сочетание нескольких инфекций усугубляют течение друг друга и удлиняют лечение. У женщин отмечается большая восприимчивость к хламидиозу.

Причины хламидиоза
Возбудитель урогенитального хламидиоза - Chlamidia trachomatis - представляет собой мелкую бактерию, паразитирующую внутри клеток человека. Хламидии способны долгое время существовать в организме человека и не проявлять себя. При подавлении защитных сил, ослаблении организма они начинают активно размножаться и вызывать клинические проявления хламидиоза. Известно 15 различных видов хламидий, вызывающих поражение глаз, лимфоузлов, мочеполовых органов и т. д.
Наиболее частый путь передачи хламидиоза – половой. Инфицирование новорожденного возможно в процессе родов, оно сопровождается развитием у ребенка врожденного хламидиоза. Гораздо реже отмечается бытовой путь передачи хламидиоза в семье через постельные и туалетные принадлежности, белье и т.д. Обычно от момента заражения и до появления первых симптомов хламидиоза проходит 1-2 недели (реже до 1 месяца).
Симптомы хламидиоза
Бессимптомное течение хламидиоза встречается у 67 % женщин и 46 % мужчин, что часто затрудняет его диагностику и лечение, увеличивает риск возникновения осложнений. Даже при скрытом течении хламидиоза больной человек потенциально опасен и способен заразить своего полового партнера. Обычно первые клинические проявления хламидиоза отмечаются через 7-14 дней после полового заражения.
Хламидиоз у мужчин
У мужчин появляются слизисто-гнойные или водянистые выделения из уретры, зуд и жжение при акте мочеиспускания. Отмечается отек и покраснение наружного отверстия мочеиспускательного канала. Постепенно симптомы стихают, выделения наблюдаются только по утрам. Острая фаза хламидиоза сменяется хронической с поражением мочеиспускательного канала.
Хламидиоз у женщин
У женщин хламидиоз проявляется патологическими выделениями из влагалища слизистого или слизисто-гнойного характера, желтоватого оттенка, с запахом. Иногда выделения сопровождаются зудом, жжением, невысокой температурой, болями в животе.
Хламидиоз у детей
Хламидиоз у детей чаще протекает с поражением органов дыхания, глаз, ушей. При появлении симптомов хламидиоза следует незамедлительно обратиться к врачу. Особую опасность представляет хламидиоз новорожденных, возникающий в результате инфицирования ребенка от больной матери в процессе родов. Основными формами врожденного хламидиоза являются:
- хламидийный конъюнктивит (офтальмохламидиоз) - воспаление слизистой оболочки глаз
- генерализованная форма хламидиоза - поражение сердца, лёгких, печени, пищеварительного тракта
- энцефалопатия, сопровождающаяся судорогами и остановкой дыхания
- хламидийная пневмония — крайне тяжелая форма воспаления лёгких с высоким процентом летальности.
Осложнения
Урогенитальными осложнениями хламидиоза у мужчин являются хламидийные простатит, уретрит, эпидидимит. Урогенитальные осложнения хламидиоза чреваты для мужчин нарушением сперматогенеза и бесплодием.
- простатит развивается при вовлечении в инфекционный процесс предстательной железы. Хламидийный простатит сопровождается неприятными ощущениями и болями в пояснице, прямой кишке, промежности, незначительными слизистыми или водянистыми выделениями из уретры, затруднением мочеиспускания, нарушением потенции;
- уретрит протекает с поражением мочеиспускательного канала и характеризуется зудом в уретре, частыми болезненными позывами к мочеиспусканию, слизисто-гнойными выделениями. Хронический уретрит, вызванный хламидиями, приводит к стриктуре уретры;
- эпидидимит развивается при воспалении придатка яичка, что сопровождается высокой температурой, отеком и покраснением мошонки, увеличением придатка яичка.
Не меньшую опасность представляет хламидиоз и для женщин, вызывая различные поражения женской половой системы. Восхождение хламидийной инфекции по половым путям может вызывать воспалительные изменения со стороны:
- шейки матки – эндоцервицит. Хламидиоз увеличивает риск развития опухолевых процессов в шейке матки;
- слизистой оболочки полости матки – эндометрит;
- фаллопиевых (маточных) труб – сальпингит;
- придатков матки – сальпингоофорит.
Воспалительные процессы матки и придатков матки с последующим образованием спаек и рубцов в маточных трубах служат причиной трубного бесплодия, внематочной беременности, самопроизвольного прерывания беременности.
Другими последствиями хламидиоза у мужчин и женщин могут служить воспалительные процессы глотки, прямой кишки, почек, суставов, легких, бронхов и т.д. Одним из серьезных осложнений хламидиоза является болезнь Рейтера, характеризующаяся триадой клинических проявлений: конъюнктивит, уретрит, артрит. Повторное заражение хламидиозом значительно увеличивает риск развития осложнений.
Диагностика

Диагностику хламидиоза у мужчин часто проводят урологи. Посещение венеролога нужно для исключения других ИППП, которыми пациент мог заразиться наряду с хламидиозом. Женщинам необходима консультация гинеколога.
- Общий мазок. Микроскопия отделяемого уретры, влагалища и шейки матки не дает объективной картины наличия хламидиоза. Количество лейкоцитов при этом может быть незначительно повышено или находиться в пределах нормы.
- ПЦР. С появлением ПЦР-диагностики (метод полимеразной цепной реакции) венерология получила наиболее точный способ выявления хламидиоза, позволяющий обнаружить в исследуемом материале даже малое количество возбудителя. Точность результата при ПЦР достигает 95%.
- ИФА. Информативны с точностью до 70% методы ИФА (имунноферментного анализа), выявляющего наличие антител к возбудителю и ПИФ (прямой иммунофлюоресценции) – микроскопии мазков, окрашенных определенным образом.
- Культуральное исследование. Для диагностики хламидиоза применяется также бакпосев взятого материала и определение чувствительности к антибиотикам.
В качестве материала для диагностики хламидиоза используют мочу, кровь, сперму у мужчин, выделения из половых органов, соскоб клеток пораженного органа.
Лечение хламидиоза
Лечение хламидийной инфекции представляет сложную медицинскую проблему, и решать ее нужно с учетом индивидуальности каждого пациента. В лечении хламидиоза нельзя рекомендовать использования готовых алгоритмов. У лиц пожилого возраста, имеющих сопутствующие заболевания, следует учитывать состояние иммунитета, микрофлоры кишечника и мочеполового тракта. На протяжении курса лечения (в среднем 3 недели) рекомендуется исключить сексуальные контакты, употребление алкоголя, пряностей, острой пищи, чрезмерную физическую активность.
- Антибактериальные препараты. Поскольку возбудитель хламидиоза Chlamidia trachomatis является паразитирующим внутриклеточным микроорганизмом, то выбор антибиотиков ограничивается теми препаратами, которые проникают внутрь клеток. К таким препаратам относятся антибиотики макролиды, тетрациклины и фторхинолоны. При подборе антибиотиков учитывается наличие смешанной инфекции (микоплазмы, гарднереллы, уреаплазмы) для их одномоментного лечения.
- Дополнительная фармакотерапия. Кроме антибиотика, в схему лечения хламидиоза включают иммуномодуляторы (интерферон, меглюмина акридонацетат), противогрибковые препараты (нистатин, флюконазол), поливитамины, ферменты (панкреатин), бактериофаги (стафилококковый, протейный и пр.), пробиотики.
- Местная терапия. Для местного лечения хламидиоза применяют вагинальные и ректальные свечи, ванночки, тампоны, клизмы.
- ФТЛ. Применяются физиопроцедуры: ультразвуковая терапия, магнитотерапия, ионофорез и электрофорез с лекарственными веществами.
Профилактика
Хламидиоз является той инфекцией, которую легче избежать, чем от нее избавиться. Главными правилами профилактики хламидиоза, как и других половых инфекций, являются:
- наличие постоянного сексуального партнера;
- отказ от случайных половых контактов или использование презервативов;
- обследование на инфекции, если был случайный незащищенный половой акт;
- извещение всех половых партнеров в случае подтверждения диагноза хламидиоза;
- обследование женщин, планирующих беременность на скрытые инфекции (в т. ч. на хламидиоз) и тщательное ведение беременности для профилактики заболевания у новорожденного;
- воздержание от половой жизни во время лечения хламидиоза.
Прогноз
При выявлении хламидиоза у одного из половых партнеров очень важным является обследование и лечение другого на наличие инфекции, даже при отсутствии явных симптомов заболевания. Если один из инфицированных хламидиозом половых партнеров не пройдет курса лечения, то другой, пролеченный, может заразиться вновь.
Для контроля излеченности применяется диагностика методами ИФА и ПЦР через 1,5-2 месяца после завершения курса терапии (у женщин – перед началом менструации). Критерии излеченности – отрицательные результаты анализов на хламидии и отсутствие симптомов хламидиоза.
Острый неосложненный хламидиоз при одновременном лечении всех половых партнеров дает благоприятный прогноз на полное выздоровление. Если хламидиоз запущен (поздно диагностирован, недолечен, осложнен), то в перспективе могут развиться различные нарушения половой функции – от импотенции до бесплодия.
Читайте также:

