Симптомы пневмонии после гриппа у ребенка
Обновлено: 24.04.2024
На территории Республики Алтай отмечается снижение заболеваемости ОРВИ и гриппом. Между тем, уровень заболеваемости по итогам прошедшей недели (04.02.2019 по 10.02.2019) все еще выше эпидемического порога. Это значит, что риск заболеть все еще велик, особенно у тех, кто своевременно не получил прививку против гриппа.
Заразиться ОРВИ очень легко, ведь болезнь передается воздушно-капельным, а также контактно-бытовым путем. Инкубационный период составляет от одного до трех дней, сама болезнь проходит примерно за 7 – 10 суток. Многие люди считают, что можно не лечиться, так как от этого выздороветь быстрее не получится, и они в корне не правы. Именно благодаря терапии можно избежать осложнений ОРВИ и гриппа.
Грипп тем и опасен, что вызывает осложнения, иногда приводящие к летальному исходу. Поэтому важно правильно и своевременно лечить инфекцию.
Осложнения ОРВИ могут проявляться во время заболевания или через несколько дней после выздоровления. В группу риска относят людей старше 50 лет, малышей до года, беременных женщин и тех, кто имеет ВИЧ или хронические заболевания. К бактериальным осложнениям относят воспаления: носовых пазух (ринит, сфеноидит, фронтит, гайморит); среднего уха (отит); дыхательных путей (бронхит, пневмония); горла, трахеи (тонзиллит, ларингит, трахеит).
Также осложнения после ОРВИ могут распространяться на почки, лимфоузлы, сердечнососудистую и центральную нервную системы. Если в организме уже есть хронические заболевания, то они обостряются. При их отсутствии высока вероятность перехода какого-либо недуга в стадию, при которой уже невозможно будет полностью излечиться.
Довольно часто бывает так, что вирусная инфекция отступает, а насморк остается. Это может означать, что ринит перешел в хроническую стадию. При этом повышенной температуры не наблюдается. Признаки ринита ограничиваются ощущением заложенности одной из носовых пазух, слизистыми выделениями, нарушением обоняния.
Острый фронтит представляет собой поражение придаточной носовой пазухи, иногда сразу двух. Клиника этого заболевания проявляется тяжелее, чем других форм синусита. Симптомы фронтита характеризуются болевыми ощущениями в лобной доле, которые усиливаются при наклонах туловища, возникают в первой половине дня. Развивается слезотечение, светобоязнь, нарушение дыхания (одышка).
Острый фронтит имеет ярко выраженную клинику, поэтому не заметить его сложно. Иногда появляются головокружения, гнойные выделения. Симптомы фронтита в хронической стадии отличаются: боль становится более размытой, распространяется по всей голове; обоняние ухудшается или сводится к нулю.
При воспалении клиновидной пазухи развивается сфеноидит, который встречается довольно редко. Однако именно этот вид синусита часто переходит в хроническую форму, плохо поддается медикаментозному лечению и требует оперативного вмешательства. Сфеноидит характеризуется головной болью в затылочной области, двоением изображения, снижением зрения, гнойными или слизистыми выделениями на задней стенке глотки. Клиника заболевания не имеет отличительных черт, поэтому ее часто путают с неврологическими недугами. Диагностика сфеноидита требует не просто рентгена и анализов, для 100% подтверждения используют исключительно МРТ.
Гайморит также является разновидностью синусита, для которого характерны симптомы: температура около 38 градусов; боль в височной доле, переносице; гнойные выделения, постоянная слабость; быстрая утомляемость; ощущение тяжести в голове, заложенности носа. Причиной возникновения заболевания служит бактериальная инфекция, распространившаяся в верхнечелюстных (гайморовых) пазухах носа. Гайморит при отсутствии своевременного лечения переходит в хроническую форму. Характерная клиника болезни значительно облегчает диагностику и позволяет выявить ее на ранней стадии.
Для гриппа характерен сухой кашель, который нередко перерастает в бронхит или пневмонию. В первом случае температура тела может подниматься до 38 градусов. Наблюдается общая слабость, озноб, головная боль, усиленный кашель в первой половине дня. Иногда появляется затрудненное дыхание, отходит мокрота. Бронхит часто развивается на фоне гриппа, поэтому часто заболевшие упускают момент возникновения заболевания. Иногда такая форма поражения легких может сопровождаться кровохарканьем, а мокрота может быть как прозрачной, так и коричневого или зеленого оттенка. Диагностика зачастую сводится к выслушиванию у больного характерных хрипов. Обычно лечение занимает не менее 10 дней. Если симптомы бронхита не проходят, то подозревают пневмонию и для подтверждения назначается рентген.
Клиника этих заболеваний очень похожа, но при воспалении легких (пневмония) температура тела повышается до 39 – 40 градусов. Иногда наблюдаются болевые ощущения при попытке глубоко вдохнуть воздух и цианоз. Синюшность кожи возникает в результате нарушения вентиляции в легких и нехватки кислорода.
Пневмония является довольно серьезным заболеванием, часто приводящим к летальному исходу. Поскольку бывают случаи, когда она протекает без симптомов, а только на фоне субфебрильной температуры (37,0 -37,2 0 С). Кроме ощущения слабости, пациента может ничего не беспокоить. А когда какие-то симптомы пневмонии все же проявляются, может быть уже поздно. При возникновении малейших симптомов пневмонии рекомендуется незамедлительно обратиться к врачу для проведения рентгенологического исследования и назначения квалифицированной врачебной помощи.
Очень часто грипп и особенно синусит приводит к возникновению воспалительных процессов в евстахиевой трубе, а затем инфекция переходит в среднее ухо. На первой стадии болезнь развивается в евстахиевой трубе (тубоотит). Среди симптомов отмечают ощущение заложенности в ухе, температура остается нормальной. Евстахеит не требует медикаментозного лечения и при успешном лечении синусита проходит за несколько дней. Если же насморк не проходит, то инфекция развивается и приводит к появлению отита. Признаки воспаления среднего уха: снижение слуха; заложенность и болезненные ощущения в ухе; температура более 38 градусов; понос или рвота; потеря аппетита.
Попадание бактерий при отите вызывает отек слуховой трубы, которая отвечает за выравнивания давления. Нарушения ее функционирования приводит к формированию повышенного давления и скоплению жидкости. Из-за этого барабанная перепонка выпирает наружу, что провоцирует боль. Если она лопается под давлением, то отит сопровождается гнойными выделениями. Боль обычно возникает в одно и то же время суток, иногда иррадиирует в зубы. Лечение болезни является консервативным и направлено на обеспечение хорошего оттока гнойных выделений из носовых пазух.
Профилактика осложнений
При насморке рекомендуется применение сосудосуживающих капель, обильное питье, ингаляции при отсутствии температуры.
Ни в коем случае нельзя сбивать температуру, если она меньше 38 градусов. В этом случае жаропонижающие не дают организму самостоятельно победить инфекцию и ослабляют его защитные функции.
Важно соблюдать постельный режим в течение недели,
Необходимо есть больше фруктов, овощей, пить натуральные соки. Нужно регулярно проветривать помещение и проводить чаще влажную уборку.
Во время лечения лучше отказаться от вредных привычек. Курение очень пагубно влияет на иммунитет, высушивает слизистую оболочку носа, уменьшает объем легких.
Также необходимо минимизировать посещение мест скопления людей в период вспышек гриппа, использовать маски.
Стоит чаще мыть руки, соблюдать правила личной гигиены.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах.
При использовании материалов сайта необходима ссылка на источник
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173

Эл. почта:
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Автор:
Игнатьева Ольга Николаевна
Педиатр, кандидат медицинских наук
Пневмония у детей является довольно распространенным заболеванием, особенно в младшем возрасте, когда иммунная система еще не полностью развита. Речь идет о легочной инфекции, вызванной бактериями, грибками или вирусами. Важно, проводить правильную профилактику инфекций, и быть внимательным к первым симптомам болезни, которые возникают у маленьких детей. В настоящее время существует высокоэффективное лечение пневмонии, но, несмотря на это, возможны серьезные и опасные осложнения.
Бактериальная пневмония характеризуется внезапным началом с лихорадкой, респираторным дистрессом, болью в груди и ухудшением общего состояния. Симптомы варьируются в зависимости от возраста пациента. Среди заболеваний органов дыхания, пневмония – важнейшая отдельно взятая причина детской смертности во всем мире, которая уносит жизни примерно 1,1 млн. пациентов до 5-летнего возраста.
Общие сведения

Инфекция распространяется несколькими путями:
· аэрогенным – с каплями слюны, пыли, загрязненного воздуха;
· гематогенным или лимфогенным – при наличии очагов хронических инфекций в организме;
· от матери к плоду в утробе матери или во время родов.
При сочетании нескольких факторов практически любая инфекция, попавшая в бронхи или легкие, может свободно размножаться и активно развиваться.
Среди осложнений, возникающих на фоне пневмонии у детей, выделяют легочные и внелегочные:
· острая дыхательная недостаточность;
· абсцесс, отек и ателектаз легких;
· сердечно-сосудистая и почечная недостаточность;
· септикопиемия и сепсис.
Ранняя диагностика и лечение пневмонии у детей могут предотвратить развитие осложнений. Предупредить заболевания можно с помощью простых мер.
Причины развития пневмонии

Пневмонии развиваются при проникновении патогена в легочную ткань вследствие аспирации из носа или глотки, при вдыхании или через кровь.
Причины воспаления легких у детей:
· острые респираторные инфекции;
· обструкция дыхательных путей (включая инородное тело);
· переохлаждение или перегрев;
· аспирация жидкости в легкие;
· хронические респираторные заболевания;
В группе риска находятся дети в возрасте до 2 лет, рожденные раньше срока, с низким весом, с врожденными дефектами (расщелина неба). Более других развитию пневмонию подвержены пациенты, страдающие от судорог или церебрального паралича, дети с врожденными патологиями сердца и легких, со слабой иммунной системой, после недавно проведенной операции или полученной травмы. Вирус гриппа, ветряная оспа, корь или кашель являются распространенной причиной пневмонии у младенцев и детей до 5 лет.
Начальным фактором, вызывающим воспаление в легких, является инфекция. В патогенезе как односторонней, так и двусторонней пневмонии важную роль играет сочетание нескольких факторов:
· снижение местного бронхолегочного иммунитета;
· нарушение мукоцилиарного транспорта;
· вязкая слизь в легких и бронхах;
· увеличение или ослабление кашлевого рефлекса;
· застой венозной крови в легочном кровообращении.
Среди предрасполагающих факторов следует выделить возрастные особенности становления иммунной и легочной системы, а также ЛОР-органов растущего организма. Влияние на течение болезни оказывают климатогеографические, социальные, медико-биологические и техногенные факторы риска. Врачи сходятся во мнении, что развитие и течение болезни зависит от возраста, условий инфицирования, предшествующей антибактериальной терапии и наличия сопутствующих патологий. Значение имеет состояние здоровья матери и питание ребенка.
Классификация пневмонии

Типы пневмонии классифицируются в зависимости от причины. Принимается во внимание тип вовлеченного микроорганизма, место, где ребенок был заражен, и то, как произошло заражение. По условиям инфицирования выделяют госпитальную (внутрибольничную), внутриутробную и внебольничную пневмонию у детей. Чаще всего встречается последний тип болезни, которая развивается в домашних условиях преимущественно на фоне ОРВИ.
Типы пневмонии у детей в соответствии с классификацией, которая используется в клинической практике:
· Очаговая. Очаг инфильтрации имеет диаметр от 0,5 до 1 см. Отдельные участки инфильтрации могут сливаться, что приводит к образованию большого очага.
· Сегментарная. В воспалительный процесс может вовлекаться целый сегмент легкого. Имеет затяжной характер и часто осложняется фиброзом или деформирующим бронхитом.
· Крупозная. Характеризуется гиперергическим воспалительным процессом, который затрагивает плевральную область.
· Интерстициальная. Сопровождается пролиферацией и инфильтрацией соединительной ткани. Развивается при поражении грибами, вирусами и пневмоцистами.
По степени тяжести течения болезни различают осложненную и не осложненную пневмонию. При развитии осложнений наблюдается отек легких, легочная недостаточность, плеврит или абсцесс. Не исключены сердечно-сосудистые нарушения.
По течению выделяют затяжную и острую пневмонию у детей. Во втором случае болезнь разрешается в течение 4-6 недель. При затяжной форме воспалительный процесс сохраняется более полутора месяцев. По этиологии выделяют грибковую, бактериальную, вирусную и паразитарную пневмонию.
Клиническая классификация детской пневмонии важна для врачей, потому как, зная место и время заражения ребенка, можно определить форму возбудителя, вызвавшего пневмонию, и, соответственно, назначить эффективное лечение.
Симптомы пневмонии у детей

Признаки пневмонии у ребенка могут возникнуть через несколько дней после контакта с инфекционным агентом. Заболевание характеризуется очаговыми поражениями легких и внутриальвеолярной экссудацией. Это проявляется интоксикацией организма и респираторными нарушениями, а также физикальными изменениями со стороны легких, что сопровождается появлением тени на рентгенограмме грудной клетки.
При появлении следующих симптомов воспаления легких у детей 2-3 лет требуется врачебная консультация:
· температура выше 38 градусов;
· кашель с выделением мокроты;
· отсутствие аппетита и слабость;
· быстрое и короткое дыхание, одышка;
· рвота при кашле или глотании;
· синеватый оттенок носогубного треугольника.
Симптомы пневмонии у детей в 4 года и в 5 лет характеризуются более выраженной клинической картиной. Присутствует плаксивость и плохое настроение. Кожный покров, как правило, бледный. Отмечается увеличение температуры тела до 39-40 градусов, учащается сердцебиение. Кашель сначала сухой. Затем начинает отходить мокрота. Также имеют место расстройства системы пищеварения (срыгивание, рвота, понос).
Симптомы у детей старше 5 лет:
· сильный кашель, боль в груди;
· хрипы, одышка (более 28 в минуту);
· головные и мышечные боли;
· сонливость и слабость.
Если патологический процесс распространяется на оба легких, тогда присоединяется головная боль и головокружение, судороги и менингеальные симптомы. Важно, чтобы ребенка осмотрел педиатр при выявлении признаков пневмонии, что необходимо для своевременного лечения.
Также пневмония может протекать у ребенка без температуры. В таком случае родители принимают заболевание за ОРВИ и не принимают необходимые лечебные меры, пытаясь вылечить больного самостоятельно. Это чревато развитием осложнений. Именно поэтому при появлении признаков простуды рекомендуется проконсультироваться с врачом.
Не исключены бессимптомные пневмонии у ребенка, которые называются скрытыми. Такое состояние проявляется прогрессирующим уменьшением массы тела и появлением одышки даже при незначительной физической активности. Лицо становится бледным. Но на щеках появляются красные пятна. При вдохе и выдохе присутствуют свистящие звуки. Скрытая пневмония протекает без кашля у ребенка, что ставит в заблуждение родителей.
Диагностика пневмонии

Диагностировать легочную инфекцию не просто, т. к. симптоматика имеет схожесть с простудными заболеваниями. Любые признаки простуды должны быть проанализированы педиатром, поскольку есть вероятность того, что ОРВИ или грипп перерастет в пневмонию.
При наружном осмотре врач обращает внимание на дыхательные движения грудной клетки. При перкуссии (простукивании пальцами) грудной клетки над пораженными участками легких наблюдается специфически укороченный ударный звук, указывающий на уплотнение легочной ткани.
Основные направления диагностики пневмонии у детей:
· педиатр проводит физический осмотр, внимательно прослушивая легкие с помощью стетоскопа;
· назначается рентген грудной клетки для анализа состояния легких;
· с помощью пульсоксиметрии измеряется уровень кислорода в крови.
Постановка диагноза пневмонии у детей осуществляется на основании клинических проявлений и инфильтрата, наблюдаемого на рентгенографии грудной клетки. Когда есть подозрение на пневмонию, а рентгенография грудной клетки не обнаруживает инфильтрат, рекомендуется компьютерная томография (КТ) или повторная рентгенография грудной клетки в течение 24-48 часов.
Для подтверждения диагноза и определения типа возбудителя необходимо провести дополнительные методы исследования:
· общий анализ крови и мочи;
· микроскопия и бактериологическое исследование мокроты;
· биохимический анализ крови;
· серологическое исследование крови и мокроты;
· ультразвуковое исследование грудной клетки.
Необходимость других методов определяется врачом, исходя из тяжести пневмонии и наличия ее осложнений. Степень прогрессирования пневмонии оценивается с использованием различных клинических и лабораторных факторов.
Лечение пневмонии у детей

Существует несколько методов терапии воспаления легких, которые направлены на облегчение симптомов и нейтрализацию присутствующей инфекции. При двустороннем воспалении легких у детей рекомендуется срочная госпитализация в стационар, а в тяжелых случаях – в отделение интенсивной терапии.
Для лечения пневмонии у детей проводится:
· устранение инфекционно-воспалительного процесса в легких;
· устранение дыхательной недостаточности.
Этиологическое лечение проводится сразу после поступления в стационар, после взятия проб биоматериала для бактериологического исследования.
На сегодняшний день для лечения пневмонии у детей решено использовать пошаговую антибактериальную терапию:
· для улучшения состояния назначают антибиотики парентерально (внутривенно, внутримышечно), затем перорально;
· детоксикацию проводят капельными парентеральными кристаллоидами, глюкозо-физиологическим раствором, диуретическими препаратами;
· при необходимости для коррекции состава газа в крови (при респираторном алкалозе) назначают кислородную терапию, а в тяжелых случаях подключают к устройству искусственной вентиляции легких;
· для улучшения оттока мокроты из легких назначают бронходилататоры;
· при постоянном сухом кашле назначаются противокашлевые средства.
После нормализации температуры тела рекомендуется провести курс массажа, физиотерапевтические процедуры, лечебную гимнастику.
Даже при высокой вероятности бактериальной инфекции требуется время, чтобы идентифицировать вовлеченные бактерии и выбрать лучший антибиотик для ее устранения. При вирусных пневмониях могут использоваться специфические противовирусные препараты. Если возбудителем является грибок, тогда врач прописывает антимикотические препараты. Для повышения эффективности лечения врач может порекомендовать использовать небулайзер.
Прогноз и профилактика
Лучшее лечение пневмонии – профилактика. Вакцины доступны для детей с двух месяцев. Важно заботиться о рационе больного пневмонией. При лечении рекомендуется отдых, постельный режим и обильное питье, чтобы предотвратить обезвоживание организма малыша после образования большого количества слизи и вследствие повышенного потоотделения.
Обычно в начале заболевания у детей наблюдается потеря аппетита, но по мере выздоровления он нормализуется. Рекомендуется здоровая и полноценная диета, чтобы избежать дефицита питания, который может привести к другим расстройствам организма.
Необходимо контролировать среду, в которой находится пациент, будь то в медицинском учреждении или дома. Следует избегать присутствия дыма (например, табака) или других раздражающих легкие веществ, способных усугубить состояние.
После выписки из больницы детям требуется диспансерное наблюдение и реабилитационные мероприятия. Также рекомендовано строгое соблюдение рекомендаций врача после выздоровления, правильный режим дня, умеренный прием витаминов в качестве профилактики. Дозированные физические нагрузки способствуют общему выздоровлению детей и могут предотвратить рецидив пневмонии.
В нашем медицинском центре работают педиатры, которые имеют большой практический опыт. Лечение пневмонии у детей проводится после подтверждения диагноза и определения типа возбудителя, что позволяет получить быстрый результат. Компетентные специалисты определяют симптомы скрытой пневмонии у детей, которая протекает без температуры и хрипов.
При появлении признаков простуды рекомендуется обратиться к педиатру, чтобы исключить наличие пневмонии или же предотвратить развитие заболевания. Мы используем современное диагностическое оборудование и назначаем лечение в соответствии с международными протоколами, учитывая индивидуальные особенности пациента.
Литература:
Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
Воспаление легких – это острое заболевание, вызванное вирусами гриппа, ОРВИ. Оно является сильнейшим осложнением, которое может вызвать недолеченная простуда. Легочная ткань выстлана из мешочков – альвеол. Во время процесса дыхания, они наполняются кислородом, происходит обогащение крови. Первые признаки вирусной пневмонии у детей и взрослых можно определить по звуку – слышно, как жидкость (экссудат) заполняет нижние или верхние доли органа.
В этой статье мы расскажем, как определить наличие заболевания, как его лечить, а также какие меры профилактики следует применять.
Во всем мире от этого недуга погибает до 15 процентов малышей в возрасте до 5 лет. Этому способствует неокрепшая иммунная система. В России цифра летальных исходов значительно ниже – 1-2 пациента на 1000 случаев. При этом инфицируется большое количество людей. ВОЗ рекомендует придерживаться профилактических процедур, укреплять иммунитет ребенка, особенно в момент перехода с грудного вскармливания на прикорм, а также проводить вакцинацию. У взрослого риск заболеть намного ниже, чем у детей.
Клиническая картина определяется довольно легко, трудности при диагностировании могут возникнуть только при отклонении от нормы. Основное затруднение – это своевременное обращение к врачу. Многие родители не замечают хрипов при дыхании и считают случай – проявлением гриппа или ОРВИ. Это не совсем неверно. По сути, возбудителями являются те же вирусы, но воспалительный процесс достиг нижних дыхательных путей.

Особенно внимательно нужно относиться к здоровью малыша в период с поздней осени по начало весны. Холод – это наиболее оптимальная среда для размножения патогена. Этому способствуют:
- недостаток витамин;
- эпидемии простудных заболеваний;
- переохлаждения;
- ослабленный иммунитет.
Как начинается вирусная пневмония у детей – распознаем недуг у ребенка
Воспалительный процесс проходит следующие этапы:
- В ослабленный организм попадает вирус – он передается воздушно-капельным или бытовым путем. Так юный пациент может подхватить инфекцию в детском саду, школе или от любого зараженного человека.
- Происходит поражение слизистой носоглотки. В этот момент проявления напоминают классическую клиническую картину гриппа, ОРВИ. Может быть затронута гортань – в этом случае появляется краснота горла, першение, могут воспалиться небные или глоточные миндалины.
- Подвергается воздействию система дренажа слизи – сгустки не выходят из носовых каналов из-за отека. Появляется заложенность.
- На тканях вдоль дыхательной трубки образуются микробные очаги – повсеместно накапливаются выделения.
- В альвеолах начинает скапливаться жидкость.

Как проявляется вирусная пневмония у детей – симптомы
Признаки воспаления легких:
- Высокая температура тела до 39 градусов. Жар держится 3-4 дня, трудно поддается снятию.
- Насморк – ринит может быть с обильным течением жидкой консистенции или сдержанный, со сгустками.
- Гортань краснеет, появляется боль и першение, чувство жжения, отечность.
- Проявление интоксикации: потливость, слабость, диарея, тошнота, отсутствие аппетита. Груднички не хотят брать грудь, капризничают.
- Одышка и кашель – сначала сухой, надрывный, затем смягчается, но мокрота не отходит.
- Геморрагическая форма приводит к отхождению слизи через рот, в ней может быть гной или кровь.
- Тахикардия, возможные судороги.
- Боль при дыхании, затрудненность глубокого вдоха.
Памятка для родителя: симптомы и лечение вирусной пневмонии у детей.

Советы от врачей:
- При первом подозрении на воспаление легких незамедлительно обращайтесь в медицинское учреждение. Некоторые случаи требуют скорой госпитализации, особенно это касается грудничков.
- Занимайтесь профилактикой, укрепляйте иммунную систему.
- Следите за температурой тела больного, при ее росте свыше 38 градусов давайте жаропонижающие препараты.
- Обеспечьте малышу легкое дыхание до приезда доктора. Сделайте ингаляцию и поместите его в чистую, проверенную комнату.
Причины и пути заражения
Помимо вирусной этиологии, есть также бактериальная и грибковая. Эти два типа встречаются реже, но они могут возникнуть на фоне вируса и усугубить состояние больного.
Возбудителем может быть:
- грипп А, В, С;
- парагрипп;
- аденовирус;
- риновирус;
- корь;
- ветряная оспа.
Осложнение могут вызвать бактерии:
- золотистого стафилококка;
- пневмококка;
- стрептококка.

- Вдыхание табачного дыма. Если родители курят и не оберегают малыша от вредной привычки, то воздействие смога на слизистую оболочку носа очень пагубное – она сохнет и постепенно атрофируется. Это приводит к исчезновению естественного барьера.
- Родовая травма, в том числе неправильное раскрытие легких или любая патология дыхательных путей.
- Аномалии сердечно-сосудистой системы – диагнозы: сердечная недостаточность, аритмия, патологическое изменение органа.
- Роды на раннем сроке. Недоношенные груднички имеют меньшую степень защиты от внешнего мира.
- Хронические заболевания: бронхит, бронхиальная астма, синусит, гайморит и пр.
- Слабая иммунная система.
Заражение происходит воздушно-капельным путем, поэтому с осторожностью необходимо относиться к школьным и дошкольным учреждениям в периоды обострения эпидемии вирусов гриппа, ОРВИ, ветрянки.
Как защитить ребенка: профилактика вирусной пневмонии у детей

Как предотвратить появление симптомов вирусной пневмонии у детей с помощью иммуностимуляторов
Основная защита организма – это действие иммунной системы. Она вырабатывает белки, которые препятствуют прохождению вируса и других патогенов по дыхательной трубке к жизненно важным органам. Чтобы избежать проблем со здоровьем нужно тщательно относиться к иммунитету, особенно когда он ослаблен:
- после недавно перенесенной болезни;
- во время реабилитации после оперативного вмешательства;
- в период с поздней осени по начало весны из-за нехватки витаминов и возможных переохлаждений;
- при массовых эпидемиях;
- после употребления иммунодепрессантов и ряда других лекарств;
- у грудничков – в момент перехода с грудного вскармливания на искусственное;
- когда малыш проходит вакцинацию;
- при смене климата – во время переезда или поездки на море.
- бендазол;
- тимоген натрия;
- аскорбиновую кислоту.
Эти активные вещества действуют как индукторы эндогенного интерферона. В отличие от других модуляторов, этот препарат не просто увеличивает количество белков, а стимулирует работу иммунной системы, чтобы она сама активно их вырабатывала. Это способствует тому, что защитные свойства всегда находятся на стабильно высоком уровне, а не испытывают стадии подъема и спада.
Лекарственное средство производят в трех формах:
- Капсулы. Их можно давать детям старше шести лет. Желатиновая оболочка рассасывается в желудке, освобождая действующие вещества, которые поступают в кровь.
- Сироп. Удобная жидкая консистенция позволяет родителям дать малышу лекарство в любом месте. Мерная ложечка и сладкий вкус этому способствуют. Применять можно уже грудничкам с одного года. Это особенно важно в момент перехода на искусственную смесь или обычное меню.
- Порошок. Эта форма также предназначена для деток старше 12 месяцев. Смесь необходимо развести в теплой воде. Можно выбрать три вкусовых варианта – с клюквой, клубникой или апельсином. Удобно тем, что можно навести любое необходимое количество, а остальное отложить на необходимый период.
- Курс профилактики любой формой составляет всего 4 дня.
Чем и как лечить вирусную пневмонию у детей
В первую очередь терапию можно поделить на амбулаторную и стационарную. Решение принимает врач, сообразно с тем, могут ли возникать осложнения. Обычно госпитализируют только новорожденных вместе с мамами, а также ребенка старше, если у него диагностирована серьезная стадия или острая форма.

Лечение проводится комплексное. Основное значение уделяется противовирусным препаратам. Их подбирают в зависимости от типа вируса и его устойчивости к активным компонентам препаратов. Обычно таблетки назначают перорально, но при трудностях с глотанием могут делать инъекции.
Если вирусная этиология усугубилась бактериальными проявлениями, то назначают антибиотика. Их доктор также определяет в соответствии с возбудителем.
Остальные препараты устраняют симптомы:
- Жаропонижающие. Рекомендуется их принимать только, если температура тела поднялась выше 38 градусов.
- Противорвотные и противодиарейные – если пациент испытывает признаки интоксикации.
- Обезболивающие и спазмолитики – при болях в голове, груди.
- Сосудосуживающие капли для носа – при рините и отеке слизистой.
- Спреи, растворы для полоскания и пастилки для рассасывания – если воспаление затронуло гортань.
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
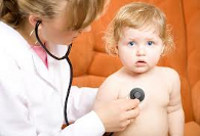
Общие сведения
Пневмония у детей - острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.

Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже - гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей - срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда - участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко - признаками правожелудочковой сердечной недостаточности.
Диагностика
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Наиболее распространенные осложнения гриппа включают вирусную или бактериальную пневмонию, воспаление мышц (миозит), заболевания центральной нервной системы и проблемы с сердцем, включая инфаркты, воспаление сердечной мышцы (миокардит), и воспаление оболочки вокруг сердца (перикардит).
Другие осложнения гриппа могут включать инфекции уха и носовых пазух (отит и гайморит), особенно у детей, обезвоживание и обострение хронических заболеваний, например, таких как застойная сердечная недостаточность, астма или диабет.
Чтобы избежать бактериальной пневмонии, спросите у своего врача о возможности введения вам пневмококковой вакцины. В настоящее время есть 2 типа пневмококковой вакцины: пневмококковая вакцина полисахарида (ППСВ) для взрослых и пневмококковая вакцина конъюгата (PCV13) для детей.

Вакцина против пневмонии достаточно безопасна и обеспечивает иммунитет против 23 подтипов бактерий, которые обычно вызывают пневмонию.
Если вы здоровый взрослый человек старше 65 лет, вам обязательно рекомендуется вакцина против пневмонии. Некоторые эксперты предполагают, что взрослые младше 55 тоже могут получить эту вакцину, потому что их иммунологическая реактивность в этом случае становится выше.
Вакцина против пневмонии также рекомендуется людям с повышенным риском развития инфекции, например, с болезнями сердца, заболеваниями печени, заболеваниями легких, почечной недостаточностью , сахарным диабетом, различными видами рака, серповидно-клето чной анемией. И еще вакцину против пневмонии лучше сделать взрослым от 19 до 64 лет, которые курят сигареты или у кого есть астма. Вакцина от пневмонии не рекомендуется беременным женщинам.
Четыре дозы PCV13 вакцины от пневмонии рекомендуются для всех детей младше 2-х лет. Дети от 2-х до 4-х лет, которые еще не были вакцинированы от пневмонии, должны получить хотя бы одну прививку. Для детей от 6 до 18 лет с проблемами со здоровьем, одной дозы вакцины PCV13 от пневмонии будет достаточно независимо от того, были ли они раньше привиты.
Вакцина против гриппа - самый лучший способ защититься от осложнений гриппа. Из-за гриппа повышается вероятность заболевания пневмонией и других осложнений гриппа, поэтому имеет смысл защититься от этого!
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2022 г.
Читайте также:

