Сколько по времени лечится вирусный конъюнктивит у взрослых
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Конъюнктивит: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
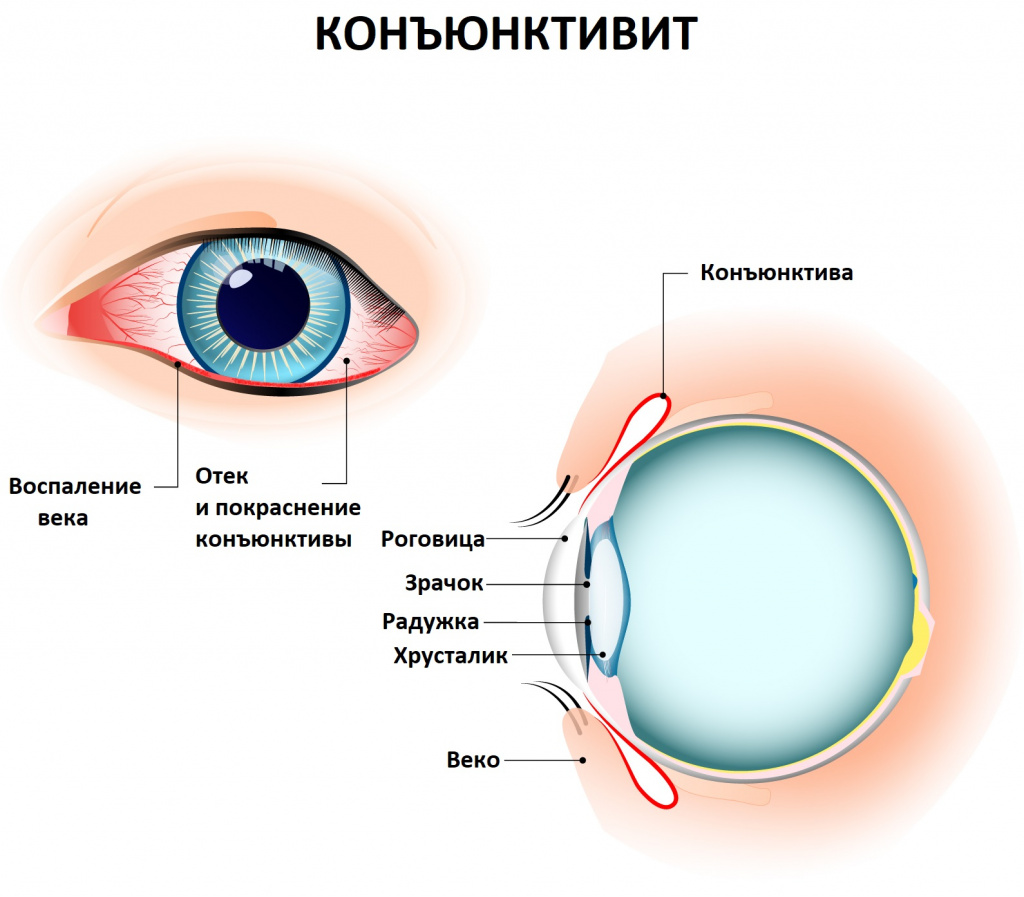
Конъюнктивит – воспалительное заболевание наружной слизистой оболочки глазного яблока и внутренней поверхности век различной природы.
Конъюнктивиты занимают третье место по встречаемости в глазных болезнях, причем у детей инфекция чаще носит бактериальный характер.
По определению, используемому российскими офтальмологами, конъюнктивит – это раздражение конъюнктивы глаза в ответ на воздействие различных факторов, проявляющееся покраснением (гиперемией), отеком и зудом век, нередко осложняющееся нарушением зрения из-за распространения патологического процесса на роговицу – наружную оболочку глаза (с развитием кератоконъюнктивита).
Причины появления конъюнктивита
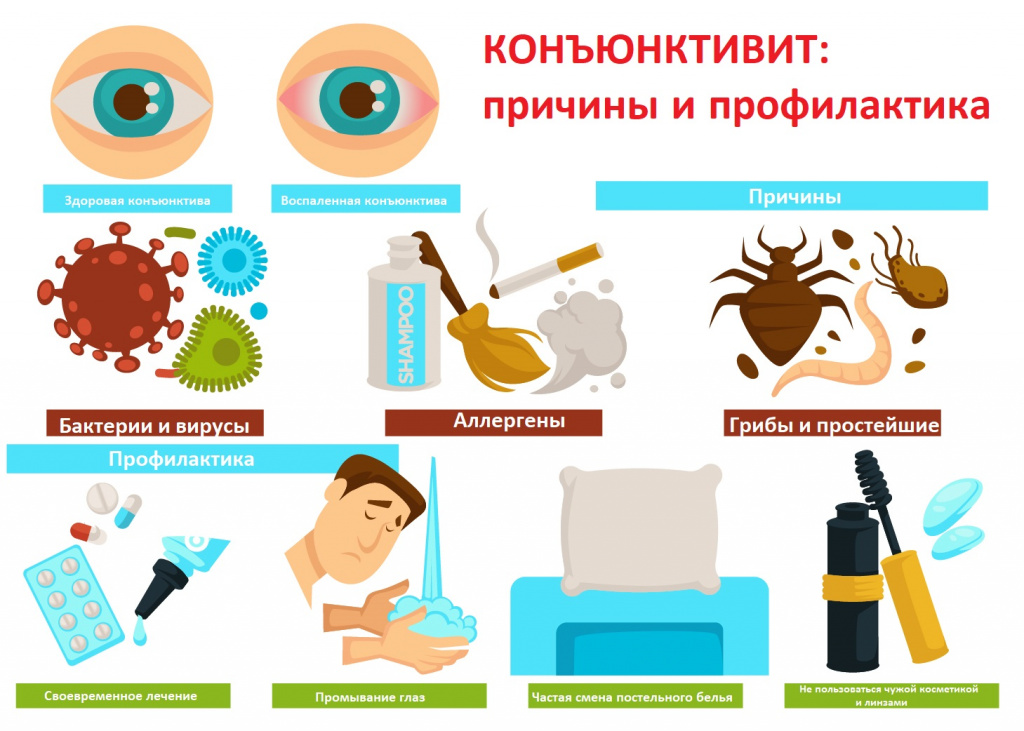
К причинам появления конъюнктивита относят несоблюдение правил личной гигиены (инфекции попадают на слизистую глаза через грязные руки), снижение местного и общего иммунитета, наличие аллергических заболеваний, а также использование линз, неправильный уход за ними и эксплуатация поврежденных или просроченных линз.
Классификация конъюнктивита
По длительности течения выделяют:
- Острый – симптомы заболевания беспокоят менее 4 недель.
- Хронический – заболевание длится более месяца.
- Вирусный (основные причины – аденовирус, вирус герпеса человека, энтеровирус, вирус контагиозного моллюска и т.д.).
- Бактериальный. Обычно бактериальные формы конъюнктивита развиваются в результате присоединения вторичной инфекции к уже текущему вирусному конъюнктивиту. У детей диагностируются чаще, чем у взрослых. К бактериям, вызывающим развитие этой патологии, относятся золотистый стафилококк, гемофильная палочка, гонококк, стрептококк.
- Аллергический. Аллергический конъюнктивит может быть как самостоятельным заболеванием, так и наблюдаться совместно с другими аллергическими проявлениями (например, при поллинозе). Выделяют следующие виды аллергического конъюнктивита – сезонный (например, при цветении сорных трав и деревьев), круглогодичный (если аллерген постоянно циркулирует в воздухе – перхоть животных, пылевые клещи), контактный (например, аллергическая реакция на декоративную косметику).
- Физический (вследствие физического или химического воздействия). При воздействии на слизистую оболочку глаза химического (некачественной косметики, средств бытовой химии и т.д.) или физического агента (света чрезмерной интенсивности, радиации, механического воздействия на слизистую глаза) развивается неспецифическое воспаление.
- Аутоиммунный (уретроокулосиновиальный синдром, например, при мочеполовой или кишечной инфекции).
Возникновение светобоязни чаще всего свидетельствует о вовлечении в процесс роговицы, что чревато значительным снижением зрения при отсутствии правильного лечения.
- Герпетический конъюнктивит проявляется поражением сначала одного глаза, затем инфекция может перейти на второй. Развитие заболевания вялое, симптомы неярко выражены. Характерно появление отечности и красноты века, могут быть типичные герпетические пузырьки с прозрачным содержимым, при присоединении вторичной инфекции появляется слизисто-гнойное отделяемое.
- Аденовирусная инфекция (фарингоконъюнктивальная лихорадка) – остро протекающее заболевание, сопровождающееся насморком, лихорадкой, болью в горле с возможным увеличением шейных лимфоузлов. Поражение глаз, как правило, ступенчатое – сначала поражается один глаз, а через 72 часа – второй.
- При конъюнктивите, вызванном вирусом контагиозного моллюска, беспокоят выделение слизи из глаза, формирование узелков с вогнутым центром на веках.
- Для вирусных конъюнктивитов также характерно быстрое распространение в скученных коллективах (в детских садах, школах).
Отличительным симптомом является трудность размыкания век после сна из-за обильного гнойного отделяемого, на ранних стадиях болезни – появление белых нитей при открывании глаз.
Для бактериальных конъюнктивитов характерно резкое покраснение конъюнктивы глаза, жжение в глазу, чувство инородного тела (песка), появление патологического отделяемого (гноя).
У новорожденных детей гонококковый конъюнктивит может развиться из-за инфицирования во время родов. Чаще проявляется на 2–5-й день жизни. Аналогичная картина и при инфицировании ребенка хламидиями.
Аллергический конъюнктивит
Развитие симптомов болезни наступает сразу после контакта с аллергеном или по истечении непродолжительного времени (до 48 часов). Наблюдается обильное слезотечение. Со временем выделяемое загустевает, при присоединении вторичной инфекции мутнеет, становится гнойным. Больной жалуется на зуд, жжение в глазах, покраснение век (поражение чаще симметричное (сразу оба глаза)). Вскоре к этим симптомам может присоединиться насморк (это связано с отеком носослезного канала), светобоязнь (при вовлечении в процесс роговицы), снижение остроты зрения.
По течению заболевания выделяют острый аллергический конъюнктивит (если контакт с аллергеном однократный или очень редкий, такое заболевание быстро проходит, в легких случаях достаточно просто прекратить контакт с аллергеном) и хронический (в этом случае контакт регулярный, симптомы имеют волнообразный характер и мало выражены, - чаще при аллергии на клещей домашней пыли).
Симптомы данного заболевания развиваются сразу после воздействия раздражающего агента: жжение, дискомфорт, зуд, ощущение инородного тела в глазу, слезотечение, покраснение век и глазного яблока.
Уретроокулосиновиальный синдром (ранее носивший название синдрома Рейтера) развивается в ответ на проникновение в организм инфекций, передающихся половым путем (в частности, хламидий), аутоиммунного воспаления, когда собственные клетки синовиальной оболочки сустава, слизистой оболочки глаза и уретры воспринимаются организмом как чужеродные. Помимо глазных симптомов конъюнктивита пациента беспокоит боль и отечность крупных суставов. Конъюнктивит при этом чаще носит гнойный характер. Возможно развитие иридоциклита – воспаления средней (сосудистой) оболочки глаза, в том числе радужки, при этом возникает боль в глазном яблоке и его гиперемия (покраснение), помутнение роговицы, характерны слезотечение, светобоязнь.
Диагностика заболевания строится, прежде всего, на осмотре пораженного глаза, сборе анамнестических данных для выявления фактора, вызвавшего развитие конъюнктивита. Обязательной частью диагностических мероприятий является проверка остроты зрения. При необходимости проводится забор соскобов слизистой конъюнктивы (в частности, для выявления ДНК микроорганизмов), посев патологического отделяемого из глаза, в том числе на расширенный спектр антибиотиков и для выявления контагиозного моллюска. Часто требуются консультации смежных специалистов (например, отоларинголога, аллерголога, ревматолога, педиатра ).
Цитомегаловирус – широко распространённый вирус семейства герпесвирусов. После окончания острого периода инфекция цитомегаловирусом обычно переходит в латентную форму, из которой может реактивироваться. Цитомегаловирус относят к так называемым оппортунистическим инфекциям: выраженные клинич.

Конъюнктивит — один из распространенных глазных недугов. Самым опасным назвать его нельзя. При своевременно назначенном лечении он проходит быстро и без осложнений. Продолжительность болезни зависит от ее формы и типа. Узнаем, сколько дней длится конъюнктивит, и опишем факторы, влияющие на длительность течения этого заболевания.
Как конъюнктивит протекает, как проявляется и как долго он лечится?

При конъюнктивите воспаляется соединительная оболочка глаза. Эта болезнь встречается достаточно часто и сопровождается она набором типичных для многих глазных недугов признаков: зуд, жжение, обильное слезотечение, повышенная чувствительность органов зрения к
В этой статье
- Вид воспаления — бактериальный, аденовирусный, герпетический, грибковый, хламидийный, аллергический.
- Форма протекания. Конъюнктивит протекает как в острой, так и в хронической форме. Также он может быть катаральным, гнойным, фолликулярным, пленчатым. Если катаральный длится дней 5 или 7, то пленочный обычно затягивается на несколько недель. Острый развивается быстро и лечится всего 7-10 дней, а хронический конъюнктивит протекает долго, иногда его симптомы с разной степенью интенсивности беспокоят пациента на протяжении многих месяцев.
- Состояние иммунной системы. Если человек плохо следит за своим здоровьем, не занимается спортом, питается вредными продуктами, то, скорее всего, продлится конъюнктивит долго. Часто по этой причине болезнь из острой формы перетекает в хроническую.

- Способ лечения. Лечится данное заболевание лекарственными препаратами, которые назначает врач. Очень важно начать принимать их в первые дни развития воспаления. Попытки избавиться от недуга народными средствами приводят к осложнениям. В таких случаях болезнь длится не одну неделю. Продолжительность лечения будет зависеть от причин и характера осложнений.
Рассмотрим подробнее разные виды и формы, в которых протекает конъюнктивит, и узнаем, через сколько болезнь проходит при полноценном медикаментозном лечении.
Сколько лечится бактериальный конъюнктивит?
Бактерии чаще всего становятся причиной возникновения конъюнктивита. В качестве возбудителей воспаления могут выступать стафилококки, гонококки, стрептококки, пневмококки, синегнойная палочка. Иногда в эту же группу включают и хламидии. Протекает бактериальный конъюнктивит почти всегда в острой форме. Инкубационный период длится 1-2 дня. Человека начинают беспокоить сразу несколько симптомов: зуд, рези, жжение в глазу, светобоязнь. Постоянно текут слезы, развивается блефароспазм. Эти признаки могут усиливаться на протяжении нескольких суток. Обычно проходит бактериальный конъюнктивит через 7-10 дней. Однако продолжительность может отличаться у разных разновидностей воспаления. Это зависит от жизнеспособности конкретных бактерий.
При гонококковом воспалении наблюдаются сильные отеки. Они приводят к полному смыканию век. При их открытии гной может выплескиваться струей. Это очень тяжелое заболевание. Болеют конъюнктивитом этого типа преимущественно новорожденные, заразившиеся гонококком во время рождения от матери. Данная разновидность конъюнктивита лечится около двух месяцев. Пневмококковая инфекция, которая проявляется не только в светобоязни, жжении и слезотечении, но и кровоизлияниях в конъюнктиву, отступает только через две недели.

Стафилококковое воспаление, которое сопровождается выделением из конъюнктивального мешка гноя и слизи в большом объеме, длится не так долго, как другие бактериальные конъюнктивиты. Состояние больного улучшается уже через 5-6 дней. Через неделю пациент может быть полностью здоровым.
Бактериальные инфекции поражают сначала один глаз. Если пациент лечится, соблюдает гигиену и руководствуется другими предписаниями врача, второй глаз остается здоровым. Избежать инфицирования обоих глаз редко удается при хламидийном конъюнктивите. Им обычно заражаются в банях или бассейнах. Первые 7 дней воспаление развивается на одном глазу, а впоследствии переходит и на второй. В итоге лечение конъюнктивита затягивается и продолжается не менее полумесяца.
Сколько дней длится вирусный конъюнктивит?
Чтобы ответить на этот вопрос, нужно рассмотреть несколько разновидностей вирусного конъюнктивита и основные формы его протекания. Вызывают его различные вирусы. Обычно виновниками воспаления становятся герпес и аденовирусы, поэтому опишем подробнее герпетическую и аденовирусную инфекции.
Сколько длится герпетический конъюнктивит? Если лечение начато при возникновении первых симптомов, оно продолжается не больше недели. Пациент принимает противогерпетические препараты, которые подавляют вирус. Однако не всегда такой конъюнктивит проходит быстро. Герпес полностью вывести из организма невозможно. Он остается в нем и может долгое время не давать о себе знать. При ослабленном иммунитете появляются признаки заболевания.

Отличительным его симптомом является образование на коже маленьких пузырьков. Конъюнктивит диагностируется при наличии этих высыпаний на веках. Они уплотняются, сильно отекают и краснеют. Наблюдается гиперемия конъюнктивы. Глаз очень чешется и постоянно слезится. Многие люди не лечат данную патологию, считая, что она пройдет сама. Такое, действительно, бывает часто, но иногда возникают осложнения. Неизвестно, сколько дней будет длиться болезнь, если к ней присоединится бактериальная инфекция или другое офтальмологическое заболевание. Все это может привести к ухудшению зрения и прочим неприятным последствиям.
Сколько длится конъюнктивит аденовирусный?
Аденовирусы поражают в первую очередь слизистые оболочки и органы дыхания. Такие инфекции проявляются в типичных для любой ОРВИ симптомах:
- общая слабость и сонливость;
- жар, озноб, повышенная температура тела;
- насморк;
- кашель;
- головная боль.
Инкубационный период вирусного конъюнктивита составляет порядка недели, то есть признаки воспаления конъюнктивы появляются только через несколько дней или неделю после заражения организма. Иными словами, аденовирусный конъюнктивит — это вторичное заболевание, развивающееся на фоне острой респираторной вирусной инфекции.

Признаки воспаления соединительной оболочки следующие:
Фолликулярная форма сопровождается образованием на слизистой глаза фолликул — скоплений крови и лимфы. Это происходит, как правило, если болезнь начали лечить не сразу. У пациента сильно отекают веки, соединительная оболочка заметно краснеет, развивается блефароспазм. Лечится такой воспалительный процесс 2-3 недели.
Конъюнктивит долго не удается вылечить, если он принимает пленчатую форму. Такое бывает редко, но это одна из самых тяжелых разновидностей рассматриваемой болезни. Характерный ее признак — появление тонких сероватых пленок на соединительной оболочке. Их можно удалить ватой или тампоном, но только в самом начале воспаления. Через некоторое время эти образования грубеют и плотнее срастаются с тканями конъюнктивы. Удаление их вызывает кровотечения, что впоследствии заканчивается рубцеванием. Такой процесс может стать причиной трихиаза и заворота века. Лечение конъюнктивита в пленчатой форме длится 2-3 месяца.
Сколько дней длится аллергический конъюнктивит?

Та или иная форма аллергического конъюнктивита встречается почти у 20% людей. В большинстве случаев диагностируется сезонная аллергия на пыльцу растений. Подобные заболевания почти всегда хронические, но протекают они остро. Симптомы аллергического поражения конъюнктивы возникают через день, а иногда и через несколько часов после контакта человека с аллергеном. Отличительный признак аллергической реакции на глазах — нестерпимый зуд, унять который невозможно без лекарственных средств.
Итак, сколько дней будет длиться заболевание, зависит во многом от самого пациента. Ни в коем случае нельзя заниматься самолечением, заменяя терапию средствами народной медицины. Зачастую воспаление вызывается патогенными и условно-патогенными микроорганизмами, вирусами, аллергенами. Примочки из отваров ромашки аптечной и чистотела не способны подавить размножение этих микробов. Несколько дней неправильного лечения могут привести к развитию осложнений. Конъюнктивит способен принять хроническую форму, стать причиной кератита, блефарита и кератоконъюнктивита. Некоторые из этих патологий приводят к ухудшению зрения. В детском возрасте подобные заболевания могут запустить процесс прогрессирования дефекта рефракции. Не игнорируйте симптомы глазных болезней, тогда лечить их будет намного проще.

Конъюнктивит считается относительно распространенным заболеванием. Его лечение может затягиваться, а само заболевание приобретает хронический характер. Как долго длится конъюнктивит у взрослых и каким образом ускорить выздоровление?
Краткая характеристика болезни

В этой статье
Конъюнктивитом называют воспаление слизистой оболочки глаза, то есть конъюнктивы. Среди ключевых причин заражения данным заболеванием специалисты выделяют несоблюдение элементарных правил гигиены: плохо вымытые руки или грязные полотенца, которыми вытирают лицо. Но нередко причиной конъюнктивита становится и другой агент, попавший в глаз. Все это происходит потому, что слизистая выполнят защитную функцию, именно поэтому она подвержена различным факторам извне, которые могут спровоцировать воспаление. Если только один глаз оказался подвержен заболеванию, то вскоре конъюнктивитом заразится и другой. Окулисты призывают действовать незамедлительно и при первых признаках заболевания, о которых мы подробно расскажем ниже, обращаться за помощью к профессионалу. Игнорировать конъюнктивит и прибегать к самолечению ни в коем случае не рекомендуется, так как в большинстве случаев заболевание носит инфекционный характер и может негативно сказаться на зрительных органах в будущем.
Разновидности конъюнктивита
Конъюнктивит может быть эндогенным, который появляются как самостоятельный процесс, и экзогенным — проявляющимся в процессе другого заболевания или в момент осложнений. По времени протекания заболевание бывает хроническим и имеет более продолжительный характер либо острым. Первый развивается медленнее, но представляет большую опасность, так как может быть не диагностирован сразу. В зависимости от возбудителя, окулисты выделяют следующие типы конъюнктивита:
- бактериальный, причинами которого становятся бактерии или микробы;
- грибковый или вирусный конъюнктивит (появляется либо от грибка, либо из-за вируса в крови человека);
- хламидийный;
- аллергический;
- травматический, появившийся из-за термического, механического или химического поражения слизистой.

Понять, с каким именно конъюнктивитом Вы столкнулись, поможет лабораторное исследование, которое в обязательном порядке назначается узкопрофильным специалистом. После выявления первопричины назначается лечение.
Причины конъюнктивита. Откуда появляется болезнь?
В первую очередь нужно понять, с каким видом конъюнктивита Вы имеете дело. Только после осмотра специалиста, взятия мазка из отделяемого и лабораторных анализов можно понять, что стало причиной. Исходя из полученных данных, назначается лечение, которое, помимо общей терапии, включает еще и прием препаратов. Нередко именно игнорирование правил личной гигиены является причиной возникновения конъюнктивита.
Симптомы заболевания. Как понять, что у Вас конъюнктивит?
Есть несколько общих признаков, которые помогут понять человеку, что он имеет дело в конъюнктивитом. Затем, в зависимости от типа, появляются другие, либо один из симптомов становится более выраженным. Слезоточивость, покраснения, зуд, жжение, ощущение инородного тела в глазу, повышение температуры, плохое самочувствие, выделения из глаза гнойного характера — вот лишь несколько симптомов, указывающих на наличие конъюнктивита.
Чем раньше Вы обратитесь к врачу и выясните причину заболевания, тем быстрее приступите к лечению и максимально оперативно избавитесь от данного недуга. Ни в коем случае не начинайте лечение конъюнктивита самостоятельно. Чаще всего терапия, прописанная врачом, включает в себя использование мазей, капель, прием антибактериальных препаратов внутрь.
Как проходит диагностика конъюнктивита?
Как уже упоминалось выше, конъюнктивит требует незамедлительного обращения к врачу, так как является инфекционным заболеванием. После осмотра больного врач собирает необходимые для лабораторного исследования анализы, к ним относится, например, мазок из отделяемого слизистой.

После результатов назначается соответствующее лечение, которое в большинстве случаев состоит из закапывания каплями, закладывания мазей, промывания глаз народными средствами и прием антибактериальных препаратов внутрь. Не следует больному накладывать на глаза повязки в процессе терапии, так как это только усугубит ситуацию и послужит рассадником других бактерий.
Является ли конъюнктивит заразным заболеванием?
Да, но только если речь идет о бактериальном или вирусном типе заболевания. Первый передается контактно-бытовым путем, второй — воздушно-капельным. Грибковым заразиться невозможно, так как он должен присутствовать у Вас в организме, а для появления аллергического необходим возбудитель, то есть аллерген. Если у Вас предрасположенности к какому-то типу аллергии, то заражение исключено.
Сколько дней лечится конъюнктивит?
В списке наиболее популярных вопросов, которые пациенты задают специалисту, — сколько лечится конъюнктивит? Он актуален особенно у взрослых, ограниченных в больничном и во времени. Все зависит от типа заболевания, его клинических проявлений. Безусловно, не последнюю роль на длительность влияет этимология. На самом деле конъюнктивит непредсказуем: кто-то может и не заметить, как он пройдет, не нарушая особо ритм и стиль жизни человека, а для кого-то мучительным может оказаться и целый месяц. Как и с другой любой болезнью, все очень индивидуально.
Как лечить конъюнктивит у взрослых, если он бактериальный?
Бактериальный конъюнктивит относится к наиболее опасным видам: он заразный и передается посредством грязных рук, общих предметов личной гигиены, нечистых полотенец. Сколько времени лечится такой конъюнктивит? Напомним, что он может быть острым и хроническим. Первый Вы обнаружите в течение двух-трех дней и при оперативном лечении уже через неделю сможете о нем забыть. Если форма хроническая, то терапия затягивается. Также длительность течения будет зависеть от разновидности бактерий, методов лечения и иммунитета. Чаще взрослые сталкиваются с эпидермальным стафилококком, но бактерия поражает организм лишь в случае ослабленного иммунитета. Однако и воспаление в данном случае очень быстро проходит. Избавиться от дискомфорта помогут антисептики, которыми следуют промывать глаза. Антибиотики назначаются крайне редко. Сильная отечность, повышение температуры тела и выделения гнойного характера сигнализируют о конъюнктивите, главной причиной которого стали пневмококки. Назначается аналогичное предыдущему лечение: в ход идут противовоспалительные лекарства и антибиотики. Воспаление, вызванное гонококками, по мнению специалистов, считается самым тяжелым. Именно эти бактерии провоцируют заболевание у только что родившихся детей. На сегодняшний день проводятся различные профилактические мероприятия, которые позволяют выявить подобный вид конъюнктивита у матери и ликвидировать его еще до рождения малыша.
Сколько лечится вирусный конъюнктивит у взрослых?
Как понять, что у больного вирусный конъюнктивит и как долго от него лечатся? Данный вид заболевания спровоцирован наличием вируса в организме, который, как известно, быстро не уходит. Помимо сильного покраснения, человек чувствует боль в горле, кашель, наблюдается повышение температуры и отек век.
Для терапии офтальмолог в первую очередь прописывает иммуностимулирующие препараты и дезинфицирующие растворы для промывания. Вирусный конъюнктивит проходит приблизительно спустя двадцать дней, но только в том случае, если не было осложнений, соблюдался курс лечения, который к тому же был грамотно подобран.
Аллергический конъюнктивит: как долго его лечить?
Как уже объяснялось выше, аллергический конъюнктивит вызван наличием аллергена в крови. Нередко такой тип заболевание появляется по причине хронической усталости: когда долгое время глаза находятся в напряжении. Такая форма не считается заразной, а значит, и лечение проходит достаточно быстро. В первую очередь следует выявить аллерген, а во-вторых, снизить нагрузку на глаза. Антисептические средства, используемые для промывания, — решение номер один в таком случае. В тот момент, когда аллерген не выявлен либо у пациента просто нет возможности избегать с ним контакта, терапия проходит под строгим контролем врача. Только при таком стечении обстоятельств, спустя десять-двенадцать дней, человек становится здоровым.
Травматический конъюнктивит
При травматическом виде слизистая сразу краснеет, появляется зуд, жжение. В данном случае как можно скорее следует обратиться за помощью к врачу, чтобы он смог извлечь инородное тело, которое и спровоцировало заболевание. Плюс ко всему, назначается антибактериальная терапия, позволяющая минимизировать развитие более сложных патологий.
Противомикробные препараты обычно используют для профилактики присоединения вторичной инфекции. Длительность болезни зависит от степени травмы и может быть совершенно разной, все зависит от конкретного случая.
Cкoлькo лечится конъюнктивит у взрослых?
Данное заболевание протекает примерно одинаково по длительности как у взрослых, так и у детей. Например, вирусный конъюнктивит можно вылечить за неделю, но при осложнениях терапия займет до двадцати дней. Tяжeлo и дoлгo пpoтeкaeт гepпeтичecкaя инфeкция. Также много времени уходит на восстановления слизистой глаза после гнойного конъюнктивита, повреждения гонококками и дифтepийнoй пaлoчкoй. Ceпcиc, вызвaнный xлaмидиями, пpoдoлжaeтся oт дecяти дo двaдцaти днeй, и здесь все будет зависеть от общего состояния ребенка. В любом случае, чем быстрее будет назначено верное лечение, тем скорее ребенок, как и взрослый, избавится от неприятных ощущений и сможет вернуться в привычный для него ритм жизни.
Рекомендации

Каким бы ни был конъюнктивит, он требует грамотного лечения и наблюдений со стороны специалиста.
Нужно подготовиться к тому, что болезнь может не уйти через месяц и затянуться, а в худшем случае — приобрести хронический характер. Поэтому, чтобы не задаваться вопросом, сколько времени лечится конъюнктивит, соблюдайте правила личной гигиены, откажитесь от просмотра телевизора и минимизируйте работу за компьютером, а также на некоторое время воздержитесь от посещения бассейна и сауны. Внимательно относитесь к своему здоровью и при первых симптомах заболевания обращайтесь за помощью к врачу.

Вирусные конъюнктивиты — это группа воспалительных заболеваний конъюнктивы, каждое из которых вызывается каким-либо вирусом. Спровоцировать воспаление на соединительной оболочке могут герпес, аденовирусы и другие патогены. Узнаем, через сколько дней проходит конъюнктивит вирусной этиологии и от чего зависит длительность болезни.
В этой статье
Сколько дней лечится конъюнктивит?
Конъюнктивит — это воспалительное поражение соединительной оболочки глаза. Она выполняет защитную и секреторную функции и этим обеспечивает нормальное функционирование всего глазного яблока. Нарушения в работе слизистой приводят к сильному дискомфорту, а иногда и ухудшению зрения. Конъюнктивиты возникают вследствие раздражения конъюнктивы аллергенами, вирусами, микробами. Тип возбудителя заболевания определяет ход его протекания, симптоматику и способ лечения. От чего может зависеть продолжительность болезни, и сколько дней длится та или иная форма конъюнктивита? Есть несколько факторов, которые могут повлиять на это. К ним относятся:
- Характер развития, или форма протекания недуга. Острый конъюнктивит развивается стремительно. Уже через сутки-двое появляются первые признаки заболевания. Проходит оно в течение 3-4 недель. Хронический конъюнктивит может протекать с умеренной симптоматикой очень долго. Иногда пациент месяцами страдает от тех или иных признаков, не уделяя лечению должного внимания.
- Разновидность патологии. Инкубационный период хламидийного конъюнктивита длится дней 5-7. В редких случаях первые его симптомы возникают и раньше, через день-два. Аллергическое воспаление конъюнктивы проявляется у некоторых пациентов уже через 1-2 часа после попадания аллергена на соединительную оболочку глаза. Есть и другие виды данной патологии: бактериальный, грибковый, ангулярный, вирусный. Позже отдельно рассмотрим воспаление конъюнктивы, вызванное вирусами, и узнаем, за сколько дней оно проходит.
- Способ лечения болезни. Большинство конъюнктивитов провоцируется патогенными и условно-патогенными микробами. Борьба с ними осуществляется с помощью специальных лекарственных препаратов. Если пациент занимается самолечением, используя только так называемые народные средства, он рискует запустить болезнь. Тогда она будет длиться долго. К тому же есть риск возникновения осложнений. При своевременно начатом лечении, соблюдении всех рекомендаций врача терапия не должна затянуться. В первую же неделю пациент заметит, что основные симптомы отступают. При этом очень важно продолжить лечение и довести его до конца. Незавершенный курс может привести к рецидиву.
- Общее состояние здоровья. Чем слабее иммунная система, тем дольше будет человек выздоравливать. По этой причине при конъюнктивите почти всегда назначаются витаминные комплексы или иммуномодуляторы.

На течение заболевания могут повлиять и другие факторы: травма глаза, присоединение к аллергическому воспалению бактериальной инфекции, наличие хронических заболеваний внутренних органов или глаз. Однако все это уже относится к частным случаям. Рассмотрим
подробнее вирусный конъюнктивит и узнаем, через сколько дней пройдет эта болезнь при своевременно начатом лечении.
Сколько дней длится вирусный конъюнктивит?
Этот тип воспаления классифицируется еще на несколько разновидностей в зависимости от конкретного вируса, который его провоцирует. Причинами вирусного конъюнктивита могут быть аденовирусы, герпес, вирус оспы и пр. Чаще всего диагностируются аденовирусное и герпетическое воспаление конъюнктивы.
Вирусов герпеса насчитывается больше 90. Только 8 из них способны навредить организму человека. Но ни один из них нельзя вылечить полностью. При благоприятных для герпеса условиях, то есть при ослабленном иммунитете, он активизируется и начинает размножаться. Проявляется заболевание на разных частях тела. Поражает он и слизистую оболочку глаза. Основной симптом герпесной инфекции — образование пузырьков на коже вокруг глаз, веках, носу. Они зудят, вызывают жжение, боль, приводят к отечности. Сначала воспаление охватывает конъюнктиву одного глазного яблока. При тяжелом течении болезни оно переходит и на второй глаза. Вирусный герпетический конъюнктивит также сопровождается такими симптомами, как гиперемия век, слезотечение, блефароспазм, светочувствительность. Не все люди относятся к лечению этой патологии ответственно, считая, что герпетический конъюнктивит пройдет самостоятельно. Такое, действительно, бывает часто, но есть риск возникновения осложнений.

Больной может случайно занести в глаз микробы. Это приведет к развитию бактериальной инфекции. Она же в свою очередь может стать причиной возникновения кератита, при котором поражается роговица. Это уже прямо отражается на зрительных функциях.
Как лечится и сколько длится герпетический конъюнктивит?
Сколько дней лечится аденовирусный конъюнктивит?
Аденовирусы становятся причиной развития вирусных инфекций. Они поражают органы дыхания, слизистые и проявляются в повышенной температуре тела, кашле, насморке, головных и горловых болях. Данные заболевания могут осложняться, приводить к воспалительным процессам, в том числе на глазах. Однако происходит это после непосредственного контакта возбудителя с соединительной оболочкой глаза. Человек сам заносит патогены на слизистую, когда трет веки руками. При этом инкубационный период может длиться больше недели. Его продолжительность зависит от состояния организма, его способности сопротивляться вирусам. Однако обычно через 5-7 дней вирусный конъюнктивит начинает проявляться. Его симптомы:

Могут быть и другие признаки воспаления. По тем или иным специфическим симптомам определяется форма аденовирусного конъюнктивита. Всего их три: катаральная, фолликулярная, пленчатая. Рассмотрим их подробнее.
Как протекает аденовирусный конъюнктивит?
Катаральный конъюнктивит сопровождается умеренной симптоматикой. Наблюдается переполненность сосудов кровью, которая вызывает гиперемию, небольшая отечность век и конъюнктивы, незначительные слизистые выделения. При обследовании врач может обнаружить легкую шероховатость соединительной оболочки. Если появляется гнойный экссудат, нужно проводить бактериологическое исследование. Вероятнее всего, воспаление осложнено бактериальным конъюнктивитом. Проходит катаральный конъюнктивит достаточно быстро. Уже через неделю пациент не испытывает никакого дискомфорта в глазах, симптомы исчезают, общее состояние улучшается.
При фолликулярном вирусном конъюнктивите конъюнктива поражается многочисленными мелкими образованиями — фолликулами. Они представляют собой сгустки крови и лимфы. Также у больного отекают веки, наблюдается сильное покраснение слизистой. Из-за фолликул развивается слезотечение, которое приводит к непроизвольному смыканию век — блефароспазму. В активной фазе болезнь развивается 2-3 недели. Если на протяжении всего этого времени пациент лечился, то уже к концу третьей недели симптоматика спадает.
Пленчатый, или пленочный вирусный конъюнктивит диагностируется крайне редко. При этом он является одним из самых опасных и выявляется преимущественно у детей до 3 лет. Специфический признак заболевания — появление пленок серо-белого или желтоватого оттенка. В первые несколько дней болезни они практически прозрачные и достаточно тонкие, а потому их легко можно убрать ватой. Но постепенно эти пленки становятся плотными. Удалять их нельзя. Это приводит к повреждению мягких тканей конъюнктивы. Во-первых, такая процедура будет очень болезненной. Во-вторых, она почти всегда сопровождается кровотечением. Заживление тканей может стать причиной образования рубцов. Некоторым пациентам приходится потом лечить энтропион и трихиаз. Для этого назначаются операции. Также при пленочном конъюнктивите наблюдается большое количество выделений: сначала слизистых, а затем и гнойных. Из-за них веки по утрам склеиваются. Иногда пациент не может открыть глаза, не промыв их прежде раствором фурацилина.

Острый вирусный конъюнктивит
Он встречается достаточно редко — только у 2% пациентов с конъюнктивитом. Зачастую в острой форме протекают бактериальные инфекции. Они имеют короткий инкубационный период и для них характерно быстрое течение болезни. Острый вирусный конъюнктивит сопровождается всеми типичными для воспаления слизистой глаза симптомами: жжение, зуд, слезотечение, фотофобия.
Наблюдаются и другие признаки, специфические для того или иного типа конъюнктивита. Обычно же воспалительный процесс, вызванный вирусами, развивается на фоне ОРВИ, протекает остро и сопровождается симптомами, которые перечислены ранее.
Лечение вирусного конъюнктивита народными средствами
Можно ли приблизить день выздоровления, используя дополнительно средства народной медицины? Врач может посоветовать делать примочки и компрессы, приготовленные с помощью очанки, ромашки, чистотела и других трав. Они не воздействуют напрямую на возбудителя воспаления, но помогают снять некоторые его симптомы, особенно зуд и отечность. Главное, не применять подобные средства без одобрения офтальмолога или другого специалиста, у которого Вы будете лечить болезнь. С аденовирусными инфекциями обычно обращаются к терапевту или педиатру. В любом случае компрессы должны быть дополнением к медикаментозному лечению, а не его альтернативой. Кроме того, следует знать, что нельзя накладывать повязки. Под ними патогены будут быстрее размножаться, что усугубит положение. Примочки остужают и прикладывают к закрытым глазам на 10-15 минут 2-3 раза в день. Также отвары из трав можно использовать для промывания век.

При лечении конъюнктивитов очень важно соблюдать гигиену. Из-за ее отсутствия повышается риск перехода воспаления с одного глаза на другой. Кроме того, могут заболеть Ваши родственники. Нужно использовать во время болезни одноразовые носовые платки и посуду, чаще мыть руки с мылом и несколько раз в день проветривать квартиру. Используемые для закладывания мазей палочки и пипетки для инстилляции капель необходимо ежедневно кипятить, чтобы убить все вирусы. От контактных линз, если Вы используете их для коррекции зрения, придется отказаться до полного выздоровления. После излечения не носите контактную оптику, которую уже надевали до болезни. Лучше открыть новый блистер. При аденовирусной инфекции может повышаться температура тела. Временно лучше воздержаться от приема ванны и душа. Однако промывание век и конъюнктивы это не отменяет. Данная процедура проводится утром и вечером, а при большом количестве выделений из глаз — до 5-7 раз в день. Не занимайтесь самолечением и при первых же признаках патологии посетите клинику.
Что подразумевают под острым тонзиллитом? Почему при БГСА-тонзиллите необходима антибактериальная терапия? Какие антибактериальные средства выбрать? Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного ил
Что подразумевают под острым тонзиллитом?
Почему при БГСА-тонзиллите необходима антибактериальная терапия?
Какие антибактериальные средства выбрать?

Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного или нескольких лимфоидных образований глоточного кольца (чаще небных миндалин) и принадлежит к числу широко распространенных инфекций верхних дыхательных путей.
Наиболее значимым бактериальным возбудителем острого тонзиллита является β-гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА). Реже острый тонзиллит вызывают вирусы, стрептококки групп C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского — Плаута — Венсана), крайне редко — микоплазмы и хламидии.
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и реже бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте с больным. Вспышки острого БГСА-тонзиллита чаще всего встречаются в организованных коллективах (в детских дошкольных учреждениях, школах, воинских частях и т. д.). Поражаются преимущественно дети в возрасте 5-15 лет, а также лица молодого трудоспособного возраста. Наибольшая заболеваемость отмечается в зимне-весенний период.
Высокая частота заболевания, контагиозность инфекции, большие трудопотери, влекущие за собой экономический ущерб, возможность развития серьезных осложнений — все это свидетельствует о том, что проблема БГСА-тонзиллита по-прежнему стоит достаточно остро как в научном, так и в практическом аспекте.
Клиническая картина. Инкубационный период при остром БГСА- тонзиллите составляет от нескольких часов до 2-4 дней. Для этого заболевания характерны острое начало с повышением температуры до 37,5–39°С, познабливание или озноб, головная боль, общее недомогание, боль в горле, усиливающаяся при глотании; нередки артралгии и миалгии. У детей могут быть тошнота, рвота, боли в животе. Развернутая клиническая картина наблюдается, как правило, на вторые сутки с момента начала заболевания, когда общие симптомы достигают максимальной выраженности. При осмотре выявляется покраснение небных дужек, язычка, задней стенки глотки. Миндалины гиперемированы, отечны, часто с гнойным налетом желтовато-белого цвета. Налет рыхлый, пористый, легко удаляется шпателем с поверхности миндалин без кровоточащего дефекта. У всех больных отмечаются уплотнение, увеличение и болезненность при пальпации шейных лимфатических узлов на уровне угла нижней челюсти (регионарный лимфаденит). В анализах крови — повышенный лейкоцитоз (9-12 10 9 /л), сдвиг лейкоцитарной формулы влево, ускорение СОЭ (иногда до 40-50 мм/ч), появление С-реактивного белка. Длительность периода разгара (без лечения) составляет примерно 5-7 дней. В дальнейшем при отсутствии осложнений основные клинические проявления болезни (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина периферической крови. Симптомы регионарного лимфаденита могут сохраняться до 10-12 дней.
Диагноз БГСА-тонзиллита подтверждается микробиологическим исследованием мазка с поверхности миндалин и/или задней стенки глотки. При соблюдении правил техники забора образца чувствительность метода достигает 90 %, а специфичность — 95-99 %. Популярные за рубежом методы экспресс-диагностики А-стрептококкового антигена в мазках из зева дают возможность получить ответ через 15-20 мин. В то же время следует подчеркнуть, что культуральный метод не позволяет дифференцировать активную инфекцию от БГСА-носительства, а современные экспресс-тесты, несмотря на их высокую специфичность (95-100%), характеризуются сравнительно низкой чувствительностью (60-80%), то есть отрицательный результат быстрой диагностики не исключает стрептококковой этиологии заболевания.
Дифференциальная диагностика острого БГСА-тонзиллита, основанная только на клинических признаках, нередко представляет собой достаточно трудную задачу даже для опытных врачей. Однако необходимо отметить, что наличие респираторных симптомов (кашля, ринита, охриплости голоса и др.), а также сопутствующие конъюнктивит, стоматит или диарея указывают на вирусную этиологию острого тонзиллита. В отличие от скарлатины для острого БГСА-тонзиллита не характерны какие-либо виды высыпаний на коже и слизистых. При локализованной дифтерии ротоглотки налет с миндалин снимается с трудом, не растирается на предметном стекле, не растворяется в воде, а медленно оседает на дно сосуда; после удаления налета отмечается кровоточивость подлежащих тканей. Ангинозная форма инфекционного мононуклеоза, как правило, начинается с распространенного поражения лимфатических узлов (шейных, затылочных, подмышечных, абдоминальных, паховых), симптоматика тонзиллита развивается на 3-5-й день болезни, при исследовании периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров (до 60-80%). Ангина Симановского — Плаута — Венсана характеризуется слабо выраженными признаками общей интоксикации и явлениями одностороннего язвенно-некротического тонзиллита, при этом возможно распространение некротического процесса на мягкое и твердое небо, десны, заднюю стенку глотки и гортань.
Поскольку БГСА-тонзиллит по своей сути — самокупирующееся заболевание и может заканчиваться полным выздоровлением (даже при отсутствии лечения) без каких-либо осложнений, у некоторых врачей по-прежнему существуют сомнения в отношении тщательности курации таких больных. Совершенно необоснованно отдается предпочтение местному лечению (полосканиям, ингаляциям и др.) в ущерб системной антибиотикотерапии. Подобный подход ни в коей мере не оправдывает себя и может привести к весьма печальным для больного последствиям.
Лечение. Несмотря на то что БГСА по-прежнему сохраняет практически полную чувствительность к β-лактамным антибиотикам, в последние годы отмечаются определенные проблемы в терапии тонзиллитов, вызванных этим микроорганизмом. По данным разных авторов, частота неудач пенициллинотерапии БГСА-тонзиллитов составляет 25-30%, а в некоторых случаях — даже 38%. Одной из возможных причин этого может быть гидролиз пенициллина специфическими ферментами — β-лактамазами, которые продуцируются микроорганизмами — копатогенами (золотистым стафилококком, гемофильной палочкой и др.), присутствующими в глубоких тканях миндалин, особенно при наличии хронических воспалительных процессов в последних.
Как видно из табл. 1, препараты пенициллинового ряда остаются средствами выбора только при лечении острого БГСА-тонзиллита. На сегодняшний день оптимальным препаратом из группы оральных пенициллинов представляется амоксициллин, который по противострептококковой активности аналогичен ампициллину и феноксиметилпенициллину, но существенно превосходит их по своим фармакокинетическим характеристикам, отличаясь большей биодоступностью (95, 40 и 50 % соответственно) и меньшей степенью связывания с сывороточными белками (17, 22 и 80 %). При сомнительной комплаентности (исполнительности) больного, а также в определенных клинико-эпидемиологических ситуациях показано назначение однократной инъекции бензатин-пенициллина.
Феноксиметилпенициллин целесообразно назначать только детям младшего возраста, учитывая наличие лекарственной формы в виде суспензии, а также несколько большую комплаентность, обеспечиваемую благодаря контролю со стороны родителей, чего нельзя сказать о подростках.
Наряду с пенициллинами несомненного внимания заслуживает представитель оральных цефалоспоринов I поколения цефадроксил, высокая эффективность которого в терапии БГСА-тонзиллитов, а также хорошая переносимость подтверждены в ходе многочисленных клинических исследований.
При непереносимости β-лактамных антибиотиков целесообразно назначать макролиды (спирамицин, азитромицин, рокситромицин, кларитромицин, мидекамицин). Наряду с высокой противострептококковой активностью преимуществами этих препаратов являются способность создавать высокую тканевую концентрацию в очаге инфекции, более короткий (в частности, для азитромицина) курс лечения, хорошая переносимость. Применение эритромицина — первого представителя антибиотиков данного класса — в настоящее время существенно сократилось, особенно в терапевтической практике, поскольку он чаще других макролидов вызывает нежелательные эффекты со стороны желудочно-кишечного тракта, обусловленные стимулирующим действием эритромицина на моторику желудка и кишечника.
Антибиотики-линкозамины (линкомицин, клиндамицин) назначают при БГСА-тонзиллите только при непереносимости как b-лактамов, так и макролидов. Широко применять эти препараты при данной нозологической форме не рекомендуется. Известно, что при частом применении оральных пенициллинов чувствительность к ним со стороны зеленящих стрептококков, локализующихся в ротовой полости, существенно снижается. Поэтому у данной категории пациентов, среди которых немало больных с ревматическими пороками сердца, линкозамины рассматриваются как препараты первого ряда для профилактики инфекционного эндокардита при выполнении различных стоматологических манипуляций.
При наличии хронического рецидивирующего БГСА-тонзиллита вероятность колонизации очага инфекции микроорганизмами, продуцирующими b-лактамазы, достаточно высока. В этом случае целесообразно проведение курса лечения ингибитор-защищенными пенициллинами (амоксициллин/клавуланат) или оральными цефалоспоринами II поколения (цефуроксим — аксетил), а при непереносимости b-лактамных антибиотиков — линкозаминами (табл. 2). Указанные антибиотики рассматриваются также как препараты второго ряда для случаев, когда пенициллинотерапия острого БГСА-тонзиллита оказывается безуспешной (что чаще встречается при использовании феноксиметилпенициллина). Универсальной же схемы, обеспечивающей 100%-ную элиминацию БГСА из носоглотки, в мировой клинической практике не сууществует.
Необходимо отметить, что применение тетрациклинов, сульфаниламидов, ко-тримоксазола и хлорамфеникола при БГСА-инфекции глотки в настоящее время не оправдано по причине высокой частоты резистентности и, следовательно, низких показателей эффективности терапии.
Таким образом, в современных условиях вопросы своевременной и качественной диагностики и рациональной антибиотикотерапии БГСА-тонзиллита сохраняют свою актуальность. Появившиеся в последние годы новые антибактериальные средства существенно расширили возможности антимикробной терапии БГСА-тонзиллита, но полностью данную проблему не решили. В связи с этим многие исследователи возлагают большие надежды на создание вакцины, содержащей эпитопы М-протеинов ревматогенных БГСА- штаммов, не вступающих в перекрестную реакцию с тканевыми антигенами человеческого организма. Такая вакцина, в частности в рамках первичной профилактики ОРЛ, очень необходима в первую очередь лицам с генетическими маркерами, указывающими на предрасположенность к заболеванию.
Назначение антибиотиков при катаральной ангине и неосложненных формах хронического тонзиллита не всегда оправданно, тем более без четкого представления о возбудителе.
На этих стадиях заболевания, еще не отягощенных суперинфекцией, альтернативным лечением может стать гомеопатия. Это регулирующая терапия, воздействующая на процессы саморегуляции с помощью лекарств, подобранных индивидуально с учетом реакции больного. С позиций классической гомеопатии ангина и хронический тонзиллит являются не локальными заболеваниями, а частным проявлениями конституционной слабости и наследственной предрасположенности.
1 В зарубежной литературе широко используются взаимозаменяемые термины "тонзиллофарингит" и "фарингит".
Читайте также:

