Сколько живет вирус скарлатины
Обновлено: 24.04.2024
Скарлатина (лат. scarlatina) — острая антропонозная инфекция с аэрозольным механизмом передачи возбудителя, которой свойственны острое начало, лихорадка, интоксикация, тонзиллит (экссудативный фарингит), и мелкоточечная сыпь.
Исключая: J02.0 Стрептококковый фарингит
Период протекания
Минимальный инкубационный период (дней): 1
Максимальный инкубационный период (дней): 12
Инкубационный период чаще всего 2-5 дней. Длительность заболевания варьируется в зависимости от формы и тяжести. При нетяжёлых, неосложнённых формах все симптомы проходят через 2-4 недели.
Классификация
Единая классификация отсутствует. Существующие варианты классификации не имеют клинического преимущества друг перед другом.
Пример классификации 1.
По типу
1 Типичные.
2 Атипичные (экстратонзиллярные):
-ожоговая;
-раневая;
-послеродовая;
-послеоперационная.
По тяжести:
1.Легкая форма.
2.Среднетяжелая форма.
3.Тяжелая форма:
-токсическая;
-септическая;
-токсико-септическая.
3.1.Критерии тяжести:
-выраженность синдрома интоксикации;
-выраженность местных изменений.
По течению (по характеру)
1. Гладкое.
2. Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Пример классификации 2.
I. Типичные формы
По тяжести:
а) легкая;
б) среднетяжелая.
II. По течению
1. Без аллергических волн и осложнений.
2. С аллергическим волнами.
3. С осложнениями:
а) аллергического характера (нефрит, синовит, реактивный лимфаденит, миокардит);
б) гнойными.
4. Абортивное течение
Атипичные формы
1. Стертая
2. С агравированными симптомами (гипертоксическая, геморрагическая) при которых процесс происходит так бурно, как разовьется типичная клиника скарлатины (ангина, сыпь и т. д.).
3. Экстрабуккальная (ожоговая, раневая, послеродовая) начинаются бурно, с отсутствием ангины, либо ее слабой выраженностью.
Этиология и патогенез
Возбудитель — β-гемолитический стрептококк группы А (S. pyogenes).
Возбудитель проникает в организм человека через слизистую оболочку зева и носоглотки; в редких случаях возможно заражение через слизистую оболочку половых органов или повреждённую кожу (экстрабуккальная скарлатина). В месте адгезии бактерий формируется воспалительно-некротический очаг. Развитие инфекционно-токсического синдрома обусловлено поступлением в кровоток эритрогенного токсина (токсина Дика), а также действием пептидогликана клеточной стенки стрептококков. Вследствие токсинемии происходит генерализованное расширение мелких сосудов во всех органах, в том числе в кожных покровах и слизистых оболочках, и возникает характерная сыпь. В результате выработки, накопления антитоксических антител при развитии инфекционного процесса и связывания ими токсинов ослабевают симптомы интоксикации и постепенно исчезает сыпь. Одновременно возникают умеренные признаки периваскулярной инфильтрации и отёка дермы. Эпидермис пропитывается экссудатом, и клетки эпидермиса ороговевают, что приводит к шелушению кожи после угасания скарлатинозной сыпи. Крупнопластинчатый характер шелушения в толстых слоях эпидермиса на ладонях и подошвах можно объяснить сохранением прочной связи между ороговевшими клетками в этих местах.
Компоненты клеточной стенки стрептококка (групповой А-полисахарид, пептидогликан, белок М) и внеклеточные продукты (стрептолизины, гиалуронидаза, ДНКаза и др.) обусловливают развитие реакций ГЗТ, аутоиммунных реакций, формирование и фиксацию иммунных комплексов, нарушения системы гемостаза. Во многих случаях их можно считать причиной развития миокардита, гломерулонефрита, артериитов, эндокардита и других осложнений иммунопатологического характера. Из лимфатических образований слизистой оболочки ротоглотки возбудители по лимфатическим сосудам попадают в регионарные лимфатические узлы, где происходит их накопление, сопровождающееся воспалительными реакциями с очагами некроза и лейкоцитарной инфильтрации. Последующая бактериемия может вызвать попадание микроорганизмов в различные органы и системы и формирование гнойно-некротических процессов в них (гнойный лимфаденит, отит, поражения костной ткани височной области, твёрдой мозговой оболочки, височных синусов и др.).
Эпидемиология
Резервуар и источник инфекции — больной ангиной, скарлатиной и другими клиническими формами респираторной стрептококковой инфекции, а также здоровые носители стрептококков группы А. От больных скарлатиной стрептококки начинают выделяться с первого дня заболевания. Максимальное выделение возбудителей отмечается на первой неделе заболевания, а затем по мере угасания клинических симптомов происходит уменьшение выделения стрептококков и к 3-5 неделе заразительность резко снижается, если больной не становится носителем. Носительство стрептококков группы А широко распространено в популяции (15-20% здорового населения); многие из носителей выделяют возбудитель на протяжении длительного времени (месяцы и годы). Реконвалесцентное носительство стрептококков формируется в среднем у 3-5% лиц, переболевших скарлатиной. Длительное носительство (несколько месяцев) встречается относительно редко – у 1-2% перенесших скарлатину. Период носительства может удлиняться при наличии сопутствующих заболеваний – ринита, синусита, тонзиллита и др. Наличие здорового носительства стрептококков подтверждено многочисленными наблюдениями. Особенно часто такие носители выявляются в окружении больного, а также во вновь сформированных организованных коллективах. Отмечается увеличение частоты здорового носительства в осенний период. В отдельных ситуациях здоровые носители стрептококков могут представлять реальную опасность. Однако эпидемическую значимость этой категории источников инфекции при скарлатине не следует переоценивать. Это связано с тем, что массивность выделения стрептококков у здоровых носителей значительно меньше, чем у больных скарлатиной и подавляющее большинство здоровых носителей освобождается от стрептококков уже в течение первой недели.
Механизмы передачи — аэрозольный (воздушно-капельный путь) и контактный (пищевой и контактно-бытовой). Заражение происходит при тесном длительном общении с больным или носителем.
Пол. Различий не выявлено.
Раса.Различий не выявлено.
Возраст. Основное число заболевших составляют дети (около 96%). Наиболее часто встречается в возрасте 3-8 лет. Заболеваемость детей в возрасте менее 2 лет невысока (наличие материнских антител, пребывание дома и пр.).
Естественная восприимчивость людей высока. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета, при их инфицировании токсигенными штаммами стрептококка, продуцирующими эритрогенные токсины типов А, В и С. Индекс контагиозности – 40% (не учитываются стертые и иннапарантные формы).
Постинфекционный иммунитет типоспецифический; при инфицировании стрептококками А другого серовара возможно повторное заболевание.
Факторы и группы риска
- Детский возраст
- Пребывание в организованных коллективах
- Контакт с больным или носителем стрептококковой инфекции
Клиническая картина
Клинические критерии диагностики
лихорадка, мелкоточечная сыпь, боль в горле, фарингит, тонзиллит, лимфаденит, язык малинового цвета, шелушение кожи после исчезновения сыпи.
Cимптомы, течение
Типичным считают острое начало. В некоторых случаях уже в первые часы болезни температура повышается до высоких цифр, возникают озноб, слабость, недомогание, головная боль, тахикардия, иногда — боли в животе и рвота. При высокой лихорадке в первые дни заболевания больные возбуждены, эйфоричны, подвижны или, наоборот, вялы, апатичны, сонливы. Следует подчеркнуть, что при современном течении скарлатины температура тела может быть невысокой.
Наряду с типичной скарлатинозной сыпью можно отметить мелкие везикулы и макулопапулёзные элементы. Сыпь может возникать поздно, лишь на 3-4-й день болезни, или отсутствовать. К 3-5-м суткам самочувствие больного, улучшается, температура начинает постепенно снижаться, сыпь бледнеет, постепенно исчезает и к концу 1-2-й недели сменяется мелкочешуйчатым (на ладонях и подошвах — крупнопластинчатым) шелушением кожи.
Интенсивность экзантемы и сроки её исчезновения различны. Иногда при лёгком течении скарлатины скудная сыпь исчезает через несколько часов после возникновения. Выраженность и длительность шелушения кожи прямо пропорциональны обилию предшествующей сыпи.
Типичные формы делятся на:
-легкие;
-среднетяжелые;
-тяжелые (токсические, септические, токсико-септические)
Критерием тяжести является выраженность симптомов интоксикации и местных воспалительных явлений в ротоглотке.
В современных условиях легкая форма скарлатины встречается наиболее часто (80-90%) и характеризуется:
-слабой выраженностью интоксикационного синдрома, лихорадкой не выше 38,5оС в начальном периоде
-катаральной ангиной;
-необильной, неяркой мелкоточечной сыпью, исчезающей к 3—4-му дню;
-отсутствием фазности вегетативных изменений со стороны сердечно-сосудистой системы;
-клиническое выздоровление – к концу первой недели болезни.
Среднетяжелая форма (10-20%) характеризуется:
-выраженными симптомами интоксикации, лихорадкой до 39°С, повторной рвотой;
-фолликулярной или лакунарной ангиной;
-регионарным лимфаденитом;
-яркой, обильной мелкоточечной сыпью на гиперемированном фоне кожи, которая держится 5-6 суток;
-выражена фазность вететативных изменений сердечно-сосудистой системы;
-токсические изменения со стороны печени проявляются нарушениями белкового обмена и гиперферментемией;
-выздоровление наступает через 2-3 недели.
Тяжелая форма (0,5%) встречается в настоящее время редко и характеризуется:
-резко выраженными явлениями токсикоза (токсическая форма);
-преобладанием септических поражений (септическая форма);
либо протекает как токсико-септическая форма (сочетанием указанных явлений).
Токсическая форма характеризуется:
-гипертермией 40°С и выше, многократной рвотой, бредом, спутанностью сознания, судорогами, менингеальными симптомами;
-яркой сыпью, нередко с геморрагиями,
-быстро нарастающими расстройствами со стороны сердечно-сосудистой системы (изменения на ЭКГ, соответствуют токсическому миокардиту);
-возможным развитием симпатикопареза (резко падает АД, сыпь цианотичная);
С первых часов болезни возможно развитие шока (при молниеносной гипертоксической форме), при которой гибель больного может наступить в течение нескольких часов или первых су ток на фоне развития ДВС-синдрома и ОПН.
При септической форме:
-резко выражены воспалительные (гнойно-некротические) изменения, исходящие из первичного очага, в виде глубоких некрозов в области миндалин, дужек и основания язычка;
-регионарные лимфоузлы резко болезненны, увеличены и уплотнены;
-возможно развитие некроза тканей, окружающих шейные лимфоузлы (периаденита и аденофлегмоны), а также этмоидита, отита, мастоидита, остеомиелита.
Токсико-септическая форма характеризуется выраженной тяжестью общих и местных проявлений скарлатины.
К атипичным относят: стертые (легчайшие) формы со слабой и кратковременной выраженностью клинических симптомов болезни, в т.ч. с отсутствием сыпи, которые могут диагностироваться только в очаге скарлатины;
-экстрабуккальную (экстрафарингеальную) скарлатину — раневую, ожоговую, послеродовую, при которой отсутствуют симптомы ангины, нo насыщеннее сыпь в месте входных ворот инфекции;
-аггравированные формы (самые тяжелые) — геморрагическую и гипертоксическую (с развитием ДВС-синдрома и инфекционно токсического шока).
По течению скарлатина может быть:
-гладкое (без аллергических волн и осложнений);
-с осложнениями (аллергическими, гнойными);
-с аллергическими волнами;
-рецидив скарлатины.
Гнойные осложнения могут быть ранними (1 неделя) и поздними (2-3 неделя) - см. осложнения
Особенности течения скарлатины у детей грудного и раннего возраста
У детей грудного возраста с остаточным трансплацентарным иммунитетом заболевание протекает:
-как рудиментарная (стертая) форма с минимальной выраженностью интоксикации;
-с необильной и быстро исчезающей сыпью
-при мало заметном шелушении или без него
У неиммунных к скарлатине детей раннего возраста заболевание может протекать:
-по типу септической формы с гнойно-некротическими осложнениями;
-редко встречаются проявления аллергического синдрома.
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
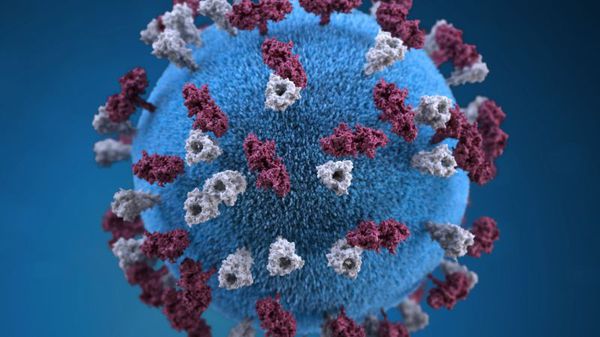
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
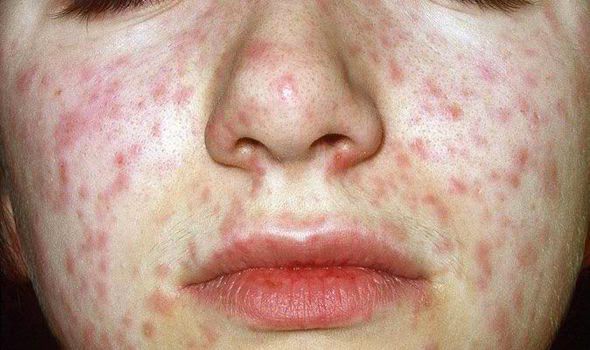
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
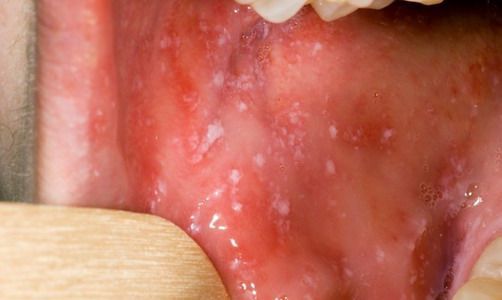
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Скарлатина — это заболевание, вызванное, как правило, бактерией стрептококка группы A. Болезнь чаще поражает детей 2-10 лет. Без своевременного лечения и при слабом иммунитете возможно появление осложнений в виде отита, синусита и т.д. Также возможны поздние осложнения, обусловленные иммунными нарушениями (ревматизм и др.). Как правило, осложнения возникают при неправильном лечении.
Причины заболевания
Заражение ребёнка скарлатиной чаще всего происходит воздушно-капельным путём. Иногда и контактно-бытовым, особенно при наличии на коже порезов и ссадин.
Стрептококк является возбудителем не только скарлатины, но и ангины, кишечных инфекций и пр. Непосредственно же скарлатина развивается у детей, не имеющих иммунитета к возбудителю. К подростковому возрасту у большинства людей этот иммунитет возникает, поэтому случаи скарлатины у взрослых крайне редки.
Симптомы скарлатины
Инкубационный период может оставлять до 12 дней. Симптомы скарлатины у детей следующие:
Диагностика болезни
Врач делает предварительное заключение о заболевании скарлатиной на основании осмотра пациента и выявления характерных признаков, среди которых:
Доктор уточняет, болел ли ребенок раньше, имелся ли контакт с заболевшим. Для подтверждения диагноза берут анализы:
- общий анализ крови (при скарлатине наблюдаются отклонения от нормы в показателях эритроцитов и лейкоцитов);
- мазок слизистой горла и носоглотки для определения наличия и типа инфекции, уточнения чувствительности бактерий к антибиотикам;
- мазок слизистой горла на антигены.
Лечение скарлатины
Необходимо комплексное лечение, включающее: строгий постельный режим, прием антибиотиков и соблюдение диеты. Для быстрого выздоровления постельный режим должен длиться не меньше недели и в течение 20 дней не рекомендуется выходить на улицу. Источник:
В.Н. Тимченко, Е.Б. Павлова, Н.В. Павлова, З.Л. Сертакова
Особенности клиники и лечения современной скарлатины
// Детские инфекции, 2004, №3
Нужно исключить общение больного со здоровыми детьми. Заболевание быстро распространяется воздушно-капельным путем и через вещи, прикосновения. После постельного режима физическая активность должна быть минимальной, увеличивайте нагрузку постепенно к 20-му дню. Далее можно переходить к прогулкам на улице, но без бега и активных игр. Необходимо избегать переохлаждения и перегрева, которые могут привести к активности еще не уничтоженной инфекции.
Лечение проводится дома.
Врач выписывает курс антибиотиков пенициллинового типа длительностью 5-7 дней. Терапия антибиотиками не должна быть дольше 7 дней. После курса проводят мероприятия для восстановления микрофлоры кишечника, чтобы избежать дисбактериоза.
Также назначают противоаллергические средства, не допускающие интоксикации, и препараты для укрепления иммунитета. Для вывода токсинов из организма прописывают обильное питье, полоскание рта и носоглотки.
Профилактика
Для недопущения и предотвращения заражения принимают следующие превентивные меры:
- прием осенью, зимой и весной витаминов и микроэлементов в виде свежих овощей, фруктов и витаминных комплексов;
- при вспышке инфекции в детском заведении воздержитесь от посещения, избегайте общественных мест в эпидемические периоды;
- обучение ребенка правилами личной гигиены (не трогать лицо грязными руками);
- если среди членов семьи есть заболевший, выделите ему отдельную посуду, приборы, полотенца и постельные принадлежности;
- регулярно проветривайте помещения и делайте влажную уборку;
- необходимы занятия спортом и закаливание;
- до конца долечивайте отиты, тонзиллиты, синуситы.
Профилактика в детском саду
При выявлении скарлатины группа ставится на карантин, а малыши, имевшие контакт с заболевшим, наблюдаются в течение недели. Исключают контакты с детьми из соседних групп. Проводится обработка помещения специальными растворами, включают кварцевые лампы для уничтожения микробов. Детей осматривают, измеряют температуру.
Инкубационный период составляет 2-7 дней, иногда – до 12.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

