Сухой лед для папилломы
Обновлено: 18.04.2024
Криодеструкция – это метод удаления новообразований на коже, в основе которого лежит применение жидкого азота. Часто рассматривается как инструмент эстетической косметологии и дерматологии, позволяющий избавляться от:
Этот метод успешно используется и в других отраслях медицины – гинекологии, хирургии, онкологии. Методом криодеструкции успешно удаляют миндалины, лечат эрозию шейки матки. Применяя эндоскопические методы, врачи научились использовать криодеструкцию для борьбы с опухолями внутренних органов.
Удаление новообразований жидким азотом: основные преимущества
Главным достоинством этого метода является малая травматичность. После разрушения новообразования на коже образуется корочка, под ней активно идет процесс заживления. Вскоре корочка отпадает, не оставляя следа. Кровотечений и болевых ощущений при данной процедуре практически не бывает, необходимости в специальной подготовке или анестезии нет.
В числе преимуществ использования жидкого азота:
короткий восстановительный период;
отсутствие необходимости в особом уходе за участком кожи, подвергшимся обработке;
Важно и то, что различные родинки, папилломы или бородавки, независимо от их природы, одинаково эффективно поддаются воздействию. Поэтому, решив убрать новообразование на коже криодеструкцией, можно рассчитывать на положительный результат после первого сеанса.
Как проводится удаление папиллом криодеструкцией
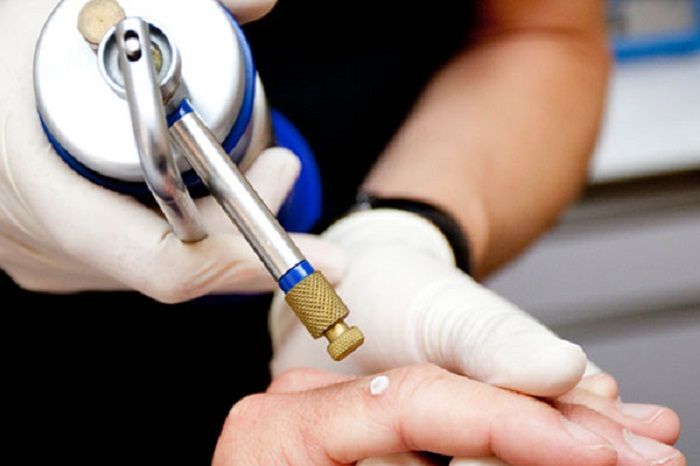
Нескольких секунд воздействия жидким азотом достаточно для того, чтобы новообразование разрушилось
На примере папилломы мы рассмотрим, как проводится процедура удаления новообразования жидким азотом. Процесс можно разбить на следующие стадии:
1. Замораживание папилломы. С помощью специального аппарата или миниатюрного аппликатора врач наносит на новообразование жидкий азот с температурой –195,7 градуса по Цельсию.
2. Омертвение папилломы. Под действием жидкого азота патологический участок бледнеет, пациент начинает ощущать легкое покалывание: это кристаллизуется цитоплазма в клетках новообразования, что повреждает их мембраны. Времени, отведенного на процедуру (от 5 до 30 секунд), вполне хватает для нанесения папилломе невосполнимого урона.
3. Восстановление кровообращения. В течение нескольких часов после процедуры участок кожи, где находилась папиллома, краснеет и отекает.
4. Полный некроз папилломы. Процесс занимает от 2 недель до 2 месяцев. От самого новообразования остается лишь корочка, а под ней образуется здоровая ровная ткань.
5. Восстановление. Максимум через полгода на коже не останется никаких следов.
Если папиллома была достаточно крупной, может понадобиться повторение процедуры. В этом случае назвать точные сроки окончательного решения проблемы может только врач.
Если после криотерапии на месте новообразования появился пузырек с жидкостью, прокалывать его не рекомендуется. Лучше обрабатывать участок кожи антисептиком до естественного исчезновения этого пузырька или обратиться к врачу-дерматологу за консультацией.
Показания и противопоказания к криодеструкции
Противопоказаний у криотерапии практически нет: ее, при необходимости, рекомендуют даже детям. Но есть случаи, когда она не дает должного эффекта, например, если диаметр новообразования превышает 4 мм.
От криодеструкции лучше воздержаться во время течения инфекционных и воспалительных процессов до момента их излечения.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Изучены клиническая эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя иммуномодулирующий препарат с противовирусным действием и криодеструкцию жидким азотом.
The authors studied clinical efficacy and safety of combined therapy of flat warts in children, including the immunomodulatory drug with antiviral effect and cryotherapy with liquid nitrogen.
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Фурункул – это гнойное воспаление волосяного мешочка (фолликула) с вовлечением в воспалительный процесс сальной железы и окружающих их тканей. Если воспаление охватывает сразу несколько фолликулов, развивается карбункул – обширное и быстро развивающееся воспаление, заболевание более опасное, чем фурункул. Если одновременно возникает несколько фурункулов (на разных участках тела), говорят о фурункулёзе. Широко известно и народное название фурункула – чирей.
Причины фурункула
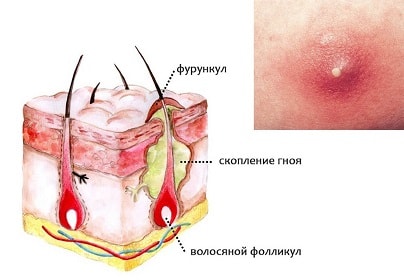
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
Следующая стадия называется гнойно-некротической. В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
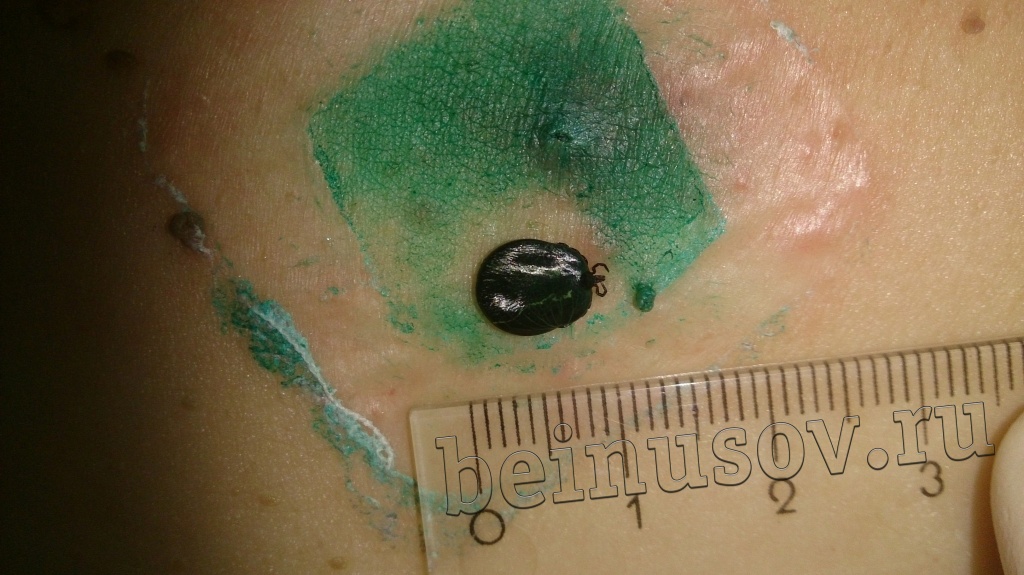
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
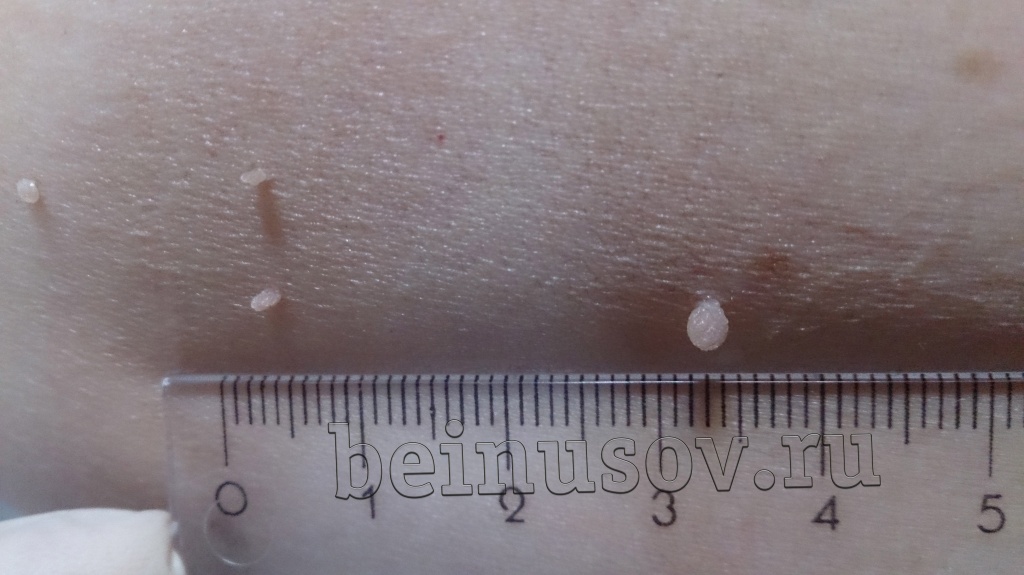
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичная папиллома.
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов - растворы кислот с названием вроде "Супер чистотел" и смесь диметилового эфира и пропана (популярный препарат "Криофарма"). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО. Пожалуйста, не ставьте себе диагноз "папиллома" самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях - действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей - последствия могут быть крайне печальными .
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета - проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно "склеивает" кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется - болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом - есть 2 способа:
Первый - удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны - максимальная эффективность и безопасность.
Второй способ - удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно - стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Сегодня я сделаю небольшой обзор средств для удаления бородавок и мы вместе с вами попробуем разобраться – насколько подобные методы безопасны и эффективны. Также мы посмотрим, какие доказательства эффективности есть у тех или иных веществ.
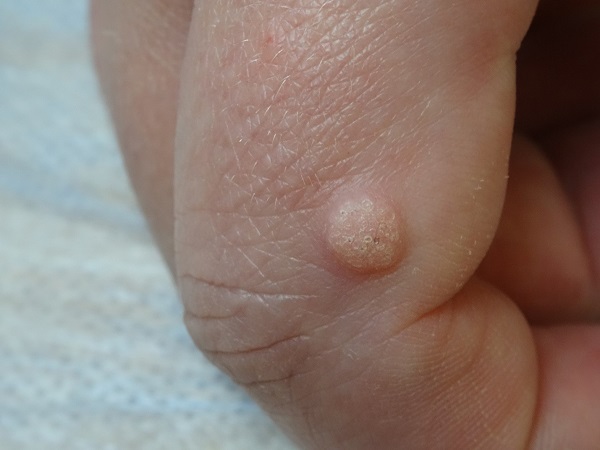
Плоская бородавка на указательном пальце
Обзор средств для удаления бородавок: состав
Не буду писать торговые название препаратов, просто перечислю часто встречающиеся в их составах действующие вещества и их свойства.
1. Фенол, он же карболовая кислота
Здесь и далее я буду приводить скриншоты с описанием свойств веществ из Википедии.

Можно ли использовать фенол для удаления бородавок

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
2. Щелочи: гидроксид натрия (NaOH), он же едкий натр, он же гидроокись натрия; гидроксид калия (KOH), гидроокись калия

Можно ли использовать щелочи для удаления бородавок
3. Ляпис, ляписный карандаш, он же нитрат серебра (AgNO3)

Можно ли использовать ляписный карандаш (ляпис) для удаления бородавок
4. Уксусная кислота

Можно ли использовать уксус для удаления бородавок
5. Азотная кислота (HNO3)

Можно ли использовать азотную кислоту для удаления бородавок
6. Любые растительные компоненты
Эффективны ли средства с растительными компонентами в лечении бородавок
7. Салициловая кислота (эффективность доказана)
8. Смесь пропана и диметилового эфира (эффективность доказана)
В названии препаратов фигурирует, как правило, приставка крио.
Немногочисленные исследования этого метода [3] показали, что его эффективность в лечении бородавок сопоставима с жидким азотом. Указанные вещества охлаждают бородавку кожи до температуры, вызывающей некроз указанного новообразования.
9. Мазь с имиквимодом (эффективность доказана)
В обзоре литературы, который вы можете посмотреть по ссылке [4], авторы утверждают, что имиквимод эффективно применяется в лечении простых и рецидивирующих бородавок. В то же время необходимы более крупные исследования для уточнения методов наиболее эффективного его применения.
Проблема самостоятельной диагностики кожных новообразований
Из предыдущего раздела видно, что препараты для лечения бородавок делятся на 3 группы:
- Кислоты, щелочи и другие токсичные вещества.
- Вещества растительного происхождения, которые пишут в составе, скорее всего, для отвода глаз.
- Препараты с доказанной эффективностью в лечении бородавок.
Препараты с доказанной эффективностью в лечении бородавок существуют. В чем проблема?
–Так в чем проблема? – спросите Вы. –Идем в аптеку, покупаем правильный препарат и лечим себе бородавки без всяких там врачей.
–Проблема в том, что вы не знаете – бородавка у вас или нет, – отвечу я.
Неоднократно ко мне на прием приходили пациенты, которые называли бородавками или папилломами пигментные невусы. Для меня совершенно очевидно, что в большинстве случаев человек без профильного образования не сможет отличить меланому или рак кожи от бородавки.
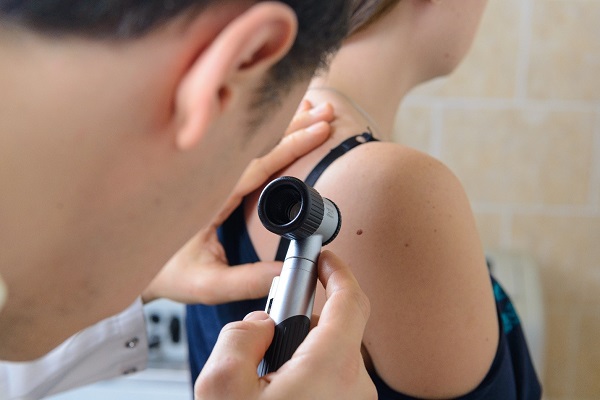
На фото – автор с дерматоскопом
Как быть? Удалять или не удалять бородавки в домашних условиях?
Прекрасно понимаю, что этой статьей я не смогу предотвратить продажу подобных препаратов без рецепта, т. е. без осмотра врача. В целом, я не против удаления бородавок указанными методами, но при обязательном соблюдении одного крайне важного условия.
Можно сжечь бородавку чем угодно, в каких угодно условиях, но только после очного осмотра у онколога или дерматолога, оптимально – с дерматоскопией. То, что у вас на коже именно бородавка, а не меланома или рак, должен подтвердить профильный специалист. При малейших сомнениях в диагнозе бородавку стоит удалить с гистологическим исследованием.
Список литературы:
1) Cockayne S, Hewitt C, Hicks K, Jayakody S, Kang'ombe AR, Stamuli E, Turner G, Thomas K, Curran M, Denby G, Hashmi F, McIntosh C, McLarnon N, Torgerson D, Watt I; EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomised controlled trial. BMJ. 2011 Jun 7; 342: d3271. doi: 10.1136/bmj.d3271.
2) Dall'oglio F, D'Amico V, Nasca MR, Micali G. Treatment of cutaneous warts: an evidence-based review. Am J Clin Dermatol. 2012 Apr 1; 13(2): 73-96. doi: 10.2165/11594610-000000000-00000.
3) Nguyen NV, Burkhart CG. Cryosurgical treatment of warts: dimethyl ether and propane versus liquid nitrogen – case report and review of the literature. J Drugs Dermatol. 2011 Oct; 10(10): 1174-6.
4) Ahn CS, Huang WW. Imiquimod in the treatment of cutaneous warts: an evidence-based review. Am J Clin Dermatol. 2014 Oct; 15(5): 387-99. doi: 10.1007/s40257-014-0093-5.
Читайте также:

