Тест на вирус отрицательный
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Новая коронавирусная инфекция COVID-19 – это острое инфекционное заболевание, относящееся к группе ОРВИ (острых респираторных вирусных инфекций). Его вызывает новый коронавирус SARS-CoV-2.
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания (между моментом заражения и появлением первых жалоб).
Наибольшую опасность для окружающих человек представляет в последние два дня инкубационного периода (больной еще не знает, что болен, но уже выделяет вирус) и в первые дни болезни (поскольку выделяет максимальное количество вируса).
Пути передачи вируса
Передача инфекции осуществляется воздушно-капельным и контактным путями. Воздушно-капельный путь считается основным и реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактным путем можно заразиться через рукопожатия, объятия и поцелуи, а также через поверхности и предметы, пищевые продукты, обсемененные вирусом.
Жалобы при COVID-19 неспецифичны и встречаются при других ОРВИ. В большинстве случаев болезнь протекает нетяжело. Нередко отмечается и вовсе бессимптомное течение: человек чувствует себя хорошо, не предъявляет никаких жалоб, а о перенесенной болезни узнает случайно, сдав анализы.
- Легкое течение (около 80% заболевших).
- Температура тела до 38°C, кашель (чаще сухой, но может быть и с мокротой), общая слабость, боли в горле; возможно, снижение обоняния и вкуса, расстройство стула, различные кожные высыпания.
- Среднетяжелое течение.
- Температура тела выше 38°C.
- Частота дыхания более 22/мин.
- Одышка – ощущение нехватки воздуха, сопровождающееся изменением частоты, глубины и ритма дыхания при обычных физических нагрузках.
- Изменения на КТ (компьютерной томографии) органов грудной клетки, типичные для вирусного поражения (объем поражения минимальный или средний; КТ 1-2).
- Сатурация кислорода (SpO2) – насыщение крови кислородом менее 95%.
- СРБ (С-реактивный белок) сыворотки крови более 10 мг/л.
- Тяжелое течение.
- Частота дыхания более 30/мин.
- SpO2 менее 93%.
- Снижение уровня сознания или возбуждение.
- Нестабильная гемодинамика (снижение артериального давления менее 90/60 мм рт. ст., уменьшение объема выделяемой мочи).
- Изменения в легких на КТ органов грудной клетки, типичные для вирусного поражения (объем поражения значительный или субтотальный; КТ 3-4).
- Изменения ряда лабораторных показателей, определяемых в условиях отделения интенсивной терапии.
- Крайне тяжелое течение – множественные тяжелейшие поражения органов и систем с необходимостью респираторной поддержки (инвазивной вентиляции легких).
- Изменения в легких при КТ, типичные для вирусного поражения критической степени (объем поражения значительный или субтотальный; КТ 4).
Наличие вируса в организме можно выявить путем взятия мазков из носоглотки (носа) и ротоглотки (зева).
- Обнаружение РНК SARS-CoV-2 методом ПЦР;
- Обнаружение вирусных антигенов (экспресс-диагностика).
- Обнаружение антител IgG и IgM к коронавирусу – качественный (есть или нет антитела) и количественный (сколько антител) методы.
- Обнаружение антител IgG и IgM к коронавирусу (экспресс-диагностика).
Их достоинства – быстрое (в течение 20-30 минут) получение результата, возможность использования в домашних условиях. Недостаток – не слишком высокая точность: из-за невысокой чувствительности тесты не всегда могут определить пациентов с новой коронавирусной болезнью (не определяют примерно каждого четвертого). Если тест положительный, то это практически всегда верно. Отрицательный тест не исключает наличие болезни. Экспресс-методы могут использоваться в первичной диагностике для определения дальнейшей тактики обследования.
-
Клинический (общий) анализ крови, С-реактивный белок, прокальцитонин – для исключения присоединения бактериальной инфекции.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Синонимы: Фрагмент расщепления фибрина. D-dimer, Fragment D-dimer, Fibrin degradation fragment. Краткая характеристика определяемого вещества D-димер D-димер представляет собой растворимый продукт расщепления поперечно-сшитого фибрина. Генерация D-димера требует последовательной активност.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Срок выполнения исследования на выявление РНК SARS-CoV-2 в лабораториях медицинских организаций не должен превышать 48 часов с момента получения биологического материала. Если отбор проводится не в лабораторном центре, необходимо учитывать время доставки проб до лаборатории. Срок выполнения исследований в референтной лаборатории – не более 48 часов с момента доставки образца.
Взятие мазка методом ПЦР для обнаружения РНК SARS-CoV-2 проводится:
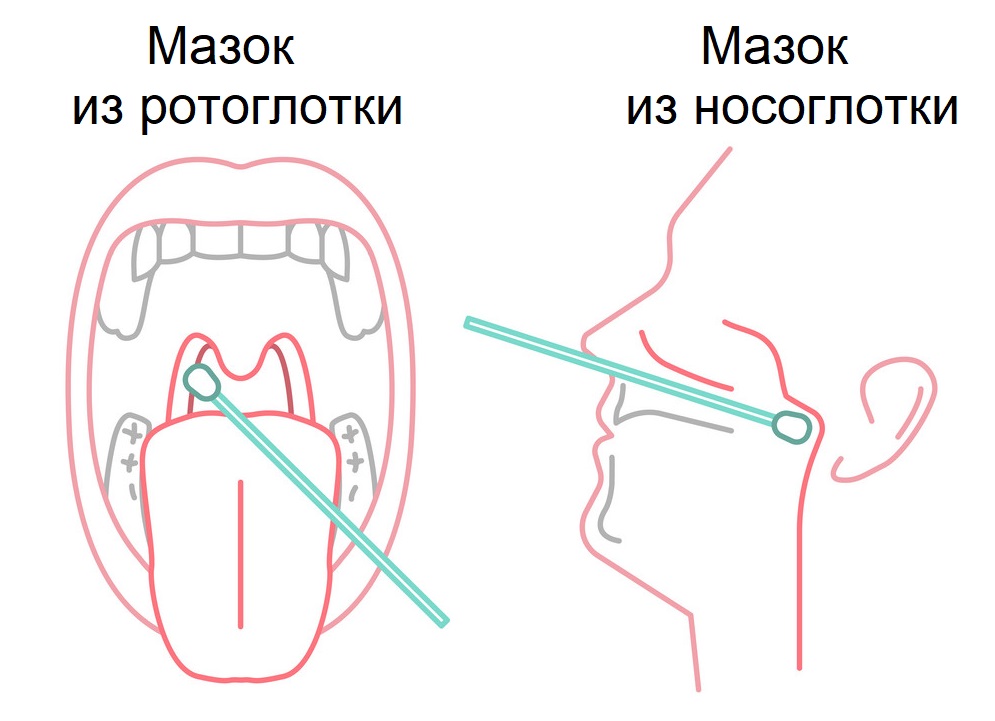
Пациенту за 3-4 часа до взятия мазка нельзя есть, пить, чистить зубы, полоскать рот и горло, использовать спрей-освежитель для ротовой полости, жевать жевательную резинку, курить. Кроме того, нельзя промывать нос, использовать спреи, капли, мази для носа. Это позволит сохранить для исследования максимально возможное число пораженных вирусом клеток эпителия (наружного слоя) верхних дыхательных путей.
Интерпретация результатов
К сожалению, ПЦР-диагностика иногда может давать ошибочные результаты. Причины ложноотрицательных результатов (человек болен COVID-19, а результат теста отрицательный):
- количество вируса в образце меньше порога чувствительности тест-системы из-за некорректной подготовки пациента к исследованию или из-за небольшого количества вируса в организме (низкая вирусная нагрузка), например, при бессимптомном течении или в период выздоровления;
- некорректное взятие мазка – например, только из зева или только из носа, погрешности в технике забора материала;
- нарушение рекомендованного срока хранения взятого образца;
- ненадежная система идентификации образцов, что ведет к получению чужого результата.
Антитела класса М (IgМ) к SARS-CoV-2 появляются, как правило, на 7-10 день болезни. Они могут сохраняться в организме человека до 2-3 месяцев. Поэтому их обнаружение говорит о текущей или недавно перенесенной инфекции.
Антитела класса G (IgG) к SARS-CoV-2 обнаруживают обычно через 10-14 дней после начала болезни. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией. Длительность их сохранения в организме на сегодняшний день точно неизвестна.
Тестирование на антитела к вирусу SARS-Cov-2 рекомендуется использовать в следующих случаях:
- в качестве дополнительного метода диагностики острой инфекции (не ранее 7-го дня болезни для IgM, не ранее 10-14-го дня болезни для IgG) или при невозможности по какой-либо причине исследования мазков;
- для выявления лиц с бессимптомной формой инфекции;
- для установления факта перенесенной ранее инфекции при обследовании групп риска и проведении массового обследования населения для оценки уровня популяционного иммунитета;
- для отбора потенциальных доноров иммунокомпетентной (антиковидной) плазмы.
Донорами антиковидной плазмы могут стать лица в возрасте от 18 до 55 лет, с отсутствием противопоказаний к донорству (ряд хронических заболеваний, беременность), которые болели коронавирусной инфекцией и выздоровели, при условии, что с начала болезни прошло не менее 5 недель.
Для оценки иммунитета после вакцинации имеет значение только выявление определенных IgG – антител к спайковому (S) белку SARS-CoV-2 (качественный).
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Синонимы: Выявление IgG к спайковому (S) белку SARS-CoV-2 (качественный анализ) после COVID-19 и для оценки эффективности вакцинации (вакцинным препаратом на основе RBD-домена.
Антитела (другое название – иммуноглобулины) – это специальные белки, которые вырабатываются и (или) продуцируются плазматическими клетками.
Что делают иммуноглобулины?
Иммуноглобулины образуются в ответ на попадание в организм чужеродных бактерий или вирусов. Они взаимодействуют с антигеном (специфическим участком вредителя) и обезвреживают его.
Таким образом наш иммунитет стоит на страже нашего здоровья.
Какие классы иммуноглобулинов существует?
Выделяют 5 классов иммуноглобулинов, некоторые из которых содержат подклассы.
IgA – секретируются на поверхности эпителия и присутствуют в слюне, слезе, на поверхности слизистых.
IgM – обнаруживается при первичном попадании антигена. Указывает на острый инфекционный процесс у человека.
IgG – основной класс иммуноглобулинов, защищающий от вирусов, бактерий, токсинов.
IgD – обнаруживают на поверхности развивающихся B-лимфоцитов. Функция не установлена.
IgE – секретируются при аллергической реакции немедленного типа.
Методы определения антител к коронавирусу
Существуют два метода определения иммуноглобулинов к коронавирусу в организме человека – ИФА и ИХА.
Иммуннохроматографический анализ – это качественный метод определения иммуноглобулинов классов М и G.
Качественный метод – это метод, позволяющий только определить наличие антител в организме. Иными словами, ответить на вопрос – есть они или нет.
Иммуноферментный анализ – это количественный метод определения иммуноглобулинов.
Количественный метол – не просто говорит о наличии антител, но и показывает их количество в единице объема крови.
Для анализов проводят забор венозной крови, следовательно, подготовка к процедуре стандартная:
Проводить исследование на пустой желудок (не есть за 8 часов до процедуры).
Воздержаться от питья воды за час до забора крови.
Для курильщиков – не курить за 2 часа до процедуры.
Что выбрать – качественный или полуколичественный анализ?
Для чего проводится качественный и количественный анализ?
Качественный анализ позволяет ответ на 2 вопроса:
Как давно болел?
Полуколичественный тест позволяет ответить на эти вопросы, а также определить количество иммуноглобулинов в организме.
Для чего определять количество иммуноглобулинов?
Определение количества антител позволяет определить, сформирован ли долговременный иммунитет. Именно он защищает на организм от повторного заболевания коронавирусом.

Показания к проведению исследования
Показаниями к проведению анализа является:
Наличие симптомов общего недомогания. В этом случае тестирование проводится для подтверждения диагноза.
По словам представителя российского Минздрава, пульмонолога Сергея Авдеева, зараженные ковидом примерно в 30–40% случаев получают ложный результат теста. Международная группа ученых под руководством специалистов Сеченовского университета установила, что этот показатель выше. Исследование выявило, что из 3480 заболевших, COVID-19 подтвердился с помощью лабораторного метода полимеразной цепной реакции только у 1728 человек.

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Специалисты утверждают, что точность и чувствительность анализа ПЦР не вызывают сомнений. У других способов диагностики инфекции вероятность погрешности выше. Пациенты чаще всего получают отрицательный ответ на ковид при наличии симптомов заболевания из-за человеческого фактора.
Какие симптомы могут быть при ложноотрицательном тесте
COVID-19 – коронавирусная инфекция, которая 11 марта 2020 года объявлена Всемирной Организацией Здравоохранения глобальной пандемией. Случаи инфицирования SARS-CoV-2 зафиксированы на всех континентах.
Официальная статистика по всему миру показывает, что на 20 декабря 2020 года протекание коронавируса закончилось летальным исходом для более чем 2,2% зараженных.
Австралийские ученые подсчитали средний прирост случаев заболевания в разных странах, и пришли к выводу, что в действительности количество пораженных ковидом по миру в 6,2 раза выше, чем сообщается. Если учесть эти данные, можно говорить о более чем 478 млн человек, которых коснулся SARS-CoV-2 за год своего существования. Следовательно, на планете приблизительно 6,1% людей оказался подвержен коронавирусу.

Сейчас известно около 40 штаммов ковид19, который постоянно мутирует и продолжает распространяться по миру. Он первыми поражает легкие, поэтому часто вызывает дыхательную недостаточность. Кислородное голодание может перерасти в острый респираторный дистресс-синдром.
Чтобы этого не допустить, нужно уметь вовремя распознавать признаки инфицирования ковидом, которые напоминают симптомы при гриппе или ОРВИ. Среди основных у взрослых такие:
- повышенная температура;
- боли в мышцах и суставах;
- одышка и утрудненное дыхание при минимальной физической активности;
- сухой кашель, иногда с небольшим количеством мокроты;
- головная боль;
- насморк;
- недомогание;
- потеря или частичное изменение вкуса и обоняния;
- тошнота и рвота;
- расстройство пищеварения;
- ощущение сдавленности в грудной клетке.
У маленьких детей возрастом до 12 лет заболевание чаще всего протекает или бессимптомно, либо с незначительным повышением температуры и першением в горле. Иногда может пропадать аппетит. В случае проявления таких особенностей следует не паниковать и незамедлительно обратиться к врачу. У грудничков коронавирус проявляется в виде колик и диареи. В этом возрасте существует большая вероятность обезвоживания организма. Поэтому стоит быть очень внимательными к здоровью детей.
Если вы заметили у себя наличие хотя бы нескольких из этих симптомов, необходимо сдать анализ на ковид. Чем быстрее это сделать от начала инфицирования, тем меньше шанс развития двусторонней вирусной пневмонии и других осложнений.
Серьезный повод обратиться в поликлинику, если признаки ОРВИ совпали с каким-то из фактов:
- пациент недавно вернулся из-за границы, где идет вспышка заражений;
- в последнее время был контакт с носителем инфекции;
- усилились проявления хронических болезней.
Точные тесты нужны для:
- Оказания своевременной медицинской помощи пациенту.
- Предотвращения распространения инфекции путем изолирования больных от общества.
- Оценки количества зараженных и степени нагрузки на сотрудников лечебных учреждений.
Основанием для подтверждения covid 19 выступает только положительный результат теста. Но бывают ситуации, когда он отрицательный, хотя человек чувствует себя плохо и насчитывает большинство признаков вирусной инфекции.
В таком случае необходимо обратиться за консультацией к врачу. Следует обязательно повторно сдать тест в другом медицинском учреждении. Наша клиника гарантирует соблюдение технологии забора и транспортировки биоматериала высококвалифицированными сотрудниками, поэтому риск получить ложный результат минимальный.
Записаться на тестирование
COVID-19 в Клинике La Salute
Виды тестов на определение коронавируса
В ноябре 2020 года на мировом рынке насчитывалось более 400 разных продуктов для выявления COVID-19 в организме. Они имеют свои особенности и помогают легко определить наличие генома самого вируса или антител к нему в биоматериале. Для анализа берется мазок или кровь. Тестовые системы отличаются уровнем чувствительности и достоверности. Также они используются с разной целью. По принципу диагносты их разделяют на три основных вида.
Анализ крови на антитела ковид-19
Проводится соскоб со слизистой оболочки носовых пазух и глотки. Он анализируется в течение 48 часов. Тест направлен на выявление РНК коронавируса SARS-CoV-2 и проводится в лабораторных условиях. Точность PCR исследования составляет 99%.
Его можно проходить уже с первого дня инфицирования. Оно показано после контакта с ковидным больным, при проявлении признаков ОРВИ и подозрении на бессимптомное течение коронавируса. В последнем случае рекомендуется сдавать тест в любое время.
Исследование биоматериала методом полимеразной цепной реакции позволяет:
- выявить РНК вируса SARS-CoV-2;
- узнать возможную стадию заболевания;
- засвидетельствовать наличие ковида в организме на момент взятия биоматериала, если результат положительный;
- быстро принять решение о дальнейшем лечении пациента или подтвердить его выздоровление.

ИФа тест на антитела (метод иммуноферментного анализа)
Производится взятие крови из пальца или вены. ИФа нацелен на выявление в биоматериале антител (иммуноглобулинов) к возбудителю SARS-CoV-2. Точность исследования колеблется в пределах 75–99%. Проводить анализ можно как самостоятельно при помощи экспресс-тестов, так и в лабораторных условиях. Наша клиника предусматривает выезд бригады медицинских сотрудников по адресу, если возникает необходимость.
Получение положительного результата при ПЦР, выздоровление, контакт с заразным человеком, проявление симптомов ОРВИ – поводы пройти диагностику методом ИФа. Можно сделать как суммарный анализ, так и на каждый вид антител по отдельности.

Исследование на иммуноглобулин класса G (IgG)
Делается с 14 дня от появления первых признаков ОРВИ, после контакта с носителями или при подтвержденном диагнозе COVID-19. Этот тест лучше не проводить, если нет симптомов вируса. Исследование крови дает возможность:
- оценить уровень защитной системы организма;
- определить, выработался или нет иммунитет к ковид19;
- узнать, переболел ли пациент коронавирусом в бессимптомной форме.
Анализ крови на антитела IgM
Проводится спустя 5–7 дней после инфицирования, если был контакт с зараженным. Этот вид исследования не рекомендуется проводить при бессимптомном течении заболевания. Он способен:
- показать недавнее инфицирование и острую фазу coronavirus;
- выявить, сформировался ли иммунный ответ организма.
Исследование крови на наличие IgA
Целесообразно выполнять с 10 дня после появления первых признаков. Анализ также не стоит делать, если ковидные симптомы не возникают. Этот вид исследования помогает:
- подтвердить активную фазу коронавирусного заболевания;
- провести мониторинг острой стадии ковида;
- оценить иммунный ответ организма.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
LAMP тест (метод петлевой изотермальной амплификации)
Это упрощенная альтернатива ПЦР. Исследование проводится за 30 минут и позволяет выявить РНК SARS-CoV-2. Копии гена в биоматериале увеличиваются при помощи паровой бани, а все реакции проводятся в одной пробирке. К основному образцу добавляется индикатор, который изменяет цвет, если присутствует инфекция. Преимуществами анализа являются скорость и простота – диагностика выполняется в один этап. Кроме того, для метода петлевой изотермальной амплификации не требуется сложного оборудования.
Почему тест может показать ложноположительные или ложноотрицательный результат
Современные системы диагностики коронавирусной инфекции качественные и чувствительные. Но даже когда эти характеристики не вызывают сомнений, часть пациентов получает неправдивый результат анализа на ковид. Ответы бывают:
- Ложноположительные – идентификация вируса COVID19 при его фактическом отсутствии.
- Ложноотрицательные – не выявление имеющейся в организме инфекции.
По мнению ученых и врачей такая ситуация происходит по нескольким причинам:
- нарушение технологии проведения тестирования сотрудником медицинского учреждения (обращение с биоматериалом на момент взятия и транспортировки);
- игнорирование рекомендаций сдачи анализа пациентом (например, использование спреев для носа и горла, употребление алкоголя);
- неправильный забор крови в домашних условиях при диагностике инфекции с помощью экспресс-методов;
- специфичность и чувствительность теста (происходит снижение концентрации вируса в крови, поэтому необходимо сдавать анализ в строго определенное время).
Ложноположительный результат может повлечь за собой ряд неудобств. Здоровый пациент вынужден:
- проходить дальнейшее ненужное тестирование;
- получать лечение;
- прекратить живые социальные контакты и уйти на изоляцию.
Последствия получения ложноотрицательного результата анализа серьезнее, чем в первом случае:
- Пока пациент выясняет истинный диагноз, вирус распространяется в окружении.
- Увеличивается степень поражения организма ковидом.
- Зараженный испытывает стресс от непонимания своего состояния.
Если человек получил ложноотрицательный результат теста ПЦР при наличии симптомов ОРВИ или вообще не проходил такую диагностику, есть смысл сделать анализ крови на антитела к коронавирусу. Этот метод позволяет узнать, выработались ли в организме иммуноглобулины класса А, М и G. Они не только подтверждают заражение ковидом, но и показывают, на какой стадии заболевания находится пациент.
Также, если есть подозрение на инфицирование при наличии признаков coronavirus, следует уйти на самоизоляцию и соблюдать карантин. Это обезопасит близких от передачи вируса.
Записаться на тестирование
COVID-19 в Клинике La Salute
Как снизить риск получить ложный результат
Ни одна из созданных людьми систем тестирования не может быть абсолютно точной. Причина этого – человеческий фактор. Необходимо вовремя обращаться к врачу при появлении признаков заражения и после контакта с носителем инфекции. Также, чтобы увеличить шанс получить истинный результат, нужно соблюдать несколько простых правил незадолго до начала диагностики.
Как подготовиться к анализу методом ПЦР, чтобы не получить ложноотрицательный тест на коронавирус:
Нельзя нарушать концентрацию вируса в ротоглотке, поэтому следует за 3-4 часа до процедуры отказаться от:
- курения;
- приема пищи и напитков;
- чистки зубов.

Проведение ПЦР-тестирования лучше всего выполнять утром, натощак. Оптимальнее всего делать это сразу после ночного сна.
Для ИФа исследованием также есть рекомендации, к которым нужно прислушиваться:
- не принимать пищу за 3 часа до сдачи анализа;
- не есть жирного и не заниматься тяжелой физической активностью перед диагностикой в течение суток;
- сдавать тест натощак;
- не употреблять за день до анализа алкогольные напитки и лекарственные средства (кроме прописанных врачом);
- постараться расслабиться перед сдачей биоматериала.
Также достоверность результата зависит от техники взятия медсестрой крови или мазка на коронавирус. Забор биоматериала должен происходить тщательно, с соблюдением всех гигиенических норм.
Нужно рационально подходить к выбору места проведения анализа. Можно обратиться в нашу клинику – у нас работают высококвалифицированные специалисты. Мы всегда рады помочь пациентам.
Вывод
Чтобы не рисковать ни своим, ни здоровьем окружающих, при подозрении на ковид необходимо сдать тест. Например, ПЦР или на наличие антител. Его результат может быть не всегда правдивым: ложноотрицательным или ложноположительным. Частая причина этому – человеческий фактор. Чтобы увеличить шанс получить достоверный ответ, необходимо соблюдать правила подготовки к сдаче анализов и выбирать клинику с опытными специалистами и качественным оборудованием.
Если у вас есть сомнения в достоверности результатов и вы чувствуете себя плохо – не рискуйте здоровьем, обратитесь в нашу клинику.
Методы диагностики коронавирусной инфекции во всем мире одинаковые. Преимущество определенного способа в разных странах зависит от наличия лабораторий и необходимых ресурсов. Несмотря на то, что ученые определили наиболее достоверный вариант обнаружения COVID-19, используются и другие виды исследований, у которых уровень погрешности больше.
Например, тесты на антитела в крови спустя 7 дней после появления первых симптомов заболевания показали инфицирование только у 30% зараженных, через 14 – у 70%, на третьей неделе – у более 90%.
Даже самый точный анализ на коронавирус должен подкрепляться общими методами. Благодаря им появляется возможность оценить состояние пораженного организма.

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
В каких случаях нужно делать тест
Записаться на тестирование
COVID-19 в Клинике La Salute
Механизм размножения вируса в организме человека нестандартный. Попадая в здоровую клетку, молекулы инфекции захватывают ее и заставляют производить вместо обычных белков собственные копии. В результате происходит поражение органов и развивается обширное воспаление.
Для пациентов из группы риска болезнь может обернуться летальным исходом. Например, в конце ноября 2020 года за сутки в мире из жизни ушло более 13 тысяч пациентов.
КОВИД-19 начинает свое движение с верхних дыхательных путей и горла, постепенно спускаясь в легкие. При тяжелой форме заболевания развивается пневмония, а симптомы, которые ощущает зараженный, схожи с ОРВИ.
Необходимо незамедлительно обратиться ко врачу в случае проявления у взрослых следующих симптомов:
- высокая температура тела, которая держится несколько дней и не сбивается жаропонижающими;
- слабость и сильная утомляемость;
- одышка при малейшей физической активности или глубоком вдохе;
- ощущение боли и давления в области грудной клетки;
- снижение или потеря аппетита;
- тошнота, рвота;
- расстройство желудка (вместе с ним может болеть кишечник);
- приступы дрожи с ознобом;
- сухой кашель (или с небольшим количеством мокроты);
- помутнение сознания;
- насморк и першение в горле;
- кровохарканье;
- внезапная потеря или изменение вкуса и обоняния;
- боли в мышцах и костях.

Если есть подозрение на ковид-19, врач направляет пациента на анализы. Особенно важно вовремя проверяться на наличие инфекции людям из группы риска. К ним относятся лица, страдающие хроническими заболеваниями, нарушениями иммунной системы, беременные и младенцы. Также сюда входят пожилые старше 60 лет.
Также сдавать тест необходимо тем, кто:
- имел контакт с носителем;
- недавно совершал полет за границу.
Рекомендовано провериться на наличие коронавируса в организме всем, кто приехал из стран с неблагоприятной эпидемиологической обстановкой. Контактирование с носителями или теми, кто переболел ковидом ранее, является обязательным поводом сделать тест.
Записаться на тестирование
COVID-19 в Клинике La Salute
Общие методы диагностики коронавируса
При обращении пациента с жалобами на симптомы простуды или гриппа, врач оценивает признаки и решает, нужна ли госпитализация. Для того чтобы точно определить состояние больного, специалисту необходимо видеть всю картину.
Помимо проведения тестов на выявление коронавируса, желательно провести дополнительные обследования:
- ОАК – общий анализ крови. Проверяется концентрация лейкоцитов и тромбоцитов. Берется из пальца.
- Исследование уровня С-реактивного белка.
- Пульсоксиметрия.
- Биохимический анализ крови.
Вирус препятствует нормальному питанию кислородом всех органов. Они способны пострадать, даже если нет явных симптомов заражения. Общие анализы крови при коронавирусе помогают врачу назначить правильное лечение пациенту.

Специфические методы диагностики ковида
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Защитная система организма построена так, что, при попадании в него новой инфекции, происходит выработка антител. Это белки, которые призваны атаковать вирус. Диагностировать его наличие у человека можно разными методами. Например, путем обнаружения антител и РНК ковида. Ни один из существующих способов не отличается 100% надежностью, но некоторые имеют преимущества перед другими. Рассмотрим детально, какие специфические способы диагностики coronavirus используются в медицине.
Иммунохроматографический метод диагностики SARS-CoV-2
Он также называется латеральный проточный иммуноанализ. ЛПИА – быстрый способ выявления ковид-инфекции. Принцип работы основан на реакции в биоматериале между антителом и антигеном. К первым относятся иммунные клетки IgM и IgG, которые вырабатываются в организме после контакта с вирусом. Вторые – это белки, которые входят в состав COVID-19, и распознаются молекулами M и G.
Анализ проводится при помощи тест-полосок. В каждой используется несколько плотно прижатых одна к другой мембран. Они находятся в корпусе из пластика. Для проведения диагностики таким способом используется несколько видов биоматериала.
Экспресс-тестирование на определение антител в крови
Из вены пациента берется кровь. Ее капля помещается на полосу. Под действием капиллярной силы жидкость передвигается по всей длине теста, достигая меток из коллоидного золота.
Если происходит захват антител IgM и IgG, анализ показывает положительный результат. Тогда на нем образовываются полоски бордового цвета. Может быть несколько вариантов окрашивания.
Если оно происходит возле показателей:
- C, G и M – результат положительный. Обнаружены оба антитела, человек выздоравливает. Инфекция поздняя, а IgM еще не успели исчезнуть.
- C и G – выявлены иммуноглобулины класса G. Пациент уже выздоровел.
- C – результат отрицательный.
- C и M – обнаружены антитела IgM. Человек в данный момент болеет коронавирусом.
Анализ показан даже бессимптомным носителям, у которых также вырабатываются антитела к коронавирусной инфекции.
Одновременная проверка наличия IgM и IgG необходима для:
- Ранней диагностики иммуноглобулинов M.
- Мониторинга всех стадий лечения.
- Выявления количества бессимптомных носителей вируса.
- Оценки доли переболевших.
- Правильного распределения нагрузки медицинских работников.
Сейчас в мире используются тест-системы высокого качества. Но их нельзя назвать полностью надежными. Во-первых, большое значение имеет время проведения анализа. Если проходит 3–6 суток после заражения, точность исследования составляет 30%, через две недели (и больше) после начала признаков заболевания – 90%.
Во-вторых, экспресс-тесты могут показывать ложноотрицательные результаты по нескольким физиологическим причинам:
- индивидуальный иммунный ответ по-разному производит антитела;
- спустя две недели выработанные IgM исчезают, а на их месте образуются иммуноглобулины класса G;
- невысокая концентрация молекул M и G. Уровень может быть ниже, чем предел обнаружения.
Наличие иммуноглобулинов G указывает на то, что пациент перенес ковидную инфекцию в прошлом, M – еще не выздоровел. Последний проявляется не только, когда болезнь протекает в тяжелой форме, но и когда нет никаких симптомов.
С помощью экспресс-теста на антитела можно проверить и ребенка. Хоть у детей часто нет признаков ковида, и до 10 лет они не способны заражать окружающих (по последним данным ученых из Швейцарии), вирус незаметно поражает организм, поэтому нужно вовремя обратиться к врачу.
Благодаря этому методу происходит значительная экономия времени. Определить наличие у человека антител SARS-CoV-2 можно без специального оборудования. Более того, процедура выполняется как в клинике, так и локально (дома, на вокзале, в аэропорту и т.п.).

Записаться на тестирование
COVID-19 в Клинике La Salute
Количество антител в организме зависит от того, сколько вируса проникло в него. Например, если заразиться в автобусе, когда кто-то рядом стоящий чихнул, и от активно болеющего человека, находясь с ним в одной палате или комнате, доза инфекции в первом случае на порядок меньше.
Чем тяжелее заболевание у человека, тем у него выше уровень IgG. Эти антитела, произведенные иммунной системой, сохраняются в крови на больший промежуток времени, чем у тех, кто болеет бессимптомно или в легкой форме.
Несмотря на средний уровень надежности, стоит делать экспресс-тесты. Например, если у пациента с пневмонией оказался положительный результат, в 95% случаев можно утверждать наличие в его организме ковида.
Чтобы знать достоверно, заразен ли еще больной с выявленными иммуноглобулинами, следует сдать мазок со слизистой носоглотки и зева. До этого момента лучше соблюдать с таким человеком социальную дистанцию, если это возможно. Также стоит пользоваться средствами индивидуальной защиты.
Экспресс тест на выявление антигена в образцах мазков
На ранних сроках заболевания специалистом производится забор биоматериала из носоглотки и зева человека. Для этого используются несколько стерильных зондов, которыми совершаются вращательные движения. Процедура взятия мазков может принести легкий дискомфорт. Для образца из носа трубка вводится через перегородку на глубину 8–10 см.
Отобранный биоматериал опускается в раствор. Спустя несколько минут 3 капли полученного образца помещаются на тестовую кассету. Через некоторое время специалист оценивает результат. Чем интенсивнее окрашены линии в анализируемой зоне, тем выше концентрация определяемого антигена.
Такой метод ЛПИА простой в проведении. Результат этого экспресс-тестирования легко определяется визуально и может быть:
- Положительным. Это означает, что инфекция обнаружена. В таком случае следует дополнительное исследование методом полимеразной цепной реакции. Повторно мазок для него брать нет необходимости.
- Отрицательным. Коронавирус не подтвердился у пациента на момент проведения анализа.
Это аналог ПЦР диагностики официально одобрен Минздравом РФ. Преимущество такого тестирования в том, что врач может его провести прямо на приеме. В среднем время готовности результата составляет 15–30 минут. Этот тест можно сделать в нашей клинике. Также возможен выезд на дом.
Тестирование методом ПЦР
Полимеразная цепная реакция – этот способ обнаружить коронавирус в организме путем многократного увеличения малых концентраций ДНК в пробе. Копируется только один участок, который подходит под заданные условия. Этот процесс получил название амплификация.
Сегодня метод ПЦР – один из самых чувствительных и точных в мире. За его изобретение американец Кэри Мюллис был награжден Нобелевской премией.
Проверять наличие инфекции при помощи PCR можно, даже когда в образце присутствуют только несколько молекул ДНК вируса. Врачи нашей клинике проводят такую диагностику. Записаться можно тут.
Тест необходимо сдавать утром натощак, не используя никакие спреи для ротовой полости, и до чистки зубов. Взятие мазка из носоглотки происходит в вирусной лаборатории больницы или клиники. Медики при помощи образца слизи в течение 24–72 часов определяют наличие РНК возбудителей болезни.
Несмотря на то что ПЦР анализ признан самым надежным во всем мире, тест может также показать ложный результат. Даже если он дважды отрицательный, ошибку исключать нельзя.
Ни одна из существующих систем диагностики не застрахована от человеческого фактора. Поэтому ложноотрицательный результат возникает вследствие:
- нарушения условий транспортировки биоматериала;
- несоблюдения технологии взятия образца;
- слишком раннего или позднего обращения пациента за диагностикой.
Вы можете пройти тестирование в домашних условиях, связавшись с сотрудниками нашей клиники по телефону. Мы организовываем выезд мобильной бригады по адресу и гарантируем безопасность забора и транспортировки материала для исследования.
При необходимости совершить процедуру бесконтактно, можно приобрести готовую тест-систему. Набор прост в использовании. С ним взять материал получается самостоятельно без посторонней помощи.
Причиной ложного результата могут быть и технические факторы. Например, существуют ингибиторы ПЦР, которые мешают накоплению копий нуклеиновых кислот. Даже когда есть достаточное количество повторений ДНК, избыточные соли, этанол, фенол и прочие соединения препятствуют правильной диагностике. Это наиболее частая причина получения ложного результата PCR.
Также метод не всегда срабатывает, когда появляются новые мутации коронавируса. По подсчетам российских ученых к осени 2020 года уже существовало 80 разных штаммов. Генетический код SARS-CoV-2 изменяется понемногу в каждом организме, но происходит это довольно медленно. Появляются новые копии вируса с незначительными отличиями, и отследить все существующие версии по миру невозможно.
Наиболее распространенными в России являются два штамма коронавируса, которые обнаруживаются при ПЦР в 99% случаев заражения:
Темпы мутации более заметны, если проследить за началом пандемии. Штамм вируса L выявлен у жителей китайского Уханя в декабре 2019. Спустя год эта генетическая цепочка практически исчезла.
Известен уже не первый случай повторного заражения coronavirus. У пациента, переболевшего одним штаммом вируса, через некоторое время в организме обнаруживали новый. Поэтому целесообразно проведение нескольких тестов ПЦР, если проявляются симптомы заболевания.
Методы на основе микрочипов
Сам чип по размеру напоминает разделенный пополам вдоль коробок спичек. К поверхности его канала прикрепляется комплементарная молекула. По нему пропускается суспензия, содержащая биоматериал со слизистых носоглотки. Если в нем находится вирус, то площадка из распознавающих элементов захватывает ковидные клетки.
Метод возник по принципу работы человеческого организма. В защитной системе есть механизмы молекулярного распознавания. Основаны они на функциях антител. Но для диагностики коронавируса последние обходятся дорого, поэтому пептиды создаются искусственным путем. Такие молекулы довольно стойкие и могут долго храниться.
Записаться на тестирование
COVID-19 в Клинике La Salute
Преимущество использования микрочипа в том, что:
- Он выдает результат уже через 10 минут.
- Этот метод намного чувствительнее, чем иммунохроматографические. Можно получить истинный показатель даже при небольшой концентрации вируса в крови.
По мнению исследователей, олигопептиды, которые используются для обнаружения ковида, можно в будущем применять в составе лекарственных препаратов.
Петлевая изотермическая амплификация нуклеиновых кислот (LAMP)

Это новый перспективный метод диагностики коронавирусной инфекции, который только набирает обороты. В его основе лежит процесс создания дополнительных копий зараженных участков. Выявление РНК SARS-CoV-2 при помощи амплификации происходит в течение 15–20 минут. Этому способствуют постоянная температура реакционной смеси и производительные ферменты.
Для изотермальной ПЦР не требуется длительных циклов смены температур. Поэтому для получения результата времени уходит еще меньше, чем при других методах – 5 минут.
Петлевая изотермическая амплификация нуклеиновых кислот на данный момент активно используется в США. Весной 2020 года количество приборов для проведения LAMP здесь достигало 18 тыс.
Перспективные методы диагностики COVID-19
В основе научных исследований, над которыми в данный момент проводится работа, находится процесс амплификации. По мнению ученых, можно не только обнаружить вирус с помощью специальных комплементарных молекул, но и разрушать его геном. Например, с этой целью могут быть запрограммированы отдельные ферменты (Cas13).
Какой тест на коронавирус самый точный и эффективный
В такой многогранной диагностике часто неясно, каким методом лучше узнавать, есть ли ковид в организме.
Понимая принципы и разницу в их работе, можно сделать правильный выбор:
- ПЦР – самый чувствительный.
- Быстрый анализ на антитела в крови – хороший в применении после выздоровления.
- Экспресс-тестирование на антиген в мазках – помогает выявить болезнь на ранних стадиях.
- ОАК, С-реактивный белок, биохимический анализ крови – показывают общее состояние здоровья при положительном результате на SARS-CoV-2.

Наиболее распространенные анализы на коронавирус – экспресс-тесты и ПЦР. Выбирать подходящий необходимо на основании имеющихся признаков заболевания, наличия или отсутствия контакта с носителем вируса. Краткое сравнение методов диагностики в таблице.
Все описанные ниже препараты и их комбинации следует принимать только после консультации со специалистом и внимательно ознакомившись с инструкцией. Необходимо учитывать лекарственную совместимость и взаимодействие. Они не являются рекомендацией к самолечению COVID-19 и других заболеваний. Решение о лечении пациента дома или в стационаре принимает только лечащий врач!
Коронавирусная инфекция продолжает развиваться, появляются новые штаммы, и те протоколы лечения, которые еще совсем недавно были актуальными, уходят на второй план, а специалисты ищут новые схемы.
В январе текущего года Минздрав России выпустил памятку для пациентов на случай заболевания COVID-19. Этот алгоритм касается тех, кто переносит заболевание в бессимптомной или легкой форме и может лечиться дома.
Общие сведения о терапии и препаратах
В первую очередь при появлении симптомов острой респираторной инфекции (кашля, насморка, боли в горле, субфебрильной температуры (не выше 37,5°С)), необходимо остаться дома и начать симптоматическое лечение.
На первых стадиях вирусного заболевания можно применять противовирусные препараты, например, содержащие интерферон-альфа (беременным следует это делать только по назначению врача), витамин С и витамин D, следуя инструкциям по их применению. Интраназальные формы интерферона-альфа обладают иммуномодулирующим, противовоспалительным и противовирусным действием. Интерферон помогает снизить вирусную нагрузку на первых стадиях заболевания. Этот препарат является единственным безопасным методом медикаментозной профилактики коронавируса у детей и разрешен к применению людям с сахарным диабетом.
При наличии соответствующей симптоматики проводится терапия ринита и ринофарингита, бронхита. Бронхолитическая ингаляционная терапия целесообразна при наличии бронхообструктивного синдрома.
Для облегчения симптомов насморка эффективны препараты на основе морской воды и/или серебра. Сосудосуживающие средства применяют для уменьшения заложенности носа.
Больное горло следует как можно чаще полоскать, а для уменьшения выраженной боли подойдут таблетки для рассасывания и спреи.
При появлении признаков интоксикации показаны энтеросорбенты.
Не забывайте регулярно проветривать помещение, пить много жидкости (не менее 2 л в день). В период болезни важно, чтобы в рационе питания были легкоусвояемые продукты. Желательно отказаться от высокобелковой, жареной, острой и жирной пищи. Температуру необходимо измерять 3-4 раза в день. Если она однократно или двукратно поднялась выше 380С, то следует выпить жаропонижающий препарат. Рекомендуется применение парацетамола, который обладает жаропонижающим, противовоспалительным действием и является самым безопасным средством при коронавирусной инфекции. Пациентам с COVID-19 не рекомендованы нестероидные противовоспалительные препараты. Считается, что они могут сделать организм еще более восприимчивым к вирусу и ускорить его размножение.
Важно помнить, что целесообразность применения антибактериальной терапии может установить только врач.
Во время амбулаторного лечения человек должен соблюдать режим самоизоляции. Критерий для ее окончания – тест на коронавирус (методом ПЦР или экспресс-диагностики) показал отрицательный результат.
Пациент считается здоровым, если помимо отрицательных анализов у него нормализуется температура тела и уровень оксигенации (если он был снижен).
В каких случаях требуется госпитализация?
Минздрав РФ установил четкие критерии госпитализации взрослых больных COVID-19:
- температура тела выше >38,5° держится более 3 дней и ее не удается снизить жаропонижающими средствами;
- уровень насыщения крови кислородом ниже 95%;
- при признаках пневмонии и паталогических изменениях в обоих легких более 25%, подтвержденных с помощью КТ, МРТ или рентгенографии;
- пациенты в состоянии средней тяжести, если у них есть хронические заболевания сердечно-сосудистой системы, органов дыхания, онкологические заболевания, сахарный диабет, а также получающие гемодиализ.
- тяжелое или средней тяжести течение респираторного заболевания; внебольничная пневмония;
- лихорадка выше 38,5°С более 5 дней, или t < 36,0 °С;
- одышка в покое или при беспокойстве;
- учащенное поверхностное дыхание, не связанное с лихорадкой;
- тахикардия, не связанная с лихорадкой;
- уровень оксигенации ≤ 95%;
- угнетение сознания или повышенное возбуждение, нарушение сна, отказ от еды и питья;
- судороги;
- отсутствие положительной динамики через 5 дней после начала терапии;
- наличие тяжелых фоновых заболеваний;
- отсутствие условий для лечения на дому или гарантий выполнения рекомендаций.
Последствия коронавируса: нужно ли их лечить?
Последствия коронавируса зависят от формы заболевания (легкая, средняя, тяжелая), а также возраста пациента и наличия сопутствующих хронических болезней. Легкие формы коронавируса встречаются в 81% случаев и после выздоровления могут давать симптоматику, похожую на постгриппозную: слабость, одышку и учащенное сердцебиение даже при небольшой нагрузке, подавленное настроение. Для пациентов без сопутствующих заболеваний такие изменения не опасны, они самостоятельно постепенно исчезают.
После выздоровления от коронавируса хронические заболевания сердца, органов дыхания, пищеварительной системы, почек могут перейти в стадию обострения. Это связано с общим ослаблением организма и нарушениями иммунных реакций.
Единственным эффективным медикаментозным терапевтическим решением для предупреждения развития тяжелых форм COVID-19 остается вакцинация и ревакцинация в утвержденные сроки.
Все описанные ниже препараты и их комбинации следует принимать только после консультации со специалистом и внимательно ознакомившись с инструкцией. Необходимо учитывать лекарственную совместимость и взаимодействие. Они не являются рекомендацией к самолечению COVID-19 и других заболеваний. Решение о лечении пациента дома или в стационаре принимает только лечащий врач!
Читайте также:

