Травы при полипах и папилломах
Обновлено: 18.04.2024
Полипы и папилломы заднего прохода (другие названия – анальные полипы и папилломы, полипы и папилломы прямой кишки) – это новообразования, месторасположение которых способно серьёзно ухудшить качество жизни.
Причины полипов и папиллом заднего прохода
Задний проход – область, в которой довольно часто наблюдается рост новообразований. Внутри прямой кишки могут образоваться полипы. В перианальной области (вокруг анального отверстия) могут появиться кондиломы (разновидность папиллом, напоминающая своим внешним видом цветную капусту). В некоторых случаях кондиломы могут встречаться и внутри анального канала.
Иногда можно и не подозревать о существовании у себя подобных образований. Распространена ситуация, когда их наличие устанавливается на осмотре (или в процессе эндоскопического обследования) при обращении по поду других заболеваний.
Полип – это разрастание слизистой оболочки в виде грибовидного тела. Своей тонкой ножкой полип сохраняет контакт со стенкой прямой кишки, а само тело свободно свисает внутри канала.
В перианальной области ВПЧ проявляется в виде остроконечных кондилом, которые обычно также поражают и половые органы человека. Нередко кондиломы травмируются, кровоточат. С кровью из поврежденных кондилом может передаваться вирус.
Симптомы полипов и папиллом заднего прохода
Полипы, остроконечные анальные кондиломы и другие доброкачественные новообразования, возникшие в прямой кишке и в области промежности, могут преобразоваться в злокачественные. Вероятность перерождения возрастает, если образование постоянно травмируется, как это часто бывает при данной локализации.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии). Тем более важно обращать внимание на симптомы, способные указать на наличие образований.
Субъективно крупный полип может ощущаться как инородное тело в заднем проходе. Могут быть болевые с различной локализацией внизу живота.
Присутствие полипа в просвете кишечника, нарушает его работу. Кишечник пытается постоянно освободиться от содержимого – таким образом стимулируются поносы.
Большой полип препятствует прохождению каловых масс и вызывает запоры.
При обнаружении даже незначительного кровотечения из заднего прохода следует обязательно обратиться к врачу-проктологу.
Методы диагностики полипов и папиллом заднего прохода
Важно обращать внимание на симптомы, способные указать на наличие образований: ощущение дискомфорта или инородного тела в прямой кишке, жжение, слизеподобные выделения из заднего прохода – это серьёзный повод для обращения к врачу-проктологу.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии).
Методы лечения полипов и папиллом заднего прохода
Лечение полипов и кондилом, как правило, заключается в их удалении.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Методы нетрадиционной медицины используются в лечении многих заболеваний, в том числе и вируса папилломы человека. Народное лечение направлено на укрепление иммунной системы, уничтожение кожных проявлений HPV и предупреждение дальнейшего распространения инфекции.
- Возьмите в равных пропорциях кориандр (плоды), корень валерианы, пустырник, душицу, липу, шишки хмеля и мяту или мелиссу. Измельчите все компоненты и залейте 500 мл кипятка 30 г растительного сбора. Средство должно настояться в течение 3-4 часов. Затем его процеживают и принимают небольшими глотками в течение всего дня. Курс лечения 10-14 дней.
- Соберите ½ ведра плодов конского каштана (3-5 кг) и залейте их крутым кипятком. Средство должно настояться в течение 12-18 часов. Настой сливают и добавляют в теплую ванну, которую следует принимать в течение 30 минут на протяжении 10-14 дней ежедневно. После водных процедур кожные наросты нужно аккуратно промокнуть мягким полотенцем и обработать соком чистотела.
- Для укрепления иммунной системы возьмите в равных пропорциях крапиву, шиповник, подорожник, корень одуванчика, мелиссу и хвощ полевой. Измельчите все компоненты и 100 г сбора залейте 1 л крутого кипятка. Напиток должен настояться в течение 4-6 часов. После процеживания его принимают по 250 мл 3-4 раза в сутки в течение недели. После недельного перерыва терапию следует продолжить.
Для лечения папиллом и кондилом можно использовать эфирные масла. Они обладают выраженным противовирусным и иммуностимулирующим действием, повышают защиту кожных покровов в отношении различных патогенов.
Для обработки наростов используют эфирное масло чайного дерева, гвоздики, эвкалипта, лимона, кедра. Перечисленные масла можно смешивать. Курс лечения должен составлять не менее 10-14 дней ежедневной обработки папиллом, бородавок или кондилом. После такой терапии наросты полностью исчезают.
Перед применением народной терапии следует проконсультироваться с лечащим врачом. Также следует учитывать, что некоторые нетрадиционные средства повышают эффективность общепринятых методов терапии.
Куркума против вируса папилломы человека
Недавно проведенные исследования установили, что употребление куркумы существенно снижает риск злокачественных поражений организма и развития вирусных заболеваний, в особенности папилломатоза. Пряность содержит вещество – куркумин, которое регулирует рост генов, связанных с онкологическими и инфекционными патологиями.
Куркумин снижает экспрессию онкобелка Human papillomavirus и способствует гибели раковых клеток. Клинические исследования были проведены в отношении рака шейки матки, который вызывают некоторые штаммы папилломавируса. Куркума обладает выраженной цитотоксической активностью в отношении 16 и 18 генотипа ВПЧ.
Употребление пряности способствует гистологическим улучшениям предраковых состояний. То есть куркума выступает своеобразным профилактическим средством в отношении онкологических патологий и HPV-инфекции. Выраженным лечебным действием в отношении инфекционных проявлений ВПЧ обладает масло из куркумы и борнеолы. Специю можно добавлять в различные блюда или употреблять ежедневно по 1 чайной ложке, запивая теплой водой.
Лечение травами
Применение лекарственных трав при HPV направлено на стимулирование иммунной системы и местную обработку новообразований.
Лечение травами следует проводить после консультации с врачом, поскольку растения имеют противопоказания и побочные эффекты, поэтому могут быть опасны при их неправильном применении.
Витамины
Витаминотерапия – это обязательная составляющая лечения вируса папилломы человека. Необходимость ее проведения связана с тем, что именно ослабление иммунной системы приводит к активизации вируса в организме и появления его клинической симптоматики.
Согласно проведенным исследованиям, особую роль в лечении ВПЧ играют витамины А, С и Е.
- А – обладает антиоксидантной активностью, которая способствует защите клеток от разрушения. Недостаток ретинола в организм приводит к повышению чувствительности организма к болезнетворным микроорганизмам. Применение данного витамина способствует укреплению иммунитета и предупреждает появление папиллом. Ретинол в жидкой форме можно использовать для местной обработки кожных наростов.
- Е – токоферол улучшает состояние кожных покровов и ускоряет их заживление. Прием данного витамина улучшает работу иммунной системы, предупреждая заражение инфекцией. Компрессы с раствором витамина Е эффективны в борьбе с папилломами на коже.
- С – аскорбиновая кислота обладает противовирусным действием, уменьшает активность инфекции. Витамин рекомендуется принимать в форме таблеток и употреблять продукты с повышенным содержанием данного вещества.
Также существуют поливитаминные комплексы, которые можно использовать для укрепления защитных свойств иммунной системы: Витрум, Алфавит, Перфектил, Комплевит, Дуавит и другие.
Прием витаминов ускоряет процесс выздоровления и уменьшает риск рецидивов заболевания, а также нормализует функционирование иммунной системы.
Гомеопатия
Еще один метод лечения Human papillomavirus – это гомеопатические средства. Гомеопатия способствует восстановлению баланса между всеми системами организма, укрепляет иммунитет и налаживает обменные процессы, стимулирует процессы регенерации.
- Antimonium crudum – желтые папилломы с плотной структурой. Помогает при подошвенных бородавках и наростах на пальцах конечностей.
- Argentum nitricum – папилломы и кондиломы на коже и слизистых оболочках. Средство эффективно при поражении гортани и новообразованиях в ротовой полости.
- Causticum – кожные дефекты на лице, руках, шее.
- Thuja occidentalis – помогает при папилломах любой локализации.
Все гомеопатические средства должны подбираться врачом, который назначает дозировку и контролирует процесс терапии.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Консервативное лечение применяется в редких случаях, например, для лечения полипов носа при образованиях небольшого размера. Оно призвано нейтрализовать влияние факторов, способствующих гиперплазии слизистой оболочки, устранить инфекционные и/или аллергические процессы в носоглотке, скорректировать иммунитет.
К медикаментозной терапии прибегают в случаях, когда оперативное вмешательство невозможно из-за декомпенсированных сердечно-сосудистых патологий: гипертензии, ишемической болезни сердца, тяжелой сердечной недостаточности или бронхиальной астме; нарушениях процессов свертываемости крови.
После устранения полипов подбирается соответствующее лечение для профилактики рецидива.
В гинекологической практике предпринимаются попытки медикаментозного лечения полипов эндометрия или цервикального канала. В основном лечение лекарствами считается нецелесообразным и неэффективным, но есть сведения, что иногда удается добиться уменьшения размеров нароста или даже его регресса. Особенно часто к такому лечению прибегают при юном возрасте пациентки, маленьких размерах полипов, негативном отношении пациентки к хирургическому вмешательству.
Применяются различные лекарства в зависимости от выявленных этиологических факторов, вызвавших полипозные разрастания.
Пациенткам до 35-летнего возраста назначаются по индивидуальной схеме гормональные противозачаточные таблетки, например, Регулон. Это комбинированный препарат для оральной контрацепции, в составе которого –этинилэстрадиол и дезогестрел. Его действие основано на ингибировании в гипофизарной системе синтеза фолликулостимулирующего и лютеинизирующего гормонов. Недостаток данных гормонов делает невозможной овуляцию, увеличивает плотность слизи в шейке матки и замедляет клеточную пролиферацию. Продолжительность лечения обычно составляет не меньше шести месяцев.
Пациенткам старше 35 лет назначаются аналоги прогестерона, например, Дюфастон, избирательно действующий на прогестиновые рецепторы внутриматочного эпителия, нейтрализует клеточную пролиферацию, происходящую при избыточном влиянии эстрогенов. Не оказывает влияния на процессы метаболизма и действий, присущих другим прогестагенным препаратам. Практически не имеет их побочных эффектов. Схему лечения врач назначает индивидуально.
В предменопаузальном периоде применяются средства, уменьшающее негативное влияние эстрогенов на слизистую матки. Назначаются синтетические аналоги гонадотропин-рилизинг гормона (Золадекс), снижающие уровень эстрадиола.
При наличии инфицирования и вызванного им воспалительного процесса назначается курс антибактериальной, противопаразитарной или противовирусной терапии.
Однако в большинстве случаев наличие фиброзного полипа является прямым показанием к его удалению. После проведения гистологического исследования определяется тактика дальнейшего лечения с целью профилактики рецидивов.
Если у пациентки был обнаружен фиброзный полип и отсутствовали симптомы гормональных нарушений – менструальный цикл не нарушался, то после удаления полипа гормональная терапия не назначается. Может быть назначена противовоспалительная терапия, если к этому есть показания.
Если диагностирован железисто-фиброзный полип, то таким пациенткам показана гормональная терапия в зависимости от возраста – средствами для оральной контрацепции или прогестагенами.
Полипы желудка, имеющие гиперпластическую природу и маленькие размеры до 10мм, можно не удалять. Однако наблюдаться нужно обязательно, проходя эндоскопическое исследование полости желудка каждый год. При наличии гастрита, обнаружении хеликобактерной инфекции гастроэнтеролог назначает курс соответствующей терапии, диету. Необходимо отказаться от вредных привычек – употребления спиртного, курения. Медикаментозное лечение будет направлено на устранение патологии, приведшей к полипозу. При правильном лечении и устранении причины может произойти регресс полипозных разрастаний. При повышенной кислотности применяют препараты, снижающие секрецию желудочного сока и защищающие эпителий желудка от агрессивного действия соляной кислоты: Омепразол, Де-Нол, Гестал, Алмагель и прочие. При пониженной кислотности назначаются препараты, стимулирующие ее выработку, Плантаглюцид, Ромазулон, Пепсидин, препараты желудочного сока. Ликвидация Helicobacter pylori проводится стандартными методами эрадикации этих бактерий. Полипы, имеющие размеры более 10мм, подлежат удалению.
Единственным реальным методом лечения полипов кишечника, уретры, мочевого пузыря является их удаление. Медикаментозное лечение при обнаружении не практикуется и может быть назначено при наличии фоновых заболеваний для профилактики рецидивов.
Народное лечение фиброзных полипов
Рецепты народной медицины предлагают избавление от полипов в разных органах. Есть универсальные рецепты, касающиеся новообразований вообще. Конечно, очень сомнительно, что с помощью лечения в домашних условиях можно добиться устранения фиброзных полипов, особенно больших размеров. Однако маленькие, не требующие немедленной операции может быть и регрессируют. После удаления наростов применение средств народной медицины будет хорошей профилактической мерой для предупреждения рецидивов болезни. Правда, если Вам назначили гормональную или противовоспалительную терапию лекарственными средствами, то прежде, чем применять знахарские методы, стоит посоветоваться с врачом, можно ли их сочетать.
От полипов в носу применяются промывания морской водой. Ее готовят, растворив в теплой кипяченой воде (1/4 литра) чайную ложку морской соли. При использовании обычной каменной соли к раствору добавляют две капельки раствора йода и неполную чайную ложку пищевой соды. Хорошо размешивают и процеживают, чтобы не осталось не растворенных кристалликов соли. Для промывания носа можно использовать небольшую резиновую грушу или одноразовый шприц 10-20мл. Высмаркивать слизь из носа после процедуры нужно аккуратно, чтобы не повредить сосуды слизистой оболочки и не вызвать кровотечения.
При полипах в носовых ходах рекомендуется смазывать их медом с помощью ватной палочки. Постоянно, пока не исчезнут.
Еще одно простое средство – можно вдыхать дым от подогретого кусочка прополиса.
При полипах в эндоцервиксе рекомендуется ставить интравагинально свечи, из нарезанного на кусочки хозяйственного мыла.
При полипах любой локализации рекомендуется пить настой хвои с молодых еловых или сосновых побегов. Их собирают осенью после первых заморозков. Считается, что употребление хвойного настоя оказывает противовоспалительный эффект, препятствует малигнизации и росту полипов, а также – большое количество витамина С в хвойных иголках укрепляет иммунитет и повышает сопротивляемость организма.
Для приготовления настоя хвою обдирают с веточек, моют под проточной водой, измельчают и засыпают в термос шесть столовых ложек подготовленного таким образом сырья. Настой готовят вечером. Заливают ½ литра кипящей воды и оставляют до утра. Утром отцеживают и перед каждым приемом пищи принимают по столовой ложке.
Полипы любой локализации выйдут после употребления следующего средства: семь желтков из сваренных вкрутую свежайших (не более трех дней) куриных яиц растирают с шестью столовыми ложками кашицы из очищенных тыквенных семечек (они должны быть подсушены при комнатной температуре, их нельзя жарить или просушивать в духовке) и заливают 0,5л нерафинированного подсолнечного масла. Перемешивают. Смесь полчаса необходимо протомить на водяной бане. После чего ей дают остыть и убирают в холодильник. Утром натощак принимают чайную ложку смеси в течение пяти дней, затем делается перерыв на пять суток, и опять проводят пятидневный курс. Нужно таким образом съесть всю порцию.
Основным растением, используемым при лечении травами полипов, является чистотел. Его используют самостоятельно и в сочетании с другими лекарственными растениями. Рецептов множество, однако, современные исследования показали, что чистотел работает только при непосредственном контакте с полипом. Например, при полипах кишечника нужно делать клизмы с чистотелом, назальных – промывать нос, пить – при полипах желудка или желчного пузыря, делать тампоны и спринцевания при полипах цервикального канала и эндометрия. Пропорции приготовления настоя для таких процедур: на 200мл кипятка две столовые ложки измельченной травы.
Еще одно популярное растение, используемое для устранения гинекологических проблем, – матка боровая. Настой готовят следующим образом: 200мл кипящей воды заливают столовую ложку высушенного сырья мелкой фракции. Настаивают до полного остывания. Пьют дважды в сутки по 100мл до приема пищи. Каждый день нужно готовить новую порцию настоя.
В травяных сборах от полипоза применяются разные растения – ромашка, календула, шалфей, чабрец, тысячелистник, шишки хмеля. Все они способствуют уменьшению воспалительных процессов, укрепляют иммунитет, снижают ощущения дискомфорта. Однако стоит помнить, что иногда растительные средства не сочетаются с медикаментами и имеют противопоказания, поэтому перед применением нужно хорошо изучить данный вопрос.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Гомеопатия
При лечении фиброзных полипов разных локализаций и происхождения используются различные препараты. Одним из более известных противоопухолевых средств является Thuja (Туя) – дерево жизни. Применяется при разных локализациях и видах опухолей, в том числе и при склонности к полипообразованию. Lycopodium (Плаун булавовидный) назначается пациентам с полипами в органах, расположенных преимущественно на голове – в носу, ушах, на веках. Pulsatilla (Прострел луговой) – женский препарат, назначается при полипах в матке и уретре, иногда и в носу.
Часто используются минеральные вещества: Окись алюминия (Alumina), Arsenicum album (Белый мышьяк), Aurum (Золото), животные компоненты – Sepia (содержимое сумки черной каракатицы), Apis (Пчела медоносная), Lachesis (яд южноамериканской змеи).
Чтобы лечить фиброзный полип гомеопатическими средствами необходимо обратиться к врачу-гомеопату. Арсенал лекарств, применяемых для устранения такой патологии очень велик, поэтому подобрать эффективный препарат может только специалист в этой области, который учтет особенности проявлений, локализации, сопутствующие заболевания и черты характера пациента.
Официальная медицина использует гомеопатические препараты, выпускаемые фармацевтической промышленностью. Они могут быть назначены для устранения причин, вызвавших полипозные разрастания (купирования воспалительных процессов, нормализации гормонального фона), а также – в послеоперационном периоде для предотвращения рецидивов. При полипах в матке могут быть назначены пероральные капли Мулимен, таблетки Климакт-Хеель или Климактоплан, в схему лечения назальных полипов может быть включен спрей Эуфорбиум композитум назентропфен С, полипов органов желудочно-кишечного тракта – Нукс-вомика Гомаккорд. В схему лечения могут быть включены стимуляторы обменных процессов и тканевого дыхания – Убихинон и Коэнзим композитум. Гомеопатические препараты и их комбинации должен назначать врач, знакомый со спецификой их действия. В этом случае они могут составить достойную альтернативу гормональной терапии.
Удаление фиброзного полипа
Основным и самым эффективным методом борьбы с полипозными наростами является их удаление. В настоящее время отдается предпочтение малотравматичным методам удаления полипов, хотя при крупных образованиях применяются классические хирургические вмешательства. Кроме того, многое зависит не только от величины полипа, но и от его локализации, а также – степени оснащенности лечебного учреждения.
Назальные полипы в настоящее время удаляются следующими способами: с помощью полипной петли, эндоскопа, лазерным ножом. Классическая полипотомия с помощью металлической петли практикуется и в настоящее время. Это наиболее травматичный способ, восстановительный период после удаления петлей самый длительный и, кроме того, с его помощью можно избавится только от полипов, которые расположены в носовых ходах.
С помощью лазера удаление полипов происходит практически бескровно и быстро, в амбулаторных условиях. Лазерным лучом также можно обрабатывать только единичные полипы, находящиеся в носовых ходах.
Для удаления внешне доступных полипов применяется также криодеструкция (удаление жидким азотом) или термодеструкция, когда в образование вводится кварцевое волокно, с помощью которого образование нагревается до 70℃. Обе эти процедуры приводят к отторжению наростов примерно в трехдневный срок. Если они не выходят самостоятельно, врач убирает остатки пинцетом.
Наиболее прогрессивным методом в настоящее время является удаление полипов с помощью эндоскопического оборудования. Этот метод может использоваться при любом расположении полипов и любом их количестве. Эндоскопические операции осуществляются с помощью инструментов или шейвера (прицельного приспособления, обеспечивающего высокую точность), при этом удаляются только больные ткани, а здоровые не затрагиваются.
Наружные полипы уретры у женщин удаляются классическим методом с помощью скальпеля, применяется также криодеструкция, электрокоагуляция. Самым современным способом удаления является послойное иссечение образования радиохирургическим ножом при помощи аппарата Сургитон. При больших размерах полипа применяется метод клиновидной резекции уретры с применением скальпеля или радионожа.
Для удаления полипов уретры у мужчин и полипов мочевого пузыря у лиц обоего пола методом выбора является эндоскопический.
Удаление полипов желудка до 3см выполняется с помощью эндоскопического оборудования. Делается лапароскопия (эндоскопы вводят через небольшие проколы) либо как при диагностике – через рот и пищевод.
При размерах полипа более 3см и/или подозрении на клеточное перерождение выполняют открытую полостную операцию. При наличии злокачественного процесса, некроза или защемления ножки полипа выполняют резекцию желудка.
С помощью эндоскопического оборудования выполняются операции по удалению полипов диэлектрической петлей (электрокоагуляция) или лазером. Первый метод существенно снижает риск кровотечений, второй проводится редко – при наростах менее 10мм, послойное прижигание полипа лазером сопровождается задымленностью и плохой видимостью, также – не остается материала для гистологического исследования.
Полипы, расположенные в кишечнике, удаляют такими методами:
- эндоскопическим с помощью электрокоагуляции эндопетлей (так удаляют небольшие доброкачественные образования средних отделов кишечника);
- эндоскопию с применением биопсийных щипцов используют для устранения крупных наростов (их удаляют кусками);
- лапароскопия – удаление специальными инструментами через небольшие разрезы;
- открытая полостная операция, иногда с резекцией части кишечника.
Лучшим на сегодняшний день методом удаления полипов эндометрия является гистероскопия. Выскабливание полости матки и удаление полипа происходит под контролем оптической системы и позволяет убедиться в устранении всех образований не только в полости матки, но и в ее шейке.
По показаниям и при отсутствии соответствующего оборудования проводится и выскабливание полости и шейки матки вслепую (кюретаж).
Наиболее эффективным и малотравматичным способом устранения полипов считается выжигание их лазерным лучом.
Наросты на шейке матки удаляются также с помощью радиоволнового ножа и криодеструкции.
Что такое анальный полип? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
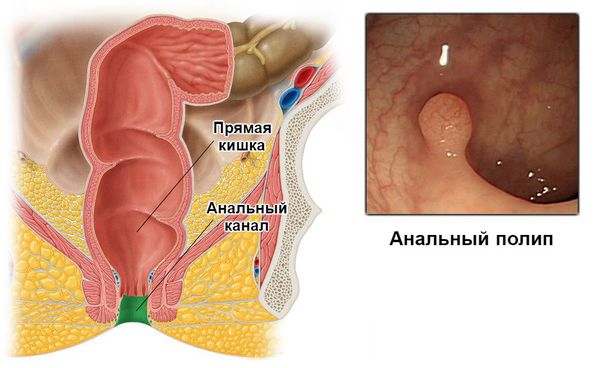
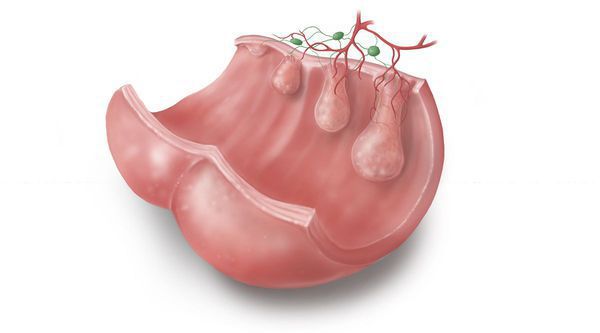
Полипами анального канала принято называть всевозможные объёмные образования в пределах анального канала, выступающие в просвет кишки. Источниками образования полипов могут служить любые клетки из тканей, расположенных в анальной зоне.
Клиническая картина
Основные клинические симптомы анального полипа: стул с примесями крови, жжение, зуд и болезненность в области ануса. Более редкие проявления: мокнутие в перианальной области и выделение слизи из прямой кишки [12] .
Этиология
Причинами образования АП являются довольно много факторов, что объясняется большим разнообразием их происхождения и гистологического строения. Однозначно можно сказать, что эти полипы сопровождают (или осложняют) течение хронических воспалительных заболеваний и в аноректальной зоне, и в кишечном тракте в целом.
Для уточнения границ анального канала Российское общество колопроктологов рекомендует формулировку: "Анальный канал — это терминальная часть пищеварительного тракта, начинающаяся от места аноректального соединения у верхней границы тазового дна и заканчивающаяся наружным отверстием — анусом, границей которого является место перехода непигментированной анодермы в пигментированную (истинную) кожу" [11] .
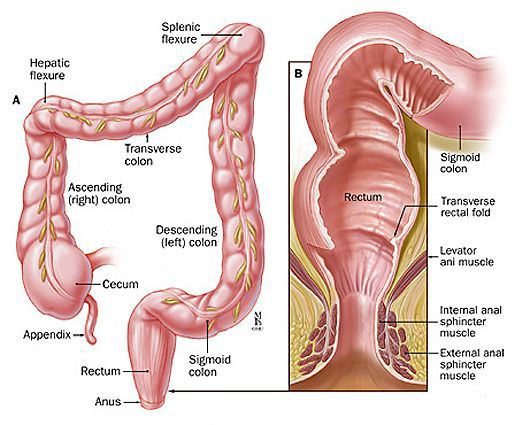
Факторы риска возникновения анального полипа:
- длительные воспалительные процессы в кишечнике и аноректальной зоне (хронические трещины, хронический геморрой, колиты, в том числе болезнь Крона, неспецифический язвенный колит);
- регулярная травматизация слизистой анального канала (хронические запоры, длительная диарея, практика нетрадиционных видов секса, злоупотребление крепким алкоголем, острыми блюдами);
- генетическая предрасположенность к образованию опухолей (семейный полипоз и т.п.).
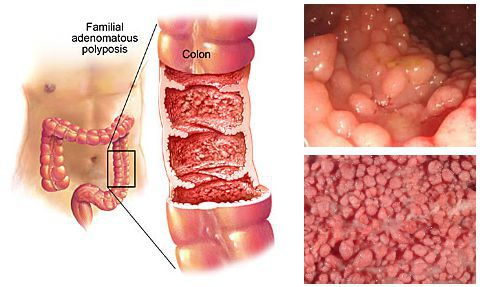
Эпидемиология
Истинная распространённость полипов анального канала не известна, потому что "анальным полипом" называют любое образование анального канала. Известно, что анальный полип встречается у 30 % пациентов с хронической анальной трещиной и у 10 % пациентов с пролапсом (выпячиванием) слизистой прямой кишки [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы анального полипа
Проявления болезни напрямую связаны с гистостроением опухоли, её формой и размерами. Например, полипы на ножке часто выпадают из анального канала, ущемляются мышцами сфинктера и потому проявляются довольно интенсивными болями и кровотечениями.
Другие полипы дают симптомы в виде безболезненного выделения крови и слизи (железистая аденома).
Когда нужно обратиться к врачу
Многие анальные полипы протекают бессимптомно [1] . Часто их случайно диагностируют при профилактических обследованиях или при проведении ректороманоскопии по поводу других заболеваний. Учитывая, что полипы часто сопровождают хронические заболевания прямой кишки, их проявления могут быть замаскированы симптомами основного заболевания (геморроя, трещины, колита и т.д.).
К врачу следует обратиться при появлении следующих симптомов:
- выпадение полипа из просвета анального канала при натуживании или дефекации;
- ощущение жжения, зуда, дискомфорта в области заднего прохода;
- кровянистые выделения, в том числе вне дефекации;
- выделение слизи (реже);
- нарушения процессов пищеварения (запор, понос);
- боли в области заднего прохода, в животе;
- затруднение при отхождении кала вплоть до непроходимости кишечника при крупных размерах полипа;
- проявления анемии при значительной кровопотере из опухоли;
- ощущение инородного тела в заднем проходе [4] .
Патогенез анального полипа
Было бы неправильным выводить единый механизм образования анальных полипов. Учитывая многообразие видов полипов анального канала, патогенез следует определять для каждого их вида.
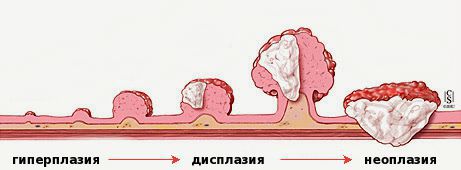
- пролиферации (увеличения количества);
- дифференцировки (созревания и появления специфических для данного типа эпителия свойств);
- апоптоза (гибели).
Универсальный патогенез при дисплазии ткани
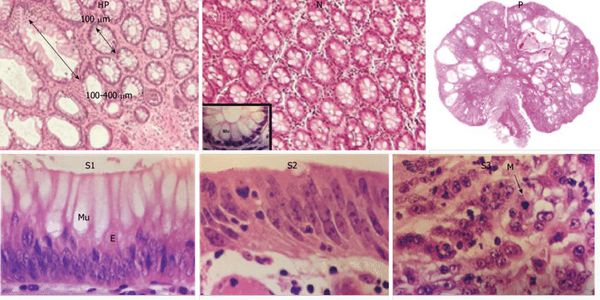
При любых повреждениях эпителия активируются процессы пролиферации и миграции клеток. Эта регенерация способствует приведению тканей в исходное состояние. При наличии хронического воспаления присутствует постоянная мононуклеарная и нейтрофильная инфильтрация тканей. Из-за чего здесь появляется большое, даже избыточное количество провоспалительных агентов (интерлейкинов 8, фактора некроза опухоли, HLA). Полиморфизм генов цитокинов при дисрегенераторных процессах изменяет выраженность воспалительной реакции [4] . Всё вышеперечисленное приводит к дисбалансу в появлении, созревании и гибели клеток. Происходит сбой в нормальном течении обновления тканей.
Клетки эпителия из генеративной зоны слишком рано перемещаются в верхние слои эпителия, они могут быть недостаточно дифференцированы. Это ведёт к появлению клеток с изменённой гистоархитектоникой (клеточной атипией). Частота мутаций генов возрастает, что тоже может способствовать повышенному риску появления злокачественных свойств у них. При неизменённой базальной мембране в атипичных клетках отмечаются:
- повышенный полиморфизм и размер клеток;
- увеличение числа фигур митоза;
- появление атипичных митозов;
- увеличение размера ядер, их гиперхромия.
Степени атипии (дисплазии) условно подразделяются на три степени:
- I — лёгкая (малая);
- II — умеренная (средняя);
- III — тяжёлая (значительная). Иногда эту стадию трудно отличить от карциномы 0 ст. (т.н. рак на месте).
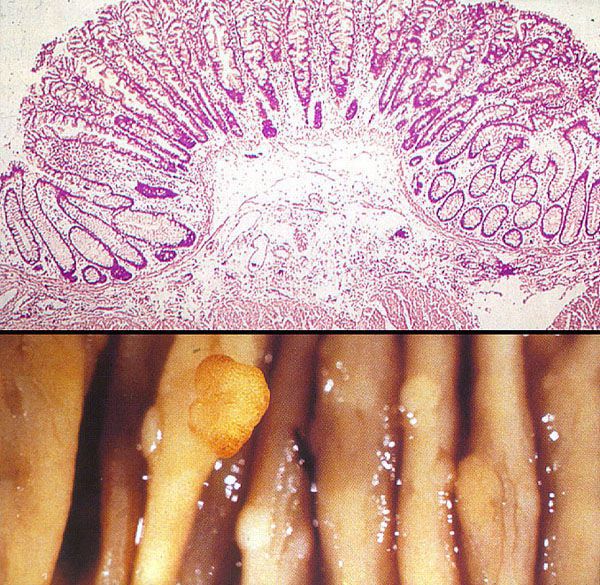
Гиперпластические полипы появляются из-за дисбаланса в стадиях дифференцировки и апоптоза клеток. При значительном удлинении этих фаз появляется избыточное количество ткани с формированием гиперпластического полипа.
Неэпителиальные полипы могут появиться в результате нарушений эмбрионального развития, когда гетеротопированная эмбриональная ткань остаётся в слизистой оболочке анального канала.
Гамартомы, которые часто упоминаются при наследственных полипозах (синдром Пейтса — Егерса, ювенильный полипозный синдром, болезнь Коудена), появляются в результате генетически обусловленных особенностей строения кишечной стенки: нарушено соотношение её структурных элементов — стромы и мышечных волокон — и имеет место их необычное расположение/сочетание. При этом нет клеточной атипии эпителия и нарушения процессов пролиферации. При гамартомах строма пролабирует мышечный слой кишечной стенки, в ней аномально разветвляются гладкомышечные волокна, что создаёт видимость инвазивного прорастания эпителия в толщу кишки [5] .
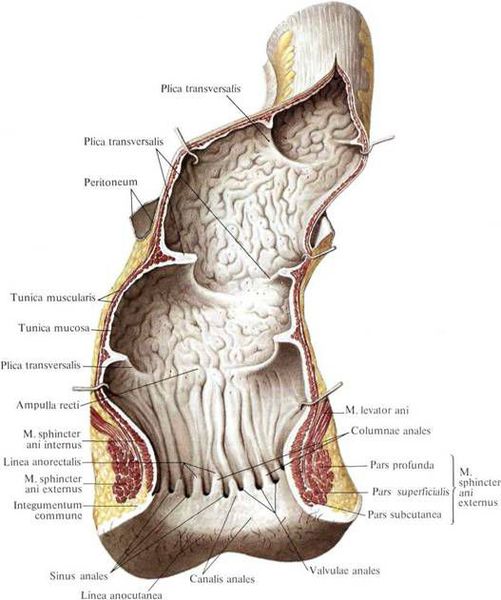
Гипертрофированные анальные сосочки, которые часто принимают за полипы, являются всего лишь аномально большими (до 4 см) выростами на полулунных клапанах морганиевых столбиков и крипт (трубчатых врастаний эпителия). Крипты расположены в самом дистальном отделе ампулы прямой кишки. Патогенез появления гипертрофии ткани в этой области точно не установлен, но в большинстве источников указывается наличие хронического воспаления слизистой [6] , что, вероятно, приводит к сбою процессов пролиферации, репарации в целом и к разрастанию в итоге избыточной ткани на полулунных клапанах.
Классификация и стадии развития анального полипа
Очень удобная классификация, вносящая ясность в диагностику болезни — это разделение полипов на:
Эпителиальные полипы подразделяются на:
- фиброзные полипы (образовавшиеся из соединительнотканных клеток);
- аденоматозные полипы (из железистых клеток эпителия слизистой);
- слизисто-кистозные полипы (смешанные).
Образования неэпителиальной природы — лейомиомы, липомы, гемангиомы.
С практической точки зрения рациональна классификация по морфогистологическому типу полипа [6] . Она позволяет прогнозировать течение заболевания и формировать тактику лечения. Согласно этой классификации, выделяют два типа полипов:
- аденома (ворсинчатый или тубулярный полип);
- гиперпластический полип.
По форме и характеру прикрепления к стенке чаще выделяют:
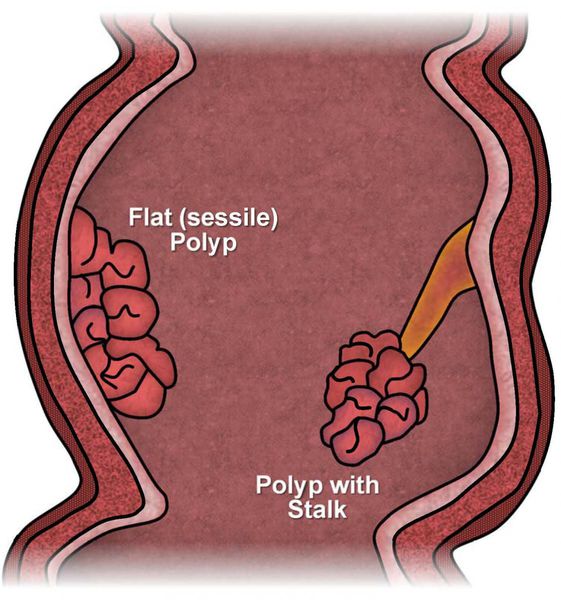
По числу полипы бывают одиночными или множественными.
При размере полипов более 3 см они считаются крупными, в них высока вероятность нахождения атипичных клеток.
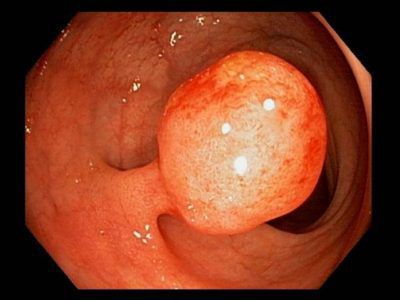
Осложнения анального полипа
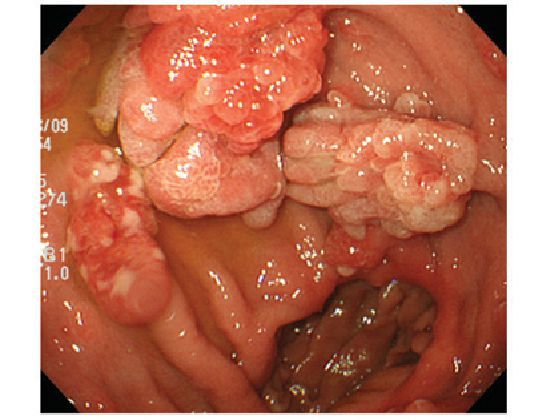
- Малигнизация, перерождение в злокачественную опухоль. Высокий индекс (частоту озлокачествления) имеют аденоматозные полипы. До 15 % раков анального канала являются аденокарциномами. Поэтому удаление эпителиальных полипов после их выявления проводится в обязательном порядке [6] .
- Воспалительные изменения в стенке анального канала и подлежащих тканях (проктит,парапроктит). Причиной может стать хроническая травматизация поверхности полипа. Слизистая становится рыхлой, отёчной, подверженной чрезмерному повреждению. Присутствие огромного количества бактерий способствует быстрому инфицированию микроповреждений. Инфекционное воспаление отсюда распространяется на расположенные рядом участки слизистой и далее вглубь тканей [7] .
- Кровотечение. Часто клоакогенные полипы сопутствуют солитарным язвам прямой кишки, дополнительно являющимися источниками кровотечений [9][10] .
- Анемия. К этому приводит длительное и обильное кровотечение при полипах.
- Ущемление, перекрут и некроз тела полипа. Особенно часто подобное осложнение появляется при полипах на тонкой ножке или больших гипертрофированных анальных сосочках.
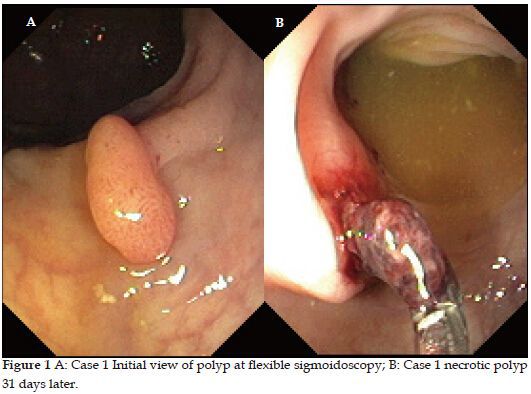
- Инвагинация. Патологическое выпячивание стенки толстого кишечника может стать причиной кишечной непроходимости, а также некроза (отмирания) участка прямой кишки. Наиболее часто осложнение появляется при гамартомах.
Не все полипы анального канала могут приводить к осложнениям. Всё зависит, опять же, от их морфогистологического строения. Некоторые виды полипов могут приводить к весьма серьёзным последствиям. Особенно это касается эпителиальных полипов и случаев семейного полипоза.
Диагностика анального полипа
Анальный канал доступен для тщательного визуального и инструментального осмотра, поэтому в большинстве случаев сложных диагностических процедур не требуется. Достаточно следовать простому алгоритму:
- сбор жалоб и анамнеза заболевания и семейного анамнеза;
- физикальное обследование — врач проведёт пальцевое обследование прямой кишки, обратит внимание на состояние кожных покровов, форму ануса, его зияния, наличия деформации и рубцовых изменений;
- проведение рутинных анализов — общего анализа крови, исследования на антитела к вирусным гепатитам, MRs;
- инструментальная диагностика: аноскопия; ректороманоскопия; УЗИ с ректальным датчиком — проводится при выявлении полипа на широком основании [6] ; колоноскопия — часто данное исследование необходимо для выявления сопутствующих заболеваний толстого кишечника (неспецифический язвенный колит, болезнь Крона) [9][10] ;
- забор биоптата (участка полипа) — проводится при необходимости в ходе ректоскопии для гистологического исследования.
Иногда для выявления сопутствующих заболеваний и уточнения диагноза может потребоваться проведение:
- эзофагодуоденоскопии;
- рентгенографии органов грудной клетки;
- УЗИ или МРТ малого таза и органов брюшной полости;
- других исследований по необходимости.
Дифференциальная диагностика проводится со следующими заболеваниями:
- выпадением прямой кишки, слизистой оболочки прямой кишки и геморроидальных узлов;
- язвенным колитом и болезнью Крона;
- опухолями и новообразованиями анального канала и прямой кишки;
- травмами и язвами прямой кишки;
- болевым синдромом в области прямой кишки или анального отверстия, вызванным спазмом мышц;
- идиопатическим анокопчиковым болевым синдромом; ;
- синдромом раздражённой толстой кишки [12] .
Лечение анального полипа
Выявленные анальные полипы лечат хирургически. Способы удаления полипа анального канала — традиционные или современные методики — выбираются лечащим хирургом в зависимости от его предпочтений, индивидуальных особенностей больного и оснащения клиники. В большинстве случаев применяется местная анестезия.
Современные методы и оборудование при адекватном их использовании позволяют значительно уменьшить зону резекции (удаления), минимизировать объём кровотечения и снизить послеоперационные риски.
- применение электроскальпеля (радиоволнового ножа);
- коагуляция диодным лазером.
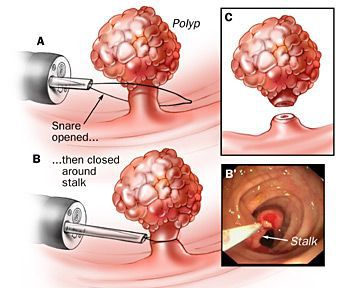
Эти методики позволяют сократить восстановительный период, сделать его малоболезненным, что очень важно для больных.
Диспансерное ведение
Если патологические образования в толстой кишке отсутствуют, то обследование пациентов после удаления полипа анального канала рекомендовано проводить не реже одного раза в три года в течение пяти лет [12] .
Почему полипы нужно удалять
Анальные полипы рекомендуется удалять, потому что сложно однозначно определить, переродятся ли они в злокачественную опухоль или нет [13] . Также анальные полипы могут стать причиной воспалительных изменений в стенке анального канала и подлежащих тканях, приводить к кровотечениям, анемии и кишечной непроходимости.
Прогноз. Профилактика
Прогноз при своевременном выявлении и лечении анального полипа благоприятный, учитывая доброкачественную природу опухоли.
Аденоматозные полипы необходимо удалять с последующим исследованием резецированного участка. Той же тактики придерживаются при гиперпластических полипах, полипах неэпителиальной природы (липомах, лейомиомах) и т.д.
Гипертрофированные анальные сосочки, ошибочно называемые полипами анального канала, по рекомендациям Общества колопроктологов следует удалять, если их размеры более 5 мм или есть симптомы, причиняющие больному неудобства. Бессимптомные маленькие анальные сосочки подлежат только динамическому наблюдению [6] .
Гинекологические заболевания в большинстве случаев протекают незаметно для женщины. Обнаружить на начальной стадии патологию репродуктивной системы возможно только на профилактическом осмотре. Нередко врач ставит такой диагноз, как полип цервикального канала. На первый взгляд кажется это что-то страшное, но на самом деле это доброкачественное образование, которое возникает в результате патологического разрастания эпителия шейки матки.
В Поликлинике Отрадное прием ведут квалифицированные гинекологи с опытом работы более 10 лет. Мы используем только современные малотравматичные методики. Запишитесь на первичный осмотр и консультацию по телефону, указанному на сайте.

Почему возникают новообразования
Возникает патология чаще всего в зрелом возрасте, после 40-50 лет. Нередко образуется сразу несколько полипов. Тогда ставится диагноз полипоз (множественные полипы).
- Травматические повреждения шейки матки. Это могут быть аборты, диагностические выскабливания, осложненные роды, установка спирали. При повреждении эпителий активно разрастается, что и приводит к появлению полипов.
- Дисфункция в работе яичников, что приводит к гормональным нарушениям. Избыток одних гормонов, и недостаток других приводит к возникновению эндометриоза. На его фоне и возникают новообразования.
- ИППП — половые инфекции часто становятся причиной воспалительного процесса в цервикальном канале. Слизистая оболочка становится рыхлой. Возникновение микроповреждений приводит к усиленному делению клеток. В итоге эпителий канала утолщается и появляются наросты.
- Вагиноз или нарушение микрофлоры влагалища.
- Хронические стрессы, частые переживания;
- Заболевания эндокринной системы — ожирение, сахарный диабет.
Также важную роль играет и наследственный фактор. У 30% женщин с таким диагнозом, полипоз есть и у ближайших родственников.
Виды полипов
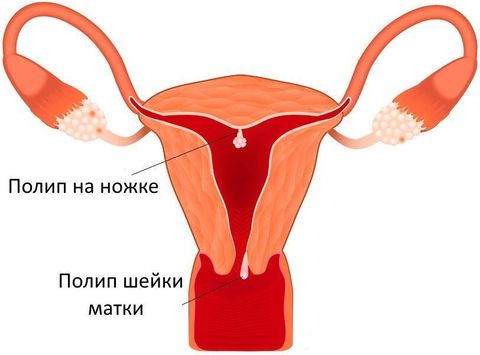
По форме и строению различают следующие разновидности полипов:
- Фиброзный — характерен для женщин в менопаузе. Имеет плотную структуру из-за того, что состоит из фиброзной ткани. Прикреплен к каналу сосудистой ножкой. Хорошо виден на УЗИ. Подлежит удалению, так как есть риск перерождения в злокачественную опухоль.
- Железистый — относится к неопасным доброкачественным образованиям. Состоит в основном из цилиндрического эпителия. Имеет мягкую структуру, поэтому легко повреждается.
- Железисто-фиброзный — имеет широкое основание. Склонен к воспалению и кровотечению. Высокий риск малигнизации, то есть перерождения в рак.
- Децидуальный — выделяют в особую группу, так как полипы этого вида обнаруживаются только в период беременности. Развиваются из децидуальной ткани. Часто имеют небольшой размер, и, как правило, не представляют угрозу для вынашивания ребенка.
- Аденоматозный — самый опасный вариант полипа, но встречается редко. Относится к предраковым состояниям, так как уже содержит специфические клетки.
- Грануляционный —возникает в результате травмы шейки матки. Склонен к воспалению и возникновению язв. Кровоточит при небольших повреждениях.
Форма полипов различна. Они могут быть овальными, круглыми или напоминать гриб. В диаметре образование имеет размер от 0,2 мм до 3 см.
Как проявляется патология
О возникновении небольшого образования женщина может не знать долгое время. Обычно такой полип обнаруживается случайно гинекологом во время осмотра. Симптоматика возникает только при инфицировании, травмировании или разрастании нароста. Обратить внимание нужно на следующие признаки:
Множественные полипы также могут кровоточить после тяжелой физической нагрузки, длительной ходьбы. При таких симптомах обязательно нужно записаться на прием к гинекологу.
Опасен ли полип и нужно ли его удалять
Несмотря на то, что новообразование относится к доброкачественным, есть риск его перерождения в злокачественную опухоль. Помимо малигнизации нароста существуют следующие риски для здоровья:
- обильные менструации и частые кровотечения — могут спровоцировать анемию;
- некроз;
- проблемы с зачатием;
- при беременности возможен выкидыш;
- риск маточного кровотечения.
Важно! При подготовке к ЭКО наличие полипа в полости матки является противопоказанием к процедуре.
Диагностика и лечение
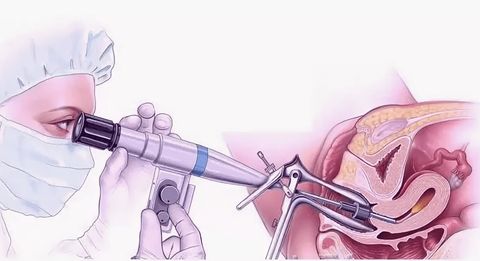
Некоторые виды полипов хорошо диагностируются визуально, особенно те, которые грибообразную форму и ножку-основание. Для уточнения диагноза назначаются следующие исследования:
- Кольпоскопия — осмотр шейки матки при помощи увеличительного прибора.
- Внутривагинальное УЗИ. Позволяет определить размер и месторасположение образования.
- Гистология с взятием биоматериала для лабораторного исследования на наличие раковых атипичных клеток.
При подтверждении диагноза иногда назначаются гормональные препараты. Но консервативный метод не поможет избавиться от образования, а может разве что затормозить его рост. Для полного излечения требуется оперативное удаление. В таком случае риск рецидива минимален.
Удаление полипа цервикального канала: основные методики
Существует несколько методов, которые позволяют избавиться от нароста. Их выбор зависит от размера и типа полипа. В современных медицинских учреждениях используют малотравматичные способы, которые не требуют длительного восстановления.
- Полипэктомия — классический проверенный метод. Полип удаляется выкручиванием. Способ достаточно травматичный и подходит для небольших наростов.
- Криодеструкция — при помощи жидкого азота прижигается основание полипа. Впоследствии он сам отпадает.
- Удаление при помощи лазера — современный метод, который подходит для полипов любых размеров. При помощи лазерного излучения осуществляется точечное прижигание. Здоровые ткани цервикального канала не затрагиваются.
- Радиоволновая коагуляция — бесконтактный щадящий способ. Достоинством является то, что кровеносные сосуды сразу при удалении запаиваются радиоволнами. Это исключает попадание инфекции и возникновения кровотечения.
Самое распространенное удаление полипа цервикального канала — гистероскопия с выскабливанием. Для этого используется специальный аппарат — гистероскоп. Он представляет собой трубку с встроенной миниатюрной камерой. Используется для диагностики внутривагинальных патологий. Под контролем гистероскопа полип удаляется при помощи специальной петли или гинекологических ножниц. Дополнительно проводится выскабливание. Это позволяет снизить риск рецидива.
Как правильно подготовиться к операции
Любое оперативное вмешательство в организм требует предварительного обследования. Это помогает определиться с выбором метода, а также исключить осложнения во время операции.
В список обязательных исследований входит:
- УЗИ органов малого таза;
- влагалищный мазок;
- анализ на ИППП;
- общие анализы крови, мочи;
- ЭКГ (если операция будет проводиться под общим наркозом).
При наличии хронических заболеваний требуется консультация узких специалистов. В день проведения операции рекомендуется не принимать пищу. Процедура обычно проводится под местным обезболиванием. Занимает не более 30 минут.
Послеоперационный период
В первые дни возможно появление мажущих кровяных выделений. Этот симптом проходит самостоятельно. Если образование было большим и есть риск возникновения инфекции, то возможно назначение курса антибактериальных препаратов.
В течение месяца после удаления необходим половой покой. Также под запретом посещение бань, саун и бассейнов. В этот период нужно воздержаться от физических нагрузок, и активных занятий спортом.
Если появились сильные боли или повысилась температура, обратитесь к врачу!
Какие могут быть осложнения после удаления полипа
При грамотном проведении операции осложнения возникают крайне редко. Рецидив возможен в 25—30% случаев. Причина может заключаться как в неполном удалении полипа, так и в гормональном фоне женщины. Обязательно следует выяснить причину возникновения образования, иначе после удаления полип может возникнуть снова. Также после радикального удаления нароста в цервикальном канале возможно возникновение воспалительного процесса. Иногда наблюдается кровотечение.
Все эти осложнения легко предупредить, если обратиться к грамотному и опытному гинекологу-хирургу. Если вам назначено удаление полипа, то обратитесь в к нашим специалистам. Записаться можно по телефону, указанному на сайте.
Читайте также:

