Туберкулез легких и грипп
Обновлено: 24.04.2024
Изменение общественно-политического строя России привело не только к серьезному ухудшению эпидемиологической ситуации по туберкулезу, но и к резкому ухудшению структуры впервые выявленного туберкулеза легких. В клиническую классификацию туберкулеза в 1994 году вновь внесены тяжелые его формы, многие годы не встречавшиеся среди населения. Это казеозная пневмония и миллиарный туберкулез легких, характеризующиеся остропрогрессирующим течением и неблагоприятным прогнозом. Среди различных факторов, обуславливающих появление таких форм, наряду со снижением общей реактивности организма и изменением биологических свойств микобактерий туберкулеза, определенную роль играет снижение объема профилактических мероприятий и выполнения целевых флюорографических осмотров населения. Последнее способствовало значительному увеличению числа больных туберкулезом, выявляемых по обращаемости в лечебно-профилактические учреждения с разнообразными жалобами, свидетельствующими о значительной давности заболевания. Следует обратить особое внимание на выявление остропрогрессирующих форм туберкулеза, так как подавляющее большинство больных первоначально госпитализируются в соматические больницы по поводу различных острых респираторных заболеваний или пневмонии. Несвоевременная диагностика туберкулеза у них создает неблагоприятные эпидемиологические условия для окружающих больных, что может привести к госпитальной вспышке туберкулеза и требует проведения противотуберкулезных мероприятий в отделениях, где выявляются больные туберкулезом, а также детального анализа причин несвоевременной диагностики заболевания. Контроль за выполнением этих необходимых мер должны осуществлять участковые фтизиатры и служба СЭС. Одновременно необходимо постоянно повышать уровень знаний среди врачей общей лечебной сети об основных принципах диагностики туберкулеза.
(Профессор М.С. Греймер Кафедра фтизиатрии медицинской академии последипломного образования, г. Санкт-Петербург)
В России с конца 80-х - начала 90-х годов отмечается неуклонный рост основных показателей по туберкулезу. Изменение социально-экономического курса в стране, повсеместное снижение качества жизни привело к прогрессирующему распространению инфекции. Заболеваемость среди взрослого населения за период 1991-1997 гг. увеличилась в 1,9 раза, смертность - в 2 раза. Инфицированность среди детей возросла в 15 раз, и как следствие растет детская заболеваемость. Ежегодно 12 тысяч детей болеют туберкулезом.
Эти новые реалии жизни послужили основой для отрицательного патоморфоза туберкулезного процесса, когда казеозный вариант воспаления стал доминировать в течении туберкулеза. Вновь, как много лет назад, регистрируются распространенные, острые, генерализованные формы, т.е. клинически тяжелый и трудно излечиваемый туберкулез. Частота выявления подобных форм туберкулеза колеблется от 60 до 81%.
Такое течение процесса стали диагностировать не только при классических острых формах туберкулеза (миллиарном туберкулезе и казеозной пневмонии), которые спустя 20 лет (в 1994 г.) были повторно включены в клиническую классификацию туберкулеза, но и при других формах. Это послужило основанием для объединения больных с подобным течением туберкулезного процесса под единым названием "остропрогрессирующий туберкулез легких" (ОПТЛ).
Прогрессирующее течение туберкулеза стало основной причиной смерти больных. Смерть в течение первого года выявления болезни, в основном, происходит по причине развития остропрогрессирующего процесса. Среди больных ОПТЛ показатели смертности также высоки - 67%.
Постепенно термин "остропрогрессирующий туберкулез" стал как бы размываться, рамки остротекущего процесса стали искусственно расширяться. Поэтому возникла необходимость определить границы и признаки, по которым туберкулезный процесс можно считать остропрогрессирующим, дать четкое определение ОПТЛ.
"Остропрогрессирующий туберкулез легких - это понятие, объединяющее различные клинические формы туберкулеза органов дыхания, характеризующиеся острым началом заболевания и тяжелым прогрессирующим течением с резко выраженным интоксикационным синдромом, преобладанием эксудативно-казеозной тканевой реакции, обширными поражениями и быстрым образованием деструкций".
Социально-эпидемиологическая оценка ОПТЛ отражает все негативные тенденции нашей современной общественной жизни. Болеют ОПТЛ в основном мужчины (7:1), социально-дезадаптированные лица, лица-БОМЖ, прибывшие из мест лишения свободы. Только 31,2% больных имеют трудовую занятость, 53,5% страдают алкоголизмом или бытовым пьянством и т.д.
Остропрогреесирующее течение туберкулеза обуславливает развитие целого ряда патогенетических нарушений (рис. 1).
Это в первую очередь - интоксикационный синдром. Проявления интоксикации доминируют в клинической картине. Интоксикация приводит к тяжелым расстройствам гомеостаза и является основной причиной летального исхода. Эндотоксины активизируют множественные биологические системы с инициированием освобождения биологически активных веществ, что образно названо в литературе "метаболической анархией". Это приводит к дезорганизации организма как единого целого с развитием полиорганной недостаточности.
ОПТЛ сопровождается нарушениями коагуляции. Гиперкоагуляция провоцирует нарушения микроциркуляции. Возникает тромбоз сосудов, и развивается ДВС-синдром.
Синдром дыхательных расстройств проявляется кашлем с мокротой, зачастую гнойного характера, одышкой, цианозом, болями в грудной клетке, нарушениями внешнего дыхания, газообмена. В зависимости от выраженности изменений у больных регистрируется респираторный синдром, дыхательная или легочно-сердечная недостаточность.
ОПТЛ сопровождается выраженными нарушениями иммунитета. Иммунодефицит проявляется в виде глубоких структурно-метаболических и функциональных нарушений и повышенной гибели иммунокомпетентных клеток (ИКК). Развиваются разнообразные нарушения цитокинового комплекса.
Важным аспектом патогенеза ОПТЛ является бактериовыделение. У половины больных бактериовыделение массивное; микробы быстрорастущие, вирулентные, жизнеспособные. При ОПТЛ выделяют типичные и резистентные МВТ, причем лекарственная устойчивость (ЛУ) является как причиной, так и следствием развития туберкулезного процесса по остропрогрессирующему варианту. Первичная ЛУ регистрируется у 20-35% больных, вторичная - у 25,4-41,5%. МВТ обнаруживают не только традиционно в мокроте, промывных водах бронхов, но и в крови. Бактериемия составляет от 48 до 63%.
В последнее время появилась тенденция считать всех больных ОПТЛ больными одной клинической формой с едиными однотипными нарушениями. В то же время это понятие объединяет различные клинические формы туберкулеза: казеозную пневмонию, варианты диссеминированного туберкулеза, включая милиарный, остротекущий инфильтративный туберкулез, фиброзно-кавернозный туберкулез при развитии казеозной пневмонии в интактных участках легочной ткани (рис. 2).
Несмотря на то, что казеозное воспаление доминирует у больных ОПТЛ, не следует все случаи остротекушего туберкулеза считать казеозной пневмонией. Как показали углубленные клинико-рентгенологические, биохимические и иммунологические исследования, каждая из форм, входящая в ОПТЛ, имеет наряду со сходством определенные различия, которые необходимо учитывать в оценке патогенеза и при назначении терапии.
Казеозная пневмония (КП) - пожалуй, самая яркая форма ОПТЛ.
Частота регистрации такого диагноза отражает тенденции, указанные выше - от 4,7% до 45%. КП - одна из наиболее тяжелых форм ОПТЛ. Она может возникать самостоятельно и как финал прогрессирования при других формах. Это, так сказать, признак злокачественного течения туберкулезного процесса. КП, как правило, двухсторонняя, в 32% - тотальная.
Процесс характеризуется наличием многообразных разноплановых патогенетических сдвигов. При КП отмечается выраженный интоксикационный синдром, развивается дыхательная и легочно-сердечная недостаточность, ДВС-синдром. 54%-82% больных выделяют лекарственно устойчивые МБТ. Исследование иммунного статуса выявило глубокие нарушения иммунитета как по количеству ИКК, так и их функциональной активности. Кроме того, у больных этой группы отмечается наиболее низкий уровень иммунных комплексов.
Объяснить это явление можно, вспомнив предположение М.М. Авербаха, что именно фиксация циркулирующих иммунных комплексов (ЦИК) в легочной ткани обуславливает развитие туберкулезного процесса по казеозному варианту, гибель больных КП составляет от 15,3 до 30%, у остальных больных процесс переходит в фиброзно-кавернозный туберкулез.
Диссеминированный туберкулез (ДТ), по данным некоторых авторов, составляет от 16 до 34,5% ОПТЛ. В условиях снижения иммунитета ДТ приобретает острое прогрессирующее течение. Классической острой формой ДТ является острый гематогенный диссеминированный туберкулез, т.е. милиарный туберкулез. Изучение клинической картины современного МТ выявило некоторые особенности, отличающие его от классических описаний 40-50-х годов. Заболевание протекает не классически остро, а с постепенным в течение 1-3 месяцев ухудшением состояния, после чего появляется острая вспышка болезни. Интоксикационный синдром, будучи ярко выраженным, не манифестирует по тифоидному варианту. Процесс протекает в основном генерализованно с внелегочными проявлениями, иногда множественными. Причем внелегочные симптомы поражения приводят к ошибкам в диагностике МТ.
Все чаще диагностируется лимфобронхогенный вариант ДТ, ранее почти не определяемый. ДТ в условиях снижения иммунитета развивается по варианту экссудативно-некротического воспаления с образованием ацинозно-лобулярных, сливных лобулярных и сегментарных фокусов КП с расплавлением и образованием пневмониогенных каверн. При несвоевременной и неадекватной терапии процесс переходит в КП.
Остропрогрессирующий инфильтративный туберкулез легких (ИТ) - это, как правило, лобит с очагами и фокусами бронхогенного обсеменения. ИТ - наиболее благоприятная форма ОПТЛ, при длительной химиотерапии у 84,3% больных наступает клиническое излечение в виде прекращения бактериовыделения и закрытия полостей распада.
Существует несправедливое мнение, что лечение больных ОПТЛ бесперспективно, такие больные некурабельны. Безусловно, лечение этих пациентов представляет большие сложности. С одной стороны, ОПТЛ обусловлен существенными изменениями характеристик микроба (МВТ вирулентные полирезистентные, популяция массивна, часто присоединяется сопутствующая инфекция), а с другой стороны - остропрогрессирующее течение туберкулезного процесса провоцируется изменениями в макроорганизме (иммунодефицит, разрегулирование дезинтоксикационной системы, метаболические нарушения). Поэтому лечение должно быть обязательно комплексным этиопатогенетическим, основанным на клинико-лабораторных и рентгенологических данных и предусматривающим особенности каждой клинической формы ОПТЛ (рис. 3).
Химиотерапия назначается с учетом ЛУ, т.к. именно ЛУ - одна из причин не успеха в лечении больных ОПТЛ. Учитывая высокую частоту выявления полирезистентных МВТ, показано применение резервных антибиотиков широкого спектра действия, часть из которых действует непосредственно на микроб, часть - потенцирует действие противотуберкулезных препаратов. Терапия ЛУ ОПТЛ осложняется низкой БАК крови. Резервные антибиотики повышают БАК.
Патогенетическое лечение должно заключаться в проведении в первую очередь дезинтоксикационной терапии, которая помогает снять напряженность интоксикационного синдрома, устранить мультиорганные нарушения, обусловленные интоксикацией, и предупредить развитие синдрома Ляриша. Дезинтоксикационная терапия включает в себя инфузионные методы, внутривенную лазеро-терапию, плазмаферез, УФО крови.
Учитывая глубокие нарушения метаболизма при ОПТЛ, важным разделом лечения следует считать метаболическую патогенетическую терапию, включающую: витамины, антигипоксанты, антиоксиданты.
Одной из серьезных проблем химиотерапии у больных ОПТЛ является быстрое появление токсических побочных реакций, причем у 7,7% больных они становятся неустранимыми и требуют отмены препарата навсегда. Побочные реакции провоцируются в значительной мере интоксикацией, а также методами введения противотуберкулезных препаратов. Учитывая нежелательность их развития (необходимость отмены препарата, риск развития ЛУ и ауто-инфекций), патогенетическая терапия должна предусматривать профилактику побочных реакций и их быстрое устранения.
Излечение при ОПТЛ зависит от целого комплекса факторов, в первую очередь от того, какой клинической формой представлен ОПТЛ. При ИТ излечение составляет 88,9%, ДТ - 76,5%, КП - 30-45%. У 20-28% больных химиотерапия неэффективна.
Таким образом, характерной особенностью патоморфоза туберкулеза в последние годы можно считать возвращение остропрогрессирующих форм туберкулеза легких. В рамках остропрогрессирующего процесса ведущим является казеозный тип воспаления с быстрым распространением инфекции, расплавлением легочной ткани и образованием множественных деструкций. Это приводит к развитию целого каскада патогенетических нарушений, основополагающими из которых является интоксикация и иммунодефицит. В то же время каждая форма ОПТЛ сохраняет свои особенности, что обуславливает разноплановые биохимические и иммунные сдвиги.
Лечение больных ОПТЛ должно учитывать все эти нюансы, однако в первую очередь оно должно основываться на необходимости элиминации микробной популяции и устранения интоксикационных и метаболических нарушений.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез - это инфекционное заболевание, вызываемое микобактерией Коха – внутриклеточным паразитом из группы Mycobacterium tuberculosis complex, имеющей вид прямой или немного изогнутой палочки. Палочка Коха отличается высокой устойчивостью к различным изменениям в окружающей среде.
Развитию заболевания способствует ослабленный иммунитет - когда у бактерий есть все условия для размножения, они первоначально поражают легкие, затем попадают в кровь и заражают другие органы и ткани человеческого организма. Заболевание часто протекает в бессимптомной, или скрытой форме, но, как правило, заканчивается переходом в активную.
Причины появления туберкулеза
Путей заражения туберкулезом может быть несколько:
- воздушно-капельный (заражение происходит при контакте с больными туберкулезом легких в открытой форме);
- контактный;
- через продукты питания, воду;
- внутриутробный.
Инфицирование происходит обычно в детском и подростковом возрасте, а клинические проявления манифестируют спустя длительное время.
Туберкулез мочеполовой системы – вторая по распространенности форма внелегочного туберкулеза. Обычно эта форма заболевания представляет собой вторичный процесс. В органы мочеполовой системы возбудитель попадает гематогенным или лимфогенным путем. Как правило, микобактерии размножаются преимущественно в почках, мочевом пузыре и мочеточнике, реже – в простате, уретре, маточных трубах, эндометрии, яичниках, шейке матки и во влагалище.
Туберкулез костей и суставов характеризуется выраженными дистрофическими изменениями в тканях, окружающих туберкулезный очаг. Развиваются характерные для туберкулеза костей и суставов остеопороз и мышечная атрофия. Туберкулезный процесс в костной ткани часто локализуется в теле позвонков, эпифизарных отделах длинных трубчатых костей, в губчатых костях, и реже - в диафизарных отделах коротких и длинных трубчатых костей. Особенно тяжело протекает туберкулез позвоночника, приводя к переломам позвонков. Инфекционный процесс способен вызывать туберкулезный токсико-аллергический артрит (полиартрит Понсе), воспаление суставов (чаще всего поражаются плечевые, коленные и голеностопные суставы).
Туберкулез глаз – заболевание, которое поражает роговицу, сосудистую и сетчатую оболочки, конъюнктиву, склеру и дополнительные структуры глаза. Клинически различают туберкулезно-аллергический (повышенная чувствительность тканей глаз к возбудителю заболевания) и метастатический (проникновение микобактерий в сосудистую оболочку глаза гематогенным путем) туберкулез глаз. Заболевание характеризуется хроническим, часто рецидивирующим течением, нередко приводящим к снижению зрительной функции. Болеют преимущественно лица молодого и среднего возраста. Женщины более предрасположены к развитию данной патологии.
Другие формы внелегочного туберкулеза: туберкулез перикарда, кожи, органов пищеварительной системы, брюшины, печени, селезенки, поджелудочной железы, крупных сосудов возникает крайне редко.
Классификация заболевания
Выделяют три разновидности туберкулеза:
- туберкулезная интоксикация в детском возрасте и у подростков;
- туберкулез органов дыхательной системы;
- туберкулез внелегочной системы (остальных систем организма).
По классификации ВОЗ к внелегочным формам относят туберкулез плевры, бронхов, гортани и внутригрудных бронхолегочных лимфоузлов при условии, если в процесс не вовлечена паренхима легких.
В России и по рекомендациям ВОЗ принято считать туберкулез легких ведущей формой, поэтому, если у пациента диагностируют эту локализацию, всеми прочими локализациями пренебрегают.
Распространенность поражения определяется числом пораженных органов и систем, в соответствии с которым выделяют:
- локальный (ограниченный) туберкулез — наличие одного очага в пораженном органе;
- распространенный процесс — поражение, при котором в одном органе имеется несколько очагов (зон) туберкулезного воспаления;
- множественное поражение системы — поражение туберкулезом нескольких органов одной системы;
- сочетанный туберкулез — поражение двух и более органов, относящихся к разным системам. Частные формы сочетанного туберкулеза: генерализованный (активный туберкулез разных органов и систем) и полиорганный (сочетание в разных органах активного и неактивного процессов).
Туберкулезные микобактерии размножаются медленно, поэтому симптоматика проявляется лишь спустя длительное время.
Выявить внелегочную туберкулезную инфекцию довольно сложно, потому что ее симптоматика является смазанной. Но для всех форм внелегочного туберкулеза характерны общие неспецифические симптомы туберкулезной интоксикации:
- общая слабость, потливость;
- вялость, усталость;
- повышение температуры тела;
- боль в области пораженного участка;
- резкая потеря веса.
При туберкулезном лимфадените:
- покраснение кожи, болезненность и отек в области патологического лимфоузла;
- увеличение периферических лимфоузлов;
- формирование свищевых ходов.
- слабость или затруднение движения в нижних конечностях, изменение походки;
- боль, отек, ограничение подвижности суставов;
- наличие свища с серозно-гнойным отделяемым и/или туберкулезных абсцессов;
- наличие опухолевидных образований;
- деформация скелета;
- парезы и параличи конечностей.
- боль в пояснице, почечная колика;
- частые, болезненные, малопродуктивные позывы к мочеиспусканию;
- кровь в моче;
- постоянная или схваткообразная боль внизу живота;
- нарушение менструального цикла (у женщин);
- воспаление предстательной железы и придатка яичка (у мужчин).
- снижение аппетита и потеря веса;
- ощущение вздутия живота;
- дисфункция кишечника, диарея;
- боль в области живота;
- кровь в кале;
- кишечные свищи, кишечная непроходимость;
- острый перитонит.
- рвота, не связанная с приемом пищи;
- бессонница;
- сильная головная боль;
- раздражительность, апатия;
- невротические реакции, судороги;
- ригидность затылочных мышц;
- асимметрия лица, нарушение речи, параличи, ухудшение зрения.
- плотные на ощупь подкожные узелковые образования, которые, увеличиваясь, формируют язвы и свищи;
- кожные высыпания.
Основные методы диагностики туберкулеза.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
О.Г.Иванова, А.В.Мордык, С.В.Ситникова, Т.Л.Батищева, В.В.Антропова
Омская государственная медицинская академия Минздрава России Клинический противотуберкулезный диспансер, Омск Клинический противотуберкулезный диспансер № 4, Омск
Prevention of ARVI in Tuberculosis Hospital
O.G.Ivanova, A.V.Mordyk, S.V.Sitnikova, T.L.Batishcheva, V.V.Antropova
Omsk State Medicine Academy Clinical Tuberculosis Dispensary Clinical Tuberculosis Dispensary №4
Цель исследования: оценка эффективности и безопасности применения Анаферона для профилактики острых респираторных вирусных инфекций у больных в противотуберкулезном стационаре.
Материал и методы
Таблица 1. Характеристика туберкулезного процесса и удельный вес сопутствующих заболеваний у больных в группах сравнения
| Признаки | 1а группа, n=112 | 2а группа, n=60 | 3а группа, n=16 | χ 2 | Р |
| Распад легочной ткани, % | 64 (57,1) | 50 (83,3) | 7 (43,7) | 14,923 | 0,0001 |
| Бактериовыделение, абс., % | 78 (69,6) | 56 (93,3) | 7 (43,7) | 17,388 | 0,0001 |
| ЛУ МБТ, абс., % | 25 (22,3) | 31 (51,7) | 4 (25,0) | 15,868 | 0,0001 |
| МЛУ МБТ, абс., % | 6 (5,4) | 20 (33,3) | 3 (18,8) | 23,587 | 0,0001 |
| Осложнения, абс., % | 26 (23,2) | 52 (86,7) | 5 (31,3) | 64,975 | 0,0001 |
| Сопутствующие заболевания, абс., % | 87 (77,7) | 58 (96,7) | 9 (56,3) | 17,284 | 0,0001 |
Все пациенты получали 4-6 противотуберкулезных препаратов (согласно стандартным режимам химиотерапии, рекомендованным приказом МЗРФ №109) [10] на фоне патогенетической (дезинтоксикационная, десенсибилизирующая терапия, витамины, гепатопротекторы) и симптоматической терапии. Больным 1б группы назначали, с целью профилактики ОРВИ, начиная со 2-го месяца химиотерапии, препарат Анаферон по 1 таблетке (сублингвально) 1 раз в день в течение 90 дней. Коррекцию режима химиотерапии проводили после получения результатов теста на лекарственную чувствительность микобактерий туберкулеза.
Всем больным, включенным в исследование, в сроки 1 и 4 мес химиотерапии оценивали состояние общей реактивности организма и проводили иммунологическое обследование с определением субпопуляций Т-лимфоцитов, иммунорегуляторного индекса (ИРИ), фагоцитарной активности с латексом (ФАЛ), уровня иммуноглобулинов, количества циркулирующих иммунных комплексов (ЦИК) по Дижону, исследование интерферонового статуса. В те же сроки всем больным по результатам гемограммы рассчитывали индекс сдвига лейкоцитов крови (ИСЛК) по формуле Н.И.Яблучанского и соавт. [13]. Величина ИСЛК у здоровых индивидуумов равна 1,96±0,44 (1,52-2,40) усл. ед. Известно, что увеличение ИСЛК в динамике имеет неблагоприятное прогностическое значение [13].
Таблица 2. Количество эпизодов, их продолжительность, выраженность симптомов ОРВИ у больных в группах сравнения
| Признаки | 1а группа, n=112 | 2а группа, n=60 | 3а группа, n=16 | Р |
| Количество эпизодов ОРВИ на одного пациента, M±m | 1,9±0,2 | 3,1±0,6 | 2,0±0,3 | 0,055 |
| Средняя продолжительность эпизода ОРВИ, дни, M±m | 5,1±0,7 | 8,5±1,3 | 6,7±0,8 | 0,034 |
| Выраженность симптомов ОРВИ, баллы, M±m | 6,9±0,9 | 12,3±1,2 | 7,2±1,1 | 0,033 |
Для анализа и оценки полученных данных применялись стандартные методы описательной статистики (средней арифметической (М), стандартной ошибки среднего (m), среднеквадратического отклонения (σ)). Проведены однофакторный дисперсионный и корреляционный анализ с определением коэффициента корреляции Спирмена. Достоверность различий динамики показателей определялась с помощью парного и непарного критериев Стьюдента, χ 2 , критериев Крускалл-Уоллеса, Манна-Уитни, Вилкоксона. Различия считали достоверными при p
Таблица 3. Изменение показателей иммунограммы у больных в группах сравнения (M±σ)
| Показатели | Контроль | 1б группа до лечения | 1б группа на фоне лечения | 2б группа до лечения | 2б группа на фоне лечения |
| ИРИ, ед. | 1,5±0,35 | 2,1±0,57 | 2,2±0,77 | 1,9±0,28 | 1,8±0,45 |
| CD3, % | 74,18±2,83 | 66,14±7,88 | 68,25±3,66* | 67,5±1,15 | 62,31±1,72 |
| CD4, % | 35,71±3,2 | 42,34±3,83 | 35,37±6,66* | 39,31±2,32 | 41,4±0,29 A |
| ФАЛ, % | 65,0±11,6 | 64,2±10,2 | 59,2±8,2 | 71,2±2,78 | 69,8±8,3 |
| НСТ спонт., % | 10,6±1,5 | 8,1±0,42 | 9,1±0,23 | 7,1±0,67 | 8,2±0,31 |
| НСТ стим.,% | 21,0±1,8 | 11,3±0,79 | 19,4±0,96* A | 10,3±0,89 | 11,3±0,82 A |
| ЦИК по Дижону, мг/мл | 290,3±35,72 | 782,59±19,61 | 358,48±71,29* A | 762,50±22,63 | 612,31±31,17 A |
| ИФН-α, пкг/мл | 21,35±3,15 | 5,80±1,21 | 4,56±1,13 | 5,38±1,59 | 5,69±0,98 |
| ИФН-γ спонт, пкг/мл | 18,52±6,32 | 9,55±3,71 | 7,68±1,56 | 9,33±1,94 | 10,12±3,22 |
| ИФН-γ стим. с ФГА, пкг/мл | 1254,12±87,16 | 2077±661,27 | 1803±104,87* | 2011±167,21 | 2092±321,11 A |
Результаты и обсуждение
На втором этапе исследования в группе больных, получавших Анаферон (1б группа), ОРВИ перенесли 13 (43,4%) человек, в группе больных, не получавших Анаферон (2б группа) - 23 (76,7%) человека (с2=4,515; р=0,034). Количество эпизодов ОРВИ у переболевших пациентов 1б группы составило 1,1±0,3, во 2б группе таковых было достоверно больше -2,1±0,4 (р=0,045). Средняя продолжительность эпизода ОРВИ у больных из 2б группы была почти в 2 раза больше - 6,4±1,3 дня против 3,1±0,5 дней в группе получавших Анаферон (р=0,23). Выраженность симптомов ОРВИ у больных 1б группы была в 1,4 раза меньше, чем во 2б группе (р=0,043).
На фоне приема Анаферона у пациентов 1б группы отмечены определенные положительные сдвиги величин отдельных показателей иммунограммы (табл. 3). Так, к концу 4-го месяца лечения отмечалось восстановление фагоцитарной активности лейкоцитов (ФАЛ), р=0,051; умеренное увеличение общей популяции Т-лимфоцитов (р=0,003) и приближение к норме избыточно высокого уровня продукции ИФН-γ лимфоцитами в ответ на их стимуляцию ФГА, (р=0,025). Также отмечена нормализации величины показателя ИСЛК - в 1б группе от 2,13±0,83 усл. ед. до 1,57±0,48 усл. ед. (р=0,003). Тогда как в 2б группе изменения ИСЛК были выражены в меньшей степени и не были статистически значимыми (от 2,12±0,67 до 1,9±0,64, р=0,06). Можно предположить, что полученные изменения иммунологических показателей у пациентов 1б группы могут быть обусловлены способностью Анаферона оказывать регулирующие влияние на функциональную активность молекулы ИФН-γ и процессы взаимодействия ИФН-γ с его рецептором. В литературе описан феномен дифференцированного влияния Анаферона на индуцированную продукцию ИФН-γ, в зависимости от ее исходного уровня: повышение исходно сниженной способности лимфоцитов к продукции ИФН-γ и нормализация продукции, в случае избыточно высоких показателей [14].
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза - чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени. Туберкулёз (от лат. tubercul.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Туберкулез – инфекционное хроническое заболевание, вызываемое микобактериями туберкулеза (Mycobacterium tuberculosis complex). Активный туберкулез развивается приблизительно у 10% людей, инфицированных M. tuberculosis. В остальных случаях благодаря иммунной системе происходит элиминация возбуд.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
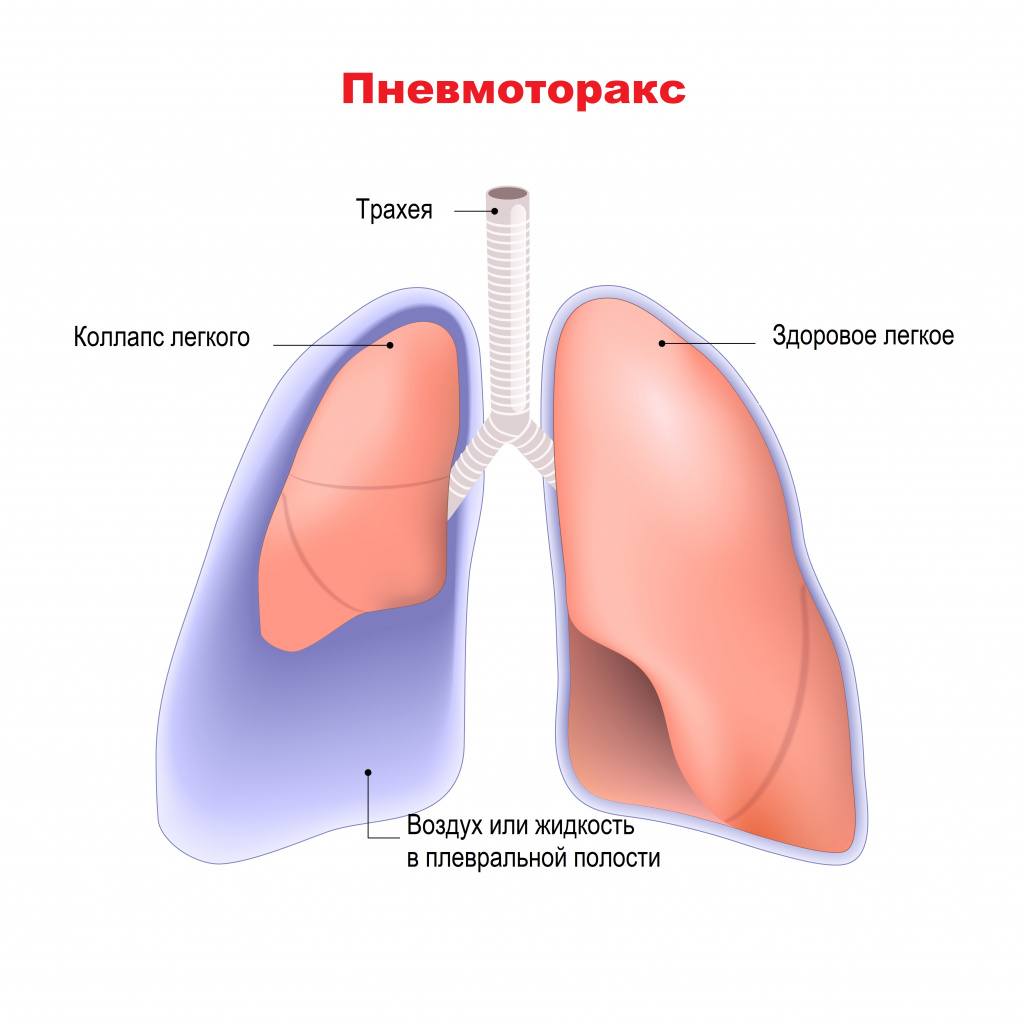
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Клинические рекомендации «Туберкулез у взрослых. Разраб.: Российское Общество Фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей. Разраб.: Российское Общество Фтизиатров. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

