Ты не можешь спать вирус
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) - это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, - более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
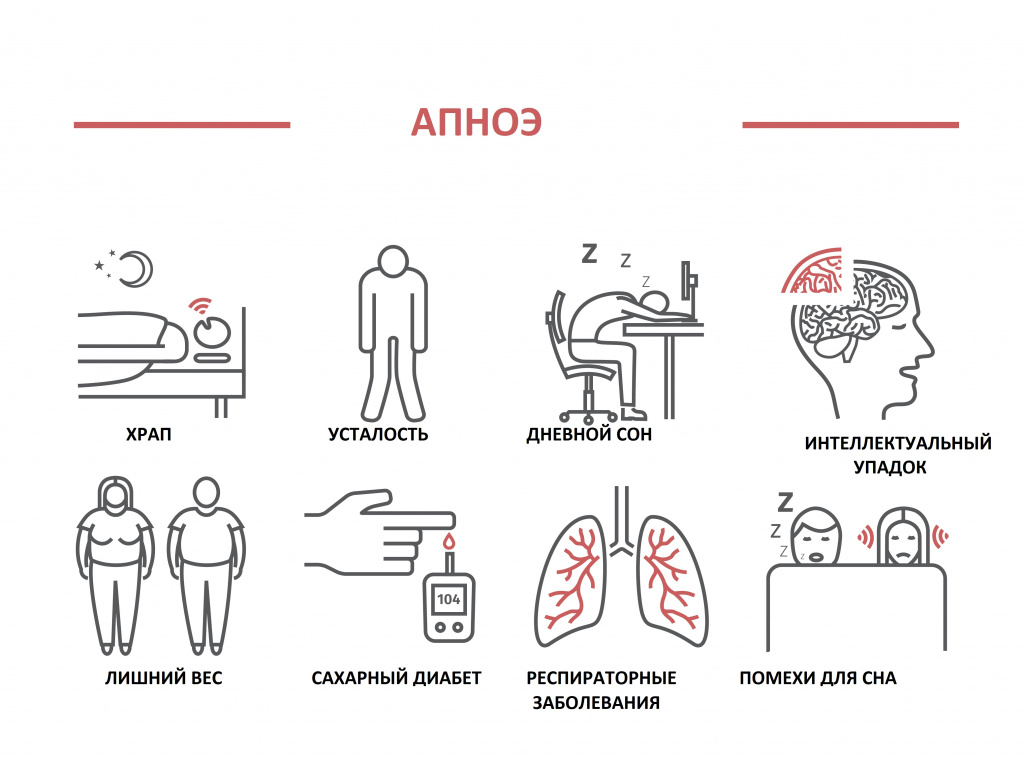
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор Ревматоидный фактор (РФ) – аутоантитела, реагирующие в качестве аутоантигена с Fc-фрагментом собственных и.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Приступы удушья: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Удушье, или асфиксия, – мучительное, жизнеугрожающее, патологическое состояние, которое характеризуется нехваткой кислорода и накоплением углекислого газа в тканях.
Удушье является крайней степенью одышки, когда человек ощущает внезапную нехватку воздуха, учащение сердцебиения и страх.
Удушье является симптомом тяжелых заболеваний и состояний, для которых характерно нарушение проходимости дыхательных путей, наблюдается при некоторых патологиях сердечно-сосудистой, костно-мышечной и нервной системы.
Разновидности удушья
По механизму возникновения и развития выделяют следующие виды асфиксии:
- механическая асфиксия – это удушье, возникающее вследствие ограничения или прекращения притока воздуха в дыхательные пути при их сужении (например, из-за отека подсвязочного пространства при развитии ложного крупа у детей), обтурации (или иначе закупорке) дыхательных путей и их сдавлении (например, при опухолях).
- травматическая асфиксия – это удушье, возникающее из-за сильного сдавления грудной клетки. Часто происходит во время дорожно-транспортных происшествий.
- токсическая асфиксия – удушье, которое развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры (диафрагмы) или при нарушении транспортной функции крови (при отравлении угарном газом).
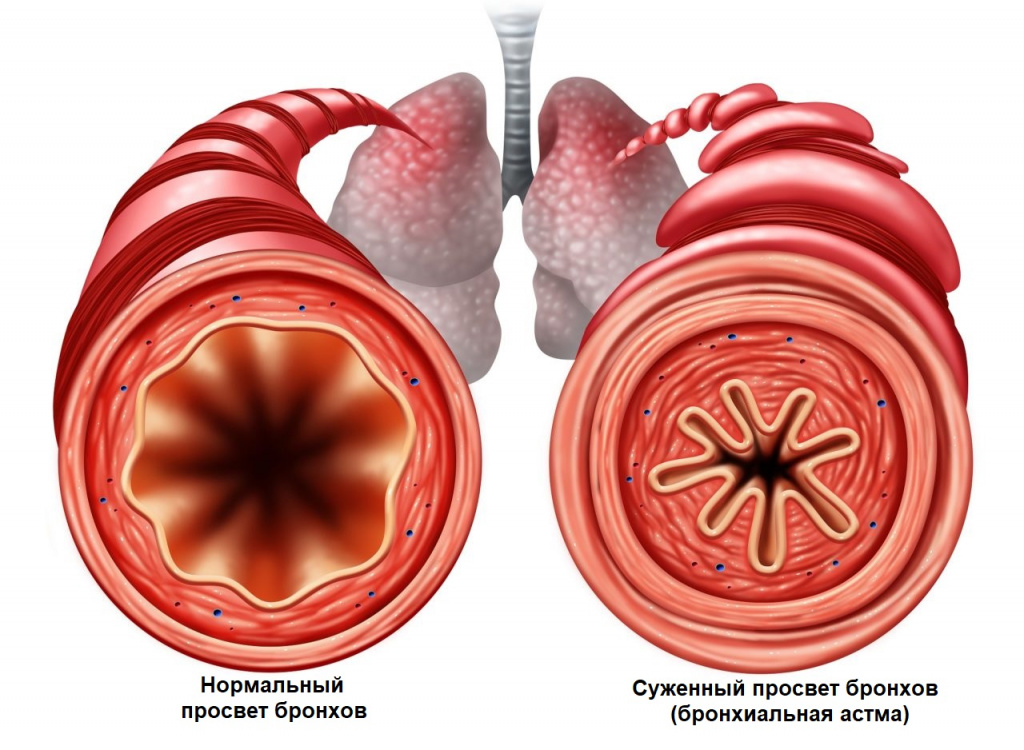
При развитии бронхиальной обструкции (уменьшении диаметра мелких бронхов вследствие спазма или отека) приступ развивается внезапно, может сопровождаться предвестниками: чувством давления за грудиной, беспокойством, а также кожным зудом.
Приступы бронхиальной астмы часто возникают после контакта с аллергеном, при острых респираторных заболеваниях.
Удушье постепенно нарастает, и человеку становится тяжело дышать, увеличивается частота дыхания, выдох удлиняется. Состояние несколько облегчает принятие специфической позы: сидя или стоя, упершись руками в стол, кровать или в подоконник. Так восстанавливается дыхание за счет вовлечения вспомогательной дыхательной мускулатуры. Приступ удушья может сопровождаться выраженными хрипами, которые слышны на расстоянии, цианозом (цвет кожи принимает синеватый оттенок) и набуханием вен. Продолжительность приступа может варьироваться от нескольких минут до нескольких часов. По окончании приступа появляется кашель с последующим отхождением бесцветной мокроты.
Удушье может быть проявлением развивающегося отека легких при болезнях сердечно-сосудистой системы. Образуется застой в кровеносной системе легких из-за снижения насосной функции сердца, поэтому ткань легких пропитывается жидкой частью крови. Скопившаяся жидкость попадает в дыхательные пути, затрудняет движение воздуха, вызывая удушье, и выходит в виде розовой пены.
Причиной удушья у детей часто становится попадание инородного тела в верхние дыхательные пути. Это случается из-за невнимательности и спешки при приеме пищи, смехе, кашле и чихании во время еды. Дети, оставленные без присмотра, могут проглотить мелкие игрушки или их части. У взрослых инородные тела нередко попадают в дыхательные пути при алкогольном опьянении. Для пожилых людей опасность представляют зубные протезы.
Удушье у детей может стать следствием развития ложного крупа. Из-за воспаления слизистой оболочки гортань отекает и просвет дыхательных путей значительно сужается. Сопутствующими симптомами являются лающий кашель, осиплость, грубый голос, небольшой подъем температуры тела и участие вспомогательной мускулатуры в процессе дыхания.
При термическом или химическом ожоге дыхательных путей возникает рефлекторный спазм (сужение) бронхов, вследствие чего человек не может сделать полноценный вдох.
Заболевания, при которых могут наблюдаться приступы удушья
Основной группой заболеваний, при которых возникают приступы удушья, являются болезни системы органов дыхания:
- бронхиальная астма,
- хроническая обструктивная болезнь легких (ХОБЛ),
- пневмоторакс (попадание воздуха в плевральную полость, вследствие чего легкое сжимается),
- опухоли органов средостения и дыхательных путей (гортани, трахеи, бронхов),
- острый стенозирующий ларинготрахеит, или ложный круп (характерен для детского дошкольного возраста),
- эпиглоттит (воспалительное заболевание надгортанника),
- рак легкого.
- тромбоэмболия легочной артерии (закупорка тромботическими массами сосуда, по которому кровь попадает в легкие. Тромбы чаще всего образуются в венах нижних конечностей, а когда отрываются, попадают в легочную артерию);
- отек легкого;
- черепно-мозговая травма;
- отек Квинке (аллергическая реакция);
- ожоги верхних дыхательных путей;
- эпилепсия;
- передозировка некоторых лекарственных и наркотических средств;
- панические атаки.
Подбор основного лечения для профилактики дальнейших эпизодов удушья и одышки осуществляет врач-терапевт или педиатр . В зависимости от сопутствующих симптомов может потребоваться консультация узких специалистов, например, кардиолога , пульмонолога, врача-эндоскописта, аллерголога, токсиколога, невролога .
Диагностика и обследования при приступах удушья
В зависимости от сопутствующих симптомов могут быть назначены следующие обследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Согласно мировым данным, до 88 % пациентов с COVID-19 страдают от бессонницы. Кроме того, нарушения сна, связанные с работой в условиях коронавирусной инфекции, испытывает 30 % медперсонала. Распространенность нарушений сна в период второй и третьей волн варьировала от 3 % до 88 %. Причем больше страдали пациенты (74,8 %), медработники — 36 %, население в целом — 32,3 %. Больные COVID-19 испытывали трудности со сном в остром периоде, а также бессонницу, депрессию и тревогу 6 месяцев спустя.

Наталия Чечик, заведующая неврологическим отделением РКМЦ Управления делами Президента Республики Беларусь, врач-невролог-сомнолог, кандидат мед. наук, доцент. Наталия Михайловна, когда можно говорить, что у пациента бессонница? Что значит здоровый сон?
Бессонница, или инсомния, — это расстройство сна, связанное с невозможностью либо его начать, либо качественно поддерживать, либо ощущать восстанавливающий эффект сна. При бессоннице человек не спит не менее трех ночей в неделю в течение трех месяцев.
Бессонница бывает острая и хроническая. Острая появляется, как правило, как реакция на стресс и заканчивается после короткого курса лечения. Рекомендуется соблюдение режима и гигиены сна. Назначаются седативные препараты (рецептурные и безрецептурные), поведенческая терапия.
Острая инсомния нередко излечивается самостоятельно, без медикаментов, исчезает вместе с вызвавшим ее стрессом. Но если это состояние длится более 3 месяцев (сохраняются стресс, провоцирующие и поддерживающие факторы), инсомния переходит в хроническую форму, клинически присоединяются коморбидные расстройства: неустойчивое артериальное давление, боли в сердце, головные боли и т. д. Классификация инсомнии насчитывает около 50 различных форм хронической бессонницы.
В фазе быстрого сна мы видим сновидения, реализуем свои эмоции. В эту фазу происходит переработка информации, поступившей в мозг в период бодрствования, включение механизмов памяти, стабилизация эмоциональной сферы и др.
Во время глубокого сна восстанавливаются энергетические запасы мозга и организма в целом, происходит синтез белков, гормонов, ферментов. Сон — восстановительный процесс организма, и его дефицит вызывает когнитивные, обменные, гормональные нарушения, повышенный уровень стресса.
Почему возникает бессонница, каковы причины и особенности нарушения сна при COVID-19?
Основная причина бессонницы — гиперактивация. Если она связана с мозговыми нарушениями, то называется корковой, если с заболеванием вегетативной нервной системы — симпатической, если с гормональными нарушениями щитовидной железы — эндокринной.
Эмоциональная гиперактивация ассоциирована с тревогой, внутренним напряжением, страхами, когнитивная — с навязчивыми мыслями, поведенческая — с нарушениями гигиены сна, депривацией сна, сменной работой, джетлагом. Гиперактивация может быть вторичной, т. е. возникать при психических расстройствах (тревожных, депрессивных, аффективных), хроническом болевом синдроме.
Одна из главных причин развития бессонницы — снижение синтеза мелатонина. В современных условиях этому способствуют искусственное освещение, посменная работа, смена часовых поясов в течение суток, прием некоторых лекарственных средств, различные заболевания.
К слову, функции мелатонина не ограничиваются снотворным действием. Этот гормон обеспечивает регуляцию биоритмов, нормализацию АД, снижает энергетические затраты миокарда, нормализует моторику и секрецию желудка, регулирует работу эндокринной системы, оказывает антидепрессивный эффект, обладает противораковыми свойствами, а также способствует укреплению иммунной системы. При снижении количества мелатонина снижается и выработка Т-лимфоцитов, Т-киллеров, убивающих инфекцию, соответственно, ослабляется антивирусный иммунитет.
С возрастом синтез мелатонина уменьшается. Есть предположения, что этим можно объяснить, почему люди старше 65 лет более подвержены заражению COVID-19.
Если говорить о бессоннице на фоне COVID-19, то по сей день в сомнологии открытым остается вопрос о связи между заболеваемостью коронавирусом (вирусная нагрузка), острым респираторным дистресс-синдромом и нарушениями сна, поскольку симптоматика в клинической практике не всегда вписывается в логику причинно-следственных связей. Исходя из литературных данных и наших собственных наблюдений, можно выделить две причины инсомнии.
Первая — психологическая — стресс, тревога, страх перед заболеванием, одиночество и отсутствие поддержки близких во время изоляции. Вторая причина связана непосредственно с вирусным поражением головного мозга и центральной нервной системы (ЦНС). Одна из составляющих этого поражения — воздействие на гипоталамо-гипофизарно-надпочечниковую систему, которая вырабатывает гормоны, защищающие нас от стресса. Кроме того, вирус поражает структуры, отвечающие за сам сон, — ретикулярную формацию, подкорковые ядра, ядра ствола мозга.
Вирус может достигать ЦНС через носовые, а также гематогенные маршруты. Последующая секреция иммунологических медиаторов сопровождается возбудительными реакциями со стороны нервной и эндокринной систем. Также во время болезни головной мозг испытывает интоксикацию — корковая причина инсомнии. Интоксикация вызывает повышенную сонливость и заторможенность: человек спит днем, ночью уснуть не может, в итоге нарушаются циркадные ритмы. С другой стороны, возникают болевые синдромы, головные боли, которые в свою очередь тоже нарушают сон.
Кроме бессонницы наблюдаете ли еще какие-либо расстройства сна на фоне COVID-19?
Как осложнение коронавирусной инфекции развиваются опасные состояния с нарушением дыхания — обструктивное и центральное апноэ сна. Синдром обструктивного апноэ сна (СОАС) характеризуется храпом, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью.
Центральное апноэ сна возникает вследствие поражения дыхательного центра. Синдром апноэ сна вызывает нарушение газообмена, гипоксию, гипоксемию, ухудшение оксигенации головного мозга, сердца, обусловливает степень тяжести кардиологических, сосудистых заболеваний, когнитивных нарушений. СОАС является фактором риска развития инфарктов сердца и мозга, синдрома внезапной смерти во сне вследствие нарушения сердечного ритма.
Еще одно осложнение COVID-19 — синдром беспокойных ног во сне, вызванный полинейропатией, которая может развиваться в постковидном либо остром периоде. У человека возникают неприятные ощущения (боль, онемение) в нижних конечностях, из-за чего он беспорядочно двигает ногами во сне, чтобы как-то облегчить это состояние, и просыпается.
У пациентов, переболевших COVID-19, наблюдаются астенические и тревожные расстройства.
В центре разработаны и внедрены программы реабилитации для перенесших COVID-19 и получивших неврологические осложнения. Мы уже обследовали 100 пациентов, обратившихся с различными расстройствами сна после перенесенной коронавирусной инфекции. Сейчас обрабатываем полученные данные, смотрим, какие фазы сна нарушены, как часто встречаются дыхательные расстройства и т. д.
Врачи общей практики отмечают, что на бессонницу постоянно жалуются пожилые пациенты…
На самом деле это может быть псевдоинсомния. Во-первых, с возрастом потребность в сне уменьшается до 6–7 часов. Во-вторых, у пожилых людей, которые не работают, нарушается режим дня: они могут вздремнуть в обед или уснуть часов в 8 вечера. Конечно, к 2 часам ночи они уже выспались, но пробуждение в это время воспринимают как бессонницу. То есть у пожилых людей сон может быть фрагментированным. Общее время сна за сутки тем не менее составляет 6–7 часов, и этого достаточно в пожилом возрасте. Хотя и в таком случае они могут не чувствовать себя отдохнувшими: сказываются плохое общее состояние, подавленность, возможно, тревожно-депрессивные расстройства, энцефалопатия. Люди, которые трудились в ночную смену, страдают бессонницей вследствие сформированного нарушения циркадных ритмов.
Каким образом полноценный сон способствует хорошему самочувствию?
Сон играет важную роль в регуляции клеточных процессов, а также гуморального иммунитета. Недосыпание может снизить негативный иммунный ответ и повысить риски развития психических расстройств.
Функция здорового сна — анаболическая, т. е. синтез гормонов, ферментов, белков, которые вос-станавливают структуры тканей организма и тем самым обеспечивают увеличение продолжитель-ности жизни. Выработка соматотропного гормона, способствующего синтезу белка и таким образом росту и развитию организма в детском возрасте, у взрослых обеспечивает регенерацию тканей. Женщины наверняка замечали: стоит хорошо выспаться, как морщинки разглаживаются.
В глубоком сне осуществляется очистительная функция головного мозга. Очищение в организме происходит посредством лимфатических сосудов, которых нет в ЦНС. В ЦНС есть гематоэнцефалический барьер, который полностью ее защищает от вредных воздействий. Очищение здесь происходит путем вымывания вредных веществ, продуктов жизнедеятельности головного мозга спинномозговой жидкостью в период глубокого медленного сна. Соответственно, если медленного сна недостаточно, очистительная функция не выполняется, происходит накопление патологического белка — амилоида. Все это приводит к нарушениям памяти, внимания и заканчивается выраженными когнитивными расстройствами, деменцией.
Как диагностировать и лечить бессонницу, в т. ч. возникшую на фоне COVID-19? На что стоит обратить внимание врачам общей практики?
Самый достоверный способ диагностики нарушений сна — полисомнография. Это не рутинный метод, но он вполне доступен в крупных клиниках. В нашем центре лаборатория сна существует уже 10 лет. Пройти обследование может каждый, кто страдает нарушением сна. Показание определяет врач любой специальности. Полисомнография позволяет выявить, какой цикл сна нарушен, проконтролировать ночную сатурацию, обнаружить дыхательную, сердечно-сосудистую патологию во сне, проследить колебания артериального давления, диагностировать синдром апноэ сна, синдром беспокойных ног и т. д. Мы выявляем основную причину расстройства сна — первично оно или возникло вследствие патологии внутренних органов или систем. После обследования подбираем лечение.
К сожалению, терапевты иногда недооценивают серьезность ситуации с нарушениями во сне. Нельзя назначить снотворный препарат, не разобравшись в причине бессонницы. Действие различных групп снотворных препаратов не учитывается.
К расстройствам сна нужно подходить дифференцированно, воздействовать на причину.
Классификация насчитывает до 50 видов бессонницы, поэтому ключевое значение имеет их точная диагностика и адекватная терапия.
У перенесших COVID-19, особенно в тяжелой форме, развиваются астенические, тревожные расстройства, одним из симптомов которых является бессонница. Таким пациентам стоит поработать с психологами, психотерапевтами. Как правило, необходимо комплексное лечение: общеукрепляющее, снимающее тревогу, страх, напряжение, а также психотерапевтические методы коррекции.
Особое внимание уделяется назначению мелатонина, который вошел в протоколы профилактики и лечения начальных проявлений COVID-19 благодаря его свойствам иммунной защиты. Мелатонин назначается при бессоннице, особенно у пожилых людей, когда синтез его недостаточен.
Эффективны ли при бессоннице валериана, ромашка и т. п.?
Это действительно неплохие средства. Нормализовать легкие расстройства сна можно с помощью народных средств, таких как мед с молоком на ночь.
Полезны продукты, богатые триптофаном, недостаток которого может привести к бессоннице, — индейка, бананы, сыр, кунжут.
Обязательна гигиена сна: не переедать на ночь, не употреблять вечером тяжелые, жирные продукты, например, красное мясо (организм продолжает работать, переваривая пищу). Алкоголь оказывает быстрое усыпляющее действие, но продукты его распада, наоборот, вскоре вызывают пробуждение.
С какими редкими видами нарушений сна к вам обращались? Поделитесь случаями из практики.
Примечательны случаи парасомнии — снохождение, сноговорение, ночные кошмары, страхи, сонный паралич и т. д. Также один из самых известных видов — синдром ночной еды, который может быть проявлением нарушения пищевого поведения. Были пациенты, которые вставали ночью поесть, причем делали это в состоянии сна, а проснувшись утром ничего не помнили.
Быстрый сон называется парадоксальным, потому что в эту фазу головной мозг работает так же активно, как и при бодрствовании, а мышцы полностью релаксированы.
Когда происходит задержка перехода из фазы быстрого сна в бодрствование, у человека возникает такое состояние, как сонный паралич, или т. н. синдром старой ведьмы. Человек не может двигаться, а мозг не полностью пробудился. При этом возникают кошмарные сновидения. Существует легенда: умирая, старая ведьма садится человеку на грудь и передает свои способности. Сонный паралич возникает при стрессах, эмоциональном потрясении. Когда я преподавала в университете, одна из моих студенток провела опрос среди своих однокурсников. Выяснилось, что сонный паралич в различной степени испытывали около 90 % студентов.
Нередко встречаются пациенты с бруксизмом. Это серьезное нарушение, при котором зубы стираются почти наполовину. Таких пациентов направляем к ортодонтам, чтобы изготовить специальные капы.
Встречался в моей практике и синдром снохождения, а также случаи вокализации — смех, напевание во сне, издавание других звуков.
Наблюдались пациенты с гиперсомнией, когда длительность сна значительно превышает норму либо человек засыпает в самый неподходящий момент днем на фоне всплеска эмоций или смеха. Одним из проявлений таких состояний является нарколепсия. До конца это явление не изучено, выявляется врожденный недостаток орексин-содержащих нейронов, участвующих в регуляции циклов сон/бодрствование.
Другой причиной являются скрытые психологические проблемы пациента. Так, у нас обследовалась девочка, у которой был скрытый конфликт с матерью. Чтобы избежать ссор, когда мама приходила с работы, девочка уходила спать. Впоследствии это трансформировалось в засыпание днем — во время работы и в другие неожиданные моменты.
С каждым пациентом приходится разбираться индивидуально, причины бессонницы самые разные. Нужно постоянно учиться, читать, ведь каждый день перед тобой очень много загадок. Приходишь на работу — и всякий раз предстоит решить какой-то ребус. Это большая ответственность.

Здравствуйте! вы всё делаете правильно, правильное лечение, дыхательная зарядка это очень хорошо, нужно еще воздух увлажнять , чтобы было легче дышать.
Нарушение сна это проявление астенического синдрома, который еще длительное время может сохраняться и после болезни.
попробуйте перед сном пить ромашковый чай , можно таблетку анантавати за час до сна или же валерьянкук выпить, настойку пустырника.

это еще раз говорит о том, что вы всё делаете правильно и соблюдаете все рекомендации. Перед сном вам нужно расслабиться, принять легкие седативные препараты на травах


Здравствуйте!
Это может быть побочным эффектом приёма витаминов, в частности вит С - попробуйте его отменить.
Либо у Вас астено - вегетативный синдром после инфекции.
Это состояние может беспокоить до месяца.
Попробуйте приём Магне В6 форте 1 т 3 раза в сутки - препарат необходим для коррекции гипомагниемии, в том числе после короновирусной инфекции, а также мягко стабилизирует нервную систему.

Не нужно, Вы уже принимали Арбидол. Клинически у Вас прослеживается положительная динамика - температура снизилась до субфебрильных цифр, противовирусные препараты не имеет смысла принимать.

Температурный хвост может беспокоить ещё в течение месяца. Это нередкое явление сейчас у пациентов. Самое главное, что температура не повышается более 38 градусов.

Да можно, если присутствует небольшой кашель и для восстановления слизистой верхних дыхательных путей.
5-7 мл физ раствора или минеральной воды Ессентуки 4, по 10 минут 2 раза в сутки.


Это может быть астения после болезни ,а может быть ,гормональное что то .На всякий случай гормоны щитовидной можете проверить ( ттг, т3 ,т4, анти тпо)-что бы исключить гормональные нарушения!
И пробовать адаптогены ( мелаксен), седативные ( тенотен/афобазол)

Здравствуйте, лечение у вас верное, бессонница увы может быть. Столько сразу свалилось на вас и астенизация организма и внушение, мысли, пробуйте успокаиваться, травяные таблеточки пропить. Сон сейчас для вас важен, но может вы из за слабости днём засыпаете. Поэтому не можете ночью


Здравствуйте. В какое время суток вы принимаете витамин Д? И как давно вы начали приём его, не заметили, что после начала приёма изменился сон?

Это может быть причиной плохого сна, тем более доза 4000. Передвиньте приём на утренние часы и уменьшить дозировку до 2000 МЕ.

Здравствуйте! В связи с наличием у вас вирусной интерстициальной пневмонии нарушен процесс дыхания, ощущается нехватка воздуха, соответственно поэтому и нарушен сон. Вам необходимо в течении дня, а также вечером перед сном на полчаса - час полежать на животе лицом вниз. Положение на животе способствует более равномерному перераспределению крови и жидкости в лёгких, препятствуя развитию и прогрессированию интерстициального отёка и вирусной пневмонии. После проведения этой манипуляции повысится сатурация , будет легче дышать и в результате улучшится сон. В дополнении рекомендую успокоительный препарат магне В6.
Читайте также:

