У меня гепатит но я немного выпиваю
Обновлено: 18.04.2024
В обзоре представлены современные взгляды на последствия регулярного употребления алкоголя для организма человека. Показаны результаты воздействия алкоголя на сердечно-сосудистую, нервную, пищеварительную и другие системы организма. Обсуждается противореч
Regular alcohol ingestion: high risk of chronic alcohol intoxication, controversy of protective effects A. Yu. Nikolaev, A. V. Malkoch
The review describes modern views on consequences of regular alcohol ingestion for human body. The results of alcohol influence on cardiovascular, nervous, gastrointestinal and other systems of the organism were shown. Controversy of protective effects of low alcohol doses was discussed.
Противоречивы также последствия абстиненции. Если острые осложнения абстиненции могут проявляться синдромом отмены (тяжелой депрессией, делирием, гипертоническим кризом, обострением ишемической болезни сердца (ИБС) с аритмией), то длительная абстиненция, благоприятно влияющая на алкогольное поражение органов-мишеней, способствует обратному развитию дилатационной хронической сердечной недостаточности, замедляет прогрессирование портального цирроза печени и подагры, стабилизирует функцию почек.
Признаки хронической алкогольной интоксикации
Хроническая алкогольная интоксикация (ХАИ) характеризуется полиморфными висцеральными проявлениями с поражением органов-мишеней (сердца, печени, поджелудочной железы, почек), полинейропатией, энцефалопатией, вовлечением иммунной и эндокринной систем. Диагноз ХАИ, как правило, базируется на данных гепатологического или кардиологического обследования. Ориентирами могут быть также прогрессирующая хроническая болезнь почек (ХБП), алкогольный панкреатит с мальабсорбцией, периферическая полинейропатия, энцефалопатия с эпизодами депрессии, алкогольная подагра, резистентная к лечению анемия. К иммунологическим критериям активности ХАИ относятся: повышенная концентрация в крови фактора некроза опухоли альфа, провоспалительных цитокинов, С-реактивного белка, возрастание титра антител к соединению гидроксиловых радикалов с цитохромом P450 2E1 [1, 2].
Систематическое употребление алкоголя независимо от суточной дозы является фактором риска формирования ХАИ. С другой стороны, одна и та же суточная доза алкоголя значительно более опасна пациенту с признаками ХАИ (с поражением хотя бы одного из органов-мишеней) по сравнению с человеком без ХАИ.
Алкогольная зависимость и непереносимость алкоголя
Безопасность употребления алкоголя пациентами в зависимости от высокой или низкой толерантности к нему существенно различается и мало изучена. Выявление высокого риска наследственной алкогольной зависимости и синдрома непереносимости низких доз алкоголя важно для прогнозирования скорости прогрессирования хронического алкоголизма, а также тяжести острой и хронической алкогольной интоксикации.
Предполагается связь алкогольной зависимости с депрессией вследствие нарушений метаболизма и экспрессии рецепторов нейромедиаторов, установлена роль генетического полиморфизма ферментов алкогольдегидрогеназы (АЛДГ) [3] и ацетальдегидрогеназы [4] в формировании непереносимости низких доз алкоголя вследствие быстрого накопления в крови ацетальдегида. Клиническим проявлением аллеля гена, кодирующего неактивную изоформу АцДГ-2, является флаш-синдром с острой реакцией на алкоголь в виде гиперемии лица, головной боли с тошнотой и рвотой, ознобом, снижением диастолического артериального давления (АД), тахикардии, одышки [5].
Алкоголь как фактор прогрессирования алкогольной болезни печени
У лиц с алкогольной болезнью печени (АБП), употребляющих низкие (так называемые безопасные) дозы алкоголя, велик риск ускоренного прогрессирования заболевания как вследствие прямой гепатотоксичности алкогольных метаболитов, так и за счет персистирующей вирусной инфекции. Систематическое употребление алкоголя на фоне жировой дистрофии печени может приводить к рецидивам острого алкогольного гепатита (нередко с переходом в хронический гепатит) и формированию цирроза печени [6, 7]. Многочисленные исследования, проводившиеся в разных странах, достоверно указывают на выраженную связь между частотой поражений печени и смертностью от цирроза с количеством употребляемого алкоголя [8, 9].
Алкоголь и инфекционные факторы
У лиц, злоупотребляющих алкоголем, антитела к вирусу гепатита С (HCV) обнаруживаются в крови в 7 раз чаще, чем в популяции, а среди больных АБП около 50% инфицированы HCV [10]. У этих пациентов алкоголь может не только активировать репликацию вируса, индуцировать инсулинорезистентность, усугублять стеатоз и фиброз печени, но и значительно снижать противовирусный эффект интерферона альфа [11, 12].
Систематическое употребление алкоголя ухудшает прогноз при ВИЧ-инфекции, дополнительно угнетая иммунный статус больных [13–15]. Кроме того, комбинация алкоголя с антиретровирусными препаратами из группы ингибиторов протеазы повышает в крови уровень атерогенных липидов и триглицеридов, что увеличивает риск развития инфаркта миокарда на 15% ежегодно [16, 17].
Более 40% случаев деструктивных форм туберкулеза приходится на долю пациентов с ХАИ. У больных туберкулезом и ХАИ резистентность к противотуберкулезным препаратам наблюдается в 6 раз чаще, чем у пациентов с тем же заболеванием, но не злоупотребляющих алкоголем, что обусловлено полиморфизмом этанол-индуцируемого гена CYP2 E1 [18].
Алкоголь и токсичность медикаментов
Употребление алкоголя противопоказано при применении медикаментов, обладающих дисульфирамоподобным (антабусоподобным, тетурамоподобным) эффектом (табл.). Такие препараты приводят к блокированию печеночных ферментов, прежде всего АЛДГ, и накоплению токсичного альдегида, что клинически проявляется нестабильностью АД, тахикардией, ознобом, неукротимой рвотой, острой энцефалопатией [16]. Коллаптоидное состояние может развиться при комбинации алкоголя с нитратами, многими антигипертензивными средствами и диуретиками [19–21].
Гепатотоксичны комбинации алкоголя с анальгетиками, нестероидными противовоспалительными препаратами (НПВС), рядом антибиотиков и противовирусных препаратов [16, 22]. Особенно опасны сочетания с парацетамолом, тетрациклинами, эритромицином, противотуберкулезными и противогрибковыми препаратами, что может привести к острой печеночной и полиорганной недостаточности [23, 24].
Нефротоксические эффекты возникают при комбинации алкоголя с аминогликозидными и фторхинолоновыми антибиотиками, нитрофуранами, сульфаниламидами (ко-тримоксазолом), многими противовирусными препаратами, включая интерферон альфа.
Риск внутренних кровотечений при употреблении алкоголя связан с его способностью усиливать действие антиагрегантов и непрямых антикоагулянтов. Употребление алкоголя может индуцировать резистентность к циклофосфамиду, интерферону альфа, туберкулостатикам, варфарину, ингибиторам ангиотензинпревращающего фермента, барбитуратам, бензодиазепинам, средствам для общего наркоза [20, 25].
Влияние алкоголя на течение ишемической болезни сердца и риск кардиальной смертности
Противоречивые эффекты влияния алкоголя на сердечно-сосудистую систему изучаются многие десятилетия. С одной стороны, хорошо известны кардиопротективные эффекты малых доз алкоголя на заболеваемость и прогрессирование ИБС, связанные с его антиатерогенным действием [26–29]. С другой стороны, регулярное употребление алкоголя приводит к развитию алкогольной кардиомиопатии и значительно повышает риск внезапной аритмогенной сердечной смерти [30, 31].
Низкая смертность от ИБС на фоне регулярного приема алкоголя
Кардиопротективные эффекты алкоголя проявляются нормализацией дислипидемии, снижением в крови уровня С-реактивного белка и фибриногена, ингибицией агрегации тромбоцитов, увеличением уровня антиоксидантов и стимуляцией синтеза оксида азота в эндотелии сосудов [17, 35, 36]. При этом характерна зависимость между низкой встречаемостью генотипа АЛДГ-3 и уменьшением риска развития ИБС. Наименьший риск острого инфаркта миокарда наблюдался при генотипе AЛДГ c медленным метаболизмом этанола, что обусловлено наибольшим уровнем в крови липопротеидов высокой плотности. Максимальный риск острого инфаркта миокарда отмечен при генотипе AЛДГ с быстрым окислением этанола, что связано с наиболее низким уровнем липопротеидов высокой плотности [17].
Внезапная аритмогенная сердечная смерть
Артериальная гипертензия при регулярном употреблении алкоголя
Артериальная гипертензия (АГ) при регулярном употреблении алкоголя, причем даже в малых дозах, развивается в 30% случаев, редко бывает неконтролируемой, отличается нестабильностью гемодинамики, ассоциирована с нарушениями пуринового обмена и высоким риском острых нарушений мозгового кровообращения [44, 45]. Гиперурикемия обнаруживается более чем у 1/3 больных с АГ, употребляющих низкие дозы алкоголя. Установлена прямая зависимость между выраженностью гиперурикемии и величиной систолического, диастолического и среднего АД, а также дислипидемией [46]. Нестабильность АГ связывают с гиперсимпатикотонией с активацией почечной ренин-ангиотензиновой системы (РАС) и адренорецепторов, а также с гипертоническими кризами при абстиненции [47–49]. Более чем у половины мужчин с АГ обнаруживается высоконормальная (low-grade) микроальбуминурия – маркер поражения органов-мишеней [46]. Учитывая вышеизложенное, можно говорить о высоком риске АГ при алкоголизме [50].
Хроническая болезнь почек и острое почечное повреждение при употреблении алкоголя
Алкоголь не только может приводить к непосредственному поражению почек, но и значительно усугубляет течение хронических заболеваний этих органов, ускоряя их прогрессирование. У лиц, регулярно употребляющих алкоголь, ХБП прогрессирует вплоть до перехода в терминальную стадию почечной недостаточности в 4–10 раз быстрее [51]. Выживаемость почечного трансплантата, пересаженного алкогользависимому реципиенту, достоверно ниже, чем у реципиента, не употребляющего алкоголь [52]. К общим механизмам, ускоряющим нефросклероз при алкоголизме, относятся: усугубление артериальной гипертензии, ожирение, нарушение пуринового обмена и метаболический синдром, алкогольная IgA-нефропатия, а также хроническая обструкция мочевых путей [24].
Злоупотребление алкоголем нередко приводит к развитию острой почечной недостаточности (ОПН), риск которой особенно высок у больных ХБП [53]. Среди причин преренальной ОПН – алкогольная кардиомиопатия с падением сердечного выброса и аритмическим шоком; гиповолемия с вазодилатацией при декомпенсированном кетоацидозе, лактацидозе, дисульфирамоподобном эффекте антибиотиков; нарушения внутрипочечной ауторегуляции (афферентная почечная вазоконстрикция) при комбинации алкоголя с рентгеноконтрастными препаратами, НПВС, ингибиторами кальциневрина. К полиорганнной недостаточности с поражением почек часто приводит гепаторенальный и алкоголь-парацетамоловый синдромы, нетравматический рабдомиолиз при алкогольной миопатии и применении нейролептиков (злокачественный нейролептический синдром), внутрисосудистый гемолиз при алкогольной критической гипофосфатемии и выраженной гипертриглицеридемии (синдроме Циве).
Алкоголь и метаболические нарушения
При систематическом приеме алкоголь высококалориен и часто индуцирует ожирение с инсулинорезистентностью и метаболическим синдромом, сопровождающимся нарушением пуринового обмена [54].
Ожирение, обнаруживаемое при алкоголизме почти в 20% случаев, ассоциировано с высоким риском развития инсулиннезависимого сахарного диабета, сердечно-сосудистой патологии [55], а также ХБП [56]. При этом подчеркивается ключевая прогностическая роль инсулинорезистентности, коррелирующей с тяжестью метаболического синдрома и характерной как для алкоголизма, так и для нарушений пуринового обмена [57]. Морбидное абдоминальное ожирение усугубляет АГ с гиперсимпатикотонией и активацией РАС, ведет к дефициту адипонектина, андрогенов, гипертриглицеридемии [58]. Хронический алкоголизм подавляет почечную тубулярную секрецию мочевой кислоты, что приводит к повышению ее концентрации в крови. Персистирующая гиперурикемия (более 8 мг/дл) обнаруживается у 60–80% больных c морбидным ожирением. По данным ряда исследований [59], повышение уровня мочевой кислоты крови на 1 мг/дл увеличивает риск сердечно-сосудистых событий на 10%, являясь предиктором смертности при хронической сердечной недостаточности. Гиперурикемия в 3–10 раз повышает риск исхода в терминальную стадию уремии.
Алкоголь и анемия
Развитию анемии при ХАИ способствует дефицит железа, антифолиевый эффект алкоголя, а также иммунодефицит с гиперпродукцией провоспалительных цитокинов.
Сидеробластная анемия развивается на ранней стадии алкогольной болезни и обусловлена абсолютным дефицитом фолиевой кислоты и витамина В6 [60]. Действуя на костный мозг, алкоголь нарушает синтез протопорфирина и гема, вследствие чего снижается утилизация железа костным мозгом. При этом повышено содержание железа и ферритина в сыворотке крови, определяется ее низкая железосвязывающая способность и высокий процент насыщения трансферрина железом.
Железодефицитная анемия (ЖДА) диагностируется у 1/4 лиц, постоянно употребляющих алкоголь [61]. Типичная ее причина – оккультные кровотечения из желудочно-кишечного тракта (ЖКТ). Повышенной кровоточивости способствуют алкогольный эрозивный гастрит и нарушения гемостаза – тромбоцитопения с гипокоагуляцией.
ЖДА встречается на любой стадии алкоголизма, включая синдром мальабсорции при алкогольном индуративном панкреатите, характеризующемся нарушением всасывания железа в ЖКТ [62, 63]. Важно отличать ЖДА от анемии хронических заболеваний (АХЗ). Последняя широко распространена и занимает второе место после ЖДА [64].
АХЗ развивается при высокой активности алкогольной болезни печени или при присоединении хронических воспалительных, оппортунистических инфекций. АХЗ индуцируется гиперпродукцией фактора некроза опухоли альфа, интерферона гамма и провоспалительных цитокинов, которые снижают продукцию эритропоэтина и индуцируют резистентность к нему, ингибируют реутилизацию железа в ЖКТ и сокращают продолжительность жизни эритроцитов [65].
Влияние алкогольной болезни на развитие плода
Несмотря на то, что у большинства употреблявших алкоголь беременных не выявлялось признаков ХАИ, установлена широкая распространенность ФАС [66, 67]. В США за последние 5 лет уровень употребляющих алкоголь беременных женщин вырос на 15%, а частота ФАС оценивается как 1–2 случая на 1000 новорожденных [68]. Эмбриотоксичность алкоголя, его тератогенные и мутагенные свойства, поражения ЦНС плода, носящие пожизненный характер, отмечены как для высоких, так и для низких доз алкоголя [69].
Заключение
Противоречивость эффектов алкоголя демонстрируют разнонаправленные последствия абстиненции, ассоциация с крайне высокой заболеваемостью циррозом печени с парадоксально низкой смертностью от ИБС. При этом кардиопротективное действие алкоголя неоднозначно, что проявляется его профилактическим эффектом в отношении заболеваемости и прогрессирования ИБС, с одной стороны, и высоким риском внезапной аритмогенной сердечной смерти, с другой.
Количественный подход к оценке проблемы хронического употребления алкоголя представляется упрощенным и недостаточно перспективным, поскольку не учитывает индивидуальные особенности пациента – как наследственную предрасположенность и толерантность к алкоголю, так и приобретенные факторы. Систематическое употребление низких доз алкоголя для профилактики сердечно-сосудистой патологии может быть перспективным только при соблюдении ряда условий. К ним относятся – отсутствие ХАИ, наследственной зависимости от приема алкоголя, непереносимости алкоголя (флаш-синдрома), приема токсичных медикаментов, частых депрессивных состояний, выраженной гипертрофии миокарда, эпизодов нарушений сердечного ритма в анамнезе, гипертензии высокого риска, ожирения и метаболического синдрома, вирусоносительства (вирусы гепатитов В и С), ХБП 2–5 стадии. Противопоказано регулярное употребление алкоголя при беременности, туберкулезе, синдроме приобретенного иммунодефицита.
Литература
А. Ю. Николаев, доктор медицинских наук, профессор
А. В. Maлкоч 1 , кандидат медицинских наук
ФГБОУ ДПО РМАНПО Минздрава России, Москва
Регулярное употребление алкоголя: высокий риск хронической алкогольной интоксикации, проблематичность протективных эффектов/ А. Ю. Николаев, А. В. Maлкоч
Для цитирования: Лечащий врач № 5/2020; Номера страниц в выпуске: 17-21
Теги: потребление спиртного, абстиненция, флаш-синдром
Алексей Олегович Буеверов, профессор:
Иногда сюда включают гепатоцеллюлярную карциному, хотя прямое канцерогенное действие алкоголя не доказано. Скорее всего, он выступает в роли коканцерогена – способствует развитию действия других канцерогенных факторов. В первую очередь, гепатотропных вирусов.
Что касается алкогольного гепатита. Это, наверное, наиболее загадочная форма алкогольной болезни печени из-за крайней гетерогенности его вариантов: от латентных форм, которые обнаруживаются даже не при лабораторном, а при гистологическом исследовании, до тяжелейших форм, заканчивающихся фульминантной печеночной недостаточностью и характеризующихся крайне высокой летальностью.
В принципе, алкогольный гепатит можно делить на острый и хронический. Но ближе к истине, наверное, точка зрения, доминирующая в англоязычной литературе, когда гепатит подразделяется на тяжелый или легкой и средней степени тяжести (вторая группа). Совершенно разный прогноз у этих пациентов и совершенно разная тактика ведения.
Патогенез алкогольного гепатита представлен на данной схеме. Как вы видите, развитие алкогольного гепатита представлено несколькими звеньями. Здесь играет роль и окислительный стресс, и активация клеток воспалительного инфильтрата (как Т-клеточное звено иммунного ответа, так и B-клеточное).
Очень важное значение: в последнее время обсуждается повышенная кишечная проницаемость, бактериальная и эндотоксиновая транслокация. Совокупность этих процессов ведет к тому, о чем сейчас только что говорил Чавдар Савович: активация звездчатых клеток Ито и развитие фиброза. Конечно, только в том случае, если пациент до этого фиброза доживает, а не умирает на более ранних, доцирротических, стадиях алкогольной болезни печени от массивной гибели печеночной паренхимы посредством некроза и апоптоза.
Диагностика алкогольного гепатита, как и других стадий алкогольной болезни печени, непроста. Например, в отличие от вирусных гепатитов у нас нет некоего единого маркера в виде нуклеиновой кислоты вируса, который мог бы однозначно помочь поставить диагноз алкогольного поражения печени.
Диагностика должна быть комплексная. Она базируется на сборе анамнеза. При этом, как вы знаете, пациент далеко не всегда горит желанием рассказать на первом приеме врачу, сколько он на самом деле употребляет спиртных напитков. Очень важен опрос родственников, применение специального анкетирования, которое позволяет выявить латентную или явную алкогольную зависимость.
Это яркие телеангиэктазии, которые практически не встречаются при других поражениях печени.
Полинейропатия, к которой относят и контрактуру Дюпюитрена.
Поражения других органов-мишеней – поджелудочной железы, сердца, почек, центральной и периферической нервной системы.
Это лабораторные данные. В общем анализе крови обращает на себя внимание макроцитоз эритроцитов, лейкоцитоз, иногда достигающий при тяжелом поражении печени степени выраженности лейкемоидной реакции.
Уровень аспарагиновой трансаминазы, как правило, существенно выше уровня аланиновой, потому что алкоголь вмешивается в метаболизм аланиновой трансаминазы.
Повышается уровень гаммаглутаминтранспептидазы, иммуноглобулина A и углевододефицитного трансферрина, если такое исследование проводится.
Наконец, при гистологическом исследовании весьма типичная картина, (которая, между тем, не позволяет провести надежного дифференциального диагноза с неалкогольным стеатогепатитом), представленная стеатозом, инфильтрацией с примесью ПЯЛ, обнаружением телец Мэллори и перивенулярным фиброзом. В отличие, например, от перипортального фиброза при вирусном гепатите.
Как я уже говорил, деление на острый и хронический алкогольный гепатит – это спорный дискутабельный вопрос. По-видимому, для клинициста наиболее важно установить два момента. Первый. Этиология: что это именно алкогольный гепатит, а не какой-либо еще. Определиться с тяжестью поражения печени, определяющей как прогноз, так и лечение.
В 2002-м году на одной из сессий Европейской Ассоциации по изучению печени в Мадриде были предложены такие критерии диагноза тяжелого алкогольного гепатита. Каждый из них не характеризуется специфичностью, но в совокупности они дают весьма яркую клинико-лабораторную картину.
В первую очередь, желтуха. Именно желтуха позволяет с первого взгляда хотя бы ориентировочно отличить тяжелый алкогольный гепатит от нетяжелого. К другим признакам относится лихорадка, выраженная гапатомегалия, анорексия, часто коррелирующая с тяжестью течения гепатита, коагулопатия, энцефалопатия, лейкоцитоз, резко выраженное преобладание активности аспарагиновой трансаминазы над аланиновой.
Кроме того, важное значение придается анамнестическим данным: употребление больших количеств алкоголя в последнее время нередко в форме истинного запоя или псевдозапоя, быстрое ухудшение клинико-лабораторных показателей по сравнению с исходными.
Как мы можем воздействовать на лечение алкогольного гепатита?
Если речь идет о тяжелом алкогольном гепатите, то, как уже говорилось, проблема бактериальной и эндотоксиновой транслокации очень активно дискутируется в настоящее время в литературе. Мы можем назначить пациенту антибиотики. В первую очередь, антибиотики не всасывающиеся (например, рифаксимин) и некоторые всасывающиеся (например, фторхинолоны), которые помогут уменьшить выраженность бактериальной и эндотоксиновой транслокации.
Глюкокортикостероиды могут воздействовать на образование воспалительного инфильтрата (T- и B-клеточного). Наконец, они воздействуют в какой-то мере (опосредованно) на окислительный стресс.
Влияние на окислительный стресс. Антиоксиданты представлены весьма обширной группой разнородных препаратов: аденозинметионин, урсодезоксихолевая кислота. Проблема заключается в том, что оксидативный стресс при тяжелом алкогольном гепатите нередко бывает слишком массивным. Наше терапевтическое воздействие на него далеко не всегда эффективно.
Кроме того, при нетяжелом алкогольном гепатите это лечение нередко бывает запоздалым, что обусловлено поздней диагностикой алкогольного поражения печени. В конечном итоге ведет к прогрессирующим процессам фиброгенеза и формированию цирроза печени, на стадии которого пациенты чаще всего попадают в поле зрения врача.
Если мы ведем пациента с тяжелым алкогольным гепатитом, желтухой и коагулопатией, то необходимо всегда помнить, учитывая, что эти пациенты нередко поступают непосредственно из наркологических учреждений или прямо из дома после тяжелого запоя… Необходимо думать о коррекции трафологического статуса.
Общее правило – энергетическая ценность диеты должна составлять не менее 2000 ккал в сутки с содержанием белка приблизительно 1 г на килограмм массы тела даже при наличии у пациента печеночной энцефалопатии. В настоящее время, как вы знаете, пересмотрены представления об ограничении белка при печеночной энцефалопатии. Это ограничение рекомендуется только пациентам с тяжелой белковой интолерантностью.
При анорексии применяется зондовое или парентеральное питание. Нужно помнить, что оно хуже, чем пероральное.
Говоря о коррекции трафологического статуса, всегда обращаются к исследованию Mendelhall, которое продемонстрировало, что пациенты, употреблявшие самостоятельно более 3000 ккал в сутки, имели в 8 раз более низкую летальность, чем пациенты, которые принимали самостоятельно менее 1000 ккал в день.
При этом следует помнить, что таким больным необходим тщательный мониторинг инфекционных осложнений, ЖКК, гипергликемии и почечной недостаточности. Кроме того, к сожалению, различия по выживаемости между основной и контрольной группами нивелируются через 1-2 года из-за развития поздних осложнений цирроза.
Пентоксифиллин принимается перорально в высокой дозе – 400 мг три раза в день. Эта доза не всегда хорошо переносится пациентами, нередко вызывая тяжелую тошноту и рвоту. Комбинация с глюкокортикостероидами дискутируется. Развернутых исследований не проводилось.
Определенные надежды возлагаются на относительно новый антагонист рецептора фактора некроза опухоли: этанерцепт. Но с ним было проведено пока только одно-единственное исследование.
Несколько лет назад было продемонстрировано, что снижение билирубина по сравнению с исходным уровнем на 6-9 день лечения глюкокортикостероидами очень четко коррелирует с выживаемостью.
Как видно на этом слайде, если снижение билирубина произошло, то на 56-й день к выписке летальность – 11%. Если оно не произошло, она приближается к 60%.
Дальше уже у пациентов, которые перенесли алкогольный гепатит, очень многое зависит от абстиненции. Если пациент бросает употреблять спиртные напитки, то цирроз у него развивается в 15%-20% даже при абстиненции безысходно существовавшего цирроза. Каждая атака алкогольного гепатита – это слишком выраженный удар по печени. Но двухлетняя выживаемость у них составляет 90%.
Если же пациент продолжает употреблять спиртные напитки, цирроз формируется в 40% случаев, а двухлетняя выживаемость составляет всего лишь 15%.
Мы справились с тяжелым алкогольным гепатитом. Что делать дальше? Пациент должен находиться под врачебным наблюдением, даже если он жестко соблюдает режим абстиненции, потому что нередко из персистирующих иммунных процессов болезнь его с той или иной скоростью прогрессирует.
Мы видимо, что летальность у пациентов, которые на протяжении двух лет перорально применяли адеметионин, была в 2,5 раза ниже, чем у пациентов, которые получали плацебо. При этом следует помнить, что такие результаты были достигнуты только после того, как из конечного подсчета результатов были исключены пациенты с классом С по Чайльду-Пью. На данной стадии улучшить жизненный прогноз может только трансплантация печени.
Лечение фонового цирроза – это не тема моего доклада. Не буду на нем подробно останавливаться. При бактериальных инфекциях это различные препараты антибактериального ряда (как парентеральные, так и пероральные, как всасывающиеся, так и не всасывающиеся).
При гепаторенальном синдроме это, в первую очередь, массивные инфузии альбумина, а также применение некоторых вазоактивных веществ, трансплантация печени в рефрактерных случаях.
При портальной гипертензии это назначение диуретиков, альбумина, ?-блокаторов, эндоскопическое и хирургическое лечение.
При печеночной энцефалопатии – лактулоза, орнитин-аспартат и рифаксимин.
Если у пациента диагностирован легкий или среднетяжелый алкогольный гепатит, то на первое место здесь выходит абстиненция. Вы видите, даже не указана абстиненция у пациентов с тяжелым гепатитом, потому что им просто не до употребления спиртных напитков.
Злоупотребление алкоголем оказывает губительное влияние на организм человека. У тех, кто имеет зависимость, поражается нервная система, но чаще всего можно наблюдать изменения печени. По статистике, они возникают у каждого третьего человека, злоупотребляющего алкоголем. В ряде случаев это приводит к заболеванию гепатитом, который может спровоцировать цирроз.
Существует мнение, что алкогольный гепатит является главной причиной цирроза. Некоторые с этим не согласны, но точно можно констатировать факт, что цирроз возникает у тех, кто страдает алкогольной зависимостью и употребляет большое алкоголя. Появление острого алкогольного гепатита чревато тяжелыми последствиями. Статистика говорит о том, что порядка 20-60% (в зависимости от тяжести болезни) пациентов умирает.
Острый алкогольный гепатит
Люди, которые регулярно употребляют алкоголь в больших дозах, наносят непоправимый вред своему организму. В таких случаях увеличивается риск получить хронический алкогольный гепатит или острый. Чаще эти болезни встречаются у представителей мужского пола, которые страдают алкоголизмом на протяжении нескольких лет. Но время употребления не является основной причиной развития болезни. На практике встречаются случаи появления алкогольного гепатита уже через несколько дней интенсивного употребления алкоголя. При этом можно наблюдается сильное отравление токсинами и разрушение печени.
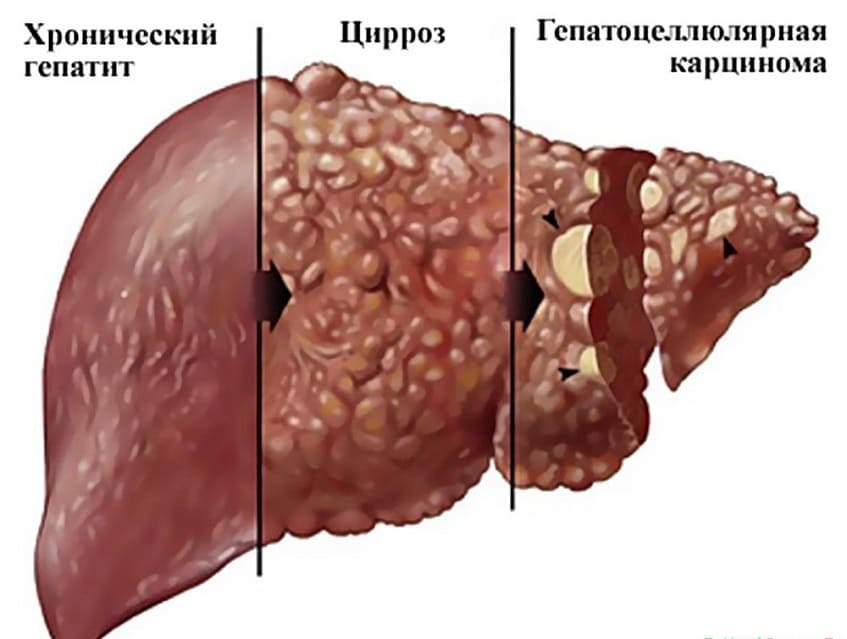
Существует ряд факторов, которые выступают в роли катализаторов и провоцируют более интенсивное протекание болезни, такие как:
- регулярное курение;
- плохое питание и нехватка витаминов;
- генетическая предрасположенность;
- употребление препаратов (в том числе лекарственных), которые оказывают негативное влияние на печень;
- вирусные гепатиты.
Первые проявления алкогольного гепатита могут наблюдаться у людей даже при незначительном употреблении спиртного на протяжении совсем небольшого периода времени. При этом проявляются следующие симптомы:
- возникновение тошноты;
- неприятный привкус горечи во рту;
- рвота;
- полное или частичное отсутствие аппетита;
- температура тела повышается до 38,5С;
- в правом боку в области печени появляются боли;
- жидкий стул;
- психические расстройства;
- некоторые части тела теряют чувствительность;
- в теле появляется нарастающая боль;
- вздутие живота;
- через несколько дней после появления первых симптомов кожа принимает желтушный окрас;
- иногда наблюдается скопление жидкости в брюшной полости.
Продолжительность протекания гепатита, спровоцированного алкогольной интоксикацией, может составлять 10-12 дней, в некоторых случаях – до 4-5 недель. Печеночные пробы при легкой форме находятся на уровне чуть выше нормы. Если же показатели серьезно выросли, это свидетельствует о тяжелой форме болезни. Появляется печеночная недостаточность и желтуха. Дифференциальная диагностика при алкогольном гепатите не показывает увеличение селезенки, как это бывает при токсическом, вирусном гепатите. Алкогольный и токсический гепатит спутать довольно сложно, так как последний имеет ряд клинических признаков и симптомов, которые свойственны только этому типу заболевания.
Не откладывайте помощь! Звоните!
Варианты развития острого алкогольного гепатита
Желтушный – этот вариант гепатита наиболее распространенный, он часто встречается у алкогольно-зависимых и злоупотребляющих алкоголем людей. Болезнь сопровождается рядом признаков, которые говорят об этом заболевании:
- кожа приобретает выраженный желтый цвет без зуда;
- пациент теряет в весе из-за отсутствия аппетита и регулярной тошноты, рвоты;
- человек быстро устает, в правом боку в области печени появляются боли;
- температура тела повышается, такое состояние пациента может наблюдаться до 2-х недель;
- при тяжелом протекании болезни появляются и другие осложнения, такие как асцит, спленомегалия, могут появляться признаки воспаления печени;
- желтушный гепатит имеет симптомы очень схожие с симптомами вирусного.
Латентный – болезнь практически никак себя не проявляет, этим она и опасна. У больного могут наблюдаться:
- слабые боли в правом боку в области печени;
- анемия, повышенное количество лейкоцитов;
- пациент теряет аппетит;
- печень незначительно увеличивается в размерах.
Холестатический – этот вариант особо опасен, так как на практике при таком развитии болезни наблюдается самый высокий уровень смертности. При этом типе заболевания самая высокая смертность среди пациентов. Определить его можно по ряду признаков:
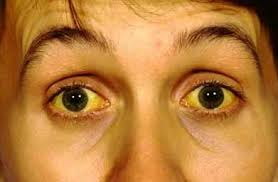
- темнеет моча;
- кал приобретает светлый цвет;
- появляется кожный зуд;
- желтушный цвет кожи;
- в крови наблюдается высокий уровень билирубина.
Фульминантный – этот вариант развития болезни характеризуется большой скоростью протекания, у больного появляется:
- почечная недостаточность;
- высокая температура;
- появляется слабость;
- у больного практически отсутствует аппетит;
- появление желтухи.
Такой вариант алкогольного гепатита считается самым тяжелым и может закончиться летальным исходом по причине почечной и печеной недостаточности уже через 2 недели после обострения заболевания.
Способы лечения болезни
Лечение алкогольного гепатита и его диагностику проводит врач гастроэнтеролог или гепатолог. Лечение проводится комплексно с учетом того, что большая часть пациентов зависима от алкоголя. Поэтому нередко проводится и реабилитация с привлечением других врачей (диетолог, психиатр, нарколог, психотерапевт и др.).
В зависимости от сложности протекания болезни, используют различные методы лечения. При легких формах больному предлагают медикаментозное лечение с помощью гепатопротекторов. Но если наблюдается тяжелая форма болезни, то врач может назначать антибиотики. Эти препараты позволяют предотвратить инфекционные осложнения.
Последняя стадия болезни не поддается лечению и употребление различных препаратов не способно обеспечить положительный эффект. В этом случае единственным выходом для пациента является пересадка печени. Это сопряжено с рядом сложностей. В первую очередь – это дорогая процедура, которая многим просто не по карману. А во-вторых – необходимо найти здоровый донорский орган. В качестве донора может выступать родственник пациента. Операция подразумевает пересадку до 60% печени, которая со временем регенерируется и вырастает до нормального размера.
Профилактика возникновения болезни
Лучшим способом обезопасить себя от болезни является ее профилактика. В случае с алкогольным гепатитом – это единственная возможность избежать сложного, долгого лечения и разного рода осложнений. Чтобы снизить риск появления алкогольного гепатита, нужно воздержаться от его употребления и употребления других напитков, содержащих этанол.
Для человека в сутки допустима небольшая доза этанола (для мужчин – до 40 г, для женщин – до 20 г). При расчете нужно учитывать, что 1 мл алкоголя содержит около 0.79 гр этанола. Рекомендуется полный отказ от употребления спиртных напитков. Такой образ жизни поможет надолго сохранить молодость и здоровье, избежать различных болезней.
Прогноз заболевания
На протекание любой болезни влияет множество факторов, таких как ее тяжесть, продолжительность, своевременно оказанная медицинская помощь, частота рецидивов и другие. При этом важно соблюдать установленную диету и полностью отказаться от алкоголя. Его употребление в период лечения может стать причиной ухудшения состояния больного, более тяжелой формы протекания болезни и даже смерти.
Сложность заключается в том, что алкогольно-зависимые люди даже после тяжелой формы гепатита не отказываются от алкоголя и продолжают его употреблять. Статистика говорит, что такие ситуации в 30% случаев заканчиваются летальным исходом. Если имеет место цирроз печени, возникновение алкогольного гепатита даже слабой формы может стать причиной острой печеночной, почечной недостаточности, а также внутренних кровотечений ЖКТ.
После острого гепатита, вызванного злоупотреблением алкоголя, человек может выздороветь. К сожалению, статистика таких случаев неутешительная – порядка 10%. Но нужно понимать, что эта болезнь очень серьезная, она наносит организму непоправимый вред и не проходит бесследно. Даже в случае выздоровления велик риск того, что цирроз печени будет развиваться.
Что может натолкнуть врача на мысль, что его пациент сильно пьет? Как провести дома детоксикацию? Что может сделать врач общей практики, чтобы помочь пьющему пациенту отказаться от алкоголя? Рисунок 1.
Что может натолкнуть врача на мысль, что его пациент сильно пьет?
Как провести дома детоксикацию?
Что может сделать врач общей практики, чтобы помочь пьющему пациенту отказаться от алкоголя?
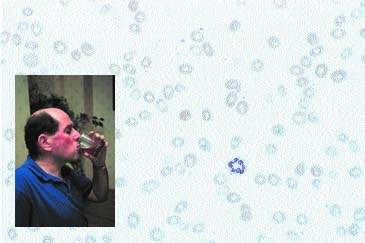 |
| Рисунок 1. Только у 65% пациентов-алкоголиков изменен средний объем клеток и уровень гамма-глутамилтранферазы |
Выявление и лечение пациентов, злоупотребляющих спиртным, — распространенная проблема, непосредственно касающаяся врача общей практики. Приходится удивляться, как часто алкоголик остается незамеченным; симптомы заболевания выявляются, лишь когда гроза уже разразилась и лечение оказывается менее эффективным.
Пациенты, как правило, не придают значение таким факторам, вызванным тягой к алкоголю, как потеря работы, нарастание напряженности в семье, раздражительность, депрессии, разрыв близких отношений, а также разного рода недомоганиям, таким как ночные поты, понос, рвота по утрам, легкое напряжение, исчезающее после первой рюмки. Врача, безусловно, должны насторожить заявления типа: “У меня никогда не бывает дрожи. Я не притрагиваюсь к спиртному. Я могу бросить, когда захочу”.
Чтобы поставить диагноз, необходимо оценить количество употребляемого спиртного. Большинство пациентов обычно заявляют, что за последнюю неделю они пили непривычно много по странному стечению обстоятельств, однако эти “странные обстоятельства” на поверку оказываются весьма обычными, поэтому количество выпитого спиртного за последние семь дней можно считать показателем среднего употребления алкоголя.
Важно оценить степень алкогольной зависимости — здесь может помочь определение уровня гамма-глутаматтрансферазы (ГГТ) и средний клеточный объем (СКО), увеличенный вследствие прямого токсического воздействия алкоголя на костный мозг. Надо сказать, что только у 65% пациентов-алкоголиков изменен один из этих показателей [1].
Если эти показатели выше нормы, стоит объяснить пациенту, что это значит. В дальнейшем подобную диагностику следует проводить для проверки эффективности лечения.
Уровень ГГТ более точно отражает употребление спиртного за последние дни. При очень высоких цифрах требуются недели для его снижения, хотя он приходит в норму быстрее, чем СКО. По последнему можно судить о продолжительности употребления спиртного, так как в крови, взятой для анализа, среднее время жизни эритроцитов составляет 60 дней и соответственно можно выявить количество употребляемого спиртного в течение последних нескольких недель.
Систематически пьющие люди обычно сильно преуменьшают количество выпитого и умалчивают о последствиях, поэтому важно опросить их родственников.
Если при обследовании оказывается, что врач имеет дело с импульсивным человеком без зависимости, то есть с тем, кто, напиваясь время от времени, ведет себя не лучшим образом, доктор должен решить, находится ли данный случай в его компетенции. Предложите пациенту проконсультироваться с местным психиатром или алкогольной службой.
Но если в результате обследования вы пришли к выводу, что речь идет о синдроме алкогольной зависимости, значит, необходимо действовать.
Местные общественные наркологические и антиалкогольные бригады должны быстро отреагировать на запрос о помощи. Однако к ним следует направлять не всех пациентов: исследования показывают, что беседы с врачом, а также комплекс образовательных мер могут способствовать снижению количества пьющих.
Как правило, врачу общей практики оказывается проще сообщить пациенту об обнаружении у него настораживающих симптомов, чем клиническому антиалкогольному отделению на базе психиатрической больницы. Врач может собрать анамнез, обследовать пациента, выполнить анализы крови, объяснить пациенту, как алкоголь влияет на организм, каковы социальные последствия употребления спиртного, как у больного алкоголизмом изменится сон и настроение.
Врач должен оценить количество и вид потребляемого алкоголя, что, как правило, позволяет выявить пациентов, пьющих только пиво или вино, и дать им несколько полезных советов. Врач общей практики может попросить пациента вести дневник употребления спиртного и прийти на следующий прием с близким родственником, чтобы обсудить период воздержания.
Хотя у врача общей практики достаточно времени, чтобы самому произвести детоксикацию, лучше делать это, заручившись поддержкой местной антиалкогольной бригады, чтобы направление на дальнейшее лечение можно было обсудить совместно.
Запрет на употребление алкоголя — это, как правило, первый шаг. Пациента с зависимостью, желающего лишь “немного сократить” прием спиртного, необходимо убедить прекратить пить вовсе, хотя бы на несколько месяцев. Симптомы абстиненции могут появляться при высоком уровне алкоголя в крови из-за толерантности, развивающейся вследствие индукции печеночных ферментов. Мой коллега рассказывал мне о пациенте, у которого развился абстинентый синдром при уровне алкоголя в крови, в два раза превышающем допустимый для вождения автомобиля. Как бы там ни было, трудно предсказать тяжесть абстинентного синдрома.
Предпочтительнее проводить детоксикацию дома, так как в больнице пациент ведет себя достаточно пассивно, но в случаях тяжелой зависимости или судорог в анамнезе при отмене алкоголя это не представляется возможным. Лучше, если детоксикация на дому производится врачом общей практики и антиалкогольной бригадой. Бензодиазепины, а именно хлордиазепоксид, вытеснили хлорметиазол. Последний использовался для лечения алкоголизма, но при этом часто возникала зависимость от этого препарата.
Прием хлордиазепоксида начинают с 30 мг в день, в течение пяти — семи дней дозу снижают до нуля. Во время лечения необходимо назначать витамины, особенно В1, уровень которого понижен у алкоголиков за счет уплощения ворсинок тонкого кишечника и неадекватного питания. Плохое всасывание у таких пациентов диктует необходимость внутримышечного введения лекарственных средств.
Необходимо постоянно подбадривать пациентов, а также проводить с ними разъяснительную работу. Лишь небольшая часть тяжелых алкоголиков связывают утреннюю тревожность или раздражительность, подавленное настроение, ночные поты и понос, снижение жизненного тонуса с алкоголем. Однако, если пациент убеждается, что причиной всех неприятностей является спиртное, это становится мощным стимулом для воздержания.
Когда врач общей практики встречает пациента, не соглашающегося на лечение, то оказывается в сложной ситуации. Под “Акт о ментальном здоровье” подпадают алкоголики с психозами; алкогольная зависимость, согласно этому документу, сама по себе не является умственным расстройством.
Детоксикация пациентов в некоторых окружных госпиталях проводится в общих отделениях, а в других — в психиатрических.
И персонал госпиталя, и бригады первичной помощи могут считать повторные введения препаратов бессмысленными, но если качество жизни алкоголика улучшается хотя бы на короткий период, такое лечение можно считать оправданным. Кроме того, многие пациенты стыдятся своего пьянства и пьют, чтобы избавиться от чувства вины; персонал должен стараться не усугублять это состояние.
После детоксикации пациент получает разнообразную помощь, что позволяет вовлечь его в процесс лечения и наблюдать за ним.
Атмосфера общества анонимных алкоголиков подходит не всем, но некоторые получают там необходимую поддержку и успешно избавляются от зависимости. Другим алкоголикам подходят альтернативные добровольные организации; некоторые из таких обществ, например “Аланон”, поддерживают родственников алкоголиков. Многие добровольные организации работают совместно с государственными учреждениями.
В антиалкогольную команду входят психологи, которые помогают больным решить свои проблемы, используя специальные методики, такие как когнитивная терапия индивидуальных пациентов [3, 4].
Работа в группах с обсуждением альтернативных подходов к приему спиртного, разъяснение того, как алкоголь действует на организм, проведение тренингов, помогающих больным справляться с тревогой и злостью, — все эти функции берут на себя различные службы, иногда совместно с местными психиатрическими отделениями. Антиалкогольное средство дисульфирам может считаться эффективным у правильно настроенного, но импульсивного пьяницы, родственники которого помогают вводить лекарство.
Акампрозат, относительно новый агонист ГАМК, снимет желание выпить у употребляющих алкоголь постоянно, но малыми дозами, но неэффективен в отношении тех, кто пьет много и в короткие промежутки времени.
Исследование Орфорда и Эдвардса показывает, что результаты в группе тяжелых алкоголиков, в течение шести недель получавших лечение в Модесли, ничем не отличались от показателей аналогичной группы, где лишь однажды была проведена соответствующая беседа. Хотя необходимо указать, что для каждого конкретного больного метод лечения должен быть подобран индивидуально [5].
Алкоголики — не однородная группа, хотя попытки классифицировать подобных больных, предпринимавшиеся Джеллинеком в 50-е годы, врачи не оставляют и по сей день. Необходимо помнить, что к подобным больным нужно относиться без предубеждений, избегая по возможности стереотипов.
Успех после проведения адекватной детоксикации очень сильно зависит от условий жизни пациента. Изоляция — не лучший выход, но необходимо учитывать, что алкоголики часто вступают в брак с алкоголиками. Часто работодатели идут навстречу пытающемуся излечиться алкоголику, проводя политику терпимости по отношению к пьющим.
Привлекательной моделью для алкоголиков является контролируемая выпивка. Если это и возможно, то только после периода воздержания, когда пациент оказывается способен оценить последствия запоев. Для тех, кто пьет длительно, годами и чей мозг поражен воздействием алкоголя, подобно тому как это описывал Корсаков, воздержание является абсолютным требованием.
Есть данные, что нарушения когнитивной функции, вызванные алкоголем, могут до некоторой степени нивелироваться в период воздержания, особенно если он длится более двух лет.
Литература
1. Latcham R. W. Gamma GT and MCV: their usefulness in the assessment of in-patient alcoholics. Br J Psychiatry, 1986; 149: 353-356.
2. Lamy J., Baglin M-C, Aron E, Weill J. Diminution de la gamma GT serique des cirrhotiques a las suit de sevrage. Clinica Chimica acta, 1975; 60: 97-101.
3. McCrady B. S, Stout R., Noel N., et al. Effects of three types of spuose-involved behavioural alcoholism treatment. Pr J Addict, 1991; 86: 1415-1424.
4. Mattick R. P., Heather N. Developments in cognitive and behavioural approaches to substance misuse. Curr Opin Psychiatry 1993; 6: 424-429.
5. Orford J, Edwards G. Alcoholism. Maudesley Monographs no 26. London: Oxford University Press, 1977.
Алкогольный гепатит — это заболевание печени, развивающееся в результате регулярного продолжительного токсического воздействия метаболитов этилового спирта (этанола). Сопровождается воспалением и фиброзным перерождением гепатоцитов (печёночных клеток).

Алкогольный гепатит (далее по тексту — а-гепатит) не представляет инфекционной угрозы, в отличие от вирусного гепатита, однако нельзя исключать вероятности сочетанной этиологии заболевания. Согласно данным медицинской статистики, в среднем каждый второй алкоголик имеет признаки воспаления печени, что можно расценивать как начальную стадию а-гепатита.
Механизм возникновения
Непосредственно токсическое повреждающее действие на гепатоциты оказывает ацетальдегид — токсичный канцероген, который образуется вследствие расщепления этанола печёночным ферментом алкогольдегидрогеназой.
Ацетальдегид затрудняет доступ кислорода к клеткам печени, что вызывает их воспаление и приводит к постепенному отмиранию (некрозу) с последующим замещением погибших клеток соединительной тканью (то есть развитием фиброза).

Симптомы
Симптоматика а-гепатита зависит от формы заболевания: острой или хронической.
Для хронического а-гепатита характерны следующие признаки:
- ощущение тяжести или тупой боли в правом подреберье;
- хроническая усталость и постоянная слабость;
- периодические приступы тошноты, иногда завершающиеся рвотой;
- потеря аппетита и заметное снижение веса;
- желтушность склер и кожных покровов;
- выраженное покраснение ладоней (эритема);
- иногда — повышение температуры до субфебрильных значений (37,5° C);
- на более поздних стадиях отмечается увеличение печени и селезёнки, появление асцита, развитие желтухи.
Острый а-гепатит проявляется следующим образом:
- мучительная диспепсия;
- боль в правом подреберье;
- тошнота и рвота, часто в сочетании с диареей;
- общая слабость;
- быстрая потеря веса тела;
- повышение температуры или лихорадка;
- осветление кала и потемнение мочи;
- желтуха, часто возникающая одновременно с кожным зудом.
Следует отметить, что примерно в половине случаев симптоматика острого а-гепатита нарастает постепенно.
Различают две основные формы алкогольного гепатита: хронический персистирующий и прогрессирующий.
Для хронического персистирующего а-гепатита характерна локализация слабо выраженного воспалительного процесса в портальных и перипортальных частях печени. При этом само заболевание развивается очень медленно в течение 10-20 лет, а периоды проявления острой симптоматики отличаются скоротечностью, самостоятельно сменяясь периодами длительной ремиссии.
При прогрессирующем а-гепатите наблюдается некротическое поражение печени, чаще всего небольшими очагами. Как правило, при такой форме заболевание в течение нескольких лет перерождается в цирроз или рак печени, несколько реже — в печёночную энцефалопатию.
Методы лечения
Первым условием лечения алкогольного гепатита является полное прекращение употребления спиртных напитков и кодирование от алкоголизма. Если пациент с диагностированным а-гепатитом продолжает употреблять спиртное, то эффективность терапевтических мероприятий снижается на 80% и более.
После устранения повреждающего фактора больному назначается комплексная гепатопротекторная терапия, включающая в себя:
- курс детоксикации для снижения токсической нагрузки на печень;
- приём гепатопротекторов (препаратов для восстановления функциональной активности гепатоцитов);
- нормализация рациона с акцентом на присутствие в рационе достаточного количества белка и витаминов;
- лечение сопутствующих нарушений в работе внутренних органов (селезёнка, желчный пузырь, поджелудочная железа, почки).
Клинический прогноз
При незапущенном персистирующем а-гепатите прогноз преимущественно положительный: воспалительный и фиброзный процессы практически всегда удаётся остановить, что приводит к полному восстановлению всех функций печени.
При прогрессирующем а-гепатите прогноз определяется наличием или отсутствием цирроза или онкологического процесса. Если названные осложнения возникли, то прогноз, как правило, негативный, и спасти пациента уже не удаётся.
Читайте также:

